Понижены нейтрофилы в крови у ребенка: мало нейтрофилов, низкий уровень
Пониженные нейтрофилы в крови у ребенка
Если у ребенка изменяются показатели анализа крови, это настораживает родителей и является поводом обратиться к врачу. Одним из таких вызывающих тревогу изменений выступает пониженное содержание нейтрофилов. Почему такие клетки крови бывают снижены и представляет ли это опасность для здоровья ребенка?

Какой уровень нейтрофилов считается сниженным
Нейтрофилы являются наиболее многочисленной группой белых кровяных телец, главная функция которых заключается в уничтожении болезнетворных бактерий. Они представлены несколькими формами:
У новорожденного
С пятого дня после родов
У ребенка 1 месяца
У годовалого ребенка
У ребенка 5 лет
У детей старше 10 лет
Если в крови маленького пациента выявлено меньше нейтрофилов, чем должно быть в его возрасте, это называют нейтропенией.

Причины нейтропении
Недостаточное число нейтрофилов в крови ребенка может быть вызвано:
Низкий уровень нейтрофилов диагностируют при:
- Гриппе.
- Ветряной оспе.
- Вирусном гепатите.
- Анемии, вызванной дефицитом В12 или железа.
- Апластической анемии.
- Грибковой инфекции.
- Краснухе.
- Лейкозе.
- Анафилактическом шоке.
- Состоянии после радио- либо химиотерапии.
- Нарушении работы поджелудочной железы.
- Гиперфункции селезенки.
- Опухолях разной локализации.
- Тиреотоксикозе.
- Применении цитостатиков, обезболивающих, противосудорожных и некоторых других лекарств.
В редких случаях нейтропения у ребенка может быть врожденной. Один из ее вариантов называют агранулоцитозом Костмана. Малыши наследуют его по аутосомно-рецессивному типу. Основная опасность этого заболевания заключается в крайне низком количестве нейтрофилов и высоком риске развития инфекций, которые угрожают жизни младенца.
Также встречается врожденная нейтропения, которую называют циклической. Такое название обусловлено периодичным (примерно раз в три недели) уменьшением нейтрофилов в кровотоке. Течение этой наследственной патологии более благоприятное.

Чем опасна нейтропения

Что делать
Прежде чем начать лечение ребенка с нейтропенией, важно установить причину понижения этого показателя. Для этого следует показать малыша педиатру, чтобы врач его осмотрел и назначил дополнительные обследования. Ребенка непременно направят на повторный анализ крови с расшифровкой лейкограммы, чтобы исключить ошибочный результат.
После постановки диагноза ребенку будет назначена нужная терапия:
- Если причиной нейтропении выступает инфекция, лечение будет направлено на уничтожение возбудителя. При многих вирусных заболеваниях терапия призвана поддержать детский организм и помочь ему самостоятельно справиться с инфекционным агентом. Задачей родителей будет обеспечение ребенку оптимальных условий и усиленного питьевого режима. Если болезнь спровоцировали бактерии, врач подберет нужный антимикробный препарат.
- При болезни Костмана ребенку назначают антибактериальные средства с целью профилактики опасных инфекций, а также препараты, которые стимулируют образование нейтрофилов в костном мозге. В некоторых случаях приходится выполнять трансплантацию костного мозга.

- При доброкачественной нейтропении, когда сниженные в крови показатели не сопровождаются какими-либо клиническими симптомами, ребенка дополнительно обследуют, чтобы исключить прочие причины понижения нейтрофилов, а затем ставят на учет к педиатру и гематологу. Кроху наблюдают до того момента, пока такая нейтропения не пройдет самостоятельно.
- Если причиной нейтропении стала дефицитная анемия, терапия будет нацелена на восполнение дефицита питательных веществ, из-за которого развилось малокровие. К примеру, при железодефицитной анемии ребенку обязательно назначаются препараты железа. Кроме того, родителям следует провести коррекцию рациона сына или дочки, учитывая рекомендации педиатра.
- При токсической нейтропении, вызванной приемом лекарств, спровоцировавшие снижение нейтрофилов препараты отменяют, после чего назначают поддерживающие детский организм медикаменты.

Подробнее о нейтрофилах вы можете узнать, посмотрев следующее видео.
http://www.o-krohe.ru/analizy-rebenka/krov/ponizheny-nejtrofily/
Sosudinfo.com
Пониженные нейтрофилы в крови у ребенка выявляют во время проведения анализа крови. Низкие нейтрофилы могут быть выявлены как у ребенка до года, так и у детей постарше. Если количество нейтрофилов ниже нормы, врач обязательно обратит на это внимание родителей и порекомендует пройти дополнительное обследование. Почему регистрируется низкий уровень нейтрофилов? О чем говорит содержание нейтрофилов в крови у грудного малыша?
Чтобы ответить на эти вопросы, надо узнать о составе крови. Кровью заполнена кровеносная система человека, объем которой составляет около пяти литров. Она является транспортным средством по доставке кислорода ко всем тканям организма и обратному отведению углекислого газа. Кровь состоит из плазмы, в которой находятся форменные элементы.
Состав плазмы
Кровь является тканью организма. Жидкая среда – плазма — выступает межклеточным пространством. Большую часть плазмы составляет вода, около 90 %, остальные 10 % приходятся на белки (альбумины), аминокислоты, гормоны, ферменты, глюкозу и минералы, небольшое количество жироподобных веществ. Кровь всех млекопитающих имеет красный цвет, который придает ей железо, содержащееся в гемоглобине эритроцитов.
Формы элементов крови
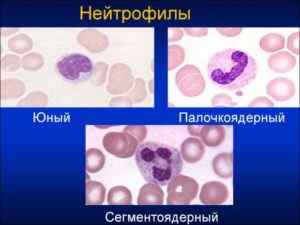
Лейкоцитарная формула
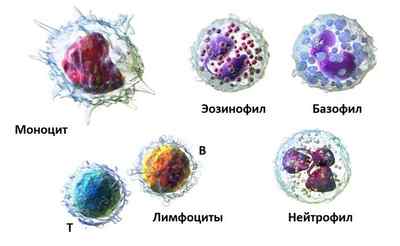
Лейкоциты играют важную роль по защите организма от внедрения болезнетворных микробов и являются иммунным барьером на пути инфекции. Нейтрофилы выступают разновидностью лейкоцитов. Они вырабатываются в костном мозге и делятся на юные (незрелые), палочкоядерные (молодые) и зрелые (сегментоядерные) нейтрофилы в крови. Палочкоядерные нейтрофилы повышены у ребенка в том случае, если в организме имеются глистные инвазии. Поэтому, если выявлено повышение палочкоядерных, необходимо сдать анализы кала на глисты.
Развитие нейтрофильных клеток от юных до зрелых происходит от нескольких минут до нескольких часов, поэтому костный мозг постоянно вырабатывает эти клетки и происходит обновление. Зрелые клетки способны разрушать микробы, то есть происходит фагоцитоз: зрелые проникают в чужеродную клетку и пожирают ее, при этом сами погибают. Эти клетки имеют зеленоватый цвет, который можно наблюдать в виде гноя в ране – это следы борьбы нейтрофилов с микробами. Эти клетки вырабатывают интерферон. В организме здорового карапуза соотношение трех видов нейтрофильных клеток должно быть определенным, меняясь с возрастом, но в правильном соотношении. Это норма нейтрофилов у детей. Повышение сегментоядерных нейтрофилов говорит о воспалительном процессе в организме.
Почему появляется нейтропения у детей?
Состояние крови с пониженными нейтрофилами называется нейтропенией. У новорожденных детей рано делается клинический анализ крови. В первые дни жизни у ребенка повышены нейтрофилы, что обусловлено иммунитетом матери. Норма нейтрофилов в крови у детей варьируется в зависимости от количества лет. Причины нейтропении у детей до года жизни обусловлены снижением материнского иммунитета. После года детский организм начинает вырабатывать свой иммунитет, происходит повышение нейтрофилов в крови у ребенка и к пяти годам приходит в норму. Понижение нейтрофилов в крови у ребенка говорит о том, что снижается иммунитет, что может быть связано с такими заболеваниями: грибковые и вирусные, болезни щитовидной железы. Причиной могут быть нарушение выработки нейтрофилов в костном мозге, изменение в соотношении количества незрелых, молодых и зрелых, а также быстрая гибель этих клеток. Нейтрофилы понижены у ребенка в результате длительного приема антибиотиков, обезболивающих и других препаратов. В редких случаях причиной служит наследственность. Такие дети рождаются со стойкой нейтропенией, связанной с нарушенной функцией костного мозга. Данное нарушение часто приводит к лейкозу у детей. Повышенные нейтрофилы у ребенка (нейтрофилез) говорят о наличии воспалительного заболевания.
Проявления нейтропении у ребенка
При снижении нейтрофилов в организме малыша принято считать, что это — нейтропения детского возраста. Возникают заболевания, протекающие с неярко выраженными симптомами, с различной локализацией: стоматит, фарингит, синусит, колит и другие инфекции. Слабо выражены боль, отек и покраснение либо они отсутствуют вообще. Такая симптоматика создает опасность проглядеть серьезное заболевание, поэтому нужно обязательно проводить клиническое обследование крови не менее одного — двух раз в год. Нейтропению делят на три степени: 1) легкую, 2) среднюю и 3) тяжелую. Первая форма характеризуется понижением нейтрофильного числа до 1000 единиц на 1 микролитр крови. При средней форме эти клетки в крови понижены в диапазоне от 500 до 1000 единиц. Тяжелая форма имеет показатель менее 500 единиц. Такой результат характерен для наследственной нейтропении и для заболевания лейкозом. Легкая степень пониженных нейтрофилов проявляется частыми вирусными инфекциями, которые приходится долго лечить. При выявлении очага инфекции и назначении правильного лечения показатели крови приходят в норму. Средняя степень характеризуется частыми рецидивами инфекционных заболеваний с появлением очагов воспаления в полости рта. Тяжелая степень представляет опасность для карапуза: тошнота и рвота, понос, слабость и высокая температура, некроз воспаленных участков слизистой оболочки рта, присоединение бактериальной или грибковой инфекции, воспаление легких, общее заражение крови (сепсис). Состояние больного малыша требует незамедлительной медицинской помощи, чтобы предотвратить угрозу жизни. Надо отметить, что после исследований и лечения основного заболевания картина крови приходит в норму спустя довольно большой период около месяца. Поэтому ребёнок должен находиться под наблюдением врача и родителей.

Диагностика и лечебные мероприятия
Нейтропения у детей в анализе крови требует дополнительной диагностики. Зачем проводится пункция костного мозга? Врач, пытаясь выяснить причину пониженных нейтрофилов у ребенка, может назначить пункцию костного мозга с забором материала для хромосомного анализа. Проведение специфических аутоиммунных тестов на наличие антител. Восстановление нормы у детей количества нейтрофилов происходит после лечения основного заболевания. Лечение тяжелой степени требует специальной терапии, направленной на устранение причин болезни. Чтобы воздействовать на микробную флору, при которой снижены нейтрофилы в крови, назначают большие дозы антибиотиков. Лечение нейтропении у детей проводится в стационаре под наблюдением врача. Если данные антибиотики не дают желаемого результата, врач может заменить их. В зависимости от тяжести состояния, назначаются препараты, стимулирующие работу костного мозга, улучшающие кроветворение. Помимо медикаментозного лечения, помогает привести в норму процент нейтрофилов питание ребенка. Оно должно включать продукты, содержащие витамины группы В, фолиевую кислоту и железо, которые способствуют кроветворению. Особо нужно сказать о прививках. Детям с легкой и средней степенью нейтропении они не противопоказаны. При тяжелой степени нужно повысить уровень нейтрофилов в крови до 800 единиц, и только после этого можно привить ребенка.
Заключение
Дети грудного возраста требуют постоянного внимания родителей. Они должны обращать внимание на все, даже на незначительные отклонения в состоянии здоровья детей. Следить за правильным и полноценным детским питанием, своевременно делать плановые прививки. При малейшем недомогании вызывать врача и проводить необходимое лечение. Если выявилось пониженное содержание нейтрофилов, нужно не реже одного раза в полгода делать клинический анализ крови, расшифровкой которого должен заниматься специалист. Малыша ставят на диспансерный учет и наблюдают его в течение определенного времени. Нейтропения у грудничка обычно бесследно проходит по мере взросления, а анализ крови показывает нормальные результаты числа нейтрофилов.
http://sosudinfo.com/blood-and-lymph/ponizhenie-nejtrofilov-u-detej.html
Пониженное содержание нейтрофилов в крови у ребенка
Один из показателей, говорящих о состоянии детского организма, — общий анализ крови. С его помощью удается выявить имеющиеся патологии и предотвратить их прогрессирование.
Результаты лабораторного обследования показывают наличие в крови эритроцитов — красных кровяных телец, которые насыщают питательными веществами и кислородом все клетки; тромбоцитов, обладающих ранозаживляющими свойствами; и лейкоцитов, выполняющих функцию защитника от различного рода инфекций.
В анализе немаловажное значение отводится уровню нейтрофилов в составе крови. В случае отклонений важно выяснить, почему нейтрофилы понижены у ребенка.
Что такое нейтрофилы
Они представляют собой один из видов лейкоцитов. Нейтрофилы тоже стоят на защите организма от вредоносных микробов, грибковых и бактериальных инфекций. Это первые клетки, призванные встретить агрессивных провокаторов воспалительных процессов и противостоять их воздействию.
Кроме этого, они являются своеобразными санитарами, поглощающими старые кровяные тельца и умершие клетки, что способствует быстрому заживлению ран. Являясь важным элементом иммунитета, высокую активность проявляют на начальной стадии воспалительных образований.
Пониженное содержание нейтрофилов свидетельствует о наличии инфекционного заболевания, приводит к ослаблению защитных сил организма и разрастанию проявлений недуга. Если диагностировано понижение, его можно считать сигналом к прохождению тщательного диагностического обследования, так как это может говорить о наличии серьезных заболеваний.
Разновидности этих клеток
Нейтрофилы отличаются от лейкоцитов зернистостью, что дает основание причислять их к гранулоцитам, а также нейтральностью окраски.
Делятся нейтрофилы на зрелые и незрелые.
Ядро зрелых клеток может состоять из нескольких сегментов, поэтому они носят название сегментоядерные. Молодые (или незрелые) напоминают палочку, вследствие чего именуются палочкоядерными.
Допустимая норма
Норма предполагает наличие в крови у детей сегментоядерных клеток — от 15 до 70% в зависимости от возраста.
Палочкоядерные нейтрофилы составляют 1–17% при рождении ребенка, затем их количество стремительно уменьшается и через неделю опускается до 1–5%.
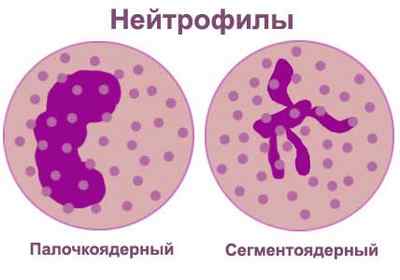
Процесс образования нейтрофилов — постоянный. Продолжительность их жизнедеятельности невелика (несколько дней, а иногда всего несколько часов) и зависит от наличия или отсутствия в организме воспалительных процессов.
Зрелые клетки циркулируют по крови, поглощая и уничтожая бактерии, затем умирают. Чтобы восполнить их количество, костный мозг беспрерывно производит все новые клетки. Следствием этого является увеличение количества молодых и уменьшение старых при условии, что в организме имеется воспалительное или инфекционное заболевание.
Нормальным считается преобладание в количественном эквиваленте зрелых клеток над незрелыми. Это говорит об отсутствии патологических явлений. Если в крови имеется более 5% палочкоядерных клеток, это указывает на серьезное заболевание.
Следует отметить, что норма нейтрофилов — понятие относительное и непостоянное. Процентный показатель может меняться в течение дня. Он зависит от эмоционального состояния, физического переутомления и даже от количества съеденной пищи. Но такие ситуации обычно остаются незамеченными, так как никто не сдает анализы без наличия беспокоящих причин.
Однако это обстоятельство необходимо учесть перед лабораторным обследованием, когда ребенок заболел и определение уровня нейтрофилов необходимо в качестве диагностического показателя. Перед сдачей анализов рекомендуется вовремя уложить ребенка спать, перед сном недопустимы шумные и подвижные игры. Сдавать анализ необходимо на голодный желудок.
Для определения уровня нейтрофилов проводится развернутый анализ капиллярной крови из пальца.
Возрастные особенности
В отличие от взрослых, у которых зрелые и незрелые нейтрофилы обычно присутствуют в норме, у детей этот показатель меняется соответственно возрасту.
Количество палочкоядерных (незрелых) нейтрофилов, %
Количество сегментоядерных (зрелых) нейтрофилов, %
У грудного ребенка до года
С 16 лет и старше
Важно! Эта таблица не является ориентиром для самостоятельного лечения, она только дает возможность понять, какие изменения происходят в организме ребенка, а курс лечения должен назначить специалист.
О чем говорит изменение в показателях
Сдвиг процентного показателя нейтрофилов в большую или меньшую сторону представляет опасность для детского организма.
Если их количество превышает норму, предполагаются такие патологии, как заболевания печени и почек, бронхит, аппендицит, сахарный диабет. Изменение может указывать на онкологическое заболевание.
Пониженные нейтрофилы в крови у ребенка указывают на то, что:
- костный мозг стал вырабатывать их меньше;
- они разрушаются в больших количествах;
- имеет место тяжелая патология;
- понизился иммунитет вследствие серьезных проблем со здоровьем.
Среди болезней, способных привести к понижению нейтрофилов, следует отметить грибковые заболевания, корь, краснуху, инфекционный гепатит. В редких случаях низкий уровень нейтрофилов является наследственным фактором.
Факторы, способные спровоцировать понижение нейтрофилов
Причины, вследствие которых наблюдаются низкие нейтрофилы в крови у ребенка, многочисленны и разнообразны. Среди них наиболее значительными являются:
- тяжелое течение болезни, вызванной вирусной инфекцией;
- хронические инфекции, бактериальный эндокардит;
- инфекции грибкового происхождения;
- гепатит вирусный;
- туберкулез;
- ослабленный иммунитет;
- прием антибактериальных и противовоспалительных препаратов;
- ВИЧ;
- нарушение функций кроветворения;
- наследственные факторы;
- онкологические болезни.
Немаловажным фактором того, что мало нейтрофилов в крови, является проявление сдвига молодых и старых клеток, сопровождающегося их уменьшением или увеличением. Как правило, понижение нормы зрелых клеток обусловлено избыточной выработкой костным мозгом незрелых.
Это происходит в случае наличия в организме воспалительных процессов повышенной тяжести, а также при онкологических процессах, что объясняется более высокой чувствительностью палочкоядерных по сравнению с сегментоядерными.
Значительное понижение нормы сигнализирует о серьезных нарушениях, происходящих в организме, и требует незамедлительного более глубокого обследования всех систем с целью предупреждения их дальнейшего развития.
Состояние, при котором отмечаются низкие нейтрофилы у ребенка или взрослого человека, называется «нейтропения». Клинические проявления ее могут наблюдаться в виде гнойной ангины, стоматита, цистита, а также бессимптомного воспалительного процесса, вследствие которого может развиться остеомиелит.
Проявляется симптоматика в зависимости от того, что стало причиной нейтропении. В некоторых случаях это простые, на первый взгляд, симптомы:

- общая слабость;
- утомляемость;
- потливость;
- склонность к частым простудным заболеваниям.
Более серьезные симптомы, указывающие на понижение уровня нейтрофилов, — это наличие стоматита, пародонтоза, многочисленные воспалительные образования на коже в виде гнойничков.
В осложненных ситуациях может наблюдаться повышение температуры и лихорадочное состояние.
Не считается патологическим заболеванием бессимптомное течение нейтропении у грудничков, так как к трем годам количество нейтрофилов обычно нормализуется.
При подтверждении факта понижения нейтрофилов потребуется тщательное лабораторное и инструментальное обследование всех систем организма, целью которого является выявление причин, спровоцировавших патологические изменения. Только после этого врач сможет назначить адекватное лечение, способствующее повышению нейтрофилов.
Важно знать, что лечение всегда направлено на исключение причинных факторов, которые явились предпосылкой для нейтропении. Вследствие правильно избранного курса лечения на основании выявленных причин привести к норме показатели не составляет труда. Например, после перенесенных инфекционных заболеваний они восстанавливаются самостоятельно.
Немаловажный момент в лечении нейтропении — повышение иммунитета ребенка. С этой целью рекомендуется принимать витаминный курс, улучшить питание, временно ограничить физические нагрузки.

Если имеются проявления стоматита, гингивита, врач посоветует регулярные полоскания отварами различных трав, обладающих антисептическими свойствами. К ним можно отнести зверобой, ромашку. Хорошо зарекомендовал себя аптечный препарат Ротокан.
В некоторых случаях может быть применено терапевтическое лечение медикаментозными препаратами. Целесообразно это лечение при прогрессирующей нейтропении. Применение таких препаратов, как Метилурацил, Пентоксил, предусматривает консультацию иммунолога и проведение иммунограммы.
При устойчивом понижении нейтрофилов возможно использование Филграстима, Ленограстима. Это сильнодействующие препараты, обладающие большим количеством побочных проявлений, поэтому их назначение допустимо только для стационарного лечения под контролем опытных специалистов.
Важным элементом успешного лечения является своевременное выявление болезней-первоисточников, что даст возможность предотвратить ряд опасных для здоровья осложнений.
Главным профилактическим средством является поддержание детского организма в естественном здоровом состоянии, что будет способствовать сопротивлению разным инфекциям, которые нейтрофилы смогут обезвредить.
Сведения о лечении приводятся не для самостоятельного применения, а исключительно с ознакомительной целью. Попытка самостоятельно противостоять болезни — главная причина, приводящая к проявлению недуга в особо тяжелой форме.
http://prososud.ru/krovosnabzhenie/ponizheni-neitrofili-v-krovi-u-rebenka.html
Пониженные нейтрофилы у ребенка – первый признак снижения иммунитета
Когда нейтрофилы понижены у ребенка, это всегда тревожный признак, и нужно как можно скорее посетить педиатра. Нейтропения является признаком ослабления иммунитета из-за патологического организма. Но прежде чем пугаться, родителям следует рассмотреть, что считается понижением и узнать, как меняется норма в зависимости от детского возраста.
Есть ли понижение
Нейтрофил – одна из разновидностей лейкоцитов. Главная его функция – уничтожение патогенной микрофлоры. Выделяют 2 вида клеток:
- Палочкоядерные. Молодые незрелые нейтрофилы, которые со временем приобретают полноценное ядро.
- Сегментоядерные. Считаются «воинами» иммунной системы и уничтожают опасные микроорганизмы. При острых инфекционных процессах нейтрофилы сегментоядерные всегда повышены у ребенка.
Чем младше дети, тем выше у них нейтрофильный уровень:
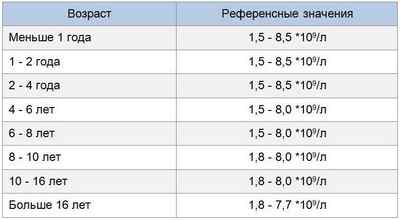
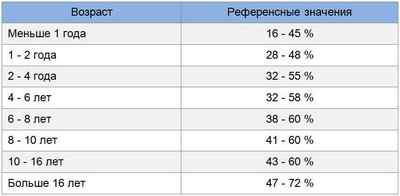
Следует обратить также внимание на соотношение палочкоядерных и сегментоядерных элементов. Младенец до 5 дня жизни в составе крови имеет до 5 % палочек, но потом этот показатель уменьшается до 1 %.
Нейтропенией принято считать снижение количества клеток ниже нижней границы нормы, а превышение верхней границы называется нейтроцитозом.
Родителям после получения в лаборатории бланка с результатами исследования рекомендуется смотреть не только на нейтрофильный уровень, но и на соотношение молодых и зрелых клеток. Повышение в крови палочек больше 1 % также указывает на развитие патологии.
Показания для лабораторной диагностики
Исследование для определения лейкоцитарной формулы (сюда входят и нейтрофилы) впервые назначается грудничкам еще в роддоме. Дальнейшие анализы делают 1-2 раза в год. Поводом для назначения является:
- плановый медосмотр здоровых детей;
- ухудшение самочувствия малыша.
Регулярное проведение исследования помогает своевременно обнаружить отклонение в лейкоцитарной формуле и выявить скрытое заболевание.
Иногда снижению предшествует подъем

Когда нейтрофилы повышены у ребенка, то это означает, что иммунная система отвечает усиленной выработкой клеток на воздействие неблагоприятных факторов. Причиной нейтроцитоза могут стать:
- инфекции (грибковые, бактериальные или вирусные);
- неинфекционные воспаления (артриты, СКВ, аппендицит);
- отравления;
- большие ожоги;
- кровопотери;
- трофические язвы;
- гемолитическая анемия;
- онкология;
- послеоперационный период.
Если нейтрофилы повышены у ребенка и повышен сахар крови, то причиной может быть сахарный диабет.
Длительное воздействие неблагоприятных факторов приводит к тому, что иммунная система постепенно истощается, происходит уменьшение выработки клеток и повышенный нейтрофильный показатель сильно снижается.
Причины нейтропении
Если нейтрофилы понижены у ребенка, то существуют несколько механизмов развития отклонения:
- угнетение костного ростка (синтезируется меньше клеток);
- массивная гибель нейтрофильных элементов (при тяжелых инфекционных процессах).
Понизить количество нейтрофилов могут:
- длительные инфекционные процессы;
- неинфекционные болезни;
- врожденные патологии;
- внешние факторы.
Длительные инфекции
На проникновение в организм патогенного возбудителя иммунная система отвечает повышенной выработкой лимфоцитарных клеток, которые погибают при уничтожении микроорганизмов. При продолжительных инфекциях ресурсы организма постепенно истощаются, и разрушение нейтрофилов превышает синтез новых элементов.
Понизить нейтрофильный показатель могут следующие инфекционные процессы:
- ОРВИ;
- грипп;
- краснуха;
- гепатит;
- ветряная оспа;
- поражение грибком.
Инфекционная нейтропения имеет благоприятный прогноз, и формула крови почти всегда восстанавливается после излечения заболевания.
Неинфекционные болезни

Пониженный уровень нейтрофилов характерен для некоторых хронических болезней:
- анемия;
- лейкоз;
- опухолевые новообразования;
- тиреотоксикоз;
- состояния, вызывающие гиперфункцию селезенки;
- патологии поджелудочной железы (диабет, панкреатит);
- артрит;
- ревматоидные поражения сердца.
При этих состояниях истощение иммунной системы может стать причиной присоединения вторичных инфекций и утяжелить течение болезни.
Врожденные патологии
В редких случаях нейтрофилы у ребенка понижены могут быть из-за врожденного нарушения функции кроветворения:
- Агранулоцитоз Костмана. Заболевание наследуется по ауторецессивному типу и характеризуется постоянным снижением нейтрофилов. Уже после рождения грудничок из-за слабости иммунной системы тяжело переносит вирусные инфекции и хуже набирает в весе.
- Циклическая. Примерно раз в 3-4 недели у малыша понижается нейтрофильный показатель, который самостоятельно восстанавливается. Такие дети уязвимы для инфекций только в периоды нейтропении.
У маленьких детей до 2 лет нередко определяется доброкачественная нейтропения. Несмотря на низкий уровень нейтрофилов, у грудничков не находят признаков заболевания и дети развиваются нормально. При этом состоянии показано наблюдение у кардиолога, гематолога и педиатра. Обычно к 2 годам формула крови нормализуется.
Внешние факторы
Нейтрофильная недостаточность нередко возникает у детей под влиянием сторонних причин:
- прием некоторых медикаментов (цитостатики, противосудорожные и др.);
- авитаминоз;
- резкое похудение;
- анафилактический шок.
Для диагностики патологических процессов важен не только характер нейтропении, но и остальная лейкоцитарная формула. Количественный показатель таких клеток, как моноцит или лимфоцит, даст дополнительную информацию о происходящих в крови процессах и поможет быстрее выявить заболевание или провоцирующий фактор.
Внешние признаки снижения нейтрофилов
Клинические проявления того, что понижены нейтрофилы в крови у ребенка, зависят от того, какой фактор спровоцировал снижение. Нейтропения в детском возрасте может проявляться:
- слабостью;
- потливостью;
- кишечными расстройствами;
- частыми простудными заболеваниями;
- кожными высыпаниями (гнойничковыми или язвенными);
- плохим заживлением ранок;
- стоматитами.
Отклонения от нормы протекают бессимптомно только при доброкачественной нейропении у младенцев.
Мамам и папам следует проявлять бдительность, если дети длительно болеют или у них плохо заживают ранки. Нейтропения самостоятельно не проходит, а при длительном снижении иммунитета могут развиваться опасные для жизни состояния.
Способы лечения
Специфической терапии, чтобы повысить сниженные нейтрофилы, нет. Назначаемое лечение зависит от причины, спровоцировавшей отклонения:
- Инфекция. Назначаются препараты для подавления активности возбудителя (противогрибковые, противовирусные) и маленькому пациенту обеспечиваются оптимальные условия, чтобы детский организм мог быстрее побороть болезнь (постельный режим, обильное питье, прием витаминов).
- Неинфекционные патологии. Пролечивается основное заболевание.
- Врожденная нейтрофильная недостаточность. Для профилактики развития инфекций рекомендуется прием антибактериальных средств. В тяжелых случаях, когда нейтрофилы сегментоядерные понижены у ребенка до 0,5*109/л и сильнее, показан прием медикаментов, стимулирующих активность костного ростка. При выраженных нейтропениях может проводиться пересадка донорского мозга.
- Доброкачественная нейтропения. Проведение терапии не требуется, но показано наблюдение врача. Такие дети несколько раз в год сдают кровь для контроля лейкоцитарной формулы.
- Влияние внешних факторов. Устраняется провоцирующий агент (отмена лекарств, восполнение недостатка витаминов).
Если снижение нейтрофилов спровоцировано болезнями или внешними факторами, то после устранения провоцирующей причины лейкоцитарная формула восстанавливается самостоятельно. Стимуляция костного ростка и другие специфические мероприятия проводятся только при тяжелых нейтропениях.
Если понижены нейтрофилы в крови у ребенка, то это свидетельствует об ослаблении иммунной системы. Чтобы своевременно выявить отклонения, родители должны внимательно следить за здоровьем детей, регулярно сдавать анализы, а при первых признаках заболевания сразу обращаться к педиатру.
http://analiznorma.ru/deti/ponizhennye-nejtrofily-u-rebenka
Почему могут быть понижены нейтрофилы в крови у ребенка
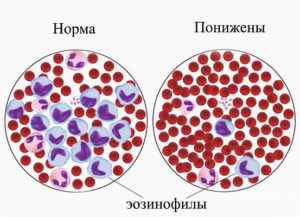
Нейтрофилы – особый вид лейкоцитов, которые уничтожают патогенную флору, инфекции. Поэтому в крови их больше всего. Если понижены нейтрофилы в плазме крови у ребенка, это чревато высокой вероятностью заражения грибковыми недугами и бактериями. Иммунитет вряд ли справится с инфекцией, возможно наслоение одной на другую и так до бесконечности.
На фоне непрекращающихся бактериальных инфекций у малыша появляются отклонения в психическом и физическом развитии. Грудничка приходится беспрерывно лечить от стоматита и гингивита. Недуг, который вызывает пониженный уровень нейтрофилов, носит название «нейтропении». Диагноз ставят при таких отклонениях:
- если младенцу до 1 года, анализ крови показывает содержание нейтрофилов в 1 мл крови меньше 1000 единиц;
- у пациентов старше 1 года считается аномальным число нейтрофилов меньше 1500 единиц в 1 мл крови.
Чтобы узнать количество сегментоядерных лейкоцитов у ребенка, необходимо сдать общий анализ крови и миелограмму.
Причины пониженных нейтрофилов в крови
Сегментоядерные лейкоциты уменьшаются в количестве, если больной страдает одним из следующих заболеваний:
- тиф;
- сепсис;
- краснуха;
- гепатит вирусного типа;
- ветрянка;
- грипп;
- если попутно в крови ребенка выявлены злокачественные компоненты;
- увеличена селезенка;
- диагностирована болезнь Аддисона-Бирмера;
- ребенок проходит лечение сопутствующих недугов определенными лекарственными средствами, влияющими на объем нейтрофилов в крови;
- инфузионная терапия, разводящая кровь;
- поставлен диагноз апластическая анемия или лейкоз в острой форме;
- вследствие масштабного поражения сетчатой ткани ожогами, нагноением;
- отклонения в процессе выхода гранулоцита из области костного мозга в общее кровяное русло;
- осложнения после прохождения малышом радио- или химиотерапии;
- наследственный фактор;
- недоразвитость нейтрофилов, развитие медленными темпами;
- недостаточная выработка гормонов щитовидной железой;
- длительный прием мощных антибиотиков, противовирусных лекарств и противовоспалительных.
Симптомы нейтропении
Низкий уровень нейтрофилов способствует воспалению органов, которые постоянно контактируют с окружающим миром. К ним входят кожа человека, слизистая ротовой полости, уши и бронхи.
Если на основе низкого содержания в крови нейтрофилов врач устанавливает синдром Костманна, маленький пациент испытывает такие признаки недомогания:
Как проходит нейтропения циклического типа
На циклическую нейтропению у ребенка указывают такие характерные признаки:
Лечение низкого уровня нейтрофилов в крови
Если анализ показал небольшое число сегментоядерных лейкоцитов в крови, педиатр определяет форму патологии и назначает эффективное лечение с учетом индивидуальных особенностей развития малыша. Основой терапии для детей становится Г-КСБ, способствующий выработке нейтрофильного гранулоцита на участке костного мозга.
Схема лечения может выглядеть так:
Если у малыша наблюдаются осложнения, вызванные бактериями, к основной схеме лечения добавляют такие лекарственные средства:
Прогнозы лечения нейтропении у детей
Если ребенку поставлен диагноз синдром Кортмана, вылечить врожденную патологию невозможно. По мере потребления большого объема антибиотиков у бактерий и грибков вырабатывается стойкая устойчивость к действующим веществам. Эффективность терапии постепенно снижается.
Если форма болезни циклическая, тщательная диагностика и опытный врач помогут минимизировать осложнения и постепенно добиться максимально возможного периода ремиссии. Если нейтропения доброкачественная семейная, иммунитет малыша может полностью восстановиться.
Подробнее об анализе крови и как его расшифровать рассказывает доктор Комаровский:
http://obanalizekrovi.ru/analiz/pochemu-mogut-byt-ponizheny-nejtrofily-v-krovi-u-rebenka.html
Нейтрофилы понижены у ребенка при инфекционных или врожденных заболеваниях — как повысить
После получения результатов лабораторного исследования врач должен не только достоверно определить причины, по которым сегментоядерные нейтрофилы понижены у ребенка в крови, но и назначить адекватное лечение. Не всем пациентам понятно, что это за показатель, и как сказывается его дефицит в системном кровотоке на общем состоянии здоровья. Низкий уровень нейтрофилов в крови у ребенка свидетельствует о слабом иммунитете, поэтому действовать требуется незамедлительно.
Что такое нейтрофилы
В химическом составе крови сосредоточен набор клеток, где каждый вид отвечает за отдельные функции. Например, эритроциты обеспечивают поставку жизненно необходимого кислорода, тромбоциты препятствуют кровотечениям, лейкоциты и лимфоциты защищают от инфекций. Что касается нейтрофилов, клетки являются разновидностью лейкоцитов, которые противостоят проникновению в организм микробов, бактериальной и грибковой флоры. Клетки отвечают за устойчивый иммунитет. Если допустимый показатель отклонен в большую или меньшую степень, развивается внутреннее заболевание.
Норма нейтрофилов в крови у детей
Определить реальный показатель нейтрофилов можно по лейкоцитарной формуле. Предел нормы устанавливается в зависимости от возрастной категории человека, меняется на протяжении всей жизни. При наличии воспалительных заболеваний может отклоняться в большую или малую сторону, и при таких аномальных отклонениях врачи назначают развернутую диагностику с последующим лечением. Допустимые нормы палочкоядерных и сегментоядерных клеток крови представлены в следующей таблице:
Пониженные нейтрофилы в крови у ребенка
При бактериальных инфекциях на фоне ослабленного иммунитета химический состав крови значительно меняется. По результатам общего анализа можно судить о болезнях детского и взрослого организма. Однако при вирусных инфекциях их действие слабое, пассивное. Имеется ряд физиологических и патологических причин, которые как раз и объясняют, почему низкие нейтрофилы в крови у ребенка появляются. Врачи, грамотно расшифровав лейкоцитарную формулу в каждой клинической картине, могут спрогнозировать исход. Важно своевременно определить, почему понижены защитные клетки.

Что это значит
Являясь по своему строению микрофагами, нейтрофилы успешно борются с бактериями и грибами, однако против вирусов бессильны. Вырабатываясь костным мозгов, в идеале они проникают в клетки тканей через сосудистые стенки, при этом парализуют и поглощают вредоносных бактерий. Сами погибают, но выполняют свою первостепенную миссию. Если костным мозгом вырабатывается большое число молодых структур, то количество зрелых нейтрофилов в разы снижается – относительно малое. Важно разобраться, почему нейтрофилы понижены у ребенка до года и старше, как проявляется это состояние.
Если нейтрофилы присутствуют в незначительной концентрации, пациент испытывает общую слабость, страдает от повышенной потливости и склонен к частым респираторным заболеваниям. Симптомы заболевания идентичны признакам ОРВИ, гриппа, других недугов в зависимости от конкретной клинической картины. Педиатры настоятельно рекомендуют молодым родителям обращать внимание на следующие перемены общего самочувствия грудничка:
- высокая температура, лихорадка;
- малая прибавка веса;
- полное отсутствие аппетита;
- склонность к воспалительным процессам;
- повышенная сонливость, плаксивость;
- жизненный ресурс понижен.
Перед тем как повысить нейтрофилы в крови у ребенка, которые патологически понижены, важно выяснить главные причины патологии, устранить их из жизни пациента. Костным мозгом клетки вырабатывают незрелые нейтрофилы по вине физиологических и патологических факторов. Среди неопасных причин, не связанных с развитием серьезного заболевания, врачи выделяют следующие моменты, почему понижены кровяные тельца:
- особенности питания;
- чрезмерная физическая нагрузка;
- наличие вредных привычек;
- стрессовые ситуации;
- прием отдельных медицинских препаратов.
- Патологические, опасные для здоровья факторы, почему нейтрофилы значительно понижены у ребенка в крови, представлены ниже:
- травмирование;
- как следствие выполнения профилактических прививок;
- общая интоксикация организма;
- злокачественные заболевания системного кровотока, например, лейкоз;
- обширные повреждения внутренних органов;
- повышенная активность патогенной флоры.

Инфекции, вызывающие снижение нейтрофилов
Понижение концентрации красных кровяных телец свидетельствует об инфекционном и воспалительном процессе, требует срочной коррекции медикаментозным путем. Если провести дополнительные обследования некогда здоровых организмов, можно обнаружить содержание следующей патогенной флоры, если кровяные тельца понижены:
- инфекции органов ЖКТ: сальмонеллез, дифтерия, эшерихиоз, дизентерия;
- инфекции мозга и мозговых оболочек: полиомиелит, менингит, энцефалит;
- инфекции почек и мочевыделительной системы: пиелонефрит, цистит;
- инфицирование кожных покровов: пиодермия, фурункулез, рожа;
- инфекции дыхательных путей: тонзиллит, острый ринит, ларингит, бронхит, пневмония.
Врожденные заболевания
При патологически низких показателях палочкоядерных нейтрофилов, диагностированных сразу после рождения ребенка, врачи не исключают прогрессирующий агранулоцитоз Костманна по аутосомно-рецессивному типу. Заболевание является врожденным, не лечится, к тому же, в стадии рецидива пониженные сегментоядерные клетки могут привести к скоропостижной гибели новорожденного пациента.
Доброкачественная нейтропения
Этому хроническому заболеванию свойственно значительное снижение кровяных клеток нейтрофилов при отсутствии тревожной симптоматики для детского организма. Характерный недуг может быть выявлен по клиническому анализу биологической жидкости в первые дни жизни неврожденного. У детей старше 2 лет не диагностируется. Маленький пациент состоит на диспансерном учете у педиатра, гематолога, иммунолога. Выраженная симптоматика полностью отсутствует, наблюдается самоисцеление пациента.
Чем опасна нейтропения
При таком заболевании численность иммунных ответов патогенной флоре значительно сокращается. У ребенка наблюдаются частые инфекционные и вирусные заболевания, которые сопровождаются интоксикацией детского организма, иммунные резервы понижены. Среди потенциальных осложнений врачи не исключают проблемы с пищеварением, хронические болезни органов ЖКТ, склонность к снижению иммунитета. Если отсутствуют меры своевременного реагирования, хроническая нейтропения только усугубляется неприятными рецидивами.
При дефицитных анемиях (когда красные кровяные тельца понижены) н

Как повысить нейтрофилы в крови
Недостаток защитных клеток можно восполнить за счет особенностей питания, витаминной терапии с участием В9 и В12, препаратов железа. Если причина, почему понижены нейтрофилы, заключается в повышенной активности болезнетворной инфекции, требуется своевременно выявить и истребить патогенного возбудителя. Специалист назначает антимикробные препараты, самыми эффективными являются представители пенициллинового ряда.
Если причиной, почему понижены нейтрофилы, является прогрессирующий стоматит, рекомендуется использовать наружно местные антисептики – Мирамистин и Хлоргексидин. Когда патогенным фактором является длительная медикаментозная терапия, необходимо в срочном порядке ее корректировать, т. е. временно отказаться от приема некоторых медицинских препаратов. Дальнейшее лечение нейтрофилеза преимущественно симптоматические.
http://mosmama.ru/2466-nejtrofily-ponizheny-u-rebenka.html
Нейтрофилы понижены у ребенка, о чем это говорит?
Нейтрофилы являются лейкоцитами, принимающими участие в процессе ликвидации патогенных микроорганизмов. Это главные защитники организма от инфекционных и бактериальных патологий. Данные клетки являются наиболее многочисленной популяцией лейкоцитов.
О чем говорит понижение нейтрофилов в крови у ребенка, разберем в данном материале.
Нейтрофилы бывают зрелыми (сегментоядерными) и незрелыми (палочкоядерными). Если нейтрофилы снижены – это свидетельствует о развитии нейтропении. Подобному нарушению подвержены представители обоих полов.
Данное состояние сопровождается повышенным риском тяжелого течения заболеваний инфекционного и грибкового происхождения. Иммунологическая реакция организма на подобных возбудителей будет малоэффективной. Возможны клинически проявления в виде частых бактериальных инфекций, а также задержки психофизического развития ребенка. Наиболее выраженный признак нарушения: подверженность частым стоматитам и гингивитам.
- О развитии нейтропении у пациентов младше 12 месяцев можно говорить при уменьшении показателей 1000 ед. в 1 мл крови.
- У пациентов старше 12 месяцев о нарушениях свидетельствуют показатели менее 1500 ед. в 1 мл крови.
Постановку точного диагноза осуществляют согласно результатам общего анализа крови и миелограммы, а также данным, полученным в процессе сбора анамнеза. Подбор схемы лечения зависит от вида заболевания. Целесообразно задействование гранулоцитарного колониестимулирующего фактора для того, чтобы стимулировать выработку нейтрофилов.
Формы болезни

По степени тяжести нейтропения может быть легкой, средней и тяжелой. Существуют врожденные и приобретенные формы заболевания. Врожденные формы могут проявляться в виде:
- Синдрома «ленивых лейкоцитов», который проявляется в виде подверженности систематическим воспалительным патологиям с самого раннего возраста.
- Циклической нейтропении, которая отличается повторяющимся характером и часто сопровождается развитием агранулоцитоза (синдрома, при котором нейтрофильные гранулофиты резко снижены или вовсе отсутствуют).
- Синдрома Костмана, при котором у ребенка отсутствуют зрелые клетки нейтрофилов в плазме крови. Характерна тяжелая клиническая картина, которая проявляется практически сразу после рождения.
- Семейной доброкачественной нетропении, которая возникает из-за нарушений дозревания нейтрофильного гранулоцита. Клинические проявления подобной формы болезни в большинстве случаев отсутствуют, специфическая терапия не требуется.
На протяжении первых 12 месяцев жизни ребенок в большей степени подвержен развитию такой патологии как хроническая доброкачественная нейтропения. Заболевание отличается цикличностью: количественное содержание клеток может изменяться на протяжении разных периодов времени. Наблюдаются колебания от пониженной концентрации до нормализации показателей. Данное нарушение самоустраняется, когда ребенку исполняется 2-3 года.
Развитие приобретенной формы болезни наблюдается при воздействии ряда физических, химических и биологических факторов
Понижены нейтрофилы у ребенка: причины
В зависимости от формы патологии, выделяют следующие основные причины ее развития:
Воздействие инфекционных патологий: тифа, паратифа, сепсиса, герпевирусной инфекции 6 и 7 типа, кори, краснухи, вирусного гепатита, ветрянки, брюшного тифа, бруцеллеза, гриппа.
- Злокачественные частицы крови.
- Увеличение размера селезенки.
- Воздействие болезни Аддисона-Бримера.
- Использование определенных групп препаратов.
- Инфузионная терапия, способствующая чрезмерному разведению крови.
- Воздействие заболеваний крови: апластической анемии, острого лейкоза.
- Потеря большой площади сетчатой ткани, обусловленная ожогами, процессом нагноения, нарушением целостности лимфатических сосудов.
- Нарушение процесса выхода гранулоцита из области костного мозга в общее кровяное русло.
- Последствие задействованного радио- или химиолечения.
- Воздействие генетической предрасположенности к развитию болезни.
- Задержка развития нейтрофилов.
- Нарушения концентрации гормонов щитовидной железы.
Причиной также может стать использование препаратов с антибактериальным, противовирусным, противовоспалительным действием.
Проявления нейтропении
Клинические проявления различных видов болезни имеют и общие характеристики, и определенные отличия. При всех формах заболевания наблюдается воспалительное поражение тех органов, которые пребывают в постоянном контакте с окружающим миром: кожные покровы, слизистая оболочка ротовой полости, уши, бронхи.
Проявления синдрома Костмана
Так, для синдрома Костмана характерно развитие:
- Лихорадки не выявленного происхождения.
- Бактериального инфицирования кожных покровов: образование фурункулов, флегмон.
- Медленно заживающих пупочных ранок.
- Плохо поддающего терапии омфалита (инфицирование пупочной ранки).
- Рецидивирующих пневмоний, абсцессов, отитов, уретритов, циститов, парапроктитов, перитонитов.
- Задержек психического и физического развития.
- Постепенное присоединение гепатоспленомегалии (состояния, при котором наблюдается одновременное увеличение размера селезенки и печени), а также лимфоденопатии (увеличения лимфатических узлов).
- Поражение слизистых оболочек ротовой полости: регулярное развитие гингивитов и стоматитов.
Описанные заболевания могут отличаться генерализованным течением, поэтому отсутствие своевременного лечения чревато летальным исходом.
Циклическая форма нейтропении
О развитии циклической нейтропении свидетельствуют нарушения в виде поражений кожных покровов, слизистой оболочки ротовой полости, ушей. Наблюдаются следующие характерные особенности:
- Возникающие заболевания отличаются рецидивирующим течением: обострения беспокоят каждые 2-3 недели-1,5 месяца.
- В том случае, если происходит воздействие аэробной микрофлоры наблюдается тяжелое течение болезней.
- Наиболее частые осложнения – перитонит, сепсис, однако вероятность их развития значительно ниже, чем при синдроме Костмана.
- По мере взросления ребенка частота повторного обострения и тяжесть течения заболеваний уменьшается.
Семейные доброкачественные нейтропении
Проявления семейных доброкачественных нейтропений наблюдаются у пациентов младше 12 месяцев и сопровождаются развитием:
Описанные патологии отличаются легким течением и в большинстве случаев не провоцируют развития осложнений у пациентов младших возрастных групп. Симптомы заболеваний могут проявляться уже с первых месяцев жизни пациента. В большинстве случаев выявляют патологии бактериального происхождения, поражающие верхние дыхательные пути: развитие ларингита, фарингита, трахеита. Также может быть выявлена пневмония, гингивит или стоматит.
Проведение диагностики
Диагностические мероприятия включают в себя:
- Сбор анамнеза: врач опрашивает родителей о наличии подобных наследственных патологий у родственников различных поколений.
- В ходе физикального осмотра внимание обращают на физическое развитие ребенка, наличие увеличенных лимфатических узлов, а также селезенки и печени. Бактериальные осложнения будут характеризоваться различными выраженным внешними проявлениями, на которые врач также обратит внимание.
Основой диагностики врожденной формы болезни является проведение:
- Общего анализа крови, который выявляет сниженную концентрацию лейкоцитов и нейтрофилов, а также развитие моноцитоза и эозинофилии.
- Миелограммы, которая при положительном результате выявляет только клетки, предшествующие нейтрофилам.
При циклической форме болезни наблюдается отсутствие зрелых клеток нейтрофилов. Повторные тесты обнаруживают развитие лейкоцитоза. При синдроме «ленивых лейкоцитов» наблюдается перенасыщение костного мозга всеми видами клеток нейтрофилов.
Терапия зависит от формы патологии и индивидуальных особенностей организма ребенка. Базисная схема терапии заключается в использовании Г-КСФ (гранулоцитарного колониестимулирующего фактора), который способствует стимуляции выработки нейтрофильного гранулоцита в области костного мозга:
- Циклические формы болезни требуют использования подобных препаратов за 24-48 часов до того, как начнет развиваться агранулоцитоз.
- При некоторых видах врожденной формы болезни (например, синдром Костмана) использование Г-КСФ может потребоваться на протяжении всей жизни. В тяжелых случаях может быть рекомендовано проведение пересадки костного мозга.
- Доброкачественные семейные нейтропении не требуют использования подобных препаратов. Исключения составляют тяжелые клинические случаи.
Присоединение бактериальных осложнений требует:
- Использования антибактериальных препаратов широкого спектра действия из группы цефалоспоринов нового поколения, а также макролидов.
- Внутривенного вливания препаратов на основе иммуноглобулина.
- Проведения дезинтоксикационной терапии.
Подбор препаратов для симптоматического лечения осуществляют индивидуально, в зависимости от проявления той или иной патологии.
Профилактические мероприятия и прогнозы
Специфические меры профилактики подобного нарушения отсутствуют. Неспецифическая профилактика заключается в оценки риска возникновения генетической мутации у будущего ребенка. Для этого необходимо обратиться за консультацией к врачу-генетику в специализированном центре. Беременным женщинам рекомендовано проведение следующих видов исследования:
- Кордоцентеза под контролем ультразвукового исследования – данная диагностическая дородовая методика является инвазивной, позволяющей исследовать пуповинную кровь. Для этого врач делает пункцию через область передней брюшной стенки. Данная методика не является обязательной и может быть задействована только в случае выявления комплекса факторов риска.
- Амниоцентеза – методика дородового инвазивного диагностирования, которая заключается в исследовании образца полученных околоплодных вод. Клетки жидкости подвергают биохимическим, ферментным и молекулярно-генетическим исследованиям.
- Хорио- или плацентоцентеза с последующим проведением кариотипирования.
Для того, чтобы предотвратить спонтанные мутации беременная женщинам должна воздерживаться от алкоголя, наркотические веществ, табака, химикатов, определенных групп лекарственных средств, ионизирующего излучения.
Прогнозы для пациентов с различными формами заболевания различны:
- При развитии синдрома Костмана прогноз неблагоприятен. Большая вероятность летального исхода при выявлении заболеваний, устойчивых к воздействию антибактериальных препаратов широкого спектра действия.
- Циклические формы и синдром «ленивых лейкоцитов» отличаются более благоприятным прогнозом: своевременная диагностика и подбор соответствующей схемы качественного лечения сводит к минимуму риск развития угрожающих жизни состояний.
Наиболее благоприятный прогноз при выявлении семейной доброкачественной нейтропении. В данном случае количественное содержание клеток со временем приходит в норму, наблюдается стабилизация иммунитета.