Постинфарктное состояние — сложный период
Постинфарктное состояние — сложный период

Инфаркт — одно из сложнейших заболеваний сердечно-сосудистой системы, которое на самом деле нередко заканчивается летальным исходом. Однако при правильном лечении прогноз на самом деле благоприятен. Самое важно в данном случае — наблюдаться у врача, особенно в тот период, пока постинфарктное состояние наиболее ярко выражено. Необходимо подобрать врача терапевта и следовать всем его предписаниям.
Что наиболее опасное в данном случае? Врачи утверждают, что основную проблему вызывает соединительная ткань, которая при инфаркте замещает мышечные волокна миокарда. Именно эта ткань в последствии препятствует нормальным обменным процессам в этой системе и вызывает различные отклонения, в том числе — сердечную недостаточность.
Постинфарктное состояние по-разному протекает у больных, и в данном случае давать заключение, справедливое для всех пациентов, специалист попросту не может. Приходится идти другим путем. Назначается постоянная диагностика с прохождением необходимых исследований (в данном случае, это в первую очередь ЭКГ и наблюдение за общим состоянием здоровья больного). В начале проходить ее нужно довольно часто, поскольку тяжелые последствия инфаркта нередко проявляются в течении первых месяцев, а потом процедуру повторяют каждые полгода. Кроме того, пациенту необходимо стать на учет к терапевту.
Выход из постинфарктного состояния также предусматривает особую терапию. Здесь не обходится без специализированных препаратов, витаминных комплексов и даже лечебной физкультуры. Все это по началу должно приниматься пациентом под контролем врача. Терапевт сможет отследить индивидуальные реакции организма на тот или иной курс, следственно, подобрать индивидуальную программу восстановления.
Зависеть комплекс может от самых разных факторов, среди которых возраст пациента, общее состояние организма на момент возникновения болезни, хронические недуги, стиль жизни и многое другое. В лечение на любом этапе могут вноситься коррективы. В особо сложных случаях пациенту необходимо ложиться в стационар. Впрочем, при правильно подобранном курсе, уже через пару месяцев он может вернуться к обычной жизни.
Необходимо также отметить, что сам инфаркт и состояние после него — тяжелое испытание организма, которое накладывает отпечаток на всю последующую жизнь. И в дальнейшем эту особенность нужно учитывать при подборе лечения и регулировке физических нагрузок.
http://www.profclinica.ru/main/kardiologiya/356-postinfarktnoe-sostoyanie-slozhnyy-period.html
Атеросклеротический постинфарктный кардиосклероз: что это такое?
В старшем и пожилом возрасте существует высокий риск развития ишемической болезни сердца. Подобная патология опасна развитием инфаркта миокарда, что в итоге становится причиной необратимых изменений.
Одним из последствий приступа является атеросклеротический постинфарктный кардиосклероз. Это очень серьезное осложнение ИБС, которое часто после перенесения инфарктного кризиса приводит к смерти человека.
Приобретенная неинфекционная болезнь сердца сегодня выявляется врачами очень часто, так как количество инфарктов с каждым днем возрастает. На данный момент патология лидирует в списке по количеству смертей от нарушения работы сердечно-сосудистой системы. Данная проблема является актуальной даже в высоко развитых по медицинскому обслуживанию странах.
Почему развивается болезнь
Постинфарктный атеросклероз представляет собой патологию, связанную с нарушением работы сердечной мышцы. Данная патология имеет код I 25.2 по МКБ-10.Отмершие из-за болезни ткани миокарда заменяются соединительными, из-за чего образуются рубцы.
Новообразованные ткани через некоторое время могут разрастаться и увеличиваться в размерах. В итоге сердце пациента становится больше и не может производить полноценные сокращения. В результате ухудшается снабжение кровью всех внутренних органов человека.
Существуют основные причины развития подобного состояния. В частности, постинфарктный кардиосклероз может появиться из-за:
- Перенесенного инфаркта;
- Выявления ишемической болезни сердца;
- Наличия болезни сердца и травмирования кровеносных сосудов;
- Появления воспалительных процессов в сердечных мышцах;
- Нарушения сократительных функций стенок сердца при неправильном обмене веществ.
Патология имеет несколько классификаций. В зависимости от того, какую форму имеют рубцы в миокарде, кардиосклероз может быть:
Также врач отмечает, насколько сильно проявляется заболевание. Это зависит от размера образовавшихся рубцов на месте некротических поражений сердечной мышцы, глубины нарушенных тканей, места образования и количества рубцов. Также симптомы будут проявляться в зависимости от того, насколько сильно поражена нервная или проводящая система.
Любая форма патологии очень опасна, так как пациент может умереть при отсутствии должного лечения. Чтобы предотвратить развитие осложнений, важно знать, как проявляет себя болезнь.
Симптомы патологии
Постинфарктный атеросклероз часто вызывает острую сердечную недостаточность, тромбоз кровеносных сосудов, разрыв аневризмы и иные опасные состояния. Поэтому необходимо знать основные признаки этой болезни.
Образование сердечного рубца – это серьезный смертельный фактор, который требуется выявить как можно раньше. Чтобы своевременно начать лечение и не допустить смерти человека, необходимо как можно раньше определить патологию.
Симптоматика может отличаться в зависимости от того, насколько сильно разрослись рубцы в миокарде и какова степень поражения жизненно важного внутреннего органа. Основные признаки кардиосклероза проявляются в виде:
- Давящих болей в области грудины, неприятных ощущений рядом с сердцем;
- Тахикардии;
- Значительного повышения уровня артериального давления на 20 и более пунктов;
- Одышки, которая проявляется как при физических нагрузках, так и в спокойном состоянии;
- Видимого посинения нижних и верхних конечностей, изменения цвета губ;
- Аритмии из-за нарушения состояния проводящих путей;
- Постоянного, непрекращающегося чувства усталости, снижения жизненного тонуса;
- Значительного понижения массы тела, иногда сопровождающееся анорексией и полным истощением;
- Отёка в конечностях из-за скопления жидкости в организме;
- Увеличения размера печени.
Любое проявление нарушения требует немедленного обращения к терапевту и кардиологу. Врач на основании результатов анализов и истории болезни подберет грамотное лечение.
Диагностика болезни
Если имеется подозрение на то, что в миокарде образуются рубцы, врач обязательно направляет пациента на диагностическое обследование. Это позволит вовремя остановить патологию и не допустить развитие постинфарктного кардиосклероза.
Следует обязательно обратить внимание, если у человека имеются жалобы на частое повышение артериального давления, нарушение сердечного ритма, появление шумов и глухого тона в сердце.
Для выявления заболевания используются следующие виды диагностики:
Лечение постинфарктного кардиосклероза

Важно понимать, что полностью данная патология, которая сопровождается формированием рубцов на сердечных мышцах, не лечится. Терапия проводится с целью поддержать здоровье, не допустить развития осложнений, замедлить процесс рубцевания тканей и устранить причину болезни.
Таким образом, лечение позволяет остановить рубцевание тканей сердца, улучшить состояние кровеносных сосудов, нормализовать кровообращение, вернуть нормальный ритм работы жизненно важного органа, предотвратить отмирание клеток.
После проведения необходимых анализов и детального исследования состояния сердечно-сосудистой системы врач назначает прием медикаментов и подбирает нужную дозировку. Самолечением при этом заниматься ни в коем случае нельзя.
- За счет приема ингибиторов АПФ замедляется процесс рубцевания миокарда, кроме того, препараты помогают при повышенном артериальном давлении;
- Антикоагулянты не позволяют образовываться тромбам и разжижают кровь;
- Метаболические лекарства улучшают питание миоцитов, нормализуют обмен веществ в мышечных тканях сердца;
- Для предотвращения развития аритмии принимают бета-блокаторы;
- Чтобы вывести из организма лишнюю скопившуюся жидкость и избавиться от отечности, пользуются мочегонными средствами.
- При появлении сильных болей рекомендуется прием обезболивающих препаратов.
Если случай тяжелый, используют хирургический метод терапии – удаляют аневризму с аортокоронарным шунтированием. Чтобы улучшить работу жизнеспособных тканей миокарда, проводится балоннаяангиопластика или стентирование.
Если у пациента наблюдается рецидив желудочковой аритмии, назначается установка кардиовертер-дефибриллятора.
С диагнозом атриовентрикулярная блокада практикуется внедрение электрического кардиостимулятора.
Профилактические меры
Дополнительно больному следует придерживаться специальной лечебной диеты. Важно максимально отказаться от соленых и жирных блюд, алкогольных напитков, кофе.
Пациент должен отказаться от вредных привычек, заниматься лечебной физкультурой, контролировать собственный вес, следить за концентрацией холестерина и глюкозы в крови. Периодически стоит проходить лечение в санаторно-курортном учреждении
Потребуется отказаться от тяжелых физических нагрузок и спорта. Но полностью прекращать физкультуру нельзя. Рекомендуется регулярно совершать легкие прогулки на свежем воздухе, заниматься лечебной гимнастикой.
Прогнозировать протекание болезни очень сложно, так как многое зависит от общего состояния больного и степени поражения мышечных тканей сердца.
Чтобы исключить подобное состояние, нужно следовать здоровому образу жизни, контролировать состояние сердечно-сосудистой системы, регулярно посещать врача и проходить электрокардиографию. При любом подозрении на ишемическую болезнь назначается прием препаратов, которые способствуют укреплению сердца, также используются лекарства против аритмии и витамины.
После перенесения инфаркта миокарда необходимо тщательно наблюдать за здоровьем, чтобы не допустить развитие постинфарктного атеросклероза сердца. Такое опасное заболевание при отсутствии правильного и должного лечения может вызвать смерть. Но, если грамотно относиться к своему состоянию, можно максимально остановить развитие патологии и увеличить длительность жизни на много лет.
Как восстановиться после инфаркта рассказано в видео в этой статье.
http://diabetik.guru/info/postinfarktnyj-ateroskleroz.html
Постинфарктное состояние

Для обозначения особенного самочувствия и функциональных особенностей организма, возникающих сразу после обширного инфаркта миокарда, на вторые-третьи сутки после начала болезни, и продолжающихся до конца жизни больного, есть специальный термин – «постинфарктное состояние». Это период крайне опасен: как минимум 30% пациентов умирают в течение 12 месяцев после перенесенного инфаркта, имеет место так называемая отсроченная смертность. Помимо этого, в течение шести лет после инфаркта примерно у четверти всех больных развивается стенокардия, у 20% — сердечная недостаточность, у 5% — инсульт, а около 20% пациентов переносят повторный инфаркт.
Это, как правило, связано с недостаточно эффективным лечением именно постинфарктного состояния. Нередко сами больные осложняют свое положение, не выполняя предписания врача.
Особняком стоит группа аутоиммунных заболеваний, определяемых как осложнения после ИМ. Наиболее часто из них развивается постинфарктный синдром Дресслера, представляющий собой одиночное или сочетанное воспаление перикарда, брюшины и плевры. Кроме того, возможно развитие гепатита, артрита, асептической пневмонии, синовита, гломерулонефрита, бронхоспазма, кожных болезней и других недугов.
Среди симптомов постинфарктного состояния наиболее характерными являются:
· несильные, но довольно длительные сердечные боли, они могут продолжаться до получаса;
· боли в суставах;
· иногда возникают боли в области грудной клетки.
Почему необходимо найти настоящую причину, вызвавшую инфаркт миокарда?
Инфаркт – быстро прогрессирующее острое состояние, угрожающее больному летальным исходом. С медицинской точки зрения под этим названием понимается некроз (омертвение) отдельного участка миокарда (сердечной мышцы), развившийся в результате нарушения кровоснабжения. Непосредственной причиной такого нарушения становится тромб. повлекший закупорку коронарных сосудов, или спазмирование последних из-за бурного эмоционального переживания.
На Тибете считают, что крайне важно (а при инфаркте – жизненно необходимо) найти истинный источник заболевания. Если направить силы только на устранение внешних симптомов, как обычно бывает при медикаментозном лечении, то болезнь так и останется внутри организма. Поэтому при аллопатическом лечении так часты рецидивы и осложнения.
Причиной развития сердечно-сосудистых заболеваний и ослабления сердца после инфаркта, в частности, а Тибете считают возмущение энергетических «доша» Желчь и Ветер. Дисбаланс этих регулирующих конституций – болезнь жара — вызывают:
· сильные эмоции, преимущественно негативные (страх, гнев, раздражительность, агрессия, ревность, зависть, тревожность, но может и слишком бурно переживаемая радость);
· частые стрессовые ситуации, воспринимаемые не отстраненно, а «близко к сердцу»
· регулярное употребление слишком горячей пищи;
· слишком большое количество мяса, острой и жирной пищи в рационе.
Какие лечебные методы применяют на Тибете при постинфарктном состоянии?
В постинфарктном состоянии пациент нуждается в процедурах, поддерживающих здоровье, помогающих пройти реабилитацию после серьезной болезни. Большое внимание необходимо уделить нормализации психоэмоциональной сферы, потому что перенесенный инфаркт еще больше обостряет страхи и вызывает новую волну разрушающих эмоций. И здесь велика роль самого пациента, его стремления измениться и выздороветь.
Чтобы лечение было максимально эффективным, важен комплексный подход, сочетание диетотерапии, перехода к правильному образу жизни и сеансов традиционно-восточных процедур, среди которых:
· фитотерапия. После инфаркта принципиально нужно лечение, способствующее разжижению крови, и ряд тибетских фитопрепаратов обладает требуемыми свойствами. Кроме того, травяные сборы, применяемые на Тибете, улучшают иммунитет, давая организму возможность окрепнуть и начать самовосстановление;
· иглоукалывание. Стимуляция биологически активных точек, расположенных на меридиане сердца, помогает предотвратить повторные инфаркты и инсульты;
· кровопускание. Это метод практикуется тибетскими врачами более двух тысяч лет, и особенно он полезен при болезнях жара;
· массаж. Особые техники восточного массажа служат хорошей поддержкой для людей, восстанавливающихся после перенесенных сердечно-сосудистых заболеваний. Этот способ активизирует кровообращение и обмен веществ, может избавлять от инвалидности после инфаркта;
· гирудотерапия. С помощью чрезвычайно полезных веществ, вводимых в кровь пациента пиявками, обновляется и очищается кровь. А после применения всего комплекса назначенных доктором процедур риск тромообразования значительно уменьшается;
· вакуум-терапия. С ее помощью сердце освобождается от чрезмерной нагрузки, активизируется периферийный ток крови;
http://naran.ru/bolezni/serdechno-sosudistye-zabolevaniya/postinfarktnoe-sostoyanie/
Постинфарктный синдром
Постинфарктный синдром – это перикардит аутоиммунного генеза, развивающийся спустя несколько недель после острого инфаркта миокарда. Данное осложнение характеризуется классической триадой симптомов: боль в груди, шум трения листков перикарда, легочные проявления (хрипы, кашель, одышка). Для верификации диагноза выполняется общеклинический анализ крови, ЭКГ, рентген грудной клетки, УЗИ перикарда и плевральной полости. Лечение включает в себя симптоматическую, противовоспалительную и кардиотропную терапию. При осложненном течении проводится плевроцентез, перикардиоцентез или перикардэктомия.
Постинфарктный синдром
В клинической терминологии постинфарктным синдромом (ПС), или синдромом Дресслера, называется аутоиммунное поражение околосердечной сумки. Это осложнение, обусловленное неадекватной реакцией иммунной системы на деструктивно измененные белки миокарда, в 1955 году описал американский кардиолог В. Дресслер. В его честь болезнь получила свое второе название. Кроме того, в медицинской литературе встречаются такие термины, как поздний перикардит, посткардиотомический, посттравматический перикардиальный синдром и постинфарктный полисерозит. В целом распространенность ПС в популяции составляет 3-4%. Однако по данным различных авторитетных источников, с учетом атипичных и малосимптомных форм осложнение развивается у 15-30% пациентов, перенесших обширный, осложненный или повторный инфаркт миокарда (ИМ).
Причины постинфарктного синдрома
Первопричиной заболевания является ишемическое повреждение структурных волокон миокарда, повлекшее за собой гибель кардиомиоцитов. Чаще всего оно возникает при крупноочаговом осложненном инфаркте. В процессе разрушения некротизированных тканей в кровоток поступают денатурированные белки, на которые иммунная система реагирует, как на чужеродные. В результате развивается аутоиммунная реакция, являющаяся причиной возникновения постинфарктного синдрома.
Определенную значимость в формировании симптомокомплекса играют антигены крови, проникающей в околосердечную оболочку при нарушении целостности сердечной мышцы. Поэтому, помимо острого ИМ, пусковым механизмом развития заболевания может стать гемоперикард (кровоизлияние в перикардиальную полость), обусловленное травмами грудной клетки, ранениями сердца или неадекватными кардиохирургическими вмешательствами. Также в группу риска входят постинфарктные пациенты с аутоиммунными патологиями. Некоторые авторы считают, что причиной воспалительного процесса является вирусная инфекция. Однако единодушия по поводу данного вопроса у специалистов в области кардиологии до сих пор нет.
Постинфарктный синдром представляет собой аутоиммунный процесс, возникающий вследствие интенсификации выработки антител к кардиальным антигенам. Острое нарушение кровоснабжения миокарда и гибель клеток влечет за собой резорбцию участков некроза и выход денатурированных компонентов в кровь. Это приводит к формированию иммунного ответа с образованием аутоантител, направленных против белков, входящих в состав серозных оболочек органов-мишеней.
Специфические антитела к кардиомиоцитам, в большом количестве присутствующие в плазме крови постинфарктных больных, формируют иммунные комплексы с клетками собственных тканей. Свободно циркулируя в кровяном русле, они накапливаются в перикардиальной, висцеральной плевре и во внутренних слоях суставных сумок, провоцируя асептическое воспаление. В дополнение повышается уровень Т-ЦТЛ (цитотоксических лимфоцитов), разрушающих поврежденные клетки собственного организма. Таким образом, изменяется состояние и клеточного, и гуморального иммунитета, что подтверждает аутоиммунный генез симптомокомплекса.
Классификация
Постинфарктный синдром подразделяется на 3 основные формы. В пределах каждой из них имеется несколько вариантов, классификация которых основана на локализации воспалительного процесса.
- перикардиальный — воспаляется висцеральный и париетальный листок околосердечной сумки;
- плевральный — мишенью аутоантител становится плевра, на первый план выходят признаки гидроторакса;
- пневмонический — обнаруживаются инфильтративные изменения в легких, приводящие к развитию пневмонита;
- перикардиально-плевральный — присутствуют признаки сенсибилизации тканей серозной оболочки перикарда и плевры;
- перикардиально-пневмоничекий – выявляется поражение околосердечной оболочки и ткани легкого;
- перикардиально-плеврально-пневмонический — воспаление с сердечной сумки переходит на плевральные и легочные структуры.
Симптомы постинфарктного синдрома
Классический постинфарктный синдром формируется через 2-4 недели после ИМ. Иногда сроки могут увеличиваться или уменьшаться. К наиболее характерным симптомам заболевания относят лихорадочное состояние, болевые ощущения и тяжесть в груди, одышку, кашель. Патологический процесс чаще всего начинается остро, повышением температуры тела до субфебрильных или фебрильных отметок. Появляется слабость, головокружение, тошнота, учащается пульс и дыхание. Иногда температурные показатели остаются в пределах нормы.
Обязательным компонентом симптомокомплекса является перикардит. Для него типичны различные по интенсивности болевые ощущения в области сердца, отдающие в середину живота, под мечевидный отросток, в шею, лопатки, плечи и обе руки. Боли могут быть острыми, приступообразными, или тупыми, сжимающими. При кашле и глотании появляется чувство сдавленности в груди, болезненность усиливается. В положении стоя или лежа на животе боль ослабевает. Нередко наблюдается одышка, сердцебиение, частое поверхностное дыхание.
У 85% постинфарктных пациентов с самого первого дня появляется характерный шум трения перикардиальных листков. Он обнаруживается при аускультации, независимо от дыхания и сердечного цикла. Через несколько суток боли стихают, а шум исчезает после появления выпота. Типичное проявление плеврита — колющая односторонняя боль в верхней части туловища. Она усиливается при глубоких вдохах и наклонах в здоровую сторону. Вынужденное положение на больном боку облегчает состояние. При пальпации обнаруживается крепитация.
Для пневмонита характерно ослабленное жесткое дыхание, мелкопузырчатые хрипы, одышка, сухой или влажный кашель. Реже развивается резистентная к антибиотикам нижнедолевая пневмония. Заболевание сопровождается слабостью, усиленным потоотделением и лихорадкой. В мокроте могут обнаруживаться кровяные примеси, что существенно усложняет диагностику. При атипичных формах постинфарктного симптомокомплекса нарушаются функции различных суставов: плечевых, кистевых, грудинно-реберных. Болезнь может протекать по типу моно- и полиартритов.
Осложнения
При отсутствии своевременной диагностики и профессиональной врачебной помощи постинфарктный синдром способен привести к развитию геморрагического или констриктивного перикардита (появлению кровянистого экссудата или сдавливанию сердечных тканей), а в запущенных случаях стать причиной тяжелой тампонады сердца. Для заболевания свойственно рецидивирующее течение с обострениями и ремиссиями, возникающими в промежутках от 1-2 недель до 2-х месяцев. Как правило, под влиянием лечения наблюдается ослабление симптомов, а при отсутствии терапевтической коррекции болезнь атакует с новой силой.
Диагностика
При постановке диагноза учитываются жалобы больного, характерные клинические проявления и результаты комплексного лабораторного и инструментального обследования. К наиболее ценным диагностическим параметрам, позволяющим дать заключение о состоянии пациента на момент исследования и на дальнейшую перспективу, относят:
- Клинические критерии. Объективными признаками, подтверждающими высокую вероятность формирования постинфарктного полисерозита, является перикардит и фебрильная лихорадка. Характерной считается боль за грудиной, иррадиирующая в межлопаточную область и распространяющаяся вдоль трапециевидной мышцы, сухой кашель, различная по степени выраженности одышка.
- Лабораторные исследования. В общем анализе крови возможен лейкоцитоз, эозинофилия, увеличение СОЭ. Чтобы дифференцировать синдром Дресслера от повторного ИМ, проводится исследование крови на сывороточные маркеры повреждения миокарда. Увеличение содержания глобулярных белков — тропонина I и тропонина Т — позволяет подтвердить факт гибели клеток, случившийся в промежутке 4-48 часов. Титр противокардиальных антител остается таким же, как и при неосложненном ИМ.
- ЭКГ. На повторных электрокардиограммах наблюдается отрицательная динамика. Наиболее характерный признак – однонаправленное смещение сегмента ST в большинстве отведений (с максимальным зубцом желудочкового комплекса). По мере накопления в перикардиальной полости экссудата амплитуда комплекса ORS может снижаться.
- Рентгенография грудной клетки. При плеврите обнаруживается утолщение междолевой плевры, при перикардите расширяется сердечная тень, при пневмоните выявляются ограниченные затемнения в легких, усиливается диффузный рисунок в прикорневых зонах. В отдельных случаях на снимке четко видна кардиомегалия, ограничение подвижности левого купола диафрагмы.
- УЗИ перикарда и плевральной полости. Производится оценка эхографической картины, визуализируется утолщение листков перикарда, выявляется наличие и определяется количество жидкости в перикардиальной и плевральной полостях.
В неясных диагностических случаях для дифференциации болей и выявления жидкости в полостях или инфильтратов в легочной ткани назначается МРТ сердца и легких. При наличии признаков тампонады для уточнения характера выпота, скопившегося в околосердечной сумке, проводится диагностический перикардиоцентез с последующим лабораторным исследованием полученного материала.
Лечение постинфарктного синдрома
Лечение проходит в условиях специализированного стационара. Главная роль в перечне лечебных мероприятий принадлежит медикаментозной терапии. Она преследует несколько целей, и предполагает применение фармакопрепаратов разнонаправленного механизма действия:
- Противовоспалительные. При отсутствии противопоказаний препаратами выбора являются НПВП, которые назначаются с учетом профиля безопасности. В случае резистентности к нестероидным средствам проводятся короткие курсы глюкокортикоидов. При тяжелом течении болезни, рефрактерном к противовоспалительной терапии нестероидными средствами и гормонами, применяются ЛС других групп (колхицин, метотрексат).
- Кардиотропные. Для устранения сердечных нарушений назначаются препараты, использующиеся при лечении ишемической болезни сердца: антиангинальные средства, бета-блокаторы, блокаторы кальциевых каналов, нитраты, сердечные гликозиды. При назначении учитывается основной механизм фармакологического действия, возможные побочные эффекты и кардиотоксичность.
Антикоагулянты в связи с высоким риском развития гемоперикарда не применяются. При необходимости их использования назначаются субтерапевтические дозировки. В каждом конкретном случае лечение ПС подбирается индивидуально. При выраженных болях показаны внутримышечные инъекции анальгетиков. При большом скоплении выпота выполняется плевроцентез или пункция перикардиальной полости. При сердечной тампонаде проводится хирургическая операция — перикардэктомия.
Прогноз и профилактика
Постинфарктный синдром не является опасным для жизни состоянием, и даже при самом тяжелом течении прогноз относительно благоприятный. Методы первичной профилактики, направленной на устранение причин ПС, еще не разработаны. Для снижения частоты суставных проявлений пациентам, перенесшим острый ИМ, рекомендуется ранняя активизация. При заболеваниях с рецидивирующим течением назначается противорецидивная терапия, призванная предотвратить повторные обострения патологического процесса.
http://www.krasotaimedicina.ru/diseases/zabolevanija_cardiology/post-infarction-syndrome
Причины и первые признаки предынфарктного состояния
Инфаркт миокарда – сложное и внезапное заболевание, из-за которого человек может умереть. Предынфарктное состояние можно предупредить: зная его первые признаки сразу нужно предпринять профилактические меры. Самостоятельное купирование болезни даст регресс и исключит долгое лечение, а также возникновение после него различных осложнений.

Признаки инфаркта миокарда
По статистике он происходит чаще у мужчин, так как среди них больше курильщиков. Но у женщин после 50 лет его показатель перевешивает, и этому способствует:
- гипертония;
- диабет;
- стрессы и нервные перенапряжения;
- повышенное содержание холестерина;
- избыточный вес;
- образ жизни;
- наследственность.
Предынфарктное состояние по медицинской терминологии обозначает нестабильную стенокардию. Кто хоть раз сталкивался с ней, тот находится в зоне риска.
Перед ее проявлением возникает непроходимость коронарной артерии, фибрилляция желудочков главного органа и его декомпенсация. В результате этот «букет» может вызвать инфаркт и привести к отмиранию некоторых участков сердечной мышцы или полной остановке сердца, поэтому так важно вовремя определить начавшуюся стенокардию и обратится за помощью.

Стенокардия бывает нескольких видов:
- Она может возникнуть только один раз, такой принято считать стенокардию напряжения.
- Если приступы за короткий промежуток времени повторяются часто, то это прогрессирующий ее вид. Они идут один за другим, длятся по полчаса, их не устраняет прием нитроглицерина.
- Стенокардия покоя возникает на фоне первого ее вида. При ней болевые ощущения появляются после физических и психических усилий, которые ранее не приносили ухудшений. Чаще всего они бывают ночью, когда человек находится в расслабленном состоянии. Их длительность, сила и частота неуклонно растут.
- Постинфарктная стенокардия появляется как результат перенесенного инфаркта. Она может начаться с первых дней его преодоления. Боли могут присутствовать в течение месяца.
- «Грудная жаба», проявившаяся после шунтирования. Оно проводится для сужения просветов в артериях сердца.
- Стенокардия Принцметал. Ее появление связано со спазмом коронарных артерий. Она чаще всего проявляется утром и дает о себе знать сильными болями.
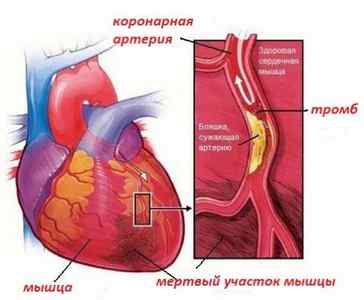
Причинами предынфарктного состояния чаще всего служат атеросклеротические бляшки, которые становятся препятствием на пути кислорода и питательных веществ. Эти нужные организму элементы не проходят сквозь зауженные просветы коронарных артерий, но, кроме этого, на их внутренней поврежденной оболочке начинает формироваться тромб, который может полностью скрыть эти просветы. Все это отражается в видимых симптомах.
Каждый организм индивидуален, заболевание протекает у каждого со своими особенностями. На это влияет возраст пациента, истощенность тела и нервов, расположение и площадь омертвевших зон, которые в результате заболевания охватили сердце.
Первые симптомы предынфарктного состояния – жгучая боль в груди, которая мешает дышать и внезапно нахлынувшая усталость. Также наблюдается:
- учащенное сердцебиение, появляется чувство, что оно подступает к горлу;
- начинается сильная одышка, становится тяжело дышать;
- лицо становится бледным практически белым, как будто от него отхлынула вся кровь;
- проступает холодный пот.
Предынфарктное состояние – прогрессирующая стенокардия. Она находится в запущенной стадии, может проявиться при постоянных стрессовых ситуациях, неправильном или незаконченном лечении, долгом пребывании в холоде.

Ее также помогут выявить атипичные симптомы. Они обычно появляются у людей старше 75 лет. К ним относится нарушение сна, сильное головокружение, бессонница, общее слабое состояние, появляется раздражительность и непонятная злость. Особой боли при этом нет, но присутствует одышка и кожные покровы начинают синеть.
Болевые ощущения могут появиться после обычных физических нагрузок и даже при ходьбе. Они бывают режущие, колющие и ноющие, и идут с разной силой.
Иногда могут начаться боли в животе, а точнее, в его левой брюшной части, и больной начинает думать, что причина в желудке, потому что они сопровождаются изжогой. Им сопутствует тошнота, повышенное газообразование и рвота, часто люди при этом падают в обморок.
При предынфарктном состоянии может болеть горло, нижняя челюсть или шея. В некоторых случаях перед этим наблюдалась только отдышка и сбой сердцебиения. инфаркт в отличие от стенокардии нельзя остановить обычным нитроглицерином. Если за сутки будет много приступов, то они приведут к некрозу мышц сердца. Что делать в таком случае? Ответ очевиден — обратится за помощью к врачу.
А перед этим оказать первую помощь – дать человеку таблетку для разжижения крови. В этой ситуации поможет обычный аспирин. Если при этом присутствуют явные признаки предынфарктного состояния тогда нужно предложить нитроглицерин, но узнать какое у больного давление, при пониженном этот препарат ему давать нельзя, чтобы не усугубить ситуацию.
Лечение инфаркта
Его правильное назначение зависит от своевременного выявления заболевания, в этом поможет его диагностика. Длиться предынфарктное состояние обычно в течение трех суток, но в отдельных случаях этот период может доходить до трех недель. При осмотре медик обращает внимание на телосложение пациента, окрас его кожных покровов, он проверяет: ярко ли выражены шейные вены и есть ли отеки.
Виды клинических обследований сердца
При очевидных признаках этого заболевания можно пройти:
- УЗИ сердца – просматривается строение сосудов и главного органа организма, движение крови по ним. Выявляются все изменения в сердце и нарушение функций миокарда. С помощью него находят застой в кровообращении, аневризму сердца, его порок и опухоли.
- ЭКГ. Выдает кардиограмму с результатами работы сердца, врач по ней определяет отклонения от нормы. Это самый простой и безболезненный метод, который применяется чаще всего для выявления кардиологических заболеваний.
- ЭХО-допплеровский метод. С помощью него можно определить движение эритроцитов и их скорость. На выходе получается кривая, по которой можно узнать состояние сосудов и скорость крови в них.
- Коронарография – операционный метод определения состояния сосудов. При нем на руке или ноге пациента делают небольшой надрез, в который вводят катетер и с помощью него получают снимки внутренней области сосудов.
- Холтеровское мониторирование сродни ЭКГ, только его проводят в течение суток. На пациента одевается небольшого размера прибор, который записывает показатели сердца в виде кардиограммы в течение 24 часов. Затем его показания обрабатываются на компьютере, и выдается окончательный результат, по которому можно установить нарушение в сердечной деятельности и даже выявить ишемию миокарда.
- МРТ сердца предполагает помещение пациента в закрытый аппарат, в котором создается высокое магнитное поле. После него появляется действительная оценка работы сердца, скорости кровоснабжения его и прилегающих к нему сосудов, а также проверяется артериальное давление.
После проведения нужных обследований назначается лечение, которое будет направлено на устранение стенокардии.
Терапия и профилактика
Вначале предписывается постельный режим, и если у человека есть проблемы с лишним весом, то ему предлагается диета. Затем идет медикаментозная терапия. Самыми распространенными препаратами при этом являются Валидол, Корвалол и Валокордин. Если пациент, до предынфарктного состояния применял один из них, то нужно сменить его на один из приведенных. Во время приступа стенокардии может помочь инъекция Но-шпы, Платифиллина или Папаверина. Кроме этих средств могут быть рекомендованы: антикоагулянты, нитраты, станины и антагонисты кальция.
В случае сильного сужения сердечных сосудов требуется хирургическое вмешательство. Оно должно быть проведено не позднее 3-6 часов после первых признаков тяжелой стенокардии. В современных клиниках могут предложить:
- аортальное шунтирование;
- криоаферез;
- экстракорпоральную гемокоррекцию;
- внутриаортальную баллонную контрпульсацию.
Проведение лечения длительный процесс, после которого нужно постоянно держать свое сердце в надлежащем порядке и не перенапрягаться, чтобы не вызвать рецидива заболевания. Все это может предупредить своевременная профилактика. Она заключается в следующем:
- сбалансированном питании (чрезмерный вес – одна из причин инфаркта миокарда);
- регулярной проверке артериального давления;
- отказе от вредных привычек;
- занятиях спортом или больше ходьбы;
- регулярном отдыхе;
- постоянном применении нужных препаратов, особенно для разжижения крови;
- контроле содержания липопротеидов и холестерина.
При возникновении предынфарктного состояния лечение состоит не только в устранении болевых ощущений, оно направлено на предотвращение возникновения заболевания в будущем. После него следует регулярно проходить обследования и выполнять профилактику.
http://sosude.ru/infarkt/predynfarktnoe-sostoyanie.html
Симптомы, причины и лечение острого инфаркта миокарда
Инфаркт миокарда – серьезное заболевание, угрожающее жизни больного. Чем раньше будет оказана квалифицированная помощь, тем выше шансы на быстрейшее выздоровление, и тем меньше риск осложнений после инфаркта.
Описание заболевания
Инфарктом называют некроз клеток определенного участка сердца. Некроз развивается по той причине, что нарушено кровообращение к данному участку сердца и к нему не поступает кровь. Клиническая картина приступа может быть достаточно яркой, но имеют место и такие случаи, когда человек переносил приступ, даже не подозревая об этом, а само заболевание обнаруживалось при прохождении электрокардиограммы.

Развитие некроза клеток миокарда является показанием к срочной госпитализации в реанимационное отделение. Оказание своевременной помощи играет жизненно важную роль для больного.
Мужчина страдают инфарктом миокарда в возрасте от 45 до 65 лет, женщины чаще страдают заболеванием в возрасте 55-65 лет. Это связано с тем, что у мужчин обычно раньше развивается атеросклероз.
Недостаточность кровообращения в определенном участке сердца в течение 15-25 минут и больше провоцирует отмирание клеток голодающего участка и нарушение насосной деятельности сердечной мышцы.
Погибшие клетки сердца замещаются соединительной тканью – рубцом, который остается на сердце на всю жизнь.
Протекание заболевания
Развитие приступа подразделяют на пять условных периодов, в которые включен также этап после самого приступа.
- Первый этап – предынфарктное состояние больного. Проявляется в приступах стенокардии, сила которых увеличивается, а период между приступами уменьшается. Этот этап может продолжаться как часами, так и неделями.
- Второй этап – острейший. В это время развивается некроз сердечных клеток, ишемия, продолжительность данного этапа от получаса до двух часов.
- Третий этап – острый. От некроза клеток до расплавления пораженной сердечной ткани ферментами. Длится от двух дней до двух недель.
- Четвертый этап – подострый. Начало формирования рубца, рост соединительной ткани на пораженном участке. Длится от одного до двух месяцев.
- Пятый этап – постинфарктное состояние. Окончательное образование рубца, приспосабливаемость сердечной мышцы к функционированию в новых условиях.

Каждый из этих этапов может пройти незаметно, но при обнаружении симптомов стенокардии, которые прогрессивно усиливаются, следует вызвать скорую помощь.
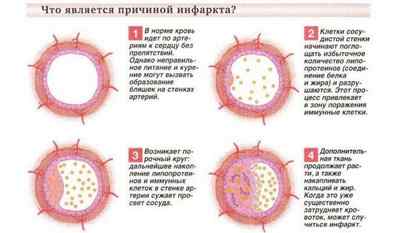
Острый инфаркт миокарда классифицируется медицинской литературой как острая форма ишемической болезни сердца. В подавляющем большинстве случаев причиной приступов становится атеросклероз – образование холестериновой бляшки на стенках сосудов, что приводит к сужению просвета вены, а затем к ее полному перекрыванию.
Пациенты с ишемической болезнью нередко страдают более высокой вязкостью крови. Это служит дополнительным толчком к образованию тромбов. В некоторых случаях инфаркт развивается на фоне спазма сосудов.
Факторы риска, провоцирующие развитие острого инфаркта миокарда:
- Гипертония;
- Избыточный вес;
- Сахарный диабет;
- Психоэмоциональное потрясение;
- Злоупотребление алкогольными напитками;
- Заядлое табакокурение.
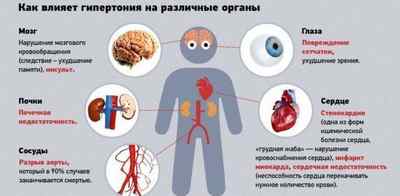
Сильные двигательные нагрузки или внезапное психологическое потрясение провоцирует быстрое прогрессирование инфаркта, причем, зачастую инфаркт поражает именно левый желудочек.
Разновидности патологии
ОИМ классифицируют по различным признакам:
- По размеру пораженной ткани сердца инфаркт может быть крупноочаговым и мелкоочаговым.
- Инфаркты с мелкими очагами встречаются в двадцати случаях из ста, но при несвоевременной госпитализации такой тип инфаркта может расшириться до крупноочагового инфаркта, которым страдают треть всех больных. При мелкоочаговом инфаркте низка вероятность разрыва сердца, развития сердечной недостаточности, тромбоэмболии и желудочковой фибрилляции.
- По глубине поражения миокарда инфаркт может быть трансмуральным – поражающим всю толщу желудочковых стенок, интрамуральный – поражающий часть толщи стенок миокарда, субэпикардиальный – поражающий миокард в районе эпикарда, субэндокардиальный – поражающий миокард в районе эндокарда.
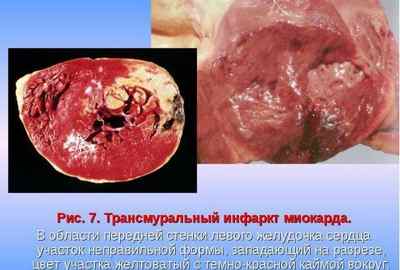
- По результатам ЭКГ различают Q-инфаркт, который сопровождается формированием зубцов, и не Q-инфаркт, без образования зубца, соответственно.
- По области некроза коронарных артерий различают инфаркты левого и правого желудочка, с поражением боковых, передних или задних стенок, либо перегородки между желудочками.
- По частоте приступов инфаркт может быть первичным, рецидивирующим – в первые два месяца после первичного, и повторным – позднее, чем через два месяца после первичного.

- По локализации болевого синдрома различают типичный инфаркт, характеризующийся болевыми ощущениями за грудиной, и атипичный, сопровождающийся периферическими болями или вовсе безболевой.
- По динамике развития различают острейшую фазу, острый инфаркт миокарда, организационную фазу с образованием рубца, и стадию окончательного рубцевания.
Симптоматика
При инфаркте миокарда симптомы могут развиваться молниеносно, соответственно динамике заболевания, а могут и вовсе не проявляться, вплоть до определенного острого периода или до стадии рубцевания. Симптоматику подразделяют на этапы развития заболевания, причем, сами этапы нередко определяются по этой же симптоматике.
Предынфарктное состояние
У половины всех больных инфаркт развивается внезапно, не подавая симптомов до острейшей фазы. У второй половины пациентов предынфарктное состояние проявляется в скачках артериального давления, а также в приступах стенокардии. Сила приступов нарастает, а промежуток между ними постепенно уменьшается.
Симптомы острейшей фазы
Острейшая фаза проявляется интенсивными болями, локализующимися в грудной клетке. Боли могут отдавать во всю левую половину тела, за исключением тазобедренной области и ног.
Болевой синдром проявляются в сжимающих, распирающих болях, они могут быть также жгучими, пронизывающими. Характер боли зависит от площади поражения миокарда – чем больше эта площадь, тем более интенсивна и выражена боль.
Приступ боли характеризуется волнообразными наплывами, причем, длительность болевого синдрома может быть разной и продолжаться от получаса до нескольких дней, при этом прием нитроглицерина не купирует этот вид болей. Приступ сопровождается ощущением страха, запиранием дыхания, слабостью.

Атипичная динамика этого периода может проявляться:
- Бледностью кожи;
- Появлением испарины;
- Холодным потом;
- Беспокойством;
- Повышением артериального давления;
- Тахикардией;
- Аритмией;
- Сердечной астмой;
- Отеком легких.

Причем, сердечная астма и отек легких классифицируются уже как быстрейшие осложнения острой фазы, в том числе, к осложнениям приписывают недостаточность функционирования левого желудочка.
Острая фаза
В этот период отмечается снижение или полное исчезновение болевого синдрома. Если боли у пациента продолжаются, возникает подозрение на выраженность ишемии или на перикардит.

Из-за отмирания клеток миокарда и воспалительного процесса, пациента мучает лихорадка, которая продолжается обычно минимум три дня. Пределы температуры и продолжительность лихорадки также напрямую зависят от площади поражения. Артериальная гипотензия в этой фазе может сохраняться и нарастать.
Подострая фаза
Этот период инфаркта миокарда сопровождается исчезновением болевых ощущений улучшением общего состояния пациента. Начало подострой фазы обычно ассоциируют с исчезновением лихорадки у больного. Острая сердечная недостаточность проявляется менее выраженно, полностью исчезает и тахикардия.
Постинфарктное состояние
На этом этапе больной выписывается из стационара. При проведении лабораторной и аппаратной диагностики не определяются какие-либо отклонения, а симптоматика заболевания исчезает полностью.
Атипичный инфаркт
Атипичным инфарктом миокарда называют такой инфаркт, который сопровождается распространением болевых ощущений в нетипичных для инфаркта областях. Например, нетипичными болями и симптомами являются:
- Иррадиация боли в горло;
- Покалывания в пальцах и запястье левой руки;
- Жжение в области левой лопатки и позвоночнике;
- Иррадиации в челюсти;
- Безболевая форма;
- Аритмия;
- Гипоксия;
- Коллапс;
- Головокружение;
- Потеря сознания;
- Отеки.

Подобная форма инфаркта миокарда наблюдается у пациентов старше шестидесяти лет, у которых ранее были диагностированы кардиосклероз, рецидивы инфарктов.
Атипичностью инфаркт отличается только во время острейшего периода, а остальные фазы уже проявляются типично для инфаркта миокарда. Такая динамика заболевания чаще всего обнаруживается случайно во время электрокардиограммы.
Возможные осложнения
Осложнения приступа инфаркта миокарда могут развиваться с первых часов, но вероятность осложнений сохраняется у пациента всю жизнь. В первый день после приступа инфаркта миокарда наблюдаются следующие осложнения:
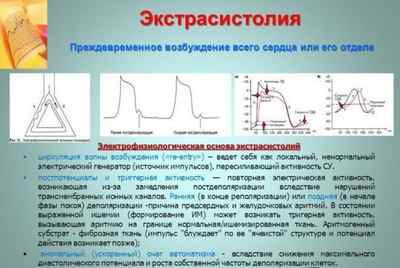
Последнее осложнение является наиболее опасным по той причине, что мерцание желудочков нередко трансформируется в их фибрилляцию, что грозит летальным исходом.
Еще одним серьезным осложнением является сердечная недостаточность, локализованная в левом желудочке. Она проявляется:
- Сердечной астмой;
- Отеком легких;
- Хрипением;
- Падением артериального давления.
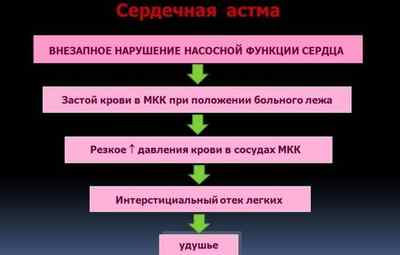
Тяжелый характер такой недостаточности при инфаркте миокарда проявляется кардиогенным шоком, что чревато развитием обширного инфаркта и смертью.
Из-за разрыва мышечной ткани в области поражения развивается сердечная тампонада – кровоизлияние в перикард. Лишь у 3% больных инфаркт миокарда сопровождается тромбоэмболией легочной артерии, что становится причиной смертельного исхода.
Опасное состояние сопровождает пациентов, у которых диагностирован трансмуральный инфаркт миокарда. В первые десять дней после приступа инфаркта велик риск внезапного разрыва желудочка и внезапное прекращение кровообращения.
Спустя несколько месяцев все еще возможно развитие постинфарктного синдрома, который сопровождается плевритом, перикардитом. Следует также проходить повторные диагностики, так как постинфарктный синдром опасен тромбоэндокардитом и перекрыванием сосудов оторвавшимися тромбами.
Диагностика
Сбор анамнеза начинается с жалоб пациента, которые зависят от фазы и области поражения при инфаркте миокарда. Основные критерии диагностирования:
- Изменения на электрокардиограмме;
- Жалобы пациента;
- Показатели крови.

На ЭКГ фиксируются характерные для площади поражения зубцы. На ЭхоКГ определяется истончение стенки миокарда, патология сократимости желудочков.
В крови обнаруживаются:
- Повышение СОЭ;
- Повышение лейкоцитов;
- Увеличение активности специфических трансфераз;
- Креатинфосфокиназа;
- Лактатдегидрогеназа;
- Тропонин.

Проводится также коронарная ангиография, которая позволяет оценить снижение сократительной активности желудочка и оценить вероятность проведения ангиопластики и шунтирования – операций, которые позволяют восстановить кровоток в сердце.
При инфаркте миокарда лечение проводится только в условиях реанимации. Показан постельный режим, полный покой и правильный рацион по специальной лечебной диете №10. В начале подострой фазы больного переводят в кардиологическое отделение для корректировки режима и продолжения лечения.
Болевой синдром купируют нейролептиками и наркотическими анальгетиками. Из нейролептиков используется дроперидол, а из анальгетиков – фентанил. Вводится нитроглицерин внутривенно.
Дальнейшая терапия способствует предупреждению осложнений. Назначается лидокаин для предотвращения аритмии, атенолол и аспирин, как адреноблокатор и тромболитик. Также показана магнезия, спазмолитики, обезболивающие препараты. В первый день после приступа больному предлагается ангиопластика.
При некрозе более половины сердечных тканей миокард не выдерживает нагрузок и развивается кардиогенный шок, провоцирующий смертельный исход. При менее обширных поражениях возможно развитие сердечной недостаточности. После прохождения острой фазы прогноз достаточно благоприятен. Особенного внимания и дополнительного лечения после некроза миокарда требуют пациенты с осложнениями инфаркта.
http://serdechka.ru/bolezni/infarkt/miokarda-v-ostroy-forme.html