Аортальная недостаточность
Аортальная недостаточность — причины, степени, симптомы, лечение, прогноз и профилактика
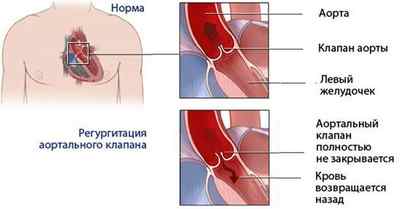
Что такое аортальная недостаточность
Неправильно функционирующий аортальный клапан становится причиной того, что левый желудочек испытывает повышенную нагрузку, так как объем крови превышает норму. Из-за этого сердце гипертрофируется, отчего начинает хуже функционировать.
Заболевание сопровождается головокружением, обмороками, болью в грудной клетке, одышкой, частым и неритмичным сердцебиением. Для лечения аортальной недостаточности применяются консервативные методы; при тяжелом течении показана пластика или протезирование аортального клапана.
Недостаточность аортального клапана чаще диагностируется у мужчин. В зависимости от факторов возникновения, это расстройство становится первичным и вторичным. Факторами развития становятся врождённые патологии или перенесённые заболевания. Аортальная недостаточность у 80% больных ревматической этиологии.
Причины аортальной недостаточности
Нарушения в строении клапана
Патологии в строении корня аорты
- увеличение и растяжение аорты из-за возрастных изменений;
- систематически повышающееся артериальное давление;
- расслоение стенок аорты;
- ревматические заболевания, деформирующие соединительную ткань;
- патологии сердца;
- использование препаратов, подавляющих тягу к еде.
Наследственные заболевания, поражающие соединительную ткань
- синдром Марфана;
- аортоаннулярная эктазия;
- синдром Элерса-Данлоса;
- болезнь Эрдгейма;
- врожденный остеопороз.
Степени аортальной недостаточности
1 степень — начальная
Объем регургитационной крови не превышает 15% объема выброса из желудочка во время первого сокращения. Начальная аортальная недостаточность не провоцирует симптомов, определяется незначительное увеличение плотности стенок желудочка и клапана. Заболевание диагностируют при проведении эхографии.
Аортальная недостаточность 1 степени опасна тем, что если вовремя не предотвратить развитие болезни, заболевание прогрессирует до последней стадии, при которой начинаются необратимые процессы.
2 степень — скрытая аортальная недостаточность
Объем регургитации достигает 30%. У большинства пациентов не отмечается признаков нарушения работы сердца, однако при проведении эхографии обнаруживается гипертрофия левого желудочка. При врожденном пороке обнаруживается аортальный клапан с неправильным количеством створок. Величина выброса определяется при проведении зондирования полостей сердца. Иногда у больных 2 степенью недостаточности клапана аорты определяется повышенная утомляемость и одышка при физических нагрузках.
3 степень — относительная аортальная недостаточность
В левый желудочек забрасывается 50% крови, которая поступает в аорту. Люди чувствуют болезненность в области грудной клетки. При электро-, эхоркардиографии обнаруживается значительное утолщение левого желудочка. При проведении рентгенографии грудной клетки определяются признаки застоя венозной крови в легких.
4 степень — декомпенсация
Свыше половины объема крови возвращается обратно в желудочек. Характерно выражение одышки, острой левожелудочковой недостаточности, отёчность лёгких, увеличение размеров печени, а также присоединение митральной недостаточности. Пациенту необходима срочная госпитализация.
5 степень — предсмертная
Сердечная недостаточность прогрессирует, происходит застой крови и дистрофические процессы в органах. Результатом этой степени становится смерть человека.
Симптомы аортальной недостаточности
Первыми симптомами становятся следующие:
- ощущение усиленных сокращений сердца в грудной клетке;
- ощущение пульса в голове, конечностях, вдоль позвоночника, как правило, лежа на левом боку.
В последующем присоединяются и другие симптомы:
- стенокардия;
- перебои в работе сердца;
- головокружение при перемене положения тела;
- обмороки.
В зависимости от стадии аортальной недостаточности возможны следующие симптомы:
- утомляемость;
- одышка при физических нагрузках;
- учащенное сердцебиение;
- слабость;
- боли в сердце;
- бледность кожных покровов;
- нервный тик;
- сердечная астма;
- потливость.
К каким врачам обращаться при аортальной недостаточности
Лечение аортальной недостаточности
Тактика лечения заболевания напрямую зависит от стадии. При 1 и 2 стадии аортальной недостаточности, необходимости в лечении нет: пациенту следует регулярно консультироваться у кардиолога. При лечении аортальной недостаточности применяются медикаментозные и хирургические методы.
Медикаментозное лечение
Умеренная аортальная недостаточность требует медикаментозной коррекции — назначения следующих групп препаратов:
Для предупреждения резкого снижения артериального давления при острой аортальной недостаточности, указанные препараты применяются в сочетании с допамином.
Хирургическое лечение
Если заболевание представляет угрозу развития осложнений, решение принимается в пользу кардиохирургической операции — протезирования клапана аорты с заменой механическим или биологическим имплантом. Операция обеспечивает 10-летнюю выживаемость у 75% пациентов с недостаточностью аортального клапана.
Протезирование клапана — открытая кардиохирургическая операция, которая длится минимум 2 часа. Замена аортального клапана происходит под постоянным контролем: чреспищеводная эхокардиография и кардиомониторинг. В первый год после операции высок риск осложнений, поэтому пациентам, перенесшим протезирование, назначается прием антикоагулянтов.
Осложнения аортальной недостаточности
Осложнения, которые возникают при аортальной недостаточности, если лечение не было результативным:
- острый инфаркт миокарда;
- недостаточность митрального клапана;
- вторичный инфекционный эндокардит;
- аритмия.
Выраженная дилатация левого желудочка, как правило, приводит к эпизодическим отекам легких, сердечной недостаточности и внезапному летальному исходу. Проявившаяся стенокардия приводит к смерти пациента в промежутке до 4 лет, а сердечная недостаточность убивает за 2 года, если вовремя не провести лечение хирургическим методом. Аортальная недостаточность в острой форме ведет к сильной недостаточности левого желудочка и, как следствие, ранней смерти.
Диагностика аортальной недостаточности
Дополнительно проводятся следующие диагностические мероприятия:
Кроме того, пациенту требуется сдать анализы крови и мочи для определения наличия сопутствующих заболеваний.
Классификация аортальной недостаточности
- врождённая: передаётся от родителей к ребёнку, формируется у плода;
- приобретённая – формируется при воздействии заболеваний.
Факторы развития
Прогноз при аортальной недостаточности
На начальных стадиях прогноз в отсутствие дисфункции и дилатации левого желудочка, как правило, благоприятный. После того как появляются жалобы, состояние быстро ухудшается. В течение 3 лет после постановки диагноза жалобы появляются у 10% больных, в течение 5 лет — у 19%, в течение 7 лет— у 25%.
При легкой и умеренной аортальной недостаточности десятилетняя выживаемость составляет 85—95%. При среднетяжелой аортальной недостаточности пятилетняя выживаемость при медикаментозном лечении составляет 75%, десятилетняя — 50%.
Стремительное развитие сердечной недостаточности происходит при выраженной недостаточности аортального клапана. Без хирургического лечения больные, как правило, умирают в течение 4 лет после появления стенокардии и в течение 2 лет после развития сердечной недостаточности.
Но если недостаточность аортального клапана будет излечена протезированием, прогноз жизни улучшится, но только при условии соблюдения рекомендаций кардиохирурга по ограничению риска послеоперационных осложнений.
Профилактика аортальной недостаточности
Первичная профилактика аортальной недостаточности включает в себя следующие меры:
- закаливание;
- прохождение осмотра у кардиолога 1 раз в год;
- обращение к врачу при появлении болей в сердце;
- здоровый образ жизни;
- правильное питание.
Кроме того, профилактикой становится предупреждение и лечение заболеваний, при которых возникает аортальная недостаточность:
- сифилис;
- атеросклероз;
- красная волчанка;
- ревматоидный артрит;
- ревматизм.
Меры вторичной профилактики:
Вопросы и ответы по теме \»Аортальная недостаточность\»
Вопрос: После замены клапана аортального и пластики аорты через 2 года сильная одышка Почему? Давление в норме.
Ответ: Причин может быть много, вам необходимо пройти обследование.
Вопрос: У меня биологический аортальный клапан был поставлен 3,5 года назад. 8 месяцев назад сделала последнюю ЭХОграмму в которой выявилась регургитация 3-4 степени. Можно ли её вылечить медпрепаратами? Мне 65 лет.
Ответ: Это зависит от многих факторов, поэтому решающее значение имеет мнение лечащего врача.
Вопрос: Добрый день (или вечер). Может ли причиной аортальной недостаточности при УЗИ быть дисфункция вегетативной нервной системы с эпизодами параксизмальной тревоги? Большое спасибо.
Ответ: Здравствуйте. Нет, скорее общие причины и того и у другого.
Вопрос: Здравствуйте. Аортальная регургитация 2 степени при ФБ 83%. УЗИ пятилетней давности. Еще ранее УЗИ показывало умеренную дилатацию л.ж. при ФБ 59%. Мне 60 лет. В молодости бегал длинные дистанции. Говорят, что это тоже может быть причиной \»неполадок\» с л. ж. в дальнейшем. Какой может быть прогноз? В настоящее время практически всегда высокое \»нижнее\» давление (более 90) при практически нормальным \»верхним\» давлением. Пройти повторное УЗИ проблематично (идет война, Донбасс, Дебальцево). Спасибо.
Ответ: Здравствуйте. На начальных стадиях прогноз, как правило, благоприятный. После того как появляются жалобы, состояние быстро ухудшается, поэтому необходимо наблюдаться у кардиолога.
Вопрос: Здравствуйте. Женщина, 41 год. Недостаточность аортального клапана лёгкой степени с регургитацией 1-2 степени. Митральная,трикуспидальная и лёгочная регургитация 1 степени. Полости сердца не дилатированы.Зон нарушения локальной сократимости миокарда не лоцировано.По профилю движения МЖП нельзя исключить нарушение проводимости по ножкам пучка Гиса. Систолическая функция левого желудочка не изменена. Диастолическая функция левого желудочка изменена по псевдонормальному типу. Вот такое вот заключение. Скажите, пожалуйста, какой прогноз в моей ситуации и лечится ли весь этот ужас?
Ответ: Здравствуйте. При диагностировании заболевания на начальных стадиях лечить его проще, а прогноз — лучше.
Вопрос: Может ли аортальная регургитация длиться 20-30 лет и более. Влияет ли регургитация на показатели давления и разницу между диастолическим и систолическим давлением (например, 130 на 115).
Ответ: Здравствуйте. Прогноз для жизни пациента зависит от основного заболевания, степени регургитации, формы. Ранний показатель смертности типичен для острого развития патологии. При хронической форме 75% пациентов живут более 5 лет, а половина — 10 и дольше. При аортальной недостаточности снижается диастолическое артериальное давление.
Вопрос: Здравствуйте. Мужчина 54 года. Двухстворчатый аортальный клапан. Незначительный стеноз АК. Аортальная регургитация 3 ст. Дилатация левого желудочка. Гипертрофия стенок левого желудочка. Обязательно ли делать операцию по замене клапана? Если не делать, какие последствия?
Ответ: Здравствуйте. Протезирование аортального клапана показано при снижении толерантности к физической нагрузке и первых проявлениях сердечной недостаточности. Возможные осложнения здесь.
Вопрос: Здравствуйте. Мужчина 21 год. Врожденный порок двухстворчатый аортальный клапан. Створки очагово уплотнены. Регургитация 2 ст центральная. Аортальная недостаточность 2 степени. Диагноз поставлен впервые. Возможна ли пластика клапана? Делать ли операцию или ждать 3-4 степень?
Ответ: Здравствуйте. Как правило, при 1-2 степени операция не проводится. Пластика аортального клапана показана при тяжелой аортальной недостаточности, которая определяется выраженностью симптомов и динамикой прогрессирования заболевания.
Вопрос: Здравствуйте. Ребенок 15 лет! Диагноз аортальная недостаточность 1 степени. Возможна ли профессиональная спортивная карьера?
Ответ: Здравствуйте. Как правило, при 1 степени аортальной недостаточности не рекомендуются чрезмерные физические нагрузки, только умеренные. Следуйте рекомендациям лечащего врача.
Вопрос: Здравствуйте. При недостаточности аортального клапана делают операцию по вставлению искусственного клапана. Если недостаточность аорты 1 степени, делать операцию или ждать до 4 степени? Делать ли операцию до рождения ребенка или сначала родить? Как поддержать сердце во время родов? Женщина, 38 лет. Также присутствует гипертрофия левого желудочка. Лекарства, кроме трав и калины, не подходят, так как вызывают мигрень.
Ответ: Здравствуйте. При 1 степени аортальной недостаточности не оперируют. Первая степень не обязательно будет прогрессировать. Сердце во время родов поддерживать не надо, если здоровое. Если нездоровое и это диагностировано — обсудите с кардиологом.
Вопрос: Здравствуйте. 31 год. Недавно делал УЗИ сердца, поставили диагноз: недостаточность аортального клапана, ПМК с регургитацией 1 степени. Служу в армии на лётной должности. Скажите, с таким диагнозом годен к лётной работе?
Ответ: Здравствуйте. ПМК 1 степени это норма. Что касается аортальной недостаточности — смотрят выраженность по протоколу ЭхоКГ. Думаю, что проблем не будет.
http://www.diagnos-online.ru/zabol/zabol-428.html
Аортальная недостаточность: причины, симптомы, диагностика, лечение
Аортальная недостаточность может быть вызвана либо первичным поражением створок аортального клапана, либо поражением корня аорты, которое составляет в настоящее время более 50% всех случаев изолированной недостаточности аортального клапана.
Чем вызывается аортальная недостаточность?
Ревматическая лихорадка — одна из основных клапанных причин аортальной недостаточности. Сморщивание створок вследствие инфильтрации соединительной тканью препятствует их смыканию но время диастолы, образуя тем самым дефект в центре клапана — «окно» для регургитации крови в полость левого желудочка. Сопутствующее сращение комиссур ограничивает раскрытие аортального клапана, что приводит к появлению сопутствующего аортального стеноза.
Инфекционный эндокардит
Недостаточность аортального клапана может быть обусловлена разрушением клапана, перфорацией его створок или наличием растущих вегетации, препятствующих смыканию створок в диастолу.
Кальцинированный аортальный стеноз у пожилых лиц приводит к развитию аортальной недостаточности в 75% случаев, как вследствие возрастного расширения фиброзного кольца аортального клапана, так и в результате дилатации аорты.
Другие первичные клапанные причины аортальной недостаточности:
- травма, приводящая к разрыву восходящей части аорты. Происходит нарушение крепления комиссур, что приводит к пролапсу аортальной створки в полость левого желудочка;
- врожденный двустворчатый клапан из-за неполного закрытия или пролапса створок;
- большой септальный дефект межжелудочковой перегородки;
- мембранозный субаортальный стеноз;
- осложнение радиочастотной катетерной аблации;
- миксоматозная дегенерация аортального клапана;
- разрушение биологического клапанного протеза.
Поражение корня аорты
Поражение корня аорты способны вызвать следующие заболевания:
- возрастная (дегенеративная) дилатация аорты;
- кистозный некроз медии аорты (изолированный или как компонент синдрома Марфана);
- расслоение аорты;
- несовершенный остеогенез (остеопсатироз);
- сифилитический аортит;
- анкилозируюший спондилит;
- синдром Бехчета;
- псориатический артрит;
- артрит при язвенном колите;
- рецидивирующий полихондрит;
- синдром Рейтера;
- гигантоклеточный артериит;
- системная гипертензия;
- употребление некоторых препаратов, угнетающих аппетит.
Аортальная недостаточность в данных случаях формируется из-за выраженного расширения кольца аортального клапана и корня аорты с последующей сепарацией створок. Последующая дилатация корня неизбежно сопровождается избыточным натяжением и перегибом створок, которые затем утолщаются, сморщиваются и становятся неспособными полностью прикрывать аортальное отверстие. Это усугубляет недостаточность аортального клапана, приводит к дальнейшему расширению аорты и замыкает порочный круг патогенеза («регургитация усиливает регургитацию»).
Вне зависимости от причины аортальная недостаточность всегда вызывает дилатацию и гипертрофию левого желудочка с последующим расширением митрального кольца и возможным развитием дилатации левого предсердия. Нередко на месте контакта регургитационного потока и стенки левого желудочка на эндокарде образуются «карманы».
Варианты и причины аортальной недостаточности
- Ревматическая лихорадка.
- Кальцинирующий аортальный стеноз (КАС) (дегенеративный, сенильный).
- Инфекционный эндокардит.
- Травмы сердца.
- Врожденный двустворчатый клапан (сочетание аортального стеноза и недостаточности аортального клапана).
- Миксоматозная дегенерация створок аортального клапана.
Поражение корня аорты:
- Возрастное (дегенеративное) расширение аорты.
- Системная артериальная гипертензия.
- Расслоение аорты.
- Коллагенозы (анкилозируюший спондилоаргрит, ревматоидный артрит, гигантоклеточный артериит, синдром Рейтера, синдром Элерса-Данлоса, синдром Бехчета).
- Врожденные пороки сердца (дефект межжелудочковой перегородки с пролабированием створок аортального клапана, изолированный субаортальный стеноз). —
- Прием аноректиков.
Патофизиология аортальной недостаточности
Основным патологическим фактором при аортальной недостаточности является перегрузка объемом левого желудочка, влекущая за собой серию компенсаторных приспособительных изменений миокарда и всей системы кровообращения.
Основные детерминанты регургитационного объема; площадь регургитационного отверстия, диастолический градиент давления на аортальном клапане и продолжительность диастолы, которая в свою очередь является производной от частоты сердечных сокращений. Тем самым брадикардия способствует увеличению, а тахикардия — уменьшению объема недостаточности аортального клапана.
Постепенное увеличение конечно-диастолического объема приводит к увеличению систолического напряжения стенки левого желудочка с последующей ее гипертрофией, сопровождающейся одновременным расширением полости левого желудочка (эксцентрическая гипертрофия левого желудочка), что способствует равномерному распределению увеличенного давления в полости левого желудочка на каждую моторную единицу миокарда (саркомер) и тем самым способствует удержанию ударного объема и фракции изгнания в нормальных или субоптимальных пределах (стадия компенсации).
Увеличение объема регургитации приводит к прогрессирующему расширению полости левого желудочка, изменению его формы до сферической, увеличению диастолического давления в левом желудочке, усилению систолического напряжения стенки левого желудочка (постнагрузки) и снижению фракции выброса. Падение фракции выброса происходит вследствие, угнетения сократимости и/или увеличения постнагрузки (стадия декомпенсации).
Острая аортальная недостаточность
Наиболее частыми причинами развития острой аортальной недостаточности служат инфекционный эндокардит, расслоение аорты или травма. При острой недостаточности аортального клапана происходит внезапное увеличение диастолического объема крови, поступающей в неизмененный левый желудочек. Недостаток времени для развития адаптивных механизмов приводит к резкому увеличению КДО как в левом желудочке, так и в левом предсердии Некоторое время сердце работает по закону Франка-Старлинга, согласно которому степень сокращения волокон миокарда есть производная длины его волокон. Однако неспособность камер сердца к быстрому компенсаторному расширению вскоре приводит к уменьшению объема выброса в аорту.
Возникающей компенсаторной тахикардии оказывается недостаточно для поддержания достаточного сердечного выброса, что способствует развитию отека легких и/или кардиогенного шока.
Особенно выраженные нарушения гемодинамики наблюдают у пациентов с концентрической гипертрофией левого желудочка, обусловленной перегрузкой давлением и несоответствием размеров полости левою желудочка и КДО. Такая ситуация происходит в случае расслоения аорты на фоне системной гипертензии, а также при острой недостаточности аортального клапана после баллонной комиссуротомии при врожденном аортальном стенозе.
Хроническая аортальная недостаточность
В ответ на увеличение объема крови при хронической аортальной недостаточности в левом желудочке включается ряд компенсаторных механизмов, способствующих его адаптации к увеличенному объему без роста давления наполнения.
Постепенное увеличение диастолического объема позволяет желудочку изгонять больший ударный объем, что определяет нормальный сердечный выброс. Это обеспечивается продольной репликацией саркомеров и развитием эксцентрической гипертрофии миокарда левого желудочка, поэтому нагрузка па саркомер длительное время остается нормальной, сохраняя резерв преднагрузки. Фракция выброса и фракционное укорочение волокон левого желудочка остаются в пределах нормы.
Дальнейшее увеличение полостей левых отделов сердца в сочетании с усилением систолического напряжения стенок приводит к сопутствующей концентрической гипертрофии левого желудочка. Таким образом, недостаточность аортального клапана представляет собой сочетание перегрузки объемом и давлением (стадия компенсации).
В дальнейшем происходят как истощение резерва преднагрузки, так и развитие несоответствующей объему гипертрофии левого желудочка с последующим снижением фракции выброси (стадия декомпенсации).
Патофизиологические механизмы адаптации левого желудочка при аортальной недостаточности
- тахикардия (укорочение времени диастолической регургитации);
- механизм Франка-Старлинга.
- эксцентрический тип гипертрофии (перегрузка объемом);
- геометрические изменения (сферический вид);
- смешение вправо кривой зависимости диастолического объема-давления.
- неадекватная гипертрофия и увеличение постнагрузки;
- увеличение скольжения волокон миокарда и потеря Z-регистра;
- угнетение сократительной способности миокарда;
- фиброз и потеря клеток.
Симптомы аортальной недостаточности
Симптомы хронической аортальной недостаточности
У пациентов с выраженной хронической аортальной недостаточностью левый желудочек постепенно расширяется, в то время как сами пациенты не имеют (или почти не имеют) симптомов. Признаки, характерные для уменьшения кардиального резерва или миокардиальной ишемии, развиваются, как правило, на 4-й или 5-й декаде жизни после формировании выраженной кардиомегалии и дисфункции миокарда. Основные жалобы (одышка при физической нагрузке, ортопноэ, пароксизмальная ночная одышка) накапливаются постепенно. Стенокардия появляется на поздних стадиях болезни; приступы «ночной» стенокардии становятся мучительными и сопровождаются обильным холодным липким потом, что вызвано замедлением сердечного ритма и критическим падением артериального диастолического давления. Пациенты с недостаточностью аортального клапана часто жалуются на непереносимость ударов сердца, особенно в горизонтальном положении, а также на трудно переносимую боль в груди, вызванную ударами сердца о грудную клетку. Тахикардия, появляющаяся при эмоциональном стрессе или во время нагрузки, вызывает сердцебиения и покачивание головы. Пациентов особенно беспокоят желудочковые экстрасистолы вследствие особенно сильного постэкстрасистолического сокращения на фоне увеличения объема левого желудочка. Все эти жалобы появляются и существуют задолго до возникновения симптомов дисфункции левого желудочка.
Кардинальным симптомом хронической аортальной недостаточности является диастолический шум, начинающийся сразу после II тона. От шума легочной регургитации его отличает раннее начало (т.е. сразу за II тоном) и увеличенное пульсовое давление. Шум лучше выслушивается сидя или при наклоне пациента вперед, с задержкой дыхания на высоте выдоха. При выраженной недостаточности аортального клапана шум быстро достигает пика и затем медленно идет на убыль в течение всей диастолы (decrescendo). Если регургитация вызвана первичным поражением клапана, шум лучше всего выслушивается у левого края грудины в третьем-четвертом межреберье. Однако, если шум в основном обусловлен расширением восходящей аорты, аускультативным максимумом будет правый край грудины.
Тяжесть аортальной недостаточности более всего коррелирует с продолжительностью шума, а не с его выраженностью. При умеренной недостаточности аортального клапана шум, как правило, ограничен ранней диастолой, высокочастотный и напоминает толчок. При выраженной аортальной недостаточности шум длится всю диастолу и может приобретать «скребущий» оттенок. Если шум становится музыкальным («воркование голубя»), то обычно это указывает на «выворот» или перфорацию створки аортального клапана. У пациентов с тяжелой недостаточности аортального клапана и левожелудочковой декомпенсацией выравнивание в конце диастолы давления в левом желудочке и аорте ведет к исчезновению этою музыкального компонента шума,
Средне- и позднедиастоличеекий шум на верхушке (шум Остина-Флинта) довольно часто обнаруживают при выраженной аортальной недостаточности, и он может появляться при неизмененном митральном клапане. Шум обусловлен наличием сопротивления митральному кровотоку высоким КДД, а также колебанием передней створки митрального клапана под воздействием регургитационного аортального потока. На практике трудно отличить шум Остина-Флинта от шума митрального стеноза. Дополнительные дифференциально-диагностические критерии в пользу последнего: усиление I тона (хлопающий I тон) и тон (щелчок) открытия митрального клапана.
Симптомы острой аортальной недостаточности
Из-за ограниченной способности левого желудочка переносить островыраженную аортальную регургитацию у таких пациентов часто развиваются признаки острого сердечно-сосудистого коллапса, с появлением слабости, выраженной одышки и гипотонии, вызванных уменьшением ударного объема и увеличением давления в левом предсердии.
Состояние пациентов с выраженной недостаточностью аортального клапана всегда тяжелое, сопровождается тахикардией, выраженной периферической вазоконстрикпией и цианозом, иногда застоем и отеком легких. Периферические признаки аортальной недостаточности, как правило, не выражены или не достигают той степени, как при хронической недостаточности аортального клапана. Отсутствуют двойной тон Траубе, шум Дюрозье и бисферический пульс, а нормальное или слегка увеличенное пульсовое давление может привести к серьезной недооценке тяжести поражения клапана. Верхушечный толчок левого желудочка нормальный, а толчкообразные движения грудной клегки отсутствуют. I тон резко ослаблен вследствие преждевременного закрытия митрального клапана, тон закрытия которого изредка слышен в середине или конце диастолы. Часто выражены признаки легочной гипертензии с акцентом легочного компонента II тона, появлением III и IV тонов сердца. Ранний диастолический шум острой аортальной недостаточности, как правило, низкочастотный и короткий, что связано с быстрым увеличением КДД и падением диастолического градиента давления на аортальном клапане.
Физикалькое исследование
У пациентов с хронической выраженной аортальной регургитацией часто наблюдают следующие симптомы:
- покачивание головы с каждым ударом сердца (симптом де Мюссе);
- появление коллаптоидного пульса или пульса «гидравлического насоса», характеризующегося быстрым расширением и быстрым спадением пульсовой волны (пульс Корригана).
Артериальный пульс, как правило, хорошо выражен, пальпируется и оценивается лучше на лучевой артерии поднятой руки пациента. Бисферический пульс также нередок и пальпируется на плечевой и бедренной артерии пациента гораздо лучше, чем на сонных артериях. Следует отметить большое количество аускультативных феноменов, связанных с увеличенным пульсовым давлением. Двойной тон Траубе проявляется в виде систолического и диастолического толчков, слышимых над бедренной артерией. При феномене Мюллера отмечают пульсацию язычка. Двойной шум Дюрозье — систолический шум над бедренной артерией при ее проксимальном пережатии и диастолический при дистальном пережатии. Пульс прикапиллярный, т.е. симптом Квинке, можно определять прижатием стекла к внутренней поверхности губы пациента или рассматриванием кончиков пальцев через проходящий свет.
Систолическое артериальное давление, как правило, увеличено, а диастолическое резко снижено. Симптом Хилла заключается в превышении систолического давления в подколенной ямке над систолическим давлением в плечевой манжете более чем на 60 мм. рт. ст. Тоны Короткова продолжают выслушиваться даже около нулевой отметки, хотя внутриартериальное давление редко падает при этом ниже 30 мм рт. ст., поэтому с истинным диастолическим давлением коррелирует, как правило, момент «смазывания» тонов Короткова в IV фазе. При развитии признаков сердечной недостаточности может появляться периферическая вазоконстрикция, тем самым увеличивая диастолическое давление, что не стоит расценивать как признак умеренной недостаточности аортального клапана.
Верхушечный толчок диффузный и гипердинамичпый, смещен вниз и кнаружи; может наблюдаться систолическое втяжение парастернальной области. На верхушке можно пропальпировать волну быстрого заполнения левого желудочка, впрочем, так же как и систолическое дрожание на основании сердца, надключичной ямке, над сонными артериями вследствие увеличенного сердечного выброса. У многих пациентов можно пропальпировать или зарегистрировать дрожание каротид.
17. Недостаточность аортального клапана: причины развития, патогенез нарушений гемодинамики, клиника, диагностика, течение, осложнения, прогноз, показания к оперативному лечению.
Этиология аортального клапана.
1) ревматическое поражение клапана аорты – примерно 2/3 всех больных аортальной недостаточностью 2) инфекционный эндокардит 3) сифилис 4) аневризма аорты 5) тупая травма грудной клетки 6) артериальная гипертензия 7) атеросклероз аорты  аортит 9) врожденные аномалии (обычно сочетаются с поражением других клапанов, синдром Марфана) 10) системная красная волчанка, ревматоидный артрит (вызывают асептический эндокардит)
аортит 9) врожденные аномалии (обычно сочетаются с поражением других клапанов, синдром Марфана) 10) системная красная волчанка, ревматоидный артрит (вызывают асептический эндокардит)
1. Из-за недостаточности аортального клапана происходит обратный ток крови из аорты в левый желудочек во время его диастолы, что вызывает его расширение. Во время систолы левый желудочек сокращается с большей силой (необходимо выбросить увеличенный ударный объем крови), что вызывает его гипертрофию, а в аорте – дилатацию.
2. При исчерпании возможностей компенсации и ухудшении функции перерастянутого миокарда УО (ударный объем) и ФВ (фракция выброса) снижаются, а КДД (конечно-диастолическое давление) и КДО (конечно-диастолический объем) в левом желудочке повышаются, что приводит к увеличению давления в левом предсердии, легочных венах, капилларах и легочной артерии.
3. Расширение левого желудочка приводит к относительной недостаточности митрального клапана, что увеличивает связанный с декомпенсацией аортального порока венозный застой в малом круге кровообращения и создает дополнительную нагрузку для правого желудочка (митрализация аортальной недостаточности).
Клиническая картина аортальной недостаточности.
1. Субъективно – в стадии компенсации порока общее самочувствие удовлетворительное, лишь иногда больные ощущают сердцебиение (из-за компенсаторной тахикардии) и пульсацию за грудиной (из-за перемещения увеличенного объема крови из левого желудочка в аорту и обратно), при декомпенсации жалобы на:
— боль в области сердца стенокардитического характера, плохо или некупирующиеся нитроглицерином (обусловлены относительной коронарной недостаточностью за счет гипертрофии миокарда, ухудшением кровенаполнения коронарных артерий при низком диастолическом давлении в аорте и из-за сдавления субэндокардиальных слоев избыточным объемом крови)
— головокружение, наклонность к обморокам (связаны с нарушением питания мозга)
— одышку вначале при физической нагрузке, а затем и в покое (появляется при снижении сократительной функции левого желудочка)
— отеки, тяжесть и боль в правом подреберье (при развитии правожелудочковой недостаточности)
а) осмотр: бледность кожных покровов (вызвана малым кровенаполнением артериальной системы во время диастолы); пульсация переферических артерий — сонных («пляска каротид»), подключичных, плечевых, височных; ритмичное, синхронное с пульсом покачивание головы (симптом Мюссе); ритмичное изменение цвета ногтевого ложа и губ при легком надавливании прозрачным стеклом на слизистую губ, на конец ногтя, так называемый капиллярный пульс (симптом Квинке).
б) пальпация: верхушечный толчок определяется в шестом, иногда в седьмом межреберье, кнаружи от среднеключичной линии, разлитой, усиленный, приподнимающий, куполообразный.
в) перкуссия: граница относительной сердечной тупости смещена вниз и влево, увеличены размеры поперечника сердца и ширина сосудистого пучка (аортальная конфигурация).
г) аускультация: I тон на верхушке сердца ослаблен (створки митрального клапана захлопываются с меньшей амплитудой вследствие переполнения левого желудочка кровью, давление в полости левого желудочка нарастает медленно при отсутствии периодов замкнутых клапанов); II тон на аорте при ревматическом пороке ослаблен, при сифилитическом и атеросклеротическом — звучный, иногда усилен и даже с металлическим оттенком; шумы:
1) органический шум — мягкий, дующий протодиастолический шум над аортой, проводящийся к верхушке сердца; при ревматическом пороке данный шум не грубый, лучше выслушивается в точке Боткина-Эрба, при сифилитическом пороке — шум более грубый, лучше выслушивается во втором межреберье справа
2) функциональные шумы: систолический шум на верхушке (относительная недостаточность митрального клапана при большом расширении левого желудочка); диастолический, пресистолический шум Флинта (обратный ток крови во время диастолы из аорты в желудочек происходит со значительной силой и оттесняет створку митрального клапана, что создает функциональный стеноз митрального отверстия, и во время диастолы создается препятствие току крови из левого предсердия в желудочек).
На бедренной артерии выслушивается двойной тон Траубе (как результат колебаний стенки сосуда во время систолы и во время диастолы) и двойной шум Виноградова-Дюрозье (первый шум стенотический — обусловлен током крови через суженный стетоскопом сосуд; второй — ускорением обратного кровотока по направлению к сердцу во время диастолы).
Диагностика аортальной недостаточности.
1. Эхокардиография — в двухмерном режиме признаки гипертрофии левого желудочка; в одномерном режиме — трепетания передней створки митрального клапана из-за попадания на нее струи регургитации из аорты (эхокардиографический аналог шума Флинта); при допплерографии — струя регургитации из аорты в левый желудочек (прямой признак недостаточности аортального клапана), определение степени аортальной недостаточности:
а) I степень – длина струи регургитации не более 5 мм от створок аортального клапана
б) II степень – длина струи регургитации 5-10 мм от створок аортального клапана
в) III степень — длина струи регургитации более 10 мм от створок аортального клапана
2. Рентгенография органов грудной клетки – аортальная конфигурация сердца (гипертрофия и дилатация полости левого желудочка); тень аорты расширена, амплитуда ее пульсации и пульсация левого желудочка увеличена; при развитии сердечной недостаточности — признаки венозной легочной гипертензии, контрастированный пищевод отклоняется по дуге большого радиуса вследствие увеличения левого предсердия.
3. ЭКГ: признаки гипертрофии левого желудочка; признаки относительной коронарной недостаточности; при «митрализации» порока — признаки гипертрофии левого предсердия (уширение зубца Р больше 0,12 сек, его двугорбость); нарушения ритма и проводимости (фибрилляция предсердий, АВ-блокада, блокада ножек пучка Гиса).
4. Фонокардиография: ослабление тонов сердца, убывающий диастолический шум.
3. Хирургическое лечение (чаще протезирование биологическим или механическим протезом) показано при:
— появлении клинических признаков порока (ангинозной боли, признаков левожелудочковой сердечной недостаточности)
— при наличии выраженной регургитации и прогрессирующей дилатации левого желудочка, увеличении конечно-систолического объема и уменьшении фракции выброса даже без клинических проявлений порока
— при значительном снижении физической работоспособности по данным нагрузочного тестирования.
К осложнениям относятся присоединение бактериального (инфекционного) эндокардита, появление коронарной недостаточности, приступов сердечной астмы.
http://studfiles.net/preview/5362683/page:13/
Аортальная недостаточность
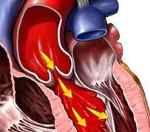
Аортальная недостаточность — неполное смыкание створок клапана аорты во время диастолы, приводящее к обратному току крови из аорты в левый желудочек. Аортальная недостаточность сопровождается головокружением, обмороками, болью в грудной клетке, одышкой, частым и неритмичным сердцебиением. Для постановки диагноза аортальной недостаточности проводится рентгенография грудной клетки, аортография, ЭхоКГ, ЭКГ, МРТ и КТ сердца, катетеризация сердца и др. Лечение хронической аортальной недостаточности осуществляется консервативным путем (диуретики, АПФ-ингибиторы, блокаторы кальциевых каналов и др.); при тяжелом симптоматическом течении показана пластика или протезирование аортального клапана.
Аортальная недостаточность
Аортальная недостаточность (недостаточность аортального клапана) – клапанный порок, при котором во время диастолы полулунные створки аортального клапана полностью не смыкаются, вследствие чего возникает диастолическая регургитация крови из аорты обратно в левый желудочек. Среди всех пороков сердца изолированная аортальная недостаточность составляет в кардиологии около 4% случаев; в 10% наблюдений недостаточность клапана аорты сочетается с другими клапанными поражениями. У подавляющего большинства больных (55-60%) выявляется комбинация недостаточности аортального клапана и стеноза устья аорты. Аортальная недостаточность в 3-5 раз чаще наблюдается у лиц мужского пола.
Причины аортальной недостаточности
Аортальная недостаточность – полиэтиологический порок, происхождение которого может быть обусловлено рядом врожденных или приобретенных факторов.
Врожденная аортальная недостаточность развивается при наличии одно-, двух– или четырехстворчатого клапана аорты вместо трехстворчатого. Причинами дефекта аортального клапана могут служить наследственные заболевания соединительной ткани: врожденная патология стенки аорты — аортоаннулярная эктазия, синдром Марфана, синдром Элерса-Данлоса, муковисцидоз, врожденный остеопороз, болезнь Эрдгейма и др. При этом обычно имеет место неполное смыкание или пролапс аортального клапана.
Основными причинами приобретенной органической аортальной недостаточности выступают ревматизм (до 80% всех случаев), септический эндокардит, атеросклероз, сифилис, ревматоидный артрит, системная красная волчанка, болезнь Такаясу, травматические повреждения клапана и др. Ревматическое поражение приводит к утолщению, деформации и сморщиванию створок клапана аорты, в результате чего не происходит их полноценного смыкания в период диастолы. Ревматическая этиология обычно лежит в основе сочетания аортальной недостаточности с митральным пороком. Инфекционный эндокардит сопровождается деформацией, эрозией или перфорацией створок, вызывая дефект аортального клапана.
Возникновение относительной аортальной недостаточности возможно вследствие расширения фиброзного кольца клапана или просвета аорты при артериальной гипертензии, аневризме синуса Вальсальвы, расслаивающейся аневризме аорты, анкилозирующем ревматоидном спондилите (болезни Бехтерева) и др. патологии. При данных состояниях также может наблюдаться сепарация (расхождение) створок аортального клапана во время диастолы.
Нарушения гемодинамики при аортальной недостаточности
Гемодинамические расстройства при аортальной недостаточности определяются объемом диастолической регургитации крови через дефект клапана из аорты обратно в левый желудочек (ЛЖ). При этом объем возвращающейся в ЛЖ крови может достигать более половины от величины сердечного выброса.
Т. о., при аортальной недостаточности левый желудочек в период диастолы наполняется как вследствие поступления крови из левого предсердия, так и в результате аортального рефлюкса, что сопровождается увеличением диастолического объема и давления в полости ЛЖ. Объем регургитации может достигать до 75% от ударного объема, а конечный диастолический объем левого желудочка увеличиваться до 440 мл (при норме от 60 до 130 мл).
Расширение полости левого желудочка способствует растяжению мышечных волокон. Для изгнания повышенного объема крови увеличивается сила сокращения желудочков, что при удовлетворительном состоянии миокарда приводит к увеличению систолического выброса и компенсации измененной внутрисердечной гемодинамики. Однако длительная работа левого желудочка в режиме гиперфункции неизменно сопровождается гипертрофией, а затем дистрофией кардиомиоцитов: на смену непродолжительному периоду тоногенной дилатации ЛЖ с увеличением оттока крови приходит период миогенной дилатации с увеличением притока крови. В конечном результате формируется митрализация порока — относительная недостаточность митрального клапана, обусловленная дилатацией ЛЖ, нарушением функции папиллярных мышц и расширением фиброзного кольца митрального клапана.
В условиях компенсации аортальной недостаточности функция левого предсердия остается ненарушенной. При развитии декомпенсации происходит повышение диастолического давления в левом предсердии, что приводит к его гиперфункции, а затем — гипертрофии и дилатации. Застой крови в системе сосудов малого круга кровообращения сопровождается повышением давления в легочной артерии с последующей гиперфункцией и гипертрофией миокарда правого желудочка. Этим объясняется развитие правожелудочковой недостаточности при аортальном пороке.
Классификация аортальной недостаточности
Для оценки степени выраженности гемодинамических нарушений и компенсаторных возможностей организма используется клиническая классификация, выделяющая 5 стадий аортальной недостаточности:
- I — стадия полной компенсации. Начальные (аускультативные) признаки аортальной недостаточности при отсутствии субъективных жалоб.
- II — стадия скрытой сердечной недостаточности. Характерно умеренное снижение толерантности к физической нагрузке. По данным ЭКГ выявляются признаки гипертрофии и объемной перегрузки левого желудочка.
- III — стадия субкомпенсации аортальной недостаточности. Типичны ангинозные боли, вынужденное ограничение физической активности. На ЭКГ и рентгенограммах — гипертрофия левого желудочка, признаки вторичной коронарной недостаточности.
- IV — стадия декомпенсации аортальной недостаточности. Выраженная одышка и приступы сердечной астмы возникают при малейшем напряжении, определяется увеличение печени.
- V — терминальная стадия аортальной недостаточности. Характеризуется прогрессирующей тотальной сердечной недостаточностью, глубокими дистрофическими процессами во всех жизненно важных органах.
Симптомы аортальной недостаточности
Больные с аортальной недостаточностью в стадии компенсации не отмечают субъективных симптомов. Латентное течение порока может быть длительным – иногда на протяжении нескольких лет. Исключение составляет остро развившаяся аортальная недостаточность, обусловленная расслаивающейся аневризмой аорты, инфекционным эндокардитом и другими причинами.
Симптоматика аортальной недостаточности обычно манифестирует с ощущений пульсации в сосудах головы и шеи, усиления сердечных толчков, что связано с высоким пульсовым давлением и увеличением сердечного выброса. Характерная для аортальной недостаточности синусовая тахикардия субъективно воспринимается больными как учащенное сердцебиение.
При выраженном дефекте клапана и большом объеме регургитации отмечаются мозговые симптомы: головокружение, головные боли, шум в ушах, нарушения зрения, кратковременные обморочные состояния (особенно при быстрой смене горизонтального положения тела на вертикальное).
В дальнейшем присоединяется стенокардия, аритмия (экстрасистолия), одышка, повышенное потоотделение. На ранних стадиях аортальной недостаточности эти ощущения беспокоят, главным образом, при нагрузке, а в дальнейшем возникают и в покое. Присоединение правожелудочковой недостаточности проявляет себя отеками на ногах, тяжестью и болями в правом подреберье.
Остро возникшая аортальная недостаточность протекает по типу отека легких, сочетающегося с артериальной гипотонией. Она связана с внезапной объемной перегрузкой левого желудочка, повышением конечного диастолического давления в ЛЖ и уменьшением ударного выброса. При отсутствии специальной кардиохирургической помощи летальность при данном состоянии крайне высока.
Диагностика аортальной недостаточности
Физикальные данные при аортальной недостаточности характеризуются рядом типичных признаков. При внешнем осмотре обращает внимание бледность кожных покровов, на поздних стадиях – акроцианоз. Иногда выявляются внешние признаки усиленной пульсации артерий – «пляска каротид» (видимая на глаз пульсация на сонных артериях), симптом Мюссе (ритмичное кивание головой в такт пульса), симптом Ландольфи (пульсация зрачков), «капиллярный пульс Квинке» (пульсация сосудов ногтевого ложа), симптом Мюллера (пульсация язычка и мягкого неба).
Типично визуальное определение верхушечного толчка и его смещение в VI—VII межреберье; пульсация аорты пальпируется за мечевидным отростком. Аускультативные признаки аортальной недостаточности характеризуются диастолическим шумом на аорте, ослаблением I и II тонов сердца, «сопровождающим» функциональным систолическим шумом на аорте, сосудистыми феноменами (двойным тоном Траубе, двойным шумом Дюрозье).
Инструментальная диагностика аортальной недостаточности основывается на результатах ЭКГ, фонокардиографии, рентгенологических исследований, ЭхоКГ (ЧПЭхоКГ), катетеризации сердца, МРТ, МСКТ. Электрокардиография обнаруживает признаки гипертрофии левого желудочка, при митрализации порока – данные за гипертрофию левого предсердия. С помощью фонокардиографии определяются измененные и патологические сердечные шумы. Эхокардиографическое исследование позволяет выявить ряд характерных симптомов аортальной недостаточности — увеличение размеров левого желудочка, анатомический дефект и функциональную несостоятельность клапана аорты.
На рентгенограммах грудной клетки обнаруживается расширение левого желудочка и тени аорты, смещение верхушки сердца влево и вниз, признаки венозного застоя крови в легких. При восходящей аортографии визуализируется регургитация тока крови через аортальный клапан в левый желудочек. Зондирование полостей сердца у пациентов аортальной недостаточностью необходимо для определения величины сердечного выброса, конечного диастолического объема в ЛЖ и объема регургитации, а также других необходимых параметров.
Лечение аортальной недостаточности
Легкая степень аортальной недостаточности с бессимптомным течением лечения не требует. Рекомендуется ограничение физических нагрузок, ежегодный осмотр кардиолога с выполнением ЭхоКГ. При бессимптомной умеренной аортальной недостаточности назначаются диуретики, блокаторы кальциевых каналов, АПФ-ингибиторы, блокаторы рецепторов ангиотензина. С целью профилактики инфекции при проведении стоматологических и хирургических манипуляций назначаются антибиотики.
Оперативное лечение – пластика/протезирование аортального клапана показано при тяжелой симптоматической аортальной недостаточности. В случае острой аортальной недостаточности вследствие расслаивания аневризмы или травмы аорты производится протезирование аортального клапана и восходящего отдела аорты.
Признаками неоперабельности служат увеличение диастолического объема ЛЖ до 300 мл; фракция выброса 50%, конечное диастолическое давление порядка 40 мм рт. ст.
Прогноз и профилактика аортальной недостаточности
Прогноз аортальной недостаточности в значительной мере определяется этиологией порока и объемом регургитации. При выраженной аортальной недостаточности без явлений декомпенсации средняя продолжительность жизни больных с момента установления диагноза составляет 5-10 лет. В декомпенсированной стадии с явлениями коронарной и сердечной недостаточности лекарственная терапия оказывается малоэффективной, и больные погибают в течение 2-х лет. Своевременная кардиохирургическая операция значительно улучшает прогноз аортальной недостаточности.
Предупреждение развития аортальной недостаточности заключается в профилактике ревматических заболеваний, сифилиса, атеросклероза, их своевременном обнаружении и полноценном лечении; диспансеризации пациентов группы риска по развитию аортального порока.
http://www.krasotaimedicina.ru/diseases/zabolevanija_cardiology/aortic-insufficiency







