Причины возникновения сердечной недостаточности (острой, хронической)
Причины сердечной недостаточности
Под влиянием различных заболеваний и провоцирующих факторов у человека может возникнуть острое или хроническое состояние, характеризующееся снижением функционирования миокарда и развитием застойных процессов кровообращения в этой области. Причины сердечной недостаточности могут быть самыми разнообразными, заключаться как в сердечных, так и несердечных патологиях у человека. В статье рассмотрим, что такое недостаточность сердца и какие факторы ее вызывают.
Понятие заболевания
Сердечная недостаточность – это синдром, возникающий на фоне многих заболеваний. Состояние имеет острое или хроническое течение, сопровождается снижением способности миокарда к нормальному сокращению. Вследствие недостаточного обращения крови в малом и большом кругу кровообращения у пациента возникают многие негативные признаки.
Симптомы сердечной недостаточности:
- цианоз дермы и слизистых оболочек у больного;
- сухой удушающий кашель;
- нехватка воздуха, легочные хрипы;
- появление отеков;
- дискомфорт и боли в области грудины;
- увеличение в размере печени.
Как развивается болезнь
Причины острой сердечной недостаточности часто кроются в перенесении пациентом различных заболеваний сердца. Это может быть инфаркт миокарда, мерцательная аритмия, миокардит с тяжелым течением и многое другое. Эти патологии влекут за собой такое опасное осложнение, как снижение минутного количества крови и ее сердечного выброса. При этом клиническая картина у человека очень похожа на признаки сосудистой недостаточности. Часто врачи ставят диагноз сердечный острый коллапс.
Хроническая недостаточность сердца возникает у пациентов, у которых жизненно важный орган вынужден усиливать свою сократительную функцию, чтобы компенсировать нагрузку на него. Это заключается в учащении сердечного ритма, снижении диастолического давления за счет расширения артерий и вен, усилении проницаемости сердечных тканей.
Постоянное напряжение миокарда из-за попытки органа вытолкнуть в сосудистое русло определенный объем крови сопровождается развитием компенсаторной гипертрофии. Из-за ослабления миокарда происходит декомпенсация. Такой процесс ведет к нарушению кровообращения, а следовательно, к дефициту кислорода и других питательных веществ.
Дальнейшее развитие болезни вызывает сужение сосудов, снижение сердечного выброса, изменение показатели давления. Почечная ишемия влечет за собой задержку жидкости в организме, далее организм вырабатывает антидиуретический гормон, пытаясь компенсировать такое состояние. На этом фоне развиваются нарушения реабсорбации жидкости, возрастание уровня жидкости в организме, повышение артериального давления. Все эти процессы ведут к появлению различных негативных симптомов, характеризующихся такими явлениями, как отеки, отдышка, застойные процессы и прочее.
Причины острой недостаточности
Причины возникновения острой сердечной недостаточности (ОСН) кроются в различных состояниях. Хроническая недостаточность может возникать в качестве первичной патологии или как обострение хронической недостаточности сердца. Рассмотрим наиболее распространенные заболевания, которые могут повлечь за собой ОСН.
Тромбоэмболия легочной артерии
Тромбоэмболией легочной артерии называют опасное для жизни и здоровья состояние, при котором у человека происходит закупоривание одной из ветвей легких кровяным сгустком (тромбом). Заболевание сопровождается довольно тяжелой клинической картиной. Среди симптомов следует выделить отдышку, грудные боли, цианоз кожи, удушье. В тяжелых ситуациях наступает кома и смерть. Из-за закупорки легочного сосуда тромбом сильно нарушается микроциркуляция крови по организму. В результате этого значительно повышается нагрузка на правый желудочек сердца. Этот процесс негативно сказывается на работе органа, ведет к развитию сердечной недостаточности.
Гипертонический криз
Иногда в роли провоцирующего фактора ОСН выступает гипертоническая болезнь сердца и ее тяжелое проявление – гипертонический криз. Сопровождается это состояние резким повышением артериального давления, значительным ухудшением общего самочувствия пациента. Больной испытывает нехватку кислорода, отдышку, боли в области сердца, страх. К симптомам криза также относят дрожание рук, покраснение кожи лица, головную боль.
Вследствие стремительного повышения артериального давления происходит спазм сосудов, поставляющих кровь в область сердца, что ведет к развитию кислородного голодания органа и его ишемии. Это сопровождается повышением нагрузки на жизненно важный орган, развитие ОСН.
Аритмия сердца
Под воздействием различных причин у человека возникает нарушение частоты сердечных сокращений. Такое состояние в медицинской практике называют аритмией. Обычно аритмия развивается в роли вторичного заболевания на фоне других патологий сердца и сосудов. Острая хроническая недостаточность формируется при повышенном количестве сердечных сокращений при тахикардии или мерцательной аритмии. Данное состояние ведет к увеличению нагрузки на сердце. В ответ на это отмечается нарушение циркуляции крови в органе, развитие недостаточности.
Нарушение циркуляции крови в сердце
Существует ряд заболеваний, которые провоцируют острое нарушение циркуляции крови внутри сердечной мышцы. Сюда относят такие состояния:
- поражение венозного клапана;
- отрыв части мышечной ткани, несущей ответственность за работу одного из сердечных клапанов;
- перфорация створок клапана;
- инфаркт перегородки, расположенной между желудочками;
- разрыв хорды.
Эти заболевания часто становятся первопричиной развития ОСН. Избежать осложнений удается лишь при их своевременной диагностике и правильном лечении.
Инфаркт миокарда
Спровоцировать острую сердечную недостаточность может такое опасное состояние, как инфаркт миокарда. Происходит приступ вследствие закупорки кровяным сгустком коронарной артерии, что влечет за собой ишемию сердца с последующим некрозом отдельных его участков. Инфаркт развивается под влиянием следующих провоцирующих факторов:
- ишемическая болезнь сердца;
- гипертония;
- вредные привычки;
- повышенная вязкость крови;
- высокая концентрация плохого холестерина в крови;
- частые переедания, избыточная масса тела;
- интенсивные физические нагрузки.
После перенесения приступа происходит гибель клеток миокарда, что негативно сказывается на функционировании сердца.
Миокардиты
Вирусные и бактериальные инфекции способны поражать все внутренние органы и системы человека. Нередко воспалительный процесс развивается в сердце, что ведет к поражению миокарда и других отделов органа. Из-за тяжелого течения этого заболевания нарушается частота сердечных сокращений и электрическая проводимость сердца. Это становится причиной ОСН.
Разрыв аорты
Заболевание представляет собой очень опасное для жизни состояние, при котором смертность составляет более 30% даже при обращении за медицинской помощью. При этом у пациента происходит расслоение или разрыв аорты. Угроза умереть от интенсивного кровотечения очень велика. Это может происходить вследствие нескольких причин. К ним относят:
- повреждение сосуда атеросклерозом;
- гипертонию. Из-за высокого давления нагрузка на сосуды сильно увеличивается, что может спровоцировать их повреждение;
- сифилис;
- травмы аорты, включая осложнения после хирургического вмешательства;
- чрезмерные физические нагрузки.
Основной симптомом патологии – это острая боль в участке, где произошел разрыв. ОСН выступает в роли осложнения после перенесенного заболевания, так как разрыв аорты влечет за собой многие опасные осложнения для всего организма.
Причины хронической сердечной недостаточности
При хронической сердечной недостаточности (ХСН) клиника заболевания выражена слабее, чем при остром течении заболевания. Различают несколько стадий патологии, каждая из которых сопровождается ухудшением состояния больного.
Чтобы понять, почему развивается болезнь, рассмотрим основные причины ХСН:
- патологии сердечных клапанов. Состояние характеризуется тяжелым гемодинамическим нарушением функционирования сердечной мышцы, что влечет за собой повышение нагрузки на клапаны и миокард;
- воспаление тканей миокарда вследствие вирусных или бактериальных заболеваний. Как и при острой хронической недостаточности, причиной хронического вида заболевания часто становятся перикардиты и миокардиты;
- кардиомиопатии гипертрофического характера. Для патологии характерно утолщение стенок сердца, что ведет к уменьшению внутреннего объема органа;
- ишемическая болезнь сердца. Здесь ХСН часто развивается при длительном течении заболевания вследствие нарушения циркуляции крови;
- гипертония. Постоянное повышение артериального давления ведет к увеличению нагрузки на сердце. При этом орган вынужден работать в экстремальном режиме, что ведет к растяжению его камер, развитию ХСН;
- аортальный стеноз. В результате сужения аортального клапана происходит повышение давления на область левого желудочка из-за переполнения его кровью. Это вызывает ослабление миокарда, растяжение стенок сердца, развитие ХСН;
- гипертрофическая или дилатационная кардиомиопатия. Под влиянием этих заболеваний развивается застойная сердечная недостаточность. Гипертрофическая кардиомиопатия сопровождается утолщением тканей сердца, уменьшением его внутреннего объема. Дилатационная – это растяжение стенок сердечной мышцы, не сопровождающееся утолщением тканей.
Сердечно-легочная недостаточность часто развивается на фоне пневмонии, обструктивного бронхита, астмы, красной волчанки. Патология иногда возникает у пациентов с искривлением позвоночника, при переломах ребер, массивных плевритах.
Кто входит в группу риска
Риск развития острой или хронической сердечной недостаточности у детей и взрослых значительно повышается под влиянием определенных провоцирующих факторов. К ним относят:
- избыточную массу тела и неправильное питание;
- интоксикацию организма различными веществами, включая отравление медикаментами;
- неправильное лечение заболеваний сердца;
- алкоголь, сигареты, наркотики;
- патологии, сопровождающиеся нарушением синтеза гормонов в организме (болезни гипофиза, щитовидной железы);
- терапия с помощью некоторых медикаментов – стероидов, антагонистов кальция, противораковых препаратов.
Сердечная недостаточность – это серьезное заболевание, требующее грамотного лечения и постоянного медицинского контроля. Терапия всегда заключается в устранении первопричины, повлекшей за собой болезнь, а также в поддержании жизненно важных функций организма, таких как давление, дыхание, кровообращение и прочих. При выполнении всех рекомендаций врача и своевременном лечении сердечной недостаточности прогноз для пациента часто носит благоприятный характер.
http://serdec.ru/bolezni/prichiny-serdechno-sosudistoy-nedostatochnosti
Основные причины хронической сердечной недостаточности — как убежать от проблем с сердцем
Сердечная недостаточность – патологическое состояние, проявляющееся нарушениями насосной функции сердца. Сердечно-сосудистая система больного не способна обеспечивать кровообращение в соответствии с потребностями организма.
Различают острую и хроническую формы сердечной недостаточности. Хроническая сердечная недостаточность (ХСН) развивается как осложнение или сопутствующая патология при сердечно-сосудистых заболеваниях. Хроническая сердечная недостаточность может прогрессировать годами и десятилетиями, на ранних стадиях заболевание практически не беспокоит пациента или протекает бессимптомно.
Рассмотрим, в чем же причины развития хронической формы сердечной недостаточности и кто находится в группе риска, а также расскажем о первых симптомах и способах лечения — на заметку!
Механизм развития ХСН
Хроническая сердечная недостаточность развивается спустя годы от начала сердечного заболевания. Независимо от вида болезни в механизме ХСН задействованы одинаковые звенья – постепенное снижение всех функций сердца: возбудимости, сократимости, проводимости и автоматизма.
Главной структурой, подвергающейся постепенному ослаблению и разрушению вследствие заболевания, является мышечный слой органа – миокард. В результате болезни в миокарде возникает рубец – участок грубой соединительной ткани, который не участвует в сердечной функции. Рубец располагается либо в зонах сильнейшего мышечного напряжения, либо в участках, наиболее подверженных разрыву и отмиранию. Занимая собой значительную площадь, рубец перекрывает ход мышечных волокон и лишает сердце возможности адекватно качать кровь. Органы начинают испытывать хронический дефицит кислорода.
В ответ на недостаток питания из мозга поступают стимулирующие импульсы, и здоровые участки мышечного слоя начинают сокращаться с большей силой. Возникает замкнутый круг: недостаток кровообращения стимулирует работу сердца, а усиленная работа сердца еще больше истощает мышечной слой.
После длительного периода компенсации и субкомпенсации миокард становится дряблым, истонченным, его волокна — расширенными и ослабленными, результатом чего является неспособность сердца поддерживать адекватный кровоток – хроническая сердечная недостаточность – последняя и закономерная стадия любого сердечного заболевания.
Полезное видео для тех, кто не хочет читать: как развивается ХСН?
Причины хронической сердечной недостаточности
Хроническая сердечная недостаточность является следствием накопления патофизиологических изменений в миокарде после перенесенных кардиологических заболеваний или при естественных процессах старения.
К хронической сердечной недостаточности приводят:
- Миокардиты. При воспалительных поражениях сердечной мышцы происходят нарушения проводимости и сократимости миокарда, которые могут привести к перерастяжению сердечных стенок.
- Дилатационная кардиомиопатия. Патологическое растяжение стенок сердца без увеличения массы миокарда.
- Гипертрофическая кардиомиопатия. Патологическое утолщение стенок сердца сопровождается уменьшением объема желудочков. Объем сердечного выброса уменьшается.
- Стеноз устья аорты. При сужении просвета аорты сосуд не способен пропускать весь объем крови, поступившей в желудочек. Застой крови в сердце приводит к механическому растяжению стенок органа и ослаблению миокарда.
Среди возможных причин развития ХСН – эндокринные заболевания, такие как сахарный диабет, дисфункция щитовидной железы, гормональноактивные опухоли надпочечников.
Предпосылки к недостаточности кровообращения возникают и на фоне недостаточности некоторых микроэлементов и витаминов. Фоновыми заболеваниями для ХСН могут быть также саркоидоз, амилоидоз, ВИЧ-инфекция и почечная недостаточность в конечной стадии.
Факторы и группы риска развития
Среди факторов риска развития ХСН лидируют артериальная гипертензия и нарушения липидного обмена, являющиеся предпосылкой для образования атеросклеротических бляшек на стенках сосудов. Как правило, в анамнезе пациента изолированное воздействие отдельного фактора не встречается.
В группе риска находятся люди со следующими заболеваниями. Болезни сердечно-сосудистой системы:
- Артериальная гипертензия (первичная и все вторичные гипертензии, особенно почечная);
- Ишемическая болезнь (все ее разновидности: стабильная и нестабильная стенокардия, вазоспастическая стенокардия и все формы аритмической болезни);
- Острый коронарный синдром;
- Инфаркт (как крупно-, так и мелкоочаговая разновидности);
- Постинфарктный кардиосклероз;
- Врожденные и приобретенные сердечные пороки (среди причин преобладает аортальный порок как следствие заболевания ревматизмом);
- Кардиомиопатии;
- Группа воспалительных заболеваний — миокардиты, перикардиты, эндокардиты, панкардит;
- Токсическая болезнь сердца (профессиональные факторы, облучение).
Болезни других органов:
- Хроническая обструктивная болезнь легких (ХОБЛ);
- Все виды анемии тяжелой степени;
- Острое нарушение мозгового кровообращения.
ХСН как причина смерти — что приводит к гибели и каковы тревожные звоночки?
При ХСН к гибели приводит состояние, развивающееся вследствие полной потери сердцем своей насосной функции — «острая декомпенсация сердечной недостаточности» (ОДСН). Непосредственной причиной смерти при этом часто является отек легких.
Признаки, которые нельзя игнорировать:
- Симптомы застоя крови со стороны левого желудочка: постоянное вынужденное положение сидя с опущенными ногами и наклоненным вперед торсом, одышка смешанного характера (затруднены как вдох, так и выдох), слышимые на расстоянии хрипы (свидетельствуют о начале отека легких).
- Симптомы застоя крови со стороны правого желудочка: расширение крупных поверхностных вен (набухание вен шеи), плотные отеки ног, достигающие голени и бедер, скопление жидкости в брюшной полости (дряблый живот, напоминающий по форме грушу или каплю). Кожа над отеками синевато-багровая, напряженная и холодная.
Общие симптомы: внезапное ухудшение самочувствия, усталость, потеря интереса к окружающему, неспособность к физической работе, отсутствие стула, значительное уменьшение количества мочи, постоянный влажный кашель (на последних стадиях возможно появление прожилок крови в бронхиальной слизи). Пациент не говорит, перестает двигаться, не может и не хочет есть. Дыхание затруднено (видимое расширение ноздрей, дыхание через рот, увеличение межреберных промежутков во время попытки вдоха, вдох протяжный и дается пациенту с трудом), при этом частота дыхания редко превышает 8-9 в минуту. Характерна лабильность артериального давления с преобладанием пониженного.
Медленно прогрессирующая сердечная недостаточность может долго не беспокоить пациента, а ее проявления воспринимаются как обычная усталость или общее недомогание.
По мере прогрессирования заболевания отеки распространяются на лодыжки, голень. На этой стадии возможны первые проявления акроцианоза – синюшности периферических участков тела. В первую очередь синюшность становится заметной под ногтями пальцев ног и рук, затем постепенно поднимается выше.

Больных беспокоит сухой кашель, со временем при кашле начинается отделение небольшого количества мокроты.
Очень характерный симптом – затруднение дыхания в положении лежа. Больной вынужден спать на высокой подушке, по мере прогрессирования заболевания – полусидя (ортопноэ).
В идеале профилактический осмотр следует проходить ежегодно. Чем раньше будут выявлены проблемы, тем проще и эффективнее они поддаются лечению. На практике пациент приходит к врачу с выраженными симптомами.
Достаточно веским аргументом в пользу обследования является проявление тахикардии и одышки при обычных нагрузках. Первые симптомы многих болезней неспецифичны и очень похожи, поэтому сначала лучше обращаться к терапевту. Для уточнения диагноза врач направит пациента к кардиологу или другим профильным специалистам для исключения патологий со стороны других органов и систем.
Предлагаем вашему вниманию ознакомительное видео о первых симптомах заболевания:
Профилактика и лечение
Меры профилактики ХСН подразделяются на первичные и вторичные. К первичным относят рекомендации, направленные на общее оздоровление организма и предотвращение заболеваний, создающих предпосылки к развитию хронической сердечной недостаточности. В комплекс первичных профилактических мер входят:

- Сбалансированное питание;
- Ограничение употребления алкогольных напитков, табака и других веществ, провоцирующих перегрузку миокарда;
- Нормализация режима дня;
- Нормирование физических нагрузок;
- Устранение стрессов;
- Своевременное выявление и лечение инфекционных и других заболеваний.
Вторичная профилактика направлена на замедление прогрессирования диагностированной хронической сердечной недостаточности.
При наличии хронических кардиологических заболеваний пациентам назначается пожизненная поддерживающая терапия под контролем врача. Обязательное условие – профилактические осмотры у кардиолога не реже, чем раз в полгода. Это необходимо для своевременного выявления возможного прогрессирования патологии и коррекции лечения.
Далее смотрите видео о сердечной недостаточности и лечении этого грозного заболевания:
http://oserdce.com/serdce/serdechnaya-nedostatochnost/xronicheskaya/osnovnye-prichiny.html
Причины возникновения сердечной недостаточности
Из-за чего развивается сердечная недостаточность?
Сердечная недостаточность представляет собой состояние, сопровождающееся сбоем перекачивания крови из-за нарушения насосной функции сердца. В результате, ткани и органы человеческого организма перестают получать кровь в необходимых им количествах. На сегодняшний день выделяют многочисленные причины развития данного синдрома. В принципе, развить данный недуг может любая патология сердечно-сосудистой системы. Данное состояние относится к категории весьма распространенных недугов и наблюдается оно примерно у десяти процентов граждан, чей возраст пересекает семидесятипятилетний рубеж. Прочитав информацию, представленную в данной статье, Вы сможете узнать все не только о самом синдроме, но еще и о причинах, которые способствуют его развитию.
Каким образом работает сердечно-сосудистая система?
- Состояние мышцы сердца, а также некоторых других элементов данного органа – характеризуют насосную функцию, а именно сокращение стенок, наполнение кровью и выброс крови;
- Состояние сосудов и ОЦК, то есть объема циркулирующей крови – должны отвечать существующим параметрам, так как только таким образом можно обеспечить нормальное давление, а также полноценную работу всей сердечно-сосудистой системы;
- Состояние других систем и органов человеческого организма.
В случае наличия сердечной недостаточности отмечается явное нарушение минутного объема крови, что, конечно же, приводит к тому, что ткани и органы человеческого организма перестают получать необходимое им количество кислорода.
Сердечная недостаточность – что это такое?
Во втором случае одышка является нормальным явлением, так как возникает она из-за того, что организм человека не привык к чрезмерной физической работе. В случае же сердечной недостаточности сердце не в состоянии перекачивать достаточное количество крови даже при физиологических нагрузках. Этот факт, конечно же, указывает уже на заболевание.
Синдром сердечной недостаточности
Перед тем как мы начнем рассказывать о существующих причинах развития данного рода синдрома, очень важно обратить внимание читателей на тот факт, что сердечную недостаточность не принято считать отдельным заболеванием. Вероятнее всего, что для обычных людей данный факт не имеет совершенно никакого значения, несмотря на это он является значительным с точки зрения природы синдрома сердечной недостаточности.
Синдромом современные врачи-специалисты именуют целый ряд симптомов либо клинических признаков, которые возникают на фоне наличия той или иной патологии какого-то органа либо целой системы органов. Как правило, все эти симптомы имеют общее происхождение патогенетического плана. В данном конкретном случае речь идет о симптомах и признаках, которые отмечаются на фоне сбоя насосной функции сердца, возникшего по той или иной причине. Получается, что данное состояние является своего рода следствием уже имеющегося патологического процесса, то есть сбоя работы сердца, и неспособно выразить самой сущности данного процесса (к примеру, инфаркта миокарда), который и стал причиной нарушения функционирования всей сердечно-сосудистой системы.
Каковы причины развития сердечной недостаточности?
Причин развития данного синдрома на самом деле предостаточно. Если следовать простому логическому мышлению, сразу же можно сделать вывод, что спровоцировать развитие данного синдрома может, в принципе, любая патология, при которой отмечается нарушение работы такого жизненно важного органа как сердце. На самом деле так оно и есть. Практически все сердечно-сосудистые патологии в какой-то момент могут спровоцировать развитие данного синдрома. Обратим внимание на тот факт, что сердцу человека свойственно запасаться некими резервами, именно поэтому «сдается» оно в самую последнюю очередь.
К самым частым причинам развития сердечной недостаточности можно отнести:
http://www.tiensmed.ru/news/pricin-serdned1.html
Сердечная недостаточность. Причины, симптомы, признаки, диагностика и лечение патологии.
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста
Сердечная недостаточность – состояние, при котором сердечно-сосудистая система не в состоянии обеспечить достаточное кровообращение. Нарушения развиваются в связи с тем, что сердце сокращается недостаточно сильно и выталкивает в артерии меньше крови, чем необходимо для обеспечения потребностей организма.
Признаки сердечной недостаточности: повышенная утомляемость, непереносимость физических нагрузок, одышка, отеки. С этой болезнью люди живут десятки лет, но без должного лечения сердечная недостаточность может привести к опасным для жизни последствиям: отеку легких и кардиогенному шоку.
Причины развития сердечной недостаточности связаны с длительной перегрузкой сердца и сердечно-сосудистыми заболеваниями: ишемической болезнью сердца, гипертонической болезнью, пороками сердца.
Распространенность. Сердечная недостаточность – одна из самых распространенных патологий. В этом плане она соперничает с самыми распространенными инфекционными заболеваниями. Из всей популяции от хронической сердечной недостаточности страдает 2-3%, а среди людей старше 65 лет этот показатель достигает 6-10%. Затраты на лечение сердечной недостаточности в два раза превышают средства, выделяемые на лечение всех форм рака.
Анатомия сердца
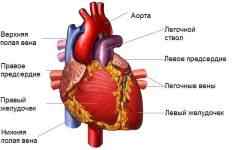
Сердце – это полый четырехкамерный орган, который состоит из 2-х предсердий и 2-х желудочков. Предсердия (верхние отделы сердца) отделены от желудочков перегородками с клапанами (двухстворчатым и трехстворчатым), которые пропускают кровь в желудочки и закрываются, препятствуя ее обратному току.
Правая половина наглухо отделена от левой, поэтому венозная и артериальная кровь не смешиваются.
Функции сердца:
- Сократимость. Сердечная мышца сокращается, полости уменьшаются в объеме, выталкивая кровь в артерии. Сердце перекачивает кровь по организму, выполняя роль насоса.
- Автоматизм. Сердце способно самостоятельно вырабатывать электрические импульсы, вызывающие его сокращение. Эту функцию обеспечивает синусовый узел.
- Проводимость. По особым путям импульсы из синусового узла проводятся к сократительному миокарду.
- Возбудимость – способность сердечной мышцы возбуждаться под влиянием импульсов.
Круги кровообращения.
Сердце перекачивает кровь по двум кругам кровообращения: большому и малому.
- Большой круг кровообращения – из левого желудочка кровь поступает в аорту, а из нее по артериям ко всем тканям и органам. Здесь она отдает кислород и питательные вещества, после чего по венам возвращается в правую половину сердца – в правое предсердие.
- Малый круг кровообращения – из правого желудочка кровь поступает в легкие. Здесь в мелких капиллярах, опутывающих легочные альвеолы, кровь теряет углекислый газ и вновь насыщается кислородом. После этого она по легочным венам возвращается в сердце, в левое предсердие.
Строение сердца.
Сердце состоит из трех оболочек и околосердечной сумки.
- Околосердечная сумка – перикард. Наружный волокнистый слой околосердечной сумки, свободно окружает сердце. Он прикреплен к диафрагме и грудной кости и фиксирует сердце в грудной клетке.
- Наружная оболочка – эпикард. Это тонкая прозрачная пленка из соединительной ткани, которая плотно сращена с мышечной оболочкой. Вместе с околосердечной сумкой обеспечивает беспрепятственное скольжение сердца при расширении.
- Мышечная оболочка – миокард. Мощная сердечная мышца занимает большую часть сердечной стенки. В предсердьях различают 2 слоя глубокий и поверхностный. В мышечной оболочке желудков 3 слоя: глубокий, средний и наружный. Истончение или разрастание и огрубение миокарда вызывает сердечную недостаточность.
- Внутренняя оболочка – эндокард. Она состоит из коллагеновых и эластических волокон, которые обеспечивают гладкость полостей сердца. Это необходимо для скольжения крови внутри камер, в противном случае могут образовываться пристеночные тромбы.
Механизм развития сердечной недостаточности
Хроническая сердечная недостаточность развивается медленно на протяжении нескольких недель или месяцев. В развитии хронической сердечной недостаточности выделяют несколько фаз:
Острая сердечная недостаточность развивается в течение нескольких минут и не проходит стадии, характерные для ХСН. Инфаркт, острый миокардит или тяжелые аритмии приводят к тому, что сокращения сердца становятся вялыми. При этом резко падает объем крови, поступающий в артериальную систему.
Виды сердечной недостаточности
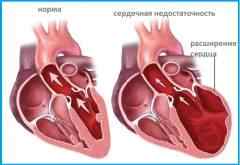
Хроническая сердечная недостаточность – следствие сердечно сосудистых заболеваний. Она развивается постепенно и медленно прогрессирует. Стенка сердца утолщается за счет роста мышечного слоя. Образование капилляров, обеспечивающих питание сердца, отстает от нарастания мышечной массы. Питание сердечной мышцы нарушается, и она становится жесткой и менее эластичной. Сердце не справляется с перекачиванием крови.
Тяжесть заболевания. Смертность у людей с хронической сердечной недостаточностью в 4-8 раз выше, чем у их сверстников. Без правильного и своевременного лечения в стадии декомпенсации выживаемость на протяжении года составляет 50%, что сравнимо с некоторыми онкологическими заболеваниями.
Механизм развития ХСН:
- Снижается пропускная (насосная) способность сердца – появляются первые симптомы болезни: непереносимость физических нагрузок, одышка.
- Подключаются компенсаторные механизмы, направленные на сохранение нормальной работы сердца: укрепление сердечной мышцы, увеличение уровня адреналина, увеличение объема крови за счет задержки жидкости.
- Нарушение питания сердца: мышечных клеток стало намного больше, а количество кровеносных сосудов увеличилось незначительно.
- Компенсаторные механизмы истощены. Работа сердца значительно ухудшается – с каждым толчком оно выталкивает недостаточно крови.
Виды хронической сердечной недостаточности
В зависимости от фазы сердечного сокращения, в которой возникает нарушение:
- Систолическая сердечная недостаточность (систола – сокращение сердца). Камеры сердца сокращаются слабо.
- Диастолическая сердечная недостаточность (диастола – фаза расслабления сердца) сердечная мышца не эластична, она плохо расслабляется и растягивается. Поэтому во время диастолы желудочки недостаточно заполняются кровью.
В зависимости от причины, вызвавшей заболевание:
- Миокардиальная сердечная недостаточность – сердечные заболевания ослабляют мышечный слой сердца: миокардит, пороки сердца, ишемическая болезнь.
- Перегрузочная сердечная недостаточность – миокард ослаблен в результате перегрузки: повышенная вязкость крови, механические препятствия оттоку крови из сердца, гипертензия.
Острая сердечная недостаточность (ОСН) – опасное для жизни состояние, связанное с быстрым и прогрессирующим нарушением насосной функции сердца.
Механизм развития ОСН
- Миокард сокращается недостаточно сильно.
- Резко уменьшается количество выбрасываемой в артерии крови.
- Замедленное прохождение крови через ткани организма.
- Повышение давления крови в капиллярах легких.
- Застой крови и развитие отеков в тканях.
Тяжесть заболевания. Любое проявление острой сердечной недостаточности является опасным для жизни и быстро может привести к летальному исходу.
Существуют два типа ОСН:
Правожелудочковая недостаточность.
Развивается при повреждении правого желудочка в результате закупорки концевых ветвей легочной артерии (тромбоэмболия легочной артерии) и инфаркте правой половины сердца. При этом уменьшается объем крови, перекачиваемой правым желудочком из полых вен, несущих кровь от органов в легкие.
Левожелудочковая недостаточность вызвана нарушением кровотока в коронарных сосудах левого желудочка.
Механизм развития: правый желудочек продолжает накачивать кровь в сосуды легких, отток из которых нарушен. Легочные сосуды переполняются. При этом левое предсердие не в состоянии принять увеличенный объем крови и развивается застой в малом круге кровообращения.
Варианты течения острой сердечной недостаточности:
- Кардиогенный шок – значительное снижение сердечного выброса, систолическое давление менее 90 мм. рт. ст, холодная кожа, вялость, заторможенность.
- Отек легких – заполнение альвеол жидкостью, просочившейся сквозь стенки капилляров, сопровождается тяжелой дыхательной недостаточностью.
- Гипертонический криз – на фоне высокого давления развивается отек легких функция правого желудочка сохранена.
- Сердечная недостаточность с высоким сердечным выбросом – кожа теплая, тахикардия, застой крови в легких, иногда высокое давление (при сепсисе).
- Острая декомпенсация хронической сердечной недостаточности – симптомы ОСН выражены умеренно.
Причины сердечной недостаточности
Причины хронической сердечной недостаточности
Причины острой сердечной недостаточности
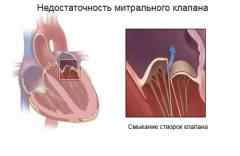
Нарушения в работе сердца
- Осложнение хронической сердечной недостаточности при сильных психоэмоциональных и физических нагрузках.
- Тромбоэмболия легочной артерии (ее мелких ветвей). Повышение давления в легочных сосудах приводит к чрезмерной нагрузке на правый желудочек.
- Гипертонический криз. Резкое повышение давления приводит к спазму мелких артерий, питающих сердце – развивается ишемия. Одновременно количество сердечных сокращений резко увеличивается и возникает перегрузка сердца.
- Острые нарушения сердечного ритма – ускоренное сердцебиение вызывает перегрузку сердца.
- Острое нарушение движения крови внутри сердца может быть вызвано повреждением клапана, разрывом хорды, сдерживающей створки клапана, перфорацией створок клапана, инфарктом межжелудочковой перегородки, отрывом сосочковой мышцы, отвечающей за работу клапана.
- Острые тяжелые миокардиты – воспаление миокарда приводит к тому, что насосная функция резко снижается, нарушается сердечный ритм и проводимость.
- Тампонада сердца – скопление жидкости между сердцем и околосердечной сумкой. При этом полости сердца сдавливаются, и оно не может полноценно сокращаться.
- Остро возникшая аритмия (тахикардия и брадикардия). Тяжелые нарушения ритма нарушают сократимость миокарда.
- Инфаркт миокарда – это острое нарушение кровообращения в сердце, которое приводит к гибели клеток миокарда.
- Расслоение аорты – нарушает отток крови из левого желудочка и деятельность сердца в целом.
Несердечные причины развития острой сердечной недостаточности:
- Тяжелый инсульт. Мозг осуществляет нейрогуморальную регуляцию деятельности сердца, при инсульте данные механизмы сбиваются.
- Злоупотребление алкоголем нарушает проводимость в миокарде и приводит к тяжелым нарушениям ритма – трепетанию предсердий.
- Приступ бронхиальной астмы нервное возбуждение и острая нехватка кислорода приводят к нарушениям ритма.
- Отравление бактериальными токсинами, которые оказывают токсическое действие на клетки сердца и угнетают его деятельность. Наиболее частые причины: пневмония, септицемия, сепсис.
- Неправильно подобранное лечение сердечных болезней или самостоятельное злоупотребление лекарственными средствами.
Факторы риска развития сердечной недостаточности:
- ожирение
- курение, злоупотребление алкоголем
- сахарный диабет
- гипертоническая болезнь
- заболевания гипофиза и щитовидной железы, сопровождающиеся повышением давления
- любые заболевания сердца
- прием лекарственных препаратов: противоопухолевых, трициклических антидепрессантов, глюкокортикоидных гормонов, антагонистов кальция.
Симптомы острой сердечной недостаточности
Симптомы хронической сердечной недостаточности
Диагностика сердечной недостаточности
Осмотр. При осмотре выявляется цианоз (побледнение губ, кончика носа и участков, удаленных от сердца). Пульс частый слабого наполнения. Артериальное давление при острой недостаточности снижается на 20-30 мм рт ст. по сравнению с рабочим. Однако сердечная недостаточность может протекать на фоне повышенного давления.
Выслушивание сердца. При острой сердечной недостаточности выслушивание сердца затруднено из-за хрипов и дыхательных шумов. Однако можно выявить:
- ослабление I тона (звука сокращения желудочков) из-за ослабления их стенок и повреждения клапанов сердца
- расщепление (раздвоение) II тона на легочной артерии свидетельствует о более позднем закрытии клапана легочной артерии
- IV тон сердца выявляется при сокращении гипертрофированного правого желудочка
- диастолический шум – звук наполнения крови во время фазы расслабления – кровь просачивается сквозь клапан легочной артерии, вследствие ее расширения
- нарушения сердечного ритма (замедление или ускорение)
Электрокардиография (ЭКГ) проводится обязательно при всех нарушениях работы сердца. Однако данные признаки не являются специфическими для сердечной недостаточности. Они могут возникнуть и при других болезнях:
- признаки рубцовых поражений сердца
- признаки утолщения миокарда
- нарушения сердечного ритма
- нарушение проводимости сердца
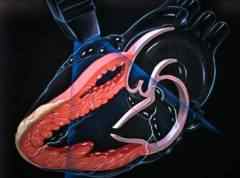
ЭХО-КГ с доплерографией (УЗИ сердца+доплер) является наиболее информативным методом диагностики сердечной недостаточности:
- снижение количества выбрасываемой из желудочков крови снижается на 50%
- утолщение стенок желудочков (толщина передней стенки превышает 5 мм)
- увеличение объема камер сердца (поперечный размер желудочков превышает 30 мм)
- снижена сократимость желудочков
- расширена легочная аорта
- нарушение работы клапанов сердца
- недостаточное спадение нижней полой вены на вдохе (менее 50%) свидетельствует о застое крови в венах большого круга кровообращения
- повышение давления в легочной артерии
Рентгенологическое исследование подтверждает увеличение правых отделов сердца и повышение давления крови в сосудах легких:
- выбухание ствола и расширение ветвей легочной артерии
- нечеткие контуры крупных легочных сосудов
- увеличение размеров сердца
- участки повышенной плотности, связанные отечностью
- первые отеки появляются вокруг бронхов. Формируется характерный «силуэт летучей мыши»
Исследование уровня натрийуретических пептидов в плазме крови – определение уровня гормонов, выделяемых клетками миокарда.
Нормальные уровни:
- NT-proBNP – 200 пг/мл
- BNP –25 пг/мл
Чем больше отклонение от нормы, тем тяжелее стадия болезни и хуже прогноз. Нормальное содержание этих гормонов свидетельствует об отсутствии сердечной недостаточности.
Лечение острой сердечной недостаточности
Нужна ли госпитализация?
Этапы оказания помощи пациенту с острой сердечной недостаточностью

Основные цели терапии острой сердечной недостаточности:
- быстрое восстановление кровообращения в жизненно важных органах
- ослабление симптомов болезни
- нормализация сердечного ритма
- восстановление кровотока в сосудах питающих сердце
В зависимости от вида острой сердечной недостаточности и ее проявлений вводят препараты, улучшающие работу сердца и нормализующие кровообращение. После того, как удалось купировать приступ, начинают лечение основного заболевания.
http://www.polismed.com/articles-serdechnaja-nedostatochnost-prichiny-simptomy.html#anchor_1
Как проявляется сердечная недостаточность
Сердечная недостаточность – это заболевание, при котором нарушается способность сердца перекачивать кровь. В результате этого все органы и ткани не получают достаточно кислорода и питательных веществ, и их работа ухудшается. Острый приступ может вызвать отек легких и кардиогенный шок, которые обычно заканчиваются летальным исходом. Поэтому при первых признаках проблемы необходимо обратиться за медицинской помощью.
Что это за болезнь и ее развитие
Большинство смертей возникает по причине сердечной недостаточности. В результате снижения насосной функции, сердце не может удовлетворить потребность организма в кровоснабжении.
Недостаточность жизненно важного органа не считается самостоятельной болезнью, а состоянием вызванным пороками сердца, ишемическими нарушениями, кардиомиопатией, артериальной гипертензией и другими. В некоторых случаях патологический процесс может развиваться годами, ослабляя работу сердца. Но при остром инфаркте миокарда, когда гибнут клетки, недостаточность формируется за считанные дни. В этом случае диагностируют острую стадию патологии. Все остальные страдают от хронических проявлений проблемы.

Острая форма может быть связана с миокардитами или тяжелыми аритмиями. В этом случае резко снижается минутный выброс и поступление крови в артерии.
При хронической недостаточности патологические изменения развиваются долго и компенсируются его усиленной работой и способностью сосудистой системы приспосабливаться: сила сокращений сердца увеличивается, ритм учащается, капилляры и артериолы расширяются, из-за чего давление в диастолу уменьшается, перфузия тканей повышается, что облегчает опорожнение сердца в систолу.
Со временем патологический процесс нарастает, при этом уменьшается сердечный выброс, в желудочках остается все больше крови, во время диастолы они переполняются и растягиваются.
Из-за того, что сердечная мышца постоянно перенапрягается, пытаясь вытолкнуть кровь в сосудистое русло, происходит компенсаторная гипертрофия. Но постепенно возникает декомпенсация в связи с ослаблением миокарда, развитием дистрофического процесса, склерозирование. Сердечные мышцы начинают страдать от недостаточного притока крови.
На этой стадии в дело вступают нейрогуморальные механизмы. Симпатико-адреналовая система активизируется и сосуды по периферии сужаются, поддерживая стабильные показатели артериального давления в большом круге кровообращения при маленьком объеме сердечного выброса.
Патологический процесс сопровождается сужением почечных сосудов, что приводит к развитию ишемии и нарушению функций органа. Это проявляется в снижении суточного диуреза и задержке жидкости. Вода накапливается в органах и тканях, увеличивает количество крови, вызывает повышение внутрисосудистого давления.
Для последних стадий сердечной недостаточности характерны грубые нарушения гемодинамики:
Изменения постепенно приводят к гибели больного. Человек должен на протяжении всей жизни принимать препараты для поддержки работы сердца.
По каким причинам возникает
Развитию сердечной недостаточности способствуют патологии сердечно-сосудистой системы.
Чаще всего проблема возникает в результате сужения артерий, которые снабжают миокард кислородом. Появляются такие патологии в молодом возрасте и остаются без внимания, пока человек не достигнет пожилого возраста. Недостаточностью могут осложняться практически все болезни сердца и сосудов. В половине случаев патология вызывается ишемической патологией и артериальной гипертонией.
Инфаркты и стенокардии играют не меньшую роль в снижении насосной функции сердца.
Также недостаточность возникает при:
- изменениях в структуре клапанов;
- гормональных нарушениях в организме, например, при гипертиреозе;
- инфекционных заболеваниях сердечной мышцы.
У женщины во время беременности при патологиях сердечно-сосудистой системы повышается нагрузка на сердце, что может привести к недостаточности.

Хроническая форма болезни возникает в связи с алкогольной и наркотической зависимостью, чрезмерными нагрузками и малоподвижным образом жизни. Длительное пребывание в неподвижном положении способствует образованию тромбов и блокаде кровеносных сосудов.
Сахарный диабет и заболевании эндокринной системы повышают риск развития проблемы.
Прогрессирование патологического состояния наблюдается:
- если обострилось основное заболевание;
- при физическом перенапряжении;
- в связи с неправильным питанием и недостатков витаминов;
- при интоксикациях;
- во время сильных стрессов.
Некоторые антиаритмические препараты, обладающие отрицательным инотропным действием, способствуют развитию проблемы, если человек употребляет их на протяжении длительного времени без ведома врача.
Какие виды бывают
В зависимости от скорости развития заболевания патология бывает:
Хроническая сердечная недостаточность делится на несколько классов:
Хроническая недостаточность считается самой распространенной патологией среди нарушений сердечно-сосудистой системе.
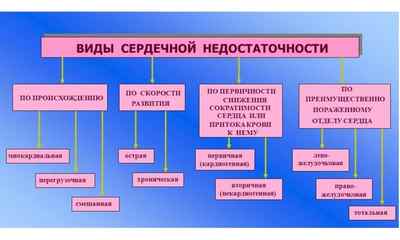
В зависимости от места поражения наблюдают:
В зависимости от особенностей происхождения патологический процесс бывает:
Клиническая картина
При острой сердечной недостаточности слабеют функции левого предсердия и или желудочка, или правого желудочка.
Левожелудочковая недостаточность сопровождается сердечной астмой и альвеолярным отеком легких. Приступ начинается под влиянием физических и эмоциональных нагрузок. Больной страдает от удушья, которое возникает ночью и заставляет проснуться. При сердечной астме учащается сердцебиение, появляется нехватка воздуха, кашель, резкая слабость, появляется холодный пот. Больной вынужден находиться в сидячем положении с опущенными вниз ногами. Наблюдается побледнение кожного покрова с серым оттенком, акроцианоз, одышка.
Постепенно застойные явления в малом круге кровообращения нарастают, и возникает отек легких. При резком удушье человек начинает сильно кашлять и выделяется большое количество розовой мокроты. На расстоянии слышно клокотание и влажные хрипы во время дыхания. Развитие отека легких требует немедленной помощи врача, в противном случае наступает смерть.

При правожелудочковой недостаточности происходит развитие застойных явлений в большом круге кровообращения. В этом случае отекают ноги, болит справа под ребрами, появляется распирающее чувство, набухают и пульсируют вены на шее, мучает одышка, посинение кожного покрова, давящие боли в области сердца. Происходит ослабление и учащение периферического пульса, резкое снижение артериального давления, расширение жизненно важного органа вправо.
Развитие хронической патологии наблюдается у людей с аортальным пороком, поражением митрального клапана, артериальной гипертензией, коронарной недостаточностью. При ней происходят сосудистые и газовые изменения в легких.
Симптомы сердечной недостаточности этой формы проявляются в одышке, приступах удушья в ночное время суток, цианоза, учащенного сердцебиения, сухого кашля, сниженной работоспособности.
Более ярко застойные явления проявляются, если возникла хроническая недостаточность левого желудочка. Больные в этом случае страдают от одышки, цианоза, кашля, кровохарканья. Длительный венозный застой в малом круге приводит к склерозированию легких и сосудов. Это создает дополнительное препятствие на пути тока крови в малом круге. В связи с повышением давления в системе легочной артерии увеличивается нагрузка на левый желудочек.
При правожелудочковой недостаточности больной страдает от:
- болезненных ощущений и тяжести справа под ребрами;
- отеков;
- уменьшения выработки мочи;
- распирания и увеличения живота;
- одышки во время движений;
- посинения кожного покрова с желтоватым оттенком;
- накопления жидкости в брюшной полости;
- набухания шейных и периферических вен;
- увеличения размера печени.
Постепенно патологический процесс, протекающий в одном отделе сердца, распространяется на другой. Происходит развитие тотальной хронической недостаточности с застоями в обоих кругах кровообращения.
Методы диагностики
Так как недостаточность сердца развивается при других патологиях в качестве осложнения, то диагностирование должно осуществляться, даже, если явные проявления проблем отсутствуют.
Во время сбора анамнеза выявляют наличие утомления, что говорит о начале развития проблемы. Также выявляют отеки, асцит, выслушивают тоны сердца и смещение границ.
Если есть подозрения на недостаточность:
В тяжелых случаях назначают дополнительные методики для оценки степени поражений внутренних органов.
Если появились признаки сердечной недостаточности, и диагноз подтвердили лабораторные и инструментальные исследования, подбирают подходящие методы лечения. Терапия направлена на устранения ишемической болезни сердца, гипертонии, ревматизма, миокардита и других патологий, которые могли бы стать причиной недостаточности.
Если у человека выявили порок, сердечную аневризму, слипчивый перикардит, которые создают механический барьер в функционировании сердца, не обойтись без хирургического вмешательства.

В случае с острой формой и тяжелым течением сердечной недостаточности больной должен соблюдать постельный режим, избегать любых эмоциональных и физических нагрузок. В других ситуациях разрешены умеренные нагрузки, которые не приводят к ухудшению самочувствия.
Необходимо снизить потребление жидкости до пол-литра в сутки. Соли разрешено не больше двух грамм. Больной должен придерживаться принципов витаминизированного, легкоусвояемого и диетического питания.
Терапия медикаментами способствует улучшению состояния и качества жизни больного. Для этого рекомендуют употребление:
Если развивается острый приступ в виде отека легких, больного необходимо срочно доставить в медучреждение, где ему окажут неотложную помощь: введут диуретики, нитроглицерин, средства для повышения сердечного выброса, выполняют кислородные ингаляции. Если в брюшной полости скопилась жидкость, то ее удаляют методом пункции. Развитие гидроторакса требует применения плевральной пункции. Пациентам, страдающим сердечной недостаточностью, в связи с выраженным кислородным голоданием показана кислородотерапия.
Прогноз и меры профилактики
Сердечная недостаточность – это тяжелая патология. Пятилетняя выживаемость наблюдается у 50% больных. Спрогнозировать последствия можно с учетом степени тяжести болезненного процесса, сопут







