Регургитация аортального клапана 1 степени: в чем опасность и как лечить
Sosudinfo.com
При аортальной регургитации 1 степени для жизни больного нет никакой опасности. Подвержены этому заболеванию, как взрослые, так и дети независимо от половой принадлежности. Однако даже при всей безопасности следует учитывать, что все сердечно-сосудистые патологии связаны с определенными рисками. Что представляет это заболевание и требует ли оно лечения?
Регургитация аортального клапана: особенности
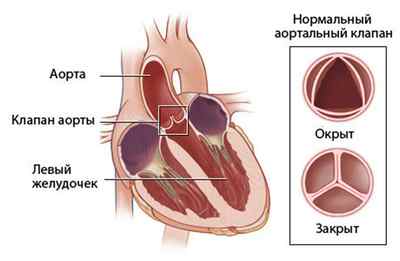
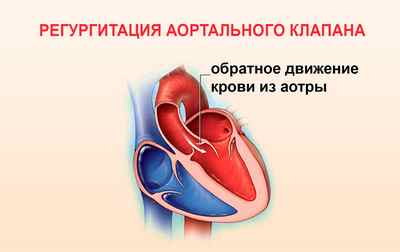
Многие люди в привычной жизни не сталкиваются с самим понятием «регургитация», так что же это такое? Объясняя этот термин, можно сказать, что регургитация – это физиологическое явление, при котором происходит возврат потока жидкости. Присоединяя к термину слова «аортального клапана», делаем вывод, что это ничто иное как обратное движение крови в левый желудочек из-за неполного закрытия клапана.
Как все происходит? Из предсердия кровь попадает в левый желудочек, которая толчком выгоняется в аорту. Именно с этого крупного сосуда начинается обогащение необходимыми питательными веществами и кислородом других органов. Движение крови происходит в одну сторону, этот механизм действия контролируют клапаны. Роль аортального в данном случае служит для пропускания тока крови при сжимании желудочка и не допущение его обратного выброса. При выявленном нарушении недостаточности аортального клапана кровь идет обратным ходом при расслаблении желудочка.
В зависимости от площади неполного закрытия створок, а также увеличения желудочка выделяются следующие степени поражения:
- 1 степень – обратное движение крови происходит на 0,5 см и менее (легкая).
- 2 степень – обратное движение крови от 0,5 до 1 см (средняя).
- 3 степень – обратное движение крови более чем на 1 см (тяжелая).
Именно от этих степеней зависят методы медицинского контроля, необходимого хирургического вмешательства, а также риски присоединения других сердечно-сосудистых осложнений.
Что происходит при аортальной регургитации 1 степени?
Регургитация аортального клапана 1 степени – это сравнительно легкое протекание данного нарушения, которое в большинстве случаев не вызывает каких-либо внешних признаков. Очень часто заболевание удается выявить на диагностическом приеме у кардиолога с проведением плановой ежегодной диагностикой сердца – ЭКГ.
Как мы уже поняли, при первой степени говорить о серьезном заболевании еще рано, скорее это просто дисфункция клапанного механизма сердца, которая не сказывается на сердечной деятельности. Согласно статистике выявление регургитации аортального клапана с разными степенями и признаками проявления в хронической форме диагностируется почти у каждого десятого пациента, посетившего кабинет функциональной диагностики.
Причины такого состояния
Причин выделяется достаточное количество. Этиологию можно разделить на две основополагающие группы – это:
- влияющие на нарушение работы клапана;
- причины, поражающие аорту.
Клапанные нарушения имеют такие предрасполагающие факторы:

При поражении аорты выделяется следующая этиология:
- пожилой возраст и необратимые изменения, которые вызывают дилатацию;
- расслаивающаяся стенка аневризмы;
- гипертоническая болезнь сердца в злокачественном протекании;
- воспаление аорты при некоторых видах заболеваний;
- некроз среднего слоя аорты, вызванный кистозным новообразованием;
- артериит гигантоклеточный.
Также среди всех причин можно выделить еще одну, весьма специфическую. На риск появления регургитации аортального клапана 1 степени может повлиять прием лекарственных препаратов, снижающих аппетит для похудения.
Клиническая выраженность
Прежде чем говорить о возможных симптомах, необходимо выделить формы протекания. Регургитация встречается в таких стадиях проявления:
При острой форме симптомы могут напоминать признаки сердечной недостаточности, а именно:
- появление резкой слабости;
- бледность кожных покровов;
- снижение артериального давления;
- нарастающая одышка.

Хроническое протекание этого патологического нарушения может годами не беспокоить человека и не давать «знать о себе». При прогрессировании и переходе на другую степень тяжести можно отметить такую клиническую выраженность:
- появление одышки даже при незначительных физических упражнениях и нагрузке, также характерной особенностью является внезапная одышка в ночное время;
- учащение сердцебиения;
- появление болевых ощущений в грудной клетке в области сердца;
- систематически появляющаяся мигрень;
- внезапное снижение веса;
- в некоторых случаях повышение температуры тела;
- дисфункциональные явления левого желудочка;
- головные боли и головокружения.
Какая необходима диагностика и лечение?
Заприметив настораживающие симптомы, человек обращается к терапевту или сразу к врачу-кардиологу. На первичном приеме специалист собирает анамнез, проводит осмотр пациента и назначает необходимые методы исследования. В данном случае применима такая диагностика:
При выявлении регургитации аортального клапана 1 степени врач дает рекомендации по ведению здорового образа жизни.
Регургитация аортального клапана 1 степени в хронической форме специфического лечения не требует. Здесь необходимо обязательно посещать врача для прохождения своевременной диагностики и оценке состояния работы сердца. Также при исследовании выясняется, не ухудшилось ли протекание нарушения, и нет ли на ее фоне каких-либо осложнений.
При острой форме может потребоваться замена клапана, а также назначение антибактериальной терапии, чтобы предотвратить риск развития бактериемии. В хронической форме врач дает следующие рекомендации:
- пешие прогулки на свежем воздухе;
- ежедневные физические упражнения и занятие спортом, рекомендованным для улучшения сердечной деятельности;
- исключение стрессовых раздражителей и повышение стрессоустойчивости;
- поддержка правильного сбалансированного питания;
- соблюдение режима дня им отдыха.
Регургитация при первой степени хоть и не серьезное нарушение, однако, если не придерживаться рекомендаций врача, можно значительно усугубить свое состояние. При присоединении сердечного заболевания возможны осложнения в виде кардиогенного шока, сердечной недостаточности и т. д.
http://sosudinfo.com/heart/regurgitatsiya-aortalnogo-klapana.html
1 степень регургитации аортального клапана
Регургитация аортального клапана 1 степени не является опасной патологией, но требует внимания врачей и периодического наблюдения. Такому заболеванию подвержены люди различных возрастов и пола. Нельзя забывать, что болезни сердца связаны с определенными рисками, поэтому пускать их на самотек не следует. Разобраться в ситуации может только врач, и принять решение о назначении медикаментозного лечения.
Особенности
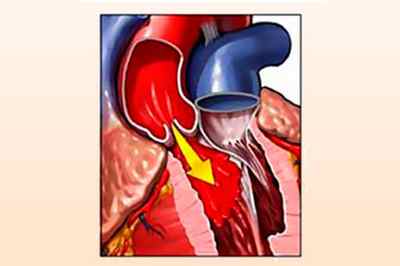
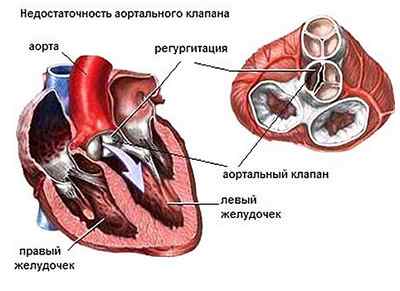
Регургитации в аортальном клапане подвержен как взрослый человек, так и ребенок. Это представляет собой физиологическое состояние, которое обусловлено обратным забросом крови в желудочек сердца c левой стороны. Это происходит по причине недостаточного закрытия клапана.
Из зоны предсердия кровь перетекает в левую часть органа, желудочек, а затем толчком попадает в аортальный участок. Из этой области начинается перераспределение питательных элементов и кислорода по другим органам тела. Движение кровяного потока в норме происходит только в одном направлении, его регулирует клапанный аппарат. Аортальный клапан создан для пропуска крови при сжатии желудочка, и он же не допускает обратного тока. Регургитация аортального клапана 1 степени и других разновидностей патологии говорит о нарушении, при котором кровь начинает течь в обратном направлении во время расслабления желудочка.
Медики разделяют заболевание, основываясь на размер площади недостаточного закрытия створок. То, насколько увеличивается при этом желудочек органа, тоже оказывает влияние на классификацию. Различение патологии происходит по степеням.
В зависимости от серьезности подобных расстройств, врач принимает решение о назначении комплекса диагностических мероприятий и методик терапии. Иногда только операция поможет восстановить нормальный процесс кровообращения в сердце.
Первая степень регургитации аортального клапана является легкой формой этого недуга, которая обычно не сопровождается симптоматикой. Человек не знает о подобном нарушении в своем организме и зачастую патология выявляется лишь на плановом медицинском обследовании. Из этого становится ясно, что при начальной стадии данной болезни речи о серьезных расстройствах еще не идет.
Такое отклонение скорее представляет собой дисфункцию клапанного аппарата сердца, которая не оказывает негативного воздействия на функционирование органа.
Статистика показывает, что подобные проявления разных степеней тяжести фиксируются почти у каждого 10-ого человека, они протекают хронически. Регургитация аортального клапана 2 степени является уже более серьезным нарушением, которое оказывает влияние на сердечную деятельность.
Этот патологический процесс говорит о возврате крови в область левого желудочка, который становится переполненным, а объем крови, поступающей в аорту, снижается.
Сердце реагирует на подобное расстройство, пытаясь компенсировать недостаток количества крови, выталкивая ее излишки в зону аорты, что приводит к увеличению размеров самого органа.
Регургитация 1 степени отличается тем, что сердце приспосабливается к таким нагрузкам, симптоматика возникает редко и длиться это может годы. Когда происходит увеличение левого желудочка, возрастает и его потребность в питательных элементах, а также кислороде. Коронарные артерии не могут обеспечить достаточный объем этих веществ, а, помимо прочего, количество артериальной крови, выбрасываемой в область аорты, тоже уменьшается. Подобные изменения приводят к тому, что сердечные сосуды испытывают острую нехватку крови, это создает все условия для развития ишемических поражений, гипоксии и кардиосклероза.
Если недуг прогрессирует, степень нагрузки на левый отдел органа максимально повышается, а стенка миокарда не способна гипертрофироваться бесконечно, поэтому наблюдается растяжение этой части сердца. Дальнейшее развитие данного патологического процесса провоцирует возникновение серьезных осложнений, в числе которых – летальный исход.
Регургитация аортального клапана пациентов детского возраста встречается нередко, ребенок чаще подвержен недугу по причине врожденных аномалий. Это заболевание может сильно навредить здоровью маленьких больных, поэтому требует тщательной диагностики и терапии.
Физиологические факторы могут привести к подобному расстройству, что считается неопасным и нормализуется самостоятельно, без применения медикаментов. Однако чаще встречаются патологические причины такой болезни, которых много.
Что приводит к аортальной регургитации:
Иногда запустить развитие заболевания может терапия методом катетерной радиочастотной абляции. В этом случае регургитация является осложнением лечения. Зачастую патологический процесс вызван поражением самой аорты. Есть факторы, которые способствуют такому нарушению. Причины, связанные с аортальным поражением:
Кроме того, врачи выявили связь между некоторыми медикаментозными средствами, вызывающими уменьшения аппетита и назначающимися для снижения массы тела.
Регургитация аортального клапана 1 степени может протекать в острой форме, а иногда – в хронической. Признаки патологии возникают чаще в первом случае. Если болезнь хронического типа, то симптоматика появляется в периоды обострений. Следует отметить, что при каждом эпизоде возобновления активности, тяжесть недуга усиливается. Зачастую заболевание не сопровождается проявлениями долгие годы.
Признаки:
При хроническом течение болезни фиксируется отсутствие симптоматики, но как только наступает обострение патологии, признаки возникают один за другим, ухудшая самочувствие человека.
Диагностические мероприятия
Как только появились настораживающие признаки недуга, необходимо обратиться к врачу. Специалист назначит проведение определенных методов обследования, позволяющих выявить заболевание и все нарушения, вызванные им.
- ЭКГ (электрокардиограмма), помогает выяснить степень перегрузки отделов сердца слева.
- ЭхоКГ назначается для выявления стадии болезни, что позволяет правильно составить клиническую картину.
- Исследование доплеровское необходимо чтобы оценить сердечную деятельность на протяжении суток.
- Рентгенография грудной клетки. Больные проходят для изучения размеров органа.
- Коронография. Метод, назначаемый перед оперативным вмешательством, который проводится в исключительных случаях.
- ЭхоКГ двухмерное выявляет состояния корня аорты, особенности строения клапана и возможность полноценной деятельности левого желудочка.
Когда заболевание уже второй и третьей степени тяжести, то могут возникать отеки дыхательных путей, сердечная недостаточность и другие серьезные проявления, поэтому диагностика может включать в себя дополнительные мероприятия. Исследование с применением физических нагрузок поможет сделать анализ признаков болезни.

Регургитация аортального клапана при 1 степени не нуждается в проведении медикаментозного и других методов терапии. Регулярные посещения лечащего врача нужны для контроля над здоровьем пациента и его обследования. Такие мероприятия необходимы для оценки состояния сердца и своевременного выявления осложнений.
Острая форма болезни создает надобность замены клапана. Кроме того, медики применяют антибактериальные средства, чтобы не допустить возникновения бактериемии. Если течение недуга хроническое, то надо соблюдать специальные рекомендации доктора, касаемо образа жизни пациента.
- Максимально исключить различные эмоциональные перегрузки.
- Наладить правильный и сбалансированный рацион, включив в него все необходимые питательные элементы и убрав вредную пищу.
- Ежедневно заниматься спортом, чтобы улучшить деятельность сердца. Все физические нагрузки нужно согласовывать с лечащим врачом.
- Пребывание на свежем воздухе обязательно каждый день, лучше просто гулять вечером в парке.
- Сон и отдых человека должны составлять достаточно времени, чтобы все внутренние органы функционировали хорошо, в том числе сердце.
Народный способ лечения практически не может исправить подобную ситуацию и излечить заболевание, но иногда целесообразно попить травяные чаи, улучшающие работу главного органа. Все дополнительны методы терапии, применение препаратов домашнего приготовления должны обязательно быть согласованы с лечащим доктором.
Прогноз для таких больных полностью зависит от особенностей основной болезни, вызвавшей патологию, а также от степени тяжести регургитации аортального клапана. При 1 стадии недуга люди чувствуют себя обычно хорошо и живут долго. Важно не допустить ухудшения состояния и перехода болезни из первой степени во вторую и третью.
Заболевания сердца опасны и требуют внимания медиков всегда, независимо от разновидности подобной патологии и ее симптоматики. Такие пациенты нуждаются в обследовании, чтобы адекватно оценить их состояние. Регургитация аортального клапана 1 степени не является смертельной болезнью, но она может развиться и привести к тяжелым последствиям.
http://mirkardio.ru/bolezni/anomaliya/regurgitaciya-aortalnogo-klapana-1-stepeni.html
Что такое регургитация и какой прогноз жизни при данной патологии
Регургитация – это движение жидкостей или газов в обратную сторону, то есть в сторону, обратную естественной. Наблюдается в полых органах при мышечных сокращениях.
Явление возникает из-за частичной утраты функциональности жомов или нарушения структуры перегородок.
В статье мы расскажем о регургитации 1 степени, что это такое и причинах их возникновения. Затронем и 2, и другие степени патологии.
Степень распространенности регургитации
Учет распространенности патологии проводится исключительно в среде профессиональных функциональных диагностических специалистов. О степени нельзя судить по отношению к общему числу населения. Учитывается лишь степень распространения по числу пациентов, которые прошли обследование допплеровским методом.
Признаки обратного потока крови через сердце, а именно – через аорту, были к настоящему моменту обнаружены чуть менее, чем у 9% женщин и у 13% пациентов мужского пола. Среди всех вариантов патологии наиболее частая – аортальная. Он встречается у одного из десяти обследуемых.
Речь идет о хронической патологии. Последствия наиболее заметны у пожилых мужчин. Последствия регургитации могут затрагивать большой (БКК) и малый круг кровообращения (МКК).
Краткие данные об анатомии
Внутри сердца расположены клапаны следующего типа:
- Митральный;
- Трикуспидальный;
- Аортальный;
- Клапан легочной артерии.
Митральный клапан находится между левыми желудочком и предсердием. МК относится к двустворчатому типу клапанов. В левой стороне довольно часто наблюдаются различные сбои в работе. Левая сторона чаще подвержена развитию патологий.
Трикуспидальный клапан обладает тремя створками. Он находится между правыми желудочком и предсердием. Поражение развивается обычно уже при наличии патологии левой стороны.
Клапан легочной артерии аналогично имеет трехстворчатую конструкцию. Положение его там, где сердечные полости соединяются с аортой и артерией легких.
Позиция аортального клапана – путь кровотока в аорту из левого желудочка. Легочный клапан находится на пути кровотока, когда последний направляется из желудочка в легочный ствол.
В нормальном состоянии элементов сердечной структуры при сокращении створки происходит естественное замыкание. Ток крови в неверном направлении в таком состоянии невозможен.
В специальной литературе или во врачебных диагнозах встречается понятие «физиологическая регургитация». Под этим понимается, что патология минимальная. Следовательно, степень обратного кровяного тока незначительная.
Проявляется такая регургитация, как небольшое завихрение кровяного потока у одного из клапанов. Ни створки, ни миокард не подвержены патологии. Клинических проявлений либо нет, либо они минимальны. Кровообращение не нарушается.
Физиологическая регургитация значит, что патология характеризуется 0-1 степенью на трикуспидальном клапане. Согласно исследованиям, подобный диагноз наблюдается более, чем у двух третей здоровых людей. Такая регургитация – гемодинамически незначимая на клапанах.
Всего диагностируется четыре разновидности регургитации. Каждая из них соответствует клапану, поражение которого установлено. Каждому типу патологии мы посвятим собственный раздел, где подробно опишем характер нарушения.
Митральная разновидность регургитации
Митральная регургитация чаще всего наблюдается у пациентов с пороком сердца, выраженным пролапсом клапана. Еще одна причина – это недостаточность МК. Проявляется это следующим образом: МК, а точнее его створки не замыкаются до конца. Одновременно с этим предсердие продолжает наполняться кровью, которая поступает по венам из легких.
Следствием переполнения становится чрезмерное растяжение и усиление давления на желудочек. Происходит его расширение и утолщение. Этот процесс называется дилатацией.
Первое время нарушение функциональности не будет заметным для пациента. Сердечный механизм компенсирует кровоток. Сердечные полости гипертрофируются.
Если поставлен диагноз регургитации 1 степени, которая касается поражения митрального клапана, то ее клинические проявления и последствия не будут проявляться в течение многих лет. Если патология не устранена, то вероятным исходом станет легочная гипертензия.
Причины регургитации данного вида следующие:
- Пролапс МК;
- Ревматические отклонения;
- Отложение кальциевых солей на створках клапана;
- Атеросклеротические поражения;
- Ишемия сердца;
- Аутоиммунные процессы.
2 степень патологии выражается большей недостаточностью МК. Поток может доходить до середины предсердия. Возможен застой по МКК и ряд других симптомов.
3 степень поражения означает, что струя крови при обратном течении проникает до задней стенки левого предсердия. Может возникнуть легочная гипертензия, но только в случае, если миокард не может нормально функционировать. Она приводит к избыточной нагрузке на правую половину. Наблюдается недостаточность по БКК.
Если диагностирована 4 степень регургитации, то симптоматика будет иметь следующий характер:
- Изменения кровяного тока;
- Увеличение давления по МКК;
- Одышки;
- Аритмия мерцающего типа;
- Астма сердечного типа;
- Отечность легких.
Часто больные испытывают сердечные боли. Наблюдается слабость, заметная синюшность кожи. Симптомы регургитации митрального типа обусловлены заболеванием, которое стало причиной патологии.
При 1 или 2 степени лечение не потребуется. Достаточно периодически наблюдаться у кардиолога.
Причины митральной недостаточности
Аортальная разновидность регургитации
Приклапанная патология аорты может проявляться из-за недостаточности аортального клапана. Другой вариант – изменения функциональности начального аортального отдела, что происходит при наличии одного из возможных воспалительных процессов.
Возникает вследствие:
- Ревматических поражений;
- Перфорации аортальных створок;
- Пороков, относящихся к врожденным;
- Воспаления створок, как результата инфекции.
Еще причинами могут быть артериальная гипертензия или атеросклероз. При регургитации кровоток поступает обратно в желудочек слева. Последствием становятся излишки объема крови. Одновременно с этим кровь, которая течет по БКК, снижается.
Механизм будет совершать попытки компенсировать этот недостаток объема, и лишняя кровь неизбежно будет поступать в аорту. При поражении 1 степени нормальная гемодинамика будет поддерживаться достаточно длительное время. Симптоматика не проявляется годами.
У больных наблюдаются следующие симптомы, вызванные аортальной регургитацией:
- Слабость;
- Одышка;
- Бледность;
- Усиленное сердцебиение;
- Приступы стенокардии.
Если патология начинает прогрессировать, то будет наблюдаться нагрузка на левую половину сердца.
Происходит она в максимальной степени, что приводит к растяжению стенки миокарда, которая попросту не сможет гипертрофироваться постоянно и без последствий.
Возникает сердечная недостаточность, легочная гипертензия, застой крови в БКК и МКК
Аортальная разновидность регургитации
Трикуспидальная разновидность регургитации
Патология трикуспидального клапана – редкое явление, если рассматривать изолированное поражение. Обычно подклапанная регургитации трехстворчатого клапана становится следствием ранних перемен в структуре левой части. Характеристика патологии говорит нам, что легкие начинают меньше обогащать кровь кислородом.
Из-за нарушения нормального течения по полым венам, возникает застой в венозной части БКК.
При поражении трехстворчатого клапана проявляется следующая симптоматика:
- Мерцательная аритмия;
- Синюшность на коже;
- Отеки;
- Набухания вен на шее;
- Увеличение печеночного объема.
Регургитация легочного клапана
Патология нередко проявляется еще в детстве, поскольку бывает врожденной.
Приобретенное поражение развивается обычно вследствие следующих факторов:
- Атеросклероз;
- Изменение вследствие септического эндокардита;
- Поражения сифилитического характера.
Патология возникает и как результат уже имеющихся:
- Митрального стеноза;
- Легочной гипертензии;
- Заболеваний легких.
Также причиной нарушения функциональности клапана могут стать поражения и других сердечных клапанов.
Минимальная, или физиологическая, регургитация не приведет к серьезным гемодинамическим отклонениям. Значительные последствия проявляются, только когда возврат тока крови осуществляется в большом объеме.
У больного возникает выраженная сердечная недостаточность, характерная для БКК, а также застой глубоких вен.
Пульмональная патология приводит к одышке, цианозу, застою жидкости в брюшной полости. Реже встречаются поражения печени. Однако, в ряде случаев следствием поражения печени может стать цирроз.
При врожденной регургитации легочного клапана симптоматика начинает проявляться еще в ранние годы. Если вовремя не диагностировать патологию, то последствия могут быть не просто тяжелы, а необратимы.
В чем заключаются особенности патологии у детей?
Регургитация у детей обычно врожденная. Нарушения в функционировании сердца встречаются довольно часто.
Врожденные пороки сердечных клапанов, следствием которых становится регургитация, обусловлены следующими аномалиями:
- Гипоплазия легочного клапана;
- Дефекты перегородок;
- Тетрада Фалло.
При неправильном строении сердца симптоматика регургитации видна уже вскоре после рождения. В основном наблюдаются дыхательные расстройства, синюшность кожи, недостаточность правого желудочка. Существенные нарушения нередко приводят к летальному исходу.
Специалисты рекомендуют будущим родителям, особенно, матерям, тщательно следить за собственным здоровьем еще до попыток зачатия. Во время беременности необходимо наблюдаться у лечащего врача. Обязательно регулярное прохождение ультразвукового исследования.
Диагностирование регургитации сердечных клапанов
Современная диагностика нарушений кровотока в сердце позволяет предельно точно установить характер патологии. Технологические методы выявляют не только ход, но и степень регургитации.
Применяемые диагностические методы:
- Рентгенограмма грудной клетки;
- Электрокардиограмма;
- Эхокардиография.
В таблице ниже каждая из методик описана более подробно.
http://moyakrov.info/heart/regurgitatsiya
Признаки, степени и лечение регургитации аортального клапана
Аортальная регургитация (АР) – заброс крови в ЛЖ сердца, что обусловлено недостаточностью клапана аорты. Нет точной информации в отношении того, насколько распространен этот дефект в тяжелом и хроническом проявлении. По итогам некоторых исследований есть данные, согласно которым среди мужчин это состояние встречается в 13% случаев, а среди женщин – почти в 9%. При этом чаще всего эпизоды проявлялись в легкой степени.

Есть несколько видов регургитации. В митральной, аортальной и другой регургитации всегда принимает участие соответствующий клапан. Для проблем с его закрытием есть разные причины. Регургитация аортального характера – результат действия двух главных механизмов, а именно расстройства листка и дилатации корня аорты. В последнем случае кольцо, к которому присоединяется клапан, расширяется, поэтому отверстие становится очень большим для неповрежденных клапанов.
Если учитывать сопоставимый объем крови, которая извергается сквозь некомпетентный левосторонний кардиальный клапан, регургитация аортального типа всегда связывается с большой нагрузкой, которая оказывается на ЛЖ. Такого не наблюдается в случае с митральной регургитацией.
Кровь, которая просачивается через плохо функционирующий митральный клапан в полость, поднимает левожелудочковую рабочую нагрузку мягко. А вот кровь, которая возвращается к ЛЖ сквозь проблемный аортальный клапан, должна быть снова изгнана в аорту, что сильно увеличивает рабочую нагрузку.
Конечно, и при митральной и любой другой регургитации не происходит ничего хорошего, однако степени тяжести отличаются. Из-за такого отличия митральной регургитации от аортальной в последнем случае гипертрофия ЛЖ более явная. Кроме того, большой кровяной объем, который обрабатывается ЛЖ, способствует еще большему расширению.
Было время, когда регургитацию аортального клапана связывали с ревматизмом, который может протекать с митральным стенозом или без него. В западных странах случаев заболеваемости ревматизмом стало меньше, поэтому причина поменялась
Хроническая регургитация стала связываться с заболеванием аортального корня, которое влияет на область аорты, расположенной выше клапана. Аортит имеет значение и может быть связан с некоторыми вариантами ревматоидного артрита и может быть последствием атеросклероза у людей преклонного возраста.
АР может быть двух видов – острой и хронической. Есть две первые причины острой формы:
- инфекционный эндокардит;
- расслоение восходящей аортальной зоны.
Если говорить о взрослых, то умеренная хроническая АР в большинстве случаев вызывается двустворчатым клапаном аорты. Такое наблюдается особенно тогда, когда развилась тяжелая диастолическая артериальная гипертензия. В детском возрасте наиболее распространенная причина АР – дефект межжелудочковой перегородки, который сочетается с пролапсом митрального клапана. В некоторых случаях аортальная регургитация вызывается серонегативной спондилоартропатией, сифилитическим аортитом, а также:
- артериитом Такаясу;
- надклапанным аортальным стенозом;
- расслоением аорты;
- аневризмой грудной аортальной части;
- артритом, который связан с язвенным колитом, и некоторыми другими заболеваниями.
Если регургитация развивается остро, в левом желудочке резко увеличивается диастолический объем. Не происходит полноценного развития адаптивных механизмов. Конечный диастолический объем с большой скоростью нарастает даже в правом желудочке. В этих условиях сердечная работа осуществляется по-другому, так как сокращение волокон миокарда – это производная длины волокон. Выброс крови в аорты в скором времени снижается, потому что компенсаторные функции не способны образовываться с такой же скоростью, с какой нарастают негативные изменения. Все это может стать причиной развития легочного отека и кардиогенного шока.
При хронической регургитации компенсаторные функции сердечной деятельности в экстремальных условиях включаются быстро, поэтому в скором времени начинается адаптационный процесс. Постепенно происходит увеличение диастолического объема. Не сразу, а постепенно левый желудочек выгоняет кровь, поэтому сердечный выбор нормальный.
Но при хронической регургитации увеличиваются размеры сердечный полостей, хотя по времени объемы этого процесса не такие большие. Становится сильнее систолическое напряжение сердечный стенок, а в итоге развивается гипертрофия левого желудочка. Ясно, что компенсаторные функции работают не безгранично, поэтому механизмы выброса все равно ухудшатся, что будет говорить о стадии декомпенсации.
При аортальной, митральной и другой регургитации установление причины играет важную роль в постановке диагноза и выборе метода лечения. Несмотря на то, что АР – это не заболевание, которое всегда угрожает жизни, нужно уменьшить все возможные риски и последствия. Для этого желательно вовремя выявить признаки. Но так ли это просто, как может показаться?
При митральной, аортальной и другой регургитации есть признаки, которые помогают выявить заболевание, хотя они проявляются не всегда. При острой регургитации первый симптом – кардиогенный шок. Это связано с тем, что миокард не может справляться с резко возросшим кровяным объемом. В такой ситуации пациенты жалуются на следующие признаки:
- слабость;
- низкое артериальное давление;
- одышку и последующий отек легких.
А вот при хронической форме регургитации признаков может долго не быть. В период, когда симптомов нет, компенсаторные функции возлагаются на механизмы адаптации. Это значит, что сердечные полости постепенно увеличивается, появляется гипертрофия левого желудочка. Интересно, что признаки начинают проявлять себя на четвертом или пятом десятке жизни человека. Первый симптом – это в большинстве случаев одышка. При этом человек не такой выносливый, как раньше, начинает проявляться сердечная астма.

Если аортальная регургитация 1 степени может не проявляться явно и обнаруживается случайно при обследовании, то на поздних стадиях заболевания происходит развитие стенокардии напряжения. Она может проявляться даже в ночной период. При этом присутствуют следующие признаки:
- холодный, липкий пот;
- нехватка воздуха;
- страх смерти.
К сожалению, многие пациенты пытаются лечиться самостоятельно или вовсе не обращают внимания на опасные признаки. В итоге болезнь нарастает. Важно помнить, что самостоятельное лечение, равно как и невнимательное отношение к своему здоровью, могут привести к опасным последствиям.
Конечно, лучше всего регулярно обследоваться. В этом случае, даже если признаки при митральной, аортальной и другой регургитации не проявляют себя, в процессе обследования все будет выяснено. Это даст возможность раньше начать лечение и свести к минимуму все плохие последствия.
Диагностика
Есть несколько диагностических методов, которые позволяют выявить проблемы с аортальным клапаном:
- электрокардиография;
- рентгенография органов, расположенных в грудной клетке;
- УЗИ сердца.
О таком методе, как электрокардиография, знают многие. Его проведение не занимает много времени, но информации он дает много. Все же его может быть недостаточно для того, чтобы поставить точный диагноз, выявить причину заболевания и назначить результативное лечение.
Рентгенограмма позволяет очень хорошо рассмотреть увеличение сердечных размеров. Если регургитация сочетается с аортальным стенозом, с помощью рентгенограммы может быть выявлена кальцификация клапанных створок. Кроме этого, определяются аневризматическое аортальное расширение, увеличенные размеры предсердия слева и некоторые другие признаки.
Если рентген проводится не всем пациентам, то УЗИ советуется выполнять всем, у кого есть АР или подозрения на это. Дело в том, что эхокардиография помогает определить, насколько выражена гипертрофия сердечных отделов. Она позволяет оценить и подтвердить тяжесть острой и хронической регургитации, определить, в каком состоянии находится центральная гемодинамика.
В процессе диагностики обычно не используется коронарография. Но она часто нужна перед тем, как проводить операцию, даже если нет стенокардии. Это связано с тем, что у 20% пациентов с тяжелой регургитацией выявляется тяжелая ишемическая болезнь сердца, которая может являться показанием к сопутствующему хирургическому лечению.
Часто пациенты сами решают, какие методы диагностики им нужны, а какие нет. Правильно ли это? Если есть соответствующее медицинское образование и опыт в этой сфере, то сам себе врач может назначить обследование и даже лечение, но все равно советуется. Но если ситуация не такая, то необходимо прислушиваться только к квалифицированному мнению врача.
Он назначает обследование, исходя из анамнеза, текущего состояния, жалоб. А вот выбрать место проведения обследования часто можно самостоятельно. Возможно, лучше всего выбрать платную медицинскую клинику, в которой используется современное оборудование. Это позволит сделать диагноз более точным, что, несомненно, повлияет на назначение конкретного лечения.
Сегодня разработаны результативные методы лечения митральной, аортальной регургитации и других ее проявлений. Опять же, не нужно делать собственные выводы в отношении лечения, так как только у врача есть полная картина состояния человека, и он знает, как и когда нужно использовать конкретный метод лечения.
Если выявлена острая форма АР, нужно безотлагательно провести замену клапана. Для этого проводится операция, в процессе которой удаляется нерабочий клапан и устанавливается искусственный, хорошо функционирующий аналог. После проведения такой операции врачи назначают прием некоторых лекарственных препаратов, среди которых находятся вазодилататоры, инотропные средства. Но подобные операции всегда связываются с высоким риском осложнений. Ее нельзя проводить пациентам, которые перенесли инфаркт миокарда и тяжелую недостаточность ЛЖ.
Хроническая аортальная регургитация лечится в зависимости от симптомов, которые проявляются у пациента. Если они мешают ему вести полноценный образ жизни, также проводится замена клапана оперативным путем.
Если признаки незначительные, человек должен снизить тяжесть физических нагрузок и регулярно обследоваться у врача. Он может назначить ему прием вазодилататоров, которые помогают оптимизировать функции ЛЖ. Если имеется желудочковая недостаточность, могут быть назначены диуретики и другие препараты.
Тем, кому был установлен другой клапан и даже пациентам, имеющим АР, важно предотвратить инфекционный эндокардит. Профилактические меры включают употребление антибиотиков, что особенно важно делать при таких процедурах, как:
- удаление зубов или их лечение;
- удаление гланд;
- оперативное вмешательство мочевыводящих путей;
- операции на органах ЖКТ и так далее.
В качестве профилактики можно принимать такие антибиотики, как ампициллин, амоксициллин, но назначать их тоже должен врач.
Прогноз заболевания зависит от конкретного диагноза. Если регургитация протекает во второй или третьей степени и нет явных симптомов и дисфункции ЛЖ, прогноз благоприятный. При первой степени недостаточности клапана аорты вероятность того, что человек проживет еще 10 лет, составляет 95%. Самый неблагоприятный прогноз дается при тяжелой регургитации. Есть риск внезапного летального исхода из-за недостаточности ЛЖ, которая отягощена ишемией миокарда.
Очень важны своевременная диагностика и четкое соблюдение рекомендаций врача. Даже если выявлена тяжелая степень регургитации, не нужно отчаиваться! Внимательное отношение к себе позволит продлить жизнь и сделать ее успешной!
http://cardio-life.ru/zabolevaniya-serdca/aortalnaya-regurgitaciya.html
Диагностика и лечение аортальной регургитации
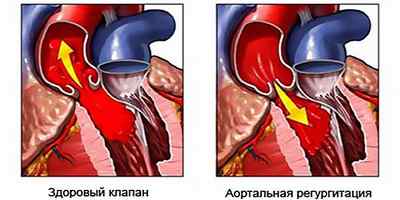
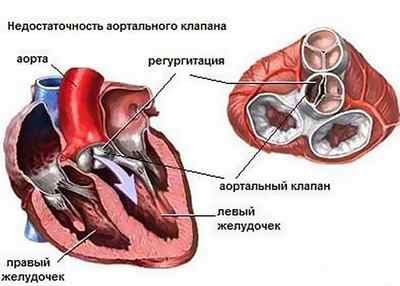
Аортальная регургитация являет собой гемодинамические нарушения, которые заключаются в неполном закрытии аортального клапана, результатом чего является противоестественный ток крови из аорты обратно в левый желудочек во время расслабления сердца (фаза диастолы). Регургитация на аортальном клапане – это не самостоятельное заболевание, а функциональное нарушение работы клапанного аппарата, которое возникает вследствие иных заболеваний и патологических состояний.
Причиной аортальной регургитации могут быть следующие факторы:
- Инфекционный эндокардит;
- Ревматические болезни;
- Атеросклеротические изменения;
- Кардиосклероз на фоне перенесенного инфаркта миокарда;
- Аутоиммунные заболевания (острая ревматическая лихорадка, волчанка, артрит ревматоидный и др.);
- Врожденные аномалии (клапан аорты из двух, а не трех створок или сильный дефект в области межжелудочковой перегородки);
- Сифилитические поражение клапанов;
- Травма в область грудной клетки (за счет разрыва мышечных волокон);
- Поражение аортального клапана миксомой сердца.
Гемодинамика
Что же происходит внутри организма при неправильном токе крови и что это влечет за собой?
Классификация по степеням
В зависимости от длины регургитирующей струи принято выделять три степени аортальной регургитации:
- аортальная регургитация 1 степени (незначительная или еще ее называют приклапанной) – характеризуется длиной струи до 5 мм от створок клапана аорты;
- аортальная регургитация 2 степени (средняя) – струя достигает 5-10 мм, достигает створок клапана митрального;
- аортальная регургитация 3 степени (выраженная) – струя длиной более 10 мм.
Кроме этого, принято выделять 4 степени аортальной регургитации по количеству забрасываемой обратно в ЛЖ крови:
Клинические проявления будут варьировать в зависимости от того, остро развилась регургитация на аорте или это хронический процесс.
Острая регургитация
Вызвать острый обратный заброс крови может травмирование грудной клетки, расслоение восходящей части аорты или эндокардит инфекционный. Такая ситуация влечет за собой резкое увеличение КДО (конечно-диастолического объема) в полости ЛЖ и ПЖ. Сократительная функция сердца, т.е. сердечный выброс, резко падает, т.к. компенсаторные реакции не могут возникнуть и сформироваться в такой короткий промежуток времени.
Симптомы будут следующими:
- Резкая бледность кожных покровов;
- Выраженная слабость;
- Падение давления;
- Одышка.
Кроме признаков сердечной недостаточности, развивается застой в легких и развивается отек, который характеризуется такими проявлениями:
- Затрудненное и шумное дыхание;
- Кашель с пенистой мокротой, возможны прожилки крови;
- Цианоз губ;
- Глухие тоны сердца;
- В легких – во всем полям выслушиваются влажные хрипы.
Хроническая аортальная регургитация
В данном случае длительное время (более 10 лет) эта патология не дает о себе знать, так как все механизмы происходят постепенно. Организм долгий период способен компенсировать существующие сдвиги в гемодинамике крови.
Когда механизмы адаптации не могут справиться, появляются следующими жалобы:
- Одышка при ходьбе;
- Боль в грудной клетке за грудиной (по типу стенокардии).
Кроме того, будут наблюдаться такие объективные симптомы:
- Бледность кожи;
- Покачивание головы, которое соответствует пульсации;
- Аускультативно: II тон над областью аорты будет усилен, может издавать хлопающий звук;
- Высокое систолическое и низкое диастолическое давление крови, т.е. высокое пульсовое давление;
- Усиление верхушечного толчка над ЛЖ;
- Выпячивание грудной клетки слева за счет гипертрофии ЛЖ и западание грудной клетки в области грудины;
- Видимая пульсация артерий:
- сонных артерий, или «пляска каротид»;
- пульсация капилляров на ногте (симптом Квинке);
- пульсация язычка, или симптом Мюллера;
- пульсация печени;
- пульсация селезенки (симптом Герхарда);
- Может наблюдаться еще один феномен: шум Флинта перед систолой, который выслушивается в области III межреберья слева от грудины.
Диагностика
Предварительно диагноз можно заподозрить на основании жалоб пациента и объективного осмотра.
Для подтверждения наличия регургитации на аортальном клапане выполняются такие методы исследования:
Так, по результатам эхокардиографии можно получить следующие данные:
- Ширину корня аорты;
- Гипертрофию ЛЖ;
- Конечно-диастолический объем ДЖ;
- Наличие перикардита;
- Наличие аневризмы аорты;
- Величину разбора крови в ЛЖ и др.
Частота выполнения ЭХО-КГ:
Если полученной информации при УЗИ сердца с допплерографией недостаточно, можно прибегнуть к:
- магниторезонансной томографии;
- радионуклидной ангиографии;
- катетеризации сердца.
Терапия аортальной регургитации преследует две основные цели:
Консервативное лечение
Лечение лекарственными препаратами направлено на снижение уровня САД (систолического давления крови) и уменьшения количества обратно поступающей крови.
Препараты, которые эффективны в данном случае, это вазодилятаторы разных групп:
— блокаторы кальциевый каналов (нифекард);
Лекарства показаны в следующих случаях:
Показания к операции:
Определяется прогноз в зависимости от степени развившейся регургитации и формы.
Так, при возникновении острой формы регургитации на аорте, есть высокая вероятность гибели пациента.
Для хронического течения прогноз боле благоприятный: 75% проживают более 5 лет, а более 10 лет живет больше половины всех пациентов. Однако если развилось такое осложнение, как стенокардия, смерть пациента наступает уже спустя 4 года, а при признаках сердечной недостаточности этот срок и вовсе сокращается до 2 лет.







