Ишемическая болезнь сердца (ИБС) (справка для врачей)
Признаки структурирования ибс
Ишемическая болезнь сердца (ИБС) — заболевание миокарда, обусловленное острым или хроническим несоответствием потребности миокарда в кислороде и реального коронарного кровоснабжения сердечной мышцы, которое выражается в развитии в миокарде участков ишемии, ишемического повреждения, некрозов и рубцовых полей и сопровождается нарушением систолической и/или диастолической функции сердца.
Ишемическая болезнь сердца — крупнейшая проблема здравоохранения, ведущая причина смертности. В 2006 г смертность от болезней системы кровообращения в РФ составила 56% в общей структуре смертности. Из них около половины приходится на ишемическую болезнь сердца.
- Клинические признаки
Наиболее характерным клиническим признаком ишемической болезни сердца является стенокардия. Стенокардия — это клинический синдром, проявляющийся чувством дискомфорта или болью в грудной клетке сжимающего, давящего характера, которое локализуется чаще всего за грудиной и может иррадиировать в левую руку, шею, нижнюю челюсть, эпигастральную область. Другие симптомы, характерные для ишемической болезни сердца: одышка, нарушения ритма, признаки сердечной недостаточности (например, отеки).
Основные факторы, провоцирующие боль в груди при ишемической болезни сердца:
- Физическая нагрузка: быстрая ходьба, подъем в гору или по лестнице, перенос тяжестей.
- Повышение артериального давления.
- Холод.
- Обильный прием пищи.
- Эмоциональный стресс.
Обычно боль проходит в покое через 3-5 минут или в течение нескольких секунд или минут после сублингвального приема нитроглицерина в виде таблеток или спрея.
Патоморфологическим субстратом стенокардии практически всегда являются атеросклеротические сужения коронарных артерий. Стенокардия появляется во время физической нагрузки или стрессовой ситуации при наличии сужения коронарных артерий, как правило, не менее чем на 50-70%. Чем больше степень стеноза коронарных артерий, тем тяжелее стенокардия. Тяжесть стенокардии зависит также от локализации и протяженности стенозов, их количества, числа пораженных коронарных артерий и индивидуального коллатерального кровотока. Наряду с органическим атеросклеротическим поражением (фиксированной коронарной обструкцией) в возникновении стенокардии играет роль преходящее уменьшение коронарного кровотока (динамический коронарный стеноз), обычно связанное с изменением сосудистого тонуса, спазмом, дисфункцией эндотелия.
Выделяют следующие формы течения ишемической болезни сердца.
- Стабильная стенокардия напряжения. Характеризуется относительным постоянством клинической картины заболевания с определенной частотой и выраженностью приступов и условий их возникновения (уровень физического и психоэмоционального напряжения, холод, прием пищи). Типичность связана с \»фиксированным\» уровнем стеноза коронарных артерий.
- Безболевая ишемия миокарда. Протекает бессимптомно и выявляется при обследовании.
- Вариантная, вазоспастическая стенокардия Принцметала. Как правило, не провоцируется физическим или эмоциональным напряжением. Боль носит обычный для стенокардии характер, однако приступы отличаются большей продолжительностью, часто сопровождаются вегетативными проявлениями, возникают обычно ночью.
- Микроваскулярная стенокардия (\»синдром Х\»). Особая форма ишемической болезни сердца, которая встречается в 10-15% случаев и характеризуется отсутствием гемодинамически значимых сужений крупных проксимальных коронарных артерий и наличием выраженных функциональных и морфологических расстройств дистально расположенных мелких коронарных артерий.
- Нестабильная стенокардия. Нередко предшествует инфаркту миокарда. Характеризуется появлением или учащением приступов стенокардии, нарастающей частотой и тяжестью симптомов ишемической болезни сердца.
- Инфаркт миокарда. Характеризуется острым нарушением коронарного кровообращения, приводящим к возникновению ишемии миокарда с последующим образованием некроза.
- Постинфарктный кардиосклероз. Характеризуется образованием рубцов миокарда в результате организации зоны некроза при инфаркте миокарда, что сопровождается различными нарушениями в структуре и работе сердца (аритмии, прогрессирующая сердечная недостаточность, аневризма левого желудочка).
- Сердечная недостаточность и аритмии. Рассматриваются как самостоятельные варианты ишемической болезни сердца и диагностируются при отсутствии других клинических проявлений (стенокардии, инфаркте миокарда, и постинфарктного кардиосклероза). Аритмии сердца или признаки левожелудочковой недостаточности (в виде приступов одышки, отеков легких) возникают как эквиваленты приступов стенокардии напряжения.
- Внезапная сердечная смерть. Неожиданная смерть от сердечных причин, произошедшая в течение 1 ч от появления симптомов у пациента с известным заболеванием сердца или без него. Более чем у 80% больных, погибших внезапно, на аутопсии диагностируют ишемическую болезнь сердца.
Клинический диагноз стенокардии ставится на основании данных детального квалифицированного опроса больного и внимательного изучения анамнеза. Все другие методы исследования используют для подтверждения или исключения диагноза, уточнения тяжести заболевания, прогноза, оценки эффективности лечения.
Клиническая классификация болей в груди при стенокардии напряжения.
- Загрудинная боль (или дискомфорт) с возможной иррадиацией в левую руку, шею, нижнюю челюсть, длящаяся несколько минут (1-5 минут и не более 15 минут).
- Возникновение боли при физической нагрузке или эмоциональном напряжении (независимо от того, что приступы могут вызываться и другими факторами).
- Исчезновение симптомов в покое или после приема нитроглицерина (от 30 секунд до нескольких минут).
При наличии 3-х признаков можно установить типичную стенокардию. Два из перечисленных признаков указывают на атипичную (возможную) стенокардию. Один или ни одного признака из перечисленных — не дает оснований установить диагноз стенокардии и делает вероятным другой (не связанной с ишемией миокарда) источник боли.
При постановке диагноза стенокардии напряжения необходимо определить функциональный класс для данного пациента.
- I функциональный класс.
Приступы стенокардии возникают редко, только при очень больших для данного пациента физических и психоэмоциональных нагрузках. Обычная активность не ограничена.
II функциональный класс.
Приступы стенокардии возникают при ходьбе по ровному месту более 200 м, подъеме по лестнице на несколько этажей. Вероятность приступа увеличивается в холодную погоду, после еды и в первые часы после пробуждения. Обычная активность ограничена незначительно.
III функциональный класс.
Боли появляются при ходьбе по ровному месту в пределах 100-200 м. Значительное ограничение обычной активности.
IV функциональный класс.
Приступы возникают при малейшей физической нагрузке. Характерны приступы стенокардии в покое, обычно в ночное время в положении лежа.
Следует отличать приступы покоя при IV классе стенокардии напряжения и редкие приступы ночью, характерные для вариантной стенокардии без фиксированного коронарного стеноза (при вариантной стенокардии — динамический стеноз коронарных артерий).
- Диагностика
- Суточное мониторирование ЭКГ по Холтеру (за эпизод ишемии, как правило, принимают отрезок времени не менее 1 мин, в течение которого регистрируют депрессию ST на 1 мм и более),
- Проба с физической нагрузкой под контролем ЭКГ.
- Эхо-Кг и стресс-ЭхоКг Чреспищеводная предсердная кардиостимуляция.
- Перфузионная сцинтиграфия миокарда.
- Мультиспиральная компьютерная томография (МСКТ) сердца и коронарных сосудов.
- \»Золотым стандартом\» диагностики считают коронароангиографию.
- Безболевая ишемия миокарда, не сопровождающаяся клиническими симптомами ишемической болезни сердца. Наиболее опасный вариант, т.к. пациент, не испытывая неприятных ощущений, не принимает никаких мер к лечению.
- Сочетание безболевой ишемии миокарда и болевых эпизодов ишемии миокарда.
- Ангинозные приступы возникают в покое и сопровождаются преходящим подъемом (а не снижением) сегмента ST на ЭКГ.
- Ангинозные приступы иногда могут появиться на фоне физической нагрузки, которая обычно хорошо переносится. Такие приступы развиваются после физической нагрузки в утренние часы, но не в дневное и вечернее время.
- Ангинозные приступы можно предупредить и купировать антагонистами кальция и нитратами , эффект бета-блокаторов менее выражен (возможно проишемическое действие бета-блокаторов).
- Типичная стенокардия, возникающая при физической нагрузке (реже — стенокардия или одышка в покое).
- Положительный результат ЭКГ с физической нагрузкой или других нагрузочных тестов (депрессия сегмента ST на ЭКГ, дефекты перфузии миокарда на сцинтиграммах).
- Нормальные коронарные артерии по данным коронароангиографии.
- Острый коронарный синдром с подъемом сегмента ST.
- Острый коронарный синдром без подъема сегмента ST.
- Все больные:
- Уровни липидов натощак, включая общий холестерин , ЛПНП , ЛПВП , триглицериды .
- Гликемия натощак.
- Общий анализ крови , включая определение гемоглобина и лейкоцитарной формулы.
- Уровень креатинина .
- При наличии клинических показаний:
- Маркеры повреждения миокарда ( тропонин ) при наличии признаков нестабильности или острого коронарного синдрома (нестабильная стенокардия и инфаркт миокарада).
- Показатели функции щитовидной железы .
- Пероральная проба с нагрузкой глюкозой. Гликированный гемоглобин .
- Высокочувствительный С-реактивный белок .
- Липопротеин (а) , АпоА и АпоВ .
- NT-proBNP — концевой фрагмент мозгового натрийуретического пептида.
- Рекомендации по лабораторному обследованию в динамике. Липидный профиль и гликемия натощак.
- Электрокардиография (ЭКГ).
- Мониторирование ЭКГ по Холтеру .
- Эхокардиография (ЭхоКГ) .
- Стресс-ЭхоКГ.
- Пробы с физической нагрузкой или фармакологические нагрузочные тесты под контролем ЭКГ.
- Чреспищеводная предсердная кардиостимуляция.
- Перфузионная сцинтиграфия миокарда.
- Мультиспиральная компьютерная томография (МСКТ) сердца и коронарных сосудов.
- Коронароангиография.
ЭКГ — обязательное исследование при ишемической болезни сердца. Однако, изменения на ЭКГ в покое часто отсутствуют. Если удается зарегистрировать ЭКГ во время приступа стенокардии, можно выявить признаки острой ишемии — горизонтальное или косонисходящее смещение сегмента ST и уплощение или инверсию зубца Т. Иногда отмечают подъем ST, что свидетельствует о более тяжелой трансмуральной ишемии миокарда. В отличие от инфаркта миокарда при стенокардии все изменения сегмента ST быстро нормализуются после купирования симптомов.
Поскольку на ЭКГ вне приступа ишемии изменения часто отсутствуют, для подтверждения диагноза могут быть использованы другие методы:
Значительная часть эпизодов ишемии миокарда может не сопровождаться болью или другими клиническими проявлениями стенокардии. Кроме того, до 25% инфарктов миокарда определяются ретроспективно при обследовании и в большом числе случаев проходят без клинических проявлений.
Выделяют два варианта безболевой ишемии миокарда.
Наиболее используемые методы диагностики безболевой ишемии миокарда: суточное мониторирование ЭКГ по Холтеру и нагрузочные пробы, которые дополняют друг друга. При этом нагрузочные пробы обладают большей чувствительностью и специфичностью. Наибольшее диагностическое значение имеет коронароангиография.
Безболевая ишемия миокарда — прогностически неблагоприятный признак, так как риск внезапной смерти при этой форме ишемической болезни сердца в несколько раз выше по сравнению с риском смерти у пациентов с болевой формой стенокардии.
У части больных ишемической болезнью сердца загрудинные боли, характерные для стенокардии, возникают в покое и редко возникают при физической нагрузке. Приступы отличаются большей продолжительностью, часто возникают ночью. Этот вариант заболевания называют вариантной стенокардией Принцметала, которая связана с эпизодами локального спазма коронарных артерий. У части пациентов имеет место сочетание стенокардии напряжения и вариантной стенокардии.
Критерии диагностики вариантной стенокардии Принцметала.
Для диагностики вариантной стенокардии полезно суточное мониторирование ЭКГ по Холтеру.
У значительной части пациентов с приступами стенокардии (в 10% случаев), особенно женщин, при проведении коронароангиографии не выявляют значимых атеросклеротических изменений коронарных сосудов. При этом боли в груди могут быть весьма интенсивными и существенно влиять на качество жизни. В таких ситуациях можно предположить микроваскулярную стенокардию или кардиальный синдром \»Х\». По своим последствиям эта форма ишемической болезни сердца не менее опасна, чем стабильная стенокардия напряжения.
Диагностические признаки кардиального синдрома \»Х\».
Ишемическая болезнь сердца в большинстве случаев протекает с периодами стабильного течения заболевания и обострения. При этом нестабильная стенокардия занимает промежуточное положение между стабильной стенокардией напряжения и инфарктом миокарда, отличаясь высоким риском возникновения инфаркта миокарда и летальностью (10-20% в год по сравнению с 3-4% в год при стабильной стенокардии напряжения). В этой связи важное практическое значение имеет понятие острого коронарного синдрома, который объединяет нестабильную стенокардию и инфаркт миокарда.
С точки зрения выработки тактики лечения острый коронарный синдром удобно разделить на две группы в зависимости от изменений на ЭКГ.
При остром коронарном синдроме с подъемом ST в большинстве случаев в дальнейшем развивается крупноочаговый инфаркт миокарда (инфаркт миокарда с зубцом Q на ЭКГ). У больных с острым коронарным синдромом без подъема ST обычно диагностируют нестабильную стенокардию или мелкоочаговый инфаркт миокарда (инфаркт миокарда без зубца Q).
К нестабильной стенокардии относят любые варианты впервые возникшей стенокардии (последние 2 месяца), усугубление имевшейся стенокардии (переход из I-II в III или IV функциональный класс), появление приступов стенокардии в ночное время. Обычно на ЭКГ нет подъема сегмента ST и нет повышения уровня тропонина в крови (маркера некроза миокарда). Инфаркт миокарда без подъема сегмента ST отличается от нестабильной стенокардии появлением или повышением маркеров некроза миокарда.
Основной механизм развития всех состояний, объединяемых термином острый коронарный синдром, — это разрыв атеросклеротической бляшки коронарной артерии с последующим развитием тромбоза разной степени выраженности и соответственно с разной степенью нарушения кровоснабжения миокарда.
Лабораторные исследования при ишемической болезни сердца.
Инструментальные методы диагностики, применяемые при ишемической болезни сердца.
- Лечение
При всех формах ишемической болезни сердца необходима профилактика прогрессирования атеросклероза и максимально возможное устранение факторов риска. Для этой цели решают следующие задачи:- Нормализация массы тела.
- Прекращение курения.
- Нормализация артериального давления.
- Поддержание нормогликемии.
- Нормализация липидного спектра крови.
Лечение стабильной ишемической болезни сердца предполагает следующие направления:
- Антиангинальная (антиишемическая) терапия. Для устранения ишемии миокарда используют следующие группы лекарственных средств:
- Нитраты и нитратоподобные препараты .
- Бета-адреноблокаторы .
- Антагонисты кальция .
- Цитопротективные препараты.
Кроме того, для устранения ишемии миокарда проводят операции реваскуляризации (коронарное шунтирование или коронарная ангиопластика).
Все больные с установленным диагнозом стабильной стенокардии должны получать ацетилсалициловую кислоту . При ее непереносимости можно использовать для этих целей клопидогрел.
Лечение нестабильной стенокардии и инфаркта миокарда без подъема сегмента ST.
Нестабильная стенокардия и инфаркт миокарда без подъема сегмента ST развивается в результате образования на месте лопнувшей атеросклеротической бляшки тромба, частично нарушающего проходимость коронарного сосуда (неполная окклюзия). В связи с этим основное направление лечения острого коронарного синдрома без подъема сегмента ST — это антитромботическая терапия, а при повторных приступах ишемии показана реваскуляризация миокарда.
Используемые группы лекарственных средств.
Лечение при остром коронарном синдроме с подъемом сегмента ST.
Основной причиной крупноочагового инфаркта миокарда является тромботическая окклюзия эпикардиальной коронарной артерии. В связи с этим — одна из главных целей лечения при остром коронарном синдроме с подъемом сегмента ST — это восстановление проходимости окклюзированной артерии.- Обезболивание (анальгетики, в том числе наркотические, в сочетании с нейролептиками).
- Тромболитическая терапия: алтеллиза, проурокиназа, стрептокиназа.
- Чрескожное коронарное вмешательство (балонная ангиопластика и стентирование).
- Антитромботическая терапия.
- Антикоагулянтная терапия.
- Бета-адреноблокаторы.
- Ингибиторы If-каналов синусового узла. При непереносимости бета-адреноблокатором могут быть использованы препараты этой группы (кораксан).
Развитие нестабильной стенокардии и инфаркта миокарда — это абсолютное показание для госпитализации в кардиологическое отделение, поэтому описанное лечение проводится в условиях стационара.
http://www.smed.ru/guides/91643
Диагностика ишемической болезни сердца, классификация, симптомы и лечение
Ишемия, сопровождающаяся нарушением нормального кровоснабжения сердечной мышцы, на сегодняшний день считается весьма серьезной проблемой. Именно эта патология является самой распространенной причиной внезапной смерти. Более того, как правило, от недуга страдают пациенты трудоспособного возраста. Диагностика ишемической болезни сердца порой сопряжена с трудностями. Именно поэтому стоит ознакомиться с основной информацией о данном заболевании.
Что представляет собой ишемическая болезнь сердца? Симптомы, диагностика, лечение, возможные осложнения — это те моменты, которые стоит изучить более подробно. Ведь чем скорее человек заметит симптомы и обратится к врачу, тем выше вероятность благоприятного исхода.Что представляет собой недуг? Общая информация
Что представляет собой ишемическая болезнь сердца? Симптомы, диагностика, терапия — это то, что интересует многих пациентов. Но для начала стоит разобраться с основными фактами.
Ишемическая болезнь сердца (ИБС) представляет собой патологию, которая сопровождается функциональными и/или органическими поражениями сердечной мышцы. Нарушения работы миокарда при подобном недуге связаны с недостаточным кровоснабжением органа или же полным его прекращением.
Стоит отметить, что такой диагноз «ишемическая болезнь сердца» чаще всего ставят мужчинам активного возраста (от 55 до 64 лет). Разумеется, не исключено развитие недуга у пациенток женского пола или у парней более молодого возраста.
Данная патология связана с дисбалансом между потребностью миокарда в кровоснабжении и фактическим кровотоком. Если сердечная мышца по тем или иным причинам не получает достаточного количества кислорода и питательных веществ, что неизбежно наблюдается при нарушении кровоснабжения, то возможны патологические изменения, включая склероз, дистрофию и некроз.
Согласно статистике, примерно в 60-70% случаев острая форма ИБС приводит к внезапной смерти пациента. Именно поэтому правильная и, что главное, современная диагностика ишемической болезни сердца столь важна.Причины развития недуга. Описание факторов риска
Как и почему развивается ишемическая болезнь сердца? Диагностика, лечение, реабилитация — это важные вопросы. Но для начала стоит узнать больше о причинах развития патологии.
Примерно в 97-98% случаев данное заболевание связано с атеросклерозом коронарных артерий. Именно эти сосуды обеспечивают питание миокарда. Соответственно даже небольшое сужение просвета коронарных артерий негативно сказывается на состоянии мышц сердца. Полная окклюзия сосуда ведет к развитию острой ишемии, стенокардии напряжения, инфаркту, а порой и к внезапной смерти. К перечню других причин относят тромбоэмболию (закупорку просвета сосуда кровяным сгустком).
Разумеется, вышеописанные патологии сами по себе не развиваются. К их появлению приводит воздействие определенных факторов риска. Диагностика ишемической болезни сердца должна быть направлена и на определение причин развития недуга.- В первую очередь, стоит упомянуть о гиперлипидемии. Это состояние сопровождается резким повышением уровня липидов и липопротеинов в крови. Аномальное увеличение количества жиров в крови способствует развитию атеросклероза. Доказано, что риск развития ИБС у людей с гиперлипидемией повышается в 2-5 раз.
- Одним из основных факторов риска является артериальная гипертензия. Согласно результатам исследований, риск развития ишемической болезни у пациентов с повышенным давлением (речь идет о хронической патологии, а не о случайных, временных скачках давления) выше в 2-8 раз.
- Нельзя не упомянуть о наследственности. Если среди родственников человека есть люди, страдающие ИБС, то вероятность развития патологии намного больше.
- Согласно статистике, ишемическая болезнь сердца (симптомы, диагностика болезни будут описаны ниже) намного чаще диагностируется у мужчин старшего возраста. Поэтому к факторам риска можно отнести пол и возраст пациента.
- Пациенты с сахарным диабетом (в том числе и в латентной форме недуга) чаще страдают от ИБС.
- К факторам риска относят гиподинамию и ожирение. Доказано, что случаи ишемической болезни в три раза чаще диагностируются у людей, ведущих малоактивный образ жизни. Как известно, гиподинамия нередко сочетается с ожирением. Наличие избыточного веса также повышает шансы развития недуга.
- Негативно на работе сердечно-сосудистой системы сказывается и курение, поскольку никотин вызывает спазм мелких сосудов, включая и коронарные артерии.
Правильно проведенная диагностика ишемической болезни сердца позволяет определить не только стадию и степень тяжести заболевания, но и его причины. Уже исходя из этих данных, врач сможет составить эффективную схему лечения. Стоит понимать, что в большинстве случает ИБС развивается под влиянием сразу нескольких факторов.
Ишемическая болезнь сердца: классификация
Под термином ИБС объединяют различные патологические состояния, связанные с нарушением кровоснабжения миокарда:
- Внезапная коронарная смерть. В данном случае речь идет о первичной остановке сердца, которая наступила в результате электрической нестабильности сердечной мышцы. Человек в подобном состоянии может быть успешно реанимирован (естественно, если пациент получит своевременную помощь).
- Стенокардия. В данном случае патология может приобретать разные формы. Выделяют стабильную, нестабильную, спонтанную и некоторые другие виды стенокардии. Патология сопровождается болезненностью за грудиной, которая нередко распространяется на левое плечо и лопатку.
- Инфаркт миокарда. Состояние, которое сопровождается некрозом определенного участка сердечной мышцы, возникающим на фоне недостаточности кровоснабжения.
- Кардиосклероз. В большинстве случаев подобная патология развивается в результате ранее перенесенного инфаркта. Участки сердечной мышцы, которые подверглись некрозу, начинают изменяться — мышечные волокна замещаются соединительной тканью, в результате чего миокард теряет сократительные свойства.
- Нарушения сердечного ритма. Эти патологии практически неизбежно возникают при сужении сосудов, ведь кровь начинает проходить «толчками».
- Сердечная недостаточность. Хроническое нарушение трофики миокарда может сопровождаться нарушением физиологической активности и анатомической структуры сердца.
На какие симптомы стоит обратить внимание?

Что представляет собой ишемическая болезнь сердца? Диагностика, лечение — это, безусловно, важная информация. Тем не менее, многие пациенты интересуются симптоматикой. Каковы первые признаки ИБС? На какие нарушения нужно обратить внимание?
- Нарушения работы сердца часто сопровождаются одышкой. Сначала проблемы с дыханием появляются во время физической активности, например, при быстрой ходьбе, подъеме по лестнице и т. д. Но по мере прогрессирования недуга одышка появляется даже в состоянии покоя.
- К перечню симптомов относят и аритмии. Пациенты жалуются на усиленное и учащенное сердцебиение.
- ИБС нередко сопровождается перепадами артериального давления — у пациентов диагностируется гипо- или гипертония.
- Стенокардия сопровождается болями в области груди. Некоторые больные отмечают ощущение сдавливания и жжения за грудиной. Боль может отдавать в плечо, шею, лопатку. Иногда болевой синдром очень интенсивный и не поддается купированию лекарственными средствами.
К сожалению, диагностика и лечение хронической ишемической болезни сердца часто сопряжена с трудностями, ведь в большинстве случаев люди игнорируют небольшую одышку и слабые, периодически возникающие покалывания в области сердца. К врачу обращаются уже на поздних стадиях развития недуга.
Анализы при подозрении на ишемию
Если пациент обращается к специалисту с жалобами на периодически возникающие боли в груди и одышку, врач в первую очередь, собирает полный анамнез. Важно узнать, когда именно возникли симптомы, есть ли заболевания сердца у близких родственников, имеются ли у больного вредные привычки и т. д.
В дальнейшем проводятся лабораторные исследования. Например, определяют уровень тропонинов, миоглобина и аминотрансфераз в крови — именно эти белковые соединения высвобождаются при разрушении кардиомиоцитов.
Кроме того, кровь пациента проверяют на наличие повышенного количества глюкозы, липопротеинов и холестерина — это помогает диагностировать сопутствующие заболевания, а порой и определить причину возникновения ишемической болезни (например, атеросклероз).Инструментальная диагностика
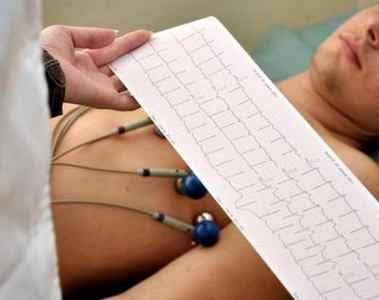
Решающим в диагностике ишемической болезни сердца является такое простое и доступное исследование, как электрокардиограмма. Во время процедуры врач может проверить электрическую активность сердца, обнаружить те или иные нарушения ритма миокарда.
Обязательным является и ЭхоКГ. Данное исследование позволяет определить размеры сердца, оценить его сократительную активность, визуализировать состояние клапанов и полостей миокарда, изучить специфические акустические шумы. Дополнительно проводится стресс-эхокардиография, так как симптомы ишемии порой можно обнаружить лишь во время физической активности.
Информативным является и суточный мониторинг ЭКГ. Пациенту к плечу прикрепляют специальное устройство, которое замеряет сердечную активность в течение суток. Кроме того, больной должен записывать в специальный дневник свои действия, изменения в самочувствии.
Нередко проводится чреспищеводная электрокардиография. В пищевод пациента вводится специальный датчик, который регистрирует показатели работы сердца. Таким образом, врач может оценить проводимость и электрическую возбудимость миокарда.
Довольно часто врачи назначают пациентам позитронную эмиссионную томографию (ПЭТ). Диагностика ишемической болезни сердца предусматривает изучение кровотока миокарда. Данная методика позволяет также измерить скорость утилизации глюкозы в том или ином участке миокарда, оценить активность метаболизма жирных кислот, измерить количество потребляемого кислорода. ПЭТ-диагностика ишемической болезни сердца проводится в том случае, если какой-либо сегмент сердечной мышцы выглядит, как рубец.
Массу полезной информации можно получить после проведения коронарографии. В коронарные сосуды вводят контрастное вещество, а затем прослеживают его передвижения. С помощью данной процедуры специалист может определить наличие нарушений проходимости сосудов, а также степень окклюзии и стеноза.
Важной является и дифференциальная диагностика ишемической болезни сердца, ведь такие симптомы, как боли за грудиной и в плече, а также одышка развиваются и на фоне других заболеваний, включая вегетативный невроз, патологии периферической нервной системы, паранеопластический синдром, поражения плевры и т. д.Как лечить ишемическую болезнь сердца?
На самом деле, терапия при данном заболевании обязательно должна быть комплексной.
Средства лечения ишемической болезни сердца подбирает только врач, так как здесь многое зависит от общего состояния пациента, наличия других заболеваний и т. д. Иногда специалисты назначают прием бета-адреноблокаторов, которые помогают снизить артериальное давление. Препараты, содержащие нитроглицерин, помогают расширить сосуды, в том числе и коронарные артерии. Правильный прием АПФ-ингибиторов улучшает ток крови. При атеросклерозе пациентам назначают лекарства, в составе которых присутствует статин, так как они помогают корректировать уровень холестерина в крови. Для профилактики тромбоза может быть использована ацетилсалициловая кислота. При наличии отеков иногда применяются диуретики.
Стоит также отметить, что пациенту нужно немного изменить образ жизни, в частности, правильно питаться. Показано и ограничение физической активности. Если степень выраженности ишемической болезни небольшая, то пациентам рекомендуют посильные нагрузки, например, плавание, прогулки, катание на велосипеде. Подобные занятия помогают укрепить сосуды. Но если речь идет о тяжелой форме болезни и сильной одышке, то от спортивных занятий и физической активности на время придется отказаться.Правильное питание при ишемии
Диета при ишемической болезни сердца крайне важна. Врачи рекомендуют пациентам придерживаться некоторых правил:
- Стоит резко ограничить количество поваренной соли. Кроме того, не рекомендуют употреблять слишком много жидкости. Это поможет снять нагрузку с сердечной мышцы.
- Для того чтобы замедлить развитие атеросклероза, важно ограничить количество продуктов, содержащих животные жиры и холестерин. К перечню запрещенных относят сало, жирные сорта мяса, сливочное масло. Врачи рекомендуют отказаться от жареной, слишком пряной и копченой пищи. Негативно на состоянии здоровья сказываются продукты, богатые простыми, легкоусвояемыми углеводами. Именно поэтому важно ограничить количество конфет, сдобной выпечки, шоколада и прочих сладостей в рационе.
- Если у пациента ишемическая болезнь сердца развилась на фоне ожирения, то важно начать борьбу с избыточным весом. Разумеется, худеть нужно медленно и осторожно, так как слишком строгая диета является стрессом для организма. Врачи рекомендуют правильно питаться, заниматься посильным физическим трудом (при отсутствии противопоказаний), соблюдать правильный энергетический баланс (расход энергии должен быть больше, чем количество потребляемых вместе с пищей калорий примерно на 300).
Хирургическое вмешательство
К сожалению, в большинстве случаев сложно обойтись без хирургического вмешательства, так как медикаментозное лечение помогает лишь снять симптомы и предотвратить развитие осложнений.
- Аортокоронарное шунтирование — операция, во время которой хирург берет собственный сосуд пациента и подшивают к коронарной артерии таким образом, чтобы создать обходной путь для тока крови. Миокард снова начинает получать кислород и питательные вещества в достаточных количествах, что приводит к ликвидации ишемии.
- В свое время широко использовалась такая методика, как баллонная ангиопластика. Во время процедуры в просвет сосуда вводится специальный баллон, с помощью которого хирург буквально раздувает артерию, возвращая ей нормальные размеры и нормализуя ток крови. К сожалению, процедура дает лишь временный эффект.
- Более эффективным является стентирование. Смысл операции тот же — расширить сосуд. Но во время процедуры в просвет пораженной артерии вводят металлический сетчатый каркас (стент) — так сосуд сохраняет свою естественную форму постоянно.
Возможные осложнения
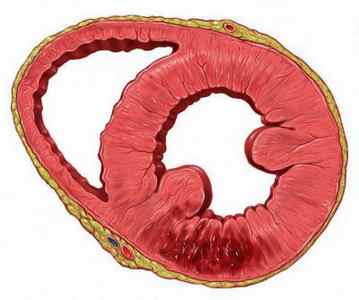
К сожалению, многие пациенты сталкиваются с такой проблемой, как ишемическая болезнь сердца. Терапия помогает затормозить развитие недуга и предотвратить появление осложнений. Но при неправильном лечение или его отсутствии возможны:
- недостаточность энергетического обмена кардиомиоцитов;
- различные формы нарушений сократимости левого желудочка;
- развитие кардиосклероза (количество функционирующих кардиомиоцитов значительно уменьшается, их замещают соединительнотканные элементы, которые не способны сокращаться);
- нарушения диастолической и систолической функции миокарда;
- нарушения проводимости, сократимости и возбудимости миокарда, частичная потеря авторегуляции.
Профилактические мероприятия и прогнозы
Стоит сразу же сказать, что прогнозы для пациентов с подобным диагнозом зависят от общего состояния организма, степени поражения коронарных сосудов, наличия других заболеваний. Если речь идет о легкой степени ишемии, то она довольно хорошо поддается терапии. Прогнозы не столь благоприятны для пациентов, которые наряду с ИБС страдают от сахарного диабета и артериальной гипертензии.
Что касается профилактики, то каких-либо специфических средств не существует. Людям, относящимся к группе риска, стоит поддерживать здоровый образ жизни. Важно правильно питаться, ограничив количество жирных, жареных и чересчур пряных блюд, продуктов, богатых вредным холестерином.
Негативно на состоянии сосудов сказывается курение. Важно поддерживать физическую форму, регулярно занимаясь посильными упражнениями,например, тренировки в зале и прогулки на свежем воздухе. Пациентам с гипертонией необходимо постоянно контролировать показатели артериального давления.
Эти простые правила помогут не только предотвратить развитие ишемии, но и значительно улучшить работу всего организма.Ишемическая болезнь сердца
Ишемическая болезнь сердца (ИБС) – органическое и функциональное поражение миокарда, вызванное недостатком или прекращением кровоснабжения сердечной мышца (ишемией). ИБС может проявляться острыми (инфаркт миокарда, остановка сердца) и хроническими (стенокардия, постинфарктный кардиосклероз, сердечная недостаточность) состояниями. Клинические признаки ИБС определяются конкретной формой заболевания. ИБС является самой распространенной в мире причиной внезапной смерти, в том числе лиц трудоспособного возраста.
Ишемическая болезнь сердца
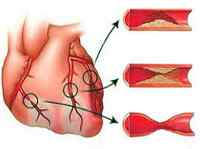
Ишемическая болезнь сердца является серьезнейшей проблемой современной кардиологии и медицины в целом. В России ежегодно фиксируется около 700 тыс. смертей, вызванных различными формами ИБС, в мире смертность от ИБС составляет около 70%. Ишемическая болезнь сердца в большей степени поражает мужчин активного возраста (от 55 до 64 лет), приводя к инвалидности или внезапной смерти.
В основе развития ИБС лежит дисбаланс между потребностью сердечной мышцы в кровоснабжении и фактическим коронарным кровотоком. Этот дисбаланс может развиваться в связи с резко возросшей потребностью миокарда в кровоснабжении, но недостаточном его осуществлении, либо при обычной потребности, но резком снижении коронарного кровообращения. Дефицит кровоснабжения миокарда особенно выражен в случаях, когда коронарный кровоток снижен, а потребность сердечной мышцы в притоке крови резко возрастает. Недостаточное кровоснабжение тканей сердца, их кислородное голодание проявляется различными формами ишемической болезни сердца. В группу ИБС входят остро развивающиеся и хронически протекающие состояния ишемии миокарда, сопровождающиеся последующими его изменениями: дистрофией, некрозом, склерозом. Эти состояния в кардиологии рассматриваются, в том числе, и в качестве самостоятельных нозологических единиц.Причины и факторы риска ишемической болезни сердца
Подавляющее большинство (97-98%) клинических случаев ИБС обусловлено атеросклерозом коронарных артерий различной степени выраженности: от незначительного сужения просвета атеросклеротической бляшкой до полной сосудистой окклюзии. При 75%-ном коронаростенозе клетки сердечной мышцы реагируют на недостаток кислорода, и у пациентов развивается стенокардия напряжения.
Другими причинами, вызывающими ИБС, служат тромбоэмболия или спазм венечных артерий, развивающиеся обычно на фоне уже имеющегося атеросклеротического поражения. Кардиоспазм усугубляет обструкцию коронарных сосудов и вызывает проявления ишемической болезни сердца.
К факторам, способствующим возникновению ИБС, относятся:
Способствует развитию атеросклероза и увеличивает риск ишемической болезни сердца в 2-5 раз. Наиболее опасными в плане риска ИБС являются гиперлипидемии типов IIа, IIб, III, IV, а также уменьшение содержания альфа-липопротеинов.
Артериальная гипертония увеличивает вероятность развития ИБС в 2-6 раз. У пациентов с систолическим АД = 180 мм рт. ст. и выше ишемическая болезнь сердца встречается до 8 раз чаще, чем у гипотоников и людей с нормальным уровнем артериального давления.
По различным данным, курение сигарет увеличивает заболеваемость ИБС в 1,5-6 раз. Летальность от ишемической болезни сердца среди мужчин 35-64 лет, выкуривающих 20-30 сигарет ежедневно, в 2 раза выше, чем среди некурящих той же возрастной категории.
Физически малоактивные люди рискуют заболеть ИБС в 3 раза больше, чем лица, ведущие активный образ жизни. При сочетании гиподинамии с избыточной массой тела этот риск возрастает в разы.- нарушение толерантности к углеводам
При сахарном диабете, в т. ч. латентном, риск заболеваемости ишемической болезнью сердца увеличивается в 2-4 раза.
К факторам, создающим угрозу развития ИБС следует также отнести отягощенную наследственность, мужской пол и пожилой возраст пациентов. При сочетании нескольких предрасполагающих факторов, степень риска в развитии ишемической болезни сердца существенно возрастает.
Причины и скорость развития ишемии, ее длительность и выраженность, исходное состояние сердечно-сосудистой системы индивидуума определяют возникновение той или иной формы ишемической болезни сердца.Классификация ишемической болезни сердца
В качестве рабочей классификации, по рекомендации ВОЗ (1979 г.) и ВКНЦ АМН СССР (1984 г.), кардиологами-клиницистами используется следующая систематизация форм ИБС:
1. Внезапная коронарная смерть (или первичная остановка сердца) – внезапно развившееся, непредвиденное состояние, в основе которого предположительно лежит электрическая нестабильность миокарда. Под внезапной коронарной смертью понимается мгновенная или наступившая не позднее 6 часов после сердечного приступа смерть в присутствии свидетелей. Выделяют внезапную коронарную смерть с успешной реанимацией и с летальным исходом.- стенокардия напряжения (нагрузки):
- стабильная (с определением функционального класса I, II, III или IV);
- нестабильная: впервые возникшая, прогрессирующая, ранняя послеоперационная или постинфарктная стенокардия;
- спонтанная стенокардия (син. особая, вариантная, вазоспастическая, стенокардия Принцметала)
- крупноочаговый (трансмуральный, Q-инфаркт);
- мелкоочаговый (не Q-инфаркт);
- недостаточность энергетического метаболизма клеток миокарда – кардиомиоцитов;
- «оглушенный» и «спящий» (или гибернирующий) миокард – формы нарушения сократимости левого желудочка у пациентов с ИБС, имеющие преходящий характер;
- развитие диффузного атеросклеротического и очагового постинфарктного кардиосклероза – уменьшение количества функционирующих кардиомиоцитов и развитие на их месте соединительной ткани;
- нарушение систолической и диастолической функций миокарда;
- расстройство функций возбудимости, проводимости, автоматизма и сократимости миокарда.
- немедикаментозная терапия;
- лекарственная терапия;
- проведение хирургической реваскуляризации миокарда (аорто-коронарного шунтирования);
- применение эндоваскулярных методик (коронарной ангиопластики).
3. Безболевая форма ишемии миокарда.
6. Нарушения сердечной проводимости и ритма (форма).
7. Сердечная недостаточность (форма и стадии).
В кардиологии существует понятие «острого коронарного синдрома», объединяющего различные формы ишемической болезни сердца: нестабильную стенокардию, инфаркт миокарда (с Q-зубцом и без Q-зубца). Иногда в эту же группу включают и внезапную коронарную смерть, вызванную ИБС.Симптомы ишемической болезни сердца
Клинические проявления ИБС определяются конкретной формой заболевания (смотри инфаркт миокарда, стенокардия). В целом ишемическая болезнь сердца имеет волнообразное течение: периоды стабильно нормального самочувствия чередуются с эпизодами обострения ишемии. Около 1/3 пациентов, особенно с безболевой ишемией миокарда, совсем не ощущают наличия ИБС. Прогрессирование ишемической болезни сердца может развиваться медленно, десятилетиями; при этом могут изменяться формы заболевания, а стало быть, и симптомы.
К общим проявлениям ИБС относятся загрудинные боли, связанные с физическими нагрузками или стрессами, боли в спине, руке, нижней челюсти; одышка, усиленное сердцебиение или ощущение перебоев; слабость, тошнота, головокружение, помутнение сознания и обмороки, чрезмерная потливость. Нередко ИБС выявляется уже на стадии развития хронической сердечной недостаточности при появлении отеков на нижних конечностях, выраженной одышке, заставляющей пациента принимать вынужденное сидячее положение.
Перечисленные симптомы ишемической болезни сердца обычно не встречаются одновременно, при определенной форме заболевания наблюдается преобладание тех или иных проявлений ишемии.
Предвестниками первичной остановки сердца при ишемической болезни сердца могут служить приступообразно возникающие ощущения дискомфорта за грудиной, страх смерти, психоэмоциональная лабильность. При внезапной коронарной смерти пациент теряет сознание, происходит остановка дыхания, отсутствует пульс на магистральных артериях (бедренных, сонных), не прослушиваются тоны сердца, расширяются зрачки, кожные покровы становятся бледно-сероватого оттенка. Случаи первичной остановки сердца составляют до 60% летальных исходов ИБС, преимущественно на догоспитальном этапе.Осложнения ишемической болезни сердца
Гемодинамические нарушения в сердечной мышце и ее ишемические повреждения вызывают многочисленные морфо-функциональные изменения, определяющие формы и прогноз ИБС. Результатом ишемии миокарда являются следующие механизмы декомпенсации:
Перечисленные морфо-функциональные изменения миокарда при ИБС приводят к развитию стойкого снижения коронарного кровообращения, т. е. сердечной недостаточности.
Диагностика ишемической болезни сердца
Диагностику ИБС осуществляют кардиологи в условиях кардиологического стационара или диспансера с использованием специфических инструментальных методик. При опросе пациента выясняются жалобы и наличие характерных для ишемической болезни сердца симптомов. При осмотре определяются наличие отеков, цианоза кожных покровов, шумов в сердце, нарушений ритма.
Лабораторно-диагностические анализы предполагают исследование специфических ферментов, повышающихся при нестабильной стенокардии и инфаркте (креатинфосфокиназы (в течение первых 4—8 часов), тропонина-I (на 7—10 сутки), тропонина-Т (на 10—14 сутки), аминотрансферазы, лактатдегидрогеназы, миоглобина (в первые сутки)). Эти внутриклеточные белковые ферменты при разрушении кардиомиоцитов высвобождаются в кровь (резорбционно-некротический синдром). Также проводится исследование уровня общего холестерина, липопротеидов низкой (атерогенных) и высокой (антиатерогенных) плотности, триглицеридов, сахара крови, АЛТ и АСТ (неспецифических маркеров цитолиза).
Важнейшим методом диагностики кардиологических заболеваний, в т. ч. ишемической болезни сердца, является ЭКГ – регистрация электрической активности сердца, позволяющая обнаружить нарушения нормального режима работы миокарда. ЭхоКГ – метод УЗИ сердца позволяет визуализировать размеры сердца, состояние полостей и клапанов, оценить сократимость миокарда, акустические шумы. В некоторых случаях при ИБС проводят стресс эхокардиографию – ультразвуковую диагностику с применением дозированной физической нагрузки, регистрирующую ишемию миокарда.
В диагностике ишемической болезни сердца широко используются функциональные пробы с нагрузкой. Они применяются для выявления ранних стадий ИБС, когда нарушения еще невозможно определить в состоянии покоя. В качестве нагрузочных тестов используются ходьба, подъем по лестнице, нагрузки на тренажерах (велотренажере, беговой дорожке), сопровождающиеся ЭКГ-фиксацией показателей работы сердца. Ограниченность применения функциональных проб в ряде случаев вызвана невозможностью выполнения пациентами требуемого объема нагрузки.
Холтеровское суточное мониторирование ЭКГ предполагает регистрацию ЭКГ, выполняемую в течение суток и выявляющую периодически возникающие нарушения в работе сердца. Для исследования используется портативный аппарат (холтеровский монитор), фиксируемый на плече или поясе пациента и снимающий показания, а также дневник самонаблюдения, в котором пациент отмечает по часам свои действия и происходящие изменения в самочувствии. Полученные в ходе мониторирования данные обрабатываются на компьютере. ЭКГ-мониторирование позволяет не только выявить проявления ишемической болезни сердца, но также причины и условия их возникновения, что особенно важно в диагностике стенокардии.
Чрезпищеводная электрокардиография (ЧПЭКГ) позволяет детально оценить электрическую возбудимость и проводимость миокарда. Суть метода состоит во введении датчика в пищевод и регистрации показателей работы сердца, минуя помехи, создаваемые кожными покровами, подкожно-жировой клетчаткой, грудной клеткой.
Проведение коронарографии в диагностике ишемической болезни сердца позволяет контрастировать сосуды миокарда и определять нарушения их проходимости, степень стеноза или окклюзии. Коронарография используется для решения вопроса об операции на сосудах сердца. При введении контрастного вещества возможны аллергические явления, в т. ч. анафилаксия.Лечение ишемической болезни сердца
Тактика лечения различных клинических форм ИБС имеет свои особенности. Тем не менее, можно обозначить основные направления, применяемые для лечения ишемической болезни сердца:
К немедикаментозной терапии относятся мероприятия по коррекции образа жизни и питания. При различных проявлениях ИБС показано ограничение режима активности, т. к. при физической нагрузке происходит увеличение потребности миокарда в кровоснабжении и кислороде. Неудовлетворенность этой потребности сердечной мышцы фактически и вызывает проявления ИБС. Поэтому при любых формах ишемической болезни сердца ограничивается режим активности пациента с последующим постепенным расширением его во время реабилитации.
Диета при ИБС предусматривает ограничение приема воды и соли с пищей для снижения нагрузки на сердечную мышцу. С целью замедления прогрессирования атеросклероза и борьбы с ожирением также назначается низкожировая диета. Ограничиваются, а по возможности, исключаются следующие группы продуктов: жиры животного происхождения (сливочное масло, сало, жирное мясо), копченая и жареная пища, быстро всасывающиеся углеводы (сдобная выпечка, шоколад, торты, конфеты). Для поддержания нормального веса необходимо соблюдать баланс между потребляемой и расходуемой энергией. При необходимости снижения веса дефицит между потребляемыми и расходуемыми энергозапасами должен составлять минимум 300 кКл ежедневно, с учетом, что за сутки при обычной физической активности человек тратит около 2000—2500 кКл.
Лекарственная терапия при ИБС назначается по формуле «A-B-C»: антиагреганты, ?-адреноблокаторы и гипохолестеринемические препараты. При отсутствии противопоказаний возможно назначение нитратов, диуретиков, антиаритмических препаратов и др. Отсутствие эффекта от проводимой лекарственной терапии ишемической болезни сердца и угроза развития инфаркта миокарда являются показанием к консультации кардиохирурга для решения вопроса об оперативном лечении.
К хирургической реваскуляризации миокарда (аортокоронарное шунтирование — АКШ) прибегают с целью восстановления кровоснабжения участка ишемии (реваскуляризации) при резистентности к проводимой фармакологической терапии (например, при стабильной стенокардии напряжения III и IV ФК). Суть метода АКШ заключается в наложении аутовенозного анастомоза между аортой и пораженной артерией сердца ниже участка ее сужения или окклюзии. Тем самым создается обходное сосудистое русло, доставляющее кровь к участку ишемии миокарда. Операции АКШ могут проводиться с использованием искусственного кровообращения или на работающем сердце. К малоинвазивным хирургическим методикам при ИБС относится чрескожная транслюминальная коронарная ангиопластика (ЧТКА) – баллонное «расширение» стенозированного сосуда с последующей имплантацией каркас-стента, удерживающего достаточный для кровотока просвет сосуда.Прогноз и профилактика ишемической болезни сердца
Определение прогноза при ИБС зависит от взаимосвязи различных факторов. Так неблагоприятно сказывается на прогнозе сочетание ишемической болезни сердца и артериальной гипертонии, тяжелых расстройств липидного обмена и сахарного диабета. Лечение может лишь замедлить неуклонное прогрессирование ИБС, но не остановить ее развитие.
Самой эффективной профилактикой ИБС является снижение неблагоприятного воздействия факторов угрозы: исключение алкоголя и табакокурения, психоэмоциональных перегрузок, поддержание оптимальной массы тела, занятия физкультурой, контроль АД, здоровое питание.http://www.krasotaimedicina.ru/diseases/zabolevanija_cardiology/ischemic_heart







