Сестринский процесс при гипертонической болезни
Сестринский процесс при гипертонической болезни
Гипертоническая болезнь — это общее заболевание, характеризующееся повышением артериального давления, которое не связано с каким-либо известным заболеванием внутренних органов. Всемирная организация здравоохранения (ВОЗ) при ООН считает повышенным артериальное давление (независимо от возраста) свыше 140/90 мм рт. ст.
Факторы риска гипертонической болезни:
1. Наследственность.
2. Частые и значительные психоэмоциональные перегрузки.
3. Избыточное потребление поваренной соли (более 4 — 6 г/сут).
4. Ожирение.
5. Курение.
6. Злоупотребление алкоголем.
Проблемы пациента:
А. Существующие (настоящие):
— головные боли;
— головокружения;
— нарушение сна;
— раздражительность;
— отсутствие обязательного чередования труда и отдыха;
— отсутствие соблюдения малосолевой диеты;
— отсутствие постоянного приема лекарственных препаратов;
— недостаток знаний о факторах, способствующих повышению АД.
Б. Потенциальные;
— риск развития гипертонического криза;
— риск развития острого инфаркта миокарда или острого нарушения мозгового кровообращения;
— раннее ухудшение зрения;
— риск развития хронической почечной недостаточности.
Сбор информации при первичном обследовании:
1. Расспрос пациента об условиях профессиональной деятельности, о взаимоотношениях в семье и с коллегами на работе.
2. Расспрос пациента о наличии гипертонической болезни у ближайших родственников.
3. Исследование особенностей питания пациента.
4. Расспрос пациента о вредных привычках:
— курение (что курит, количество сигарет или папирос в сутки);
— употребление алкоголя (как часто и в каком количестве).
5. Расспрос пациента о приеме лекарственных препаратов: какие медикаменты принимает, частота, регулярность их приема и переносимость (энап, атенолол. клофелин и др.).
6. Расспрос пациента о жалобах на момент обследования.
7. Осмотр пациента:
— цвет кожных покровов;
— наличие цианоза;
— положение в постели;
— исследование пульса:
— измерение артериального давления.
Сестринские вмешательства, включая работу с семьей пациента:
1. Провести беседу с пациентом/семьей о необходимости соблюдения диеты с ограничением соли (не выше 4-6 г/сут).
2. Убедить пациента в необходимости щадящего режима дня (улучшение служебных и домашних условий, возможное изменение условий работы, характера отдыха и т. п.).
3. Обеспечить пациенту достаточный сон. разъяснить условия, способствующие сну: проветривание помещения, недопустимость приема пищи непосредственно перед сном, нежелательность просмотра тревожащих телепередач. При необходимости проконсультироваться с врачом о назначении успокаивающих или снотворных препаратов.
4. Обучить пациента приемам релаксации для снятия напряжения и тревоги.
5. Информировать пациента о влиянии курения и алкоголя на уровень артериального давления.
6. Информировать пациента о действии лекарственных препаратов. назначенных лечащим врачом, убедить его в необходимости систематического и длительного их приема только в назначенных дозах и их сочетаний с приемом пищи.
7. Провести беседу о возможных осложнениях гипертонической болезни, указать на их причины.
8. Контролировать массу тела пациента, соблюдение режима и диеты.
9. Проводить контроль передаваемых продуктов родственниками или другими близкими людьми у стационарных пациентов.
10. Обучить пациента (семью):
— определять частоту пульса; измерять артериальное давление;
— распознавать начальные симптомы гипертонического криза;
— оказывать доврачебную помощь при этом.
Уход за больным при гипертонической болезни

Чтобы правильно осуществлять уход за больным при гипертонической болезни и своевременно и грамотно планировать сестринский процесс, разберем определение самого заболевания. Итак, гипертоническая болезнь — заболевание, сопровождающееся таким патологическим состоянием, как гипертония или гипертензия.
Артериальная гипертония или гипертензия — повышение артериального давления, которое обусловлено не естественными реакциями организма на определенные физиологические ситуации (стресс, жара, соматическое заболевание). При артериальной гипертензии возникает разбалансированность систем, ответственных за поддержание артериального давления в пределах нормы.
По рекомендации ВОЗ (Всемирной Организации Здравоохранения), повышенным артериальным давлением принято считать АД от 140/90 мм рт. ст. Гипертоническая болезнь — заболевание, ведущим симптомом которого является склонность к артериальной гипертензии. Факторами риска возникновения гипертонической болезни принято считать:
- генетическую предрасположенность;
- хронические стрессовые ситуации;
- частые тяжелые физические нагрузки;
- отсутствие либо самый минимум физических нагрузок;
- психологические травмы;
- несбалансированное питание (в том числе повышенное употребление поваренной соли);
- злоупотребление спиртным;
- табакокурение;
- избыточный вес и ожирение.
Гипертоническая болезнь до недавнего времени считалась заболеванием возраста от 40 лет. Однако в последние годы гипертоническая болезнь, как и другие сердечно-сосудистые патологии, значительно «помолодела» и довольно часто встречается у лиц юного возраста (до 30 лет).
Стадии гипертонической болезни
I стадия — нестойкое повышение АД до 140/90 — 160/100 мм рт. ст., может быть в течение нескольких дней подряд. Уровень артериального давления нормализуется после отдыха. Однако рецидивы подъема АД неизбежны. Изменений внутренних органов при I стадии ГБ не имеется.
II стадия — уровень АД от 180/100 — 200/115, имеются фиксируемые изменения внутренних органов (часто — гипертрофия левого желудочка, ангиопатия сетчатки). Самостоятельно уровень АД нормализоваться не может, случаются гипертонические кризы . На данной стадии обязательна медикаментозная терапия.
III стадия — стойкое повышение АД , достигающее уровня 200/115 — 230/130.Имеются поражения сердца, почек, глазного дна. На этой стадии велик риск возникновения острого нарушения мозгового кровообращения — инсульта или острого инфаркта миокарда.
Должный уход за больным при гипертонической болезни состоит в соблюдении нескольких правил:
- создание оптимальных условий труда и отдыха;
- организация сбалансированного питания (диета с пониженным содержанием соли и жидкости);
- осуществление контроля за общим состоянием и самочувствием больного;
- осуществление контроля за своевременным соблюдением медикаментозного лечения.
Еще до осуществления полноценного ухода и оказания помощи пациенту с гипертонической болезнью медицинской сестре необходимо определить его настоящие и потенциальные проблемы. Это особенно важно сделать на ранней стадии развития заболевания.
Проблемы пациента с гипертонической болезнью I стадии
Настоящие (существующие):
- головные боли;
- головокружения;
- тревожность;
- раздражительность;
- нарушения сна;
- несбалансированное питание;
- напряженный ритм жизни, отсутствие полноценного отдыха;
- необходимость постоянного приема лекарственных препаратов, отсутствие серьезного отношения к данному вопросу;
- недостаток знаний о заболевании и его осложнениях.
Потенциальные (вероятные):
- нарушение зрения;
- развитие гипертонического криза;
- развитие почечной недостаточности;
- развитие инфаркта или инсульта.
После определения проблем при первичном обследовании медицинская сестра собирает информацию о пациенте.
Расспрос пациента с гипертонической болезнью
Медицинской сестре необходимо выяснить:
- условия профессиональной деятельности;
- отношения внутри коллектива с коллегами;
- отношения в семье;
- наличие гипертонической болезни у ближайших родственников;
- особенности питания;
- наличие вредных привычек (курение, прием алкоголя);
- прием лекарственных препаратов: какие именно принимает, насколько регулярно, как переносит;
- жалобы на момент исследования.
Физикальный осмотр пациента
Медицинская сестра фиксирует:
- положение пациента в постели;
- цвет кожных покровов, в том числе наличие цианоза на отдельных участках$
- уровень артериального давления;
- частоту пульса.
Сестринские вмешательства при уходе за пациентом с гипертонической болезнью
Современный уход за больным при гипертонической болезни включает следующие сестринские вмешательства:
http://www.medcectre.ru/uxod-za-bolnym-pri-gipertonicheskoj-bolezni/
Проблемы пациента при гипертонической болезни
Сестринский процесс при гипертонической болезни
Гипертоническая болезнь (эссенциальная, или истинная гипертензия) — заболевание, основным признаком которого является повышение артериального давления, обусловленное нарушением регуляции тонуса сосудов и работы сердца и не связанное с органическими заболеваниями каких либо органов или систем организма.
Термин «артериальная гипертензия» используется для обозначения повышения артериального давления (АД) любого генеза, начиная с 140 мм.рт.ст. (систолическое) и/или 90 мм.рт.ст. (диастолическое) и выше у лиц, не принимающих гипотензивных препаратов, если это повышение является стабильным, т.е. подтверждается при повторных измерениях АД (не менее 2-3 раз в разные дни в течение 4 недель). Симптоматические (вторичные) артериальные гипертензии — это формы повышения АД, связанные с определенными заболеваниями внутренних органов (заболевания почек, эндокринной системы).
нервно-психическая травматизация у лиц, имеющих патологическую наследственность.
Способствующие факторы риска:
Повышенное употребление пищевого натрия. Соль является не только фактором риска артериальной гипертензии, но и независимым фактором риска увеличения массы миокарда, что повышает вероятность ИБС. Ограничение соли способно задерживать повышение артериального давления с возрастом, предупреждать гипертензию при пограничных цифрах, снижать риск инсультов.
Алкоголь. Доказана роль высоких доз алкоголя в развитии гипертензии и сопутствующих ей инсультов. При ограничении потребления алкоголя наступает клинически значимое снижение АД. Обсуждается протективное действие малых доз алкоголя в отношении сердечно-сосудистых заболеваний.
Ожирение. Процесс коррекции массы тела осуществляется эффективнее при участии диетолога.
Курение. При мягкой гипертензии антигипертензивное действие отказа от курения может превышать эффективность медикаментозной терапии. Доказана прямая связь курения с развитием злокачественной артериальной гипертензии с тяжелым поражением сетчатки.
Психоэмоциональные нагрузки. Для уточнения стабильности таких изменений используются суточный мониторинг или самоконтроль АД в амбулаторных условиях. Контроль над неадекватными эмоциональными реакциями (медикаментозный или немедикаментозный) обеспечивает антигипертензивный эффект.
Гиподинамия и дозированные физические нагрузки. Гиподинамия является фактором риска всех сердечно-сосудистых заболеваний. Любые дозированные физические упражнения при мягкой и умеренной артериальной гипертензии повышают работоспособность, а упражнения, направленные на тренировку выносливости (бег и быстрая ходьба) обладают антигипертензивным эффектом.
нарушение функции эндокринных желез;
Стресс приводит к повышению в крови уровня адреналина и норадреналина, это ведет к высокому сердечному выбросу, спазму сосудов, росту периферического сопротивления в сосудах.
В почках высокая активность симпатической НС стимулирует высвобождение ренина. Ренин переводит ангиотензионоген в ангиотензин I.
Ангиотензин II стимулирует секрецию альдестерона (гормона надпочечников) и вазопрессина (антидиуретического гормона в гипоталямусе). Под их влиянием усиливается реабсорбция натрия и воды в почечных канальцах и снижается реабсорбция калия, что ведет к отеку стенки сосудов, повышению объема циркулирующей крови (ОЦК). Это факторы, повышающие АД.
Классификация артериальной гипертензии в зависимости от уровня артериального давления (ВОЗ, 1993)
Нормальное давление – уровень АД, не превышающий 140 и 90 мм рт.ст.
Мягкая артериальная гипертензия – диапазон повышенного давления в пределах 140-180 и/или 90-105 мм рт.ст.
Пограничная артериальная гипертензия (выделяется внутри группы «мягкая гипертензия») – диапазон АД 140-159 и/или 90-94 мм рт.ст.
Умеренная (при наличии повышения АД до 180-210 и/или 100-115 мм рт.ст.) гипертензия.
Тяжелая – (свыше 210 и/или 105 мм рт.ст.) гипертензия.
Изолированная систолическая гипертензия – сопровождается ростом только систолического артериального давления (свыше 140 мм рт.ст.) при уровне диастолического, не превышающем 90 мм рт.ст.
Умеренная артериальная гипертензия в рамках изолированной систолической(пограничная изолированная гипертензия) – это изолированное повышение систолических значений в пределах 140-159 мм рт.ст.
Стадия I — повышенное АД держится непостоянно (под влиянием отдыха нормализуется). Изменения внутренних органов (увеличение левого желудочка) не наблюдаются.
Стадия II — АД повышается стабильно, для его снижения требуются ЛС, наблюдается увеличение левого желудочка.
Стадия III — АД стойко повышено. Возможны осложнения (нарушения мозгового кровообращения, сердечная недостаточность, ИМ, почечная недостаточность).
Головная боль, сопровождается головокружением, пошатыванием, шумом в ушах (по утрам, локализуется в затылочной области, ощущение \»тяжелой, несвежей\» головы).
Невротические нарушения: эмоциональная лабильность, раздражительность, плаксивость, быстрая утомляемость.
Боли в области сердца по типу стенокардии.
Сердцебиение, перебои в сердце (экстрасистолия).
Нарушение зрения – туман перед глазами, появление кругов, пятен, мелькание мушек, потеря зрения.
Сопутствующие жалобы – слабость, снижение умственной и физической работоспособности.
Стадия I — повышенное АД.
Стадия II — АД повышается стабильно, наблюдается увеличение левого желудочка. В моче — следы белка, единичные эритроциты. Атеросклероз коронарных сосудов (сжимающая боль за грудиной).
Стадия III — АД стойко повышено. Возможны осложнения (нарушения мозгового кровообращения, сердечная недостаточность, ИМ, почечная недостаточность).
Доброкачественный вариант течения гипертонической болезни характеризуется: медленным прогрессированием; волнообразным чередованием периодов ухудшения и улучшения; медленным поражением сердца; сосудов головного мозга, почек, сетчатки глаз; эффективностью лечения, поздним развитием осложнений.
Злокачественный вариант течения гипертонической болезни характеризуется: повышением АД 230/130 мм рт. ст., резистентностью к гипотензивной терапии, быстрым развитием осложнений со стороны почек, головного мозга, сосудов глазного дна.
Общий анализ крови
Общий анализ мочи
Анализ крови на сахар
Биохимический анализ крови
Осмотр глазного дна (при поступлении и в дальнейшем по показаниям)
УЗИ сердца и почек
Рентгенография органов грудной клетки
Цели лечения больных:
Первичная цель в лечении АГ – максимальное снижение общего риска сердечно–сосудистых заболеваний в отдаленном периоде.
Двигательная активность. В первые дни пациент должен соблюдать постельный режим для уменьшения нагрузки на сердце. При переводе на полупостельный режим проводятся занятия лечебной физкультурой индивидуально или в группах сидя и стоя в медленном, а затем среднем темпе.
Диетотерапия. При гипертонической болезни назначают диету №10. Строгость соблюдения зависит от стадии заболевания. Для диеты характерно небольшое снижение энергоценности за счет жиров и отчасти углеводов; значительное ограничение количества поваренной соли, уменьшение потребления жидкостей. Кулинарная обработка с умеренным механическим щажением. Мясо и рыбу отваривают. Исключены трудноперевариваемые блюда. Пищу готовят без соли. Температура обычная. Режим питания: 5 раз в день относительно равномерными порциями.
Контроль за повышенным АД.
Модификация образа жизни (немедикаментозное лечение). Коррекция образа жизни (исключение факторов риска) показана всем больным артериальной гипертензией независимо от потребности в медикаментозной терапии.
Используются программы регулярных дозированных физических упражнений, тренирующих выносливость. Для пожилых больных показано постепенное, под врачебным контролем, увеличение физической активности.
Снижение суточного потребления соли до рекомендуемого предела
При ожирении снижение массы тела на 1 кг сопровождается снижением АД на 3 (систолическое) и 1,2 (диастолическое) мм рт.ст.
Основная цель лечения артериальной гипертензии – снижение смертности от сердечно-сосудистых заболеваний.
Лечение (медикаментозное или немедикаментозное) необходимо начинать как можно раньше и проводить постоянно (обычно – всю жизнь). «Курсовое лечение» артериальной гипертензии недопустимо.
Идеальной схемой признана «одна таблетка в сутки», что способствует увеличению количества эффективно лечащихся больных.
— подавляют синтез ангиотензина II;
— уменьшают гипертрофию левого желудочка;
-положительно влияют на состояние сосудистой стенки при бессимптомном атеросклерозе.
каптоприл (капотен, тензиомин; суточная доза – 12,5 – 150 мг, кратность приема 2-4 раза в день (в таблетке – 25 мг);
эналаприл (ренитек, энап, берлиприл, эднит; суточная доза – 2,5 – 40 мг, кратность приема 2-4 раза в день);
лизиноприл (суточная доза 5 – 40 мг);
трандолаприл (суточная доза 0,5 – 2 мг 1 раз в сутки).
БЛОКАТОРЫ РЕЦЕПТОРОВ АНГИОТЕНЗИНА-II
Кратность приема – 1 раз в день:
— лозартан (козаар, лозап; суточная доза – 50 – 100 мг);
— ирбесартан (апровель; суточная доза – 150 – 300);
— эпросартан (теветен; суточная доза – 400 – 800 мг);
— телмисартан (микардис; суточная доза – 20 – 60 мг);
— валсартан (суточная доза – 80 – 160 мг).
— снижение повышенного общего периферического сопротивления сосудов путем блока входа ионов Са 2+ в клетку.
верапамил пролонгированного действия (суточная доза – 240-480 мг, кратность приема 1-2 раза в сутки);
дилтиазем пролонгированного действия (суточная доза – 120-360 мг, кратность приема 1-2 раза в сутки);
Оба препарата блокируют медленные каналы в синусовом и атриовентрикулярном узлах, и поэтому могут вызывать брадикардию и атрио-вентрикулярную блокаду.
Дигидропиридины (обладают более выраженным вазодилатирующим эффектов, чем верапамил и дилтиазем, что может сопровождаться гиперемией лица, головной болью, головокружением, тахикардией, периферическими отеками):
нифедипин длительного действия (коринфар-ретард, кордипин-ретард, нифекард-ретард, адалат SR, осмоадалат);
амлодипин (амлор, норваск; 2,5 – 5 мг 1 раз в день);
никардипин пролонгированного действия (60 – 120 мг 1 раз в день);
ТИАЗИДНЫЕ ИЛИ ТИАЗИДОПОДОБНЫЕ ДИУРЕТИКИ
Показания для применения: пожилой возраст, задержка жидкости в организме и признаки гиперволемии (отеки, пастозность), сопутствующие сердечная или почечная недостаточность, остеопороз.
— предотвращают развитие сердечно-сосудистых осложнений при артериальной гипертензии (прежде всего, инсульта);
— приводят к снижению артериального давления за счет уменьшения реабсорбции натрия и воды.
1. Тиазидные диуретики (кратность приема – 1 раз в сутки.:
— бензотиазид (суточная доза – 12,5-50 мг),
— гидрохлортиазид (суточная доза – 12,5-100 мг; 1 раз в сутки);
— хлортиазид (суточная доза – 125-500 мг);
— циклотиазид (для коррекции артериального давления достаточно 1 – 2 мг в сутки).
2. Тиазидоподобные диуретики (кратность приема – 1 раз в сутки):
— индапамид (суточная доза –2,5-5 мг);
— клопамид (суточная доза – 10-60 мг);
— предотвращают развитие нарушений коронарного кровообращения, в том числе, фатальных, у лиц, перенесших инфаркт миокарда.
Показания: молодой и средний возраст, тахикардия, высокое пульсовое давление, сопутствующая ИБС (стенокардия, инфаркт миокарда), гиперфункция щитовидной железы, мигрень.
пропранолол (обзидан, анаприлин; обладает мембраностабилизирующей активностью; суточная доза – 20-160 мг, кратность приема – 2-3 раза в сутки);
тимолол (20-40 мг на 2 приема)
атенолол (суточная доза – 25-100 мг, кратность приема – 1-2 раза в сутки);
метопролол (суточная доза –50-200 мг, кратность приема – 1-2 раза в сутки, обладает мембраностабилизирующей активностью)
бисопролол (суточная доза – 5-20 мг, кратность приема – 1 раз в сутки);
лабеталол (суточная доза – 200-1200 мг, кратность приема – 2 раза в сутки);
АНТИГИПЕРТЕНЗИВНЫЕ ПРЕПАРАТЫ ВТОРОЙ ЛИНИИ
доксазозин (кардура; 1 – 16 мг 1 раз в день);
празозин (адверзутен; минипресс; 1 – 20 мг 2-3 раза в сутки);
ДИУРЕТИКИ ВТОРОГО РЯДА
Петлевые диуретики (кратность приема – 1-2 раза в сутки):
— фуросемид (лазикс) (суточная доза – 40-240 мг, кратность приема – 2-4 раза в сутки).
— этакриновая кислота (урегит) (суточная доза 25-100 мг);
— спиронолактон (альдактон, верошпирон) (суточная доза – 25-100 мг, частота назначения – 2-3 раза в день);
— амилорид (суточная доза 5-20 мг, кратность приема – 1-2 раза в сутки);
— триамтерен (суточная доза 50-150 мг в день, кратность приема – 1-2 раза в сутки).
Комбинации гипотензивных препаратов:
– тиазидный диуретик и ингибитор АПФ (например, индапамид и эналаприл),
– тиазидный диуретик и блокатор рецепторов ангиотензина II (например, лозартан и гипотиазид),
– блокатор кальциевых каналов и ингибитор АПФ (например, амлодипин и периндоприл),
– блокатор кальциевых каналов и блокатор рецепторов ангиотензина II (например, фелодипин и кандесартан),
– блокатор кальциевых каналов и тиазидный диуретик,
– бета-адреноблокатор и блокатор кальциевых каналов дигидропиридинового ряда.
Первичная: устранение психоэмоциональных перегрузок, рациональное питание, уменьшение потребления соли, здоровый образ жизни, двигательная активность.
Вторичная: нелекарственные методы коррекции факторов риска, отдых в горизонтальном положении ежедневно не менее 30 минут, систематическая гипотензивная терапия.
Необходимо обучить пациентов технике и правилам измерения АД, ранней диагностике осложнений заболевания, тактике поведения при их возникновении.
Больному необходимо дать рекомендации по режиму, диете, двигательной активности, методам и способам приема антигипертензивных лекарственных средств, контролю АД при проведении медикаментозной терапии.
Пациенты ведут дневники по оценке эффективности проводимой лекарственной терапии (по итогам самостоятельного мониторирования АД), контроля эффективности физических нагрузок, оценке качества жизни и т.д.
Для обучения пациентов в лечебно-профилактических учреждениях создаются школы больных гипертонической болезнью.
Организация сестринского процесса
Пациентка 40 лет поступила на стационарное лечение в кардиологическое отделение с диагнозом — гипертоническая болезнь II стадии, обострение.
Пациентка предъявляет жалобы на периодические сильные головные боли в затылочной области, слабость, плохой сон. Болеет около 5 лет, ухудшение состояния последние 2 месяца, после стрессовой ситуации. Назначенные врачом лекарства принимает нерегулярно, в основном, когда плохо себя чувствует. Диету не соблюдает, злоупотребляет острой, соленой пищей, много пьет жидкости, особенно любит растворимый кофе. Не умеет самостоятельно измерять себе артериальное давление, но хотела бы научиться. Отмечает, что в последний год стало хуже, но старается не обращать внимания на болезнь и жить, как раньше.
Пациентка избыточного питания (при росте 162 см, вес 87 кг). ЧДД — 20 в минуту, пульс 80 в минуту, ритмичный, напряжен, АД — 180/100 мм рт. ст.
Объективно: состояние средней тяжести, сознание ясное, кожные покровы чистые, обычной окраски.
1. Проблемы пациентки:
Настоящие: не понимает, что необходимо изменить образ жизни при гипертонической болезни; не представляет, как правильно питаться при артериальной гипертензии; не понимает необходимости ограничения соли и жидкости, пьёт много кофе; не умеет измерять себе артериальное давление; не понимает, что важно регулярно принимать предписанные врачом лекарства; плохо спит
Потенциальные: риск развития гипертонического криза, инфаркта миокарда, инсульта.
Приоритетная проблема пациентки: не понимает, что необходимо изменить образ жизни при гипертонической болезни.
Цель: пациентка продемонстрирует знания о правильном образе жизни при гипертонической болезни к концу недели.
http://studfiles.net/preview/4381576/
Описание сестринского процесса при гипертонии
Гипертония — это патология сердечно-сосудистой системы. Давление при заболевании значительно превышает норму, и понижается только после приема сильных медикаментов. Правильное лечение в домашних условиях зависит от выполнения рекомендаций врача, а в условиях стационара — от грамотной сестринской помощи.

Причины и лечение гипертонии
К основным причинам возникновения заболевания относят:
- Черепно-мозговые травмы,
- Курение и употребление алкоголя в больших дозах,
- Употребление наркотиков,
- Патологию почек,
- Гиподинамию,
- Неправильное питание,
- Злоупотребление солью и фастфудом,
- Болезни сердца и сосудов,
- Наследственность.
Статистика показывает, что во время климакса у женщин особенно часто наблюдается развитие гипертонической болезни.
Опасность же ее в повышенном риске развития гипертонического криза — резкого и значительного повышения АД. Он может привести к инсульту, инфаркту, потере памяти, коме и даже летальному исходу.
Приближение криза можно определить по:
- Внезапной и сильной головной боли,
- Головокружению, сопровождающемуся тошнотой и приступами рвоты,
- Появлению синдрома оглушения сознания,
- Нарушению речи, координации движения,
- Судорогам,
- Нарушению ритма сердечных сокращений, отдышке.
По данным всемирной организации здравоохранения показателем повышенного АД является уровень 140/90 мм.рт.ст. и выше.
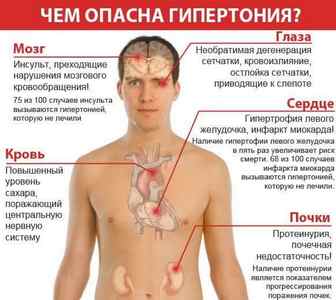
При постановке диагноза возраст больного во внимание не принимается: в одинаковой форме гипертонией болеют и взрослые, и дети. ВОЗ выделяет три фазы ГБ, от которых зависит лечение. Начальная фаза признана обратимой. Повышение уровня кровяного давления связано с наличием неблагоприятных факторов. Устранив их, можно добиться положительной динамики и выздоровления. Вторая фаза требует приема медикаментов для понижения АД. Течение болезни сопровождается гипертоническими кризами, развитием патологий внутренних органов. Третья фаза называется еще склеротической. Для нее характерно стойкое повышенное АД. Когда кровяное давление до критического уровня повышено возможны осложнения: нарушение мозгового кровообращения, сердечная недостаточность, инфаркт миокарда, почечная и легочная недостаточность, кратковременная или полная потеря зрения, памяти.
Лечение гипертонии направлено на стабилизацию давления, а для достижения результата применяют:
- Антигипертензивные лекарства,
- Массаж, иглоукалывание, физиотерапию, лечебную физкультуру,
- Фитотерапию.
Осложнения гипертонической болезни
Если соблюдать рекомендации врача и вести здоровый образ жизни, то симптомы гипертонии минимизируются. Но она может закончиться летально при отсутствии постоянной терапии и самостоятельном лечении, отказе от предписаний врача, нарушении режима. К смертельно опасным осложнениям гипертонической болезни относят:
- Ишемию сердца,
- Отеки зрительного нерва,
- Инсульт,
- Инфаркт миокарда,
- Сердечную астму,
- Поражение почек,
- Систолическую дисфункцию левого сердечного желудочка.

В сочетании с сахарным диабетом или другим заболеванием, разрушающим нейроны, ГБ приводит к развитию хронической почечной недостаточности. Опасность ее в том, что органы перестают выводить токсины из крови. Летальный исход неизбежен при поражении более 90% почек. Если же почки утратили свои функции на 70% и менее, то у человека с артериальной гипертензией диагностируется почечная гипертония. Отличается она наличием постоянного высокого уровня диастолического давления и систолического. В этом случае лечение фокусируется на оздоровлении почек и стабилизацию АД.
Задачи сестринского ухода в лечении ГБ
В сестринском уходе нуждаются пациенты с острой формой заболевания, а также те, кто восстанавливается после гипертонического криза. Обычно помощь оказывается при стационарном лечении, но в частном порядке медсестра может приходить и к амбулаторному больному. Правильно организованный сестринский процесс при артериальной гипертонии нужен для:
- Проведения медицинских и профилактических процедур,
- Помощи больным гипертонической болезнью в организации бытовых условий в палате,
- Наблюдения за самочувствием и оказания необходимой медицинской помощи,
- Выявления характерных признаков заболевания,
- Выяснения причин его возникновения и факторов, способствующих повышению кровяного давления.
Важность сестринской помощи при гипертонии изучается в медицинских институтах и колледжах, а чтобы оказание помощи было максимально эффективным — составляется специальный план.

Планирование сестринского ухода за больными включает в себя 4 стадии сестринского процесса, и основывается на стандартах сестринской практики. Он рассчитан на работу в сложившейся ситуации, а не с конкретным пациентом. А его цель — получение положительного результата от сестринских вмешательств в решение каждой проблемы больного.
Первая стадия сестринского процесса
На данном этапе важно правильно составить анамнез, который будет включать следующие сведения:
- Условия работы, характер человека, его образ жизни,
- Отношения с родными и коллегами,
- Наличие гипертонии у родственников,
- Режим и рацион питания,
- Подверженность вредным привычкам,
- Название и периодичность приема лекарств,
- Преобладающий уровень эмоциональной усталости и физического напряжения,
- Перенесенные ранее, текущие и хронические заболевания,
- Жалобы пациента.
Жалобы больного зависят от стадии болезни, возраста и пола, а также многих других факторов.
Самые частые из них:
- Регулярная головная боль, головокружения, шум в ушах,
- Потеря ориентации,
- Быстрая утомляемость,
- Снижение работоспособности,
- Вспыльчивость,
- Плаксивость,
- Бессонница, реже — постоянная сонливость,
- Проблемы с памятью,
- Перебои в работе сердца,
- Отдышка даже при незначительной нагрузке,
- Ухудшение зрения,
- Частое онемение пальцев.
В ходе разговора рекомендуется выяснить ожидаемый результат от ухода и лечения, и выявить опасения пациента. У женщин дополнительно выясняется наличие гинекологических заболеваний: этот фактор необязательно приводит к повышению давления крови. Но исключить влияние этих проблем у пациентки можно только в ходе диагностики. Далее следует осмотр, оценка цвета и состояния кожи, наличие или отсутствие цианоза.
Обязанности медсестры на первом этапе
Роль медсестры не ограничивается только осмотром и беседами. Независимые виды сестринских вмешательств включают работу и с пациентом, и с его семьей. Проводится разъяснительная работа о необходимости здорового питания и правильного образа жизни. Даются рекомендации об изменении условий и взаимоотношений на работе и дома, о необходимости соблюдении режима отдыха и нормального сна. В обязанности также входит:
Второй этап сестринского процесса
Медсестра обязана выявить реальные и потенциальные проблемы больного, которые определяются индивидуальными особенностями патогенеза болезни. В обязанности медсестры входит и диагностика по всем жалобам пациента. При гипертоническом заболевании диагностика выявления симптомов строится на анализе жалоб больного, которые могут иметь физиологическую или психологическую основу. Используют их для проведения адекватной доврачебной диагностики:
- Быстрое утомление, кровотечение из носа и понижение работоспособности являются первыми симптомами АГ,
- Нарушение ночного сна вызывает дисфункция состояния центральной нервной системы под воздействием гипертонии,
- Одышка провоцируется отеком легких,
- Повышенная тревожность связана с неосведомленностью, незнанием о наличии заболевании, неумением оказать себе правильную помощь.
Все проблемы пациента делятся на две группы: настоящие и потенциальный. К первой группе относят проблемы со сном, головные боли, раздражительность и частые перемены настроения, недостаточный отдых, неправильное питание. А к потенциальным проблемам — риск развития гипертонического криза, риск осложнений (нарушение работы сосудистой и дыхательной систем), инфарктов, инсультов, комы.
Медицинская сестра должна знать все симптомы гипертонического криза, оказывать первую помощь больному.
Чаще всего при кризе применяются: Лазикс, Верапамил, Нитроглицерин, Лабеталол, Фуросемид, Клофелин. Основной целью лечения или купирования криза является медленное и стабильное понижение АД, нормализация почечного кровообращения и кровообращения в головном мозге.
Третий этап сестринского процесса
Для подтверждения диагноза АГ лечащий врач назначает диагностические исследования. К ним относят сдачу мочи и крови, рентген легких, УЗИ сердца и почек, ЭКГ, осмотр у окулиста. Медицинская сестра обязана разъяснить пациенту правила сдачи всех анализов, и подготовить больного к процедурам. Правила подготовки:
- Накануне не разрешается менять привычный для больного рацион,
- Запрещается давать пациенту мочегонные препараты и новые лекарства,
- Запрещается давать пациенту крепкие напитки (чай, кофе), алкоголь, острую или жирную пищу.
- В процессе лечения медсестры контролируют своевременность приема пищи и лекарств, проводят необходимые медицинские и гигиенические процедуры.
При лечебной терапии сестринский процесс заключается в создании благоприятных условий и в разработке задач на день, неделю, курс лечения. При гипертонии этот процесс включает в себя следующие данные:
- Дату обращения пациента,
- Проблему,
- Ожидаемый результат,
- Перечень медицинских процедур,
- Реакцию пациента на оказываемую помощь,
- Дату реализации цели.
Медицинская сестра обязана в срок выполнить задания, и корректировать их при изменении состояния больного.
При определении постельного режима для гипертоника рядом с больным должны постоянно находиться либо родственники, либо медсестры. Они помогают ему в обеспечении физиологических потребностей в лежачем положении. Если прописан палатный или полупостельный режим, то больному разрешено посещать туалет, умываться и есть сидя.

Чаще всего гипертоникам назначают диету №10, которая основана на:
- Небольшой калорийности пищи,
- Употреблении только растительных жиров,
- Регулировании выпиваемой в день воды (до 1,5 л),
- Регулировании дневной порции соли (до 2 г),
- Приеме продуктов, содержащих магний и калий в больших количествах,
- Употреблении морской рыбы и морепродуктов.
Четвертый этап сестринского процесса
Этот этап включает в себя медикаментозное лечение. Лекарства назначает лечащий врач исходя из:
- Наличия первичной или вторичной гипертонии,
- Стадии болезни,
- Симптоматики.
Сестринские обязанности заключаются в объяснении особенностей препаратов и побочных явлений. Гипертонику рекомендуется контролировать уровень АД и вести дневник измерения давления. При выписке из стационара для определения рекомендаций по корректировке образа жизни учитываются результаты всего сестринского процесса.

Врач анализирует следующие моменты:
- Наличие прогресса в состоянии больного после проведенного курса лечения,
- Совпадение фактического результата с ожидаемым,
- Эффективность сестринского участия.
Пациенту составляют памятку со следующими данными:
- Время следующего визита,
- Необходимые исследования и анализы, которые нужно пройти до приема,
- Перечень действий при возникновении осложнений.
Во время каждого посещения оценивается динамика показателей АД, течение болезни, проявление сопутствующих заболеваний. На основе полученных данных делаются выводы о продолжении лечения. Пациенту могут назначить водолечение или физиотерапию, физкультуру или санаторное лечение. Все эти дополнительные меры приводят к укреплению мышечной ткани, улучшению обмена веществ и деятельности сердечно-сосудистой, дыхательной системы. Они же улучшают настроение и положительно влияют на состояние нервной системы.
Каковы особенности сестринского процесса при гипертонической болезни?
Артериальная гипертензия – это состояние, при котором регистрируется повторное или постоянное повышение давления выше 140/90, как минимум при 2-х посещениях врача. Высокое давление безболезненное, но потенциально смертельное заболевание, причем заболеваемость среди населения увеличивается. По оценкам специалистов, в нашей стране до 35% взрослых в возрасте 25–64 лет страдают гипертонией. Частота заболевания увеличивается с возрастом, повышая риск сердечно-сосудистых и мозговых проблем. Важную роль в лечении болезни играет сестринский процесс при гипертонической болезни. Каковы должны быть действия медсестры при гипертонии? В чем заключается сестринское дело при высоком АД?

Основы сестринского процесса при гипертонической болезни
Алгоритм действий медсестры при гипертонии – это специально организованный метод индивидуального ухода за каждым пациентом.
Сестринская помощь во время работы с пациентом:
- создание условий для лечения;
- осуществление всех гигиенических процедур;
- работа по профилактике заболевания;
- помощь в реализации некоторых пожеланий пациента;
- проведение обучения пациента и его родственников (приобретение ними необходимых навыков, направленных на поддержку здоровья пациента);
- расширение научных знаний и исследовательской деятельности с последующим применением на практике.
Этапы сестринского процесса при гипертонической болезни:
- уход за пациентом;
- диагностика;
- определение цели медицинского вмешательства;
- подготовка плана ухода и его реализация;
- анализ результатов.
Важно! Следует иметь в виду, сестринский процесс при артериальной гипертензии особенно важен при атеросклерозе, вызванном гипертонической болезнью.

Этапы сестринского ухода при гипертонической болезни включают определенные действия, направленные на поддержку и улучшение состояния пациента.
Цель 1-го этапа – проведение сестринского опроса, включающего сбор субъективной информации, объективный анализ результатов и психосоциального состояния пациента.
1 этап процесса заключается в следующем:
- установление доверия пациенту;
- получение ответа на вопрос: «Что ожидает человек от лечения?»;
- анализ всей необходимой информации для создания правильного плана ухода за больным.
Цель 2-го этапа сестринского процесса – выявление все существующих потенциальных проблем пациента, больного гипертонией. Сестринские вмешательства также включают в себя диагностику всех жалоб. Проблемы пациента могут быть физиологическими и психологическими, поэтому необходима диагностика каждой жалобы.
Таблица физиологических проблем и их диагноз
Тактика, определяющая деятельность медсестры в работе школы артериальной гипертонии, помогает разработать индивидуальный план лечения. Задачи – краткосрочные, рассчитанные на неделю или немного больше, и долгосрочные, применяющиеся на протяжении всего терапевтического курса.
Для более точного определения целей и роли медсестры в лечении гипертонии важно, чтобы задачи отвечали следующим критериям:
- реальность достижения;
- срочность осуществления;
- участие пациентов в обсуждении.
Перед установлением конкретной цели вмешательства, медсестра должна определить:
- какие действия пациент способен делать самостоятельно;
- может ли пациент освоить особенности самообслуживания.
Цель этого этапа сестринского процесса – разработка плана и стандарта сестринского вмешательства, их реализация.
План содержит следующие пункты:
- первичная дата;
- проблема пациента;
- целевой результат;
- описание медицинской помощи;
- ответ пациента на сестринское вмешательство;
- целевая дата.
Этот план может содержать несколько потенциальных решений проблемы. Это обеспечивает высокий процент достижения эффективности лечения.
При осуществлении плана медсестра должна соблюдать следующие правила:
- разработанный план должен осуществляться систематически;
- в процессе осуществления необходимо привлекать пациента и его родственников;
- при любых изменениях в состоянии пациента или появлении/устранении жалоб (симптомов), следует провести изменения плана;
- все запланированные процедуры должны выполняться точно в соответствии с алгоритмом сестринского процесса при гипертонической болезни.
Компетентный анализ и оценка результатов сестринского вмешательства – это важный этап в развитии дальнейшего образа жизни пациента, в профилактике гипертонической болезни.
Во время оценки следует получить ответы на следующие вопросы:
- был ли во время лечения достигнут определенный прогресс;
- достигается ли ожидаемый результат;
- насколько эффективное вмешательство медсестры для каждого пациента;
- требуется ли пересмотр плана.
Для получения более точных результатов окончательная оценка проводится той же медсестрой, которая проводила первичное обследование пациента. Оценка эффективности терапии будет неполной, если во время сестринского ухода не соблюдаются следующие правила:
- не регистрировались все медицинские вмешательства (значимые и незначительные);
- не все действия были немедленно задокументированны;
- не было зарегистрировано никаких изменений в состоянии пациента;
- не были созданы условия для лечения;
- графы в плане остались пустыми.
Важно! В результате ухода больной должен чувствовать улучшение состояние, он и его семья должны изучить основные этапы разработанного плана, получить рекомендации по предотвращению заболевания.
Проблемы пациента
Особенности сестринской деятельности при гипертонической болезни включают изучение проблем больного и предупреждение их развития.

Признаки зависят от степени гипертонии:
- 1 степень – гипертония без изменений органов в системе кровообращения, глазном дне, почках. Иногда присутствуют головные боли, невротические проблемы, усталость, спутанность сознания, головокружение, носовое кровотечение.
- 2 степень – неуклонное повышение АД, изменения органов – гипертрофия левого желудочка, почек, изменения глазного дна, незначительные изменения артерий. У пациента присутствуют субъективные трудности, сходные с проявлениями болезни 1 степени.
- 3 степень – функциональные расстройства в отдельных органах. Сердце – проявления ишемической болезни, инфаркта миокарда, сердечной недостаточности. ЦНС – кровоизлияние в мозг. Почки – нефропатия = уменьшение функции почек. Глазное дно – гипертоническая ретинопатия = геморрагия сетчатки глаза.
В соответствии с проблемами больного составляется план. Сестринский процесс основывается на рисках заболевания – при подозрении на гипертонический криз составляется алгоритм, нацеленный на первую помощь при гипертоническом кризе. При паренхиматозной почечной (нефрогенной) артериальной гипертензии делается упор на контроль состояния почек.
Сбор информации в ходе первичного обследования
Как и при другой болезни, основной обязанностью медсестры является получение личной, семейной, фармакологической, социальной, профессиональной истории (составление анамнеза). Собирается информация о генетической предрасположенности, принимаемых лекарствах, личных данных, проблемах со здоровьем, условиях труда, стиле жизни (курение, пищевые привычки, степень физической нагрузки), восприимчивости к стрессу. Для диагностики очень важен семейный анамнез, т. к. генетическая предрасположенность – один из самых опасных факторов риска.

Также проводится медицинский осмотр в сотрудничестве с участковым (лечащим) врачом (визуально, пальпацией, прослушиванием, постукиванием). Наиболее важная роль медсестры и необходимая часть диагностики – это измерение артериального давления в нескольких положениях пациента (лежа, стоя). Необходимо соблюдение принципов и алгоритма измерения артериального давления!
Сестринские вмешательства, в т. ч. работа с семьей пациента
Уход за больным с гипертонией обычно проводится амбулаторно. Госпитализация требуется лишь небольшому проценту пациентов. Стационарный уход рекомендуется при заболевании, устойчивом к амбулаторному лечению, гипертоническом кризе, коронарных осложнениях, дифференциальной диагностике вторичной гипертензии.
Медсестра информирует пациента с режимом лечения, оформляет медицинскую карту. Во время госпитализации медсестра в сотрудничестве с пациентом составляет сестринскую документацию, оказывает необходимую сестринскую помощь в соответствии с потребностями больного.
Вмешательства при осложнениях (при гипертоническом кризе)
После оказания неотложной помощи при гипертоническом кризе, проводимой врачом, необходим сестринский уход.
Уход за больным, независимое сестринское вмешательство при гипертоническом кризе:
- информирование больного (в приемлемой форме) о его состоянии здоровья, возможных осложнениях и необходимых изменениях в рационе;
- мотивирование пациента активно заниматься лечением, придерживаться установленного терапевтического режима;
- оценка состояния больного в зависимости от степени его самодостаточности;
- введение пациенту лекарственных препаратов в соответствии с назначением врача;
- регулярный контроль физиологических функций больного (определения пульса, показателей давления и др.), их запись;
- контроль питания;
- обеспечение безопасности пациента;
- ведение сестринской документации.
Важен психологический подход медсестры к пациенту, приведение его к позитивному отношению к жизни. При необходимости в процесс лечения вовлекается семья пациента.
При переведении на домашнее лечение самому больному и членам его семьи подчеркивается необходимость регулярного использования лекарственных средств, регулярные визиты к врачу, соблюдение правильного питания, необходимое количество физических упражнений и активного отдыха, регулярные измерения артериального давления (используется любой подходящий для больного тонометр).
Возможные проблемы, предполагающие зависимое сестринское вмешательство при гипертоническом кризе, введение в курс врача, проведение лечения под его непосредственным контролем:
- одышка из-за сердечной недостаточности;
- снижение сердечной деятельности из-за сердечного расстройства;
- болезненные ощущения в органах из-за повышенного давления;
- нарушение адаптации к изменению образа жизни из-за невозможности принять болезнь;
- недостаточная осведомленность о болезни и последующих осложнениях;
- страх, связанный с измерением значений при регулярных проверках;
- сексуальные расстройства, вызванные побочными эффектами лекарств;
- устранение синдрома белого халата, в случае его проявления.
При поражении органов, проведение сестринского процесса при гипертоническом кризе, диагностика, лечение исходят из фактического состояния заболевания, конкретного пораженного органа.
Цель сестринского процесса при гипертонической болезни
Задача медсестры – провести безошибочный сбор биологического материала. Важно знать принципы сбора мочи и крови. Другая часть диагностики – визуальные методы обследования. К ним относятся рентгенография грудной клетки, ультразвуковое исследование сердца, электрография, глазные исследования. Медсестра готовит пациента к обследованиям.
Цели ухода за больным:
- предоставление пациенту достаточной информации о проводимых исследованиях;
- мотивация к сотрудничеству в лечении, соблюдению назначенных терапевтических шагов;
- обеспечение информации о важности самоконтроля в домашней обстановке.
Обучение пациента
Образование пациентов с диагностированным заболеванием – это неотъемлемая часть любого собеседования больного с врачом или медсестрой после постановки диагноза. Проведение образования – это сложный процесс, включенный в виды сестринских вмешательств. Он требует следования поставленным целям, для обеспечения надлежащей информированности пациента.

Процесс образования представляет собой систематический, постепенный, логичный, основанный на науке, планируемый процесс деятельности, где медсестра – это учитель, а больной – ученик. Они участвуют в учебных мероприятиях, приводящих к желаемым изменениям.
При общении между медсестрой и пациентом, медицинский работник должен знать о своем влиянии на больного человека. Поэтому необходимо подумать о том, что следует ему рассказывать. Процесс коммуникации состоит из пяти компонентов, каждых из которых должен быть включен в общение, иначе коммуникационный процесс не будет выполнен.
- 1 компонент – медсестра, сообщающая пациенту его диагноз. Стиль, в котором сообщение будет передано, может зависеть от нескольких факторов. Например, от коммуникационных способностей или потребности.
- 2 компонент – больной, получающий сообщение. На получение сообщения влияет культура, опыт, цели человека.
- 3 компонент – сообщение, которое зависит от человека, его собственных пониманий происходящего.
- 4 компонент – обратная связь, в которой медсестра получает ответы от пациента, чтобы определить, понял ли он сообщение. Этот компонент очень важен.
- 5 компонент – конкретная ситуация и окружающая среда. В этом разделе важно подумать о коммуникационных барьерах, которые могут повлиять на результат всего процесса коммуникации.
Процесс образования несколько похож на процесс сестринского ухода, но с той разницей, что ухода сосредоточен на диагностике физических и диагностических потребностей. Основная задача процесса образования – определение приоритетных потребностей в обучении пациентов, стилей обучения, готовности больного учиться. Образовательный процесс делится на несколько этапов, которые не могут быть заменены или пропущены.
- 1 этап – первоначальный диагноз, когда медсестра выясняет, кого и почему она должна обучать. После первого этапа медсестра планирует, какой стиль и инструменты будет использовать.
- 2 этап – определение цели текущего процесса, планирование постепенных шагов, которые будут предприняты для обучения пациента.
- 3 этап – реализация, где сам процесс образования осуществляется с использованием выбранных методов и инструментов.
- 4 этап – последняя часть образовательного процесса, заключается в оценке результатов, достигнутых целей.
Заключение
С каждым годом растет число людей, страдающих от болезней цивилизации. Общество нуждается в разработке концепции санитарного просвещения, которая максимизирует осведомленность о здоровье населения. Важно ознакомление с рисками гипертонической болезни, часто бессимптомной с точки зрения пациента. Медсестры должны более активно заниматься просвещением общественности. Особое внимание надо уделять профилактике, которая, в первую очередь, предполагает соблюдение здорового образа жизни. Люди должны знать, что на заболеваемость и течение болезни они могут повлиять самостоятельно. Это проявляется в словах Флоренс Найтингейл, которые она сказала более 100 лет назад: «Сегодня медсестры лечат больных, но наступит день, когда они будут ухаживать за здоровыми».
http://gipertenziya.com/info/sestrinskij-protsess-pri-gipertonicheskoj-bolezni.html