Профилактика врожденных пороков сердца — Студопедия
Профилактика врожденных пороков сердца
Профилактика врожденных заболеваний- важная задача современной медицины. Большинство беременных женщин впервые обращаются к врачу на сроке 8-10 недель беременности или даже позже, то есть на тех сроках, когда многие потенциально-опасные моменты во внутриутробном развитии уже пройдены. Около половины всех беременностей наступает не запланировано, зачастую женщины на ранних сроках не знают о своём положении и продолжают вести обычный образ жизни — курить, употреблять алкоголь, принимать разнообразные лекарственные препараты и биологически-активные добавки, нанося вред развитию своего будущего ребенка [8].
К сожалению, уровень развития медицины не представляет возможности вмешаться во внутриутробное развитие плода и как-то повлиять на закладку сердца. Профилактика ВПС у детей предполагает тщательное обследование родителей перед планируемой беременностью. Будущей маме перед зачатием ребенка также следует отказаться от вредных привычек, сменить работу на вредном производстве на другую деятельность. Подобные меры позволят снизить риски рождения ребенка с патологией развития сердечно-сосудистой системы. При наступлении беременности рекомендуется:[5].
§ установленный план обследования: в 10-14, 20-24 и 32-34 недели беременности ультразвуковое обследование с целью выявления врожденных пороков развития (ВПР) и маркеров хромосомной патологии.
§ На сроках 9-10 и 15-18 недель исследуются сывороточные белки с целью выявления группы риска по ВПР и хромосомным заболеваниям.
§ При наличии показаний или по желанию семьи проводятся инвазивные методы пренатальной диагностики с целью исключения хромосомной патологии у плода.
§ Также проводятся другие исследования беременной.
§ Следует пройти ежегодную диспансеризацию и обсудить с лечащим врачом, какие препараты представляют наименьшую угрозу для развития беременности. Записать названия средств, которые можно принимать во время беременности при повышении температуры, возникновении аллергии и других частых ситуаций. Подробнее о технологии проверки здоровья
§ Посетить стоматолога и вылечить имеющийся кариес;
§ При наличие хронического заболевания, требующего постоянного приёма лекарств, попросить специалиста выбрать наиболее безопасную схему лечения, и следовать ей
§ Плановая вакцинация против краснухи, которая проводится всем девочкам, позволяет избежать появления ВПС вследствие этой опасной инфекции [2].
Рождение ребенка c ВПС будет проходить под присмотром опытных врачей кардиологов и хирургов. При необходимости сразу из родильного зала новорожденного заберут в специализированное отделение, чтобы тут же прооперировать и дать ему возможность жить дальше. Прогноз при развитии врожденных пороков сердца зависит от многих факторов. Чем раньше будет выявлено заболевание, тем больше шансов не допустить состояния декомпенсации. Своевременно проведенное хирургическое лечение не только спасает жизни маленьких пациентов, но и позволяет им жить без каких-либо существенных ограничений по состоянию здоровья.
78.30.251.74 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock!
и обновите страницу (F5)
очень нужно
http://studopedia.ru/19_237515_profilaktika-vrozhdennih-porokov-serdtsa.html
Профилактика врожденного порока сердца у детей
Ребенок может родиться с врожденным пороком сердца. Врожденный порок возникает вследствие нарушения развития зачатка сердца у зародыша в утробе матери. Причины нарушения правильного внутриутробного формирования сердца не всегда ясны. Определенную роль могут играть наследственность, браки между родственниками, инфекционные заболевания матери, особенно в ранние сроки беременности (в первые два месяца), алкоголизм родителей. Все это может повлечь за собой нарушение правильного развития плода, и в частности быть причиной формирования врожденного порока сердца. Воздействие вредных факторов на плод в течение первых трех месяцев беременности, т. е. в период формирования сердечно-сосудистой системы, особенно опасно.
Врожденный порок сердца может проявиться в нарушениях общего состояния и болезненных симптомах уже с первых дней жизни ребенка. Но бывает и так, что самочувствие и состояние ребенка существенно не нарушаются в течение ряда лет, и родители даже не могут предположить, что у их малыша заболевание сердца. Поэтому нужно регулярно показывать ребенка врачу-педиатру и в случае обнаружения порока сердца выполнять все его указания.
Какие же пороки сердца бывают чаще всего? У ребенка может сохраниться проток между аортой и легочной артерией; могут быть незакрытыми отверстия в перегородках между правой и левой половинами сердца, что постепенно приводит к нарушениям кровообращения. Возможны и другие варианты пороков сердца. Различают врожденные пороки сердца «синего» типа и «бледного» типа. Для первого характерно синюшное окрашивание кожи и слизистых оболочек, обусловленное недостаточным содержанием в крови кислорода и смешением артериальной и венозной крови. Эти пороки обычно бывают сложными, комбинированными из нескольких аномалий, и протекают тяжелее, чем пороки «бледного» типа.
В настоящее время благодаря развитию хирургии сердца врожденные пороки успешно устраняются путем операции.
Нередко родители, узнав о наличии порока сердца у своего малыша, тяжело переживают это, всячески стремятся его оградить от физической нагрузки и тем самым наносят ему непоправимый вред.
Если обнаруженный порок сердца не подлежит срочной коррекции в процессе хирургической операции, то с ребенком необходимо заниматься дозированными физическими упражнениями и массажем дома. Врач должен дать родителям соответствующие указания о подборе упражнений и дозировке их. Физические упражнения можно делать и в состоянии полной компенсации, и при неустойчивой форме ее, и даже при недостаточности кровообращения, но обязательно под контролем врача. Большое значение имеет умелое выполнение физических упражнений в домашних условиях. Правильно проводимые движения способствуют глубокому дыханию и улучшению периферического кровообращения. В то же время постоянное ограничение движений приводит к вялости кровообращения. Отсутствие тренировки отрицательно сказывается на работе не только сердца, но и всех других органов и систем opганнизма.
При занятиях с ребенком улучшается сердечная деятельность за счет мобилизации резервных возможностей сердца и сосудистой системы, повышается легочная вентиляция, увеличивается подвижность грудной клетки и диафрагмы, а также укрепляются дыхательные мышцы, что способствует снабжению тканей кислородом и, в свою очередь, улучшает питание сердечной мышцы. Помимо того, улучшается тонус скелетной мускулатуры, что предупреждает послеоперационную атрофию (слабость) мышц, а также возникновение пневмоний и различных легочных осложнений, возможных в послеоперационном периоде. При выполнении физических упражнений, кроме того, предупреждаются нарушения осанки, к которым предрасположены дети с пороками сердца.
Гимнастика должна проводиться в течение 5 -10 минут в хорошо проветренном помещении при температуре не ниже 22—20 0 . Руки занимающегося должны быть вымыты теплой водой и насухо вытерты, ногти подстрижены.
На протяжении занятий необходимо все время следить за самочувствием и состоянием ребенка. Если у ребенка появится усталость, одышка, бледность, надо немедленно прекратить занятие и посоветоваться с врачом. Родителям важно научиться подсчитывать у ребенка пульс, чтобы контролировать нагрузку. Допускается учащение пульса не более чем на 10 — 12 ударов.
Необходимо помнить, что при подборе физических упражнений степень нагрузки должна зависеть не только от возраста, но и от общего развития ребенка, его веса, проявления гипотрофии, рахита и развития двигательных умений. Следовательно, нагрузка должна определяться индивидуально.
Ослабленным детям в основном делается массаж. При улучшении состояния здоровья ребенка включаются постепенно усложняемые упражнения. Большая часть упражнений комплекса предназначена для укрепления мускулатуры туловища, выравнивания осанки, восстановления симметричности грудной клетки.
Для детей 2—3 лет, страдающих пороками сердца «синего» типа, необходимо включать в комплексы положение сидя на корточках, благодаря которому облегчается насыщение крови кислородом и улучшается дыхание.
Приемы массажа, рекомендуемые при врожденных пороках сердца: поглаживание (слабое скольжение рукой по коже); растирание (круговые поглаживания с большим нажимом на ткани); разминание (воздействие на более глубоко лежащие ткани, сухожилия, суставы): похлопывание (легкие движения тыльной стороной пальцев обеих рук, способствующие улучшению кровообращения и активизации деятельности внутренних органов).
Схема проведения занятий с детьми до 6-месячного возраста следующая:
1) массаж рук (ребенок лежит на спине); 2) сгибание, paзгибание и поднимание рук вперед; 3) массаж ног; 4) «топание» ногами, сгибание их к животу; 5) массаж живота; 6) полуповороты туловища; 7) массаж спины;  прогибание спины, лежа на животе.
прогибание спины, лежа на животе.
Комплекс упражнении I степени сложности для детей от 6 месяцев до 1 года (ребенок лежит на столе на спине ):
1) массаж рук (поглаживание, растирание); 2) попеременное выпрямление рук вперед; 3) массаж ног (поглаживание и растирание голеней); 4) одновременное cгибание ног к животу; 5) массаж живота (поглаживание по ходу часовой стрелки); б) перевод ребенка в положение сидя с поддержкой за туловище; 7) поколачивание мышц (ребенок лежит на боку);  отведение плеч назад (ребенок лежит на животе); 9) ползание (лежа на животе, одна рука взрослого подведена под грудь ребенка); 10) «потанцовывание», поддерживая ребенка за руку.
отведение плеч назад (ребенок лежит на животе); 9) ползание (лежа на животе, одна рука взрослого подведена под грудь ребенка); 10) «потанцовывание», поддерживая ребенка за руку.
Комплекс упражнений II степени сложности для детей от 6 месяцев до 1 года (исходное положение то же): 1) массаж рук (поглаживание, разминание, похлопывание): 2) сгибание обеих рук перед грудью (ребенок держится за кольца);
3)массаж ног (растирание и похлопывание голеней и бедер);
4) одновременное сгибание ног с приведением бедер к животу;
5) массаж живота (поглаживание прямых и косых мышц);
6) переход в положение сидя с поддержкой за руки; 7) поворот со спины на живот (поддерживая ребенка за ноги);  массаж спины (растирание межреберных мышц); 9) ползание (подталкивать ладонью за ступни); 10) «приплясывание» (поддерживать ребенка за руки).
массаж спины (растирание межреберных мышц); 9) ползание (подталкивать ладонью за ступни); 10) «приплясывание» (поддерживать ребенка за руки).
Через 2 — 3 недели занятий по совету врача или медицинской сестры поликлиники можно добавлять в комплекс еще более сложные упражнения для рук, ног и туловища.
Комплекс упражнений I степени сложности для детей от 1 года до 2 лет (ребенок лежит на столе на спине):
1) поднимание рук вверх и в стороны; 2) сгибание обеих ног; 3) прогибание спины (мостик) с фиксацией голеностопных суставов; 4) переход в положение сидя с поддержкой за одну руку; 5) приседание с поддержкой ребенка за руку; 6) ходьба по доске, положенной горизонтально на пол; 7) доставание мяча (подносить ребенку мяч слева, справа, сверху;  ползание за игрушкой; 9) активное вставание ребенка на ноги из положения сидя; 10) ходьба с игрушкой между предметами.
ползание за игрушкой; 9) активное вставание ребенка на ноги из положения сидя; 10) ходьба с игрушкой между предметами.
Комплекс упражнений II степени сложности для детей от I года до 2 лет
1) разведение рук в стороны; 2) поднимание прямых ног и опускание их слева и справа; 3) активное вставание на ноги;
4) приседание и передвижение с места на место за игрушкой;
5) залезание на предмет (ящик, диван) без помощи рук;
6) ходьба но наклонной доске, укрепленной одним концом на высоте 15—20 см;
7) игра с мячом;  проползание под препятствием (палкой, столом) высотой 30—45 см с последующим доставанием игрушки со стола; 9) перешагивание через кубики, установленные на расстоянии 30—40 см один от другого; 10) игра «Догоню-догоню»; 11) ходьба по комнате на расстояние 10—12 м.
проползание под препятствием (палкой, столом) высотой 30—45 см с последующим доставанием игрушки со стола; 9) перешагивание через кубики, установленные на расстоянии 30—40 см один от другого; 10) игра «Догоню-догоню»; 11) ходьба по комнате на расстояние 10—12 м.
Примечание к комплексам I и II степени сложности, у ослабленных детей в комплексы упражнений включаются и приемы массажа.
При проведении занятий гимнастикой с детьми 2 — 3 лет надо помнить, что дети в этом возрасте начинают увереннее ходить, любят носить и перемещать с места на место различные предметы (игрушки), начинают спрыгивать с небольшой высоты, подпрыгивать на месте, осваивать бросание мяча, однако движения их очень неловки. В этом возрасте надо начинать проводить с малышами подвижные игры, включающие ползание на четвереньках, передвижение с предметами.
Нельзя разрешать детям виснуть на руках, прыгать с высоты более 15-20 см. Очень важно следить за позой детей, их осанкой. Нужно вводить, больше упражнений на расширение грудной клетки, особенно слева (стороны, где имеется операционный рубец).
С детьми 2 — 3 лет следует начинать проводить утреннюю гигиеническую гимнастику, включая в нее упражнения для выравнивания осанки и восстановления симметрии грудной клетки.
Примерный комплекс упражнений гигиенической гимнастики для детей 2- 3 лет:
1) ходьба по комнате в течение 40 — 60 секунд; 2) потятивание с прогибанием туловища 3—4 раза; 3) приседание 3 — 4 раза; 4) наклоны туловища вправо, влево — по 2—3 раза; 5) бег по комнате — 12—15 секунд; 6) ходьба спокойная в течение 1—1,5 минуты.
http://medbe.ru/materials/fizioterapiya-i-massazh/profilaktika-vrozhdennogo-poroka-serdtsa/
Врожденные пороки сердца (ВПС) у детей: причины, симптомы, диагностика и лечение

Одной из наиболее часто диагностируемых аномалий развития сердечно-сосудистой системы у детей считается врожденный порок сердца. Такое анатомическое нарушение структуры сердечной мышцы, возникающее в период внутриутробного развития плода, грозит серьезными последствиями для здоровья и жизни ребенка. Избежать трагического исхода вследствие ВПС у детей может помочь своевременное медицинское вмешательство.
Задача родителей – ориентироваться в этиологии недуга и знать об основных его проявлениях. В силу физиологических особенностей новорожденных некоторые патологии сердца сложно диагностировать сразу после появления малыша на свет. Поэтому нужно внимательно следить за состоянием здоровья растущего ребенка, реагировать на любые изменения.
Классификация врожденных пороков сердца у детей
Врожденный порок сердца провоцирует нарушение кровотока по сосудам или в сердечной мышце.
Чем раньше врожденный порок сердца будет выявлен, тем благоприятнее прогнозы и исход лечения заболевания.
В зависимости от внешних проявлений патологии выделяют следующие типы ВПС:
Такие пороки тяжело диагностировать из-за отсутствия явных симптомов. Характерное изменение – бледность кожных покровов у ребенка. Это может сигнализировать о поступлении недостаточного количества артериальной крови в ткани.
К категории «белых» пороков относят аномальный дренаж легочных вен, образование общего предсердия и дефекты перегородок между камерами сердца.

Основное проявление данной категории патологии – посинение кожных покровов, особенно заметное в области ушей, губ и пальцев. Такие изменения вызывает гипоксия тканей, спровоцированная смешиванием артериальной и венозной крови.
К группе «синих» пороков относят транспозицию аорты и легочной артерии, аномалию Эбштейна (смещенное место прикрепления створок трехстворчатого клапана к полости правого желудочка), тетраду Фалло (так называемую «синюшную болезнь», комбинированный дефект, сочетающий четыре патологии – стеноз выходного отдела правого желудочка, декстрапозицию аорты, высокий дефект межжелудочковой перегородки и гипертрофию правого желудочка).
Учитывая характер нарушения кровообращения, врожденные пороки сердца у детей классифицируют на такие типы:
В зависимости от сложности нарушения анатомии сердечной мышцы выделяют такие врожденные пороки сердца в детском возрасте:
- простые пороки (одиночные дефекты);
- сложные (сочетание двух патологических изменений, к примеру, сужение сердечных отверстий и клапанная недостаточность);
- комбинированные пороки (сложные для лечения комбинации множественных аномалий).
Причины возникновения патологии
Нарушение дифференцировки сердца и появление ВПС у плода провоцирует воздействие неблагоприятных факторов окружающей среды на женщину в период вынашивания ребенка.
К основным причинам, способным вызвать сердечные аномалии у детей в период их внутриутробного развития, относятся:
- генетические нарушения (мутация хромосом);
- курение, употребление алкоголя, наркотических и токсических веществ женщиной в период вынашивания ребенка;
- перенесенные во время беременности инфекционные болезни (вирус краснухи и гриппа, ветрянка, гепатит, энтеровирус и др.);
- неблагоприятные экологические условия (повышенный радиационный фон, высокий уровень загрязнения воздуха и т. д.);
- употребление лекарств, прием которых запрещен в период беременности (также препаратов, чье влияние и побочные эффекты не достаточно исследованы);
- наследственные факторы;
- соматические патологии матери (в первую очередь сахарный диабет).
Это основные факторы, провоцирующие возникновение порока сердца у детей в период их внутриутробного развития. Но существуют и группы риска – это дети, рожденные женщинами старше 35 лет, а также страдающими эндокринными дисфункциями или токсикозом I триместра.
Симптомы ВПС
Уже в первые часы жизни детский организм может сигнализировать об аномалиях развития сердечно-сосудистой системы. Аритмия, учащенное сердцебиение, затруднение дыхания, потеря сознания, слабость, синюшные или бледные кожные покровы свидетельствуют о возможных патологиях сердца.
Но симптомы ВПС могут проявиться и значительно позже. Беспокойство родителей и немедленное обращение за медицинской помощью должны вызвать такие изменения в состоянии здоровья ребенка:
- посинение или нездоровая бледность кожи в области носогубного треугольника, стоп, пальцев, ушей и лица;
- трудности с кормлением ребенка, плохой аппетит;
- отставание в увеличении веса и роста у малыша;
- отеки конечностей;
- повышенная утомляемость и сонливость;
- обмороки;
- повышенное потоотделение;
- одышка (постоянно затрудненное дыхание или временные приступы);
- независимое от эмоциональных и физических нагрузок изменение сердечного ритма;
- шумы в сердце (определяются при прослушивании врачом);
- боли в области сердца, грудной клетки.
В некоторых случаях пороки сердца у детей протекают бессимптомно. Это усложняет выявление недуга на ранних его стадиях.

Предотвратить усугубление болезни и развитие осложнений поможет регулярное посещение педиатра. Врач при каждом плановом осмотре обязательно выслушивает звучание тонов сердца ребенка, проверяя наличие или отсутствие шумов – неспецифических изменений, которые зачастую носят функциональный характер и не несут опасности для жизни. До 50% выявленных при педиатрическом осмотре шумов могут сопровождать «малые» пороки, не требующие хирургического вмешательства. В этом случае рекомендуют регулярное посещение, наблюдение и консультации детского кардиолога.
Если врач сомневается в происхождении таких шумов или наблюдает патологические изменения звука, ребенка обязательно направляют на кардиологическое обследование. Детский кардиолог повторно выслушивает сердце и назначает дополнительные диагностические исследования для того, чтобы подтвердить или опровергнуть предварительный диагноз.
Проявления недуга в разной степени сложности встречаются не только у новорожденных детей. Пороки могут впервые дать о себе знать уже в подростковом возрасте. Если у ребенка, внешне выглядящего абсолютно здоровым и активным, появляются признаки отставания в развитии, наблюдается посинение или болезненная бледность кожи, одышка и усталость даже от небольших нагрузок, то необходим осмотр педиатра и консультация кардиолога.
Способы диагностики
Чтобы изучить состояние сердечной мышцы и клапанов, а также выявить аномалии кровообращения, врачи используют такие способы диагностики врожденных пороков сердца:
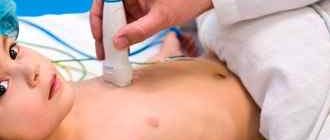
- Эхокардиография – ультразвуковое исследование, позволяющее получить данные о патологиях сердца и его внутренней гемодинамике.
- Электрокардиограмма – диагностика нарушений сердечного ритма.
- Фонокардиография – отображение тонов сердца в виде графиков, позволяющих изучить все нюансы, недоступные при выслушивании ухом.
- УЗИ сердца с допплером – методика, позволяющая врачу визуально оценить процессы кровотока, состояние сердечных клапанов и коронарных сосудов с помощью прикрепления специальных датчиков в области грудной клетки пациента.
- Кардиоритмография – исследование характеристик структуры и функций сердечно-сосудистой системы, её вегетативной регуляции.
- Катетеризация сердца – ввод катетера в правый или левый отделы сердца для определения давления в полостях. Во время этого обследования проводится и вентрикулография – рентгенологическое исследование камер сердца с введением контрастных веществ.
Каждый из этих методов не применяется врачом изолированно – для точного диагностирования патологии сравниваются результаты разных исследований, позволяющих установить основные нарушения гемодинамики.
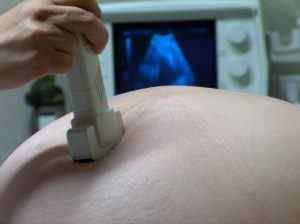
На основе полученных данных кардиолог определяет анатомический вариант аномалии, уточняет фазу течения, и прогнозируется вероятные осложнения порока сердца у ребенка.
Если в роду кого-либо из будущих родителей имели место пороки сердца, организм женщины в период вынашивания ребенка подвергался, хотя бы одному из опасных факторов или будущий ребенок находиться в группе риска возможного развития ВПС, то беременная должна предупредить об этом наблюдающего её акушера-гинеколога.
Врач, учитывая такую информацию, должен особое внимание обратить на наличие признаков сердечных аномалий у плода, применить все возможные меры диагностики недуга в дородовом периоде. Задача будущей мамы – своевременно проходить УЗИ и другие назначенные доктором обследования.
Лучшие результаты с точными данными о состоянии сердечно-сосудистой системы дает новейшее оборудование для диагностики детских пороков сердца.
Лечение врожденного порока сердца у детей
Врожденные аномалии сердца в детском возрасте лечат двумя способами:

В большинстве случаев единственным возможным шансом спасти жизнь ребенка является именно первый радикальный способ. Обследование плода на наличие патологий сердечно-сосудистой системы проводят еще до его появления на свет, поэтому чаще всего вопрос о назначении операции решается именно в этот период.
Роды в таком случае проводят в специализированных родильных отделениях, функционирующих при кардиохирургических больницах. Если операция не проведена сразу после рождения ребенка, хирургическое лечение назначают в максимально короткие сроки, желательно на первом году жизни. Такие меры продиктованы необходимостью обезопасить организм от развития возможных опасных для жизни последствий ВПС – сердечной недостаточности и легочной гипертензии.
Современная кардиохирургия предполагает проведение операций на открытом сердце, а также с помощью метода катетеризации, дополненного рентгеновской визуализацией и чреспищеводной эхокардиографией. Устранение дефектов сердечных пороков эффективно проводится с помощью баллонной пластики, эндоваскулярного лечения (методы введения стенов и герметизирующих инструментов). В комплексе с хирургическим вмешательством пациенту назначают лекарственные препараты, повышающие эффективность лечения.
Терапевтические процедуры являются вспомогательным методом борьбы с недугом и применяются при возможности или необходимости перенесения операции на более поздние сроки. Терапевтическое лечение часто рекомендуют при «бледных» пороках, если болезнь не развивается стремительно в течение месяцев и лет, не угрожает жизни ребенка.
В подростковом возрасте могут развиваться приобретенные пороки сердца у детей – комбинации из исправленных дефектов и вновь возникающих аномалий. Поэтому ребенку, который подвергался хирургической коррекции патологии, позже может понадобиться повторное оперативное вмешательство. Такие операции чаще всего проводятся щадящим малоинвазивным методом, чтобы исключить нагрузку на психику и организм ребенка в целом, а также избежать шрамов.
При лечении сложных пороков сердца врачи не ограничиваются коррекционными методами. Чтобы стабилизировать состояние ребенка, устранить угрозу жизни и максимально повысить её продолжительность для пациента требуется проведение целого ряда пошаговых оперативных вмешательств с обеспечением полноценного кровоснабжения организма и легких в частности.
Своевременное выявление и лечение врожденных и приобретённых пороков сердца у детей дает возможность большинству маленьких пациентов полноценно развиваться, вести активный образ жизни, поддерживать здоровое состояние организма и не чувствовать себя ущемленным в моральном или физическом плане.
Даже после успешного хирургического вмешательства и самых благоприятных врачебных прогнозов основная задача родителей – обеспечить ребенку регулярные посещения и осмотры детского кардиолога.
http://silaserdca.ru/porok/vps-u-detej
ВПС у ребенка: причины, симптомы, лечение
Врожденный порок сердца (ВПС) – это анатомические изменения сердца, его сосудов и клапанов, развивающиеся внутриутробно. По статистике, подобная патология встречается у 0,8-1,2 % всех новорожденных. ВПС у ребенка – одна из самых частых причин смерти в возрасте до 1 года.
Причины ВПС у детей
В настоящий момент не существует однозначных объяснений возникновения тех или иных пороков сердца. Известно лишь, что наиболее уязвим самый важный орган плода на сроке от 2 до 7 недель беременности. Именно в это время происходит закладка всех основных частей сердца, образование его клапанов и крупных сосудов. Любое воздействие, произошедшее в этот период, может привести к формированию патологии. Как правило, выяснить точную причину не удается. Чаще всего к развитию ВПС приводят следующие факторы:
- генетические мутации;
- вирусные инфекции, перенесенные женщиной во время беременности (в частности, краснуха);
- тяжелые экстрагенитальные заболевания матери (сахарный диабет, системная красная волчанка и другие);
- злоупотребление алкоголем во время беременности;
- возраст матери старше 35 лет.
На формирование ВПС у ребенка также могут влиять неблагоприятная экологическая обстановка, радиационное облучение и прием некоторых лекарственных препаратов во время беременности. Риск рождения малыша с подобной патологией возрастает в том случае, если у женщины уже отмечались регрессирующие беременности в прошлом, мертворождение или гибель младенца в первые дни жизни. Не исключено, что причиной этих проблем стали недиагностированные пороки сердца.
Не стоит забывать и о том, что ВПС может быть не самостоятельной патологией, а частью какого-то не менее грозного состояния. Например, при синдроме Дауна заболевания сердца встречаются в 40 % случаев. При рождении ребенка с множественными пороками развития самый главный орган чаще всего также будет вовлечен в патологический процесс.
Виды ВПС у детей
Медицине известно более 100 видов различных пороков сердца. Каждая научная школа предлагает свою классификацию, но чаще всего ВПС разделяются на «синие» и «белые». Такое выделение пороков основано на внешних признаках, их сопровождающих, а точнее, на интенсивности окраски кожных покровов. При «синих» у ребенка отмечается цианоз, а при «белых» кожа становится очень бледной. Первый вариант встречается при тетраде Фалло, атрезии легочной артерии и других заболеваниях. Второй тип больше характерен для дефектов межпредсердной и межжелудочковой перегородок.

Существует и другой способ разделения ВПС у детей. Классификация в данном случае предполагает объединение пороков в группы по состоянию легочного кровообращения. Здесь выделяют три варианта:
1. ВПС с перегрузкой малого круга кровообращения:
- открытый артериальный проток;
- дефект межпредсердной перегородки (ДМПП);
- дефект межжелудочковой перегородки (ДМЖП);
2. ВПС с обеднением малого круга:
- тетрада Фалло;
- стеноз легочной артерии;
- транспозиция магистральных сосудов.
3. ВПС с неизмененным кровотоком в малом круге:
Признаки врожденных пороков сердца у детей
Диагноз \»ВПС\» у ребенка ставится на основании целого ряда симптомов. В тяжелых случаях изменения будут заметны сразу после рождения. Опытному доктору не составит труда поставить предварительный диагноз уже в родильном зале и скоординировать свои действия в соответствии со сложившейся ситуацией. В других случаях о наличии порока сердца родители не подозревают еще много лет, пока болезнь не перейдет в стадию декомпенсации. Многие патологии выявляются лишь в подростковом возрасте на одном из регулярных медицинских осмотров. У молодых людей ВПС нередко диагностируются при прохождении комиссии в военкомате.
Что же дает доктору основание предположить ВПС у ребенка еще в родильном зале? Прежде всего обращает на себя внимание нетипичная окраска кожи новорожденного. В отличие от розовощеких малышей ребенок с пороком сердца будет бледным или синим (в зависимости от вида поражения легочного круга кровообращения). Кожа прохладная и сухая на ощупь. Цианоз может распространяться на все тело или же ограничиваться носогубным треугольником в зависимости от тяжести порока.
При первом же выслушивании тонов сердца доктор заметит патологические шумы в значимых точках аускультации. Причиной появления таких изменений служит неправильный ток крови по сосудам. В этом случае с помощью фонендоскопа врач услышит усиление или ослабление сердечных тонов или же обнаружит нетипичные шумы, которых не должно быть у здорового ребенка. Все это в комплексе дает возможность неонатологу заподозрить наличие врожденного порока сердца и направить малыша на прицельную диагностику.
Новорожденный с тем или иным ВПС, как правило, ведет себя беспокойно, часто и беспричинно плачет. Некоторые дети, напротив, оказываются слишком вялыми. Они не берут грудь, отказываются от бутылочки и плохо спят. Не исключено появление одышки и тахикардии (учащенного сердцебиения)
В том случае, если диагноз ВПС у ребенка был поставлен в более позднем возрасте, возможно развитие отклонений в умственном и физическом развитии. Такие дети медленно растут, плохо набирают в весе, отстают в учебе, не поспевая за здоровыми и активными сверстниками. Они не справляются с нагрузками в школе, не блещут на уроках физкультуры, часто болеют. В некоторых случаях порок сердца становится случайной находкой на очередном из медицинских осмотров.
В тяжелых ситуациях развивается хроническая сердечная недостаточность. Появляется одышка при малейшей нагрузке. Отекают ноги, увеличивается печень и селезенка, происходят изменения в малом круге кровообращения. При отсутствии квалифицированной помощи это состояние заканчивается инвалидизацией или даже смертью ребенка.
Все эти признаки позволяют в большей или меньшей степени подтвердить наличие ВПС у детей. Симптомы могут варьировать в разных случаях. Применение современных методов диагностики позволяет подтвердить заболевание и вовремя назначить необходимое лечение.
Стадии развития ВПС
Вне зависимости от типа и степени тяжести все пороки проходят несколько этапов. Первая стадия называется адаптационной. В это время организм ребенка приспосабливается к новым условиям существования, подгоняя работу всех органов под несколько измененное сердце. За счет того, что всем системам приходится в это время работать на износ, не исключено развитие острой сердечной недостаточности и сбой в работе всего организма.
Вторая стадия – фаза относительной компенсации. Изменившиеся структуры сердца обеспечивают ребенку более или менее нормальное существование, выполняя все свои функции на должном уровне. Эта стадия может длиться годами, пока не приведет к отказу всех систем организма и развитию декомпенсации. Третья фаза ВПС у ребенка называется терминальной и характеризуется серьезными изменениями во всем теле. Сердце больше не может справляться со своей функцией. Развиваются дегенеративные изменения в миокарде, рано или поздно заканчивающиеся летальным исходом.
Дефект межпредсердной перегородки
Рассмотрим один из видов ВПС. ДМПП у детей – это один из наиболее частых пороков сердца, обнаруживающийся у малышей в возрасте старше трех лет. При этой патологии у ребенка имеется небольшое отверстие между правым и левым предсердиями. В результате идет постоянный заброс крови слева направо, что закономерно приводит к переполнению легочного круга кровообращения. Все симптомы, развивающиеся при этой патологии, связаны с нарушением нормального функционирования сердца в измененных условиях.

В норме отверстие между предсердиями существует у плода до самого рождения. Оно называется овальным окном и, как правило, закрывается с первым вдохом новорожденного. В некоторых случаях отверстие остается открытым на всю жизнь, но этот дефект столь мал, что человек даже не знает об этом. Нарушений гемодинамики при таком варианте не отмечается. Открытое овальное окно, не причиняющее ребенку никакого дискомфорта, может стать случайной находкой во время ультразвукового исследования сердца.
В противоположность этому истинный дефект межпредсердной перегородки представляет собой более серьезную проблему. Такие отверстия имеют большие размеры и могут располагаться как в центральной части предсердий, так и по краям. Вид ВПС (ДМПП у детей, как мы уже говорили, встречается наиболее часто) будет определять метод лечения, выбранный специалистом на основании данных УЗИ и других методов обследования.
Симптомы ДМПП
Выделяют первичный и вторичный дефекты межпредсердной перегородки. Различаются они между собой особенностями расположения отверстия в стенке сердца. При первичном ДМПП дефект обнаруживается в нижней части перегородки. Диагноз \»ВПС, вторичный ДМПП\» у детей выставляется в том случае, когда отверстие расположено ближе к центральной части. Такой порок гораздо легче поддается коррекции, ведь в нижнем отделе перегородки остается немного сердечной ткани, позволяющей закрыть дефект полностью.
В большинстве случаев дети раннего возраста с ДМПП ничем не отличаются от своих сверстников. Они растут и развиваются в соответствии с возрастом. Отмечается склонность к частым простудным заболеваниям без особого повода. Из-за постоянного заброса крови слева направо и переполнения малого круга кровообращения малыши подвержены бронхолегочным заболеваниям, в том числе тяжелым пневмониям.

В течение многих лет жизни у детей с ДМПП может отмечаться лишь небольшой цианоз в области носогубного треугольника. Со временем развивается бледность кожи, одышка при незначительных физических нагрузках, влажный кашель. При отсутствии лечения ребенок начинает отставать в физическом развитии, перестает справляться с обычной школьной программой.
Сердце маленьких пациентов довольно долго выдерживает повышенную нагрузку. Жалобы на тахикардию и перебои сердечного ритма обычно появляются в возрасте 12-15 лет. Если ребенок не находился под наблюдением врачей и ему ни разу не проводилось ЭхоКГ, диагноз \»ВПС, ДМПП\» у ребенка может быть выставлен только в подростковом возрасте.
Диагностика и лечение ДМПП
При осмотре кардиолог отмечает усиление сердечных шумов в значимых точках аускультации. Это связано с тем, что при прохождении крови через суженные клапаны развиваются завихрения, которые доктор слышит через стетоскоп. Кровоток через дефект в перегородке каких-либо шумов не вызывает.
Во время прослушивания легких можно обнаружить влажные хрипы, связанные с застоем крови в малом круге кровообращения. При перкуссии (простукивании грудной клетки) выявляется увеличение границ сердца в связи с его гипертрофией.
При обследовании на электрокардиограмме отчетливо видны признаки перегрузки правых отделов сердца. На ЭхоКГ обнаруживается дефект в области межпредсердной перегородки. Рентгеновский снимок легких позволяет увидеть симптомы застоя крови в легочных венах.
В отличие от дефекта межжелудочковой перегородки ДМПП никогда не закрывается самостоятельно. Единственным методом лечения такого порока является хирургический. Операция проводится в возрасте 3-6 лет, пока не развилась декомпенсация сердечной деятельности. Хирургическое вмешательство плановое. Операцию выполняют на открытом сердце в условиях искусственного кровообращения. Доктор делает ушивание дефекта или же, если отверстие слишком большое, закрывает его заплатой, выкроенной из перикарда (сердечной сорочки). Стоит отметить, что операция при ДМПП была одним из первых хирургических вмешательств на сердце более 50 лет назад.
В некоторых случаях вместо традиционного ушивания используется эндоваскулярный метод. В этом случае в бедренной вене делается прокол, и через него в полость сердца вводится окклюдер (специальное устройство, с помощью которого закрывается дефект). Этот вариант считается менее травматичным и более безопасным, поскольку выполняется без вскрытия грудной клетки. После такой операции дети гораздо быстрее восстанавливаются. К сожалению, не во всех случаях можно применить эндоваскулярный метод. Иногда расположение отверстия, возраст ребенка, а также другие сопутствующие факторы не позволяют провести подобное вмешательство.
Дефект межжелудочковой перегородки
Поговорим еще об одном виде ВПС. ДМЖП у детей – второй из самых часто встречающихся пороков сердца в возрасте старше трех лет. В этом случае обнаруживается отверстие в перегородке, разделяющей правый и левый желудочки. Происходит постоянный заброс крови слева направо, и, как и в случае с ДМПП, развивается перегрузка малого круга кровообращения.
Состояние маленьких пациентов может сильно отличаться в зависимости от размеров дефекта. При небольшом отверстии ребенок может не предъявлять никаких жалоб, и шум при аускультации – единственный момент, который будет беспокоить родителей. В 70 % случаев незначительные дефекты межжелудочковой перегородки закрываются сами собой в возрасте до 5 лет.

Совсем другая картина вырисовывается при более тяжелом варианте ВПС. ДМЖП у детей иногда достигает больших размеров. В этом случае велика вероятность развития легочной гипертензии – грозного осложнения данного порока. Поначалу все системы организма приспосабливаются к новым условиям, перегоняя кровь из одного желудочка в другой и создавая повышенное давление в сосудах малого круга. Рано или поздно развивается декомпенсация, при которой сердце больше не может справляться со своей функцией. Сброса венозной крови не происходит, она накапливается в желудочке и попадает в большой круг кровообращения. Высокое давление в легких не позволяет провести операцию на сердце, и такие пациенты часто умирают от осложнений. Вот почему так важно вовремя выявить этот порок и направить ребенка на хирургическое лечение.
В том случае, когда ДМЖП не закрылся самостоятельно до 3-5 лет или же имеет слишком большие размеры, проводится операция по восстановлению целостности межжелудочковой перегородки. Как и в случае с ДМПП, отверстие ушивается или же закрывается заплатой, выкроенной из перикарда. Можно закрыть дефект и эндоваскулярным путем, если условия позволяют это сделать.
Лечение врожденных пороков сердца
Хирургический метод является единственным для устранения подобной патологии в любом возрасте. В зависимости от тяжести лечение ВПС у детей может быть выполнено как в период новорожденности, так и в более старшем возрасте. Известны случаи проведения операции на сердце у плода в утробе матери. При этом женщины смогли не только благополучно доносить беременность до положенного срока, но и родить относительно здорового ребенка, которому не требуется реанимация в первые же часы жизни.

Виды и сроки лечения в каждом случае определяются индивидуально. Кардиохирург, основываясь на данных осмотра и инструментальных методов обследования, выбирает способ операции и назначает сроки. Все это время ребенок находится под наблюдением специалистов, контролирующих его состояние. В ходе подготовки к операции малыш получает необходимую медикаментозную терапию, позволяющую максимально устранить неприятные симптомы.
Инвалидность при ВПС у ребенка при условии своевременного лечения развивается довольно редко. В большинстве случаев хирургическая операция позволяет не только избежать летального исхода, но и создать нормальные условия жизни без существенных ограничений.
Профилактика врожденных пороков сердца
К сожалению, уровень развития медицины не представляет возможности вмешаться во внутриутробное развитие плода и как-то повлиять на закладку сердца. Профилактика ВПС у детей предполагает тщательное обследование родителей перед планируемой беременностью. Будущей маме перед зачатием ребенка также следует отказаться от вредных привычек, сменить работу на вредном производстве на другую деятельность. Подобные меры позволят снизить риски рождения ребенка с патологией развития сердечно-сосудистой системы.
Плановая вакцинация против краснухи, которая проводится всем девочкам, позволяет избежать появления ВПС вследствие этой опасной инфекции. Кроме того, будущим мамам обязательно следует пройти ультразвуковой скрининг в положенные сроки гестации. Этот метод позволяет вовремя выявить пороки развития у малыша и принять необходимые меры. Рождение такого ребенка будет проходить под присмотром опытным кардиологов и хирургов. При необходимости сразу из родильного зала новорожденного заберут в специализированное отделение, чтобы тут же прооперировать и дать ему возможность жить дальше.
Прогноз при развитии врожденных пороков сердца зависит от многих факторов. Чем раньше будет выявлено заболевание, тем больше шансов не допустить состояния декомпенсации. Своевременно проведенное хирургическое лечение не только спасает жизни маленьких пациентов, но и позволяет им жить без каких-либо существенных ограничений по состоянию здоровья.
http://fb.ru/article/196079/vps-u-rebenka-prichinyi-simptomyi-lechenie
Характеристики и разновидности ВПС у детей, что это, тактики коррекции
Термин ВПС – характеризует обширную группу врожденных пороков сердца, которые связаны с развитием дефектов в строении органа, сосудов и клапанного аппарата еще на этапе внутриутробного развития.
По данным статистики частота возникновения нарушения возникает в 0,8 –1,2%. Эти патологии составляют в среднем 20% всех врожденных отклонений. Известно большое количество разного рода нарушений группы ВПС. Прежде всего, нужно четко понимать ВПС у детей – что это, и какую опасность несет.
Врожденный порок сердца — что это

Большинство новорожденных с врожденным пороком сердца не доживают даже до одного месяца
ВПС – аномалии строения сердечно-сосудистой системы, развивающиеся в основном при внутриутробном формировании или на момент рождения ребенка.
ВПС – это диагноз, его главная опасность в том, что в 90% малыши не доживают даже до 1 месяца. В 5% ребенок погибает в результате обострения болезни, не достигая возраста 15 лет.
Врожденные пороки сердца классифицируются на большое количество разновидностей, они провоцируют проблемы функционирования сердца, нарушение гемодинамики всей системы.
При проявлении ВПС ухудшается кровоток малого и большого кругов, ухудшается процесс попадания крови в миокард.
Симптоматика
Симптомы врожденных нарушений деятельности мышцы сердца врач может диагностировать уже на 16 – 18 неделе беременности при реализации УЗИ. Но чаще ВПС обнаруживается уже после рождения. Иногда сложно выявить отклонения сразу, и родители должны внимательно проследить за следующими признаками у малыша:
- Побледнение или посинение участков кожи в зоне носогубного треугольника, рук и ног, ушей
- Холодность ног и рук
- «Сердечный горб», который заметен при проведении пальпации
- Плохой набор массы тела
- Постоянная вялость ребенка
- Одышка
- Шумы сердца
- Развитие признаков сердечной недостаточности
При выявлении одного или нескольких опасных симптомов врач в первую очередь направляет малыша на проведение эхографии сердца, ему делают электрокардиограмму и реализуют другие обязательные методы диагностики.
Врач может заподозрить развитие порока на основании жалоб родителей и данных, полученных после организации специальной диагностики. К главным симптомам относятся:
- Посинение или бледнота, мраморность кожи, слизистых поверхностей
- Учащение дыхания с одновременной ретракцией ребер
- Разный уровень давления при измерении на руках и ногах
- Увеличение объема печени, сердца
- Шумы в сердце, патологическое нарушение тонов сердцебиения при прослушивании фонендоскопом
О причинах появления ВПС у детей смотрите в этом видео:

При некоторых видах ВПС взрослый человек рискует умереть в любой момент
Врожденные пороки сердца обычно выявляются у новорожденных деток. Но после возраста 15 лет тоже не следует расслабляться, ведь риски летального исхода не стали меньше.
Взрослый человек с диагнозом ВПС рискует погибнуть в любое время – это зависит от характера протекания и разновидности заболевания.
Некоторые типы ВПС наиболее известны, так как встречаются в практике врачей чаще. В медицине существует около 100 видов. Их классифицируют на два типа:
Эта классификация основывается на интенсивности окраски кожи при прогрессировании патологии.
«Белые» ВПС разделяются еще на 4 типа:
- Обогащенный малый круг кровообращения. Его причиной становится артериальный проток, нарушение в строении межпредсердной перегородки, неправильное строение межжелудочковой перегородки.
- Объединенный малый круг кровообращения. Для него характерны симптомы изолированного стеноза.
- Объединенный большой круг.
- Без изменений в гемодинамике: дистопия или диспозиция.
«Синие» ВПС делятся на 2 вида:
- С обогащением малого круга кровообращения, когда происходит транспозиция магистральных сосудов.
- Преимущественно объединенный круг – сюда относятся аномалии Эбштейна.
Диагностика
Обнаружить врожденный порок сердца можно еще на этапе внутриутробного развития малыша
Случается, что врачи выявляют ВПС в период внутриутробного развития посредством реализации плановых ультразвуковых исследований. Если диагностики проблемы не было, то впервые распознает ее уже педиатр.
При подозрении на диагноз ВПС для ребенка проводится дополнительное обследование из комплекса следующих методик:
- Анализы крови
- Электрокардиография – она позволит подтвердить увеличение размера конкретного сердечного отдела, обнаружить нарушения в ритме
- Измерение ЭКГ на протяжении суток – это позволит установить скрытые патологии сердцебиения
- УЗИ сердца/эхокардиография – выявляет патологии строения сердца, сердечных клапанов, сосудов, также оцениваются сократительные возможности миокарда
- Фонокардиография – помогает изучить детали, расположение, длительность шумов и конкретизировать поврежденный клапан
- Рентгенография органов грудного отдела – помогает установить размер, местоположение сердца, здоровье близлежащих органов, выявить застои в малом круге кровообращения – это вспомогательный способ диагностики, который существенно дополняет информацию, полученную после другого диагностического метода
- Ангиография
- Зондирование сердца
Зондирование и ангиография реализуются для пациентов с тяжелыми формами ВПС и сильным увеличением давления в легочной артерии. Задача данных способов – точное диагностирование характера анатомических нарушений сердца и гемодинамики.
Стадии ВПС
По сложности протекания врожденные пороки разделяются на следующие виды:
Характеристика самых частых форм ВПС
Ниже приведены характеристики самых частых форм ВПС.
Дефект межпредсердной перегородки (ДМПП) – формирование отверстия, которое находится между левым и правым предсердием. Такой тип недуга развивается не так часто, но возникновение вызывает тревогу родителей. Но при небольшом диаметре отверстия оно часто зарастает самопроизвольно через некоторое время.
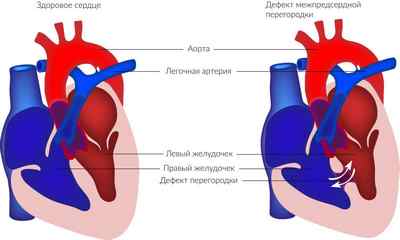
Один из видов ВПС — дефект межпредсердной перегородки
При большом диаметре исправить патологию можно хирургической операцией. Если не провести ее, то разовьется и будет активно прогрессировать сердечная недостаточность.
Двустворчатый аортальный клапан – разновидность ВПС, диагноз обычно ставится детям старшего возраста. При нарушении аортального клапана образуется только две створки вместо положенных трех. Нормальный клапан с тремя створками контролирует поступление крови к сердцу.
Двустворчатый клапан образуется еще в период внутриутробного развития, приблизительно на 8 неделе вынашивания ребенка, когда образуется сердечная мышца. Именно тогда женщине нельзя физически и морально перегружать себя, чтобы не спровоцировать данную форму патологии ВПС. Двустворчатый клапан тоже поддается лечению. Операция организуется только при явных признаках нарушений или при сильных нагрузках на миокард.
Дефект межжелудочковой перегородки – разновидность ВПС, которая почти всегда диагностируется у новорожденных. Происходит нарушение строения межжелудочковой перегородки, а это провоцирует перемешивание обогащенной и необогащенной крови. В сердце образуется отверстие, являющееся дефектом. Оно располагается на стыке правого и левого желудочка, через него производится смешение обогащенной крови левого желудочка с необогащенной правого.
Когда диаметр отверстия незначительный, симптоматика не развивается. При большом диаметре отверстия происходит сильное смешивание крови, поэтому синеют губы, кожа на кончиках пальцев.
Отклонение хорошо поддается коррекции, поэтому чаще отмечается положительный прогноз. При малом диаметре отверстие часто зарастает самостоятельно. При отсутствии признаков патологии никакого вмешательства не требуется.
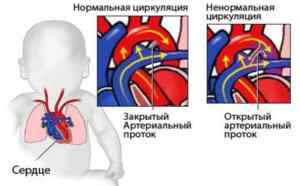
В зависимости от величины протока заболевание открытый артериальный проток может протекать как бессимптомно, так и в очень тяжелой форме
Открытый артериальный проток – патология, которая развивается по причине неправильного формирования сердца, его магистральных сосудов на этапе внутриутробного и постнатального развития. Артериальный проток (или Боталлов проток) – это структурное образование у плода, благодаря которому кровь после выброса из левого желудочка проникает в легочный ствол и возвращается обратно.
В нормальном состоянии проток сразу после родов становится соединительным тяжом. Заполнение легких кислородом способствует закрытию протока и смене направления кровообращения. При пороках этот проток не перекрывается тяжом и продолжает работать, нарушая кровоток в легких и препятствуя правильному функционированию сердца малыша.
Этот ВПС выявляется у новорожденных или грудных детей, изредка у детей школьного возраста или у взрослых. Болезнь протекает бессимптомно или очень тяжело – все зависит от диаметра протока.
При внушительных размерах симптоматика проявляется рано и сильно:
- Бледный кожный покров
- Посинение кожи во время сильного плача или при сосании у грудничков
- Сильное похудение
- Отечность
- Кашель и осиплость
- Плохое психофизическое развитие
- Слабость
- Удушье по ночам
- Нарушения сна
- Аритмия, нарушения ритма пульса
Дети с таким диагнозом часто поражаются бронхолегочными патологиями. Таких новорожденных становится сложно кормить, они худеют или очень плохо набирают вес. При несвоевременной диагностике по мере взросления у ребенка течение болезни ухудшается, симптоматика становится сильнее.
Гипоплазия левых отделов сердца – ВПС, для которого характерно неполноценное развитие левого желудочка и его плохое функционирование. Неполноценный желудочек образуется у плода до рождения на задней стенке сердца, в верхней части. При этом правый желудочек образует верхушку сердца. Так, левый желудочек не может работать правильно, не обеспечивает нормальный кровоток по малому и большому кругу. Правый желудочек забирает на себя двойную работу.
Данная патология может диагностироваться еще у плода. Это позволяет заметно снизить риски осложнений после появления малыша, обеспечивая ему должный уход и оказание первой помощи после родов.
Выявить недоразвитие желудочка у плода можно посредством ЭхоКГ беременной. К признакам ВПС у новорожденных относится:
- Бледность кожных покровов
- Слабое сердцебиение и нарушение сердечного ритма
- Гипотермия
Перечисленные симптомы свидетельствуют о кардиогенном шоке. Он может развиться уже в первые сутки жизни ребенка. В этот период для нормальной жизнедеятельности малышу обеспечивается постоянный доступ кислорода, производится диффузия простагландинов.
Все врожденные пороки обычно проявляются уже в первые месяцы жизни из-за атипичного строения сердечных образований. Стойкие нарушения провоцируют дисфункцию сердца и гипоксию.
Лечение ВПС: способы
Вылечить ВПС можно либо путем внутрисосудистого вмешательства, либо с помощью открытой хирургической операции
Основной способ терапии пороков сердца – операция. Она соответствует форме аномалии. Чаще всего вмешательство хирурга нужно сразу после появления ребенка. Для этого роды проводятся в центрах кардиохирургии. Если симптоматики недостаточности кровотока нет, цианоз проявляется слабо, то хирургическое вмешательство могут отложить.
С момента диагностирования патологии и до операции, а также после дети ставятся на учет к нейрохирургу и кардиологу. Для них требуется соблюдение назначенного лекарственного лечения. Также родители посещают все приемы врача для отслеживания динамики прогрессирования болезни.
Консервативная терапия в ВПС предполагает купирование симптомов недостаточности сердца – острой или хронической, предупреждение приступов одышки и посинения, аритмий и плохого кровотока в сосудах миокарда.
Успех лечения в первую очередь соотносится со своевременной диагностикой проблемы. Будущая мать находится под постоянным контролем врачей, когда порок выявлен до родов. Ей назначается прием препаратов для поддержания работы сердца будущего ребенка.
ВПС лечится двумя способами:
Операции, сопровождаемые вскрытием грудной клетки, реализуются при сложных комбинированных пороках, когда нужен большой объем вмешательства и коррекции.
Все пациенты по характеру лечения для них классифицируются на 4 группы:

После операции на сердце ребенку рекомендованы частые прогулки на свежем воздухе в течение всей жизни
После завершения оперативного вмешательства реабилитация малыша предполагает соблюдение особых правил в течение всей последующей жизни:
- Ведение здорового образа жизни
- Правильное питание
- Организация режима дня
- Родители должны следить за правильной работой иммунитета малыша, стараться предотвратить заражение инфекциями
- Частые прогулки на свежем воздухе
- Умеренная физическая активность
Миниинвазивные вмешательства
Иногда специальный окклюдер, позволяющий закрыть аномалии перегородки, допустимо устанавливать посредством прокола сосуда. Это и есть миниинвазивное вмешательство. Оно зачастую становится предварительной стадией к реализации открытого типа хирургического вмешательства.
Также этот способ отлично подойдет для исправления нарушений строения межжелудочковой или межпредсердной перегородки. Окклюдер полностью закрывает отверстие и устраняет патогенное взаимодействие между двумя полостями.
Эффективность миниинвазивного вмешательства доходит в среднем до 85%.
Выжидательная тактика
Такой подход приемлем только при небольших аномалиях строения сердца. Но также обязательным считается отсутствие каких-либо клинических признаков. Врач контролирует состояние таких пациентов, проводя УЗИ ежемесячно.
Меры профилактики врожденных пороков сердца
Меры профилактики врожденных пороков сердца должны предприниматься еще на этапе планирования беременности. Сначала будущие родители уточняют наследственность. Если кто-либо из родственников имеет подобный диагноз, то есть высокий риск рождения ребенка с ВПС.
Беременная должна обязательно пояснить об этом врачу, чтобы он наблюдал ее соответствующим образом. Такой подход даст возможность еще на начальных сроках отслеживать состояние плода.
Всё, что должны знать родители о врождённом пороке сердца у ребёнка

Ведение здорового образа жизни во время беременности снижает риск возникновения ВПС у ребенка
Термин «врожденный порок сердца» сам по себе вызывает беспокойство родителей. Сначала им следует выяснить у доктора суть патологии и ее тяжесть. Вот некоторые рекомендации будущим и настоящим родителям:
- Здоровье ребенка — бесценно. И о нем надо заботиться еще на этапе планирования беременности. Ведение правильного образа жизни женщиной значительно уменьшает риск на проявление отклонений у малыша. Но полностью убрать риски заболеваний не получится.
- Диагностировать нарушения можно уже на стадии построения сердечно-сосудистой системы у плода. УЗИ выявляет заболевания сердца в начале второго триместра. Но даже если по УЗИ нарушений нет, не стоит расслабляться. Важно постоянно контролировать состояние плода, а потом новорожденного ребенка.
- При постановке диагноза ВПС не следует сразу паниковать – потребуется пройти необходимые обследования и выполнять назначения врача, так как ВПС – непредсказуемая болезнь.
- После проведения операции нужно постоянно быть рядом с ребенком, хвалить его за стойкость и терпение, говорить, что скоро все пройдет, и он попадет домой.
В современной медицине диагноз врожденный порок сердца не считается катастрофическим. Медицинская наука постоянно развивается, и появляются новые очень эффективные способы коррекции, помогающие полностью вылечить болезнь. Внимание и чуткость родителей помогут детям быстрее выздороветь и вернуться к полноценной жизни.