Постинфарктная стенокардия: сроки, симптомы и современное лечение
Что такое постинфарктная стенокардия?
Инфаркт миокарда — опаснейшее состояние, уносящее тысячи жизни ежедневно. Не менее серьёзными считаются и его осложнения. Одним из них является постинфарктная стенокардия. Именно она повышает вероятность повторной сердечной-сосудистой катастрофы, которая может стать фатальной.
Почему возникает постинфарктная стенокардия?
За годы врачебной практики я довольно часто встречал пациентов, страдающих от данной болезни, и теперь хочу поделиться с вами своими наблюдениями. Стенокардия после инфаркта диагностируется в четверти всех клинических случаев. Она представляет собой возобновление приступов загрудинных болей на ранних (до 2 недель) или поздних сроках (свыше 14 дней). Согласно классификации, принятой международными кардиологическими сообществами, патология относится к нестабильным формам ИБС, куда также входят следующие разновидности «грудной жабы»:
Исходя из своего практического опыта, я могу сделать вывод, что наиболее часто данную ситуацию можно встретить после острого некроза передней стенки сердечной мышцы без подъема на электрокардиограмме сегмента ST.
Постинфарктная стенокардия увеличивает шанс смертельного сердечного приступа в течение первого года до 50 %.
Возникновение патологии связывают с обширным поражением коронарных артерий атеросклерозом, расслоением или разрывом бляшки, стенозом сосудистых стенок и следующими функциональными нарушениями:
- коронароспазмом — резком неконтролируемом сокращении мышечной оболочки сосудов сердца;
- некорректной работой гемокоагуляции и фибринолиза — специфических процессов, ответственных за свертывание крови;
- повреждением внутренней стенки коронарных артерий — эндотелиальной дисфункцией.
Общие причины
К ним можно отнести следующие важные интеркуррентные заболевания и патологические состояния:
- гиперлипидемия — увеличение количества «вредных жиров»;
- сахарный диабет — заболевание, связанное с патологией углеводного обмена;
- экзогенно-конституциональное ожирение — значительное повышение общей массы тела;
- склонность организма к образованию тромбов (определить свой индекс массы тела можно здесь);
- артериальная гипертензия — повышение цифр давления свыше 130/80 мм рт. ст. (согласно данным Американской ассоциации кардиологов);
- хронические стрессы — выброс специфических гормонов (кортизол, норадреналин, адреналин) негативно влияет на сосудистую стенку.
Специфические факторы
В данную группу входят:
- остаточное сужение коронарных артерий после незавершенного рассасывания тромба спонтанным или медикаментозными способами;
- значительное постинфарктное расширение полости левого желудочка (ЛЖ);
- рост диастолического давления;
- нарушение систолической (сократительной) функции ЛЖ;
- поражение, затрагивающее сразу несколько важных сосудов сердца.
Советы специалиста
Основные проявления
Встречаются 2 варианта клинических проявлений постинфарктной стенокардии. Типичная картина представляет собой возникновение болей за грудиной пекущего, жгучего характера в покое или после незначительных усилий. Период формирования — до 4 недель спустя острой сердечно-сосудистой катастрофы. Они способны отдавать в левую половину тела — лопатку, предплечье, плечо, угол нижней челюсти.
Хочу отметить особый момент — болевой синдром при стенокардии после инфаркта плохо нивелируется при помощи нитратов и сиднониминов, поэтому зачастую применяются наркотические анальгетики.
Атипичная симптоматика складывается из отсутствия выраженных ангинозных болей. Пациентов беспокоит лишь чувство дискомфорта в загрудинной области, но чаще присоединяются сердечные аритмии — фибрилляция предсердий, экстрасистолия и другие. Прогноз при данном течении постинфарктной стенокардии менее благоприятный. Такая клиника встречается чаще у представителей мужского пола. Кроме этого возможны:
- учащение частоты сердечных сокращений;
- тошнота, реже рвота;
- нестабильность артериального давления;
- ощущение тревоги;
- одышка.
Диагностика
При ведении своих пациентов я всегда придерживаюсь следующего диагностического алгоритма. Сначала я провожу расспрос больного, затем выполняю аускультацию его сердца и легких. В результате можно выявить перенесенный ранее инфаркт миокарда, после которого появился характерный болевой синдром в области грудной клетки. Для уточнения диагноза «постинфарктная стенокардия» нужны дополнительные методы исследования. О них и пойдет дальше речь.
Лабораторная диагностика
Используется с целью исключения рецидива острого инфаркта сердечной мышцы. Для этого в крови определяют уровень специфических маркеров, говорящих о поражении сердца — миокардиальной фракции креатинфосфокиназы и тропонинов I и T. Их количество при остром некрозе миокарда будет значительно выше. Тропониновый тест становится положительным уже спустя 4 — 8 часов.
Инструментальные методы
Они являются приоритетными для выявления постинфарктной стенокардии. Применяются:
Современные способы лечения
Лечение постинфарктной стенокардии включает в себя консервативную терапию и хирургическое вмешательство. Наиболее эффективными лекарственными препаратами являются бета-блокаторы («Небиволол», «Бисопролол», «Метопролола сукцинат»). При наличии противопоказаний (АВ-блокада, брадикардия, синдром слабости синусового узла и некоторые другие) используются антагонисты кальция («Амлодипин») и пролонгированные нитраты («Изосорбида динитрат»). Для улучшения реологических свойств крови я также назначаю антиагрегантные («Аспирин») и антикоагулятные средства («Гепарин»).
Однако при всем уважении к медикаментозной составляющей, я считаю, что наилучшим способом лечения постинфарктной стенокардии является кардиохирургическое вмешательство. Стентирование пораженных венечных сосудов и аортокоронарное шунтирование в большинстве случаев полностью избавляет пациентов от проявлений данного заболевания. Оно проводиться спустя 3 недели после перенесенного острого некроза сердечной мышцы.
Клинический случай
Женщина, 65 лет, находясь на лечении в кардиологическом отделении по поводу острого инфаркта миокарда, на 7-е сутки пожаловалась на боль пекущего характера в загрудинной области при попытке встать с кровати, чувство тошноты, учащение сердцебиения.
Незамедлительно были проведены ЭКГ и тропониновый тест. Последний оказался отрицательным, но на кардиограмме отмечалась депрессия сегмента ST в I, AvL, V5-V6 отведениях. Данные изменения были интерпретированы как ишемия боковых отделов сердечной мышцы. Проведенный нагрузочный тест (тредмил) подтвердил предполагаемый диагноз «ранняя постинфарктная стенокардия».
Болевой синдром был успешно купирован внутривенным капельным введением «Нитроглицерина». Дальнейшее лечение включало в себя назначение статинов, антиагрегантов и бета-блокаторов. Пациентка была выписана на 21-е сутки со значительным улучшением.
Ранняя форма заболевания у данной пациентки говорит о том, что в боковых отделах сохранились живые клетки миокарда. Их гибель будет способствовать выраженному нарушению сократительной способности сердечной мышцы, а риск повторного инфаркта значительно возрастет. В целом я могу сделать вывод, что постинфарктная стенокардия обладает неблагоприятным прогностическим статусом. В 50 % случаев возникает необходимость проведение хирургического лечения.
Для подготовки материала использовались следующие источники информации.
http://cardiograf.com/ibs/zhaba/postinfarktnaya-stenokardiya.html
Ранняя постинфарктная стенокардия
Определение
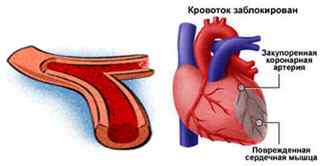

Ранняя постинфарктная стенокардия — приступ острого кислородного голодания сердечной мышцы, который проявляется болью в области сердца и возникает в промежутке от 1-3 дней до 4х недель включительно после перенесенного инфаркта миокарда. Это состояние сигнализирует о том, что отмерли не все клетки в пораженной области и высок риск возникновения повторного инфаркта.
Причины ранней постинфарктной стенокардии те же, что и предыдущих приступов, которые случались у пациента до инфаркта. Приступ может возникнуть как в результате физической нагрузки или стресса (стенокардия напряжения), так и без явных провоцирующих факторов. Основные причины стенокардии — это атеросклероз коронарных артерий, артериальная гипертония, излишнее содержание холестерина в крови, ожирение. Они могут быть усугублены стрессом, постинфарктным ослаблением сердца, повышенным тромбообразованием. Уточнить точные причины позволит систематизация клинических данных, диагностика стенокардии и комплексное обследование.;
Симптоматика
- Ранняя острая постинфарктная стенокардия диагностируется на фоне недавно перенесенного пациентом инфаркта.
- Она характеризуется такими симптомами, как ангиозные боли за грудиной, отдающие в шею, нижнюю челюсть, левую руку.
- В отличие от стандартных симптомов стенокардии, характерной особенностью кислородной недостаточности, возникающей после перенесенного инфаркта, является низкий порог провоцирующей ее нагрузки.
- Условия возникновения приступа могут быть различными: эпизоды стенокардии напряжения сменяют эпизоды стенокардии покоя.
- На фоне приступов зачастую наблюдается повышение артериального давления.
Осложнения
Ранняя постинфарктая стенокардия относится к наиболее тяжелой и опасной форме — нестабильной стенокардии. Каждый перенесенный инфаркт миокарда влечет за собой тяжелые для здоровья последствия. Наличие данного синдрома для пациента сигнализирует о большом риске повторного инфаркта, который может привести к остановке сердца и смерти. При появлении первых симптомов сердечного приступа в данном случае необходимо немедленно звонить 03!
Диагностика
При подозрении на раннюю постинфарктную стенокардию пациенту должно быть проведено кардиологическое обследование, включающее в себя лабораторные и инструментальные методы. В частности, больному могут быть назначены:
- Электрокардиография;
- Холтеровское мониторирование;
- Ультразвуковое исследование сердца;
- Коронарография;
- Нагрузочные тесты (в зависимости от состояния пациента).
На основании полученных данных подбирается та или иная схема лечения пациента. В зависимости от степени риска возникновения осложнений, может быть назначено консервативное или хирургическое лечение, или же комбинация различных методов.
Чем опасно возникновение ранней постинфарктной стенокардии и поддается ли она лечению?
Ранней постинфарктной стенокардией называют клинический синдром, развивающийся после острого инфаркта миокарда. Пациенту в таком случае требуется комплексное лечение, особая диета и постельный режим. Патология может привести к ряду осложнений, потому важно проводить ее профилактику.
Общая характеристика
Постинфарктную стенокардию называют также возвратной, так как приступы после перенесенного инфаркта возобновляются либо прогрессируют. Ранней патология считается потому, что может развиться в течение 14 дней после инфаркта.
Постинфарктная стенокардия является нестабильной и считается наиболее тяжелым проявлением такой разновидности патологии. По статистике такое осложнение возникает у каждого четвертого пациента, перенесшего инфаркт миокарда.
Патология может быть острой и хронической. Первый вариант отличает внезапное появление и быстрое развитие в течение 48 часов после инфаркта. Хроническая форма означает длительное продолжение стенокардии.
Патологию могут вызвать общие факторы, характерные и для остальных разновидностей этого сердечного заболевания. К возможным причинам относят следующие патологии:
- коронарный атеросклероз;
- ожирение;
- артериальную гипертензию;
- сахарный диабет;
- гиперлипидемию;
- хронический стресс.
Существуют также специфические причины возникновения патологии. К их числу относят следующие факторы:
- остаточный стеноз венечных артерий после тромболитической терапии (спонтанный, медикаментозный);
- постинфарктную дилатацию полости левого желудочка;
- поражение сердечных сосудов множественного характера;
- повышенное диастолическое давление.
У пожилых людей после 50 лет риск возникновения постинфарктной стенокардии выше.

Основной признак – возобновившиеся приступы ангиозных болей. Локализуются они за грудиной и иррадиируют в другие органы: шею, левую руку, нижнюю челюсть, под лопатку.
У человека может чередоваться стенокардия покоя и напряжения. При приступах второй разновидности патологии артериальное давление может измениться в любую сторону.
Возможно атипичное течение патологии, когда болевой синдром выражен слабо либо отсутствует совсем. Ишемия в таких случаях обычно сопровождается аритмией и сердечной недостаточностью.
Диагностика
Подтверждают раннюю постинфарктную стенокардию различными лабораторными и инструментальными методами диагностики. Эффективны следующие исследования и тесты:
- Клинические анализы крови и мочи. Такие исследования требуются для общей оценки состояния пациента и выявления сопутствующих заболеваний, которые могут усугубить течение основной патологии или повлиять на особенности ее лечения.
- Электрокардиограмма. При болевом приступе можно выявить инверсию зубца T. Возможна также регистрация депрессии ST-сегмента (более 1 мм). Если у пациента стенокардия проявляется только в состоянии покоя, то в 25% случаев такая диагностика неэффективна. Выявить патологию можно при суточном мониторировании.
- Эхокардиография. Это исследование позволяет оценить сократительную функцию миокарда левого желудочка.
- Ультразвуковая диагностика сердца. Сканирование необходимо для оценки изменений в работе сердечной мышцы.
- Коронография. Такое исследование позволяет выявить стеноз коронарной артерии (передняя нисходящая), пораженный ствол левой венечной артерии (в каждом 10 случае).
- Холтеровское (суточное) мониторирование.
- Нагрузочные тесты. Они особенно эффективны, когда стенокардия проявляется только в состоянии покоя. Такие тесты подходят не всем пациентам, так как могут вызвать инфаркт. Возможность исследования определяет врач, ориентируясь на состояние пациента.
В диагностике важную роль играет сбор анамнеза. Необходимо выяснить характер болей в груди, их локализацию, длительность, особенности проявления (при нагрузке, в покое).

В обязательном порядке требуется медикаментозная терапия. Во многих случаях необходимо прибегать и к оперативному вмешательству.
Медикаментозная терапия
Цель лечения заключается в купировании ангиозных приступов и предупреждении их дальнейшего появления. Необходима также профилактика рецидива инфаркта миокарда и его возможных осложнений.
Медикаментозная терапия должна быть комплексной. Обычно прибегают к следующим препаратам:
- ?-адреноблокаторы. Чаще назначают Пропранолол или Метопролол. Такая терапия важна для устранения ишемии и сокращения сосудистых повреждений.
- Нитраты (Нитросорбид).
- Антагонисты кальция (Нифедипин).
- Нитроглицерин. Он может быть назначен внутривенно капельно при выраженном болевом синдроме.
- Антитромботические препараты. Обычно это Тиклопидин, Плавикс (Клопидогрел) или Аспирин.
- Антикоагулянты прямого действия (Гепарин).
Хирургическое лечение
В случае ранней постинфарктной стенокардии риск рецидива инфаркта значительно возрастает. Если приступы повторяются, то прибегают к оперативному вмешательству. Пациенту может быть выполнена одна из следующих операций:
- аортокоронарное шунтирование;
- чрескожная транслюминальная коронарная ангиопластика;
- стентирование.
Хирургическое лечение необходимо для восстановления кровотока в артериях. В результате клиническое состояние пациента улучшается, процент выживаемости увеличивается в сравнении с консервативными методами.
Образ жизни
Лечение включает не только медикаментозную часть и операцию, но и соблюдение некоторых условий. Пациенту важно следовать следующим правилам:
- соблюдать постельный режим;
- придерживаться низкокалорийной диеты, питаться надо небольшими объемами;
- обеспечить отсутствие эмоциональных и физических нагрузок;
- использовать слабительные средства;
- полностью отказаться от вредных привычек.
Все эти рекомендации нужно соблюдать строго. В противном случае течение патологии может усугубиться.
Прогноз, осложнения
При развитии ранней постинфарктной стенокардии прогноз значительно ухудшается, повышается риск повторного инфаркта. В таком случае исход может быть летальным. В первый год вероятность летального исхода возрастает до 50% (без такого осложнения – 2%).

Медикаментозная терапия нередко не приносит нужного эффекта, потому больше половины пациентов нуждаются в реваскуляризации миокарда. Хирургическое лечение более действенно. После него у 8-9 из 10 пациентов улучшается клиническое состояние, у 6 из 10 пациентов постинфарктная стенокардия исчезает.
Также возможно возникновение и других осложнений:
- аритмии в тяжелой форме;
- тромбозу;
- хронической сердечной недостаточности;
- острой коронарной смерти.
Профилактика
Риск возникновения постинфарктной стенокардии снижается при соблюдении определенных профилактических мер. Они включают:
- здоровое питание и умеренная калорийность;
- эмоциональный покой и отсутствие стрессов;
- умеренные физические нагрузки;
- достаточная подвижность;
- полное исключение курения и алкоголя;
- регулярный контроль артериального давления и уровня глюкозы в крови.
При наличии сердечно-сосудистых патологий или склонности к их появлению важно с особым вниманием следить за своим здоровьем. Необходимо регулярно посещать кардиолога.
Ранняя постинфарктная стенокардия является опасным синдромом, потому следует принять возможные меры для снижения риска ее развития. Человеку, перенесшему инфаркт, необходимо строго соблюдать все рекомендации врача. При первых же признаках патологии болевые ощущения терпеть нельзя, это крайне негативно сказывается на состоянии сердца.
http://serdce.biz/zabolevaniya/ibs/stenokardiya/rannyaya-postinfarktnaya-stenokardiya.html
Постинфарктная стенокардия: симптомы, диагностика и лечение
Постинфарктная стенокардия (код МКБ-10 – 124) — синдром, для которого характерно острое кислородное голодание миокарда, проходит приступообразно. Может протекать от 1 дня до 2 — 4 недель. Сроки зависят от степени перенесенного ранее инфаркта. Определение данного синдрома характеризуется проявлением, и в некоторых случаях прогрессированием ангинозных приступов в разные сроки после перенесенного инфаркта.
Особенности
По европейским и американским критериям, синдром может проявляться не более 2 недель, однако в российской медикаментозной практике нередки случаи, когда сопутствующие симптомы постинфарктный стенокардии отмечались у пациентов в течение месяца после перенесенного ранее инфаркта.
По статистике, мужчины более подвержены риску развития этого заболевания в силу неправильного образа жизни и злоупотребления вредными привычками.
Постинфарктная стенокардия, в отличие от других форм данного синдрома, считается наиболее опасной, поскольку характеризуется нестабильностью проявлений. Является основным провоцирующим фактором развития повторного инфаркта миокарда. Согласно статистике, подобный синдром развивается у 27% пациентов, которые были госпитализированы из-за инфаркта.
Синдром постинфарктный стенокардии принято делить на ранний (симптомы проявляются не позже 2 недель с момента перенесенного инфаркта) и поздний (первые проявления синдрома приходятся на более поздний период). Ранняя форма стенокардии сигнализирует преимущественно о тяжелом состоянии сердца. В данном случае вероятность летального исхода увеличивается от 2% до 20 — 50%.
Причины развития
Постинфарктная стенокардия развивается как на фоне общих провоцирующих факторов, так и на фоне специфических особенностей. Развитию стенокардии предшествуют такие заболевания как:
- атеросклероз коронарных артерий;
- гипертония артериальная;

- ожирение;
- сахарный диабет;
- гиперлипидемия;
- физиологическая склонность к образованию тромбов;
- регулярные стрессовые состояния.
К специфическим факторам развития данного синдрома можно отнести следующие:
- возникновение острого стеноза коронарных артерий как последствие медикаментозного или спонтанного тромболизиса;
- поражения коронарных сосудов;
- систолическая дисфункция полости левого желудочка;
- нестабильность диастолического давления;
- острый инфаркт без подъема ST — сегмента.
Патологические механизмы ранней постинфарктной стенокардии определяются поражением коронарных артерий липидными отложениями. Также отмечается разрушение холестериновых бляшек и прогрессирующий стеноз коронарных сосудов. Для этого характерны такие функциональные сдвиги:
- коронарный спазм;
- нарушена гемокоагуляция;
- поражение эндотелия сосудов.
Симптомы постинфарктный стенокардии
Ключевым симптомом данного синдрома является возобновление анионных приступов. Симптом может проявиться через 2-3 дня стенокардии после перенесенного инфаркта (ранняя форма) или через 2-4 недели (поздняя форма). Помимо этого, для постинфарктного состояния характерны интенсивные болевые ощущения в грудной клетке. Как правило, для нейтрализации болевого синдрома требуется внутривенное введение анальгетиков, в том числе в состав которых входят наркотические вещества. Этот симптом может проявляться как при соблюдении постельного режима, так и при малых физических нагрузках и стрессовых состояниях. В первом случае обострение болевого синдрома, как правило, сопровождается повышением АД.
Атипичное течение постинфарктный стенокардии может сопровождаться незначительной болью в груди. В некоторых случаях она может вовсе отсутствовать. Для данного состояния характерны признаки аритмии и сердечной недостаточности. Эти факторы являются провоцирующими для рецидива инфаркта миокарда.
Для постинфарктной стенокардии характерны следующие сопутствующие симптомы:
- ощущение тяжести в грудной клетке;
- болевые ощущения в сердце часто отдают в левую руку, шею или под лопатку;
- чувство жжения в груди.
Диагностика
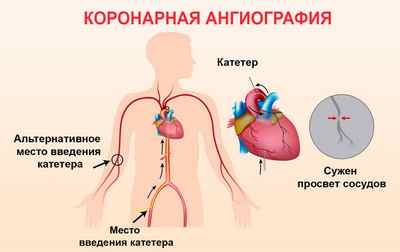
Диагностические методы для подтверждения постинфарктный стенокардии включают в себя лабораторно-клинические и инструментальные исследования. Диагноз определяется лечащим врачом посредством следующих данных:
- перенесенный ранее инфаркт;
- ЭКГ — мониторинг;
- коронарная ангиография;
- нагрузочные пробы.
- УЗИ сердечной мышцы;
- суточный мониторинг ЭКГ;
ЭКГ фиксирует депрессию ST — сегмента от 1 мм. и более. Для болевых приступов характерна инверсия зубца Т. Эти показатели также могут указывать на развитие ишемии, а также на изменения из-за перенесенного пациентом инфаркта. Это снижает эффективность данного метода при определении постинфарктный стенокардии.
Разная степень чувствительности отмечается в следующих методах диагностики:
- с точностью 58% удается верно диагностировать данный синдром благодаря нагрузочным тестам;
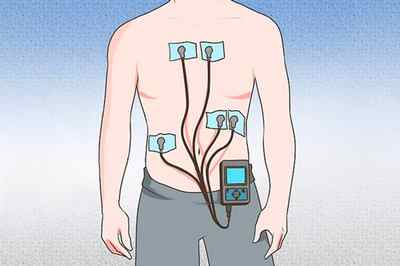
- холтеровский мониторинг определяет развитие синдрома с точностью 27%;
- проведение проб с гипервентиляцией позволяет определить постинфарктную стенокардию лишь с 11% вероятностью.
Коронарография проводится посредством КТ или МСКТ. Это позволяет с высокой точностью выявить стенозы коронарных артерий, а также поражение ствола левой вечной артерии (8 — 12%). Часто у пациентов, страдающих данным постинфарктным состоянием, могут диагностироваться мультисосудистые поражения.
Методы лечения постинфарктный стенокардии
Терапевтические и хирургические методы лечения данного синдрома направлены на снижение риска повторного инфаркта, а также на купирование анионных приступов. Терапевтический курс также предусматривает комплекс профилактических мероприятий. В зависимости от общего физиологического состояния пациента, лечащий врач рекомендует следующие меры:
- постельный или полупостельный режим не менее 1 месяца;
- воздержание от физических нагрузок;
- отсутствие эмоциональных переживаний и психических нагрузок;
- исключение из рациона высококалорийной пищи;
- регулярный мониторинг сердечно-сосудистой системы.
Терапевтический курс состоит преимущественно из медикаментозных препаратов, таких как:

- В — адреноблокаторы;
- антагонисты калия;
- нитраты;
- антикоагулянты.
Некоторые случаи требуют комплексного лечения посредством консервативной терапии и кардиохирургических методов (баллонной ангиопластики, коронарного шунтирования; стентирования).
При интенсивных болевых ощущениях в области сердца врач может назначить капельное введение нитроглицерина. Помимо этого, рекомендуется прием препаратов для комплексной терапии и профилактики. К ним относятся препараты, препятствующие образованию тромбов, а также прямые антикоагулянты. Продолжительность лечения зависит от характера дальнейшего течения болезни, а также от индивидуальных физиологических особенностей пациента.
Ранние проявления синдрома постинфарктный стенокардии могут спровоцировать повторное обострение инфаркта, которое может привести к фатальным последствиям. После проведения коронарографии при частом повторении анионных приступов может быть принято решение об использовании хирургических методов лечения.
К наиболее распространенным относятся коронарное шунтирование аорты, ангиопластика и стентирование поврежденной артерии. Подобные методы оперативного вмешательства в значительной степени позволят снизить риск рецидива инфарктного состояния, а также обеспечить высокую вероятность выживаемости больного с синдромом ранней постинфарктный стенокардии. При данной форме лечение медикаментозными средствами преимущественно направлено на поддержание текущего состояния пациента, поскольку в данном случае не оказывает значительного терапевтического и профилактического эффекта.
Важно! Плановые кардиохирургические процедуры проводятся преимущественно спустя 3-4 недели после перенесенного инфарктного состояния.
Ранняя форма постинфарктной стенокардии характеризуется неутешительными прогнозами, поскольку указывает на тяжелое состояние сердечной мышцы. Это провоцирует риск повторного инфаркта, что в свою очередь может стать причиной внезапной смерти. При этом предвещающие симптомы, как правило, отсутствуют. Поскольку ранние проявления синдрома обусловлены высокими рисками, еще в условиях больничного стационара врачами может быть принято решение касательно проведения оперативного вмешательства, направленного на реваскуляризацию миокарда.
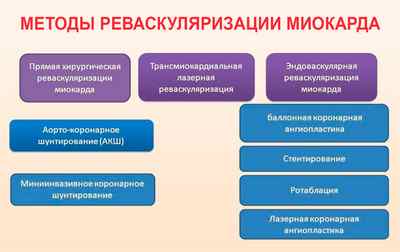
Данная мера позволяет добиться стабильного состояния сердечно-сосудистой системы в 90% случаев. Ранний синдром постинфарктный стенокардии после успешного проведения операции исчезает у 60% больных. Вероятность летального исхода в ходе оперативного вмешательства по статистическим данным составляет менее 1%. После проведения операции больной должен находится под постоянным наблюдением квалифицированного кардиохирурга.
Поздние проявления постинфарктный стенокардии более чувствительны к консервативному лечению. При эффективном терапевтическом курсе вероятность повторного обострения инфаркта минимальна. В некоторых случаях специалисты могут рекомендовать проведение коронарного шунтирования.
Крайне важно соблюдать все рекомендации лечащего врача, особенно касательно режима отдыха и питания. Рецепты народной медицины могут помочь в профилактике, но только после предварительной консультации с лечащим врачом.
http://mirkardio.ru/bolezni/szhatie/postinfarktnaya-stenokardiya.html
Характеристика постинфарктной стенокардии
Постинфарктная (возвратная) стенокардия – синдром, характеризующийся острым кислородным голоданием мышцы сердца.
Приступ может появиться в промежутке от 1 до 28 дней после перенесенного инфаркта миокарда в случае, если в области отмирания тканей остались целые мышечные волокна.
Подобный случай наблюдается у 25% пациентов, перенесших тяжелую форму ишемической болезни, и грозит возникновением повторного инфаркта, который может стать последним.
- Вся информация на сайте носит ознакомительный характер и НЕ ЯВЛЯЕТСЯ руководством к действию!
- Поставить ТОЧНЫЙ ДИАГНОЗ Вам может только ВРАЧ!
- Убедительно просим Вас НЕ ЗАНИМАТЬСЯ самолечением, а записаться к специалисту!
- Здоровья Вам и Вашим близким!
Особенности заболевания
Во время инфаркта миокарда в поврежденном участке погибают мышечные ткани и нервные окончания. Если волокна остались живыми, появляется постинфарктная стенокардия.
Отличительной чертой этого типа сердечного заболевания является ее появление исключительно после приступа, а также в состоянии покоя.
Гибель работоспособных клеток, уцелевших во время инфаркта, ухудшает сократительные способности сердца и многократно увеличивает риск возникновения повторного острого приступа. Заболевание требует внимательного наблюдения и серьезного подхода к лечению.
Классификация
Постинфарктная стенокардия (ПС) считается самым тяжелым вариантом среди ее остальных клинических форм (прогрессирующей, однократной и других).
Различают два вида синдрома:
Первая форма заболевания считается более опасной, ее развитие увеличивает риск летального исхода в течение года с 2% до 20–50%.
Она также разделяется на две формы:
По статистическим данным, ПС больше подвержены пожилые люди, пересекшие возрастной рубеж в 50 лет.

Постинфарктная стенокардия развивается в результате определенных предпосылок.
Причины разделяются на основные, характерные для всех типов патологии, и на специфические, свойственные данной форме:
- гипертония;
- коронарный атеросклероз;
- сахарный диабет;
- частые стрессы;
- повышенное содержание холестерина и липидов в организме;
- ожирение;
- чрезмерная физическая нагрузка.
- остаточный стеноз венечных артерий;
- множественные поражения сердечных сосудов;
- повышенное диастолическое давление;
- дилатация полости левого желудочка, которая возникает во время инфаркта.
Патогенетические механизмы ПС включают нарушение целостности атеросклеротических бляшек, прогрессирующий стеноз сосудов и повреждение их эпителия.
Симптомы постинфарктной стенокардии
Во время ПС происходит серьезное поражение венечных артерий, которое сопровождается повреждением внутренней оболочки сосуда, нарушением процесса свертываемости крови и растворения ее сгустков, коронарным спазмом.
У больного наблюдаются следующие симптомы:
- интенсивная боль в сердце, отдающая в руку, шею, под лопатку или нижнюю челюсть;
- чувство тяжести, давления, жжения в груди;
- скачки артериального давления;
- учащение сердцебиения;
- ощущение страха, тревоги;
- тошнота и рвота.
Болевые приступы могут возникать при физических, эмоциональных нагрузках или в условиях абсолютного покоя. Симптом невозможно купировать нитроглицерином, для его устранения необходимо введение анальгетиков, в том числе и наркотических.
Диагностика
В предположении о ПС большое значение отдается анамнестическим сведениям. Предварительный диагноз определяется врачом после выяснения характера боли в груди, ее локализации, продолжительности, природы (при каких обстоятельствах проявляется).
При подозрениях на постинфарктную стенокардию, пациенту назначаются кардиологическое обследование, включающее инструментальные и лабораторные методы:
http://serdce.hvatit-bolet.ru/postinfarktnaja-stenokardija.html
Ранняя постинфарктная стенокардия — развитие боли в сердце через 24 часа после инфаркта.
Ангинозный приступ, возникший в течение первых суток или последующих 14 дней с момента перенесенного инфаркта, проявляется у 27 % пациентов. Это ранняя постинфарктная стенокардия, свидетельствующая о тяжелом состоянии миокарда. Ее появление отмечается чаще у мужчин старше 50 лет в связи с имеющимися вредными привычками и неправильным образом жизни. Опасна непредсказуемым течением, возможным расширением зоны некроза и развитием повторного инфаркта. В МКБ кодируется шифром i 20.0, как нестабильная стенокардия.
Особенности патологии
Сроки появления и продолжительность приступа стенокардии после инфаркта миокарда зависят от многих факторов:
- тяжести и степени повреждения мышцы сердца (крупно- или мелкоочаговый инфаркт);
- быстрого применения тромболитической (рассасывающей) терапии;
- возраста пациента;
- первичного или повторного процесса острого нарушения кровообращения;
- наличия в предынфарктном периоде приступов стенокардии.
РПС имеет некоторые особенности течения, к которым относятся:
- частое развитие на фоне инфаркта без подъема ST;
- появление в состоянии покоя — в этом проявляется нестабильность течения;
- плохой ответ на нитроглицерин (приступ не всегда быстро купируется даже после неоднократного приема препарата — требуется введение обезболивающих средств);
- способность прогрессировать.
Постинфарктную стенокардию, как и другие виды ИБС, вызывают общие и некоторые специфические причины. К общим относятся:
- атеросклероз,
- гипертоническая болезнь,
- ожирение,
- сахарный диабет,
- гиперлипидемия,
- частые стрессы,
- нарушение лечебного режима.

Специфические — причины, возникающие после перенесенного инфаркта и являющиеся одновременно высокими факторами риска возникновения не только РПС, но и повторного инфаркта:
- остаточный стеноз венечных артерий после тромболизиса;
- поражение нескольких венечных сосудов из-за развития спазма в артерии, не связанной с инфарктом;
- постинфарктная дилатация (расширение) полости левого желудочка (ЛЖ);
- систолическая дисфункция ЛЖ;
- высокое диастолическое артериальное давление.
Раннее выявление механизмов повторного болевого приступа играет роль в его лечении, которое должно воздействовать на патогенез заболевания.
Патогенетический механизм основан на несоответствии коронарного кровотока потребностям миокарда в кислороде. Заключается в повреждении атеросклеротических бляшек, прогрессирующем стенозе (сужении) венечных артерий, которые одновременно сопровождаются нарушением целостности внутренней стенки сосудов, спазмом коронарных сосудов и нарушением процессов свертываемости.
Клинические проявления
Ранняя стенокардия может проявляться:
- остро — внезапное возникновение интенсивного болевого приступа после инфаркта, начиная с первых суток и до 14 дня;
- хронически — постепенное, но непрерывно прогрессирующее нарастание гипоксии;
- безболевой формой — неблагоприятна прогностически, поскольку развивается при разрушенных нервных волокнах, трудно диагностируется, проявляется возникновением и прогрессированием аритмий и недостаточностью кровообращения.
Болевой симптом при ангинозном нестабильном приступе, возникшем после инфаркта, не отличается от классической стенокардии. При типичной загрудинной локализации характеризуется давящими, сжимающими, иррадиирующими в левую руку, лопатку, нижнюю челюсть или эпигастральную область болями.

К отличительным признакам относятся:
- появление приступа в состоянии покоя или при небольшом напряжении — изменении положения тела в постели, в движениях;
- чередование возникновения болей: могут появляться в покое, впоследствии — после нагрузок (физических или психоэмоциональных);
- отсутствие эффекта от применения нитратов;
- необходимость в применении наркотического средства;
- развитие боли в сердце на фоне как высокого, так и низкого артериального давления.
Обратите внимание! Стенокардия — диагноз клинический. Поэтому необходимо тщательно собрать анамнез и детально выяснить жалобы (характер, локализация, иррадиация болей, их продолжительность, связь с физической или эмоциональной нагрузкой, реакция на прием нитратов).
Диагностические методы
Для диагностики РПС используются функциональные и лабораторные методы исследования, они проводятся сразу после появления приступа.
Внимание! ЭКГ информативна лишь в 30 % случаев, поскольку после перенесенного инфаркта уже могут быть изменения. В момент болевого приступа усугубляется изменение ST-сегмента (депрессия или элевация) и зубца Т. Более точные результаты дает суточное холтеровское мониторирование с гипервентиляций.
Нагрузочные тесты (ВЭМ — проба с ходьбой 1000 м, велоэргометрия, тредмил, ЧПЭКС — чреспищеводная электростимуляция сердца) позволяют выявить снижение кровоснабжения, но используют их с осторожностью из-за высокого риска развития повторного инфаркта: по статистике, фиксируется 1 случай на 1000 тестов.
Чаще применяют фармакологические пробы (с дипиридамолом, добутамином, эргометрином).
ЭхоКГ (ультразвуковое исследование) дает более точные результаты при наличии предыдущих исследований для сравнения изменений сократимости миокарда левого желудочка. УЗИ сердца дает возможность увидеть ранее не выявленные нарушения сокращения отдельных участков сердечной мышцы.
КТ или МРТ проводится с контрастированием сосудов и дает возможность определить локализацию и зону ишемии с наличием суженных или затромбированных коронарных артерий.
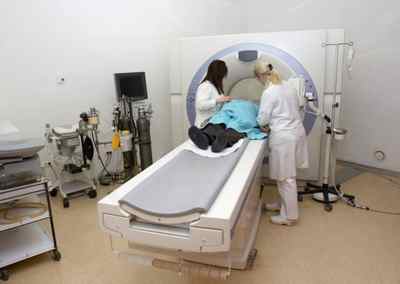
Лабораторная диагностика
К информативным лабораторным методам относятся анализы крови на тропонин и креатинфосфокиназу. Это тесты на повторное нарушение кровообращения в мышце сердца.
Тропониновый экспресс-метод является доступным, простым в обращении и мгновенным, но не всегда достоверным.
Работает аналогично тестам на беременность, в качестве материала для исследования используется капля крови. С его помощью определяется наличие в капиллярной крови особого белка — тропонина, который содержится только в клетках сердечной мышцы. В крови появляется только при гибели кардиомиоцитов.
Важно! При попадании тропонина в кровяное русло из разрушенных клеток его концентрация начинает повышаться через 20 минут от начала приступа и достигает максимума ко вторым суткам (в среднем повышается в сотни и тысячи раз через 3 – 4 часа, а на практике этот временной промежуток часто составляет 6 – 12 часов). По этой причине нередки отрицательные результаты, если тест проведен сразу после возникновения боли.
Высокое содержание тропонина в крови сохраняется в течение недели. Это важно в тех случаях, когда своевременно не была вызвана скорая помощь или изначально приступ развивался без выраженного болевого синдрома, а также в тех случаях, когда пациент обращается к врачу через несколько дней после приступа, и на ЭКГ отсутствуют признаки снижения кровообращения, кроме нарушений ритма.
Доврачебная помощь
При возникновении болевого сердечного приступа не подходит ни один народный способ лечения из-за серьезности проблемы и опасности осложнений. До приезда скорой помощи необходимо провести простые неотложные мероприятия, используя следующий алгоритм действий:
- дать под язык таблетку нитроглицерина, повторить его прием через 5 – 10 минут;
- удобно посадить или уложить больного;
- расстегнуть ворот или снять одежду с узким воротом;
- открыть окно и обеспечить доступ свежему воздуху.
Методы лечения
В зависимости от тяжести состояния пациента с РПС используются консервативные и оперативные лечебные методы. Их основные цели: устранение боли, предупреждение повторных приступов стенокардии и развития рецидива инфаркта с осложнениями.
- полный физический и эмоциональный покой (постельный или полупостельный режим);
- слабительные препараты;
- диета — низкокалорийное питание, небольшими порциями.
Медикаментозная терапия
Комбинированная медикаментозная терапия включает обязательное назначение нескольких групп препаратов:
- антитромботические — антиагреганты и прямые и непрямые антикоагулянты (аспирин, клопидогрел, плавикс, гепарины);
- нитраты короткого и пролонгированного действия (снижают преднагрузку и расширяют крупные коронарные артерии за счет образования NO — оксида азота, фактора релаксации сосудов);
- наркотические анальгетики;
- ?-адреноблокаторы — участвуют в уменьшении повреждения миокарда и коронарных сосудов (кардиоселективные — бисопролол, метопролол, неселективные — пропранолол);
- блокаторы кальциевых каналов — при имеющихся противопоказаниях к назначению средства из предыдущей группы (нарушения внутрисердечной проводимости — полные av-блокады или блокады ножек пучка Гиса, обструктивные заболевания дыхательной системы, выраженный атеросклероз артерий нижних конечностей);
- ингибиторы АПФ (при наличии гипертонической болезни и сахарного диабета);
- статины (аторвастатин, розувастатин);
- метаболические препараты (триметазидин).
Оперативные методы
Если приступы РПС повторяются, проводится хирургическое вмешательство:
- аортокоронарное шунтирование (АКШ);
- стентирование пораженной артерии;
- чрескожная коронарная ангиопластика.
Сроки проведения зависят от тяжести поражения.
Профилактика и прогноз
После купирования приступа пациент должен тщательно выполнять все меры по предупреждению повторного рецидива заболевания. Каждая рекомендация врача разрабатывается индивидуально для конкретного пациента.
Первичная профилактика включает модификацию образа жизни и факторов риска:
- полный отказ от курения (является фактором риска, повышающим смертность от сердечно-сосудистой патологии на 50 %);
- соблюдение сбалансированной диеты;
- адекватные физические нагрузки;
- лечение сопутствующих заболеваний (гипертонической болезни, сахарного диабета, коррекция липидного обмена);
- прием ацетилсалициловой кислоты при наличии множества факторов риска (повышении АД, сахара крови) и отсутствии противопоказаний.
Вторичная профилактика подразумевает постоянный прием назначенных медикаментозных препаратов, нормализующих уровень артериального давления, гликемии, холестерина.
Прогноз серьезный: инвалидизация в связи с возможным прогрессированием сердечной недостаточности, нарушений ритма и проводимости. Пациент должен своевременно проходить диспансерное обследование для оценки имеющихся факторов риска и коррекции лечения.
http://ritmserdca.ru/bolezni/rannyaya-postinfarktnaya-stenokardiya.html
Признаки, первая помощь и методы лечения постинфарктной стенокардии
Ранняя постинфарктная стенокардия (РПС, возвратная стенокардия) — синдром возобновления сердечных приступов после инфаркта миокарда. Проблему регистрируют у четверти больных, госпитализированных после сердечно-сосудистой катастрофы.

Особенности и классификация
По механизму развития и особенностям течения синдром РПС относят к вариантам нестабильной стенокардии. Постинфарктную стенокардию считают одной из наиболее тяжелых форм заболевания и подразделяют на три разновидности:
Раннее проявление синдрома указывает на тяжелое состояние сердца и увеличивает риск смерти больного в течение года после инфаркта до 20 – 50 %. Атипичная форма опасна тем, что из-за отсутствия боли сложно понять, насколько серьезны повреждения сердечной мышцы, и назначить адекватное лечение.
При инфаркте миокарда отмирают мышечная и нервная ткани сердечной мышцы в области ниже пострадавшего участка артерии. Но если в зоне некроза остались живые волокна, у пациента возникает синдром ранней постинфарктной стенокардии.
В зону риска попадают:
- пациенты, страдающие атеросклерозом венечных артерий, заболеваниями, которые провоцируют гипертонию и повышение вязкости крови, диабетики и люди с избыточным весом;
- больные, которые не соблюдают режим нагрузок в восстановительном периоде и/или испытывают постоянные стрессы.
Вероятность заболевания увеличивают специфические факторы риска:
- остаточный стеноз (сужение) коронарных артерий вследствие медикаментозного либо спонтанного растворения тромба в артерии — тромболизиса;
- множественное поражение сосудов сердца;
- постинфарктная дилатация (расширение) левого желудочка, из-за чего он не может полноценно сокращаться;
- перепады диастолического давления.
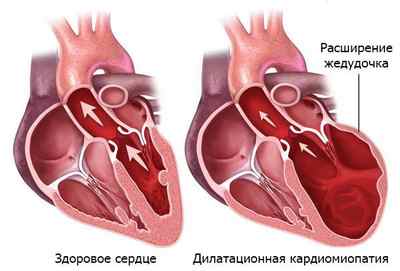
Причиной развития постинфарктной стенокардии может стать и острый инфаркт без подъема ST-сегмента. Объясняя пациенту его состояние, врач в разговоре может сказать о «микроинфаркте».
Основной признак синдрома РПС — болезненные ангинозные приступы (от лат. ango «сжимаю, сдавливаю»). Имеют много общего с типичным проявлением стенокардии: боль возникает за грудиной, отдает в левую руку, в нижнюю челюсть, в шею, под лопатку, пациент жалуется на тяжесть, жжение в груди. Приступ сопровождается тошнотой и рвотой, колебанием АД, необъяснимым страхом, тревогой.
В отличие от других типов стенокардии, боль сопровождается и низким, и высоким давлением и не снимается Нитроглицерином: дискомфорт приходится купировать внутривенной инъекцией анальгетиков, в том числе наркотических. Приступы возникают в покое или при слабых нагрузках, когда человек садится в кровати, у одного пациента они могут чередоваться.

Диагностика
Для постановки диагноза важное значение имеют анамнестические данные: сердечные патологии, перенесенный инфаркт, сопутствующие заболевания. После осмотра пациенту дают направление на дальнейшие обследования:
Инструментальные обследования дополняются нагрузочными пробами (с гипервентиляцией, на тренажерах) и фармакологическими тестами с дипиридамолом, добутамином, эргометрином. Эти методы обследования точнее всего позволяют предположить недавний инфаркт и постинфарктную стенокардию. Тесты противопоказаны людям, которые тяжело восстанавливаются после инфаркта.

Пациенту назначают общие и специфические лабораторные анализы. Общие позволяют выявить сопутствующие заболевания, а специфические, на тропонин и креатинфосфокиназу, свидетельствуют о повторном нарушении кровообращения и позволяют поставить дифференциальный диагноз.
Первая помощь
Первая помощь во время приступа РПС не отличается от той, которую необходимо оказывать при типичной стенокардии. Однако его нельзя снять привычными медикаментами, поэтому необходимо немедленно вызвать «Скорую помощь». До приема врачей:
- удобно усадите больного — если приступ начался в положении лежа, помогите человеку сесть и свесить ноги с кровати;
- расстегните ему ворот, а одежду с узкой горловиной лучше снять;
- проветрите помещение;
- дайте пострадавшему таблетку Нитроглицерина, а через пять минут — еще одну.

Людям с пониженным давлением принимать Нитроглицерин не рекомендуется, а облегчить состояние помогает Аспирин. Тем больным, которые недавно перенесли инфаркт, не стоит отказываться от госпитализации и обследования, даже если боль в сердце была кратковременной.
Цель терапевтического и хирургического лечения синдрома РПС — снижение риска повторного инфаркта, предотвращение и остановка приступов. При высоком риске осложнений рекомендуют хирургическое лечение.
Консервативная терапия
В зависимости от общего состояния пациента врач рекомендует ограничить физические нагрузки или оставаться в постели не менее месяца.
В список применяемых медикаментов входят:
- ?-адреноблокаторы (Пропранолол, Бисопролол) — снижают частоту пульса, уменьшая напряженность и продолжительность приступа;
- антагонисты кальция (Кордафлекс, Нифедипин) — предотвращают спазм коронарных артерий;
- ингибиторы АПФ (Каптоприл, Эналаприл, Фозиноприл) — снижают АД при гипертонии и диабете;
- нитраты (Нитроглицерин, Нитросорбид и препараты на их основе: Нитроджект, Изокет, Кардикет) — расслабляют сердечную мышцу, предупреждая и купируя приступы, при сильных болях Нитроглицерин вводят капельно;
- прямые антикоагулянты (Гепарин) и антитромботические препараты (Аспирин, Тиклопидин, Клопидогрель) — профилактика тромбообразования.
Пациентам, которые применяли определенные лекарства до инфаркта, их назначают в больших дозах. В течение лечебного курса проводят регулярный мониторинг состояния сердца и сосудов.
Оперативное вмешательство
При частых приступах и высоком риске повторного инфаркта пациенту рекомендуют плановое оперативное вмешательство:
- аортокоронарное шунтирование (оперативное формирование «обходного пути» для тока крови, который огибает поврежденный участок сосуда);
- баллонная ангиопластика (в просвет сосуда вводят катетер с баллоном, который несколько раз раздувают и сдувают, чтобы растянуть сосудистые стенки, а потом извлекают);
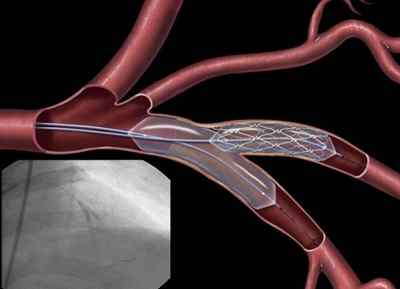
- стентирование артерии (установка в суженный участок сосуда сеточного каркаса для восстановления проходимости).
Операцию проводят не ранее чем на 3 – 4 неделе после сердечно-сосудистой катастрофы. Одновременно продолжают симптоматическую и поддерживающую терапию и ограничивают физическую активность.
Вероятные осложнения и прогноз
Синдром РПС говорит о том, что в области некроза сердечной мышцы остались работоспособные клетки: если они погибнут, инфаркт повторится. Одно из возможных осложнений РПС — тромбоз коронарной артерии.
Общий прогноз заболевания зависит от того, первичным или повторным был инфаркт. Другие факторы:
- возраст пациента;
- тяжесть и степень повреждения сердца;
- своевременность тромболитической терапии;
- наличие/отсутствие приступов до инфаркта.
Ранняя и атипичная формы синдрома имеют менее благоприятный прогноз: первая указывает на значительное повреждение миокарда, а атипичную трудно диагностировать — на фоне отсутствия болей прогрессируют аритмии, развивается и становится хронической сердечная недостаточность.
Профилактика
Во время лечения и после прохождения курса терапии пациент должен тщательно выполнять рекомендации врача, которые разрабатываются для конкретного пациента, но всегда включают:
- полный отказ от курения (вредная привычка наполовину повышает смертность от сердечно-сосудистой патологии) и алкоголя;
- диету;
- адекватные нагрузки — лечебная физкультура, плавание;
- лечение сопутствующих заболеваний;
- приведение веса в норму;
- поддерживающая медикаментозная терапия.

Синдром РПС — тяжелое осложнение инфаркта. Чтобы минимизировать риск рецидива, нужно своевременно проходить диспансерное обследование. Заметив признаки ухудшения, врач откорректирует лечение и назначит дополнительные меры по восстановлению организма.







