Блокада сердца — что это такое? Причины, симптомы и лечение блокады сердца
Блокада сердца — что это такое? Причины, симптомы и лечение блокады сердца
Все чаще люди страдают от проблем с сердцем. Излишние физические и эмоциональные нагрузки, хронические заболевания, вредные привычки – все это не может не отражаться на работе сердечно-сосудистой системы. Одной из опасных патологий органа является блокада сердца – заболевание, что возникает либо как самостоятельное, либо на фоне других болезней. Итак, состояние, при котором замедляется или прекращается передача импульса по сердечной мышце, носит название блокада сердца. Что это за болезнь, каковы причины ее развития, симптомы, признаки, как уберечь себя от нее?

Патология может возникать сама по себе или как результат или осложнение других болезней. В первом случае роль играет наследственная предрасположенность. Если у человека в семье кто-то страдает от проблем с сердцем, то у него есть гораздо больше шансов быть пораженным заболеванием под названием «блокада сердца». Что это серьезный риск, знает не каждый, и во многих случаях пациенты даже не подозревают о возможных неполадках в сердечно-сосудистой системе, продолжая вести привычный образ жизни. Врожденные патологии – это еще один фактор, который способствует развитию у человека проблем с сердцем.
Блокада сердца может развиваться также на фоне таких заболеваний, как миокардит, стенокардия, кардиосклероз, инфаркт миокарда, утолщение сердечной мышцы и др. Еще одной причиной выступает передозировка лекарственных препаратов или неправильный прием медикаментов. Из этого следует, что всегда нужно следовать рекомендациям доктора или же внимательно перечитывать инструкцию по применению.
Блокада может локализироваться в разных частях органа, от чего зависит ее классификация и лечение.

При предсердных (синотриальных ) блокадах на уровне мышцы предсердий замедляется проведение нервного импульса. Если предсердие левое, то такое состояние носит еще название левая блокада сердца, если правое, то правая. Эту патологию очень легко спутать с брадикардией – замедленным ритмом сердца. Иногда у здорового человека может проявляться данный вид блокады. Выраженная степень сопровождается судорогами и обмороками.
Предсердно-желудочные или атриовентрикулярные блокады развиваются из-за нарушений проведения импульса на пути из предсердий в желудочки. Блокада желудочка сердца – состояние, при котором проводимость нарушается в пучке Гиса. Спровоцировать заболевание могут такие проблемы, как кардиомиопатия, ишемическая болезнь сердца, инфекционный эндокардит, миокардит, инфаркт миокарда. Еще одно состояние – это блокада ножки сердца. Другое распространенное название болезни – болезнь ножки пучка Гиса. Если обнаружена только блокада правой ножки сердца (или левой), то опасности для жизни она не предоставляет. Гораздо хуже, когда у больного блокада обеих ножек, тогда требуется немедленная госпитализация и адекватное лечение.
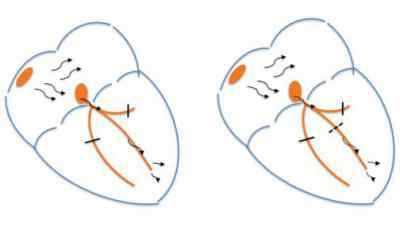
Атриовентрикулярная блокада І и ІІ степени
Если у больного обнаружена атриовентрикулярная блокада сердца (что это — хорошо покажет электрокардиограмма), то состояние и прогноз зависит от степени, которых существует три. При первой степени отмечается замедленное проведение импульсов. Причинами развития чаще всего являются нарушения электролитного характера, острый инфаркт миокарда, миокардит, повышенный тонус блуждающего нерва, передозировка сердечных препаратов. Игнорирование заболевание может привести к увеличению степени или прогрессированию блокады.
Вторая степень характеризуется поступлением в желудочки не всех импульсов. Клинические признаки состояния: боли в грудной клетке, головокружения, гипоперфузия, брадикардия, пониженное артериальное давление, нерегулярный пульс. Спровоцировать развитие болезни могут занятия профессиональным спортом, острый миокардит, операция на клапанах, пороки сердца, ваготония.

Атриовентрикулярная блокада ІІІ степени
Блокада третьей степени, или полная блокада, – это состояние, при котором импульс не проводится вовсе. Сокращения желудочков и предсердий происходят вне зависимости друг от друга. У больного может наблюдаться следующая симптоматика: боли в грудной клетке, тошнота, рвота, одышка, слабость, головокружения, потливость, нарушения сознания, может наступить внезапная смерть.
Причинами приобретенной блокады являются метаболические нарушения, острая ревматическая лихорадка, миокардит, инфаркт миокарда, осложнения после операций, передозировка лекарственными препаратами.
Неполная блокада сердца
Данное заболевание часто встречается у молодых людей и даже считается вариантом нормы. Единственная опасность, которую несет неполная блокада сердца, — что это состояние может перерасти в полную. В большинстве случаев развитие заболевания связывают с органическими нарушениями сердца: кардиомиопатией, дисфункцией аортального клапана, гипертонической болезнью сердца, поражением коронарных артерий. Диагностика неполной блокады осуществляется при помощи электрокардиограммы.
Иногда больным ставят диагноз «неполная блокада правой ножки сердца» (пучка Гиса). Это заболевание может иметь врожденный или приобретенный характер, и связано с частичным нарушением прохождения по правой ножке Гиса электрического импульса. Протекает оно доброкачественно, особого лечения не требует и крайне редко может переходить в полную блокаду. Неполная блокада желудочка сердца также не опасна, но наблюдение за ней вести необходимо, чтобы предупредить прогрессирование.
Блокада сердца у детей
Когда проводниковые клетки второго и третьего типа, ответственные за передачу импульсов к сократительному миокарду через всю проводниковую систему, плохо функционируют, у детей развивается блокада сердца. По локализации это может быть блокада желудочка (левая и правая блокада сердца), атриовентрикулярная или синоатриальная блокада, по полноте – полная и неполная, по отношению к пучку Гиса – поперечная или продольная.
Проблемы с сердцем у ребенка могут быть врожденные и приобретенные. Если у детей обнаружена патология сердца любого характера, необходимо неотложно обращаться к врачам (педиатру, кардиологу) и начинать лечение. Возникновение блокады сердца в детском возрасте лишит ребенка возможности вести нормальный образ жизни, его постоянно будут преследовать симптомы, а продолжительность жизни существенно сократится. Поэтому важно не допустить развития осложнений сердечных заболеваний, следить за состоянием здоровья ребенка, любыми методами бороться за его жизнь.
Диагностика
Диагностика блокад сердца на ранней стадии может стать успешным шагом на пути к выздоровлению. Поэтому рекомендуется обращаться за помощью, когда тревожат минимальные признаки, а не тогда, когда уже забирает скорая помощь. Опасность заболевания зависит от каждого конкретного случая. И если при неполной пациент может продолжать обычный образ жизни, то полные формы могут обернуться тяжелыми осложнениями, вплоть до летального исхода.
Диагностировать патологию можно по результатам электрокардиограммы, которая в момент исследования позволяет оценить состояние органа. Но стоит учитывать тот факт, что возникновение блокад может быть периодическим. Преходящие блокады исследуются с помощью тредмилл-теста, холтеровского мониторирования, а для подтверждения диагноза может быть назначена еще и эхокардиография.

Лечение блокад делится на несколько важных шагов. Во-первых, это своевременная диагностика, потом – установление характера и причины. Далее большинство действий должно быть направлено на устранение причины (если это приобретенная). В некоторых случаях (неполная блокада) проводится только наблюдение. Только потом приступают к непосредственному лечению блокад, которое, в зависимости от тяжести, может быть медикаментозным или хирургическим.
При лечении медикаментами чаще всего назначают такие препараты, как «Орципреналина сульфат», «Изопренарина гидрохлорид», «Атропин». Тяжелое состояние больного и неэффективность медикаментов может стать сигналом для временной или постоянной электрокардиостимуляции. Имплантацию кардиостимулятора проводят преимущественно больным 60-70-тилетнего возраста.
Что такое блокада сердца, почему возникает, ее степени, лечение

Автор статьи: Ячная Алина , хирург-онколог, высшее медицинское образование по специальности \»Лечебное дело\».
В этой статье представлена полная информация о патологии блокада сердца. Почему она возникает, какие блокады бывают, как они себя проявляют и какого лечения требуют. Прогноз при заболевании.
Блокады сердца – это патологии прохождения волны возбуждения от предсердий к желудочкам. Степень выраженности нарушения может быть от замедления проведения импульса до полной его остановки.
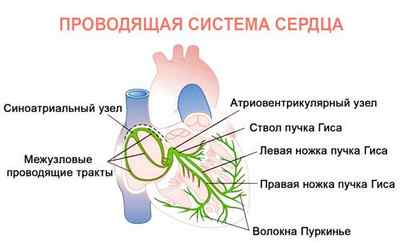
В норме энергетический импульс, приводящий к сокращению сердца, возникает в синусовом узле, расположенном в предсердиях. Далее возбуждение переходит к атриовентрикулярному узлу у входа в желудочки и по нервным волокнам пучка Гиса распространяется на весь миокард. Последовательное и ритмичное сокращение камер сердечной мышцы – залог нормального кровотока во всех органах.
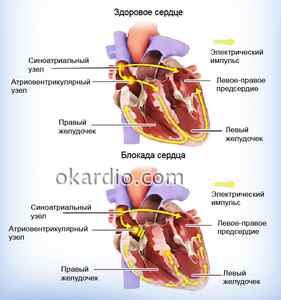
При патологии проведение импульса блокируется, и желудочки сокращаются реже, чем предсердия. А в тяжелых случаях наступает остановка сердечной деятельности.
В этой статье мы будем говорить про атриовентрикулярную блокаду.
- Помимо атриовентрикулярной блокады (АВ блокады), нарушение может происходить на этапе передачи возбуждения от синусового узла к атриовентрикулярному – такая патология называется дисфункцией синусового узла. В ряде статей ее ошибочно называют синоатриальной блокадой.
- Редкие виды нарушений проведения импульса между предсердиями по клиническим проявлениям и по своей сути имитируют предсердно-желудочковые, поэтому не вынесены отдельным блоком.
В условиях атриовентрикулярной блокады (АВ блокады), когда есть недостаточность функции желудочков, появляется нарушение кровоснабжения внутренних органов. Особенно страдают головной мозг и само сердце, для которых необходим высокий уровень кислорода и питательных веществ. Клинические проявления патологии в первую очередь связаны с нарушением кровотока именно в этих органах.
Нарушение проведения импульса может возникнуть на любом уровне:
- атриовентрикулярный узел (АВ узел),
- ствол пучка Гиса,
- разветвление ножек пучка Гиса.
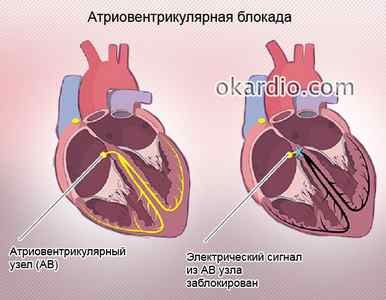
Чем ниже уровень блока, тем хуже течение болезни и ее прогноз.
В зависимости от уровня и степени нарушения, клинические проявления могут полностью отсутствовать или быть настолько выраженными, что пациент не может выполнять даже бытовые дела.
Бывают ситуации, когда нет симптомов – тогда блокады не требуют лечения, а подлежат лишь наблюдению в динамике. Если есть проявления болезни, то терапия может включать как консервативное ведение с использованием только лекарственных препаратов, так и методики временной или постоянной формы электрической стимуляции работы сердечной мышцы. В зависимости от конкретной ситуации, полное излечение может быть как возможно, так и невозможно.
Лечением пациентов с блокадой сердца занимаются терапевты, кардиологи и аритмологи. Внутрисердечную имплантацию кардиостимулятора проводят эндоваскулярные кардиохирурги.
Виды блокады сердца
Ответив на вопрос «что такое блокада сердца», необходимо разобрать, какими они бывают и как делятся в медицинской практике.
http://okardio.com/bolezni-serdca/blokada-569.html
Что такое блокада сердца, какие у нее степени, методы лечения
Дата публикации статьи: 18.08.2018
Дата обновления статьи: 4.09.2018
Автор статьи: Дмитриева Юлия (Сыч) — практикующий врач-кардиолог
Блокада сердца — сбои в ритме сокращений, происходящие вследствие проблем с прохождением нервных импульсов через проводящую систему сердца.
Электрический импульс создается в синусовом узле, распространяется на предсердия, потом на желудочки через атриовентрикулярный узел. Это и есть проводящая система сердечной мышцы.
Причины развития
В этиологию развития патологии входят как врожденные, так и приобретенные заболевания сердца, прием медикаментов, наследственность.
Cписок заболеваний, которые могут выступить причиной развития блокады:
- инфаркт;
- метастазы;
- опухоли;
- фиброз;
- болезнь Лева-Ленегра;
- ишемическая болезнь сердца;
- миокардит;
- кардиомиопатия;
- кардиосклероз;
- атеросклероз;
- сахарный диабет;
- вегетососудистая дистония (ВСД);
- васкулиты;
- аутоиммунные заболевания;
- повреждения атриовентрикулярного узла;
- гипертония;
- пороки сердца;
- эндокринные нарушения;
- проблемы с желудочно-кишечным трактом (например, при рвоте);
- нарушения дыхания (например, апноэ);
- интоксикация лекарственными препаратами.
А также существуют и другие факторы, которые могут спровоцировать нарушения функции проводимости — нехватка микроэлементов, влияющих на сердце, чрезмерные физические нагрузки, частые стрессы, прием наркотических препаратов.
Возможные разновидности
Существует несколько классификаций сердечных блокад:
Степени и их симптомы
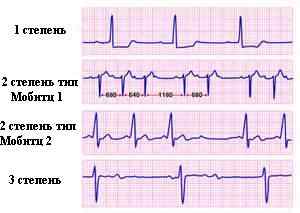
Всего выделяют три степени, одна из которых делится на три типа — 1-ая, 2-ая (в ней выделяют 3 варианта: мобитц 1, мобитц 2, высокостепенная блокада) и 3-я.
1-ая степень
При первой степени тяжести кардиоблокады прохождение импульса по проводящей системе не нарушается, но осуществляется с задержкой (при синоатриальной — импульс замедляется при переходе из синусового узла в предсердия, при предсердной — происходят сбои в правом или левом предсердиях, при атриовентрикулярной — на атриовентрикулярном узле).
Симптомов при этом не наблюдается, болезнь себя никак не проявляет и часто обнаруживается случайно при проведении плановой процедуры ЭКГ.
2-ая степень, 1-ый тип
Характеризуется постепенным ухудшением проводимости, доходящим до полного прекращения поступления импульсов в участки проводящей системы и последующим восстановлением.
При первом типе симптоматика может как отсутствовать, так и проявляться небольшим редким учащением или урежением сердцебиения.
2-ая степень, 2-ой тип
Для второго типа характерно внезапное прекращение проходимости на участках проводящей системы. Блокада импульса провоцирует паузы между теми импульсами, что доходят от синусового узла до желудочков и ножек пучка Гиса и конечных ответвлений. После паузы проведение улучшается, но не приходит в норму полностью и продолжает быть замедленным.
Вторая степень второго типа выражается следующей симптоматикой:
- нарушения в частоте сокращений миокарда;
- ощущение замирания сердца;
- аритмия (может выражаться тахикардией — учащением сердцебиения, или брадикардией, брадиаритмией — уменьшением);
- ощущение слабости в теле;
- быстрое наступление усталости;
- головокружения и головные боли;
- проблемы со зрением (появление кругов перед глазами или мушек);
- обмороки или потемнение перед глазами;
- редко может проявляться боль в груди.
2-ая степень, высокостепенная блокада
Особый и довольно редкий вид — высокостепенный. В этом случае, из четырех импульсов, образовавшихся в синусовом узле, только один проходит атриовентрикулярный узел (также встречается периодика один прошедший импульс на пять/шесть образовавшихся).
Симптоматика напоминает второй тип 2-ой степени. Ярко выражена брадикардия.
3-я степень
Характеризуется полным прекращением выхода электрического импульса (в случае синоатриальной блокады) или прекращением проведения между синусовым узлом и правым предсердием (предсердная) или через атриовентрикулярный узел (атриовентрикулярная или поперечная).
Признаки похожи по протеканию на второй тип 2-ой степени, но также имеют и собственные черты:
- частота сокращений миокарда снижается;
- присутствуют боли в сердце;
- возникают отеки, одышка;
- тяжело переносятся (или вообще не переносятся) физические нагрузки.
При нарушениях внутрижелудочковой проводимости классификация по степеням не применяется. В этом случае актуальна топическая классификация, различающая протекание патологии по поражению элементов пучка Гиса.
Односторонние нарушения проводимости:
- однопучковые (непроходимость через переднюю или заднюю ветви левой ножки);
- двухпучковая (непроходимость всей левой ножки).
Двусторонние нарушения проводимости:
Неспецифическая блокада конечных ответвлений (очаговая) – обычно у пациентов наблюдается симптоматика заболевания-причины, вызвавшего блокаду пучков Гиса. Патология этого вида специфической симптоматики (за исключением высокостепенных) не имеет.
Методы диагностики
Диагностика начинается со сбора анамнеза, прослушивания тонов, выявления сопутствующих заболеваний и изучения возможного влияния наследственности.
Если появляется подозрения на блокаду, пациента отправляют на ЭКГ (электрокардиографию) — это основной метод диагностики данного заболевания. Процедура проводится для регистрации электрических полей, образующихся при работе сердца. Оценка состояния больного происходит по графику, на котором отмечены зубцы, отражающие различные процессы, проходящие в сердце. Всего существует шесть зубцов (P, Q, R, S, T, U) и их производные (PQ, QRS, ST).
При блокаде на графике заметны отклонения от нормы в зубцах P и Q, и их производных.
Разные виды патологии проявляются на кардиограмме по-разному:
- синоатриальная не отражается на графике ЭКГ. Косвенно на патологию указывают увеличение интервала RR (обозначение сердечного ритма) в два раза по сравнению с предыдущим и отсутствие зубца P (обозначает сокращение предсердий) в момент паузы;
- 1-ая степень атриовентрикулярной блокады выражается изменением интервала PQ (обозначение электрического импульса при прохождении через атриовентрикулярный узел). Отклонением от нормы считается его увеличение. 2-ая степень — отсутствие на графике зубца Q (обозначает сокращение желудочков) и производной QRS (оценка равномерности сокращений желудочков). Может наблюдаться увеличение интервала PQ. 3-я степень — видна заметная разница в частотах у зубца P и комплекса QRS.
- блокада ножек и ветвей пучка Гиса — расширяется производной QRS при нахождении в норме зубца P.
При преходящих видах патологии ЭКГ не всегда может зафиксировать отклонения от нормы, поэтому используются дополнительные методы постановки диагноза:
Данный метод помогает прояснить степень тяжести патологии, характер ее возникновения и факторы, на это повлиявшие.
Оба вида исследования проводятся тогда, когда обычная ЭКГ не дает достоверного ответа и не позволяет точно установить природу нарушений.
Оба варианта ЭхоКГ применяются для выявления причин блокады, связанных непосредственно с работой сердца.
Методика лечения
Периодическая и хроническая блокады лечатся исходя из степени тяжести ее протекания:
- неполная блокада первой степени и второй степени первого типа относятся к бессимптомной и требует только наблюдения и плановых осмотров. Выявить ее удается в случаях проведения плановых ЭКГ, но даже тогда человек лишь наблюдается у врача, чтобы не допустить усугубления протекания. При патологии, вызванной другими заболеваниями сердца может быть установлен кардиостимулятор.
- при 2-ой степени второго типа проводится постоянная стимуляция наружным кардиостимулятором. Если причина не наследственность, а факторами развития патологии послужили приобретенные заболевания, медикаменты, наркотики, на ранних стадиях ее можно вылечить, если купировать исходную проблему. При подозрениях на возможность перехода патологии в стадию полной блокады устанавливается постоянный кардиостимулятор.
- терапия 3-ей степени направлена на облегчение состояния и сводится к предотвращению остановки сердца, поэтому всегда устанавливается кардиостимулятор. Полное купирование на этой стадии невозможно.
Самый большой риск для жизни пациента представляют быстро прогрессирующие блокады и блокады высоких степеней. При данном течении наблюдается сердечная недостаточность и нарушения кровотока.
Лечение проводится хирургическим путем и всегда экстренно:
- больному стимулируют сердечную деятельность наружным электрокардиостимулятором;
- проводится операция по установке кардиостимулятора.
При операции используются следующие препараты:
При лечении применяется медикаментозная терапия (если патология была спровоцирована интоксикацией, прием повлиявших на это лекарств нужно прекратить):
- бета-адреностимуляторы;
- м-холиноблокаторы;
- симпатомиметики (в данный момент, средства не применяются, так как опасны большим количеством побочных эффектов).
Также для лечения важное определенное питание пациента. В рацион добавляют продукты, в состав которых входят микроэлементы влияющие на работу сердца.
- сухофрукты (особенно курага — содержит калий и магний);
- фрукты и ягоды (бананы, авокадо, смородина — содержат кальций, натрий, железо, калий и магний);
- овощи (огурцы, шпинат — витамины группы B, кальций, железо, магний, калий);
- мед;
- морепродукты.
Оказание неотложной помощи осуществляется только специалистами. При подозрении на блокаду или начало приступа, нужно придать человеку горизонтальное положение и вызвать скорую. Стоит с осторожностью давать какие-либо лекарства, если они не назначены врачом с целью лечения данной патологии. Из-за приема неподходящих медикаментов больной может умереть.
Чем опасна эта патология?
Блокада сердца на начальных этапах может не нести за собой никаких последствий для организма, но случаи полной блокады могут грозить:
- сердечной недостаточностью;
- нарушениями мозгового кровообращения;
- ишемией и инфарктом;
- аритмогенным шоком;
- инвалидностью;
- патологиями внутренних органов;
- летальным исходом.
Частично блокада сердца поддается лечению, а именно некоторые ее виды, но во многом положительный исход предопределяют причины, спровоцировавшие патологию и факторы, повлиявшие на ее дальнейшее развитие.
Самый неблагоприятный прогноз при третьей степени тяжести течения заболевания — велика вероятность приобретения инвалидности и смертельного исхода. Шансы на жизнь увеличивает хирургическое вмешательство и установка кардиостимулятора, который помогает улучшить состояние больного.
Профилактикой является своевременное лечение заболеваний, которые могут перерасти в блокаду или стать ее причиной, плановые проверки работы сердца и обращения к медикам при первых подозрениях на ухудшение состояния.
http://infoserdce.com/serdce/blokada-serdtsa/
Блокады сердца
Для того, чтобы сердце могло обеспечивать кровью каждую клеточку организма, оно должно сокращаться в правильном ритме и с частотой от 55-60 до 80-90 ударов в минуту. Ритм должен быть регулярным, с одинаковыми промежутками между сокращениями, ведь отсутствие кислорода, переносимого с кровью, даже на протяжении более 30 секунд уже может сказаться на работе клеток, и в первую очередь, клеток головного мозга. Возникновение кислородного голодания (гипоксии) головного мозга особенно актуально для таких состояний, как блокады сердца.
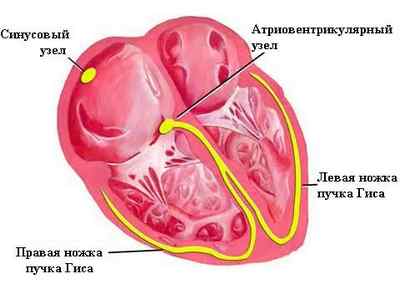
Блокады сердца относятся к нарушениям сердечного ритма, или аритмиям. Аритмии могут характеризоваться как увеличением частоты сердечных сокращений (тахикардии и тахиаритмии), так и уменьшением (брадикардии, брадиаритмии).
Блокады сердца – это группа заболеваний, характеризующаяся замедлением проведения электрического сигнала по сердцу, возникающая в результате врожденных особенностей или, чаще, диффузного замещения нормальной мышечной ткани сердца на рубцовую (соединительную). В основном, блокады приводят к развитию брадикардии с частотой менее 50 в минуту, но могут сочетаться и с учащенным неритмичным пульсом, например, при синдроме Фредерика – сочетании мерцательной аритмии и полной атриовентрикулярной блокады. Опасность полных блокад в том, что отсутствие электрического возбуждения желудочков приводит к отсутствию их сокращения во временном промежутке от нескольких миллисекунд до нескольких минут, что чревато развитием гипоксии мозга, потери сознания и клинической смерти.
Развитие блокад при том или ином заболевании объясняется тем, что часто в патологический процесс вовлекаются участки проводящей системы сердца. Это измененные мышечные клетки, основной задачей которых является проведение электрического сигнала, чтобы по всему сердцу регулярно проходила волна возбуждения. Если эти клетки подвергаются воспалению, оказываются втянутыми в рубцовую ткань, или не могут передать импульс клеткам, располагающимся далее, возникает блок на пути передачи импульса.
В зависимости от того, какой участок проводящей системы сердца вовлечен в патологический процесс, выделяют следующие виды блокады:
— синоаурикулярная (синоатриальная) – при блокировке синусового узла в ушке правого предсердия,
— внутрипредсердная блокада – при нарушении пути следования электрического импульса по стенкам предсердий,
— атриовентрикулярная – при блоке узла, «переключающего» возбуждение с предсердий на желудочки,
— внутрижелудочковая блокада, или блокада правой и левой ножек Гиса. Бывает полной и не полной; одно- , двух- и трехпучковой. При помощи пучка Гиса в стенках миокарда желудочков возбуждение равномерно передается по их стенкам, обуславливая ритмичные сокращения сердца.
В зависимости от того, насколько нарушена проводимость импульса, частично или полностью, различают полные и неполные блокады.
Блокада I — II степени является неполной, а III – полной. В первом случае не все проводящие волокна поражены, поэтому часть импульсов проводится на нижерасположенный участок миокарда. При полной блокаде импульсы вообще не проводятся, поэтому сокращение нижерасположенных участков осуществляется или за счет эктопических (в другом месте) очагов возбуждения, или не осуществляется совсем.
Распространенность блокад сердца варьирует и зависит от возраста. Так, атриовентрикулярная блокада I степени у лиц молодого возраста встречается в 1% случаев, а у лиц пожилого возраста – в 2.4%. Блокада II степени у молодых людей встречается в 0.003% случаев, и увеличивается у пожилых. Врожденная атриовентрикулярная блокада III степени встречается крайне редко – в одном случае на 20 000 живорожденных детей. Блокада правой ножки Гиса встречается у 2 – 5% здоровых лиц, и при отсутствии выраженной кардиологической патологии может являться вариантом нормы.
Причины, вызывающие блокаду сердца
Блокады I степени и неполная блокада Гиса, не проявляющиеся клинически, могут являться вариантом нормы или встречаются у спортсменов, у лиц с вегето-сосудистой дистонией, а также у детей, подростков и молодых лиц, имеющих пролапс митрального клапана, открытое овальное окно и другие малые аномалии развития сердца.
Блокады II и III степени, полные внутрижелудочковые блокады, трехпучковая блокада (и правой, и обеих ветвей левой ножки Гиса) практически всегда возникают при органическом поражении сердечных тканей. К заболеваниям, которые вызывают воспалительные или рубцовые процессы в миокарде, относятся:
1. Миокардиты – воспаление сердечной мышцы, вызванное:
— вирусными инфекциями – вирусы Коксаки, краснухи, кори, Эпштейн – Барр (инфекционный мононуклеоз), гриппа, аденовирус, цитомегаловирус
— бактериальными и паразитарными инфекциями – ревматическая лихорадка, дифтерия, скарлатина, токсоплазмоз, системный хламидиоз
— аутоиммунными заболеваниями – ревматоидный артрит (5 – 25% пациентов имеют поражение сердца), системная красная волчанка (5 – 15%), системная склеродермия (20 – 40%)
2. Кардиомиопатии – группа болезней с патологическим изменением нормальной анатомической структуры сердца (значительное утолщение стенок сердца или наоборот, их истончение с расширением внутренних полостей сердца, мешающее им нормально сокращаться и расслабляться). Могут развиваться при ишемической болезни сердца, артериальной гипертонии, дисбалансе гормонов в организме, токсическом влиянии алкоголя, наркотиков, нарушениях обмена веществ, миокардитах.
3. Кардиосклероз – рубцевание мышечной ткани, вовлеченной в зону воспаления или в участок некроза (гибели) миокарда после инфаркта миокарда.
5. Острый инфаркт миокарда – у 15% пациентов возникают нарушения проводимости.
6. Врожденные и приобретенные пороки сердца.
7. Интоксикация сердечными гликозидами, бетта – блокаторами, урежающими сердечный ритм.
8. Артериальная гипертония часто вызывает нарушение проводимости внутри предсердий сердца.
Симптомы блокады сердца
Блокады I степени, неполная однопучковая блокада ножек Гиса, внутрипредсердная блокада, как правило, никак себя не проявляют клинически и могут быть выявлены только по ЭКГ при плановом обследовании.
Полные блокады проявляются симптомами аритмии и признаками основного заболевания. Эти клинические проявления могут возникать внезапно, на фоне хорошего самочувствия, а могут существовать длительно, с периодами ухудшения, к которым пациент адаптировался и «научился» не обращать на них внимания. Однако, если Вы заметили у себя некоторые из перечисленных симптомов, следует обратиться к врачу для обследования, потому что некоторые симптомы могут быть признаком надвигающихся опасных состояний.
Симптомы нарушения ритма:
— слабость, повышенная утомляемость, снижение возможности выполнять прежнюю физическую работу,
— ощущение перебоев в работе сердца – чувство замирания или остановки сердца, дискомфорт за грудиной,
— головокружение, мелькание мушек перед глазами, внезапная общая слабость с ощущением дурноты, шум в ушах,
— приступы Морганьи – Эдемса – Стокса (приступы МЭС) – внезапная резкая бледность, холодный липкий пот, нитевидный редкий пульс, потеря сознания, возможны судороги из-за гипоксии мозга. Как правило, через насколько секунд или две – три минуты сознание восстанавливается, но если этого не произошло, а дыхание и сердцебиение отсутствуют, значит, развилась асистолия (остановка) сердца и клиническая смерть,
— полная левая блокада пучка Гиса, развившаяся внезапно впервые в жизни, может привести к развитию острой левожелудочковой недостаточности с отеком легких, для которой характерны удушье, кашель с мокротой, похожей на пену, посинение кожи губ, лица, пальцев, шоковое состояние.
Симптомы основного заболевания – боли в груди при физической нагрузки или в покое при ишемической болезни сердца, одышка, похолодание кистей рук и стоп, цианоз (синюшняя окраска) пальцев, носа, ушей или всего лица и конечностей при пороках сердца, головные боли затылочной локализации с тошнотой и рвотой при гипертонии, высокая температура или длительное повышение температуры не выше 37.5? С при инфекциях, поражение суставов и кожи при системных заболеваниях и многие другие.
Диагностика блокады сердца
О предварительном диагнозе врач может думать еще при уточнении характера жалоб пациента. Для дальнейшей диагностики используются следующие методы:
— стандартная ЭКГ — основной информативный метод, подтверждающий наличие блокады. Тем не менее, не всегда однократная электрокардиограмма может «уловить» признаки блокады, особенно в случае преходящих блокад сердца.
Признаки синоатриальной блокады – периодическое выпадение комплексов P — QRS в связи с тем, что не каждый импульс из синусового узла достигает предсердий, а значит, и желудочков. Увеличение интервала RR в два, а иногда и более раза.

Признаки внутрипредсердной блокады – расщепление и расширение более 0.11 с зубца P, и связанное с этим удлинение интервала PQ. Иногда появляется добавочный отрицательный зубец P (при полной диссоциации правого и левого предсердий и их сокращений в отдельном ритме).
Признаки атриовентрикулярной блокады I степени – постоянное удлинение интервала PQ более 0.20 с, II степени типа по типу Мобитц 1 – с каждым последующим сокращением интервал PQ все больше удлиняется, пока не выпадет один сердечный комплекс P-QRS, далее весь цикл повторяется снова. Блокада II степени по типу Мобитц 2 – продолжительность интервала PQ в каждом сокращении одинаково удлинена более 0.20 с, а желудочковые комплексы QRS выпадают беспорядочно, без четкой периодичности и могут быть деформированы. Блокада II степени 3 типа – нет каждого второго или двух и более комплексов P-QRS подряд. Блокада III степени – полное разобщение ритма предсердий и желудочков – частота сокращений предсердий – 70 – 80 в минуту, желудочков – 40 – 50 в минуту и менее. Предсердные зубцы P не связаны с желудочковыми комплексами QRS, могут наслаиваться, быть до или после них.
Признаки внутрижелудочковой блокады: при неполных блокадах — комплекс QRS не расширен, не деформирован, наблюдаются изменения зубца R (расширен и зазубрен) и зубца S в левых или правых отведениях соответственно типу блокады (правой иди левой ножки); при полных блокадах – расширенные деформированные комплексы QRS шире 0.12 с, широкий глубокий зубец S в соответствующих отведениях (III, aVF, V 1,2 при правой блокаде, I, aVL, V 5, 6 при левой блокаде).
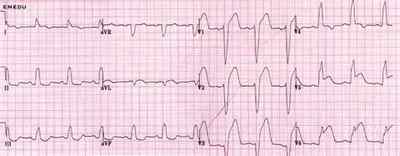
Полная левая блокада пучка Гиса
— суточное мониторирование ЭКГ информативно при преходящих блокадах, так как позволяет анализировать сердечный ритм и проводимость на протяжении суток, в том числе и в ночное время.
— ЭКГ с нагрузкой применяется для определения толерантности к физической нагрузке, позволяет установить функциональный класс ишемической болезни сердца и хронической сердечной недостаточности.
— эхокардиография, рентгенография грудной клетки, МРТ сердца, коронарография применяются для поиска основного заболевания, повлекшего за собой нарушения проводимости.
Лечение блокады сердца
Терапия блокады начинается с лечения основного заболевания. Блокады I степени, не проявляющиеся клинически, лечения не требуют.
При передозировке лекарствами, замедляющими ритм, проводится полная отмена этих препаратов. При блокадах сердца противопоказаны бетта – блокаторы (пропранолол, бисопролол, атенолол, анаприлин, тенорик, обзидан, эгилок и др), сердечные гликозиды (строфантин, коргликон, дигоксин), антиаритмические препараты (аймалин, кордарон, верапамил, дилтиазем, хинидин).
При функциональных блокадах, связанных с сосудистой дистонией, малыми аномалиями сердца, занятиями спортом, при синоатриальных блкадах I – II степени и внутрисердечных блокадах назначаются препараты, улучшающие обмен веществ в сердечной мышце – АТФ, рибоксин, витамины, антиоксиданты (убихинон, мексидол, актовегин).
Полная атриовентрикулярная блокада лечится назначением изопреналина и орципреналина курсом, после чего решается вопрос об имплантации искусственного кардиостимулятора.
Специфических препаратов для лечения внутрижелудочковой блокады нет. В тяжелых случаях (полная правая или левая блокада на фоне острого инфаркта миокарда, двух – и трехпучковые блокады, особенно с приступами МЭС) применяется временная или постоянная электрокардиостимуляция.
Первая помощь при блокаде сердца
В качестве первой помощи у пациента с приступами МЭС показаны 1 – 2 таблетки изадрина под язык (5 – 10 мг), подкожное введение атропина, внутривенное введение адреналина, норадреналина. При отсутствии дыхания и сердечной деятельности — непрямой массаж сердца и искусственное дыхание до приезда скорой помощи.
Бригадой скорой помощи в случае клинической смерти проводится кардиоверсия (восстановление ритма) при помощи электрического разряда от дефибриллятора и экстренная госпитализация в реанимационное отделение для дальнейшего решения вопроса об имплантации искусственного кардиовертера – дефибриллятора в сердце.
Для терапии основного заболевания применяются нестероидные противовоспалительные средства, глюкокортикоиды (преднизолон, гидрокортизон), антибиотики пенициллинового ряда, диуретики (мочегонные), гипотензивные препараты (эналаприл, периндоприл), аспирин для уменьшения тромбообразования в кровяном русле и на стенках сердца, препараты, нормализующие уровень холестерина в крови (статины) и др.
Образ жизни с блокадой сердца
Образ жизни сводится к коррекции питания с увеличением в рационе белков, растительных жиров и сложных углеводов и с ограничением животных жиров и простых углеводов, снижению значимых физических нагрузок, правильной организации режима дня с достаточным по времени отдыхом.
Ребенок с врожденной или приобретенной блокадой сердца не сможет вести обычный для детей его возраста образ жизни, так как ему будут запрещены занятия физкультурой, посещение спортивных кружков и секций и любые значимые нагрузки. Юноша с блокадой II степени и выше, скорее всего, не будет годен к службе в армию. Вопрос о вынашивании беременности для женщин решается строго индивидуально при участии в консилиуме врачей кардиолога, кардиохирурга, акушер – гинеколога и других специалистов.
Обязательным является своевременное обращение к лечащему врачу при нарастании неприятных симптомов и значительном ухудшении самочувствия. Пациент с блокадой должен ответственно относиться к своему заболеванию и понимать, что блокада высокой степени может в любой момент закончиться фатально. Для того, чтобы этого не произошло, следует внимательно относиться к своему здоровью, прислушиваться к советам врачей и неукоснительно выполнять их диагностические и лечебные назначения.
Осложнения блокады сердца
К осложнениям относятся:
— прогрессирование блокады, например, АВ – блокада 1 степени часто прогрессирует до блокады II степени 1 типа, редко – до полной АВ – блокады. В связи с этим важно динамическое наблюдение с ЭКГ – мониторингом за пациентом. Изначально имеющаяся АВ – блокада II степени II типа часто прогрессирует до полной блокады.
— осложнения полных блокад – острая левожелудочковая недостаточность с отеком легких, асистолия желудочков и внезапная смерть.
— прогрессирование хронической сердечной недостаточности.
— тромбоэмболия легочной артерии, инфаркт миокарда, ишемический инсульт.
Профилактикой является грамотное медикаментозное лечение основного заболевания, своевременное определение показаний для имплантации кардиостимулятора.
Прогноз для блокад I степени при отсутствии органического поражения сердца благоприятный.
Для полных блокад прогноз определяется характером основного заболевания, степенью нарушения функций сердца и стадией хронической сердечной недостаточности. Частота и количество приступов МЭС не являются предикторами смертности, то есть не влияют на прогноз – у одних пациентов приступы могут возникать часто, а у других единственный приступ за всю жизнь может привести к летальному исходу.
Прогноз для пациентов в остром периоде инфаркта миокарда, осложнившегося развитием полной левой или правой блокады пучка Гиса, крайне неблагоприятный.
http://medicalj.ru/diseases/cardiology/1266-blokady-serdca
Что такое блокада сердца

Сердечной блокадой называют патологическое явление, которое характеризуется нарушенным проведением импульсов к этому органу. Существует несколько разновидностей недуга.
Из данной статьи можно узнать, что такое сердечная блокада, какими методами можно диагностировать состояние и как лечить. Патология, по мнению специалистов, очень опасна, поскольку приводит к серьезным осложнениям и даже к летальному исходу.
Что такое сердечные блокады
Нарушенная деятельность сердца, связанная с неполной проводимостью импульса к органу или её отсутствием, в медицине считается блокадой.
Заболевание может затрагивать атриовентрикулярный или синусовый узел, предсердие, пучок Гиса или одну его ножку. Обычно выявляют патологию приобретенного характера, но иногда она бывает и врожденной.
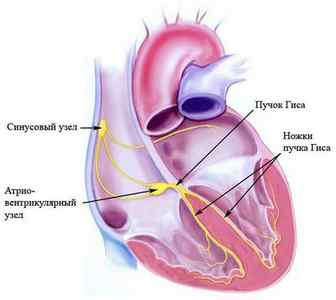
Провоцируют данное состояние различные факторы, в том числе и тяжелые заболевания не только сердца, но и иных важных органов и из систем.
По месту расположения нарушения и характеру его развития различают несколько степеней и видов данного состояния.
Классификация патологии
Заболевание имеет несколько разновидностей. Это зависит от следующих факторов:
- места неправильной проводимости сердечных импульсов;
- тяжести протекания патологии;
- основных причин развития сердечных нарушений.
Медики определяют несколько вариантов нарушенной деятельности органа:
- 1 степени. Данная патология характеризуется проводимостью импульсов к сердцу с большим замедлением.
- 2 степени. Такое явление считается неполной блокадой. При ней импульс частично не подходит к сердцу.
- 3 степени. Данная аномалия – полная блокада. Для такого состояния характерна непроводимость импульсов. Считается наиболее опасной.
Также выделяют преходящие и стойкие блокады. В первом варианте патология не имеет постоянного характера, поэтому возникает нечасто. При стойкой форме заболевание проявляется постоянно.
По локализации нарушений определяют следующие разновидности заболевания:
- атриовентрикулярная;
- предсердная;
- внутрипредсердная;
- внутрижелудочковая;
- межпредсердную;
- синоатриальная;
Эти разновидности блокады указывают на место в зоне мышц сердца, где определяется нарушеная проводимость. Например, предсердным называется патология в области предсердия. Синусовая блокада указывается на неправильное импульсовое проведение в зоне синусового узла.
Диагностируется также блокада полного или частичного типа правой или левой ножки пучка Гиса.
В зависимости от степени протекания заболевания назначается терапия с помощью медикаментозных средств или хирургический способ лечения.
Блокадой левого желудочка сердца в медицинской терминологии называется патологическое состояние ножки пучка Гиса с этой стороны.
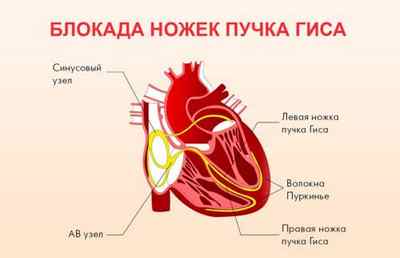
Дефект правого желудочка сердца – это нарушенная работа антриовентрикулярного узла. Может быть неполным и возникать вследствие частого повышенного давления (артериального), при нарушенном функционировании коронарных артерий или кардиомиопатии.
Провоцирует данное заболевание неправильная деятельность аортальных клапанов.
Полная может быть дистального вида, то есть характеризуется ритмом на низком уровне. Также определяют еще один тип такой блокады – проксимальный, при котором узел атриовентрикулярный считается водителем ритма.
При полном типе желудочковых блокад наблюдается сокращение в предсердной области и желудочке одновременно. При таком типе патологии начинает развиваться брадикардия, а также возникает недостаток кровообращения. Обычно явление сопровождается такой симптоматикой, как ощущение нехватки воздуха, слабость, стенокардия, обморок и головокружение.
Патологическое состояние возникает вследствие следующих нарушений в системе сердца и сосудов:
- ишемическая болезнь;
- атеросклероз;
- кардиомиопатия;
- ревматизм;
- миокардит
- дистрофия сердечных тканей;
- стенокардия;
- инфаркт миокарда;
- миокардиодистрофия;
- кардиосклероз.
Провоцировать патологию могут также такие факторы, как:
- нарушение функционирования ЦНС;
- гипоксемия;
- дисбаланс электролитов в крови;
- нейроциркуляторная дистония;
- интоксикация организма;
- патологии органов пищеварительной системы;
- болезни нервной системы;
- некротический процесс;
- сбои в гормональной системе;
- дефицит определенных полезных веществ и витаминов;
- генетическая предрасположенность;
- сильное психоэмоциональное и физическое перенапряжение;
- стрессовые ситуации.
Иногда дополнительной причиной является применение некоторых лекарственных препаратов. К этим средствам относятся гликозиды, верапамил, бета-адреноблокаторы. Обычно такое явление происходит в результате превышенная дозировка лекарственных средств, которые воздействуют на быстроту импульсового проведения.
Бывает, что заболевание возникает как осложнение после хирургического метода лечения при различных дефектах сердца.
В некоторых случаях патология является врожденной вследствие неправильного развития органа во внутриутробном периоде.
Симптомы патологического состояния
Клиническая симптоматика зависит от степени тяжести недуга. При блокаде первой степени любые признаки могут вообще отсутствовать.
Если диагностируют вторую степень патологии, то обычно наблюдается болезненность в грудине, головокружение, частая утомляемость, потеря работоспособности и слабость.
Частичная блокада сопровождается нарушением сердечного тона и выпадением пульса.
Признаками полной блокады является постоянная брадикардия, которая характеризуется пульсом ниже 40 ударов за минуту. Симптомом является также синдром Морганьи-Эдемса-Стокса. При этом признаке наблюдаются обморочные состояния и судороги.
Обычно яркие симптомы проявляются при сердечной патологии третьей степени. К ним относятся:

- головокружения;
- головная боль;
- потемнение в глазах;
- повышение тревожности;
- покраснение, а затем резкое побледнение кожи лица;
- отсутствие или понижение пульса;
- редкое и глубокое дыхание;
- судороги;
- расширение зрачков;
- помутнение или потеря сознания.
Сопровождается полная блокада также болевым синдромом и ощущением тяжести в грудной зоне. Эти признаки часто отдают в спину, за зону грудной клетки. О патологическом состоянии могут свидетельствовать тошнота и рвота, расстройство сна в виде сонливости, одышка, повышение тревожности и страха, апатия.
Вышеперечисленные признаки указывают на прекращение кровообращения на определенное время. В случае возникновения этих симптомов нужно срочно вызывать скорую помощь. При развитии обморока, расширении зрачков, прекращении дыхания перед приездом бригады медиков человеку необходимо сделать непрямой массаж сердца.
Важно помнить, что правильно оказанная доврачебная помощь может спасти человеку жизнь.
Диагностика
При возникновении симптомов заболевания больной должен обратиться к специалисту-кардиологу. После сбора анамнеза врач предложит пройти комплексное обследование.
К методам диагностики относятся:
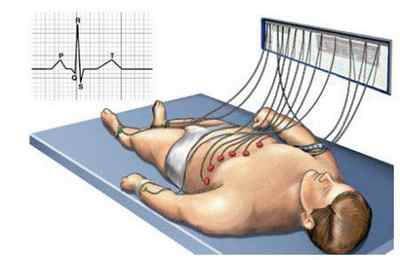
- электрокардиография;
- эхокардиография;
- мониторирование по Холтеру.
На кардиограмме сердца при блокаде отсутствует связь синусового и эктопического ритма. Принимают во внимание и другие результаты расшифровки электрокардиографии.
При синоатриальной блокаде нарушена проводимость из синусовых узлов в предсердные участки. На ЭКГ видно синусовый ритм, при нем наблюдается выпадение некоторых циклов сердца.
Атриовентрикулярная блокада – нарушенное проведение импульсов в зоне этого узла и ножек пучка Гиса.
Межпредсердная блокада характеризуется нарушенным ритмом и неправильной проводимостью до предсердия. Длительность зубцов Р увеличена, наблюдается их зазубрение или расширение.
Мониторинг по Холтеру поможет установить степень заболевания. Этот метод позволяет определить основную причину возникновения недуга.
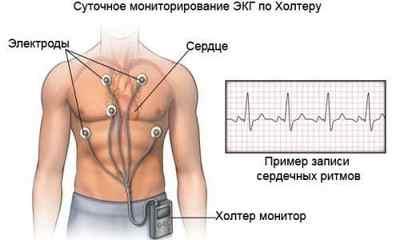
Для диагностики блокад не только используют инструментальные методы обследования, но и делают лабораторные анализы.
Чтобы результаты диагностики были более точными и достоверными, перед проведением исследования пациенту необходимо ограничить всевозможные нагрузки — как физические, так и психологические.
Методы терапии
Лечение в первую очередь направлено на устранение основной проблемы, вследствие которой возникла патология. Терапия осуществляется с комплексным подходом и заключается в профилактике смертельных исходов от сердечного дефекта, устранении признаков патологии.
В зависимости от сиадии течения заболевания и разновидности блокады назначается лечение консервативными методами или хирургическая операция.
При блокадах обычно применяются такие группы медикаментозных средств:
- блокаторы калиевых рецепторов (Соталол, Небинтан или Амиодарон);
- натриевые блокаторы (Ритионорм, Гилуритмал, Новокаинамид, Хинидин, Ритмилен или Энкаинид);
- В-блокаторы (патологию могут лечить Атенололол, Бисопрололом, Надололом, Эсмололом или Пропранололом).
Могут назначаться для снятия симптомов такие медикаментозные препараты:
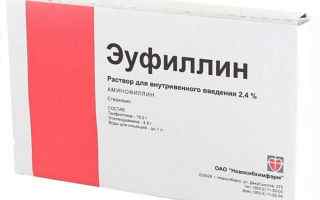
- Изадрин;
- Атропин;
- Эуфиллин;
- Алупент.
Выписываются пациентам и средства, устраняющие симптомы аритмии. К таким лекарствам относятся Верапамил и Дилтиазем.
Блокаду третьей степени могут лечить Дофамином и Адреналином, которые стабилизируют гемодинамику.
При хронической патологии часто выписываются такие препараты, как Коринфар и пр. Назначать вышеперечисленные лекарственные средства должен только опытный врач, иначе значительно увеличивается риск возникновения опасных последствий и усугубление проблемы.
При тяжелой форме течения патологии показана кардиостимуляция. Обычно её назначают при сердечной недостаточности острого вида, когда развивается коллапс, резкое падение давления, обморочное состояние, отёки в легких.
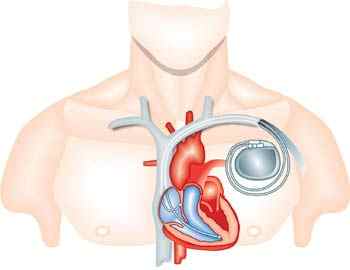
Кардиостимулятор ставят в орган при выраженной симптоматике блокады, когда возможен неблагоприятный прогноз. Это установка в сердце позволяет облегчить состояние больного и улучшить качество его жизни.
Для увеличения продолжительности жизни необходима постоянная стимуляция мышц сердца.
Делать или не делать операцию, решает только специалист – кардиохирург.
Лечение патологии заключается также в восстановлении правильного распорядка дня. Пациенту необходимо наладить здоровый и полноценный сон.
Чтобы лечение принесло желаемый эффект, важно соблюдать диету. Правильное питание при сердечной блокаде заключается в исключении пищи, которая содержит большое количество холестерина. Важно употреблять продукты, богатые витаминами. От вредной еды, особенно от употребления алкогольных напитков, необходимо отказаться вообще.
Больному противопоказано табакокурение. Необходимо придерживаться здорового образа жизни. Пациент должен избегать физических и эмоциональных перегрузок, стрессовых и конфликтных ситуаций.
Возможные осложнения и прогноз
В зависимости от разновидности патологического состояния прогноз может быть оптимистичным или закончиться летальным исходом.
На начальных этапах развития блокады при своевременном лечении обычно благоприятный прогноз. Если игнорировать предписания специалиста, то заболевание может прогрессировать.
В таком случае возможно развитие следующих опасных и тяжелых последствий:
- частые обморочные состояния;
- сердечная недостаточность;
- фибрилляция сердечных желудочков;
- отёчность легких;
- коронарная недостаточность.
При тяжелом течении полной блокады прогноз обычно неблагоприятный. Поэтому патология может закончиться смертельным исходом.
Обычно он наступает, если имели место такие осложнения, как фибрилляция желудочков и сердечная недостаточность.
Таким образом, сердечная блокада является опасным состоянием, которое может возникать в результате множества причин. В зависимости от её разновидности строится прогноз.
Лечение заболевания может осуществляться консервативным и хирургическим путём. Выбирать подходящую тактику должен кардиолог.







