Шунтирование сердца – что это такое, показания, видео и техники операции, отзывы и последствия, реабилитация
Аортокоронарное шунтирование – показания, техника и длительность, реабилитация и осложнения
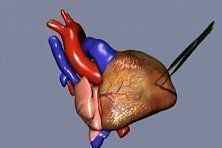
Наличие ишемической болезни сердца с выраженной клинической симптоматикой в виде загрудинной боли и одышки служит частым поводом для обращения к кардиологу. Радикально решить проблему помогает оперативное вмешательство. Тактика выбора для некоторых подобных пациентов – аортокоронарное шунтирование сердца. Это вмешательство, в процессе которого суженный и закупоренный бляшками сосуд меняют на трансплантат с вены ноги. В результате восстанавливается кровоток в миокарде, а больному сохраняют жизнь.
Показания и противопоказания к проведению
В основе ИБС как правило лежит атеросклероз коронарных артерий. На их стенках накапливается холестерин, образуются бляшки, нарушающие проходимость сосудов. Сердце получает недостаточный объем кислорода с током крови, и человек чувствует боли в груди по типу стенокардии. В народе это состояние известно как грудная жаба. Оно проявляется давящими, сжимающими, жгучими кардиалгиями приступообразного характера, поначалу связанными с физической нагрузкой или сильным волнением, а в дальнейшем возникающими и в покое.
Показание к операции коронарного шунтирования стенозированных сосудов сердца – необходимость восстановления кровотока в миокарде при таких заболеваниях:
- прогрессирующая, постинфарктная и стенокардия напряжения;
- инфаркт миокарда.
Подобные состояния требуют выполнения коронаровентрикулографии (КВГ) перед выбором тактики действий.
Аортокоронарное шунтирование (АКШ) выступает методом выбора, если при КВГ обнаружено:
- гемодинамически значимый стеноз венечного сосуда сердца (сужение более чем на 75%), в том числе ствола левой коронарной артерии;
- одновременное поражение нескольких веток русла;
- дефект ближних отделов правой межжелудочковой ветви;
- сохраненный диаметр артерии составляет менее 1,5 мм.
Поскольку шунтирование на сердце требует от организма хороших восстановительных возможностей, оно имеет ряд противопоказаний. К ним относятся тяжелые соматические заболевания:
- печени (цирроз, хронический гепатит, дистрофические изменения) с выраженной печеночно-клеточной недостаточностью;
- почек (почечная недостаточность последних стадий);
- легких (эмфизема, тяжелая пневмония, ателектаз).
- декомпенсированный сахарный диабет;
- неконтролируемая артериальная гипертензия.
Возраст больных сам по себе – не противопоказание к шунтированию сердца, когда нет тяжелых сопутствующих болезней.
Перечисленные показания и противопоказания доктор рассматривает комплексно, определяя степень операционного риска и решая, как действовать дальше.
Шунтирование после инфаркта миокарда
Данная операция при коронарном синдроме является одним из вариантов радикального лечения пациента. Ее проводят в случаях, когда состояние венечного сосуда не позволяет поставить стент или при ретромбозе установленного устройства (в такой ситуации у больного извлекают артерию вместе с пружинкой и на ее место имплантируют шунт). В остальных случаях преимущество выбора всегда за малоинвазивной методикой (стентирование, баллоннирование и прочими).
Методики и техника выполнения
Шунтирование – полостная операция, предполагающая образование дополнительного пути кровотока к сердцу, минуя пораженные сегменты венечных артерий. Оперируют и в плановом, и в экстренном порядке. Существуют два метода создания анастомозов в кардиологической хирургии: маммарокоронарный (МКШ) и аортокоронарный (АКШ). При аортокоронарном пути как субстрат замены используют большую подкожную вену бедра или вены голени, а при МКШ – внутреннюю грудную артерию.
Последовательность действий
Затем проверяют функционирование анастомоза при помощи специальных методик. Иногда делают малоинвазивную операцию без подключения АИК. Ее выполняют на работающем сердце, она грозит меньшим риском осложнений и сокращенной продолжительностью восстановления. Однако этот вид вмешательства требует чрезвычайно высокой квалификации хирурга.
Подробнее о технике выполнении АКШ смотрите видео в блоке ниже.
Ранний послеоперационный период
После операции пациент несколько дней лежит в палате реанимации. В этот период наблюдают за жизненно важными показателями, обрабатывают швы антисептическими растворами, промывают дренажи. Каждый день выполняют анализ крови, регистрируют кардиограмму, измеряют температуру тела. Поначалу естественное явление – незначительная лихорадка и кашель. После отключения аппарата ИВЛ пациента обучают дыхательной гимнастике, чтобы эффективно выводить жидкость из легких и предотвратить застойную пневмонию. С этой же целью больного часто поворачивают в стороны и несколько раз выполняют рентгенографию ОГК. Пациент получает необходимые лекарства.
Если состояние стабильно, а жизни пациента ничего не угрожает, его переводят в общую палату, чтобы далее наблюдать и восстанавливать после шунтирования сердца. Постепенно расширяют двигательный режим, начиная с ходьбы возле кровати, по коридору. Обрабатывают участки послеоперационных ран. Больной носит эластичные чулки для уменьшения отека голени. Перед выпиской снимают швы с грудной клетки. Срок нахождения в больнице колеблется в пределах недели и более.
Реабилитация
Восстановление после операции представляет собой комплекс мероприятий, направленных на возвращение к повседневной жизни, адекватным физическим нагрузкам и профессиональной деятельности.
Весь период делят на несколько этапов:
Для подготовки материала использовались следующие источники информации.
http://cardiograf.com/terapiya/operatsii/shuntirovanie-serdca-chto-ehto.html
Доброе утро
Как оперируют сердца
Код для встраивания видео
Плеер автоматически запустится (при технической возможности), если находится в поле видимости на странице
Размер плеера будет автоматически подстроен под размеры блока на странице. Соотношение сторон — 16×9
Плеер будет проигрывать видео в плейлисте после проигрывания выбранного видео
Ишемическая болезнь сердца — едва ли не самое распространенное и одно из самых страшных заболеваний в мире. Атеросклеротические бляшки закупоривают коронарную артерию, нарушается кровообращение, образуется тромб. Итог — инфаркт миокарда. Еще 52 года назад этот диагноз звучал как приговор. Но 24 февраля 1964 года профессор Ленинградского медицинского университета Василий Иванович Колесов провел операцию, которую сравнили с первым полетом человека в космос. Аортокоронарное шунтирование. Сегодня из всего объема кардиохирургии 75% занимает именно эта операция. В качестве шунтов используют участки лучевой артерии больного — с предплечья или ноги.
Лео Бокерия, директор НЦССХ им. А. Н. Бакулева: От аорты, где давление 120, мы берем вену и пришиваем. Затем эту вену, ее дистальный конец, вторая часть пришивается к месту, ниже сужения коронарного артерия. Полностью восстанавливается коронарный кровоток, потому что выше сужения он питается по этой артерии.
Колесов делал свою операцию практически вслепую. Прошло полвека, и диагностика достигла невероятной точности. Коронарография позволяет определить, какой сосуд поражен и на сколько процентов. При сужении просвета более чем на 70%, пациенту показана операция Колесова — аортокоронарное шунтирование.
Каковы же первые симптомы ишемической болезни? «Это боль за грудиной, она начинает уходить в руку, если она хронически развивается, то пациент начинает чувствовать себя не так, как обычно, — объяснил Лео Бокерия. — У него появляется отдышка при подъеме на этаж или при ходьбе».
Иногда боль может отдавать в зуб или в шею. Так произошло с Виталием Агафоновым. Сначала просто болело горло, когда стало хуже, вызвал скорую. Оказалось, все намного серьезней простуды. Но сегодня самое страшное позади. Мы снимали Виталия на шестой день после шунтирования. После небольшой реабилитации в его жизни не будет никаких ограничений. Теперь его сердце снова абсолютно здорово.
http://www.1tv.ru/shows/dobroe-utro/pro-zdorove/kak-operiruyut-serdca
Коронарное шунтирование сосудов сердца операция видео

Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день.
При выявлении гипертонической болезни сразу приступают к ее лечению. Методы терапии подбираются в зависимости от степени артериальной гипертензии, наличия факторов риска и стадии заболевания.
Основная цель – это не только снижение и поддержание давления на необходимом уровне. Главной задачей является профилактика осложнений, в том числе летальных. Для этого сочетают медикаментозное лечение гипертонической болезни с коррекцией факторов риска.
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Изменение образа жизни
В основе немедикаментозного лечения лежит устранение факторов, способствующих повышению давления и увеличивающих риск сердечно-сосудистых осложнений. Изменение образа жизни рекомендуется всем больным, страдающим эссенциальной гипертензией. У людей без факторов риска, с цифрами артериального давления, соответствующими 1 степени гипертонической болезни, используется только такой способ терапии. Оценивают результаты через несколько месяцев. При повышении давления до 2 степени без факторов риска или до 1 степени, но с 1–2 ФР выжидательная тактика сохраняется несколько недель.

Лечебное питание
Независимо от стадии заболевания назначается диета, богатая калием, с ограничением соли и жидкости – стол № 10. При этом питание должно быть полноценным, но не избыточным. Количество соли, употребляемой в сутки, не должно превышать 6–8 г, оптимально – не более 5 г. Жидкость ограничивают до 1–1,2 литра. Сюда включается чистая вода, напитки и жидкость, поступающая в организм с едой (суп).
Желательно исключать из своего рациона стимуляторы сердечно-сосудистой системы: кофе, крепкий чай, какао, шоколад, острые блюда, копчености, а также животные жиры. Полезна молочно-растительная диета, каши, можно употреблять постное мясо и рыбу. Желательно включать в рацион изюм, курагу, чернослив, мед и другие продукты, богатые калием. Различные виды орехов, бобовые, овсянка богаты магнием, что положительно влияет на состояние сердца и сосудов.
Активный образ жизни
Людям, ведущим сидячий образ жизни, необходимо бороться с гиподинамией. Впрочем, физические нагрузки будут полезны всем. Нагрузку увеличивают постепенно. Актуальны аэробные виды спорта: плавание, ходьба, бег, велосипедные прогулки. Продолжительность тренировки – не менее 30 минут в день. Желательно заниматься ежедневно, но можно делать перерыв на 1–2 дня. Все зависит от индивидуальных возможностей человека и степени тренированности. Силовые нагрузки лучше исключать, так как они могут провоцировать повышение давления.
Борьба с лишними килограммами
В борьбе с ожирением помогут правильное питание и физические нагрузки. Но если этого недостаточно или вес очень большой, то могут использоваться специальные препараты: Орлистат, Ксеникал. В некоторых случаях прибегают к оперативному лечению. Один из вариантов операции – еюноколоностомия (желудочное шунтирование), позволяющая выключить желудок из процесса пищеварения. Вторая операция – вертикальная бандажная гастропластика. Для этого применяют специальные кольца, которые фиксируются на теле желудка, тем самым уменьшая его объем. После такого лечения человек уже не может много есть.
Худеть необходимо под наблюдением лечащего врача или диетолога. Оптимальным является снижение массы тела за месяц на 2–4 кг, но не больше 5 кг. Это более физиологично, и организм успевает адаптироваться к таким изменениям. Резкая потеря массы тела может быть опасна.
Вредные привычки и стрессы
Для успешной борьбы с гипертонической болезнью необходимо избавиться от вредных привычек. Для этого следует бросить курить и перестать злоупотреблять алкоголем. При частых стрессах и напряженной работе нужно научиться расслабляться и правильно реагировать на негативные ситуации. Для этого подходят любые методы: аутогенная тренировка, консультация психолога или психотерапевта, занятия йогой. В тяжелых случаях могут использоваться психотропные средства. Но главное – это полноценный отдых и сон.
Лекарственная терапия
Современные лекарственные препараты очень эффективны в борьбе с гипертонической болезнью и ее осложнениями. Вопрос о назначении таблеток встает тогда, когда изменение образа жизни не приводит к положительным результатам при артериальной гипертензии 1 степени и 2 степени без факторов риска. Во всех остальных случаях лечение назначают сразу, как установлен диагноз.
Выбор лекарств очень большой, и подбираются они индивидуально для каждого пациента. Кому-то достаточно одной таблетки, другому показано не меньше двух, а то и трех лекарственных средств. В процессе лечения препараты могут меняться, добавляться, убираться, возможно увеличение или уменьшение дозы.
Неизменным остается одно – лечение должно быть постоянным. Самостоятельная отмена или замена лекарства недопустимы. Все вопросы, связанные с подбором терапии, должен решать только лечащий врач.
На выбор лекарственного средства оказывают влияние различные факторы:
- имеющиеся факторы риска и их количество;
- стадия гипертонической болезни;
- степень поражения сердца, сосудов, головного мозга и почек;
- сопутствующие хронические болезни;
- предшествующий опыт лечения антигипертензивными средствами;
- финансовые возможности пациента.
Ингибиторы АПФ
Это наиболее востребованная группа средств для лечения эссенциальной гипертензии. Следующие ингибиторы АПФ обладают эффектами, которые были доказаны на практике:
- эффективное снижение и контроль артериального давления;
- уменьшение риска осложнений со стороны сердца и сосудов;
- кардио- и нефропротективное действие;
- замедление прогрессирования изменений в органах-мишенях;
- улучшение прогноза при развитии хронической сердечной недостаточности.
Ингибиторы АПФ подавляют активность ренин-ангиотензин-альдостероновой системы (РААС) за счет блокирования ангиотензинпревращающего фермента. При этом из ангиотензина I не образуется ангиотензин II. Это сопровождается снижением системного давления, замедлением и даже уменьшением гипертрофии миокарда левого желудочка.
На фоне лечения, особенно длительного, возможно появление феномена «ускользания» антигипертензивного эффекта. Это связано с тем, что ингибиторы АПФ не блокируют второй путь образования ангиотензина II с помощью других ферментов (химазы) в органах и тканях. Частым и очень неприятным побочным эффектом таких лекарств является першение в горле и сухой кашель.
Выбор ингибиторов АПФ на сегодняшний день очень большой:
- эналаприл – Энап, Берлиприл, Рениприл, Ренитек, Энам;
- лизиноприл – Диротон, Лизорил, Диропресс, Листрил;
- рамиприл – Амприлан, Хартил, Дилапрел, Пирамил, Тритаце;
- фозиноприл – Моноприл, Фозикард;
- периндоприл – Престариум, Перинева, Парнавел;
- зофеноприл – Зокардис;
- хинаприл – Аккупро;
- каптоприл – Капотен – применяется при кризах.
В начале лечения используют небольшие дозы, которые постепенно увеличиваются. Для достижения стабильного эффекта требуется время, в среднем от 2 до 4 недель. Эта группа средств противопоказана беременным женщинам, при избытке калия в крови, двустороннем стенозе почечных артерий, ангионевротическом отеке на фоне использования подобных препаратов ранее.
Блокаторы рецепторов ангиотензина II (БРА, сартаны)
Для препаратов этой группы характерны все эффекты, которые наблюдаются у ингибиторов АПФ. В этом случает также нарушается работа РААС, но уже за счет того, что рецепторы, на которые действует ангиотензин II, становятся к нему нечувствительны. Благодаря этому у БРА отсутствует эффект ускользания, поскольку лекарство работает независимо от пути образования ангиотензина II. Реже отмечается сухой кашель, поэтому сартаны являются прекрасной альтернативой ингибиторов АПФ при непереносимости последних.
Основные представители сартанов:
- лозартан – Лориста, Лозап, Лозарел, Презартан, Блоктран, Вазотенз, Козаар;
- валсартан – Валз, Вальсакор, Диован, Нортиван;
- ирбесартан – Апровель;
- азилсартана медоксомил – Эдарби;
- телмисартан – Микардис;
- эпросартан – Теветен;
- олмесартана медоксомил – Кардосал;
- кандесартан – Атаканд.
Блокаторы кальциевых каналов (антагонисты кальция)
Основные эффекты этой группы антигипертензивных средств связаны с замедлением поступления кальция в гладкомышечные клетки сосудов. Это снижает чувствительность артериальной стенки к действию сосудосуживающих факторов. Происходит расширение сосудов и уменьшается их общее периферическое сопротивление.
Препараты не оказывают негативное влияние на обменные процессы в организме, обладают выраженной органопротекцией, снижают риск образования тромбов (антиагрегантное действие). Антагонисты кальция снижают вероятность развития инсульта, замедляют развитие атеросклероза, способны уменьшать ГЛЖ. Предпочтение таким лекарственным средствам отдается при изолированной систолической артериальной гипертензии.
Антагонисты кальция делятся на 3 группы:
Дигидропиридиновые антагонисты кальция бывают короткодействующие. Сюда относится нифедипин и его аналоги: Кордафлекс, Коринфар, Фенигидин, Нифекард. Действует лекарство всего 3–4 часа и используется в настоящее время для быстрого снижения давления. Для постоянного лечения применяют нифедипины продленного действия: Нифекард ХЛ, Кордафлекс ретард, Коринфар УНО, Кальцигард ретард и т. д.
Для регулярной терапии гипертонической болезни рекомендуется использование амлодипина, который имеет много аналогов: Тенокс, Стамло, Калчек, Норваск, Нормодипин. Более современными препаратами являются: фелодипин (Фелодип, Плендил) и лерканидипин (Леркамен, Занидип).
Но у всех дигидроперидинов есть одно не очень хорошее свойство – они способны вызывать отеки, преимущественно на ногах. У первого поколения этот побочный эффект наблюдается чаще, у фелодипина и лерканидипина такое наблюдается реже.
Дилтиазем и верапамил для лечения артериальной гипертензии практически не используются. Их применение обосновано при сопутствующей стенокардии, тахикардии, если противопоказаны В-блокаторы.
Мочегонные средства (диуретики)
Диуретики помогают организму избавиться от лишнего натрия и воды, а это приводит к снижению артериального давления. Чаще используется тиазидный диуретик – гидрохлортиазид (Гипотиазид). Активно применяют тиазидоподобные диуретики: индапамид (Равел, Арифон), несколько реже – хлорталидон. Используются небольшие дозы в основном в комбинации с другими гипотензивными препаратами для усиления эффекта.
При неэффективности антигипертензивной терапии к лечению могут добавляться антагонисты альдостероновых рецепторов – верошпирон. Антиальдостероновым действием обладает и новый петлевой диуретик – торасемид (Диувер, Тригрим, Бритомар). Эти препараты метаболически нейтральны. Верошпирон задерживает калий в организме, торасемид его тоже активно не выводит. Особенно эффективны эти диуретики для снижения давления у тучных людей, у которых в организме наблюдается избыточное образование альдостерона. Не обойтись без этих средств и при сердечной недостаточности.
В-адреноблокаторы
Эти препараты блокируют адренорецепторы (?1 и ?2), что уменьшает воздействие симпатоадреналовой системы на сердце. При этом снижается частота и сила сокращений сердца, блокируется образование ренина в почках. Изолированно для лечения артериальной гипертензии эта группа используется редко, только при наличии тахикардии. В-блокаторы чаще назначаются больным, страдающим стенокардией, перенесшим инфаркт миокарда или при развитии сердечной недостаточности.
К этой группе относятся:
- бисопролол – Конкор, Бидоп, Коронал, Нипертен, Кординорм;
- метопролол – Эгилок, Метокард, Вазокардин, Беталок;
- небивалол – Небилет, Бивотенз, Небилонг, Бинелол;
- карведилол – Кориол, Карвенал;
- бетаксолол – Локрен, Бетоптик.
Противопоказанием к использованию является бронхиальная астма и выявление блокады 2–3 степени.
Агонисты имидазолиновых рецепторов
Этот немногочисленный класс антигипертензивных средств оказывает влияние на ЦНС, в частности, на особые I2-имидазолиновые рецепторы продолговатого мозга. В результате уменьшается активность симпатической нервной системы, снижается давление, сердце сокращается реже. Оказывается положительное влияние на углеводный и жировой обмен, на состояние головного мозга, сердца и почек.
Основные представители этой группы – моксонидин (Моксарел, Тензотран, Физиотенз, Моксонитекс) и рилменидин (Альбарел). Они рекомендованы к использованию у больных с ожирением и при сахарном диабете в комбинации с другими препаратами. Моксонидин прекрасно зарекомендовал себя как средство экстренной помощи при кризах и значительном повышении давлении.
Противопоказаны эти лекарства при синдроме слабости синусового узла, выраженной брадикардии (ЧСС меньше 50), при сердечной, почечной недостаточности, а также остром коронарном синдроме.
Дополнительные средства
В редких случаях при неэффективности основной терапии прибегают к использованию прямых ингибиторов ренина (алискирен) и альфа-адреноблокаторов (доксазозин и празозин). Эти лекарственные средства благоприятно влияют на углеводный и липидный обмен. Используются только в комбинированной терапии.
Фиксированные комбинации
Большой интерес представляют современные фиксированные комбинации антигипертензивных препаратов. Использовать их очень удобно, так как уменьшается количество принимаемых таблеток. Чаще встречаются комбинации ингибиторов АПФ или БРА с диуретиками, реже с амлодипином. Есть комбинации В-блокаторов с мочегонными или амлодипином. Существуют и тройные комбинации, включающие ингибитор АПФ, диуретик и амлодипин.
Заключение
Гипертоническая болезнь – это не приговор. При своевременно начатом комплексном лечении, включающем немедикаментозные методы и современные лекарственные препараты, прогноз благоприятный. Даже при III стадии заболевания, когда органы-мишени значительно пострадали, можно продлить жизнь человека на долгие годы.
Но при этом не стоит забывать о лечении сопутствующих заболеваний, таких, как сахарный диабет, ишемическая болезнь сердца и т. д. Для борьбы с атеросклерозом дополнительно используются статины, для предотвращения тромбообразования назначаются антиагреганты (аспирин). Достижение поставленной цели возможно лишь при неукоснительном соблюдении предписаний врача.
Шунтирование сосудов сердца: важное об операции
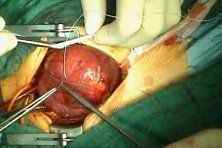
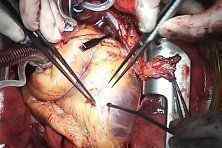
Операцию по шунтированию сосудов сердца сердца сердца проводят под местной или общей анестезией. На месте поражения хирургом делается разрез и выделяется пораженный бляшками сосуд, в области подшивания будущего шунта делаются разрезы. После чего врач подшивает концами шунт прямо к самому сосуду. Кровоток возобновлен.
После чтобы выяснить насколько успешно прошла операция, врач после нее проводит ангиографию и дуплексное ультразвуковое сканирование. Если выполняется шунтирование — отзывы могут быть разными, как хорошие, так и не очень. В любом случае для проведения операции нужно выбрать высококвалифицированного специалиста.
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Шунтирование сосудов сердца: послеоперационный период
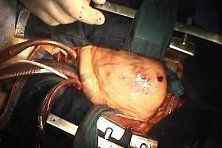
Послеоперационный период восстановления после шунтирования длится до десяти суток. Швы промываются многообразными антисептическими растворами во избежание загнивания и загрязнения. При успешном заживлении ран на седьмой день после операции швы удачно снимаются. Затем снимается и страховочный электрод.
Места, где брались вены для шунтов, время от времени можно аккуратно промывать дома. Осложнения после подобной операции редкостны и обычно связаны с воспалением в области ран или отёчностью. Реже может обнаружиться очередная закупорка нового сосуда или кровотечение из раны.
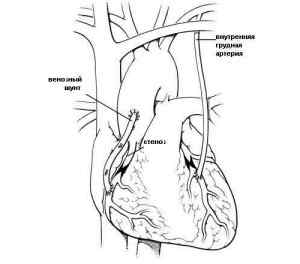
Создание нового участка сосуда вследствие операции по шунтированию приводит к таким результатам:
- минимально сводится риск возникновения инфаркта в дальнейшем;
- существенно увеличивается срок жизни больного;
- прекращение приступов стенокардии;
- улучшается совокупное физическое состояние пациента;
- наблюдается улучшение кровотока к сердечной мышце больного;
- надобность в медикаментозном лечении сводится к минимуму.
На операцию шунтирование сосудов сердца — стоимость является достаточно высокой и зависит во многом от выбранной клиники.
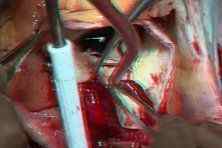
Видео операции аортокоронарного шунтирования
- Описание
- Комментарии
Видео операции по аортокоронарному шунтирования. Врач проводит тройное шунтирование.
Видео кардиохирургии при врожденном пороке сердца.

Видео операции на сердце в Коти, Индия
Видео имплантации желудочка сердца в детской клини.
Видео имплантации левого желудочка в немецкой клин.
Видео замены аортального клапана в немецкой клиник.
Видео операции аортального клапана в клинике г.Кар.
Видео операции на открытом сердце в немецкой клини.
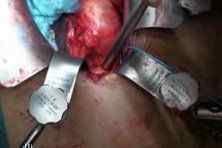
Видео операции при аневризме абдоминальной аорты, .
Учебное видео операции на открытом сердце
Видео операции в сердечно-сосудистой хирургии

Видео оперативного вмешательства на сердце

Учебное видео операции коронарного шунтирования

Учебное видео ангиопластики коронарных артерий

Видео операции при дефекте межпредсердной перегоро.
Видео хирургической коррекции порока сердца
Видео операции разделения сосудистого кольца
Видео операции при синдроме гипоплазии левых отдел.
Видео малоинвазивной операции по замене аортальног.
Видео операции замены аортального клапана

Видео оперирования огибающей артерии на работающем.
Видео операции коронарного шунтирования специализи.
Видео операции коронарной артерии на бьющемся серд.
Видео сердечно-сосудистой операции Росса. Часть 2
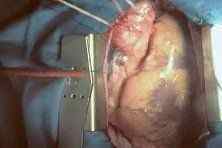
Видео сердечно-сосудистой операции Росса
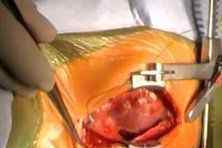
Видео операции при прерывании дуги аорты
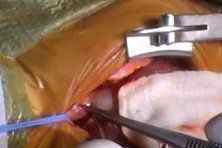
Видео операции коронарной артерии новорожденного
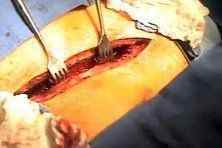
Видео операции по замене легочного клапана

Учебное видео аортокоронарного шунтирования
Учебное видео по замене аортального клапана
Видео роботизированной операции по реконструкции м.
Видео коронарного шунтирования в Кореи

Видео аорто-коронарного шунтирования в Индии
Интерьер стоматологического центра Южной Каролины
Фото операционного блока клиники Австрии
Внимание!
Диагностирует и назначает лечение только врач при очной консультации.
Научно-медицинские новости о лечении и профилактике болезней взрослых и детей.
Зарубежные клиники, госпитали и курорты — обследование и реабилитация за границей.
При использовании материалов сайта — активная ссылка обязательна.
Показания для проведения шунтирования сосудов сердца и жизнь после

Операция, в ходе которой создается обходной путь кровоснабжения участка сердечной мышцы, названа шунтированием. Используют при сужении артерий сердца для восстановления питания миокарда. Для шунта применяют части вены голени или лучевой артерии. Проведение оперативного вмешательства уменьшает проявления ишемической болезни и повышает качество жизни пациентов.
Читайте в этой статье
Причины для проведения операции
Аортокоронарное шунтирование может улучшить коронарный кровоток, что приводит к понижению частоты или прекращению боли в сердце, которая вызвана ишемической болезнью. Пациенты лучше переносят нагрузки, улучшается работоспособность и психологическое состояние. Такие операции понижают риск развития инфаркта миокарда.
Основные показания к установке шунта:
- Поражение венечных артерий: критическое сужение левой или одновременный стеноз более двух сосудов.
Степени сужения венечных артерий вследствие атеросклероза
- Аневризма сердца на фоне коронарного склероза.
- Стенокардия напряжения 3 или 4 степени – приступы при обычной физической нагрузке или в покое.
- Невозможность стентирования.
- Сужение коронарных артерий, сочетающееся с пороками строения сердца или аневризмой после инфаркта.
Не назначается операция при тяжелых заболеваниях внутренних органах, которые не позволяют провести полостное вмешательство.
Обследования перед проведением операции по шунтированию сосудов
Основная часть информации о состоянии кровообращения в сердечной мышце может быть получена после коронарографии и сканирования сердца в ходе мультиспиральной компьютерной кардиографии. Оба метода дают возможность оценить степень поражения сосудов и определить тактику операции.
Общее состояние организма и сопутствующая патология выявляется при проведении таких исследований:
- общий и биохимический анализ крови;
- коагулограмма, липидный спектр;
- общий анализ мочи;
- рентгенограмма легких;
- УЗИ органов брюшной полости;
- эхо- и электрокардиография;
- ультразвуковая диагностика сосудов нижних конечностей.
Как делают операцию по коронарному шунтирование сосудов сердца
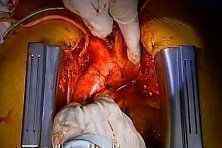
Оперативное вмешательство может быть произведено как на работающем сердце с помощью специального аппарата (без искусственного кровообращения), так и с помощью подключения системы «сердце-легкие» и остановке самостоятельных сокращений миокарда.
Во втором случае для защиты от повреждения проводится кардиоплегия: сердце орошается холодным раствором, а в артерии вводят ацетилхолин, соли калия. Кровообращение происходит через специальное устройство, где кровь фильтруется, насыщается кислородом, поддерживается заданная температура.
Схема системы для кровяной кардиоплегии
Для шунта используется часть артерии или вены пациента, один из концов подшивается к аорте, а другой дальше места сужения. После этого аппарат искусственного кровообращения отсоединяют, а сердце восстанавливает свою работу. Вся операция может занимать от 3 до 6 часов.
Одним из вариантов может быть маммарно-коронарное шунтирование. В этом случае в роли шунта выступает собственная грудная артерия, которая соединяется с коронарным сосудом.
Варианты АКШ
Разработаны методики, предусматривающие минимальные разрезы грудной клетки, через которые вводятся эндоскопы. Хирург проводит с их помощью установку шунтов. Такие операции требуют специальной аппаратуры и квалификации врачей. Возможность для этого есть в зарубежных клиниках и единичных московских. Длительность всей операции – не более 3 часов, восстановление после нее проходит гораздо быстрее.
О том, как проводят аортокоронарное шунтирование, смотрите в этом видео:
Первые дни после операции
Из операционной больные попадают в реанимационное отделение, где проводится искусственная вентиляция легких, катетеризация мочевых путей, кормление осуществляется путем введения инфузионных смесей, а затем через назогастральный зонд. Таким пациентам рекомендуется антибактериальная терапия и введение обезболивающих препаратов.
Исследование деятельности сердца (по данным электрокардиографии) происходит в виде мониторинга, как и основных параметров жизнеобеспечения организма. После того, как состояние стабилизируется, дальнейшая терапия состоит в восстановлении самостоятельного дыхания и питания. Для этого в послеоперационной палате удаляется желудочный зонд, катетеры. Назначают дыхательные упражнения и постепенно расширяют объем движений.
Дыхательное упражнения для пациентов после АКШ
Возможные осложнения и их лечение после шунтирования сосудов сердца
Развитие осложнений после шунтирования коронарных сосудов зависит от наличия у больного сопутствующих патологий сердца, изменений в легких, почках, сахарного диабета, а также насколько срочно была назначена операция.
Чаще всего возникают нарушения ритма сокращений и кровотечение в месте анастомоза. Вероятными последствиями могут быть:
- тромбирование венозного русла;
- почечная недостаточность;
- суженный или закрытый шунт;
- острое нарушение кровообращения в миокарде или головном мозге;
Инсульт
- местные осложнения: инфицирование раны, послеоперационные келоидные рубцы.
Результаты операции и прогноз для больного
Если поражение венечных артерий не имеет большого распространения, больной вовремя прошел шунтирование, то после операции его образ жизни может быть абсолютно полноценным. Так как ишемизированная часть миокарда получает питание, то прекращается боль, приступы стенокардии исчезают полностью или беспокоят только при высоких физических нагрузках.
Отдаленные результаты оперативного лечения:
- понижается риск развития инфаркта миокарда;
- восстановление трудоспособности и переносимости нагрузок;
- нет риска внезапной смерти от острой коронарной патологии;
- продолжительность жизни возрастает;
- медикаментозная терапия нужна только в виде профилактических курсов.
Летальность после ЧТКА и АКШ в отдаленном периоде
Длительность службы шунта в среднем составляет около 10 лет, после чего требуется повторное хирургическое лечение для его замены. Для того чтобы этот период был более продолжительным, нужно пройти полный курс реабилитации после операции.
Стоимость коронарного шунтирования сердца
Процедура шунтирования довольно дорогостоящая, так как требуется специальная аппаратура для операции и ведения больного после нее. Диапазон цен от 100 до 500 тысяч рублей в Москве. В зависимости от сложности оперативного вмешательства и количества требуемых шунтов, могут быть изменения первоначальной цены.
В больницах может быть предоставлен послеоперационный уход и реабилитация различного уровня, поэтому нужно подбирать клиники с положительной репутацией. За границей (например, в лечебных учреждениях Израиля) шунтирование может стоить от 800 до 1500 тысяч рублей.
Восстановление после шунтирования сердца
Оперативное лечение не ликвидирует причину болезни – атеросклеротическое изменение сосудов, а только ее последствия. Поэтому для того, чтобы избежать распространения процесса на остальные сосуды, требуется менять образ жизни и питание.
Главные направления по профилактике осложнений после операции и скорейшего восстановления:
- диетическое питание со снижением животных жиров;
- соблюдение рекомендаций по постепенному увеличению физической активности;
- полный отказ от курения и алкоголя;
- ежедневные прогулки на свежем воздухе;
- поддержание нормального уровня артериального давления, частоты сердечных сокращений, контроль не реже 1 раза в день;
- ношение компрессионного трикотажа – чулки или колготы;
- профилактическая медикаментозная терапия;
- регулярное обследование и консультации кардиолога.
Рекомендации после операции
Для того чтобы хирургическое лечение было не бесполезно, необходимо после выписки из стационара соблюдать следующие правила:
- Каждый день нужно ходить пешком не менее 20 минут, постепенно длительность прогулок увеличивается до 1 часа.
- Уделять время для расслабления, в приоритете дыхательная гимнастика, техники медитации.
- В питании нужно заменить мясные продукты, особенно свинину, баранину, мясо утки на рыбу. Исключить жареные блюда, сливочное масло, субпродукты.
- Пищу не солить при приготовлении, ее норма – 0,5 чайной ложки в день, добавлять в готовые блюда.
- Сладости и выпечку из белой муки заменить на мед (столовая ложка в день) и сухофрукты.
- Избыточный вес нужно обязательно снизить.
Таким образом, лечение ишемической болезни методом аортокоронарного шунтирования помогает больным восстановить здоровье, если после операции соблюдаются рекомендации по правильному питанию и физической активности, отказу от вредных привычек.
Полезное видео
О восстановлении после аортокоронарного шунтирования смотрите в этом видео:
Очень важна реабилитация после шунтирования сосудов сердца. Важны рекомендации врача по диете, питанию, правилах поведения в послеоперационный период при коронарном шунтировании. Как организовать жизнь после? Оформляется ли инвалидность?
В обязательном порядке назначается диета после шунтирования. Правильное питание после операции сосудов сердца подразумевает антихолестериновую диету, благодаря которой можно избежать отложения холестерина. Чем можно питаться после ШС?
Если проводится коронарография сосудов сердца, то исследование покажет особенности строения для дальнейшего лечения. Как делают ее? Сколько длится, вероятные последствия? Какая нужна подготовка?
Проводится реваскуляризация миокарда довольно часто. Основные виды хирургической операции — прямая и непрямая, лазерная. Показаниями может стать тромб или сужение стенок артерий. После назначаются антиагреганты как противотромбозное средство и для предотвращения инсульта.
При выраженной ишемии облегчить состояние пациента и наладить кровообращение не так просто. Поможет шунтирование сосудов нижних конечностей. Однако как и любое вмешательство на ногах, оно имеет противопоказания.
Для предотвращения повторного инсульта, при повышенном давлении и прочих проблемах с артериями рекомендуется выполнить стентирование сосудов мозга. Зачастую операция существенно повышает качество жизни.
Важную функцию играет коронарное кровообращение. Его особенности, схему движения по малому кругу, сосуды, физиологию и регуляцию изучают кардиологи при подозрении на проблемы.
Проводится реконструкция сосудов после их разрыва, травмы, при образовании тромбов и т. д. Операции на сосудах довольно сложные и опасные, требуют высокой квалификации хирурга.
Необходимо шунтирование сосудов головного мозга при тяжелых нарушениях кровообращения, особенно после инсульта. Последствия могут ухудшить состояния пациента без соблюдения периода реабилитации.