ХСН (хроническая сердечная недостаточность): признаки, стадии и осложнения
ХСН: причины, симптомы и лечение
ХСН — это заболевание, которое характеризуется плохим кровоснабжением органов человека в любом состоянии.
Речь идет как о физических нагрузках, так и о состоянии покоя.
Это приводит к тому, что органы и ткани перестают получать необходимый для полноценной жизнедеятельности кислород в должном объеме.
Последствия этого печальны: плохое кровоснабжение является одной из основных причин многих заболеваний.
На этом фоне сразу же появляются одышка, слабость и отекание из-за задержки жидкости в организме.
Если говорить о развитии хронической сердечной недостаточности, то следует отметить, что данное заболевание развивается постепенно.
ХСН развивается по определенным причинам.
Давайте разберемся от чего бывает сердечная недостаточность:
- Ишемия сердца.
- Инфаркт миокарда, перенесенный в недавнее время.
- Всевозможные вирусные и бактериальные заболевания.
- Постоянное повышенное давление.
- Патологическое изменение структуры тканей сердца из-за перенесенных воспалительных заболеваний.
- Обменные нарушения в мышце сердца.
- Неправильный ритм сердцебиения.
- Патологическое состояние мышцы сердца, провоцирующее увеличение соединительной рубцовой ткани в миокарде.
- Всевозможный порок сердца.
- Воспаление клапанов сердца.
- Воспаление серозной оболочки сердца, провоцирующее сдавливание сердца и сосудов накопившейся жидкостью.
- Болезни легких и бронхов.
- Постоянное воздействие алкоголя на организм.
- Старость.
Хроническая сердечная недостаточность: симптомы и диагностика
Хроническая сердечная недостаточность проявляется симптомами, которые зависят от масштаба поражения сердечной мышцы.
Главными симптомами болезни можно назвать:
- Одышку, которая сильно проявляется в лежачем состоянии. Больному приходится спать, почти полусидя, подкладывая под голову несколько подушек.
- Сильный кашель с мокротой, в которой можно обнаружить частицы крови. В положении лежа кашель становится просто невыносимым.
- Сильная слабость даже без физических нагрузок. Организм слабеет, так как кислород к головному мозгу поступает в недостаточном количестве.
- Сильные отеки, особенно в вечернее время. Жидкость не выводится из организма и оседает в тканях ног, поэтому надо регулировать водный баланс.
- Боли в животе возникающие из-за отека брюшной полости.
- Почечная и печеночная недостаточность.
- Посинение кожи, особенно пальцев и губ. Это происходит из-за того, что венозная кровь плохо циркулирует и не насыщает кислородом ткани.
- Тахикардия и аритмия.

Диагноз хроническая сердечная недостаточность устанавливает врач на основании жалоб пациента. При заболевании хорошо выслушиваются слабые сердечные тона, сердечный ритм работает со сбоями, слышны шумы и хрипы в легких.
При обследовании проводится УЗИ сердца, который показывает патологию, в результате которой начала развиваться сердечная недостаточность. Также во время УЗИ можно посмотреть на сократительную функцию миокарда.
Также назначают лабораторные анализы, при их плохих результатах могут назначить электрокардиограмму для определения ишемической болезни, признаков постинфарктного кардиосклероза, ритма сердца. При серьезных отклонениях ЭКГ могут проводить суточное ЭКГ, измерение артериального давления, тредмил тест, велоэргометрию. Это позволяет выявить стадию стенокардии и ХСН.
Рентген назначают для определения гипертрофии миокарда. Также на снимке можно увидеть патологию легких, появившуюся в результате венозного застоя или отека.
При наличии ИБС пациенту могут сделать коронарографию, чтобы определить уровень проходимости венозных артерий и назначить оперативное лечение. При подозрении на застой крови в печени и почках делают УЗИ этих органов.
Заболевание требует тщательной диагностики, которую должен назначать врач.
Факторы, которые могут привести к усугублению ХСН:
- Развитие главного заболевания сердца, которое не поддается лечению.
- Развитие дополнительных заболеваний сердечно — сосудистой системы.
- Развитие заболеваний других органов.
- Физическая работа, плохое питание, нехватка витамин, постоянное нервное напряжение.
- Прием определенных лекарственных средств.
Острая сердечная недостаточность: симптомы и лечение

Острая сердечная недостаточность — это синдром, при котором клинические признаки заболевания проявляются быстро и очень ярко, в результате ухудшения систолической функции сердца.
Все эти сбои в работе сердца приводят к гемодинамическим нарушениям и необратимым изменениям в кровообращении легких.
Острая сердечная недостаточность является нарушением работы сердца, в результате которого ухудшается сердечный выброс, увеличивается давление в малом кругу кровообращения, наблюдается слабая микроциркуляция крови в тканях и застой.
Это патологическое состояние, которое появляется из-за развития ХСН для его декомпенсации, хотя бывают случаи развития патологии и без заболеваний сердца.
ОСН требует немедленной медицинской помощи, так как является частым состоянием, которое несет угрозу жизни человека.
Острая сердечная недостаточность является критическим состоянием больного, которое может привести к остановке сердца. При подозрении на синдром надо сразу же вызывать скорую помощь с бригадой кардиореанимации.
К симптомам правожелудочковой недостаточности относят:
- Одышку в состоянии покоя. Она появляется в результате бронхоспазма.
- Боль за грудной клеткой.
- Посинение или пожелтение кожи, особенно губ.
- Холодная испарина на лбу.
- Выступание и прощупывание вен на шее.
- Увеличение печени и боли в этом районе.
- Учащенное сердцебиение.
- Отек в ногах.
- Вздутие живота.
К симптомам левожелудочковой недостаточности относят следующие:
- Одышка с удушающим эффектом.
- Частое сердцебиение и аритмия.
- Слабость до обморока.
- Побледнение кожных покровов.
- Кашель с образованием пены и примесями крови.
- Хрип в легких.
Острая сердечная недостаточность может привести к летальному исходу, поэтому нужна помощь медиков. Не стоит откладывать и ждать, пока приступ пройдет, надо срочно вызывать скорую с кардиологами. Врачи по прибытию помогут восстановить сердцебиение и кровоток по поврежденным сосудам. Для этого в вену вводят тромборастворяющие средства.
По прибытию в больницу может быть проведена срочная операция по восстановлению сердечной мышцы, если был ее разрыв.
Также врачи снимают приступ удушья, который стал причиной застойной недостаточности, убирают тромбоэмболию и проводят кислородотерапию. Для обезболивания ОСН чаще всего применяют наркотические анальгетики. А гликозиды и кардиотоники помогают привести в норму сократительную функцию миокарда.
Надо знать, что при любых признаках ОСН стоит незамедлительно вызывать скорую Необходимо помнить о том, что при наличии малейших подозрений на развитие ОСН необходимо немедленно вызвать карету скорой помощи.
Формы и стадии сердечной недостаточности и их признаки
Стадии сердечной недостаточности по классификации кардиологов Стражеско и Василенко делятся по развитию сердечной недостаточности.

Стадия 1 — начальная. Проявляются первые признаки сердечной недостаточности. Пациент постоянно мерзнет, периодически происходит похолодание конечностей, отекает нижняя часть тела (стопы, голени). В первый период отеки непостоянны, возникают во второй половине дня и уходят после длительного ночного отдыха. Также наблюдается присутствие постоянного чувства усталости, быстрая утомляемость, которая объясняется постепенным снижением скорости кровотока в кожных покровах и мускулатуре скелета. Даже при небольших физических нагрузках на организм (долгие пешие прогулки, ходьба по лестнице, уборка помещения) появляется одышка, возможен резкий приступ сухого кашля, сердцебиение учащается.
Стадия 2 (А) — появление кровяных застоев. При исследовании выявляется нарушение кровотока малого или большого круга кровообращения. Начинают проявлять себя периодические приступы астмы или отек легких. Это объясняется венозными застоями в легких.
Симптомы:
При отеке легких у пациента наблюдается кашель с мокротой, шумное дыхание.
Стадия 2 (В) — венозные застои прогрессируют. Нарушение уже присутствует в 2-х основных кругах кровообращения.
Стадия 3 — явное проявление присутствия сердечной недостаточности, дистрофические изменения уже необратимы.
Симптомы:
Если срочно не обратиться к специалисту и не начать лечение, то сердечная мышца достаточно быстро истощается, «страдают» печень, почки, головной мозг. Возможен летальный исход.
Нью-Йоркская Ассоциация Сердца разработала свою функциональную классификацию и определила такие стадии сердечной недостаточности:
Существует левожелудочковая и правожелудочковая сердечная недостаточность. Также, если следить за патологическими необратимыми изменениями, можно выделить систолический и диастолический тип дисфункции желудочков. В первом случае полости левого желудочка заметно расширяются, и кровяной поток становится меньше. Во втором случае пораженный орган не способен полностью расслабляться и перерабатывать стандартный литраж крови, что и провоцирует застои в области легких.
Очень важно, чтобы специалист правильно диагностировал тип дисфункции желудочков, изучив признаки сердечной недостаточности. Курс лечения также выглядит по-разному, так как физиологическая патология вышеперечисленных форм патологий кардинально различается.
Схема лечения составляется только после выявления полной клинической картины заболевания. Возникновение и развитие патологий напрямую зависят от возраста пациента, стадии развития болезни. Также пациент должен предоставить свою историю болезни. В этом случае кардиологу будет легче проследить историю развития заболевания и ее примерное временное присутствие.
Фазы развития патологий:
Осложнения ХСН и методы лечения

Осложнения ХСН могут возникнуть, если вовремя не начать лечение заболевания.
ХСН часто становится результатом многих заболеваний внутренних органов и большинства болезней сердца.
При хронической сердечной недостаточности сердце не перекачивает кровь в необходимом объеме, результатом чего становится нехватка в органах питательных веществ.
Первые и очевидные признаки ХСН — наличие отеков и одышки. Отеки — результат застоя крови в венах. Одышка — признак застоя крови в сосудах легких.
При лечении ХСН больной должен соблюдать назначенную диету. Эта система питания заключается в ограничении соли и воды. Продукты следует подбирать питательные и легкоперевариваемые. В их составе должно присутствовать необходимое количество белка, витаминов и минералов. Пациент также обязан следить за своим весом и выполнять динамические нагрузки на разные группы мышц. Количество и виды нагрузки в каждом отдельном случае определяет лечащий врач.
Медицинские препараты, которые назначают при ХСН, бывают основной, дополнительной и вспомогательной групп. Препараты основной группы препятствуют развитию болезни, так как они оказывают защиту сердца, внутренних органов и оптимизируют артериальное давление. Сюда входят ингибиторы АПФ, антагонисты рецепторов ангиотензина («Конкор», «Анаприлин»), бета-адреноблокаторы, диуретики («Амилорид», «Фуросемид») и сердечные глюкозиды.
Также врач может назначить препараты на основе беназеприла: это современная и эффективная разработка ученых. Еще один препарат может быть назначен в составе комплексной терапии — Ортомол Кардио.
Часто целесообразно использовать электрофизиологические методы терапии.
К таким методам относят:
Когда медикаментозное лечение оказывается неэффективным и приступ сердечной недостаточности не проходит, используют оперативное, хирургическое вмешательство.
Виды хирургического вмешательства при ХСН:

Также может применяться установка искусственного оборудования и аппаратов в организм человека для улучшения циркуляции крови. Такие аппараты хирургическим методом вводят в организм больного. Через кожный покров они соединяются с аккумуляторами, расположенными на его поясе. Однако в процессе такой операции вполне возможны инфекционные осложнения, тромбоэмболии и тромбозы. Стоимость таких аппаратов очень высокая, что также препятствует их использованию.
Если вовремя не заняться лечением болезни, то пациенту может грозить острая миокардиальная недостаточность, отек легких, частые и затяжные пневмонии или даже внезапная сердечная смерть, инфаркт, инсульт, тромбоэмболия. Это самые распространенные осложнения ХСН.
http://med88.ru/kardiologija/patologii-serdca/hsn/
ХСН: классификация. Симптомы хронической сердечной недостаточности, лечение
Хроническая сердечная недостаточность, симптомы которой будут описаны далее, представляет собой патологию, проявления которой связаны с нарушением кровоснабжения. Состояние отмечается в покое и при нагрузках и сопровождается задержкой в организме жидкости. Лечение сердечно-сосудистых заболеваний в большинстве осуществляется медикаментозно и комплексно. Своевременное обращение к врачу способствует более быстрому восстановлению кровоснабжения и устранению патологии. Далее подробно рассмотрим, что собой представляет ХСН. Классификация недуга, признаки и терапевтические мероприятия также будут описаны в статье.
Общие сведения
ХСН, классификация которой достаточно обширна, основывается на снижении способности органа, перекачивающего кровь, к опорожнению либо наполнению. Такое состояние обусловлено, в первую очередь, поражением мышцы. Немаловажное значение имеет и нарушения баланса систем, оказывающих влияние на сердечно-сосудистую деятельность.
Клиническая картина
Как проявляет себя хроническая сердечная недостаточность? Симптомы патологии следующие:
- Одышка – неглубокое и частое дыхание.
- Повышенная утомляемость – снижение переносимости обычных физических нагрузок.
- Периферические отеки. Как правило, они появляются на голенях и стопах, с течением времени поднимаются выше, распространяясь на бедра, переднюю стенку брюшины, поясницу и так далее.
- Учащенное сердцебиение
- Кашель. На начальных этапах он сухой, затем начинает выделяться скудная мокрота. Впоследствии в ней могут обнаруживаться включения крови.
- Положение ортопноэ. У пациента возникает необходимость лежать с приподнятой головой (на подушках, к примеру). В ровном горизонтальном положении начинают усиливаться одышка и кашель.

Формы патологии
Несмотря на проведение терапевтических мероприятий, состояние пациента может ухудшаться. В этом случае необходима более тщательная диагностика сердца и кровеносной системы. Глубокие исследования позволят выявить скрытые провоцирующие факторы. Выделяют следующие стадии ХСН:
- Первая (начальная). При этой стадии ХСН отсутствуют нарушения кровообращения. При проведении эхокардиографии обнаруживается скрытая дисфункция в левом желудочке.
- Вторая А (клинически выраженная). Состояние характеризуется нарушениями гемодинамики (кровяного движения) одного из кругов.
- Вторая Б (тяжелая). Для этой стадии характерно нарушение гемодинамики в обоих кругах. Также отмечается поражение структуры органа и кровеносных каналов.
- Вторая (конечная). Состояние сопровождается нарушениями гемодинамики выраженного характера. Тяжелые, зачастую необратимые изменения в структуре органов-мишеней также характерны для данной формы ХСН.
Классификация патологии может также проводиться в соответствии с функциональным типом. Всего их четыре.
Функциональные типы
Как и в предыдущем разделении, изменения могут быть как в сторону улучшения, так и ухудшения даже на фоне проводимых терапевтических мероприятий при обнаруженной ХСН. Классификация в соответствии с функциональными типами следующая:
- Для первого типа характерно отсутствие ограничения физической активности. Привычную организму физическую нагрузку больной может переносить без проявления признаков патологии. Замедленное восстановление состояния либо одышка может появиться при перенапряжении.
- Для второго типа характерно ограничение активности в незначительной степени. Патология никак себя не проявляет при состоянии покоя. Обычная, привычная организму физическая нагрузка переносится пациентами с одышкой, повышенной утомляемостью либо учащением ритма. На данной стадии крайне рекомендована диагностика сердца.
- При третьем типе наблюдается более заметное ограничение активности. Неприятные ощущения у пациента в покое отсутствуют. Менее интенсивная, чем обычно физическая нагрузка сопровождается проявлением признаков патологии.
- При четвертом типе любая активность пациента сопровождается появлением неприятных ощущений. Признаки патологии отмечаются у больного в состоянии покоя, усиливаясь при незначительной физической нагрузке.
Зоны застоя крови
В зависимости от преимущественной локализации нарушения, у пациента может быть выявлена:
- Правожелудочковая недостаточность. В этом случае застой отмечается в малом круге – легочных кровяных каналах.
- Левожелудочковая недостаточность. В этом случае застой локализуется в большом круге – в кровеносных каналах всех органов, исключая легкие.
- Двухжелудочковая (бивентрикулярная) недостаточность. Застой крови в этом случае наблюдается в двух кругах сразу.
Лечение сердечно-сосудистых заболеваний подбирается в соответствии с клинической картиной. Проявления патологий зависят от локализации нарушений и провоцирующих факторов. Немаловажное значение при подборе терапии имеет и история болезни. ХСН может быть связана с нарушением диастолы или/и систолы. В соответствии с этим, выделяют несколько фаз патологии. В частности, существует:
- Систолическая недостаточность сердца. Она связана с расстройством систолы – времени сокращения желудочков.
- Диастолическая недостаточность. Эту фазу обуславливают нарушением диастолы – времени расслабления желудочков.
- Смешанную форму. В этом случае имеют место нарушения диастолы и систолы.
При выборе терапевтического метода для устранения ХСН степени, фазы и формы имеют большое значение. Однако немаловажным является и выявление причин развития патологии. Хроническая недостаточность сердца может являться следствием:
- Инфаркта миокарда. При этом состоянии происходит гибель части сердечной мышцы, что связано с прекращением к ней притока крови.
- ИБС при отсутствии инфаркта.
- Артериальной гипертензии – стойкого повышения давления.
- Приема препаратов. В частности, патология может развиться вследствие применения противоопухолевых средств и медикаментов для восстановления ритма.
- Кардиомиопатии – поражения сердечной мышцы в отсутствии патологий собственных артерий органа и поражений его клапанов, а также артериальной гипертензии.
- Сахарного диабета.
- Поражений щитовидки.
- Нарушений функции надпочечников.
- Ожирения.
- Кахексии.
- Недостатка ряда микроэлементов и витаминов.
- Амилоидоза.
- Саркоидоза.
- ВИЧ-инфекции.
- Терминальной недостаточности почек.
- Мерцательной аритмии.
- Блокады сердца.
- Выпотного и сухого перикардита.
- Врожденных и приобретенных пороков сердца.
Выявление патологии
Диагноз \»ХСН\» ставится на основании анализа жалоб и анамнеза. В беседе с врачом пациенту следует рассказать, когда появились признаки патологии и с чем больной их связывает. Выясняется также, какие недуги были у человека и его родственников. Специалисту необходимо знать обо всех принимаемых пациентом медикаментов. При физикальном осмотре оценивается цвет кожи, наличие отечности. При прослушивании сердца определяется, присутствуют ли шумы. Выявляется также наличие застоя в легких. В качестве обязательных исследований назначается анализ мочи и крови. Исследования позволяют обнаружить сопутствующие патологии, которые могут оказать влияние на течение ХСН. Лечение в таком случае будет комплексным, направленным на устранение фоновых недугов. Назначается также биохимическое исследование крови. По результатам определяется концентрация холестерина и его фракции, мочевины, креатинина, сахара, калия. Проводится анализ на гормоны щитовидки. Специалист может назначить иммунологическое исследование. В ходе него определяется уровень антител к ткани сердца и микроорганизмам.
Исследования с использованием оборудования
ЭКГ позволяет дать оценку ритмичности сердцебиений, определить нарушения ритма, размеры отделов органа, а также выявить рубцовые изменения желудочков. Для анализа шумов используется фонокардиограмма. С ее помощью в проекции клапанов определяется наличие систолического либо диастолического шума. Для оценки структуры легких и сердца используется обзорная рентгенография грудины. Это исследование позволяет также определить размеры и объем отделов органа, перекачивающего кровь, определить наличие застоев. Эхокардиография применяется для исследования всех участков сердца. В ходе процедуры определяется толщина стенок отделов и клапанов. Также с помощью эхокардиографии можно выявить, насколько выражено повышение давления в легочных сосудах. Анализ движения крови осуществляется при проведении допплерЭхоКГ. Врач может назначить и прочие исследования в дополнение к описанным.

Лечение ХСН: рекомендации
В первую очередь, пациенту назначается специальная диета. В рационе ограничивается количество поваренной соли до трех грамм и жидкости до 1-1,2 литра в день. Продукты должны легко усваиваться, быть достаточно калорийными, содержать витамины и белок в необходимом объеме. Регулярно пациенту следует осуществлять взвешивание. Прибавление веса больше чем на 2 кг в течение 1-3 дней, как правило, свидетельствует о задержке в организме жидкости и декомпенсации ХСН. Лечение может включать в себя и психологическую помощь. Она направлена на ускорение восстановления пациента. Психологическая помощь может оказываться и родственникам больного. Для пациентов нежелательно отказываться от нагрузок полностью. Уровень активности для каждого больного определяется в индивидуальном порядке. Предпочтение следует отдавать динамическим нагрузкам.
Основная медикаментозная терапия
Препараты при сердечной недостаточности разделяются на группы: основную, дополнительную и вспомогательную. В первую входят:
- Ингибиторы АПФ. Они способствуют замедлению прогрессирования патологии, обеспечивают защиту сердца, почек, сосудов, контроль над артериальным давлением.
- Антагонисты рецепторов ангиотензина. Эти средства рекомендуют при непереносимости ингибиторов АПФ либо вместе с ними в комбинации.
- Бета-адреноблокаторы (препараты \»Конкор\», \»Анаприлин\» и прочие). Эти средства обеспечивают контроль над давлением и частотой сокращений, оказывают противоаритмический эффект. Бета-адреноблокаторы назначают совместно с ингибиторами АПФ.
- Диуретики (препараты \»Амилорид\», \»Фуросемид\» и прочие). Эти средства способствуют устранению из организма избыточной жидкости и соли.
- Сердечные гликозиды. Данные средства назначают преимущественно в малых дозах при мерцательной аритмии.
Дополнительные средства
- Сатины назначают в том случае, если причиной ХСН выступает ИБС.
- Антикоагулянты непрямого действия. Препараты данной группы назначают при высокой вероятности тромбоэмболии и при мерцательной аритмии.

Вспомогательные медикаменты
Эти средства назначаются в особых случаях, при выраженных осложнениях. К ним относят:
- Нитраты. Эти средства улучшают кровоток и расширяют сосуды. Медикаменты этой группы назначаются при стенокардии.
- Антагонисты кальция. Данные медикаменты показаны при упорной стенокардии, артериальной гипертензии (стойкой), повышенном давлении в легочных кровеносных каналах, недостаточности клапанов выраженного характера.
- Антиаритмические средства.
- Дезагреганты. Эти средства обладают способностью ухудшать свертываемость, препятствуя склеиванию тромбоцитов. Медикаменты данной группы показаны при вторичной профилактике инфаркта.
- Инотропные негликозидные стимуляторы. Эти средства применяют при выраженном снижении артериального давления и силы сердца.
Хирургические методы
При отсутствии эффективности медикаментозного воздействия применяют оперативное, механическое вмешательство. В частности, пациенту может быть назначено:
- Аортокоронарное шунтирование. Операция выполняется при выраженном атеросклеротическом повреждении сосудов.
- Хирургическая коррекция пороков клапанов. Вмешательство осуществляется в случае выраженного стеноза (сужения) либо недостаточности клапанов.
- Трансплантация органа. Пересадка сердца является достаточно радикальной мерой. Ее выполнение сопряжено с рядом сложностей:
— вероятным отторжением;
— недостаточным числом донорских органов;
— поражением кровеносных каналов пересаженного органа, слабо поддающегося терапии.
- Применение искусственных аппаратов, обеспечивающих вспомогательное кровообращение. Их внедряют непосредственно в организм пациента. Через кожную поверхность их соединяют с аккумуляторами, расположенными на поясе больного. Однако применение аппаратов также сопровождается проблемами. В частности, вероятны инфекционные осложнения, тромбоэмболии и тромбозы. Препятствует более обширному применению аппаратов и их высокая стоимость.
- Использование эластичного сетчатого каркаса. Им окутывают сердце при дилатационной кардиомиопатии. Эта мера позволяет замедлить увеличение органа в размерах, повысить эффективность медикаментозного воздействия, улучшить состояние пациента.
Хроническая сердечная недостаточность
Здоровье человека во многом зависит от способности сердца нормально осуществлять свою работу. Орган, служа своеобразным насосом, получает наполненную кислородом кровь от легких и поставляет ее к аорте и артериям других органов. Если процесс нарушается, это приводит к появлению многих серьезных заболеваний.
Что такое сердечная недостаточность
При развитии патологических явлений в сердечных тканях (воспаления, некроза, пр.), клетки поддаются ряду изменений, которые вызывают их дисфункцию – это негативно отражается на способности миокарда сокращаться. Те ткани, которые остались здоровыми, могут долгое время выполнять свои функции, перекачивая кровь в теле человека в обычном режиме. Тем не менее, в определенный момент наступает декомпенсация, при которой сердечная мышца уже не может производить необходимое количество сокращений для обеспечения организма кислородом.
В результате сердечной декомпенсации, ткани начинают страдать от гипоксии (нехватки кислорода), которая приводит сильному ухудшению состояния важных систем и органов человека. Определить хроническую сердечную недостаточность можно как патологическое состояние, которое наступает вследствие потери сердцем способности обеспечивать нормальное кровообращение в организме.
Как и степень выраженности клинической картины, симптоматика хронической болезни сердца зависит от степени и формы ее развития. Тем не менее, врачи выделяют несколько общих симптомов, которые характерны для данного заболевания. Как правило, признаки сердечной недостаточности заметны уже на начальных стадиях развития патологии. При обнаружении у себя описанных ниже симптомов следует посетить клинику для проведения диагностики заболевания. Для подтверждения диагноза специалист использует коронарную ангиографию, изучение гемодинамики, другие методики.
Периферические отеки
При хронической сердечной патологии отечность является основным симптомом. Данный признак проявляется потому, что нарушение работы сердца вызывает задержку воды в теле, вследствие чего возникает гидроторакс – накопление жидкости в плевральной полости. Как правило, сердечно-сосудистая недостаточность выражается сначала отеками ног, затем живота, лица и бедер. Кроме того, во время развития патологии отечность ног имеет характерную симметричную форму и сопровождается цианозом (посинением) пальцев.
Сердечная одышка
Еще одним характерным симптомом хронической недостаточности сердца является ортопноэ. Отдышка развивается из-за снижения скорости кровоснабжения легочных сосудов и оттока крови из легких к ногам при горизонтальном положении тела. Если симптом проявляется, когда человек находится в лежачем положении и в спокойном состоянии – это может указывать на формирование одновременно с сердечной легочной недостаточности. При прогрессировании данных патологий постоянная одышка сопровождается периферическим цианозом кожи.
Причины сосудистой недостаточности
Патогенез хронической недостаточности сердца может быть связан с различными факторами, но, как правило, возникновение болезни является исходом прогрессирующих сердечных заболеваний. Иногда появление патологии вызывается лихорадочными состояниями, сбоями обмена веществ, алкоголизмом, заболеваниями щитовидной железы, анемией. Самые распространенные причины сердечной недостаточности:
- сбой сердечного ритма при развивающейся аритмии;
- перегрузка мышцы сердца, которая часто вызывается легочной гипертензией, гипертонией, стенозом аорты или легочного ствола;
- поражение сердечной мышцы, которое вызвано инфарктом, миокардитом, стенокардией и некоторыми системными заболеваниями (волчанка, ревматизм, др.);
- патологии, связанные с наполнением сердца кровью (фиброэластоз, перикардит, пр.).
У молодых представителей сильного пола хроническая сердечная недостаточность зачастую возникает в результате пережитого острого инфаркта миокарда. Для женщин ключевым фактором риска развития патологии служит артериальная гипертензия (гипертония), которая проявляется на фоне сахарного диабета. Синдром хронической недостаточности сердца у ребенка бывает следствием аномального развития органа.
Классификация ХСН
Лечение хронической сердечной недостаточности должно осуществляться на основе данных диагностики. Врачи настоятельно не рекомендуют заниматься самолечением при обнаружении характерных признаков болезни. Чтобы определить, какой метод терапии будет максимально эффективным, следует установить форму, стадию и степень патологии. С этой целью врач проводит комплексную диагностику и только потом назначает пациенту подходящие медикаментозные средства и уход.
http://vrachmedik.ru/179-khronicheskaya-serdechnaya-nedostatochnost.html
Сердечная недостаточность. Причины, симптомы, признаки, диагностика и лечение патологии.
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста
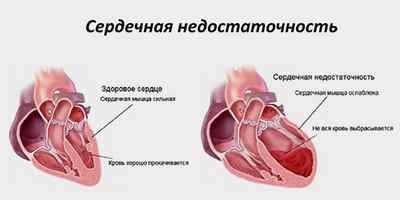
Сердечная недостаточность – состояние, при котором сердечно-сосудистая система не в состоянии обеспечить достаточное кровообращение. Нарушения развиваются в связи с тем, что сердце сокращается недостаточно сильно и выталкивает в артерии меньше крови, чем необходимо для обеспечения потребностей организма.
Признаки сердечной недостаточности: повышенная утомляемость, непереносимость физических нагрузок, одышка, отеки. С этой болезнью люди живут десятки лет, но без должного лечения сердечная недостаточность может привести к опасным для жизни последствиям: отеку легких и кардиогенному шоку.
Причины развития сердечной недостаточности связаны с длительной перегрузкой сердца и сердечно-сосудистыми заболеваниями: ишемической болезнью сердца, гипертонической болезнью, пороками сердца.
Распространенность. Сердечная недостаточность – одна из самых распространенных патологий. В этом плане она соперничает с самыми распространенными инфекционными заболеваниями. Из всей популяции от хронической сердечной недостаточности страдает 2-3%, а среди людей старше 65 лет этот показатель достигает 6-10%. Затраты на лечение сердечной недостаточности в два раза превышают средства, выделяемые на лечение всех форм рака.
Анатомия сердца
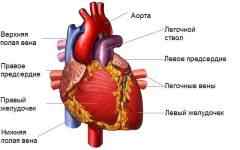
Сердце – это полый четырехкамерный орган, который состоит из 2-х предсердий и 2-х желудочков. Предсердия (верхние отделы сердца) отделены от желудочков перегородками с клапанами (двухстворчатым и трехстворчатым), которые пропускают кровь в желудочки и закрываются, препятствуя ее обратному току.
Правая половина наглухо отделена от левой, поэтому венозная и артериальная кровь не смешиваются.
Функции сердца:
- Сократимость. Сердечная мышца сокращается, полости уменьшаются в объеме, выталкивая кровь в артерии. Сердце перекачивает кровь по организму, выполняя роль насоса.
- Автоматизм. Сердце способно самостоятельно вырабатывать электрические импульсы, вызывающие его сокращение. Эту функцию обеспечивает синусовый узел.
- Проводимость. По особым путям импульсы из синусового узла проводятся к сократительному миокарду.
- Возбудимость – способность сердечной мышцы возбуждаться под влиянием импульсов.
Круги кровообращения.
Сердце перекачивает кровь по двум кругам кровообращения: большому и малому.
- Большой круг кровообращения – из левого желудочка кровь поступает в аорту, а из нее по артериям ко всем тканям и органам. Здесь она отдает кислород и питательные вещества, после чего по венам возвращается в правую половину сердца – в правое предсердие.
- Малый круг кровообращения – из правого желудочка кровь поступает в легкие. Здесь в мелких капиллярах, опутывающих легочные альвеолы, кровь теряет углекислый газ и вновь насыщается кислородом. После этого она по легочным венам возвращается в сердце, в левое предсердие.
Строение сердца.
Сердце состоит из трех оболочек и околосердечной сумки.
- Околосердечная сумка – перикард. Наружный волокнистый слой околосердечной сумки, свободно окружает сердце. Он прикреплен к диафрагме и грудной кости и фиксирует сердце в грудной клетке.
- Наружная оболочка – эпикард. Это тонкая прозрачная пленка из соединительной ткани, которая плотно сращена с мышечной оболочкой. Вместе с околосердечной сумкой обеспечивает беспрепятственное скольжение сердца при расширении.
- Мышечная оболочка – миокард. Мощная сердечная мышца занимает большую часть сердечной стенки. В предсердьях различают 2 слоя глубокий и поверхностный. В мышечной оболочке желудков 3 слоя: глубокий, средний и наружный. Истончение или разрастание и огрубение миокарда вызывает сердечную недостаточность.
- Внутренняя оболочка – эндокард. Она состоит из коллагеновых и эластических волокон, которые обеспечивают гладкость полостей сердца. Это необходимо для скольжения крови внутри камер, в противном случае могут образовываться пристеночные тромбы.
Механизм развития сердечной недостаточности
Хроническая сердечная недостаточность развивается медленно на протяжении нескольких недель или месяцев. В развитии хронической сердечной недостаточности выделяют несколько фаз:
Острая сердечная недостаточность развивается в течение нескольких минут и не проходит стадии, характерные для ХСН. Инфаркт, острый миокардит или тяжелые аритмии приводят к тому, что сокращения сердца становятся вялыми. При этом резко падает объем крови, поступающий в артериальную систему.
Виды сердечной недостаточности
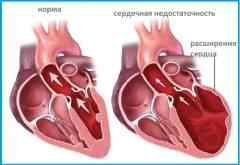
Хроническая сердечная недостаточность – следствие сердечно сосудистых заболеваний. Она развивается постепенно и медленно прогрессирует. Стенка сердца утолщается за счет роста мышечного слоя. Образование капилляров, обеспечивающих питание сердца, отстает от нарастания мышечной массы. Питание сердечной мышцы нарушается, и она становится жесткой и менее эластичной. Сердце не справляется с перекачиванием крови.
Тяжесть заболевания. Смертность у людей с хронической сердечной недостаточностью в 4-8 раз выше, чем у их сверстников. Без правильного и своевременного лечения в стадии декомпенсации выживаемость на протяжении года составляет 50%, что сравнимо с некоторыми онкологическими заболеваниями.
Механизм развития ХСН:
- Снижается пропускная (насосная) способность сердца – появляются первые симптомы болезни: непереносимость физических нагрузок, одышка.
- Подключаются компенсаторные механизмы, направленные на сохранение нормальной работы сердца: укрепление сердечной мышцы, увеличение уровня адреналина, увеличение объема крови за счет задержки жидкости.
- Нарушение питания сердца: мышечных клеток стало намного больше, а количество кровеносных сосудов увеличилось незначительно.
- Компенсаторные механизмы истощены. Работа сердца значительно ухудшается – с каждым толчком оно выталкивает недостаточно крови.
Виды хронической сердечной недостаточности
В зависимости от фазы сердечного сокращения, в которой возникает нарушение:
- Систолическая сердечная недостаточность (систола – сокращение сердца). Камеры сердца сокращаются слабо.
- Диастолическая сердечная недостаточность (диастола – фаза расслабления сердца) сердечная мышца не эластична, она плохо расслабляется и растягивается. Поэтому во время диастолы желудочки недостаточно заполняются кровью.
В зависимости от причины, вызвавшей заболевание:
- Миокардиальная сердечная недостаточность – сердечные заболевания ослабляют мышечный слой сердца: миокардит, пороки сердца, ишемическая болезнь.
- Перегрузочная сердечная недостаточность – миокард ослаблен в результате перегрузки: повышенная вязкость крови, механические препятствия оттоку крови из сердца, гипертензия.
Острая сердечная недостаточность (ОСН) – опасное для жизни состояние, связанное с быстрым и прогрессирующим нарушением насосной функции сердца.
Механизм развития ОСН
- Миокард сокращается недостаточно сильно.
- Резко уменьшается количество выбрасываемой в артерии крови.
- Замедленное прохождение крови через ткани организма.
- Повышение давления крови в капиллярах легких.
- Застой крови и развитие отеков в тканях.
Тяжесть заболевания. Любое проявление острой сердечной недостаточности является опасным для жизни и быстро может привести к летальному исходу.
Существуют два типа ОСН:
Правожелудочковая недостаточность.
Развивается при повреждении правого желудочка в результате закупорки концевых ветвей легочной артерии (тромбоэмболия легочной артерии) и инфаркте правой половины сердца. При этом уменьшается объем крови, перекачиваемой правым желудочком из полых вен, несущих кровь от органов в легкие.
Левожелудочковая недостаточность вызвана нарушением кровотока в коронарных сосудах левого желудочка.
Механизм развития: правый желудочек продолжает накачивать кровь в сосуды легких, отток из которых нарушен. Легочные сосуды переполняются. При этом левое предсердие не в состоянии принять увеличенный объем крови и развивается застой в малом круге кровообращения.
Варианты течения острой сердечной недостаточности:
- Кардиогенный шок – значительное снижение сердечного выброса, систолическое давление менее 90 мм. рт. ст, холодная кожа, вялость, заторможенность.
- Отек легких – заполнение альвеол жидкостью, просочившейся сквозь стенки капилляров, сопровождается тяжелой дыхательной недостаточностью.
- Гипертонический криз – на фоне высокого давления развивается отек легких функция правого желудочка сохранена.
- Сердечная недостаточность с высоким сердечным выбросом – кожа теплая, тахикардия, застой крови в легких, иногда высокое давление (при сепсисе).
- Острая декомпенсация хронической сердечной недостаточности – симптомы ОСН выражены умеренно.
Причины сердечной недостаточности
Причины хронической сердечной недостаточности
Причины острой сердечной недостаточности
Нарушения в работе сердца
- Осложнение хронической сердечной недостаточности при сильных психоэмоциональных и физических нагрузках.
- Тромбоэмболия легочной артерии (ее мелких ветвей). Повышение давления в легочных сосудах приводит к чрезмерной нагрузке на правый желудочек.
- Гипертонический криз. Резкое повышение давления приводит к спазму мелких артерий, питающих сердце – развивается ишемия. Одновременно количество сердечных сокращений резко увеличивается и возникает перегрузка сердца.
- Острые нарушения сердечного ритма – ускоренное сердцебиение вызывает перегрузку сердца.
- Острое нарушение движения крови внутри сердца может быть вызвано повреждением клапана, разрывом хорды, сдерживающей створки клапана, перфорацией створок клапана, инфарктом межжелудочковой перегородки, отрывом сосочковой мышцы, отвечающей за работу клапана.
- Острые тяжелые миокардиты – воспаление миокарда приводит к тому, что насосная функция резко снижается, нарушается сердечный ритм и проводимость.
- Тампонада сердца – скопление жидкости между сердцем и околосердечной сумкой. При этом полости сердца сдавливаются, и оно не может полноценно сокращаться.
- Остро возникшая аритмия (тахикардия и брадикардия). Тяжелые нарушения ритма нарушают сократимость миокарда.
- Инфаркт миокарда – это острое нарушение кровообращения в сердце, которое приводит к гибели клеток миокарда.
- Расслоение аорты – нарушает отток крови из левого желудочка и деятельность сердца в целом.
Несердечные причины развития острой сердечной недостаточности:
- Тяжелый инсульт. Мозг осуществляет нейрогуморальную регуляцию деятельности сердца, при инсульте данные механизмы сбиваются.
- Злоупотребление алкоголем нарушает проводимость в миокарде и приводит к тяжелым нарушениям ритма – трепетанию предсердий.
- Приступ бронхиальной астмы нервное возбуждение и острая нехватка кислорода приводят к нарушениям ритма.
- Отравление бактериальными токсинами, которые оказывают токсическое действие на клетки сердца и угнетают его деятельность. Наиболее частые причины: пневмония, септицемия, сепсис.
- Неправильно подобранное лечение сердечных болезней или самостоятельное злоупотребление лекарственными средствами.
Факторы риска развития сердечной недостаточности:
- ожирение
- курение, злоупотребление алкоголем
- сахарный диабет
- гипертоническая болезнь
- заболевания гипофиза и щитовидной железы, сопровождающиеся повышением давления
- любые заболевания сердца
- прием лекарственных препаратов: противоопухолевых, трициклических антидепрессантов, глюкокортикоидных гормонов, антагонистов кальция.
Симптомы острой сердечной недостаточности
Симптомы хронической сердечной недостаточности
Диагностика сердечной недостаточности
Осмотр. При осмотре выявляется цианоз (побледнение губ, кончика носа и участков, удаленных от сердца). Пульс частый слабого наполнения. Артериальное давление при острой недостаточности снижается на 20-30 мм рт ст. по сравнению с рабочим. Однако сердечная недостаточность может протекать на фоне повышенного давления.
Выслушивание сердца. При острой сердечной недостаточности выслушивание сердца затруднено из-за хрипов и дыхательных шумов. Однако можно выявить:
- ослабление I тона (звука сокращения желудочков) из-за ослабления их стенок и повреждения клапанов сердца
- расщепление (раздвоение) II тона на легочной артерии свидетельствует о более позднем закрытии клапана легочной артерии
- IV тон сердца выявляется при сокращении гипертрофированного правого желудочка
- диастолический шум – звук наполнения крови во время фазы расслабления – кровь просачивается сквозь клапан легочной артерии, вследствие ее расширения
- нарушения сердечного ритма (замедление или ускорение)
Электрокардиография (ЭКГ) проводится обязательно при всех нарушениях работы сердца. Однако данные признаки не являются специфическими для сердечной недостаточности. Они могут возникнуть и при других болезнях:
- признаки рубцовых поражений сердца
- признаки утолщения миокарда
- нарушения сердечного ритма
- нарушение проводимости сердца
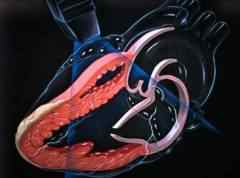
ЭХО-КГ с доплерографией (УЗИ сердца+доплер) является наиболее информативным методом диагностики сердечной недостаточности:
- снижение количества выбрасываемой из желудочков крови снижается на 50%
- утолщение стенок желудочков (толщина передней стенки превышает 5 мм)
- увеличение объема камер сердца (поперечный размер желудочков превышает 30 мм)
- снижена сократимость желудочков
- расширена легочная аорта
- нарушение работы клапанов сердца
- недостаточное спадение нижней полой вены на вдохе (менее 50%) свидетельствует о застое крови в венах большого круга кровообращения
- повышение давления в легочной артерии
Рентгенологическое исследование подтверждает увеличение правых отделов сердца и повышение давления крови в сосудах легких:
- выбухание ствола и расширение ветвей легочной артерии
- нечеткие контуры крупных легочных сосудов
- увеличение размеров сердца
- участки повышенной плотности, связанные отечностью
- первые отеки появляются вокруг бронхов. Формируется характерный «силуэт летучей мыши»
Исследование уровня натрийуретических пептидов в плазме крови – определение уровня гормонов, выделяемых клетками миокарда.
Нормальные уровни:
- NT-proBNP – 200 пг/мл
- BNP –25 пг/мл
Чем больше отклонение от нормы, тем тяжелее стадия болезни и хуже прогноз. Нормальное содержание этих гормонов свидетельствует об отсутствии сердечной недостаточности.
Лечение острой сердечной недостаточности
Нужна ли госпитализация?
Этапы оказания помощи пациенту с острой сердечной недостаточностью

Основные цели терапии острой сердечной недостаточности:
- быстрое восстановление кровообращения в жизненно важных органах
- ослабление симптомов болезни
- нормализация сердечного ритма
- восстановление кровотока в сосудах питающих сердце
В зависимости от вида острой сердечной недостаточности и ее проявлений вводят препараты, улучшающие работу сердца и нормализующие кровообращение. После того, как удалось купировать приступ, начинают лечение основного заболевания.
http://www.polismed.com/articles-serdechnaja-nedostatochnost-prichiny-simptomy.html







