Расслоение аорты, Симптомы и лечение расслоения аорты, Компетентно о здоровье на iLive
Расслоение аорты
Расслоение аорты — проникновение крови через трещины во внутренней оболочке аорты с расслоением внутренней, средней оболочек и созданием ложного просвета.
Трещины в интиме могут быть первичными или вторичными — происходящими в результате кровоизлияния в пределах средней оболочки. Расслоение может произойти в любом месте аорты и распространяться проксимально и дистально на другие артерии. Артериальная гипертензия важный этиологический фактор. Симптомы расслоения аорты включают резкую внезапную боль в груди или пояснице. Расслоение может приводить к аортальной регургитации и нарушению кровообращения в ветвях артерии. Диагноз расслоения аорты устанавливают с помощью визуализирующих исследований (например, чреспищеводной эхокардиографии, компьютерной томографии с ангиографией, МРТ, контрастной аортографии). Лечение расслоения аорты всегда предполагает жесткий контроль АД и периодическое выполнение исследований для мониторирования динамики расслоения. Хирургическое лечение аневризмы аорты и протезирование с применением синтетического имплантата необходимо при расслоении восходящего отдела аорты и определенных расслоениях нисходящего отдела. Пятая часть больных умирают до поступления в больницу, а около трети — от операционных и периоперационных осложнений.
Признаки расслоения находят приблизительно в 1-3 % всех аутопсий. Представители негроидной расы, мужчины, пожилые и люди с АГ находятся в категории особого риска. Пик заболеваемости приходится на 50-65 лет, а у больных с врожденными аномалиями соединительной ткани (например, синдром Марфана) — на 20-40 лет.
Расслоение аорты классифицируют анатомически. Система классификации Дебейки, которую наиболее широко используют, выделяет следующие виды:
- расслоения, начинающиеся в восходящей части аорты и распространяющиеся по крайней мере на дугу аорты, иногда ниже (I тип, 50 %);
- расслоения, начинающиеся и ограничивающиеся восходящим отделом аорты (II тип, 35%);
- расслоения, начинающиеся в нисходящем отделе грудной аорты ниже отхождения левой подключичной артерии и распространяющиеся дистально или (реже) проксимально (III тип, 15 %).
В более простой Стэнфордской классификации расслоение восходящей части аорты (тип А) отличают от расслоения нисходящей части аорты (тип В).
Хотя расслоение может произойти в любом месте аорты, чаще оно возникает в дистальном отделе восходящей части аорты (в пределах 5 см от аортального клапана) или нисходящей грудной аорты (сразу за отхождением левой подключичной артерии). Иногда расслоение ограничивается конкретными единичными артериями (например, венечными или сонными), обычно это случается у беременных или после родов.
Код по МКБ-10
Что вызывает расслоение аорты?
Расслоение аорты всегда происходит на фоне существующей ранее дегенерации средней оболочки аорты. Причины включают заболевания соединительной ткани и ранения. Атеросклеротические факторы риска, особенно артериальная гипертензия, вносят вклад более чем у двух третей больных. После разрыва внутренней оболочки, который становится первичным событием у некоторых больных и вторичным по отношению к кровоизлиянию в среднюю оболочку у других, кровь проникает в средний слой, создавая ложный канал, который расширяет дистальный или (реже) проксимальный участок артерии.
Расслоения могут еще раз сообщаться с просветом сосуда через разрыв интимы на отдаленном от центра участке, поддерживая системный кровоток. Однако в таких случаях обычно развиваются тяжелые последствия: нарушение кровоснабжения зависимых артерий (включая венечные), расширение аортального клапана и регургитация, сердечная недостаточность и фатальный разрыв аорты через адвентициальную оболочку в перикард или левую плевральную полость. Острое расслоение и расслоения с давностью менее 2 нед с наибольшей вероятностью вызовут эти осложнения; риск уменьшается через 2 нед и более, если имеются убедительные данные в пользу тромбоза ложного просвета и потери сообщения между истинным и ложным сосудами.
Варианты расслоения аорты включают разделение внутренней и средней оболочек внутренней гематомой без явного надрыва интимы, надрыв внутренней оболочки и выбухание без гематомы или ложного просвета, расслоения или гематомы, вызванные изъязвлением атеросклеротической бляшки. Полагают, что эти варианты — предшественники классического расслоения аорты.
Симптомы расслоения аорты
Как правило, внезапно появляется мучительная боль в прекардиальной или межлопаточной области, часто описываемая как «разрывающая» или «раздирающая». Боль часто мигрирует от начального местоположения, поскольку расслоение распространяется по аорте. До 20 % больных падают в обморок из-за интенсивной боли, раздражения барорецепторов аорты, экстракраниальной обструкции мозговой артерии или тампонады сердца.
Иногда у больных появляются признаки инсульта, инфаркта миокарда, инфаркта кишечника, парапареза или параплегии из-за нарушения кровоснабжения спинного мозга, а также ишемии конечности вследствие острой дистальной артериальной окклюзии.
Приблизительно 20 % больных имеют частичный или полный дефицит центрального артериального пульса, который может ослабевать и уменьшаться. АД на конечностях может различаться, иногда более чем на 30 мм рт. ст., что отражает плохой прогноз. Шум аортальной регургитации слышен приблизительно у 50 % больных с проксимальным расслоением. Могут присутствовать периферические признаки аортальной регургитации. Иногда вследствие тяжелой аортальной регургитации развивается сердечная недостаточность. Проникновение крови или воспалительной серозной жидкости в левую плевральную полость может привести к симптомам плеврального выпота. Окклюзия артерии конечности способна вызвать признаки периферической ишемии или невропатии. Окклюзия почечной артерии может стать причиной олигурии или анурии. При тампонаде сердца возможны pulsus paradoxus и напряжение яремных вен.
Диагностика
Диагностика расслоения аорты
Расслоение аорты необходимо заподозрить у любого пациента с болью в груди, болью, распространяющейся по задней поверхности грудной клетки, необъяснимыми обмороком или абдоминальной болью, инсультом или остро развившейся сердечной недостаточностью, особенно когда пульс или АД на конечностях различаются. Таким больным необходима рентгенография грудной клетки: в 60-90 % тень средостения расширена, обычно с ограниченной выпуклостью, показывающей участок аневризмы. Часто обнаруживают левосторонний плевральный выпот.
Если рентгенограмма грудной клетки вызывает подозрение на расслоение, сразу же после стабилизации состояния больного выполняют чреспищеводную эхокардиографию (ЧПЭ), КТ-ангиографию (КТА) или магнитно-резонансную ангиографию (МРА). Полученные данные о надрыве внутренней оболочки и двойном просвете подтверждают расслоение.
Объемная полипозиционная ЧПЭ имеет 97-99 % чувствительность и вместе с М-режимом эхокардиографии становится почти на 100 % диагностической. Исследование можно выполнить у постели больного менее чем за 20 мин, причем нет необходимости в использовании контраста. Если ЧПЭ недоступна, рекомендована КТА; ее диагностическая ценность составляет 100 % при положительном результате и 86 % — при отрицательном.
МРА имеет почти 100 % чувствительность и специфичность при расслоении аорты, однако она отнимает много времени и не подходит для критических состояний. Вероятно, это исследование лучше использовать у стабильных больных с подострой или хронической болью груди при подозрении на расслоение.
Контрастная ангиография — метод выбора при подготовке к хирургическому лечению. В дополнение к выявлению наличия и степени расслоения оценивают выраженность аортальной регургитации и степень вовлечения главных ветвей аорты. Аортография помогает определить, необходимо ли одновременное аортокоронарное шунтирование. Эхокардиография также необходима, чтобы выявить аортальную регургитацию и определить необходимость одновременной пластики или замены аортального клапана.
ЭКГ назначают практически всегда. Однако диапазон полученных данных варьирует от нормы до выраженных патологических изменений (при острой окклюзии венечной артерии или аортальной регургитации), таким образом, исследование не имеет диагностического значения. Исследование содержания растворимых фрагментов эластина и тяжелых цепей миозина гладкомышечных клеток находится на стадии изучения; оно выглядит многообещающим, но обычно недоступно. КФК-МВ сыворотки крови и тропонин могут помочь отличить расслоение аорты от инфаркта миокарда, кроме тех случаев, когда расслоение вызывает инфаркт миокарда.
При обычных лабораторных исследованиях можно обнаружить небольшой лейкоцитоз и анемию, если кровь просачивается из аорты. Увеличенная активность ЛДГ может быть неспецифическим признаком вовлечения мезентериальной или подвздошной артерии.
На этапе раннего диагностического поиска необходима консультация кардиоторакального хирурга.
Что нужно обследовать?
К кому обратиться?
Лечение расслоения аорты
Если больной не умер сразу же после расслоения аорты, его необходимо госпитализировать в ОИТР с мониторированием внутриартериального давления. Для контроля количества выделяемой мочи используют постоянный мочевой катетер. Необходимо определение группы крови: во время хирургического вмешательства, вероятно, потребуется от 4 до 6 упаковок эритроцитарной массы. Гемодинамически нестабильных больных необходимо интубировать.
Сразу же начинают введение препаратов для снижения АД, напряжения артериальной стенки, желудочковой сократимости и боли. Необходимо поддержание систолического АД 1 10 мм рт. ст., несмотря на использование b-адреноблокаторов, возможно применение нитропруссида натрия постоянным внутривенным введением в начальной дозе 0,2-0,3 мкг/кг в минуту с ее увеличением (часто до 200-300 мкг/мин), по мере необходимости до контроля АД. Нитропруссид натрия нельзя назначать без b-адреноблокаторов или блокаторов кальциевых каналов, потому что рефлекторная параллельная симпатическая активация в ответ на вазодилатацию может увеличить желудочковый инотропный эффект и соответственно напряжение артериальной стенки, усугубляющее расслоение.
Использование только лекарственной терапии можно пробовать лишь при неосложненном стабильном расслоении, ограничивающемся нисходящей частью аорты (тип В), и при стабильном изолированном расслоении дуги аорты. Хирургическое лечение показано фактически всегда, если расслоение вовлекает проксимальную часть аорты. Теоретически необходимо использовать оперативное вмешательство при ишемии органов или конечностей, неконтролируемой АГ, продолжительном расширении аорты, увеличении расслоения и признаках разрыва аорты независимо от типа расслоения. Хирургическая операция также может быть лучшим методом лечения для больных с расслоением дистального отдела при синдроме Марфана.
Цель операции состоит в ликвидации входа в ложный канал и протезировании аорты синтетическим протезом. Если обнаружена выраженная аортальная регургитация, нужно выполнить пластику или протезирование аортального клапана. Хирургические результаты бывают лучшими при раннем активном вмешательстве; смертность составляет 7-36 %. Предикторы неблагоприятного исхода включают артериальную гипотензию, почечную недостаточность, возраст старше 70 лет, резкий дебют с боли в груди, дефицит пульса и подъем сегмента ST на электрокардиограмме.
Стентирование с постановкой стента, закрывающего вход в ложный просвет и улучшающего равномерность и целостность потока в основном сосуде, баллонная пластика (при которой баллон раздувают в месте входного отверстия ложного канала, придавливая образующийся клапан и разделяя истинный и ложный просвет) или оба метода могут служить неинвазивной альтернативой для больных с расслоением типа А и продолжающейся постоянной послеоперационной ишемией периферических органов для пациентов с расслоением типа В.
Все больные, включая тех, кого лечили хирургическим путем, получают долгосрочную противогипертоническую терапию лекарственными средствами. Обычно используют ss-адреноблокаторы, блокаторы кальциевых каналов и ингибиторы АПФ. Почти любая комбинация антигипертензивных средств приемлема. Исключение составляют препараты с преимущественно вазодилатирующим действием (например, гидралазин, миноксидил) и ss-адреноблокаторы, обладающие внутренней симпатомиметической активностью (например, ацебутолол, пиндолол). Обычно рекомендуют избегать чрезмерной физической активности. МРТ выполняют перед выпиской из стационара и повторно через 6 мес, 1 год, затем каждые 1-2 года.
Наиболее важные поздние осложнения включают повторное расслоение, формирование ограниченных аневризм в ослабленной аорте и прогрессирование аортальной регургитации. Эти осложнения могут стать показанием к хирургическому лечению.
http://m.ilive.com.ua/health/rassloenie-aorty_108240i15949.html
Особенности аневризма аорты грудного отдела
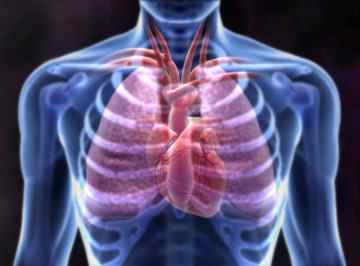
Слово «аневризма» означает выпячивание или выпирание части кровеносного сосуда. Когда аневризма возникает в аорте – самом большом по величине кровеносном сосуде в организме – это либо грудная аневризма, расположенная недалеко от сердца, либо брюшная аневризма, расположенная в нисходящей части аорты. Когда стенки кровеносных сосудов начинают выпирать и расширяться, они истончаются и растягиваются – это явление можно сравнить с надуванием воздушного шарика. По достижении некоторого уровня напряжения возрастает вероятность расслоения или разрыва натянутой части.
Разрыв аневризмы нередко приводит к летальному исходу.
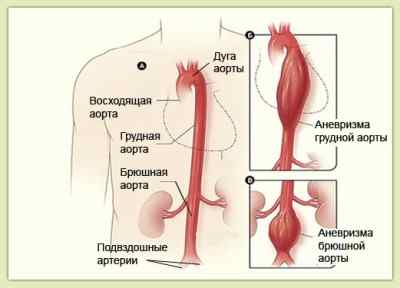
Грудная аорта расположена в грудине и является частью самой крупной артерии в человеческом теле. Она состоит из трех сегментов, и аневризма (код МКБ10 – I71 Аневризма и расслоение аорты) способна развиться в любом из них или во всех сразу. В зависимости от места расположения можно разделить на: аневризмы –
- аорты восходящего отдела (между аортальным клапаном и подвздошной артерией);
- дуги аорты (средняя изогнутая часть);
- аорты нисходящего отдела (дистально от подключичной левой артерии).
Форма аневризмы описывается как мешковидная или веретенообразная, форма помогает диагностировать “истинную” аневризму, она затрагивает все слои стенок сосудов.
- Веретенообразная аневризма: выпуклости расположены со всех сторон аорты (самый распространенный тип аневризмы);
- Мешковидная аневризма: вздутия и выпуклости присутствуют с одной стороны аорты;
- Расслаивающаяся аневризма: возникает на фоне расслаивания стенок сосудов;
- Псевдоаневризма (ложная аневризма): увеличение наружного слоя стенки сосуда. Псевдоаневризма является следствием операции или травмы, а иногда разрыв может произойти внутри сосуда, это приводит к просачиванию крови сквозь стенки кровеносного сосуда.
Нормальный размер средней нисходящей аорты составляет 26-28 мм.
С увеличением размера растет риск разрыва, который всегда приводит к сильному кровотечению.
- Кистозный некроз – разрушение тканей. Самая частая причина развития аневризмы этого типа; Генетические нарушения, которые влияют на соединительные ткани, например, синдром Марфана (аутосомно-доминантное заболевание, характеризующееся соединительнотканной недостаточностью) и синдром Элерса-Данло (генетическая болезнь, соединительнотканная дисплазия);
- Если в семье уже были случаи аневризмы;
- Атеросклероз – закупорка артерий, вызванная наращиванием налета внутри их стенок;
- Инфекции, например, сифилис, туберкулез, ВИЧ.
- Синдром Такаясу – аортоартериит, это аутоиммунное заболевание, характеризующееся непроходимостью кровеносных сосудов и вызывающее воспаление артерий;
- Атеросклероз;
- В качестве продолжения аневризмы восходящей и/или нисходящей аорты.
- Атеросклероз наиболее часто ассоциируется с этим типом аневризмы.
Факторы и группы риска:
- Возраст (больше 55 лет);
- Мужской пол;
- Семейная история (особенно это касается таких родственников как отец или брат);
- Гиперлипидемия (повышенная концентрация липидов и триглицеридов в сыворотке);
- Гипертония;
- Курение;
- Патологии сердца (двустворчатый аортальный клапан, стеноз);
- Избыточный вес или ожирение;
- Высокий холестерин;
- Сахарный диабет;
- Синдром Тернера (Шерешевского-Тернера) (хромосомное заболевание, чаще приводит к аневризме дуги аорты).
Редко, серьезные травмы, например, автомобильная авария может вызвать аневризму дуги аорты (или восходящей части). С возрастом вероятность возникновения аневризмы возрастает. Последние исследования института радиологии (Society Of Interventional Radiology – Общество интервенционной радиологии, США) показывают, что значительное количество аневризм этого типа носят наследственный характер.
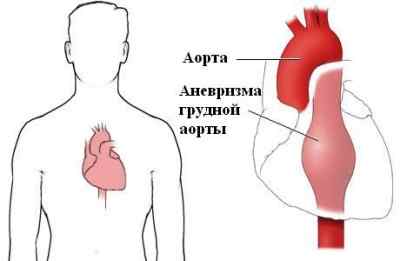
Симптомы коррелируют со скоростью роста аневризмы и ее размером. Они также возникают внезапно на фоне:
Если аневризма давит на близлежащие области, то пациент испытывает следующие симптомы:
- Боль в челюстном суставе;
- Боль в лопатках и шее;
- Боли в пояснице и грудине;
- Одышка, кашель;
- Охриплость в результате давления на голосовые связки;
- Свистящее дыхание (стридор);
- Отек в области шеи;
- Повышенная потливость;
- Тахикардия;
- Тошнота или рвота;
- Затрудненное глотание или его невозможность (дисфагия) из-за давления на пищевод.
Расслоение аорты возникает, когда ее слои рвутся и отделяются друг от друга (расслаиваются). Наличие аневризмы значительно повышает риск ее расслоения. Это может произойти внезапно, вызывая ноющие боли в груди или в лопатках. Тем не менее, как и все виды аневризм, расслоение может протекать без симптомов. Чаще всего расслоение ассоциируется с повышенным систолическим давлением (расслоение происходит вследствие повышенного кровотока сквозь стенки артерий).
Симптомы расслоения:
- Сильная боль в груди;
- Боли в животе, онемение или слабость в ногах, обморок, инсульт.
Диагностика

Помимо полного физического обследования пациента, изучения его семейной истории и сдачи обычных анализов, диагностика включает в себя такие тесты как:
- Эхокардиография. Диагностика, оценивающая структуру и функцию сердца с помощью звуковых волн, записанных на электронный датчик, которые производят движущиеся изображения сердца и сердечных клапанов, а также структур внутри грудного отдела;
- Чреспищеводная (трансэзофагеальная) эхокардиография – диагностическая процедура, использующая эхокардиографию для оценки наличия аневризмы, состояния сердечных клапанов и/или наличия расслоения аорты. Она осуществляется путем установки зонда с датчиком в глотку;
- Рентгенограмма грудного отдела. Диагностический тест, который использует электромагнитные лучи энергии для воспроизведения изображений внутренних тканей;
- Артериограмма (ангиография) или аортография. Рентгеновское изображение сосудов, используемое для оценки различных условий, таких как аневризмы, стеноз (сужение сосудов). Краситель (контраст) вводят через тонкую трубку, помещенную в артерию. Контрастное вещество делает сосуды видимыми на рентгеновском снимке;
- Компьютерная томография (КТ). Визуализация сердца, использующая совокупность рентгеновского излучения и компьютерной техники для воспроизведения его изображений;
- Магнитно-резонансная томография (МРТ). Диагностика, использующая совокупность магнитов, радиочастот и компьютерную технику для получения изображений органов и структур внутри тела;
- Гистология – иногда после резекции проводится гистология аневризмы, нередко встречаются случаи медионекроза аорты – это патологический процесс, связанный с потерей тканями эластичности и образованием кист. Такое явление характерно для лиц с болезнью Марфана.
Условия, провоцирующие развитие аневризмы аорты грудного отдела, могут присутствовать в семье. Их диагностика включает вышеприведенные тесты, если родственник пациента (отец, брат, сын) болен синдромом Марфана или имеет другое генетическое условие, могущее привести к грудной аневризме. Методы обследования:
- Методы визуализации. Специалист рекомендует родственникам пациента сделать эхокардиограмму. Если врач обнаружит увеличение аорты, или будет замечена расслаивающаяся аневризма, пациенту показано проходить тест на визуализацию каждые 6 месяцев для контроля состояния аневризмы;
- Генетическое тестирование при наличии любого генетического заболевания у членов семьи.
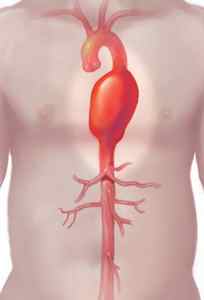
Решение о том, какой метод выбрать, напрямую коррелирует с величиной аневризмы, скоростью ее роста, ее расположением (восходящая, нисходящая, аневризма дуги), возрастом и состоянием здоровья пациента. Риск разрыва возрастает с ростом аневризмы (если ее размер примерно в 2 раза больше нормального диаметра здоровой аорты).
Нехирургические варианты лечения
- Выжидательная тактика. Контроль и коррекция факторов риска. В этом случае принимаются такие меры, как отказ от курения, контроль уровня сахара в крови, если у пациента сахарный диабет, сброс веса – если у пациента есть избыточный вес или ожирение, и контроль потребления жира с пищей;
- Медикаментозное лечение требуется для контроля таких факторов как гиперлипидемия (повышенные уровни липидов и триглицеридов в крови) и/или высокое артериальное давление.
Лекарственные средства назначаются специалистом для исключения осложнений.
- Бета-блокаторы снижают артериальное давление, путем замедления частоты сердечных сокращений. Для людей с синдромом Марфана снижают скорость расслоения аорты. Примеры бета-блокаторов: Атенолол (к противопоказаниям относят гиперчувствительность, сахарный диабет, гипогликемия, пожилой возраст, беременность и кормление грудью), Метопролол (противопоказания: гиперчувствительность, острая или хроническая сердечная недостаточность, беременность и кормление грудью) и Бисопролол (противопоказания: отек легких, острая сердечная недостаточность, брадикардия, астма).
- Блокаторы рецепторов ангиотензина II. Используются в качестве дополнения к бета-блокаторам для контроля кровяного давления либо вместо бета-блокаторов при отсутствии реакции на них. Эти препараты рекомендуются для лиц с синдромом Марфана. Примеры блокаторов рецепторов ангиотензина II: Лозартан (противопоказания: гиперчувствительность, беременность, кормление грудью), Валсартан (противопоказания: гиперчувствительность, беременность, кормление грудью) и Олмесартан (противопоказания: гиперчувствительность, почечная недостаточность, кормление грудью).
- Статины. Эти препараты снижают уровень холестерина и риск осложнений аневризмы. Примеры: Аторвастатин (противопоказания: гиперчувствительность, гепатит, цирроз печени, беременность), Ловастатин (противопоказания: гиперчувствительность, беременность), Симвастатин (противопоказания: гиперчувствительность, беременность, тяжелая почечная недостаточность).
Хирургическое вмешательство
Решение о проведении операции принимает кардиохирург, руководствуясь многими факторами и учитывая:
- Наличие выраженной симптоматики, в том числе наличие боли в грудной клетке, спине, челюсти, шее и лопатках;
- Если аневризма растет более чем на 1 см в год, а ее размер больше 5,5 см;
- Признаки расслоения аорты;
- Возраст и общее состояние пациента.
Лечение также зависит от типа аневризмы.
Продолжительность операции – 5-6 часов. Проводится под общим наркозом.
Пациенту делают большой разрез в середине грудного отдела. Если восходящая аневризма (или аневризма дуги аорты) включает повреждение аортального клапана сердца, во время операции осуществляется его замена. В этом случае участок аорты с аневризмой заменяется пластиковым или тканевым трансплантатом. Кровь будет течь сквозь трансплантат внутри аорты, а не через аневризму. Это предотвращает ее рост и разрыв.
После операции пациенты проводят некоторое время в отделении интенсивной терапии, пребывание в больнице составляет приблизительно 7-10 дней. Реабилитационный период – до трех месяцев.
Цена на такую операцию зависит от региона и клиники. В Москве в КБ МГМУ им. Сеченова стоимость составит порядка 130000 рублей.
Продолжительность операции – 2-3 часа. Проводится под общей анестезией.
Стент представляет собой миниатюрную металлическую или пластиковую трубку, он помещается в пораженный сегмент аорты и “выравнивает” ее, отводя кровоток от аневризмы. Стенты помещают в аорту без разреза грудной клетки. Эндопротезирование подходит не всем пациентам, так как протезы являются стандартными по размеру и изготавливаются независимо от анатомии пациента. Эндоваскулярное вмешательство может иметь дополнительные осложнения, например, миграция стента, разрыв подвздошной артерии, ретроградное расслоение и аорто-пищеводный свищ. Эти условия могут потребовать повторного хирургического вмешательства.
Пребывание в больнице после операции составит приблизительно 3-4 дня. Реабилитационный период – до месяца.
Цена на эндоваскулярное вмешательство зависит от региона и клиники. В Москве в Многопрофильной клинике Центр Эндохирургии и Литотрипсии (МК ЦЭЛТ) стоимость составит порядка 180000 рублей, не включая стоимость протеза. С протезом стоимость составит 240000-250000 рублей.
Видеорепортаж про эдопротезирование аневризмы
Прогноз и осложнения
Долгосрочный прогноз для пациентов с аневризмой аорты грудной клетки зависит от других медицинских проблем, таких как болезни сердца, высокое кровяное давление и сахарный диабет. Размер аневризмы является основным фактором прогнозирования ее разрыва. Выживаемость при аневризме более 6 см составляет 38-64%. Разрыв аневризмы – наиболее частая причина летального исхода у пациентов, отказавшихся от операции.
После разрыва пациент умирает в течение 6 часов. Операция значительно повышает процент выживаемости.
Возможные осложнения после операции включают в себя:
- Инсульт;
- Повреждение почек;
- Инфекция;
- Инфаркт;
- Аритмия;
- Паралич;
- Смерть вскоре после операции происходит у 5% пациентов.
Осложнения после стентирования также включают повреждение кровеносных сосудов, снабжающих нижние конечности, что потребует еще одну операцию.
Образ жизни и профилактика
В качестве мер профилактики и для поддержания общего состояния здоровья полезно принять следующие меры:
- Если заболевание присутствует в семье, важно проходить обследование хотя бы раз в полгода;
- Также необходимо контролировать артериальное давление, уровень сахара и холестерина в крови;
- Необходим полный отказ от курения и алкоголя.
Также Вы можете предпринять шаги, которые снизят риск развития аневризмы:
Регулярные физические нагрузки;
- Сбалансированная диета включает фрукты, овощи (минимум 5 порций в день), продукты из цельного зерна, постное мясо, рыбу, фасоль;
- 1,5-2 литра воды в день в независимости от веса;
- Для пациентов с синдромом Марфана или синдромом Элерса-Данлоса – прием бета-блокаторов на протяжении всей жизни, умеренное ограничение физической активности;
- Для пациентов с такой патологией как двустворчатый аортальный клапан – оценка и контроль восходящей аорты и ее дуги.
Аневризмы восходящей, нисходящей аорты и ее дуги могут вызывать различные и часто опасные для жизни осложнения. Из-за серьезных рисков своевременная диагностика и лечение аневризмы аорты грудного отдела имеют решающее значение. Пациентам, находящимся в группе риска, необходим постоянный контроль общего состояния здоровья. После операции рекомендуется ведение здорового образа жизни.
http://expertpososudam.ru/sosudy/aorty/anevrizma-grudnogo-otdela.html
Полная характеристика расслоения аорты: причины, диагностика, лечение

Автор статьи: Ячная Алина , хирург-онколог, высшее медицинское образование по специальности \»Лечебное дело\».
В статье изложена информация о том, что представляет собой расслоение аорты. Чем оно отличается от отслоения, какие симптомы говорят о наличии патологии. Почему возникает нарушение, как его выявить и устранить. Прогноз при заболевании.
Расслоением аорты называют патологический процесс, когда кровь попадает между слоями стенки сосуда, разделяя их между собой и нарушая функцию органа.
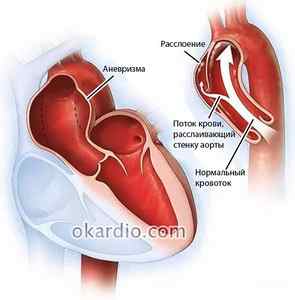
Расслоение аорты
Отслоение аорты – хирургический термин, означающий выделение или мобилизацию сосуда из окружающих тканей в ходе операции. К расслоению отношения не имеет.
Аорта, как и любое сосудистое образование в теле, имеет три оболочки:
При расслоении в 95 % случаев первично происходит повреждение внутренней оболочки, и кровь под давлением поступает между мышечными волокнами аорты, разделяя их между собой. В зависимости от растяжимости мышечного и серозного слоя процесс может временно приостановиться или привести к разрыву сосуда.
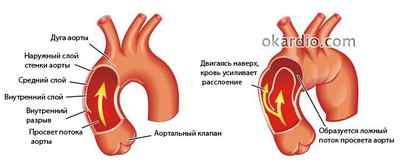
Строение аорты. Процесс расслоения, затрагивающий разные зоны. Нажмите на фото для увеличения
Начальный дефект выстилки происходит в одной или сразу нескольких зонах:
- на несколько сантиметров выше отхождения коронарных артерий (65 %);
- в верхней части нисходящей аорты (20 %);
- в области дуги (10 %);
- в остальных частях аорты (5 %).
Аорта – главный кровеносный сосуд всего организма, дефект стенки приводит к снижению функции органа и нарушению кровоснабжения всех систем. Это особенно важно для мышцы сердца и головного мозга.
Расслоение – крайне опасное состояние, которое без своевременной помощи приводит к фатальному исходу в течение недели у более чем 70 % заболевших, а через три месяца выживших остается менее 10 %.
Проблемой выявления патологического процесса и решением вопроса о тактике лечения занимаются сосудистые хирурги. В условиях мелких больниц первичная диагностика заболевания принадлежит общим хирургам.
Заболевание в цифрах
Причины возникновения
Расслоение аорты может происходить лишь при условии нарушения нормальной структуры строения стенки сосуда. Основные причины таких изменений носят наследственный или приобретенный характер.
Врожденные патологии
Сужение аортального клапана (стеноз)
Сужение аорты (коарктация)
Приобретенные патологии
Зона сшивания стенок сосуда
Область фиксации заплаты или шунта
Пластика или замена клапана аорты
Инфицирование протеза аорты
Искусственное повышение давления в аорте при нарушении функции левого желудочка
Классификация
Разделение патологии на виды зависит от сроков начала расслоения стенки и локализации процесса в органе.
- Острое – до двух недель.
- Подострое – до двух месяцев.
- Хроническое – более двух месяцев.
По локализации и протяженности
Распространяется на дугу аорты
Переходит на нисходящую часть
Распространяется в пределах нисходящей части
Распространяется на брюшной отдел сосуда
По клиническим проявлениям и прогнозу
И (или) вовлекает дугу аорты
Не зависит от состояния нисходящей части
Не захватывает проксимальный отдел
Проявления заболевания
В 10–15 % случаев, при небольшом участке поражения, расслоения аорты первичные симптомы отсутствуют. Заболевание проявляет себя позже, когда по мере дальнейшего расхождения стенок возникают признаки нарушения кровотока во внутренних органах.
Острая форма имеет яркую клиническую симптоматику, тяжесть состояния заставляет немедленно обратиться за помощью.
Хроническая форма протекает более скрытно, проявления заболевания нарастают постепенно и зависят от локализации расслоения стенки. На начальных этапах пациенты полностью справляются с привычными делами, но по мере прогрессирования симптомов устойчивость к нагрузкам снижается.
Острая форма
За грудиной – при 1 и 2 типе расслоения
Между лопатками – в случае 3 типа
По мере распространения переходит на живот и поясницу
Сохраняется на протяжении всего болевого синдрома, в связи с поражением рецепторов давления в стенке аорты и активации рениновой системы почек
Плохо поддается лекарственной коррекции
По мере усугубления расслоения сменяется глубокой гипотензией
Холодная, липкая кожа
Ослабление пульса на артериях
Нажмите на фото для увеличения
Учащение сердечного ритма
Нарушения речи, зрения, слуха
Потеря всех видов чувствительности
Провисание половины лицевых мышц
Нарушение функции тазовых органов (мочеиспускания, дефекации)
Нарушение отхождения стула и газов
Признаки отравления кишечными токсинами
Снижение или отсутствие отделения мочи
Быстрое нарастание почечной интоксикации
На первой стадии мраморность кожи и чувство покалывания
По мере ухудшения отек всей ноги с синюшным окрашиванием и полным отсутствием движений
Подострая и хроническая форма
Симптомы те же, что и при аневризме аорты, но начинают себя проявлять по мере роста расслоения стенок и увеличения сосуда в размерах.
В области спины, между лопатками – при поражении дуги или грудной части нисходящего отдела
В животе или пояснице – в случае патологии брюшной части сосуда
Стенокардиального характера, если задействованы сердечные артерии
Усиливается при повышении давления
Нарушение дыхания при нагрузках
Потемнение в глазах, обмороки
Отек рук, шеи и головы
Синюшность верхней половины туловища
Учащение ритма сокращений миокарда
Затруднение при дыхании
Невозможность выполнять привычные физические нагрузки
Невозможность глотать пищу, воду (пищевод)
Изменения голоса (возвратный нерв)
Урежение сокращений сердца и выделение слюны (блуждающий нерв)
Одышка, свистящее дыхание, хрипы в легких (трахея и бронхи)
Инсультоподобные состояния (ветви дуги аорты)
Боли в верхних отделах живота
Тяжелая гипертензия, не поддающаяся лечению
Диагностика
Расслоение аорты в острой форме обычно не вызывает проблем с установкой правильного диагноза. При хронизации процесса клинические проявления имитируют ряд сердечно-сосудистых заболеваний, и одних лишь жалоб пациента недостаточно для того, чтобы заподозрить диагноз.
Разница пульса на периферических артериях
Разница давления на руках и ногах более 10–20 мм рт. ст.
Пальпируемое пульсирующее образование в животе (при вовлечении брюшной части)
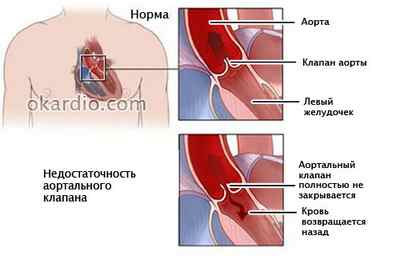
Систолический и диастолический шум над аортальным клапаном (признак недостаточности)
Появление дополнительной тени в левом куполе плевральной полости
Признаки сдавления соседних органов
Оценка степени заброса крови через аортальный клапан, функциональности левых желудочка и предсердия
Оценка стенок органа
Исследование функции сердечной мышцы и ее клапанов
Наличие или отсутствие вовлеченности окружающих тканей
Состояние непораженных стенок аорты
Оценка кровотока в сердечных артериях
Степень недостаточности клапана аорты и функциональной дисфункции левого желудочка
«Золотой» стандарт диагностики расслоения аорты:
- рентген;
- УЗИ.
Все виды томографии – высокотехнические, но крайне дорогостоящие методы обследования, которые доступны не во всех стационарах. Зачастую тяжесть состояния пациента не позволяет провести эти исследования.
Что касается ангиографии – решение о ее проведении принимают по клинической ситуации. Метод требует вхождения в аорту, что в условиях острого расслоения может закончиться разрывом стенки. При стабильном состоянии пациента и подозрении на поражение сердечных артерий исследование может быть проведено.
Вовремя диагностированное и пролеченное расслоение аорты может быть устранено или переведено в стабильную фазу. Заболевание отличает большой процент летальных исходов в связи с разрывом органа или развитием критического нарушения кровотока в сердце и головном мозге. Даже после устранения расслоения остается причина заболевания, которая может приводить к повторным эпизодам расслоения стенки.
Лечение пациентов начинают на этапе проведения диагностики, чтобы стабилизировать состояние и не упустить время для экстренного хирургического вмешательства.
Лекарственная поддержка в остром периоде
Показания к хирургическому лечению
- Острая фаза проксимального типа расслоения – экстренное оперативное лечение.
- Хроническая фаза проксимального типа – плановое устранение дефекта.
- Острая фаза дистального типа расслоения при неэффективности попыток снизить уровень давления и пульса, увеличении сосуда более 5 см в диаметре, признаках нарушения кровотока в органах.
- Хроническая фаза дистального типа при наличии проявлений недостаточности кровоснабжения органов и размере сосуда более 5 см.
Оперативное лечение
- Проводится в специализированных стационарах в условиях искусственного кровообращения и понижения температуры тела для сохранения нормальной функции головного мозга.
- Включает различные техники замещения (протезирования) патологически измененного участка аорты и, по показаниям, замену деформированного аортального клапана.
- Внутрисосудистые техники установки стентов (плотных сеток) в зону расслоения органа.
Лечение хронических форм, не требующих операции
При острой фазе расслоения аорты в первые 48 часов без лечения погибают 70 % заболевших, а за месяц – 90 %. Три года переживают 8 % пациентов.
Смертельные осложнения в послеоперационном периоде возникают у 2–8 % при открытых операциях и у 9,5–12,5 % после внутрисосудистого лечения.
После операции первые пять лет переживают 60 % пациентов, а 15 лет – 22 %.
Вверху ленты комментариев – последние 25 блоков \»вопрос-ответ\». На вопросы под ником Admin отвечает Галина Пивнева, высшее образование по специальности \»Здоровье человека, учитель Основ Здоровья\».
Ответы на комментарии мы публикуем 1 раз в неделю, обычно по понедельникам. Пожалуйста, не дублируйте вопросы – все они до нас доходят.
Обращаем ваше внимание, что информация, представленная на сайте, носит ознакомительный и просветительский характер и не предназначена для самодиагностики и самолечения. Выбор и назначение лекарственных препаратов, методов лечения, а также контроль за их применением может осуществлять только лечащий врач.
Обязательно проконсультируйтесь со специалистом.
http://okardio.com/bolezni-sosudov/rassloenie-aorty-581.html
Расслоение стенок аорты: симптомы, причины, лечение, операция, прогноз
Расслоение аорты представляет собой серьезную патологию, когда происходит повреждение внутренней оболочки сосуда (интимы), а кровь устремляется под нее, расслаивая стенку и нарушая ее целостность. Это опасное состояние с высоким риском смертельного исхода, встречающееся преимущественно у людей после 50 лет, в несколько раз чаще – у мужчин.
Аорта – самый крупный сосуд человеческого организма, по которому артериальная кровь из сердца под большим давлением направляется в другие сосуды, кровоснабжающие органы и ткани. Нагрузка на аорту при каждом сердечном толке огромна, кровь ударяет о ее стенки с большой силой, что особенно выражено при артериальной гипертензии. Стенка сосуда, измененная под влиянием атеросклероза, воспалительных процессов, становится хрупкой и не выдерживает нагрузки, тогда и происходит надрыв внутренней оболочки и расслаивание.
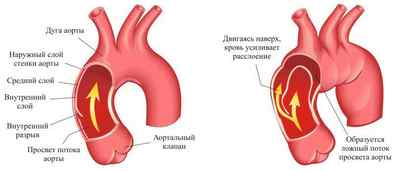
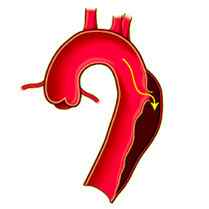
пример развития расслоения аорты
Повреждение аорты возникает в тех местах, где толчки крови максимальны – в восходящем отделе и дуге, в нисходящей части ниже места отхождения левой подключичной артерии. В месте надрыва интимы и отделения ее от среднего слоя кровь устремляется в появившийся дефект, усугубляя его и приводя к отслоению еще большей площади внутренней выстилки.
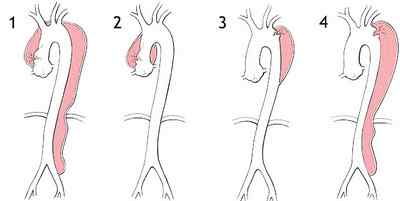
различные варианты расслоения аорты, 2 — с развитием мешотчатой аневризмы, 3 — расслоение дуги аорты
Расслоение аорты может сопровождаться некоторым расширением ее диаметра, тогда говорят о расслаивающей аневризме. Это острое и угрожающее жизни состояние, когда счет идет на часы и минуты, а пациента спасти при разрыве аневризмы практически невозможно, и до 90% больных умирают еще до момента поступления в стационар.
Причины расслоения аорты
Среди причин выделяют:
- Мужской пол;
- Наследственность;
- Врожденные пороки клапанов сердца;
- Артериальную гипертензию;
- Пожилой возраст;
- Атеросклероз;
- Инфекционно-воспалительные изменения артериальной стенки.
По данным статистики, мужчины страдают расслоением аорты в 2-3 раза чаще женщин. Это может быть связано с более ранним началом развития у них атеросклероза, склонностью к вредным привычкам и недостаточному контролю своего здоровья. Пожилые лица, чаще страдающие гипертонией, атеросклерозом, диабетом, в большинстве своем имеют те или иные структурные изменения в аорте, поэтому они более подвержены и расслоению ее стенки.
Среди наследственных факторов, приводящих к расслоению аорты, наибольшее значение имеет синдром Марфана, при котором происходит нарушение развития сосудистых стенок и соединительной ткани вследствие генетической аномалии. Сосуды становятся ломкими, не способными противостоять большой нагрузке давлением и в какой-то момент возникает разрыв внутренней оболочки. При синдроме Марфана расслоение появляется уже в молодом возрасте (20-40 лет).
Немаловажное значение имеют врожденные аномалии развития сердечных клапанов (коарктация аорты, пороки), а также уже перенесенные операции на сердце (имплантация искусственного клапана, резекция аорты).
Наиболее значимым поводом для расслоения стенки аорты считают артериальную гипертензию. При этом заболевании кровь под повышенным давлением действует на сосудистую стенку, вызывая ее повреждения, особенно, в местах формирования турбулентных токов крови (дуга, восходящая часть, места ветвления крупных сосудов). Хроническая травматизация аортальной стенки на фоне гипертонии обнаруживается у абсолютного большинства пациентов с расслоением. Систолический удар способствует разрыву интимы и нарушению целостности сосуда.
Атеросклероз нередко становится субстратом для расслаивающих аневризм. Нарушение обменных процессов, отложение жира между внутренним и средним слоем сосудистой стенки приводит к надрывам интимы, местным тромбозам, выраженному артериосклерозу. Стенка аорты в местах атеросклеротических отложений становится чрезвычайно хрупкой и податливой к любому виду механического воздействия.
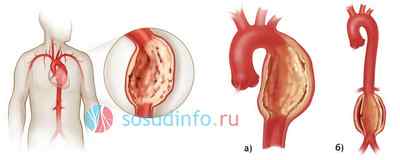
аневризмы аорты при атеросклерозе, справа — с заметным расслоением
Инфекционно-воспалительные процессы (сифилис, аортоартериит и др.) способствуют некротическим изменениям среднего слоя аорты (медии) с его расслоением. Они могут происходить без формирования аневризм.
Непосредственной причиной расслаивания становится местное структурное изменение, будь то некроз, атеросклероз или микротравма, приводящее к разрыву интимы, проникновению под нее крови с образованием ложного канала, по которому кровь начинает двигаться вдоль сосуда, расслаивая стенку еще больше. В редких случаях можно не обнаружить надрыва, когда оболочки отслаиваются внутренним кровоизлиянием в стенку аорты, но появление сквозного дефекта внутреннего слоя – лишь дело времени.
Расслоение аневризмы аорты происходит по тем же причинам, что и подобное изменение сосудистой стенки вне расширения просвета, однако при аневризме степень риска разрыва аорты при наличии гипертонии или атеросклероза несоизмеримо выше. Аневризма представляет собой локальное расширение просвета сосуда, а стенка его в этом месте всегда изменена воспалительным процессом, атеросклерозом, некрозом. При аневризме очень высока вероятность разрыва не только внутренней оболочки сосуда, но и остальных слоев. В случае расслаивающей аневризмы аорты полный разрыв чреват скоропостижной смертью от массивного кровоизлияния и тотального нарушения кровотока во всех органах.
Симптоматика расслоения аорты
Коварство расслоения аорты состоит в том, что патология может протекать бессимптомно, а когда появятся первые признаки неблагополучия, то времени на диагностику и лечение остается чрезвычайно мало.

Говоря об остром расслоении, имеют в виду длительность его не более двух недель, это наиболее опасный вариант развития событий.
Хроническое расслоение растягивается на недели и месяцы.
Симптомы расслоения аорты зависят от места повреждения сосудистой стенки и степени выраженности изменений. Признаками расслоения можно считать:
Боль обычно локализована в груди, пояснице, конечностях, шее. Больные ее описывают как нестерпимую, «раздирающую». Когда расслоение распространяется по стенке сосуда, боль мигрирует, возникая в других участках тела.
Обмороки и резкое падение артериального давления являются прямым следствием нарушения целостности аорты, когда кровь устремляется в ложные каналы ее стенки или даже за пределы. Внутренние органы недополучают питания, страдает сердце, головной мозг, почки. Некоторые больные падают в обморок от нестерпимой боли.
При массивной кровопотере, кровоизлиянии в полость сердечной сумки (тампонада сердца), острой ишемии органов стремительно развивается шок, состояние пациента быстро и прогрессивно ухудшается, он теряет сознание, возможна остановка сердца и смерть.
Недостаточность центрального кровообращения, заброс крови в обратном направлении через аортальный клапан (регургитация) способствуют острой сердечной недостаточности. У многих пациентов отмечается брадикардия и дефицит пульса, артериальное давление на конечностях может существенно разниться, отражая крайне неблагоприятный прогноз.
Нарушение кровотока в органах приводит к появлению симптомов инфаркта миокарда, инсульта, острой почечной недостаточности. Больной бледнеет, наступает цианоз, появляется одышка, снижается количество выделяемой мочи.
Расслоение брюшной аорты часто является следствием атеросклероза. На фоне нарушения кровообращения в нижнем отделе сосуда происходит ишемическое повреждение кишечника, почек, нижних конечностей. Характерна вторичная почечная артериальная гипертензия.
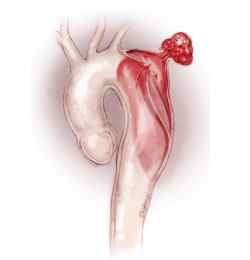
разрыв стенки расслоившейся аорты
Расслоение грудной аорты и восходящей ее части приводит к стремительному нарастанию боли, сердечной недостаточности, развитию инфаркта миокарда и острой ишемии головного мозга. Повреждение этих отделов проявляет тенденцию к быстрому распространению в нижний фрагмент сосуда. Опаснейшими осложнениями расслоения в восходящем отделе считаются гемотампонада перикарда и тотальный разрыв стенки аорты.
Подозрение в отношении расслаивания стенки аорты требует от врача быстрых действий, позволяющих подтвердить диагноз и срочно начать лечение. Самыми информативными методиками диагностики считаются рентгенография грудной клетки, эхокардиография, аортография, КТ и МРТ.
Подходы в терапии расслоения аорты зависят от локализации процесса и его выраженности, симптоматики и степени нарушения кровообращения в органах. Лечение может быть консервативным и хирургическим.
Консервативное лечение
При стабильном течении расслоения аорты, когда нет угрозы разрыва стенки сосуда, и показатели гемодинамики не нарушены, показано медикаментозное лечение, направленное, в первую очередь, на нормализацию артериального давления. Гипертония – главнейшая из причин, способствующая появлению и прогрессированию расслоения сосудистой стенки, поэтому всем без исключения пациентам при доказанном расслоении аорты назначается гипотензивная терапия:
- Бета-адреноблокаторы (метопролол, лабеталол);
- Нитропруссид натрия (сосудорасширяющее средство) одновременно с бета-адреноблокаторами или блокаторами кальциевых каналов;
- Ингибиторы АПФ (эналаприл, каптоприл и т. д.);
- Блокаторы кальциевых каналов (верапамил, дилтиазем).

При хроническом стабильном течении расслоения врач подбирает индивидуально оптимальную схему и комбинацию лекарств, а в случаях прогрессирования и острого расслоения обычно используют нитропруссид натрия и бета-адреноблокаторы. Нитропруссид натрия считается оптимальным средством первой помощи для быстрого снижения давления у пациентов с расслоением аорты, вводится внутривенно капельно и позволяет поддерживать уровень давления не выше 100-120 мм рт. ст.
При прогрессировании патологии, развитии осложнений, угрожающих жизни, больному необходима срочная медицинская помощь и госпитализация. Для обезболивания используют ненаркотические и наркотические анальгетики (морфин). Если давление резко подает, показаны допамин, мезатон, а при его высоких цифрах – нитропруссид натрия. Как правило, эти препараты вводятся еще на догоспитальном этапе врачами скорой помощи.
При осложненных формах расслоения, остром развитии патологии, риске разрыва аневризмы показана срочная госпитализация в отделение сосудистой хирургии, где после стабилизации гемодинамики будет проводиться операция.
Операция при расслоении аорты
Хирургическое лечение показано больным с острым расслоением восходящего отдела аорты, при прогрессировании заболевания, отсутствии эффекта от проводимого консервативного лечения в случае хронических форм.
Особую опасность составляет поражение восходящего отдела аорты, при котором нередки гемоперикард, тяжелая гипотония, острая сердечная недостаточность, требующие незамедлительного вмешательства. Обычно в таких случаях проводят удаление пораженной части сосуда с последующим протезированием.
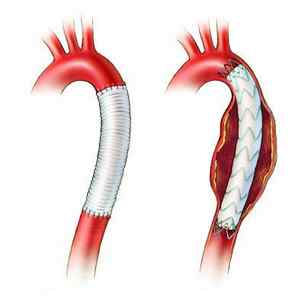
примеры протезирования (слева) и стентирования пораженного участка аорты
Хирургическая операция при расслоении аорты может быть в виде:
При расслоении восходящей аорты нередко можно наблюдать различные изменения аортального клапана и сильную регургитацию (обратный ток крои). Для ликвидации гемодинамических нарушений после удаления расслоения может быть проведено протезирование аортального клапана, пластика его створок.
Вариантом неинвазивного лечения расслоения аорты считается стентирование, когда в сосуд вводится полая трубка (стент), по которой налаживается кровоток, либо баллонная ангиопластика, при которой раздувающийся баллон сдавливает стенку аорты в месте расслоения, препятствуя дальнейшему прогрессированию патологии.
Видео: пример операции протезирования восходящей дуги аорты
При наличии доказанного расслоения аорты больному показано ограничение физической активности, строгий контроль цифр артериального давления, диета, направленная на нормализацию жирового и углеводного обмена. Диабетикам следует тщательно следить за уровнем сахара крови.
Прогноз при расслоении аорты зависит от степени изменения сосудистой стенки и локализации патологии. При усугублении расслоения, появлении осложнений и в отсутствие лечения смертность в течение первого года с момента диагностики заболевания достигает 90%. При острых состояниях на фоне расслаивающей аневризмы каждый пятый пациент умирает еще до приезда бригады скорой помощи.