Ишемия миокарда: симптомы, диагностика и лечение
Первые признаки и лечение ишемии миокарда
На сегодняшний день от болезней сердца погибает 50% мужчин в возрасте от 50 лет и 40% женщин в возрасте от 45 лет. Статистические данные свидетельствуют о том, что за последние десятилетия число пациентов, у которых обнаруживается ишемия миокарда, значительно возросло. Это связано со многими неблагоприятными факторами. Вредные привычки, нездоровое питание, плохая экология не лучшим образом влияют на здоровье сердечной мышцы.
Чтобы предотвратить негативные последствия данной патологии, нужно вовремя распознать ее симптомы и обратиться к врачу. Только кардиолог сможет провести комплексное обследование, поставить точный диагноз и назначить адекватное лечение. Основная задача пациента – не игнорировать проявления каких-либо нарушений и соблюдать все предписания доктора.

Патология заболевания
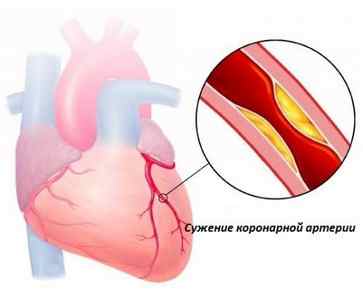
Ишемия миокарда – это нарушение функционирования коронарных артерий, которые питают сердце кровью. Вследствие действия определенных неблагоприятных факторов в организме человека нарушается нормальный обмен веществ. Это становится причиной образования тромбов, холестериновых бляшек в сосудах. Позже данные новообразования попадают в коронарные артерии и закупоривают их. Этот процесс довольно длительный. Сначала тромб перекрывает лишь 25% артерии. Постепенно размеры новообразования увеличиваются, и оно полностью перекрывает доступ к миокарду. Таким образом, одна из артерий перестает функционировать. Она больше не может переносить кровь к сердечной мышце. Подобное нарушение ведет к кислородному голоданию, недостатку полезных веществ и минералов в крови.
Ткани миокарда при этом страдают больше всего. Они становятся намного тоньше и слабее. Само сердце наоборот заметно увеличивается в размерах, уплотняется. На него ложится слишком большая нагрузка, так как кровь надо перекачивать в несколько раз быстрее, чтобы восполнить недостаток кислорода и полезных веществ. Опасным является то, что болезнь может развиваться годами. Проявления не сразу видны невооруженным глазам. На ранних стадиях данную патологию можно обнаружить лишь на ЭКГ. Исследование показывает, что одна из коронарных артерий перестала работать, а сердце значительно увеличилось.
Как показывает медицинская практика, данная патология успешно поддается терапии на ранних этапах. Избавиться полностью от нее невозможно, однако, грамотное лечение может замедлить темп развития заболевания. С течением времени ишемическая болезнь сердца неизменно прогрессирует. В некоторых случаях необходимо оперативное вмешательство.
Именно поэтому врачи рекомендуют не игнорировать даже саамы незначительные признаки. Ранняя диагностика спасла жизнь многим пациентам с подобным диагнозом. После обнаружения данной патологии можно прожить не один десяток лет, если следовать всем рекомендациям доктора и систематически проходит назначенный курс терапии.
Основные формы ишемической болезни сердца
В современной медицине выделяют несколько разновидностей ишемии миокарда. Они отличаются по характеру течения, степени выраженности клинической картины, способам лечения. Чтобы выбрать правильный терапевтический курс и грамотно подобрать препараты, кардиолог должен определить форму данной патологии.
Наиболее распространенной сегодня является безболевая ишемия миокарда. Она протекает скрыто долгое время. Ее проявления никак не беспокоят больного. Это представляет большую угрозу жизни пациента. Бессимптомное течение выступает частой причиной инфаркта миокарда и внезапной смерти. Организм не успевает приспособиться к патологическим изменениям. Внезапное прекращение функционирования коронарной артерии создает большую нагрузку на сердце, и больной умирает. Определить такую форму крайне сложно, так как характерные симптомы болезни попросту отсутствуют. Чтобы не допустить развития безболевой ишемии миокарда, рекомендуется ежегодно проходить полный медицинский осмотр и делать профилактическую электрокардиограмму.
Хронической формой данного заболевания является стенокардия напряжения. Она развивается достаточно быстро, и может привести к инфаркту. Пациент начинает замечать признаки патологии уже на первой стадии. Однако по невнимательности их легко можно спутать с усталостью, перенапряжением, крепатурой. Особенно это актуально для людей, которые усиленно занимаются спортом.
Они принимают проявления ишемии за последствия эффективной тренировки. Именно поэтому комплексное обследование в качестве профилактики рекомендуется проходить как нетренированным людям, так и тем, кто по долгу профессии связан со спортивной деятельностью.
Еще одной формой является нестабильная стенокардия. Ее называют острой, либо прогрессирующей ишемией миокарда. Приступы каждый раз становятся все сильнее и болезненнее. Больному сложно переносить даже малейшие физические нагрузки. Отсутствие своевременного лечения при такой форме может привести к плачевным последствиям. В большинстве случаев пациенты с подобным диагнозом умирают от внезапного инфаркта сердечной мышцы.

Аритмическая форма чаще встречается у женщин в преклонном возрасте. Однако мужчины также страдают от нее. Как правило, такой вид патологии начинается остро. Позже признаки постепенно угасают, и болезнь переходит в хроническую стадию. Периодически заболевание обостряется. Ремиссия и рецидив систематически сменяют друг друга. Пациент должен находиться под постоянным контролем кардиолога. Его нельзя оставлять самого на долгое время.
Инфаркт миокарда выступает одной из наиболее опасных для жизни форм. Из-за него, как правило, погибает 50% мужчин в возрасте после 50 лет. Холестериновая бляшка отрывается от стенки коронарной артерии, полностью закупоривая просвет. Подача крови резко прекращается. Уровень кислорода в тканях понижается. Следствием этих процессов становится некроз одной из частей сердца. Если организм не подготовлен к этому, пациент погибает практически сразу. Спасти жизнь удается только в том случае, когда больного вовремя доставят в больницу.
Самой опасной, однако, наименее распространенной считается внезапная смерть. Сердце перестает сокращаться из-за того, что к нему поступает слишком мало крови. В группе риска находятся пациенты с безболевой формой патологии. Именно она чаще всего при отсутствии лечения заканчивается внезапной сердечной смертью.
Характерные симптомы
По характеру и интенсивности проявления признаков можно многое сказать о форме и стадии ишемии. Однако диагноз ставится только на основе данных электрокардиограммы. Прогноз зависит от того, насколько быстро больной обратился за помощью к кардиологу и насколько правильный курс терапии был назначен. Чтобы вовремя обратиться к врачу, необходимо не игнорировать очевидные симптомы болезни. К ним относят следующие признаки:
- одышка при физических нагрузках;
- боли в груди с левой стороны;
- дискомфорт при занятиях спортом;
- учащенное сердцебиение;
- давящие ощущения за грудиной;
- боли, которые отдают левую руку или шейный отдел позвоночника;
- особенно громкое биение сердца.
Если вышеперечисленные проявления возникают регулярно с определенной периодичностью, это является повод обратиться к доктору и пройти полное медицинское обследование. Данные симптомы не всегда свидетельствуют именно об ишемической болезни. Иногда они являются признаки других патологий сердца. Дать точный ответ на вопрос о том, чем же именно спровоцирована подобная клиническая картина, может только комплексная диагностика и консультация грамотного кардиолога.
Прежде чем назначать определенный курс терапии врач должен определиться с причинами и формой сердечной патологии. Болезнь может быть вызвана целым рядом негативных факторов. Ведение нездорового образа жизни, частое употребление алкоголя, курение, недостаточная физическая активность, лишний вес, переедание, злоупотребление жирными и жареными блюдами являются основными причинами развития ишемии миокарда.
Кардиолог первым делом назначает проведение электрокардиограммы. Она дает возможность выявить болезнь на самой ранней стадии. На ЭКГ четко просматривается уплотнение и утолщение структур, увеличение сердца и истончение миокарда. Далее врач может отправить больного на доплерографию сонной артерии. Данная процедура помогает определить наличие закупорки коронарной артерии. Нелишним будет сделать коронаграфию. Это даст возможность определить размер холестериновых бляшек и тромбов.
В большинстве случаев лечение осуществляется медикаментозным путем. Кардиолог назначает препараты, которые контролируют работу миокарду, уменьшают нагрузки на сердце. Кроме того, пациенту прописывается лечебная диета. Она исключает все вредные продукты, которые могут стать причиной образования новых тромбов. Ишемия миокарда не является смертельным приговором. С ней можно прожить достаточно долго, если соблюдать все рекомендации врача, правильно питаться и систематически проходит обследование.
http://sosude.ru/ishemiya/miokarda.html
Почему возникает ишемическая болезнь сердца и как ее лечить
Согласно статистике, одной из ведущих причин внезапной смерти и инвалидизации трудоспособного населения является острое или хроническое нарушение коронарного кровообращения. В этой статье я хочу рассказать о своем видении проблемы, что такое ишемическая болезнь сердца (ИБС), как она проявляется, рассказать способы лечения и профилактики.
Что приводит к появлению ИБС
Ишемическая болезнь сердца (ИБС) развивается в результате воздействия механизмов, которые приводят к нарушению кровообращения в коронарных сосудах и кислородному голоданию:
Кроме основных причин в появления острой или хронической ишемии миокарда также играют роль провоцирующие факторы:
- неправильное питание с избытком жирной пищи, богатой холестерином;
- ожирение и нарушение процессов обмена (в том числе и липидного);
- «сидячий» образа жизни;
- эндокардит и пороки сердца;
- возраст после 45 у мужчин и у женщин старше 55 лет;
- наличие сосудистых заболеваний;
- диабет;
- гипертония;
- постоянные стрессы, которые сопровождаются повышением давления и учащением сердцебиения;
- алкоголь и курение.
Высокие показатели холестерина при нарушении обменных процессов и склонность к образованию тромбов передаются по наследству. Поэтому степень вероятности появления ИБС выше у тех людей, чьи родственники имели в анамнезе инфаркт в возрасте 45-65 лет, или скончались в результате коронарной недостаточности.
Классификация
При установлении диагноза ишемической болезни сердца мои коллеги до сих пор пользуются классификацией, которая была принята еще в 80-х годах прошлого столетия.
- Внезапная сердечная смерть. Относится ко всем летальным исходам в течение первых 60 минут после начала приступа, которым предшествовала потеря сознания, острые симптомы ишемии и остановка сердца.
- Стенокардия.
- Напряжения. Возникает в результате физической или психоэмоциональной нагрузки.
- Впервые возникшая.
- Стабильная.
- Напряжения. Возникает в результате физической или психоэмоциональной нагрузки.
-
- Прогрессирующая (нестабильная). При такой форме происходит ухудшение состояния и снижение эффективности лечения при ведении обычного образа жизни.
- Спонтанная (Принцметалла). Особая форма ишемии, при которой происходит вазоспазм, вызывающий болевой синдром. Внешние причины при этом роли не играют. Протекает тяжело, плохо купируется нитроглицерином.
- Безболевая ишемия. Была внесена в общий список гораздо позднее. Выявляется случайно после ЭКГ и нагрузочных проб.
- Инфаркт миокарда.
- Крупноочаговый (трансмуральный) с зубцом Q. Протекает с поражением большой площади и (или) всех слоев миокарда. Хорошо определяется с помощью ЭКГ.
- Мелкоочаговый, без зубца Q. Ишемия и некроз миокарда затрагивают небольшие участки и не всегда проявляются на кардиограмме.
- Постинфарктный кардиосклероз.
- Сердечная недостаточность.
- Нарушения сердечного ритма.
Как и почему возникает болевой синдром при ИБС
Патогенез появления боли во время приступа изучен хорошо. Уменьшение притока крови или повышение потребности в кислороде приводит к развитию ишемии. В очаге начинается усиленное высвобождение активных веществ (медиаторов), вызывающих раздражение болевых рецепторов (гистамин, брадикинин). Из области поражения начинают идти сигналы по нервным волокнам. Сначала они проходят в шейные и грудные сплетения, локализованные в позвоночнике. Оттуда импульсы через таламус идут в кору мозга, и там уже формируется ощущение боли.
Выраженность болевого симптома при ИБС зависит не только от степени поражения. Именно поэтому и существуют «немые» и атипичные формы стенокардии и даже инфаркта.
В своей практике я постоянно сталкиваюсь с тем, что больные с ИБС обращаются за помощью не сразу. Это происходит потому, что первые симптомы ишемической болезни нарастают постепенно.
Самой частой жалобой больного при стенокардии или инфаркте является боль в загрудинной области — у большинства она сопровождается ощущением страха и паникой. Иррадиация обычно наблюдается под лопатку, в руку, и часть нижней челюсти с девой стороны. Некоторые предъявляют жалобы на онемение верхней конечности, ломоту в лучезапястном суставе. При нехватке кислорода в области заднебазального отдела сердца болезненность распространяется на зону желудка. И совсем редко она отмечается в правой руке.
Когда я прошу охарактеризовать вид боли, человек указывает что она:
Появление болевого синдрома связывается с физической нагрузкой — когда человек бежал, быстро шел, или поднимался по лестнице. Иногда приступ наблюдался после стресса, сильного эмоционального напряжения, выходе на улицу в холодную погоду. Резкий приток крови к сердцу отмечается также при вставании из положения лежа. Все эти факторы приводят к увеличению давления, учащению пульса и повышению потребности миокарда в кислороде.
Боль при стенокардии является кратковременной и не продолжается более 5-15 минут. Как только человек останавливается, присаживается, успокаивается, она стихает, так как устраняются причины острой ишемии. Больные со стажем всегда носят с собой нитроглицерин, который быстро снимает симптомы. Если интенсивность неприятного ощущения не стихает после приема средства, то это чаще всего свидетельствует о внесердечной патологии, либо указывает на развитие инфаркта.
При вазоспастической или спонтанной стенокардии боль и другие признаки ишемии миокарда развиваются без связи с физической нагрузкой, она отмечается в утренние часы, часто провоцируются воздействием холода. Хорошо снимаются только антагонистами кальция.
Другие частые проявления
Другие признаки ишемической болезни сердца проявляются не всегда, у некоторых пациентов в период приступа я наблюдала следующие симптомы:
- тошнота, рвота;
- сильное утомление;
- выраженная одышка с затруднением вдоха;
- потливость;
- бледность кожных покровов;
- повышение или снижение артериального давления;
- учащение (реже урежение) сердцебиения, аритмия.
В ряде случаев вместо классического приступа, указывающего на наличие ишемической болезни в сердце, можно увидеть его эквиваленты: одышку, утомляемость после минимальной нагрузки.
Диагностика
Диагностика ишемической болезни сердца включает в себя лабораторные и инструментальные методики.
Биохимические методы выявления в крови ряда ферментов помогают в определении острой фазы инфаркта, так как они выделяются в результате разрушения кардиомиоцитов. Первые сутки после приступа, когда отмечается острая ишемия миокарда и некроз, происходит увеличение ЛДГ и миоглобина. Повышение КФК бывает в первые 8 часов от начала, тропонины обнаруживаются спустя 1-2 недели
Кардиограмма
В обязательном порядке поступившего больного с жалобами и признаками сердечного приступа я направляю на срочное проведение кардиограммы. Она позволяет обнаружить наличие увеличения левого желудочка, нарушение ритма и степень выраженности поражения в определенной области сердца.
Признаки острой ишемии в миокарде на ЭКГ имеют следующий вид:
Более подробно и об изменениях пленки у пациентов с ишемией мы рассказали в статье по ссылке здесь.
Другие методы
С целью определения ИБС также широко применяются следующие методики:
Лечение ишемической болезни сердца начинается с коррекции образа жизни и назначения диеты. Мне неоднократно приходилось сталкиваться с тем, что пациенты относились к этой важной части терапии недостаточно серьезно, а потом удивлялись, почему так долго не наступает улучшение состояния.
Коррекция образа жизни
Итак, перед тем, как отправляться в аптеку за лекарствами, необходимо запомнить две важные вещи:
- Щадящий режим. Исключение физических нагрузок, приводящих к повышенному потреблению кислорода миокардом.
- Диета с исключением животных жиров, продуктов с высоким содержанием соли и легкоусвояемых углеводов. При избыточной массе тела следует снизить общую калорийность пищи.
Медикаменты
Разумеется, одной коррекции питания и образа жизни будет недостаточно, поэтому необходимо поддержать организм и медикаментозным путем.
Случай из практики
Ко мне на прием обратился пациент с жалобами на частые боли за грудиной, давящие и сжимающие, отдающие в левую руку и под лопатку. Возникала она после быстрой ходьбы, одновременно появляется одышка и страх смерти. При осмотре кожные покровы бледные, границы сердца увеличены слева. На ЭКГ с нагрузкой: угнетение сегмента ST в отведениях II, III, aVF, признаки гипертрофии левого желудочка. В анамнезе – перенесенный инфаркт миокарда задней стенки, длительный стаж курения и употребления алкогольных напитков.
Диагноз: ИБС. Постинфарктный кардиосклероз, стенокардии напряжения ФКII. Было назначено пожизненное применение препаратов «Аторвастатин», «Аспирин кардио», «Бисопролол». Во время развития болевого синдрома прием «Нитроглицерина» под язык. Через две недели после начала лечения частота приступов снизилась, общее состояние относительно удовлетворительное. Рекомендована вторичная профилактика ишемической болезни сердца (употребление вышеназначенных препаратов), наблюдение врача.
Совет специалиста
Многие пациенты задают вопрос о том, можно ли вылечить ишемию сердца. На самом деле полностью избавиться от проблемы можно только в случае проведения операции по восстановлению тока крови. Но следует учитывать, что любое вмешательство может закончиться осложнениями.
Поэтому необходима профилактика ишемической болезни сердца. Я рекомендую переходить на здоровый образ жизни, отказаться от вредных привычек, следить за весом. Особенно важно соблюдать правила тем, у кого в семье уже есть близкие родственники с ИБС или лица, которые перенесли инфаркт. Нужно уделять внимание заболеваниям, связанным с сосудистыми отклонениями (сахарный диабет, системные болезни) и принимать адекватное лечение.
Для подготовки материала использовались следующие источники информации.
http://cardiograf.com/ibs/hronicheskaya/ishemicheskaya-bolezn-serdca.html
Ишемия миокарда сердечной мышцы
Различными заболеваниями сердца страдает, по статистике, больше половины пожилых мужчин и около трети женщин. Ишемия миокарда – это одна из самых распространенных патологий, она широко распространена как в высокоразвитых странах, так и в тех, где уровень медицины оставляет желать лучшего.
Особенная опасность этого заболевания заключается в том, что оно может годами протекать в скрытой форме, только изредка проявляясь неприятными ощущениями в районе сердца, а впоследствии вызывает обширный инфаркт и скоропостижную смерть.
Итак, разберемся, что это такое – ишемия миокарда, и какие бывают виды патологии.
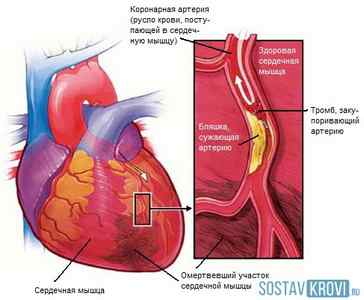
Поражение сердца при ишемии миокарда
Как правило, заболевание классифицируют следующим образом:
- Стенокардия сердца – является самой распространенной формой ишемии. Протекает обычно бессимптомно, диагностируется в основном у людей преклонного возраста. Особенно подвержены этой патологии люди, имеющие предпосылки к атеросклерозу.
- Инфаркт миокарда – одно из самых тяжелых и необратимых проявлений ишемии. Это состояние представляет собой некроз участков миокарда вследствие острого недостатка кислорода, и нередко является причиной наступления смерти. Но даже при успешном заживлении некротического очага на его месте все равно останется рубец (постинфарктный кардиосклероз).
- Нарушения сердечного ритма – сбои в нормальной работе сердца, при которой оно перестает сокращаться с должной периодичностью.
- Внезапная коронарная смерть.
- Постинфарктный кардиосклероз.
- Сердечная недостаточность.
В любом случае, ишемия миокарда вызывает постепенное развитие патологических изменений сердца. Такие больные особенно подвержены риску образования тромбов в сосудах конечностей, почек или головного мозга.
Особой формой патологии является транзиторная ишемия мышцы сердца. Встречается это заболевание приблизительно у 1/2 части пациентов, страдающих ишемическими болезнями сердца, при этом совершенно не проявляет себя внешне – обнаружить отклонения можно только с помощью инструментального обследования. Чаще всего такая патология развивается у курильщиков, гипертоников и больных с застойной сердечной недостаточностью.
Основным признаком, по которому можно заподозрить ишемическую болезнь сердца, является боль, возникающая и при хронической, и при острой форме патологии.
Сердце – это орган, который работает без перерыва, перекачивая по организму огромное количество крови, и затрачивая большое количество питательных веществ и кислорода. А внезапно возникающие спазмы сосудов, тромбы и атеросклеротические бляшки препятствуют нормальному кровообращению, следствием чего становятся болевые ощущения и патологические изменения.
Ишемия миокарда левого желудочка обычно является основой всех ишемических болезней сердца, поскольку на левую часть органа приходится гораздо большая нагрузка, чем на правую, и для нормального обеспечения ее кислородом нужно неизменно хорошее кровообращение.
Причины ишемии миокарда могут быть весьма разнообразными, но в числе главных провокаторов принято выделять преклонный возраст пациентов, принадлежность к мужскому полу, генетическую предрасположенность, сахарный диабет, ожирение, курение, гипертонию, гиподинамию и нарушения обменных процессов.

Курение, как одна из причин ишемии сердца
Безусловно, люди почтенного возраста являются основными пациентами кардиологических отделений, поскольку с годами в организме ухудшаются процессы обмена веществ, развиваются различные заболевания, начинаются дистрофические изменения в сосудах. Хотя в последнее время четко прослеживается тенденция сердечных патологий к омоложению, в особенности у жителей мегаполисов.
В женском организме эстрогены играют определенную защитную роль, поэтому у представительниц прекрасного пола ишемия миокарда случается гораздо реже, чем у мужчин. Однако в возрасте примерно 70 лет, когда наступает период стойкой менопаузы, шансы заболеть уравниваются у обеих полов.
Ожирение влечет за собой огромное количество патологий, поскольку вызывает отложение липидных образований на артериальных стенках, вследствие чего затрудняется кровообращение и начинается гипоксия (кислородное голодание) тканей сердца. Еще больше усугубляет положение наличие у больного сахарного диабета.
Все перечисленные факторы провоцируют возникновение основных причин нехватки кислорода – спазма сосудов, образования тромбов, атеросклероза.
Симптомы ишемии миокарда во многом зависят от разновидности болезни и степени артериального поражения. Самым распространенным видом заболевания считается так называемая стенокардия напряжения, когда боли в районе сердца проявляются после любых физических усилий.
Признаками стенокардии сердца считается:
- Боль в загрудинной области, которая отдает в левую руку и область между лопатками, и появляется или усиливается в период физических нагрузок.
- Одышка при эмоциональном перенапряжении или быстрой ходьбе.
Если перечисленные признаки и симптомы возникают только в моменты нагрузок, длятся не более получаса и снимаются нитроглицерином, говорят о стенокардии напряжения. В случае, когда боли возникают без видимой причины, можно говорить о так называемой стенокардии покоя. Если боль проявляет тенденцию усиливаться от случая к случаю, постепенно теряется эффект от приема лекарств и снижается устойчивость к физическим нагрузкам, говорят о прогрессирующей форме патологии.

Боли в области сердца — основной симптом ишемии
Инфаркт миокарда является крайне тяжелым ишемическим проявлением, которое дает о себе знать очень сильной болью в загрудинной области. Человек становится беспокойным, у него появляется одышка, кожа приобретает синюшный оттенок, возникает страх смерти и психомоторное возбуждение. В редких случаях у пациента начинает болеть живот, а прямых проявлений инфаркта при этом не наблюдается.
Очень опасный вариант ишемии – это внезапная сердечная смерть, которая случается на фоне сердечной аритмии, приступа стенокардии или некроза. Такое состояние нуждается в проведении срочных реанимационных мероприятий.
Диагностика
Диагностика ишемии миокарда проводится с помощью осмотра и опроса пациента, выслушивания сердца и легких, на основании которых врач может заподозрить диагноз. Для его подтверждения или опровержения больному назначается ряд дополнительных исследований: электрокардиограмма в спокойном состоянии и с нагрузкой, биохимический анализ крови, холтеровкое мониторирование.
Для уточнения диагноза также проводят такие обследования, как коронароангиография, МСКТ, КТ с контрастированием и сцинтиграфия. К сожалению, из-за отсутствия необходимого оборудования некоторые из исследований доступны не во всех медицинских учреждениях, поэтому для их проведения больные вынуждены обращаться в частные клиники.

Процедура ЭКГ для уточнения диагноза ишемии миокарда
Лечение ишемии миокарда назначается индивидуально для каждого пациента, и зависит от тяжести патологии, состояния больного, наличия или отсутствия сопутствующих заболеваний. При этом основные принципы терапии во всех случаях остаются неизменными.
В первую очередь лечение ишемических болезней подразумевает:
- Умеренную физическую нагрузку (зарядка, пешие прогулки) и исключение при этом чрезмерных перегрузок.
- Соблюдение специальной диеты (такой же, какая назначается и при атеросклерозе), направленной на улучшение обмена веществ. Если масса тела значительно превышает норму, ее необходимо снизить уменьшением количества пищи и снижением ее калорийности.
- Медикаментозную терапию, лекарства для которой назначаются врачом индивидуально.
Всем больным без исключения назначаются антиагреганты – ацетилсалициловая кислота, на базе которой они созданы, показывает отменные результаты в борьбе с патологией. При необходимости врач дополнительно предписывает применение антикоагулянтов. При инфаркте требуется введение гепарина.
Очень важными препаратами считаются бета-адреноблокаторы, которые позволяют регулировать частоту сердцебиения и уменьшить необходимость в кислороде, тем самым увеличивая продолжительность жизни пациентов.
Фибраты и статины помогают снизить содержание атерогенных холестериновых фракций, вместе с тем увеличивая количество антиатерогенных.
Нитроглицерин очень эффективен для снятия болевого симптома. Его применяют как в форме таблеток, так и в инъекциях. Однако этот препарат нужно крайне осторожно использовать гипотоникам, поскольку его побочными эффектами могут стать резкое понижение давления, обмороки и головокружения.
Для выведения излишков жидкости, которые создают нагрузку на миокард, применяются диуретики – тиазидные, мочегонные и петлевые средства.
Практически во все схемы терапии ишемических заболеваний входят ингибиторы АПФ, поскольку они снимают спазмы сосудов и нормализуют давление, стабилизируя его значения.
Если у больного имеет место сердечная аритмия, ему назначаются антиаритмические лекарства. При тахикардии потребуются бета-блокаторы, при остальных формах – кордарон или амиодарон.
В случае, когда артерии поражены очень тяжело, и медикаментозная терапия не оказывает необходимого эффекта, проводят хирургическую коррекцию. Используют как более щадящие методики (стентирование или балонная ангиопластика), так и радикальные (аортокоронарное шунтирование).
Ишемические заболевания сердца всегда отличаются крайне серьезным прогнозом. Подавляющее большинство людей в результате этой патологии приобретают инвалидность, крайне высок риск развития осложнений и даже летального исхода. В связи с широкой распространенностью заболевания, специалисты прилагают все возможные усилия для поиска наилучшего способа лечения патологии и ее успешной профилактики.
http://sostavkrovi.ru/sosudy/serdca/ishemiya-miokarda-serdechnoj-myshcy.html
Синдром ишемии миокарда
Тема 5. Синдромы поражения миокарда
Синдром ишемии миокарда
Синдром повреждения миокарда
Синдром некроза миокарда
Синдром диффузных изменений в миокарде
Нарушения электролитного баланса
Синдром ишемии миокарда
Возникновение ишемии приводит к удлинению потенциала действия миокардиальных клеток. В результате этого удлиняется конечная фаза реполяризации, отражением которой является зубец Т. Характер изменений зависит от расположения очага ишемии и позиции активного электрода. Локальные нарушения коронарного кровообращения могут проявляться прямыми признаками (если активный электрод обращен к очагу поражения) и реципрокными признаками (активный электрод расположен в противоположной части электрического поля).
Наличие очага ишемии в субэндокардиальных слоях, удлиняя продолжительность потенциала действия, не вызывает изменения последовательности реполяризации. Вектор реполяризации направлен, как и норме, от эндокарда к эпикарду, однако удлинение потенциала действия приводит к нарастанию амплитуды и длительности положительного зубца Т, который становится остроконечным, равносторонним.
При субэндокардиальной ишемии удлинение потенциала действия приводит к изменению последовательности реполяризации; вектор реполяризации при этом будет ориентирован от эндокарда к эпикарду. Изменения направления реполяризации вызовет прямой признак субэндокардиальной ишемии — появление отрицательного, заостренного симметричного зубца Т.
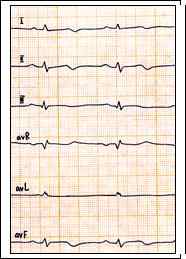
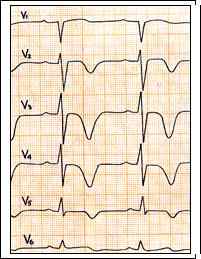
Рис. 5.1. Запись ЭКГ сделана во время приступа стенокардии. В отведениях V2-5 регистрируются глубокие отрицательные симметричные зубцы Т без смещения сегмента S – T. Указанные изменения могут быть при субэндокардиальной ишемии миокарда. Необходима дальнейшая динамика ЭКГ.
78.30.251.74 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock!
и обновите страницу (F5)
очень нужно
http://studopedia.ru/8_152121_sindrom-ishemii-miokarda.html
Что такое ишемия миокарда? Симптомы заболевания и лечение
Заболевания сердечно-сосудистой системы – первая причина смертности населения планеты в настоящее время.
Более 50% людей погибают из-за проблем с сосудами и сердечной недостаточности.
Вопросом, что такое ишемия сердца, ежедневно задаётся не один человек. Словосочетание «ишемия миокарда» подразумевает под собой недостаточное снабжение сердечной мышцы кислородом.
Ишемия на ЭКГ проявляется характерным набором симптомов и патологических изменений, которые невозможно перепутать с другим заболеванием.
Этиология и патогенез ишемии миокарда
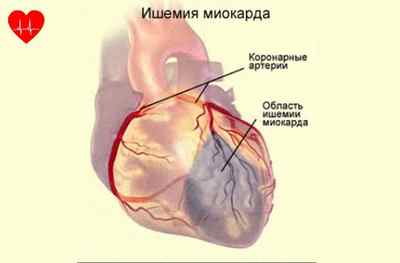
Основная причина возникновения заболевания – снижение питания миокарда артериальной кровью, богатой кислородом.
Патологические процессы, вызывающие ишемию миокарда:
Вследствие нарушения питания сердечной мышцы развивается спазм сосудов, нарушение окисления свободных жирных кислот, накопление недоокисленных продуктов распада белков, активируется перекисное окисление липидов.
Эти изменения приводят к нарушению питания митохондрий – основных источников продукции энергии в клетках.
Из-за дисфункции митохондрий не функционируют ионные каналы в сердечной ткани, и развивается дисбаланс ионов, что ведёт к нарушению сократительной функции сердца.
Виды ишемии миокарда
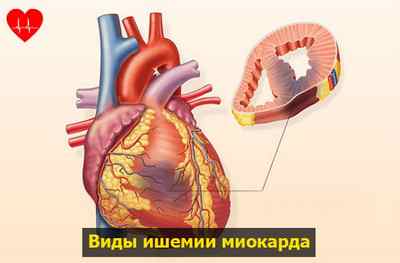
В зависимости от расположения участка сердца, который не получает кровь, ишемия всего миокарда делится на субэпикардиальную и субэндокардиальную формы.
Субэпикардиальная ишемия миокарда локализуется непосредственно под наружным слоем сердечной мышцы – под эпикардом. Зона повреждения имеет достаточную величину и протяжённость от эпикарда до эндокарда, задевая все слои передней и задней стенки.
При субэндокардиальной ишемии повреждается внутренняя часть сердечной мышцы – эндокард. Эндокард содержит большое количество мелких капилляров и кровеносных сосудов, обеспечивающих питание сердца, поэтому его повреждение переносится особенно тяжело.
Клиническая картина заболевания
Типичная ишемия всего миокарда складывается из следующих проявлений: давящая, жгучая боль за грудиной с иррадиацией в челюсть, лопатку или плечо; ощущение нехватки воздуха и одышка, слабость, холодный пот и бледность кожных покровов.
Боль сопровождается страхом смерти и проходит в течение 15-20 минут после приема нитроглицерина.
При брюшной форме заболевание начинается с тошноты и рвоты, возможно появление диареи и болей в животе.
Через несколько минут к этим неприятным ощущениям добавляется боль в груди, учащённое дыхание и сердцебиение. Симптомы проходят через несколько минут после приёма нитросодержащих лекарственных препаратов.
Если заболевание манифестирует в форме астматического приступа, существует высокая вероятность перепутать ишемию миокарда с приступом удушья. При астматической форме изначально развивается резкая нехватка воздуха, сопровождающаяся болью в грудной клетке, нарушением потоотделения и бледностью кожи.
Через некоторое время неприятные ощущения в груди проходят, и остаётся лишь нарушение дыхания. Самая тяжёлая форма для диагностики – без болевая ишемия миокарда. Она протекает практически бессимптомно для пациента, оставляя некротические изменения в поражённых сосудах.
Для без болевой формы наиболее характерно появление инфаркта миокарда в финале заболевания.
Цереброваскулярная форма протекает по типу острого нарушения мозгового кровообращения и характеризуется потерей сознания, нарушениями спинномозговых рефлексов, утратой способности к чтению и письму на короткий промежуток времени.
После окончания приступа пациента могут беспокоить следующие симптомы: головокружения, головная боль, тошнота и слабость.
Периферическая форма ишемии начинается с болей в руках или ногах, постепенно переходящих на область сердца.
Конечности становятся холодными и бледными, мокрыми на ощупь. Учащается пульс, частота дыхательных движений постепенно увеличивается. Симптомы поражения сердечно-сосудистой системы добавляются через несколько часов.
Диагностические мероприятия

Для диагностики данного заболевания используется множество достоверных лабораторных и инструментальных методик. В большинстве больниц используется первичный врачебный осмотр и опрос пациента, которые позволяют заподозрить ишемические изменения в сердце, выявить специфические симптомы и симптоматические комплексы.
При прослушивании грудной клетки больного можно выявить нарушения ритма и проводимости, свидетельствующие о протекающем в организме патологическом процессе.
Для подтверждения диагноза используют следующие лабораторные методы:
Из инструментальных методов наибольшее распространение получило электрокардиографическое исследование сердца. ЭКГ снимается в момент приступа, с участием нагрузочных проб (фармакологические пробы, холодовая и тепловая пробы, стресс-тест, чрез пищеводная стимуляция желудочков, велоэргометрия), а также большой информативностью обладает суточное ЭКГ-мониторирование, иначе называемое Холтеровским.
Ишемия миокарда на ЭКГ проявляется подъемом сегмента ST выше изолинии.
Рентгенографическое исследование грудной клетки в обеих проекциях позволяет выявить увеличение размера желудочков, что свидетельствует о функциональной перегрузке тех или иных отделов сердца. Также можно увидеть изменения со стороны аорты: этот сосуд наиболее подвержен изменениям.
На фонокардиографии можно увидеть изменение тонов сердца, появление патологических шумов, обозначающих нарушение ритма и проводимости, а также свидетельствующих о пороках сердца.
Эхокардиограмма сердца или УЗИ позволяют увидеть размеры полостей сердца, толщинку стенок, определить место и характер расположения некроза, патологические изменения миокарда.
Является высокочувствительным методом исследования, который позволяет минимизировать риск постановки неправильного диагноза при этих исходных данных.
Лечение ишемии миокарда

Ишемическая болезнь сердца – тяжелое мультифакториальное заболевание, которое требует комплексного подхода к лечению и профилактике дальнейших осложнений. Первым и самым важным этапом должно стать изменение образа жизни и отказ от вредных привычек.
Необходимо строго соблюдать режим труда и отдыха, избегать ненужных стрессовых ситуаций, а также регулярно применять дозированные физические нагрузки с целью оздоровления организма в целом.
Ходьба быстрым шагом до нескольких километров в день, занятия в спортивном зале или на спортивной площадке, посещение бассейна или лечебной гимнастики снижают риск повторения эпизода ишемии практически вдвое.
Изменение привычного питания является важным этапом на пути к здоровому сердцу.
Прежде всего, следует отказаться от жирной и жареной пищи с большим количеством соли и специй, избегать фастфуда, газированных и алкогольных напитков, пакетированных соков и консервантов. Следует добавить в ежедневный рацион овощи и фрукты, свежие ягоды и зелень, употреблять больше круп.
Сливочное масло необходимо заменить растительным, майонез – нежирной сметаной, а вместо сахара использовать мёд. Правильное питание снизит риск развития сердечно-сосудистой патологии и атеросклероза.
Помимо изменения образа жизни не следует забывать и о традиционной медицине.
Из лекарственных препаратов наиболее часто применяются следующие группы:
Лечение ишемии миокарда – длительный и трудоёмкий процесс, который должен контролироваться квалифицированным специалистом.
При соблюдении всех рекомендаций по спортивным тренировкам, питанию, медикаментозному лечению, отказу от вредных привычек можно добиться поистине ошеломляющих результатов: ишемия сердца больше никогда не побеспокоит вас и ваших близких, и в этом случае можно быть спокойным и не волноваться о дальнейших последствиях.
http://kardiobit.ru/bolezni-serdtsa/ishemicheskaya-bolezn/ishemiya-miokarda
Ишемия миокарда — самая частая сердечная патология
Ишемия миокарда или ишемическая болезнь сердца (ИБС) встречается почти у 50% мужчин, достигших пожилого возраста, и у 30% женщин. Как правило, на начальном этапе протекает без каких-либо симптомов, поэтому ее трудно сразу распознать. Чем же опасна болезнь, как ее выявить и лечить, разберемся далее.
Что такое ИБС?
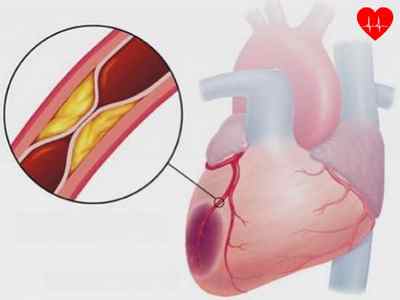
Ишемией сердца называется состояние, когда нарушается кровоснабжение сердечной мышцы, и оно в недостаточном количестве получает кислород. Происходит это из-за того, что артерии сужаются, и кровь по ним плохо поступает, так как просвет сосуда перекрывается холестериновыми бляшками.
По данным Министерства здравоохранения РФ, более 42% умирающих от ИБС прерывают в активном трудоспособном возрасте — до 54-59 лет, причем диагностируется болезнь у мужчин практически в 2 раза чаще, чем у женщин. У населения пенсионного возраста (после 60-65 лет) данные смертности практически равны среди обоих полов.
Как развивается?
В организме происходят метаболические изменения, на фоне которых нарушается состав крови, и ее консистенция становится более густой. Усиливается возможность тромбоцитов склеиваться, поэтому они образуют сгустки и препятствуют кровотоку. В целом система фибринолиза угнетается.
Если повышается артериальное давление, ускоряется процесс формирования атеросклеротических бляшек. В случае физических или эмоциональных нагрузок происходит спазм коронарной артерии, а потребность организма в кислороде повышается, но мышцы его не получают. В этом случае развитие ишемии во многом зависит от двух факторов:
- Кислородной емкости крови в коронарном кровотоке. Это способность сердца извлекать кислород из крови, которая определяется уровнем гемоглобина. Важно, чтобы не было анемии или малокровия, а легкие работали исправно. В этом случае кислородная емкость не меняется, артериолы под воздействием специального вещества расширяются, увеличивается кровоток, и доставка кислорода возрастает. Если же у больного сосуды склерозированы, то коронарный кровоток невозможно увеличить, значит, миокард начинает испытывать кислородное голодание, что и ведет к ишемии миокарда.
- Развития компенсаторных механизмов. В миокарде имеются коллатерали, выполняющие функции «запасных» сосудов. Они работают, когда нарушается проходимость основных венечных артерий. В зависимости от того, с какой скоростью будут замещаться пути кровоснабжения, определиться степень поражения зоны ишемии.
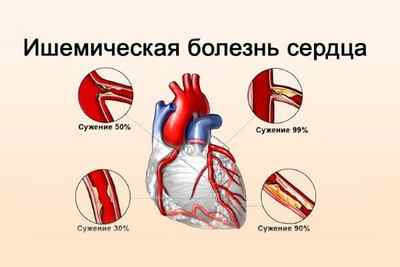
Причины и факторы риска
Ишемия миокарда чаще всего провоцируется такими факторами:
- Атеросклероз. На фоне этой патологии сердце недостаточно снабжается питательными веществами, то есть испытывает ишемию.
- Увеличение массы миокарда. Обычно, это случается у спортсменов, а также у людей, выполняющих физическую работу.
- Инфекции. Когда в организме присутствует инфекция, а сосуды воспалены, коронарные артерии могут развиваться аномально, то есть просвет в сосудах сужается.
- Наличие атеросклеротической бляшки в виде тромба. Бляшка может постепенно перекрывать сосуд, тем самым сердце испытывает хроническую нехватку кровоснабжения. Если же он перекроет его полностью, то возрастет риск инфаркта миокарда.
Имеются также факторы риска ишемии сердца, которые условно делятся на изменяемые и неизменяемые. К группе изменяемых относятся факторы, которые зависят от образа жизни самих людей, то есть их можно исправить. Таковыми являются следующие риски:
- наличие частого повышения давления;
- большой вес;
- сахарный диабет;
- показания повышенного холестерина;
- курение;
- несбалансированное питание;
- сидячий образ жизни;
- чрезмерное употребление только мягкой воды (организм получает недостаточное содержание микроэлементов — цинка, лития, хрома, кальция и магния, что приводит к нарушениям обмена веществ).
К неизменным факторам относятся:
- мужской пол;
- пенсионный возраст;
- наследственные случаи болезни.
К ИБС могут привести нарушения в деятельности нервной системы, частые стрессы, перенапряжения на работе, общая утомляемость. В медицине известны два типа поведения личностей людей:
- Тип А. Люди темпераментные, не могут вести себя спокойно, очень быстро «вспыхивают». Они постоянно соревнуются, стремятся достичь высот. Если у них что-то не получается, они очень нервничают. Вот как раз этот тип людей наиболее подвержен ИБС.
- Тип Б. Это спокойные и уравновешенные люди. Они взвешенно реагируют на разные ситуации, поэтому менее подвержены развитию патологии.
Симптоматика
Очень важно своевременно выявить симптомы развития болезни. Хотя вначале больной их не замечает, через какое-то время признаки все-таки начинают проявляться:
- Одышка считается первым признаком. Сначала она беспокоит при физических нагрузках, быстрой ходьбе и подъеме по лестнице, но потом даже при спокойных действиях.
- Сердце начинает стучать неравномерно, пульс учащается, может стать редким. Нарушаются интервалы между ударами, то есть возникает аритмия.
- У больного часто повышается скачкообразно давление, то есть врач может поставить диагноз — гипертония.
- Иногда больной испытывает давящие боли за грудиной, которые как бы отдаются в плечо и шею с левой стороны. Когда стенокардия не блокируется, а боли в области сердца возрастают, значит, болезнь находится на пике своего развития. Возникает инфаркт миокарда.

Существует несколько форм этого заболевания. При постановке диагноза большое значение имеет ее определение, так как каждая имеет индивидуальную терапию:
- Остановка миокарда. Сердце может остановиться, когда возникает электрическая нестабильность миокарда. В этом случае удастся спасти человека, если своевременно провести реанимацию.
- Стенокардия. Также называется «грудной жабой». Проявляется в виде резкой боли или дискомфорта в области грудной клетки. Провоцируется нарушением кровоснабжения в определенном участке сердца. Бывает стабильной или нестабильной.
- Инфаркт миокарда. Из-за нехватки кислорода сердце испытывает кислородное голодание, и при этом происходит отмирание отдельных его участков. Приводит к остановке работы сердца.
- Постинфарктный кардиосклероз. Возникает на фоне инфаркта, когда отмершие волокна начинают заменяться соединительной тканью, но она не способна сокращаться. Всё это приводит к сердечной недостаточности.
- Аритмия. Это следствие склерозирования кровеносных сосудов по причине того, что кровь поступает по сосудам толчками. Если не принимать меры, то это состояние приводит вначале к стенокардии, а после и к инфаркту сердца.
- Сердечная недостаточность. Эта форма ИБС возникает при суженных сосудах.
Безболевая ишемия
Таковой является ИБС, при которой отсутствуют боли в сердце. На нарушение кровоснабжения сердечной мышцы могут указывать следующие симптомы:
- нарушение сердечного ритма: учащение, урежение, аритмия;
- слабость в левой руке;
- посинение кожных покровов;
- снижение артериального давления;
- одышка;
- изжога.
Важно понимать, что безболевая ишемия столь же опасна, как и болевая, но она более коварна, поскольку развивается скрыто, и человек может долгое время не подозревать о нарушении коронарного кровообращения. В результате возможны такие исходы патологии:
- стенокардия;
- инфаркт миокарда;
- тяжелые аритмии;
- сердечная недостаточность;
- наступление внезапной смерти.
Чтобы предупредить такие осложнения, важно не пропускать профилактические осмотры и следовать всем рекомендациям терапевта.
Осложнения
Нарушения в работе миокарда и его ишемия приводят к развитию осложнений:

Диагностика заболевания
ИБС диагностируется в условиях стационара, так как требуются специальные инструментальные методики. В целом диагностика предполагает такие мероприятия:
- опрос пациента, чтобы определить клиническую картину;
- осмотр больного на наличие отеков, посинений кожных покровов;
- прослушивание ритма сердца;
- сдача анализов крови;
- прохождение электрокардиограммы (ЭКГ);
- ультразвуковое исследование сердца (УЗИ);
- различные пробы с нагрузкой пациента для подтверждения диагностики (может использоваться подъем по лестнице или легкий бег, а в это время аппарат ЭКГ будет проводить фиксацию показателей);
- суточный монитор, который снимает показания работы сердца в течение суток;
- коронарография, которая контролирует сердечную сосудистую систему;
- электрокардиография через пищевод, показатели которой позволяют контролировать электрическую сердечную возбудимость.
Методы лечения
Каждая форма болезни имеет свое индивидуальное лечение, но все же можно выделить основные подходы в лечении патологии:
- Отказ от чрезмерной физической активности. Это необходимо в случае стенокардии напряжения, нарушения пульса и предпосылок к инфаркту. Стоит также контролировать свое состояние при подъеме по лестнице. Если же ИБС небольшая, рекомендованы неинтенсивные нагрузки в виде плавания, неспешной ходьбы или велопрогулок.
- Диетотерапия. Нужно пересмотреть свой рацион и исключить продукты, которые способствуют повышению холестерина в крови. Так, запрещена жирная пища, фаст-фуд, алкоголь. Меню нужно обогатить продуктами, которые способствуют расширению и укреплению сосудов. Так, стоит включить в рацион пищу, богатую клетчаткой и белками, а также мед, орехи, гранат, баклажан, цитрусовые фрукты, морскую капусту.
- Медикаментозная терапия. Врач может назначить бета-адреноблокаторы для снижения артериального давления, Нитроглицерин для расширения коронарных артерий, АПФ-ингибиторы для улучшения тока крови, препараты на основе статина для коррекции уровня холестерина в крови, Аспирин для предупреждения тромбозов.
- Коронарная ангиопластика. Относится к малоинвазивным методам и используется для расширения просвета (стента) суженных сосудов. Врач вводит через бедренную или плечевую артерию катетер с баллоном на конце, который доставляется до места сужения артерии, а после баллон раздувается. При этом холестериновая бляшка вдавливается в стенку сосуда, а просвет расширяется. После врач извлекает катетер.
- Стентирование. В этом случае врач вводит в сосуд катетер, который оснащен наконечником-пружинкой. Она остается в артерии после извлечения катетера и не позволяет стенкам сосудов сужаться.
- Хирургическое лечение. Некоторым больным для улучшения коронарного кровотока в виде хирургического вмешательства назначается аортокоронарное шунтирование, что необходимо для улучшения подачи кровотока. В самых тяжелых случаях необходима пересадка сердца.

Профилактические меры
Болезнь можно предупредить при соблюдении профилактических мер. К ним относят:
- отказ от вредных привычек — курения и распития алкоголя в большом количестве;
- отказ от продуктов с высоким содержанием холестерина;
- ведение подвижного образа жизни, практика ходьбы, легкого бега и плавания, что поможет сбросить лишний вес и укрепить стенки сосудов;
- прием гипотензивных препаратов в случае гипертонии для нормализации показателей повышенного давления;
- сдача анализа крови для контроля содержания сахара и холестерина.
Ишемия миокарда — это самое распространенное сердечное заболевание. Далее если она развивается без явных симптомов, ее можно обнаружить на профилактическом обследовании. Хотя патология полностью не поддается терапии, придется постоянно проводить поддерживающие процедуры. Терапевтические мероприятия способны намного улучшить состояние больного и замедлить развитие болезни.







