Синдром нарушения ритма
Синдром нарушения ритма. Определение, причины возникновения, основные клинические проявления
СИНДРОМ НАРУШЕНИЯ РИТМА И ПРОВОДИМОСТИ
Сущность синдрома: изменение частоты, последовательности сердечных сокращений, связанных с функциональными изменениями или анатомическим повреждением проводящей системы сердца.
Расстройства сердечного ритма могут возникать:
1. При изменении автоматизма синусового узла, когда меняется частота или последовательность выработки импульсов.
2. При возникновении в каком-либо участке миокарда очагов с повышенной активностью, способных генерировать импульсы вне зависимости от синусового узла (эктопические аритмии).
3. При нарушении проведения импульсов от предсердий к желудочкам или внутри самих желудочков.
1. Жалобымногообразны и непостоянны и зависят от формы аритмии:
— сердцебиение — при синусовой и пароксизмальной тахикардии, фибриляции и трепетание предсердий;
— перебои в работе сердца — при экстрасистолии, фибриляции предсердий, АV-блокаде II ст.;
— \»замирание\» и остановка в работе сердца — при экстрасистолии, AV-блокаде II ст.;
— головокружение, кратковременная потеря сознания — при синусовой брадикардии, AV- блокадах II и III ст., фибриляции предсердий, желудочковой тахикардии;
— боли в области сердца — при пароксизмальной тахикардии;
— одышка — при синусовой и пароксизмальной тахикардии;
— тошнота, рвота — при пароксизмальной тахикардии.
— Некоторые аритмии и блокады характеризуются отсутствием жалоб: синусовая аритмия, AV-блокада I ст., блокады ножек пучка Гиса.
— бледность кожных покровов — при пароксизмальной тахикардии, AV-блокаде III ст., трепетании и фибрилляции желудочков;
— ослабление тонов — при синусовой брадикардии;
— «пушечный тон» — при AV-блокаде III ст.;
— цианоз кожи — при длительном приступе пароксизмальной тахикардии;
— набухание и пульсация яремных вен — при пароксизмальной тахикардии;
— общие мышечные судороги — при AV-блокаде II и III ст., фибрилляции и трепетании желудочков.
3. Пальпация:
— учащение пульса — при синусовой и пароксизмальной желудочковой и наджелудочковой тахикардии, фибрилляции предсердий;
— нарушение ритма пульса — при синусовой аритмии, экстрасистолии, синоатриальной блокаде, AV-блокаде II ст., фибрилляции предсердий;
— уменьшение наполнения пульса — при экстрасистолии, пароксизмальной тахикардии, фибрилляции предсердий;
— дефицит пульса — при фибрилляции предсердий, экстрасистолии, фибрилляции и трепетание желудочков.
— усиление звучности тонов сердца — при синусовой тахикардии; — усиленный I тон — при экстрасистолии; громкий I тон (\»пушечный тон\» Стражеско) — при AV-блокаде III ст.
— аритмичность сердечных сокращений — при синусовой аритмии, экстрасистолии, мерцательной аритмии, AV-блокаде II ст.;
— маятникообразный ритм сердца — при пароксизмальной тахикардии;
— снижение АД (как признак сердечно-сосудистой недостаточности) — при пароксизмальной тахикардии, отсутствие АД — при фибрилляции и трепетании желудочков.
5. ЭКГ-признаки различных форм нарушений ритма и проводимости приведены в методических рекомендациях по электрокардиографии.
Сущность синдрома: появление болей связано с воспалительными, дистрофическими, гипертрофическими, некротическими процессами в миокарде или с функциональными расстройствами сердечно-сосудистой системы.
Клинические проявления: боль тупого, ноющего, колющего характера; с локализацией в области верхушки сердца и/или слева от грудины без типичной иррадиации; продолжительность более 20-25 минут, до нескольких часов; не купируется нитроглицерином.
Заболевания с ведущим синдромом поражения миокарда (клиника, диагностика, лечение): миокардиты, кардиомиопатии, миокардиодистрофии, атеросклеротический и миокардитический кардиосклероз.
78.30.251.74 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock!
и обновите страницу (F5)
очень нужно
Нарушение ритма и проводимости сердца: симптомы и дигностика
Симптомы нарушения ритма и проводимости сердца
Аритмии и нарушения проводимости могут протекать бессимптомно или вызывать ощущение сердцебиения, симптомы гемодинамических нарушений (например, одышка, дискомфорт в грудной клетке, предобморочное состояние или обмороки) или остановку сердца. Иногда возникает полиурия вследствие высвобождения предсердного натрийуретического пептида во время длительной суправентрикулярной тахикардии (СВТ).
Пальпация пульса и аускультация сердца позволяют определить частоту желудочкового ритма и оценить регулярность (или нерегулярность). Исследование пульса на яремных венах может помочь в диагностике AB-блокады или предсердных тахиаритмий. К примеру, при полной АВ-блокаде предсердия периодически сокращаются во время полного закрытия атриовентрикулярных клапанов, что приводит к появлению большой волны а (пушечная волна) в венозном яремном пульсе. Другие физикальные находки при аритмиях редки.
Диагностика нарушения ритма и проводимости сердца
При анамнезе и объективном обследовании можно выявить аритмию и ее возможные причины, но для точной диагностики необходимы ЭКГ в 12 отведениях или (реже) запись ритма сердца, что применяют чаще в момент появления симптомов, чтобы выявить их связь с нарушениями ритма.
Данные ЭКГ оценивают комплексно. Измеряют интервалы и выявляют даже минимальные нарушения ритмичности. Ключевой диагностический момент — частота возбуждений предсердий, частота и регулярность желудочковых комплексов и связь между ними. Нерегулярные сигналы возбуждения классифицируют как регулярно-нерегулярные или нерегулярные (неправильные). Регулярно-нерегулярный ритм представляет собой преимущественно регулярные сердечные сокращения, иногда прерываемые нерегулярными (например, преждевременными сокращениями), или другие варианты неправильного ритма (в том числе повторяющиеся связанные группы сокращений).
Укороченный комплекс ( 0,12 с) — признак желудочкового (ниже бифуркации пучка Гиса) или суправентрикулярного ритма с одновременным нарушением проведения либо преждевременного возбуждения желудочков при синдроме Вольффа-Паркинсона-Уайта (синдроме WPW).
Брадиаритмии
ЭКГ-диагностика брадиаритмий зависит от наличия или отсутствия зубца , его характеристик и связи зубца с комплексом Брадиаритмия без связи зубца с комплексом QRS свидетельствует об АВ-диссоциации, в итоге ритм может быть узловым (при узкихжелудочковых комплексах) или желудочковым (при широких комплексах QRS).
Регулярность в соотношении 1:1 с зубцами свидетельствует об отсутствии АВ-блокады. Если зубцы предшествуют комплексу QRS, это признак синусовой брадикардии (если зубцы нормальные) или остановки синусового узла с замещающим ритмом желудочков и ретроградным проведением импульса к предсердиям. В этом случае комплекс расширен.
Если ритм неправильный, количество зубцов обычно не соответствует количеству комплексов . Некоторые зубцы приводят к появлению за ними комплекса , а некоторые — нет (признак АВ-блокады II степени). Нерегулярность в соотношении 1:1 с предшествующими им зубцами обычно свидетельствует о синусовой аритмии с постепенным увеличением и снижением частоты синусового узла (если зубцы нормальные).
Паузы в ритме, который в другое время имеет правильный характер, могут происходить вследствие блокады зубцов (аномальный зубец способен появляться сразу же после предшествовавшего зубца Т или нарушать нормальную форму последнего), остановки синусового узла или блокады выхода импульса из него, а также АВ-блокады II степени.
Тахиаритмии
Тахиаритмии можно разделить на четыре группы: по принципу регулярности и нерегулярности, а также широкого и узкого комплекса
Тахиаритмии с узким нерегулярным комплексом включают фибрилляцию (ФП) и трепетание предсердий или истинную предсердную тахикардию с вариабельным АВ-проведением и политопную предсердную тахикардию. Дифференциальная диагностика основана на оценке ЭКГ-импульсов предсердий, которые лучше всего видны в длинных промежутках между комплексами. Предсердные импульсы, которые наэлектрокариограмме выглядят продолженными, нерегулярными во времени и имеющими различную форму, а также имеют очень высокую частоту (> 300 в минуту) без определенных зубцов R, свидетельствуют о фибрилляции предсердий (то есть о мерцательной аритмии). Определенные зубцы , которые различаются от сокращения к сокращению и имеют как минимум три различные формы, свидетельствуют о политопной предсердной тахикардии. Регулярные, определенные, одинаковые по форме импульсы, не прерываемые изоэлектрическими промежутками, — признак трепетания предсердий.
Нерегулярные тахиаритмии с широким желудочковым комплексом включают четыре вида предсердных аритмий, описанных выше, сочетающихся с блокадой какой-либо ножки пучка Гиса или предвозбуждением желудочков, и полиморфную желудочковую тахикардию (ЖТ). Дифференциальную диагностику проводят по ЭКГ-импульсам предсердий и наличию при полиморфной ЖТ очень частого ритма (> 250 в минуту).
Тахикардия с регулярными узкими комплексами QRS включает синусовую тахикардию, трепетание предсердий или истинную предсердную тахикардию с правильным постоянным проведением к желудочкам, а также пароксизмальную СВТ (СВТ из АВ-соединения с механизмом re-entry, ортодромную реципрокную АВ-тахикардию при наличии дополнительного АВ-пути проведения и СВТ из синусового узла с синдромом reentry). Вагусные пробы или фармакологическая блокада АВ-узла позволяют провести дифференциацию между этими тахикардиями. При выполнении этих приемов синусовая тахикардия не прекращается, но ЧСС уменьшается или развивается АВ-блокада, позволяющая выявить нормальные зубцы R. Трепетание предсердий и истинная предсердная тахикардия обычно не изменяются, но АВ-блокада выявляет волны трепетания предсердий или измененные зубцы R. Наиболее частые формы пароксизмальной СВТ (AB-re-entry и ортодромная реципрокная тахикардия) должны исчезать при АВ-блокаде.
Регулярная тахиаритмия с широким желудочковым комплексом включает те же тахиаритмии, которые могут быть представлены узким комплексом как с блокадой какой-либо ножки пучка Гиса, так и с преждевременным возбуждением желудочков, и мономорфную ЖТ. Вагусные пробы помогают выявить отличия между ними. При затруднении в дифференциальной диагностике ритм следует расцениваться как ЖТ, поскольку некоторые препараты, применяемые в лечении СВТ, могут ухудшать клиническое течение при ЖТ; обратный подход ошибочен.
Нарушение ритма и проводимости сердца

Кабардино-Балкарский государственный университет им. Х.М. Бербекова, медицинский факультет (КБГУ)
Уровень образования – Специалист
ГОУ «Институт усовершенствования врачей» Минздравсоцразвития Чувашии
Работа сердца определяет состояние всего организма. Бесперебойное и полноценное снабжение каждой его клеточки кислородом и питательными веществами зависит от того, насколько ритмично работает наш внутренний «насос». В силу разных причин в работе органа наступает сбой. Нарушение ритма и проводимости отрицательно сказывается на гемодинамике. Страдают все органы и системы, и в первую очередь — головной мозг.
Проводящая система сердца
За ритмичное сердцебиение отвечает проводящая система сердца. Оно обладает автоматизмом, которое обеспечивает главный водитель ритма — синусовый узел. Его клетки (пейсмейкеры) продуцируют электрические импульсы, расходящиеся по сильно иннервированным клеткам миокарда — миоцитам — по направлению к атриовентрикулярному узлу, находящемуся между правым предсердием и желудочком. Далее импульс распространяется на все отделы сердца. Это свойство миокарда обеспечивает синхронную работу органа и ритмичность сокращений.
Проводящая система сердца состоит из двух отделов. Синоатриальный (синусо-предсердный) состоит из синусового узла, генерирующего возбуждение, трех проводящих пучков и тракта, связывающего узел с левым предсердием. Атриовентрикулярный (предсердно-желудочковый) включает одноименный узел, являющийся водителем ритма второго порядка, пучок Гиса, распространяющий импульс к желудочкам и волокон Пуркинье, передающих возбуждение и информацию о необходимости сокращаться мышечным клеткам желудочков.
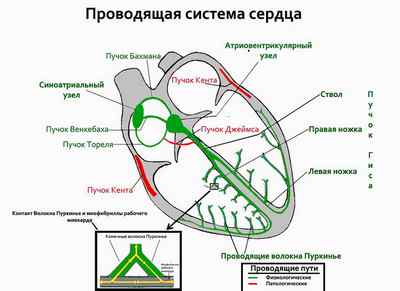
Нормальная проводимость зависит от состояния миокарда, баланса в крови веществ-медиаторов симпатического и парасимпатического отдела ВНС, уровня гормонов, вырабатываемых надпочечниками и концентрации в крови калия.
Синусовый узел посылает от 60 до 90 импульсов в минуту — это и есть нормальный ритм сердца. Его замедление или ускорение называется аритмией. Слаженная работа всех систем заставляет сердце реагировать на сиюминутные потребности организма. При физической или эмоциональной нагрузке его потребность в кислороде возрастает, и сердце начинает биться чаще (тахикардия), перегоняя больший объем крови в единицу времени. Снижение этой потребности, например, во время сна вызывает замедление сердцебиения (брадикардию). Такие изменения ритма называются физиологическими и считаются вариантом нормы.
Нарушения ритма
Любые отклонения от нормального сердцебиения называют аритмией. Она развивается в результате органических патологий сердца или как следствие или симптом других заболеваний. Виды аритмий:
- синусовые аритмии (брадикардия и тахикардия);
- экстрасистолия — появление лишнего удара между двумя очередными;
- пароксизмальная тахикардия, объединяющая трепетание и фибрилляцию желудочков и предсердий и мерцательную аритмию.
Причины нарушения ритма
В основе органических аритмий лежит ишемическое или воспалительное поражение, а также морфологическое изменение мышечной ткани сердца, наступившее в результате:
- пороков сердца;
- кардиомиопатий;
- ишемической болезни сердца;
- тромбоэмболии легочной артерии;
- перикардита;
- гипертонии;
- сердечной недостаточности.

Функциональные аритмии, в свою очередь, делятся на несколько групп:
http://cardioplanet.ru/zabolevaniya/aritmiya/narushenie-ritma-i-provodimosti
Нарушения ритма сердца: причины, симптомы, лечение
Нарушение ритма и проводимости сердца — достаточно распространенный диагноз. Сердечные аритмии вызывают нарушения в сердечно-сосудистой системе, которые могут привести к развитию серьезных осложнений, таких как тромбоэмболия, фатальные нарушения ритма с развитием нестабильного состояния и даже к внезапной смерти. По данным статистики 75-80% случаев внезапной смерти связывают с развитием аритмий (так называемая аритмогенная смерть).
Аритмии – это группа нарушений ритма сердца или проводимости его импульсов, проявляющихся как изменение частоты и силы сокращений сердца. Аритмия характеризуется возникновением ранних или возникающих вне обычного ритма сокращений или изменениями в очередности возбуждения и сокращения отделов сердца.
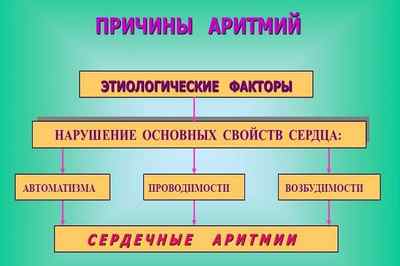
Причинами возникновения аритмий являются изменения главных функций сердца:
- автоматизма (способности ритмичного сокращения сердечной мышцы при воздействии на нее импульса, образующегося в самом сердце, без внешних посторонних влияний);
- возбудимости (способности реагировать образованием потенциала действия в ответ на любой внешний раздражитель);
- проводимости (способности проводить импульс по сердечной мышце).
Возникновение нарушений происходит по следующим причинам:
- Первичное поражение сердца: ИБС (в том числе после перенесенного инфаркта миокарда), врожденные и приобретенные сердечные пороки, кардиомиопатии, врожденные патологии системы проведения, травмы, применение кардиотоксичных средств (гликозиды, антиаритмическая терапия).
- Вторичное поражение: последствия вредных привычек (курение, злоупотребление алкоголем, прием наркотиков, крепкого чая, кофе, шоколада ), нездоровый образ жизни (частые стрессы, переутомления, хроническое недосыпание), заболевания других органов и систем (эндокринные и метаболические нарушения, почечные нарушения), электролитные изменения основных компонентов сыворотки крови.
http://vashflebolog.com/dysrhythmia/arrhythmia/narushenie-ritma-serdca.html
Синдром нарушения ритма и проводимости
— наличие в левых грудных отведениях (V5, V6) и в отведениях I, aVL уширенного, нередко зазубренного зубца S;
— увеличение времени внутреннего отклонения в правых грудных отведениях (V1, V2) более или равно 0,06 с;
— увеличение длительности желудочкового комплекса QRS более или равно 0,12 с;
— наличие в отведении V1 депрессии сегмента S-T и отрицательного или двухфазного (- +) асимметричного зубца Т.
2.1.2.2. Неполная блокада правой ножки пучка Гиса.
Неполная блокада правой ножки пучка Гиса — это замедление проведения импульса по правой ножке пучка Гиса.
— наличие в отведении V1 комплекса QRS типа rSr\» или rsR\»;
— наличие в левых грудных отведениях (V5, V6) и в отведениях I слегка уширенного зубца S;
— время внутреннего отклонения в отведении V1 не более 0,06 с;
— длительность желудочкового комплекса QRS менее 0,12 с;
— сегмент S-T и зубец T в правых грудных отведениях (V1, V2 как правило не изменяются.
2.2.2. Блокада левой ножки пучка Гиса.
Блокада левой ножки пучка Гиса — это замедление или полное прекращение проведения импульса по левой ножке пучка Гиса.
2.2.2.1. Полная блокада левой ножки пучка Гиса.
Полная блокада левой ножки пучка Гиса — это прекращение проведения импульса по левой ножке пучка Гиса.
— наличие в левых грудных отведениях (V5, V6), I, aVl уширенных деформированных желудочковых комплексов, типа R с расщепленной или широкой вершиной;
— наличие в отведениях V1, V2, III, aVF уширенных деформированных желудочковых комплексов, имеющих вид QS или rS с расщепленной или широкой вершиной зубца S;
— время внутреннего отклонения в отведениях V5,6 более или равно 0,08 с;
— увеличение общей продолжительности комплекса QRS более или равно 0,12 с;
— наличие в отведениях V5,6, I, aVL дискордантного по отношению к QRS смещения сегмента R(S)-T и отрицательных или двухфазных (- +) ассиметричных зубцов Т;
2.2.2.2. Неполная блокада левой ножки пучка Гиса.
Неполная блокада левой ножки пучка Гиса — это замедление проведения импульса по левой ножке пучка Гиса.
— наличие в отведениях I, aVL, V5,6 высоких уширенных,
иногда расщепленных зубцов R (зубец qV6 отсутствует);
— наличие в отведениях III, aVF, V1, V2 уширенных и углубленных комплексов типа QS или rS, иногда с начальным расщеплением зубца S;
— время внутреннего отклонения в отведениях V5,6 0,05-0,08
— общая продолжительность комплекса QRS 0,10 — 0,11 с;
В связи с тем, что левая ножка разделяется на два разветвления: передне-верхнюю и задне-нижнюю выделяют блокады передней и задней ветвей левой ножки пучка Гиса.
При блокаде передне-верхней ветви левой ножки пучка Гиса нарушено проведение возбуждения к передней стенке левого желудочка. Возбуждение миокарда левого желудочка протекает как бы в два этапа: вначале возбуждаются межжелудочковая перегородка и нижние отделы задней стенки, а затем передне-боковая стенка левого желудочка.
— резкое отклонение электрической оси сердца влево (угол альфа меньше или равен -300 С);
— QRS в отведениях I, aVL типа qR, в III, aVF типа rS;
— общая длительность комплекса QRS 0,08-0,011 с.
При блокаде левой задней ветви пучка Гиса изменяется последовательность охвата возбуждением миокарда левого желудочка. Возбуждение безпрепятственно проводится вначале по левой передней ветви пучка Гиса, быстро охватывает миокард передней стенки и только после этого по анастамозам волокон Пуркинье распространяется на миокард задне-нижних отделов левого желудочка.
— резкое отклонение электрической оси сердца вправо (угол альфа больше или равен 1200 С);
— форма комплекса QRS в отведениях I и aVL типа rS, а в отведениях III, aVF — типа qR;
— продолжительность комплекса QRS в пределах 0,08-0,11.
3. Синдром комбинированных нарушений.
В основе этого синдрома лежит сочетание нарушения образования импульса, проявляющегося частым возбуждением миокарда предсердий и нарушения проведения импульса от предсердий к желудочкам, выражающегося в развитии функциональной блокады атриовентрикулярного соединения. Такая функциональная атриовентрикулярная блокада предотвращает слишком частую и неэффективную работу желудочков.
Также как и синдромы нарушения образования и проведения импульса, синдром комбинированных нарушений является составной частью синдрома нарушения ритма сердца. Он включает в себя трепетание предсердий и мерцательную аритмию.
3.1. Симптом трепетания предсердий.
Трепетание предсердий — это значительное учащение сокращений предсердий (до 250-400) в минуту при сохранении правильного регулярного предсердного ритма. Непосредственными механизмами, ведущими к очень частому возбуждению предсердий при их трепетании, является либо повышение автоматизма клеток проводящей системы, либо механизм повторного входа волны возбуждения — re-entry, когда в предсердиях создаются условия для длительной ритмичной циркуляции круговой волны возбуждения. В отличие от пароксизмальной наджелудочковой тахикардии, когда волна возбуждения циркулирует по предсердиям с частотой 140-250 в минуту, при трепетании предсердий эта частота выше и составляет 250-400 в минуту.
— отсутствие на ЭКГ зубцов Р;
— наличие частых — до 200-400 в минуту — регулярных, похожих друг на друга предсердных волн F, имеющих характерную пилообразную форму (отведения II, III, aVF, V1, V2);
— наличие нормальных неизмененных желудочковых комплексов;
— каждому желудочному комплексу предшествует определенное количество предсердных волн F (2:1, 3:1, 4:1 и т.д.) при регулярной форме трепетания предсердий; при нерегулярной форме число этих волн может меняться;
3.2. Симптом мерцательной аритмии.
Мерцание (фибрилляция) предсердий, или мерцательная аритмия, — это такое нарушение ритма сердца, при котором на протяжении всего сердечного цикла наблюдается частое (от 350 до 700) в минуту беспорядочное, хаотичное возбуждение и сокращение отдельных групп мышечных волокон предсердий. При этом, возбуждение и сокращение предсердия как единого целого отсутствует.
В зависимости от величины волн различают крупно- и мелковолнистую формы мерцания предсердий. При крупноволнистой форме амплитуда волн f превышает 0,5 мм, их частота — 350-450 в минуту; они появляются с относительно большей правильностью. Такая форма мерцательной аритмии чаще встречается у больных с выраженной гипертрофией предсердий, например, при митральном стенозе. При мелковолнистой форме фибрилляции предсердий частота волн f достигает 600-700 в минуту, их амплитуда меньше 0,5 мм. Нерегулярность волн выражена резче, чем при первом варианте. Иногда волны f вообще не видны на ЭКГ ни в одном из электрокардиографических отведений. Эта форма мерцательной аритмии часто встречается у пожилых людей страдающих кардиосклерозом.
— отсутствие во всех электрокардиографических отведениях зубца Р;
— наличие на протяжении всего сердечного цикла беспорядочных волн f, имеющих различную форму и амплитуду. Волны f лучше регистрируются в отведениях V1, V2, II, III и aVF.
— нерегулярность желудочковых комплексов QRS (различные по продолжительности интервалы R-R).
— наличие комплексов QRS, имеющих в большинстве случаев нормальный неизменный вид без деформации и уширения.
http://studfiles.net/preview/536993/page:4/
Характеристика синдрома нарушения ритма сердца и методы борьбы с патологией
Нормой сокращения сердечной мышцы принято считать 60–80 ударов в минуту. Прохождение импульсов происходит в одинаковые временные промежутки. Проводимость и автоматизм контролируются пейсмекерными клетками синусового узла. Синдром нарушения ритма сердца (аритмия) характеризуется повышенным пульсом – тахикардией – или понижением сократительной функции миокарда – брадикардией.
Патологическое состояние предполагает наличие клинического течения одного или нескольких заболеваний. Нарушение сердцебиения отмечается в любом возрасте без половой предрасположенности. В зависимости от механизма, аритмия может иметь безобидный характер или нести угрозу для жизни.
Классификация и основные симптомы нарушений ритма сердца
Аномалия, связанная с нарушением ритма сокращений сердечной мышцы, определяется несколькими видами:
Иногда аритмия никак себя не проявляет – патологическое изменение обнаруживается при профилактическом осмотре.

Симптоматика
Признаки нарушения сердечного ритма сопровождаются:
- учащенным пульсом в виде приступов при тахикардии;
- снижением частоты сокращений миокарда (брадикардия);
- слабостью, повышенным потоотделением, быстрой утомляемостью;
- тошнотой, головокружением;
- ощущением нехватки воздуха (пациент не может сделать полный вдох);
- одышкой;
- нарушением зрения (потемнение в глазах);
- ребенок становится вялым неактивным;
- болевым синдромом в области сердца, проявляющимся давящим или колющим ощущением;
- предобморочным состоянием.
При продолжительном приступе нормальный показатель артериального давления изменяется в сторону увеличения или понижения. Появляется полиурия, при этом моча имеет светлый цвет и низкую плотность. Пациент ощущает страх, становится беспокойным.
Причины возникновения патологий
Этиология аритмии может носить разносторонний характер как патологического, так и физиологического фактора воздействия. Аномалии сердечно-сосудистой системы:
- врожденные и приобретенные пороки;
- инфаркт;
- миокардит, кардиомиопатия;
- повышенное артериальное давление;
- кардиосклероз, ревмокардит;
- ишемия;
- увеличение объема массы желудочков за счет жировой ткани.

Со стороны центральной нервной системы:
- вегетососудистая дистония;
- нарушение внутричерепного кровообращения;
- неврозы различного характера;
- новообразования в мозге (киста, опухоль);
- травмы головы.
Аритмию способны вызвать хронические заболевания:
- дисфункция щитовидной железы;
- недостаточное производство гормонов надпочечниками;
- сахарный диабет;
- язва желудка, поражение диафрагмы;
- заболевания органов дыхания.
К физиологическим причинам относятся:
- предменструальный период;
- беременность;
- климакс;
- стресс, длительное нервное напряжение;
- некорректно организованный рацион и распорядок дня;
- перегрев или переохлаждение;
- бесконтрольный прием антидепрессантов, гормональных средств, антибиотиков.
Нарушение частоты сокращения сердечной мышцы у детей и подростков обусловлено:
- клиническим синдромом врожденного порока сердца;
- наследственностью;
- интоксикацией продуктами питания;
- заболеваниями инфекционного характера;
- побочным эффектом от ряда медикаментов.
Основная группа риска – люди с избыточным весом старше 45 лет.
Заболевания, вызывающие нарушения ритма
К основным аномалиям, влияющим на нормальную функцию синусового узла, относятся:
Одной из причин проявления аритмии является психологический фактор, так называемый синдром чужого сердца. Возникает на фоне перенесенного инфаркта, трансплантации донорского или искусственного органа. В редких случаях в основе лежит шизофрения.
Диагностика патологии
При таких симптомах, как учащенное сердцебиение или замирание, нестабильность артериального давления, быстрая утомляемость, необходимо обратиться к врачу для прохождения обследования. Диагностика аритмии включает активную и пассивную методики. Инерционный способ основан на применении:
Активная диагностика предполагает индуцирование (усиление признаков) патологического состояния, ссылаясь на специально разработанные тесты:
- физическая нагрузка;
- электрофизиологический мониторинг;
- тест наклонного стола.
Основная задача диагностики – выявить причину, вызвавшую аномалию, и выстроить схему адекватного ее устранения.
Лечение нарушения ритма
Выбор терапии зависит от клинической картины аритмии, поэтому назначение препаратов будет различаться. Если у пациента тахикардия, применяются средства, тормозящие частоту сокращений. При брадикардии, напротив, медикаменты способствуют увеличению сердечного ритма. Основное направление при лечении заболевания основано на применении блокаторов каналов:
- калиевых – «Сотагексал», «Кордарон»;
- кальциевых – «Дилтиазем», «Верапамил»;
- натриевых – «Лидокаин», «Новокаинамид»;
- бета-блокаторов: «Атенолол», «Метопролол», «Бисопролол»;
- гликозидов – «Аденозин», соли магния или калия.
Если необходима экстренная медицинская помощь, используют:
- потеря сознания при брадикардии: «Дофамин», «Атропин», «Адреналин»;
- суправентрикулярная тахикардия – «АТФ», «Верапамил»;
- учащенное сокращение желудочкового типа – «Лидокаин», «Кордарон».
Стабилизировать состояние пациента во время приступа пароксизмальной аритмии можно рефлекторным воздействием. Оно осуществляется следующим образом:
- массаж области шеи круговыми движениями;
- дыхательная гимнастика предусматривает глубокий вдох и незначительный выдох;
- давление на глазные яблоки в течение двух или трех минут, такие же манипуляции проводятся в области брюшного пресса;
- при необходимости вызвать рвоту.
Рефлекторная методика помогает переключить центральную нервную систему от сердца на точки воздействия и в большинстве случаев дает положительный результат.
Возможные осложнения и прогноз
Синдром нарушения ритма сердца может протекать длительное время, не влияя на качество жизни, оставаясь незамеченным. В этом заключается его опасность. Снижение циркуляции крови из-за недостаточного выброса способно спровоцировать ряд серьезных осложнений. На фоне аритмии развиваются:
Прогноз при нарушении сердечного ритма зависит от причины, лежащей в основе патологии. Если она не носит органического характера, предполагаемый исход вполне благоприятный. В случае хронической аномалии ситуация определяется степенью тяжести.
Рекомендации по предупреждению болезни
Профилактические меры для предотвращения проявления аритмии включают:
- сбалансированный рацион, который состоит из необходимого количества витаминов, клетчатки, углеводов и жиров;
- распорядок дня организовывается с учетом достаточного времени на сон и дневной отдых;
- рекомендуется избегать чрезмерных физических нагрузок;
- заниматься спортом, больше времени проводить на свежем воздухе, сделать акцент на пешие прогулки;
- полностью отказаться от табака, спиртных напитков, ограничить употребление кофеина и энергетиков;
- принимать медикаментозные препараты строго по назначению врача, соблюдая рекомендованную дозировку;
- не допускать избыточного веса и ожирения;
- избегать стрессовых ситуаций, резкого перепада температуры (из сауны в холодный бассейн).
Людям старше 45 лет необходимо периодически проходить полное медицинское обследование.
http://prosindrom.ru/cardiovascular/sindrom-narusheniya-ritma-serdtsa.html
Нарушения сердечного ритма и проводимости
Аритмии являются нарушениями сердечного ритма или проводимости и проявляются изменением частоты и силы сердечных сокращений, возникновением преждевременных или внеочередных сокращений или изменением последовательности возбуждения и сокращения предсердий и желудочков сердца.
Для того, чтобы в полной мере понимать возможные механизмы возникновения аритмий, стоит остановиться на некоторых анатомо-физиологических особенностях сердца.
Нормальная сократительная работа сердца обеспечивается его проводящей системой — совокупностью специфических узлов, пучков и волокон, которые обладают способностью генерировать и проводить электрические импульсы ко всем мышечным элементам сердца.
Хотя все элементы проводящей системы способны генерировать электрические импульсы, основным узлом, подавляющим и контролирующим функцию остальных элементов проводящей системы, является синусовый узел , называемый еще водителем ритма.

Генерируемые в нем через равные промежутки времени (с частотой 60-70 раз в минуту) электрические импульсы распространяются по сердечной мышце (миокарду) предсердий и к следующему узлу, называемому предсердно-желудочковым, или атриовентрикулярным (АВ). От атриовентрикулярного узла импульс распространяется по правой и левой ножкам пучка Гиса и волокнам Пуркинье к миокарду правого и левого желудочков, соответственно.
Работа проводящей системы сердца построена таким образом, что вначале происходит сокращение предсердий, а потом желудочков сердца. Кроме того, из-за очень высокой скорости распространения импульсов происходит одновременное возбуждение и последующее сокращение всех мышечных волокон.
Нарушения сердечного ритма
Уровни нарушения:
- сбой в функционирования синусового узла:
- учащение или замедление сердечного ритма (соответственно, тахикардии и брадикардии)
- синдром слабости синусового узла (когда эпизоды тахикардии сменяются брадикардией)
- нарушение проводимости импульсов внутри предсердий, от предсердий к желудочкам или внутри желудочков (внутрипредсердные блокады, АВ-блокады и блокады ножек пучка Гиса)
- возникновение в каком-либо участке миокарда очагов, способных вырабатывать импульсы к сокращению сердца, помимо синусового узла
- наличие дополнительных пучков для проведения импульсов.
- Кроме учета локализации поражения проводящей системы сердца, аритмии классифицируют в зависимости от преимущественного поражения сердечной функции и по клиническим проявлениям
Причины возникновения аритмий
- ишемическая болезнь сердца (включая постинфарктные аритмии),
- пороки сердца,
- кардиомиопатии,
- врожденные дефекты сердца (синдром удлиненного Q-T),
- травмы сердца,
- некоторые лекарственные препараты, применяемые для лечения заболеваний сердца (сердечные гликозиды, антиаритмические препараты).
- вредные привычки курение, наркомания (особенно кокаиновая), стрессы, злоупотребление алкоголем, кофе и кофеин-содержащих продуктов (включая шоколад)
- нарушение режимы жизни: стрессы, недостаточная продолжительность сна
- прием некоторых лекарственных препаратов: традиционные средства при простуде, снижающие массу тела, некоторые фитопрепараты, обладающие стимулирующим влиянием на сердечно-сосудистую систему (женьшень, хвойник и др.)
- заболевания других органов и систем организма (эндокринная патология, системные заболевания соединительной ткани, болезни почек и др).
- электролитные нарушения (изменение соотношения уровней калия, натрия, кальция, магния во внутри- и внеклеточном пространстве): длительный прием мочегонных препаратов, потеря электролитов через желудочно-кишечный тракт (длительная диарея, рвота), заболевания, характеризующиеся нарушением всасывания электролитов.
Тяжесть клинических проявлений аритмий в большей степени обусловлена той причиной, которая привела к их развитию и широко варьирует от бессимптомных форм, до опасных для жизни.
Типичными жалобами пациентов с нарушениями ритма являются:
- сердцебиение (сильные и учащенные сердечные удары),
- периодическое выпадение очередного сокращения,
- перебои в сердечной деятельности,
- головокружение или обморок, в результате недостаточного поступления в головной мозг крови,
- боли в области сердца (часто по типу стенокардитических),
- одышка.
Учитывая, что причины нарушения ритма часто остаются неизвестными, аритмии удобно разделять по частоте сердечных сокращений.
Тахикардии (частота сердечных сокращений более 90 ударов в минуту)
Синусовая тахикардия – регулярная тахикардия, при которой импульсы возникают в синусовом узле, но с более высокой частотой. Она может быть реакцией организма на физическую нагрузку, стресс, сопровождать лихорадку, кровопотерю, повышенную выроботку щитовидной железой гормонов (тиреотоксикоз), анемию, понижение уровня артериального давления, миокардиты и сердечную недостаточность.
Тахикардии, связанные с возникновением патологических очагов, подавляющих функцию синусового узла . В зависимости от расположения очага тахикардии разделяют на суправентрикулярные (при его локализации в предсердиях и области АВ-узла) и желудочковые, но уточнить локализацию можно только с помощью дополнительных методов диагностики.
В зависимости от длительности нарушения ритма их разделяют на пароксизмальные и постоянные.
Пароксизмальная тахикардия – внезапное резкое учащение сердечного ритма до 180-240 ударов в минуту. Продолжительность приступа колеблется от нескольких секунд до нескольких дней, прекращается также внезапно, как и начинается, часто без постороннего вмешательства.
Обычно возникновение этого вида нарушения ритма обусловлено наличием заболевания сердца (кардиосклероз, пороки сердца и др.), хотя в более редких случаях может быть связано с повышенной нервной возбудимостью. Пациенты предъявляют жалобы на приступ резкого сердцебиения, дискомфорт в груди, слабость.
Более опасным является приступ пароксизмальной желудочковой аритмии из-за более высокого риска перехода ее в опасные для жизни аритмии.
Постоянная тахикардия – характеризуется постоянной (более 6 месяцев) тахикардией
Мерцание (фибрилляция) предсердий (мерцательная аритмия) – частое нарушение ритма, характеризующееся появлением множества дополнительных очагов возбуждения, каждый из которых вызывает хаотическое сокращение отдельных мышечных волокон предсердия с частотой 400-600 в минуту.
В связи с сопутствующим нарушением проводимости в атриовентрикулярном узле, желудочков достигает лишь часть этих импульсов. Только самые сильные электрические импульсы доходят от предсердий до желудочков, поэтому сокращения самих желудочков происходя довольно хаотично, напоминая мерцание (отсюда название мерцательная аритмия). Синусовый узел при этом теряет свою функцию водителя ритма.
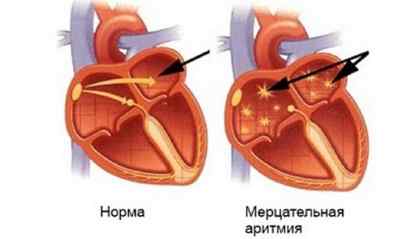
Причинами мерцания предсердий являются:
- ишемическая болезнь сердца,
- пороки сердца (особенно пороки митрального клапана),
- тиреотоксикоз, миокардиты,
- кардиомиопатии,
- эмболии легочной артерии,
- острые инфекции,
- травмы.
Мерцательная аритмия может протекать в виде пароксизмов, так и в виде постоянной формы. Этот вид аритмии не всегда сопровождается учащением ритма и может протекать на фоне нормальной или замедленной частоты сердечных сокращений.
Трепетание предсердий – нарушение ритма, всегда связанное с наличием органического поражения сердечной мышцы и проявляющееся регулярными сокращениями предсердий с частотой 220-360 в минуту. При этом к желудочкам проводится лишь каждый второй, третий или четвертый импульс из-за сопутствующего нарушения проводимости импульса через АВ-узел.
Желудочковая тахикардия – тяжелое нарушение ритма, проявляющееся сокращением желудочков сердца с частотой 150-200 в минуту, обусловленное функционированием патологических очагов возбуждения в желудочках. Опасность этого нарушения ритма связана с высокой вероятностью перехода его в опасную для жизни фибрилляцию (мерцание) желудочков. Этот вид аритмии наблюдается при тяжелом поражении сердечной мышцы.
Мерцание (фибрилляция) и трепетание желудочков – грозные нарушения ритма, которые без оказания срочной медицинской помощи приводят к смерти больного. Тяжесть этих видов аритмий обусловлена отсутствием полноценного сокращения желудочков сердца и, следовательно, отсутствием адекватного кровоснабжения жизненно-важных органов организма и высоким риском развития остановки сердца (асистолия желудочков). Такие пациенты теряют сознание, резко бледнеют, пульс и артериальное давление не определяются.
Брадикардии (частота сердечных сокращений менее 60 в минуту)
Синусовая брадикардия – регулярное урежение частоты сердечных сокращений в результате понижения возбудимости синусового узла.
Она может наблюдаться у здоровых, но хорошо тренированных людей, под влиянием холода или быть признаком развития патологического состояния, например,
- гипотиреоза (снижения функции щитовидной железы),
- повышения внутричерепного давления,
- некоторых инфекционных заболеваниях (брюшной тиф),
- общей астенизации при длительном голодании.
Невыраженная брадикардия никак не отражается на самочувствии пациентов, тогда как при снижении частоты сокращений менее 40 ударов в минуту наблюдается головокружение и потеря сознания.
Синдром слабости синусового узла
Синдром, характеризующийся выраженным нарушением функции синусового узла, проявляющийся совокупностью разнообразных видов нарушения ритма, в том числе чередовании периодов брадикардии и тахикардии.
Блокады сердца представляют собой нарушения проводимости электрического импульса (см. выше). В зависимости от уровня поражения выделяют внутрипредсердные блокады, АВ-блокады и блокады ножек пучка Гиса, которые подразделяются по степеням тяжести.
Экстрасистолия
Экстрасистолия – представляет собой внеочередное сердечное сокращение. Это один из наиболее частых видов аритмий.
Экстрасистолия может возникать как у здоровых людей, например, при злоупотреблении кофе, крепким чаем, курением, так и на фоне различных заболеваний. В зависимости от места возникновения экстрасистолии так же разделяются на наджелудочковые (суправентрикулярные) и желудочковые. Единичные экстрасистолы (до 5 в минуту) не опасны для жизни, тогда как частые, парные и особенно желудочковые являются неблагоприятным признаком.
В этой классификации рассмотрены далеко не все виды нарушения сердечного ритма, однако мы попытались кратко отразить наиболее частые виды аритмий.
Чем опасны нарушения сердечного ритма и проводимости?
Не все аритмии являются опасными и значимыми для прогноза заболевания. Опасность возникшего нарушения ритма для пациента обусловливается как видом аритмии, так и тем состоянием, на фоне которого оно возникло (см. таблицу).
Незначимые для течения и прогноза заболевания
Значимые для течения и прогноза заболевания
Опасные для жизни
АВ-блокада I степени
блокады ножек пучка Гиса
фибрилляция предсердий (мерцательная аритмия) с частотой сердечных сокращений менее 110 в минуту
Пароксизмальная наджелудочковая (суправентрикулярная) тахикардия
АВ-блокада II степени
Желудочковые экстрасистолы (частые, парные)
фибрилляция предсердий (мерцательная аритмия) с частотой сердечных сокращений более 110 в минуту
Пароксизмальная желудочковая тахикардия
Опасность для жизни связана, в первую очередь, с риском внезапной сердечной смерти в результате остановки сердца.
При этом аритмии могут выступать как в роли одного из симптомов заболевания, так и в роли осложнения.
Наиболее значимым является развитие нарушений ритма и проводимости, как осложнения инфаркта миокарда (частота возникновения достигает 70-100%).
В постинфарктном периоде может возникнуть любой из описанных видов аритмий, но наиболее часто появляется желудочковая экстрасистолия (в первые часы-дни инфаркта у 2/3 больных), которая может трансформироваться в фибрилляцию желудочков. (Значимость аритмии для прогноза смотри в таблице.)
Лечение аритмий в раннем постинфарктном периоде проводится в условиях стационара. Возникновение любого нарушения ритма после выписки из стационара требует обязательной консультации у врача, с целью установления его вида, коррекции или назначения дополнительной терапии и последующего наблюдения за пациентом.
К сожалению, нет четких признаков, заранее характеризующих усугубление течения или развитие нового вида нарушения ритма. Поэтому появление новых клинических симптомов или субъективного ухудшения самочувствия требует обращения к врачу.
Диагностика аритмий базируется на проведении дополнительных инструментальных методов обследования.
- Ведущая роль принадлежит электрокардиографическому исследованию (ЭКГ) в виду его не инвазивности и доступности. С помощью ЭКГ можно определить вид аритмии и локализацию повреждения.
- Холтеровское мониторирование – разновидность ЭКГ, при которой обеспечивается длительная (как правило, в течение суток) регистрация сердечного ритма при нахождении пациента в «естественных» условиях жизни, что позволяет отследить динамику изменения характера аритмии в указанный промежуток времени и соотнести ее с выполняемой физической, психической нагрузкой, другими жизненными ситуациями, а также приемом лекарственных препаратов.
- Чрезпищеводная ЭКГ и кардиостимуляция – метод, при котором электрод, фиксирующие электрическую активность сердца, устанавливается в пищеводе в непосредственной близости к сердцу. Стимуляция сердца через этот электрод может быть использована для диагностики «скрытых» нарушений сердечного ритма и определения патологического источника (очага) электрического возбуждения сердца, а также дополнительных путей проведения возбуждения возбуждения по мышце сердца.
- Ультразвуковое исследование позволяет оценить структуру и функцию сердца.
- Катетеризация сердца – инвазивное вмешательство при котором в камеры сердца вводится специальный катетер. С помощью этой процедуры можно провести прицельное электрокардиографическое исследование, разрушить обнаруженный очаг патологической активности.
Лечение пациентов зависит от вида и тяжести аритмии и в большинстве случаев направлено на лечение основного заболевания, приведшего к ее развитию. Многие приходящие виды нарушения ритма не требуют медикаментозного лечения и могут быть устранены при изменении стиля жизни пациента: ограничении или прекращении употребления кофеин-содержащих напитков, отказе от курения, ограничении употребления алкоголя и стрессовых ситуаций.
При тахиаритмиях применяются препараты из групп бета-блокаторов, блокаторов кальциевых каналов или дигоксин, амиодарон, другие антиаритмические препараты.
Пациенту следует знать, что препараты, обладающие антиаритмическим действием категорически запрещено принимать без назначения врача, поскольку на фоне их приема могут возникнуть жизненно опасные состояния, в том числе усугубление течения аритмий или появления нового вида нарушения ритма при передозировке или необоснованно длительном приеме.
Некоторые виды нарушения ритма, такие как пароксизмальная суправентрикулярная тахикардия, могут быть устранены проведением специфических проб:
- Проба Вальсальвы – сильное натуживание на высоте вдоха при закрытом рте и зажатом носе.
- Проба Ашнера – надавливание на закрытые глазные яблоки в течение 4-10 секунд в положении пациента лежа.
Однако данные пробы противопоказаны пожилым пациентам с выраженной сердечной недостаточностью или недостаточностью мозгового кровообращения.
При внезапной коронарной смерти требуется проведение экстренной сердечно-легочной реанимации (искусственная вентиляция легких, непрямой массаж сердца, электрическая дефибрилляция) с последующей доставкой пациента в специализированное отделение интенсивной терапии.
В ряде случаев единственным методом лечения является оперативное вмешательство. Так при выраженной брадикардии, тяжелых степенях АВ-блокады, синдроме слабости синусового узла производят имплантацию искусственного водителя ритма (кардиостимулятора), который генерирует электрические импульсы либо постоянно, либо в ответ на урежение или нарушение ритма (режим «по требованию»).
Пациентам с желудочковой тахикардией или эпизодами фибрилляции желудочков имплантируют дефибриллятор, котогрый «включается» лишь в случае появления нарушения сердечного ритма. При выявлении патологического очага с повышенной активностью, являющимся источником аритмии, производят хирургическое его разрушение при проведении катетеризации сердца.
Недавно появились сообщения о «выращивании» с использованием высоких технологий генной инженерии из стволовых клеток крови, клеток синусового узла сердца. Затем такие клетки имплантировались в «больной» синусовый узел пациента с нарушениями сердечного ритма, где они начинают выполнять свойственные для себя функции – генерацию электрических импульсов. Как результат – восстановление нормального синусового ритма. По сути, это создание «биологического» кардиостимулятора, которому не нужен источник питания, а, следовательно, и его периодическая замена.
Пациенты с установленным диагнозом нарушения сердечного ритма или при ухудшении течения их симптомов должны обязательно наблюдаться у своего врача.







