Гидроперикард: что это, причины развития, как лечить
Что такое гидроперикард и чем он опасен для сердца
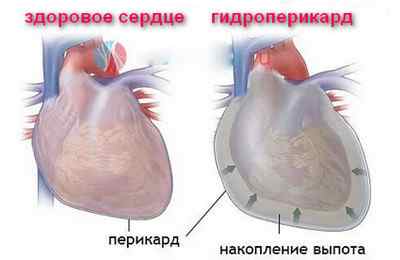
Гидроперикард еще иначе называют водянка околосердечной сумки или же просто водянка сердца. Название имеет два корня: гидро- и перикард. Понятно, что первая часть относится к некой жидкости. А вторая часть (перикард) представляет собой внешнюю двухслойную оболочку, которую как раз и называют сердечной сумкой (или околосердечной).
Между слоями сердечной сумки (перикард и эпикард) в нормальном состоянии находится невоспалительная жидкость в небольшом объеме. Допустимый объем жидкости в перикарде не препятствует нормальной работе сердца. Никаких патологических симптомов не наблюдается.
А вот ряд патологий может привести к значительному накоплению этой жидкости, что немедленно отразится на самочувствии человека. Излишний объем жидкости затруднит работу сердца, что внешне проявится в виде одышки, в повышении венозного давления с возможным застоем крови в органах.
Гидроперикард — что это такое
Такой патологический процесс не является самостоятельным заболеванием, а следствием других болезней. подтверждением этому служит то, что гидроперикард код по МКБ 10 не имеет, а фиксируется под другими видами перикардитов под кодом I31.
Перикард состоит из двух слоев – наружного фиброзного и внутреннего серозного. В серозной ткани происходит выработка жидкости определенного состава, которая заполняет пространство между эпикардом и перикардом. По сути, такая жидкость является смазкой природного характера, которая облегчает трение.
Основной функцией перикарда являются:
- Опорная функция, благодаря которой не происходит чрезмерного растяжения сердца и поддержание его в определенных позициях.
- Поддержание тканевого давления.
- Увлажняющая — уменьшение трения при сокращении сердца.
У здорового человека в норме в полости перикарда содержится до 80 мл прозрачной жидкости, которая не является воспалительной и называется транссудатом, который содержит форменные элементы крови, фибрин, белки, клетки эндотелия.
В случае развития патологических процессов и воздействия неблагоприятных факторов объем такой жидкости увеличивается до 1000 мл, что ведет к отеку перикарда.
Классификация
В зависимости от количества объема транссудата, который накапливается в околосердечной сумке, гидроперикард бывает:
- Малый – при объеме жидкости, который не превышает 100 мл.
- Умеренный – количество скопившейся жидкости не более 500 мл.
- Большой – объем транссудата от 500 мл и более.
Транссудат может отличаться по своему характеру:
- Гемоперикард – скопление в перикардиальной полости крови, что характерно для инфаркта миокарда, разрыве сосудов, которые питают ткань перикарда, травм, большого скопления жировой ткани вокруг сердца.
- Хилоперикард – если происходит сдавление лимфатических протоков, это становится причиной нарушенного оттока лимфы. Такой процесс приводит к скоплению лимфотической жидкости в полости перикарда.
- Пиоперикард – пропотевание и скопление в околосердечной сумке гноя.
Причины водянки сердца
Основой развития гидроперикарда являются стойкие нарушения гемодинамики, особенно с застойными проявлениями, онкологические заболевания и геморрагический синдром.
Наиболее неблагоприятным фактором, который является маркером развития последней стадии гидроперикарда с наличием больших объемов жидкости, считается хроническая сердечная недостаточность и прочие заболевания сердечно – сосудистой системы в стадии декомпенсации.
Следующими причинами развития гидроперикарда являются:
- Аутоиммунные болезни – ревматоидный. Артрит, системная красная волчанка, синдром Рейтера, анкилозирующий спондилоартрит.
- Осложнения после оперативных вмешательств – развитие кровотечения и присоединение инфекции приводят к развитию гидроперикрда. Такой процесс быстро трансформируется в гемоперикард и пиоперикард.
- Травмы грудной клетки в области сердца приводят к скоплению транссудата в околосердечной сумке.
- Заболевания крови, анемия, миокардиты, нефриты различной этиологии, воспаления мочеполовой сферы, туберкулез, кахексия, злокачественные опухоли, облучение также могут стать причиной развития гидроперикарда.
- Нарушение деятельности щитовидной железы и другие эндокринные нарушения часто становятся причиной водянки сердца.
- Длительное применение нестероидных противовоспалительных препаратов и сосудорасширяющих средств.
- Беременность – хоть и редко, но существую случаи, когда во время беременности развивается гидроперикард.
Как возникает скопление транссудата
Как правило, патологические процессы приводят к накоплению транссудата около 300 мл, но нередко определяется его объемы в 1000 мл и более. Если же количество жидкости начинает нарастать, это, как правило, свидетельствует о развитии воспаления, что ведет к образованию экссудата. Это может быть на любой стадии заболевания. Поэтому сочетание транссудации и экссудации приводят к наличию больших объемов жидкости в полости перикарда.
Симптомы водянки околосердечной сумки
В случае скопления транссудата в небольших объемах симптомы заболевания могут длительно отсутствовать до тех пор, пока объем жидкости не начнет увеличиваться.
По мере увеличения его объемов от 80мл и более начинают появляться клинические признаки.
Начальными симптомами гидроперикарда у больных являются:
- Общая слабость, усталость.
- Постоянная одышка, которая не зависит от физической нагрузки.
- Появление боли за грудиной давящего характера, которые усиливаются при наклонах вперед. Такие боли длительные, так как происходит сдавление венечных артерий и развивается ишемия миокарда.
- Удушье приступообразного характера.
- Отечность лица, верхних конечностей, стоп и голеней.
- Выбухание шейных вен.
- Тахикардия, которая регистрируется постоянно.
- Понижение артериального давления.
При увеличении содержания транссудата состояние больных ухудшается и развиваются следующие признаки:
- Появляется икота, сдавление пищевода приводит к нарушению процесса глотания.
- Нарастает слабость.
- Тяжесть и боль в груди усиливаются.
- Сердце увеличивается в размерах.
- Одышка не уменьшается в состоянии покоя, частота дыхательных движений достигает 30 в минуту.
- Во внутренних органах отмечается застой крови.
- Цианоз слизистых и кожи.
- Кожа покрывается липким, холодным потом.
- Больные становятся возбужденными, так как появляется страх смерти.
- Снижение артериального давления может приводить к потере сознания.
Гидроперикард у детей
Причиной развития такого состояния, как гидроперикард у плода, является нарушение развития во внутриутробном периоде вследствие образования дивертикула левого желудочка, который и ведет к скоплению жидкости в полости перикарда, а также недоношенность. Еще на стадии формирования полостей сердца слабость стенки в области верхушки сердечной мышцы ведет к развитию гидроперикарда.
Помимо этого, проведение центральной венозной катетеризации с пребыванием катетера от 3 – 4 суток, часто также ведет к развитию гидроперикарда.
Также, при введении растворов высокой концентрации у детей развивается повреждение сердца отсроченного характера, которое проявляется на 3 – 5 сутки.
Гидроперикард у детей – очень опасное для жизни состояние, поэтому необходим постоянный медицинский контроль состояния ребенка, так как нередко болезнь проявляется сразу с острой стадии.
Клинические признаки не отличаются от таковых у взрослых, но отличием служит то, что для деток более характерна брадикардия – замедление сердечного ритма.
Для исключения или подтверждения используются данные эхокардиографии, а для помощи ребенку применяется перикардиоцентез под контролем УЗИ.
Диагностика
Самым достоверным методом диагностики является УЗИ сердца. По данным такого исследования есть возможность оценить величину сепарации (расхождения) листков перикарда на уровне задней стенки левого желудочка:
- Начальная стадия – размер расхождения составляет 6–10 мм.
- Умеренная стадия – от 10 до 20 мм.
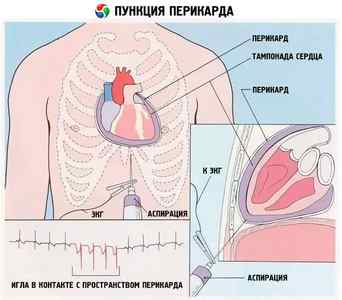
- Выраженная стадия – от 20 мм и более, что требует срочного проведения перикардиоцентеза.
Гидроперикард лечится только в условиях стационара. Каждый конкретный случай требует отдельного терапевтического подхода. Для правильного ведения больного проводится лечение причины болезни и терапия непосредственно гидроперикарда.
При гидроперикарде сердца лечение в случае небольшого количества жидкости и отсутствия симптомов, не требуется.
Если же состояние прогрессирует, то необходимо назначение мочегонных средств (фуросемид, торасемид, верошпирон).
При определении объемов транссудата в количестве 20 мл и более показан перикардиоцентез и скорая неотложная помощь во избежание развития тампонады сердца и смерти больного.
Осложнения
Самым опасным осложнением гидроперикарда является тампонада сердца — сильное сдавление полостей сердца с повышением внутриперикардиального давления. Это ведет к невозможности нормальных сокращений миокарда. Итогом тампонады сердца у больных становятся развитие острой сердечной недостаточности, шока и остановка сердца.
http://serdcet.ru/gidroperikard.html
Должна ли быть жидкость в перикарде
В статье рассказано о состоянии, при котором образуется жидкость в околосердечной сумке. Описаны причины, приводящие к этому, методы диагностики и лечения.
Можно ли считать жидкость в перикарде патологическим состоянием? Небольшое ее количество не только может, но и должно быть в околосердечной сумке. Другое дело, если этой жидкости скапливается много, в ней появляется примесь крови и гноя. Это уже свидетельствует о том или ином заболевании. Рассмотрим, в каком случае гидроперикард (или экссудативный перикардит) может возникнуть.
Суть патологии
Сердце находится в постоянном движении, и если бы не перикард (сердечная сумка), оно могло бы сместиться, что привело бы к нарушению его функции. Перикард образован двумя листками — наружным и внутренним. Они могут незначительно смещаться относительно друг друга.
Чтобы предотвратить трение, между листками перикарда всегда имеется незначительное количество жидкости, что является нормой. Содержание жидкости в перикардиальной сумке не должен превышать 50 мл. Увеличение экссудата выше этой цифры считается патологией. Состояние, при котором показатель доходит до 1 литра, считается жизнеугрожающим.
Существует много разных причин, по которым скапливается излишняя жидкость в околосердечной сумке:
- врожденная патология левого желудочка;
- нарушение метаболизма;
- различные патологии мочевыделительной системы;
- онкологические опухоли близлежащих органов;
- инфаркт миокарда;
- анемии;
- общее истощение организма;
- проникающие ранения и травмы;
- прием некоторых лекарств;
- лучевая терапия;
- аллергии;
- воспалительный процесс в перикарде;
- послеоперационные осложнения.
Провоцирующими факторами возникновения гидроперикарда считают беременность и пожилой возраст.
Около 45% состояний, сопровождающихся скоплением жидкости в околосердечной сумке, вызвано вирусной инфекцией. На бактериальные перикардиты приходится около 15%. Оставшиеся 40% распределены между прочими причинами.
Как развивается
Перикардиальная жидкость вырабатывается слизистой оболочкой самой околосердечной сумки. В норме ее количество постоянно, и регулируется процессом обратного всасывания.
Накопление жидкости происходит при:
- избыточной ее выработке;
- нарушении обратного всасывания.
Чаще всего это происходит вследствие воспалительного процесса.
Проявления
При скоплении в сердечной сумке умеренного количества транссудата появляются следующие симптомы:
- одышка, преимущественно после физической нагрузки;
- поверхностное дыхание;
- боли в груди при движениях;
- частый пульс;
- утомляемость, снижение работоспособности;
- выделение холодного пота.
Более выраженные симптомы появляются на поздней стадии заболевания, когда объем жидкости в перикарде превышает 500 мл:
- появление одышки в состоянии покоя;
- икота;
- сильные боли в области сердца;
- учащение сердцебиения;
- отечность конечностей;
- цианоз кожи и слизистых;
- слабость;
- психомоторное возбуждение;
- гипотония;
- приступы потери сознания.
При скоплении жидкости в объеме от 800-1000 мл, возможна тампонада сердца — состояние, при котором развивается сердечная недостаточность. Если не оказать человеку своевременную медицинскую помощь, состояние тампонады приводит к летальному исходу и смерти.
Диагностика
Врач-кардиолог диагностирует перикард на основании анамнеза и данных инструментальных и лабораторных исследований:
Дифференциальная диагностика проводится с экссудативным плевритом, миокардитом, тампонадой сердца.
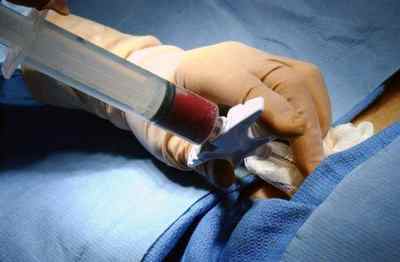
Тактика лечения зависит от причины патологического состояния и количества перикардиального выпота. Лечение проводят амбулаторно или в условиях стационара. Применяются консервативные и хирургические методы.
Большое значение имеет медикаментозная терапия:
Пациентам рекомендуется соблюдать постельный режим, легкую диету. Ограничиваются физические нагрузки.
При продолжающемся накоплении выпота требуется проводить пункцию перикарда, удалять транссудат. Полость околосердечной сумки промывают растворами антисептиков. Чаще всего необходимо провести 3-5 пункций.
Жидкость в перикарде или водянка сердца — си мптом, указывающий на развитие серьезных патологий. В некоторых случаях может никак себя не проявлять. Быстрое прогрессирование гидроперикарда при отсутствии лечения приводит к тампонаде сердца и летальному исходу.
Специфической профилактики патологии не существует. Для предупреждения скопления большого количества выпота в перикарде, необходимо проводить терапию основного заболевания.
Вопросы к врачу
На Эхо-КГ выявлена сепарация перикардиальных листов 20 мм. Нужна ли в этом случае пункция, или можно лечиться консервативно?
Ольга Р. 62 года, г. Бийск.
Здравствуйте, Ольга. Все зависит от тяжести вашего состояния. Если вы хорошо себя чувствуете и выявлена причина патологии, то устраняют причину и проводят лечение мочегонными препаратами. При состоянии средней тяжести показана пункция — перикардиоцентез.
http://cardio-help.ru/perikardit/zhidkost-v-perikarde-392
Гидроперикард: причины, признаки, диагностика, лечение
В норме между париетальным и висцеральным листками перикарда находится около 15-50 мл прозрачной жидкости желтоватого цвета, которая обеспечивает постоянную увлажненность и нормальное функционирование сердечной сорочки. К увеличению объема перикардиальной жидкости могут приводить заболевания, сопровождающиеся нарушением гемодинамики, отечным, геморрагическим синдромом, а также опухолевые процессы. В результате повышенной проницаемости сосудов и нарушений всасывания в перикардиальных листках в околосердечной сумке может накапливаться от 150 до 300 мл (иногда до 1 л) транссудата невоспалительного происхождения. Он содержит незначительное количество клеток эндотелия, немного белка, следы фибрина и других форменных элементов крови. Эту патологию кардиологи называют гидроперикардом.
Увеличение объема транссудата в перикарде чаще провоцируется отечным синдромом, который может наблюдаться при:
- врожденной дивертикуле левого желудочка;
- сердечной недостаточности;
- патологиях почек;
- застойных явлениях;
- при прямом сообщении между перитонеальной и перикардиальной полостями;
- воспалительных заболеваниях;
- аллергических реакциях;
- травмах;
- анемии;
- истощении;
- анорексии.
В более редких случаях гидроперикард провоцируется опухолями средостения, микседемой, приемом сосудорасширяющих препаратов или радиолучевой терапией. Также гидроперикард может наблюдаться у беременных или у пожилых людей (в изолированной форме).
Разновидностями гидроперикарда являются:
- гемоперикард: скопление в околосердечной сумке крови, которое может провоцироваться разрывом аневризмы сердца или сосудов, находящихся в полости перикарда, инфарктом миокарда, травмой, резким ожирением сердца и др.;
- хилоперикард: скопление в околосердечной сумке млечной жидкости, вызываемое формированием фистулы между полостью перикарда и грудным протоком, травмами и сдавлением грудного протока опухолью.

При скоплении в перикарде большого количества жидкости у больного появляются признаки нарушения сердечной деятельности, которые вызываются сдавлением сердца и затруднением его работы:
- постоянная одышка;
- дискомфортные ощущения в грудной клетке (при наклонах вперед);
- боли в грудной клетке;
- приступы удушья;
- отеки нижних конечностей;
- одутловатость лица и рук;
- снижение систолического давления;
- учащение пульса;
- повышение венозного давления.
При выслушивании сердечных тонов отмечается их слабость и глухость. В области яремных вен наблюдается их угнетенность и переполнение.
При значительном переполнении полости перикарда может развиваться тампонада сердца, то есть его камеры не могут нормально расслабляться и перекачивать необходимый объем крови. У пациента развивается острая сердечная недостаточность:
- нарастающая слабость;
- тяжесть в груди;
- тяжелая одышка;
- страх смерти;
- обильный холодный пот;
- психомоторное возбуждение;
- тахикардия;
- резкое снижение артериального давления (вплоть до обморока);
- поверхностное и учащенное дыхание;
- повышение венозного давления;
- глухость сердечных тонов.
При отсутствии неотложной медицинской помощи тампонада сердца может приводить к развитию острой сердечной недостаточности, шоку, остановке сердца и летальному исходу.
Гидроперикард у плода
Развитие гидроперикарда у плода вызывается при внутриутробном нарушении развития миокарда левого желудочка. Эта патология приводит к диверкулиту: выпячиванию стенки левого желудочка в области верхушки сердца. Между листками перикарда скапливается жидкость, и это затрудняет работу сердца плода и может провоцировать его тампонаду.
Для предупреждения этого врожденного порока развития сердца будущего ребенка, беременной необходимо постоянное наблюдение у врача и проведение фетальной кардиографии. В некоторых случаях возможно спонтанное исчезновение жидкости из перикардиальной полости, но чаще необходимо проведение перикардиоцентеза (пункции перикарда) у плода. Данная манипуляция сложная в проведении и выполняется под контролем УЗИ, т. к. она сопровождается высоким риском травматизации плода и будущей матери.
Диагностика
Для выявления гидроперикарда врачу необходимо собрать анамнез болезни и провести ряд диагностических обследований:
Наиболее информативным методом диагностики при этой патологии является Эхо-КГ. Во время его проведения врач определяет размер расхождения (сепарации) между париетальным и висцеральным листками перикарда. В норме оно не должно превышать 5 мм. По этому параметру врач может сделать выводы о стадии гидроперикарда:
- начальная – 6-10 мм;
- умеренная – 10-20 мм;
- выраженная – более 20 мм.
Также проводится количественная оценка объема транссудата:
- незначительный – до 100 мл;
- умеренный – до 500 мл;
- большой – более 500 мл.
При сепарации листков перикарда более 20 мм больному обязательно проводится пункция перикарда под контролем Эхо-КГ или рентгенографии. В транссудате обнаруживаются признаки его отличия от экссудата:
- относительная плотность – менее 1,016;
- уровень белка – менее 1-3%.
Также проводятся микробиологические и цитологические лабораторные исследования полученного в процессе пункции перикарда транссудата.
При незначительном количестве жидкости в околосердечной сумке пациентов не беспокоят никакие симптомы, и такие гидроперикарды не требуют специальной терапии и проходят самостоятельно. В таких ситуациях требуется выявление причины значительного скопления транссудата и ее устранение.
При более значительном скоплении жидкости в листках перикарда основная цель лечения гидроперикарда направлена на устранение первичного заболевания и проводится в стационаре. Каждому больному рекомендуется индивидуальная тактика. При начальной или умеренной стадии с выясненной этиологией может применяться консервативная терапия мочегонными средствами, а при сепарации листков перикарда более чем на 10-20 мм и невыясненной причине больному в диагностических и лечебных целях проводится пункция перикарда.
http://doctor-cardiologist.ru/gidroperikard-prichiny-priznaki-diagnostika-lechenie
Причины и последствия возникновения жидкости в сердце
Распространенность сердечных патологий во всем мире сегодня свидетельствует о недостаточной осведомленности людей об их опасности и способах предупреждения. Так, частым нарушением становится избыточное образование жидкости в полости органа, возникающее вследствие воспалительных процессов различного генеза. Это крайне опасное нарушение, о котором стоит узнать подробнее.
Специфика и механизм развития нарушения
Сердце человека размещено в особенном двухслойном замкнутом «мешке», который называется перикард (от греческого peri – возле и kardia – сердце).
Предназначение околосердечного мешка:
-
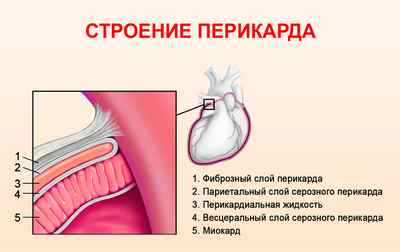
защищать орган от резкого перенапряжения при любого рода нагрузке;
- уменьшать трение между сердцем и окружающими его органами;
- препятствовать перемещению органа и сгибанию крупных сосудов;
- служить защитной преградой от различных инфекций, которые могут попадать из органов плевральной полости и легких.
Сам перикард снаружи – это фиброзный слой (фиброзный перикард), а изнутри – серозный слой. От наружного фиброзного слоя перикарда исходят крупные кровеносные сосуды. Строение внутреннего серозного слоя перикарда представлено двумя листками – париетальный и висцеральный (эпикард).
Между ними определяется щелевидная перикардиальная полость. Она содержит некоторое количество серозной жидкости, по составу напоминающей плазму. Ее работа заключается в смачивании плоскостей серозных листков и снижении их трения. За одну минуту происходит от 60 до 80 сердечных ударов, во время которых орган меняет форму и объем, поэтому сила трения очень большая.
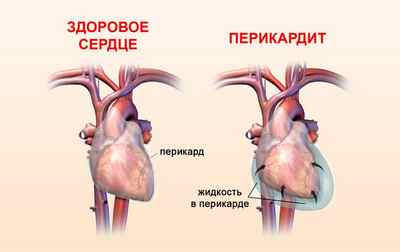
При постановке диагноза жидкость в сердце, многим пациентам не понятно, что это такое и откуда она берется. Так называют серозную жидкость, которой заполнено пространство перикардиальной области. Ее количество у здоровых людей незначительно.
В норме в перикардиальной полости должно содержаться от 15 до 50 миллилитров жидкости. В процессе перикардита (воспаление околосердечной сумки), в результате усиления экссудативных процессов, количество серозной жидкости перикардиальной полости начинает значительно увеличиваться
Полость перикарда заполняется, большое количество экссудата оказывает избыточное давление на орган. Сокращения камер и диастолического наполнения желудочков затруднено. Орган не может нормально функционировать (критическое уменьшение объема выталкивания).
Подобные изменения приводят к развитию нарушений гемодинамики и микроциркуляции, что, в свою очередь, способно спровоцировать сердечную недостаточность и в некоторых случаях полную остановку сердца. Если развитие такого синдрома происходит быстро, то и клиника развивается стремительно. Как следствие – отмечается непредсказуемость исхода.
Симптомы заболевания
Специфическая, характерная картина патологии отсутствует. На начальных этапах клиника схожа с клиникой сердечной недостаточности. Во многом симптомы зависят от формы патологии, от того, на какой стадии находится воспалительный процесс, от формы экссудата и состояния спаечного процесса.
Симптомы заболевания схожи с приступом стенокардии, инфаркта миокарда, плеврита и некоторых других заболеваний:
- больной жалуется на общую внезапную слабость, болевые ощущения в области сердца и грудной клетки;
-

возникает одышка и приступы сухого кашля;
- появляется лихорадка;
- возникает шум трения экссудата и органа;
- при аускультации приглушены тоны сердца;
- изменен пульс (учащение или нерегулярность);
- в редких случаях появляется кровохарканье, увеличение окружности живота, боли в правом подреберье;
- характерно, что боль при этом заболевании может усиливаться во время глубокого дыхания, при глотании, кашле. При изменении положения тела болезненные ощущения также меняются: уменьшаются в положении больного сидя, усиливаются в положении лежа, на спине;
- дыхание частое, поверхностное;
- на более тяжелых стадиях возможно сдавливание пищевода и затруднение прохождения пищи (дисфагия);
- появляется икота в результате сдавливания диафрагмального нерва;
- кожа бледная, с цианозом;
- отекание лица и области грудной клетки;
- вены шеи опухшие;
- возможны отеки конечностей, увеличение размеров печени, асцит.
Причины и виды
В зависимости от причины заболевания можно классифицировать перикардиты следующим образом:
- Патологии, вызванные воздействием инфекционного возбудителя (бактериальные, туберкулезные, стрептококковые, вирусные, хламидиозные, дизентерийные, тифозные, сифилитические, грибковые, паразитарные и т. п.). Возникают под действием токсинов болезнетворных организмов, вызывая воспаление околосердечной сумки.
-

аллергические;
- возникающие при системных патологиях (ревматизм, системная волчанка, склеродермия и другие);
- травматические;
- после электрического воздействия;
- аутоиммунные (постинфарктный, посттравматический и другие);
- возникающие при заболеваниях крови, лучевых поражениях, после гемодиализа, при болезнях с глубокими обменными нарушениями.
Диагностика
Диагноз перикардит ставят на основании клинической картины, данных биохимических анализов крови, данных электро- и эхокардиограмм, рентгенологического исследования. В более сложных случаях проводят исследование с помощью компьютерной или магнитно-резонансной томографии сердца. Наиболее правдивые данные получают с помощью эхокардиограммы как на этапе постановки диагноза, так и для оценки динамики во время лечения.
Картина крови характерна для воспалительного процесса:
- повышение скорости реакции эритроцитов;
- лейкоцитоз;
- реактивный белок и другое.
Уместно проведение тропонинового скрининга. Наличие тропонина в крови может говорить о разрушении мышцы. При необходимости прибегают к пункции полости перикарда. Такая процедура проводится с диагностической целью. С ее помощью получают образцы содержимого полости, что дает возможность обнаружить возбудителя процесса. Эффективна процедура и в плановом лечении.
Лечебные мероприятия
Лечение при диагностировании жидкости в полости органа включает два направления: купирование негативной симптоматики и терапию основной патологии, а также предупреждение осложнений.
Применяются такие методы:
- Для уменьшения количества выпотеваемого экссудата назначаются мочегонные препараты (Фуросемид, Верошпирон).
-
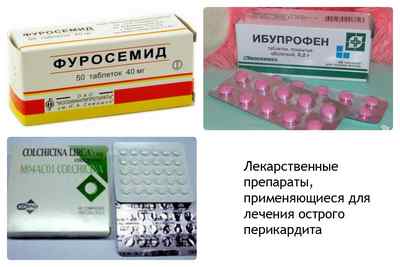
В качестве средств, купирующих симптомы воспаления, используют противовоспалительные нестероидные средства. Например, Ибупрофен. В тяжелых, затяжных случаях вместе с ним применяют Колхицин. Эти препараты принимают одновременно с пробиотиками и лекарствами, нормализующими функцию почек и печени (Хилак-форте, Эссенциале).
- Если возбудителем является инфекция, применяют антибиотики (Цефтриаксон, Амоксициллин) или противовирусные препараты Гропринозин, Интерферон). При необходимости добавляют противопаразитарные и противогрибковые средства (Нистатин, Пирантел).
- Если причина – аутоиммунные патологии, подключают глюкокортикостероиды (Преднизолон, Дексаметазон) и цитостатики (Цисплатин). Преднизолон в маленьких дозах показан только для снятия приступов удушья, потому что вызывает привыкание.
- При угрозе тампонады, подозрении на гнойный процесс, отсутствии рассасывания экссудата делают прокол полости перикарда, с целью удалить жидкость механическим путем. Эту процедуру также применяют для установления этиологии нарушения.
- В более сложных ситуациях прибегают к перикардиотомии. Это оперативное вмешательство, целью которого является удаление части патологического перикарда.
Прогнозы и последствия
Как и все тяжелые заболевания, при данном недуге самое важное – это как можно раньше обратиться за помощью к квалифицированному специалисту. Прогноз при своевременном диагностировании и грамотной терапии в большинстве случаев положительный. Он зависит от характера течения патологии:
В качестве профилактики обострений перикардита будут уместны такие меры:
- профилактика и своевременное лечение хронических патологий (посещение лечащего врача не реже двух раз в год);
- квалифицированное лечение любых инфекций, грибковых и прочих заболеваний (санация очагов воспаления и инфекции);
- профилактика травм;
- здоровое питание и отказ от вредных привычек;
- регулярные медосмотры (флюорографическое обследование ОГП не реже одного раза в год).
Появление избыточного экссудата в полости сердца является признаком серьезных нарушений в организме и не должно быть проигнорировано. Своевременное адекватное лечение позволяет купировать нарушение и предупредить прогрессирование патологии, в случаях, когда процесс запущен, прогноз неблагоприятный.
http://simptomov.com/kardio/zidkost-v-serdce/
Жидкость в перикарде в норме: особенности, расшифровка и рекомендации
Сердце — это главный орган человеческого организма, так называемый мотор. Его правильная работа очень важна. Каждый человек старается избежать сердечных заболеваний. Работа этого органа зависит от многих факторов. Случаются ситуации, когда причиной дискомфорта и болей является жидкость в перикарде.
Провоцирующие факторы
Причиной воспалительных процессов в перикарде может стать воспаление. Такая причина возникает не очень часто. Ее доля на заболевание составляет всего 15 %. Намного чаще причиной скопления жидкости в перикарде становятся различные вирусы (45 %). Возможно скопление жидкости и по причине грибковой или паразитной инфекции.
Перикардит
Это тяжелое и опасное заболевание сердца, которое может приобрести хроническую форму и спровоцировать сердечную недостаточность.
Перикард — это внешняя оболочка сердца, которая удерживает его в определенном положении и предотвращает его увеличение в ситуации перегрузки. Перикард состоит из двух оболочек. Между ними находится жидкость. Она выполняет функцию смазки, не дает оболочкам тереться друг об друга при интенсивной нагрузке на сердце.
Норма жидкости в полости перикарда составляет 20 мл. Если же объем жидкости превышает данную цифру, то можно говорить о развитии некоторых патологий, которые стоит рассмотреть подробнее.
Причины возникновения перикардита медицине известны в недостаточной мере. Известно лишь, что увеличение объема жидкости могут спровоцировать такие заболевания, как скарлатина, грипп, ревматизм, волчанка, различного рода инфекции. Протекать патология может на фоне плеврита, авитаминоза, кори.
Как и любое другое заболевание, перикардит стоит различать:
Перикардит может сопровождаться воспалительным процессом, вследствие чего происходит отложение извести в сердечной сорочке. В данной ситуации объем жидкости может достигнуть одного литра, что вызовет фатальные осложнения в организме.
Определить, в норме жидкость в перикарде или нет, может только специалист.
Разновидности заболевания
Норма количества жидкости в перикарде у взрослых составляет менее двадцати миллилитров, но зачастую этот объем увеличивается. Причиной этому могут послужить следующие патологии:
- аутоиммунные заболевания;
- травмы, в частности ранения в грудь;
- паразиты, грибки, бактерии и разнообразные вирусы;
- сахарный диабет, болезнь Аддисона, микседема;
- опухоли или метастазы перикарда;
- идиопатический перикардит, причины возникновения которого неизвестны науке по сей день;
- заболевания легких, трансмиссивный инфаркт миокарда, аневризма аорты.
Стоит обратить внимание, что количество жидкости в сердце может сильно увеличиться (экссудативный перикардит), увеличиться незначительно с повышением в ней белка (фибриозный перикардит), уменьшиться (сухой перикардит).
Общие симптомы
Для каждой разновидности перикардита свойственны определенные симптомы, они различны. Но существуют первичные признаки перикардита, которые свойственны всем видам заболевания:
Часто пациент не обращается за помощью к специалисту, так как путает данные симптомы с другими менее серьезными заболеваниями. После приема жаропонижающих и болеутоляющих средств, которые не приносят желаемого результата, больной идет к врачу. К сожалению, у многих людей в этот момент патология принимает хроническую форму, лечение которой — достаточно долгий и трудоемкий процесс.
Существует множество причин возникновения данного заболевания:
- микроорганизмы, которые паразитируют на соединительной ткани (туберкулезные палочки, возбудители клещевого боррелиоза, хламидии, трепонемы сифилиса, бактерии-возбудители бруцеллеза);
- сывороточная болезнь;
- бактериальные инфекции (стрептококки, пневмококки, стафилококки);
- микоплазмы, вирусы гриппа, аденовирусы, гельминты и др.;
- волчанка, склеродермия, ревматоидный артрит.
В настоящее время медицина достаточно развита и успешно лечит сердечные патологии. Ранее, когда у врачей не было необходимого оборудование, наличие нормы жидкости в перикарде сердца определяли с помощью прослушивания. Большое количество жидкости можно услышать, оно сопровождается шумом и гулом, который можно услышать на расстоянии.
Помимо вышеперечисленных причин возникновения перикардита, к нарушению нормы жидкости в перикарде у взрослых может привести инфаркт миокарда, пневмония, плеврит.
Чем опасен
Одним из самых серьезных осложнений перикардита может стать тампонада сердца. Это опаснейшее заболевание, при котором происходит сжатие органа. Больной ощущает одышку при ходьбе. После скопления большого количества жидкости и сильного сжатия сердца, одышка появляется даже в состоянии покоя. Происходит снижение сердечного выброса, так как миокарду левого желудочка не хватает крови.
При обнаружении данного заболевания врач обязан госпитализировать больного. Лечение заключается непосредственно в откачивании накопившейся жидкости.
Сухой и экссудативный
При развитии сухого перикардита у больного наблюдается тупая боль в области сердца, которая со временем лишь усиливается. Применение нитроглицерина бесполезно. На это стоит обратить внимание. Болевой симптом усиливается при принятии горизонтального положения и уменьшается при наклоне вперед. Кашель и вдох только усиливают болевые ощущения.
Специалист может наблюдать следующую картину: больной сидит, наклонившись вперед, его знобит, наблюдается повышенная температура тела. При прослушивании сердца наблюдается скрип, похожий на скрежет снега. Больному необходимо затаить дыхание для того, чтобы доктор убедился в правильности поставленного диагноза. Дело в том, что такой скрип можно перепутать с трением плевры. Но скрип при сухом перикардите постоянный, не прекращается при задержке дыхания.
При экссудативном перикардите симптомы могут быть не сильно выявленными. Накопление экссудата провоцирует расхождение листков перикарда, что способствует снижению болевого симптома. Иногда боль может исчезнуть вовсе, но ненадолго. Спустя некоторое время в области сердца появляется тяжесть, у больного наблюдается одышка. Одышка наблюдается сначала при физической активности, а потом и в состоянии покоя. Раздувшийся от жидкости перикард начинает сдавливать близлежащие к сердцу органы, сопровождается икотой, сильным лающим кашлем, слабостью в голосе.
Перикардит у детей
Сколько жидкости в норме в перикарде у детей? Многие родители задаются данным вопросом. У детей количество жидкости в перикарде в норме, если она не превышает двадцати миллилитров.
Заболевание у детей сопровождается следующими симптомами:
- болевой симптом более развит во области живота, ребенок не чувствует болей в сердце;
- нарушение сна, при этом ребенок ложится на живот, так как не может спать на спине;
- тошнота, рвота, срыгивания.
Причины детского перикардита
Причинами детского перикардита могут стать следующие заболевания:
- нарушение работы щитовидной железы;
- нехватка витаминов;
- наследственность;
- различные болезни крови;
- опухоли сердца, перикарда;
- гормональный сбой;
- применение некоторых медикаментозных препаратов.
У новорожденных заболевание могут спровоцировать стрептококки, стафилококки, ангина и др. В редких случаях перикардит может вызвать такое заболевание, как нефрит. Стоит помнить, что выявить перикардит у детей намного труднее, чем у взрослых. Специалисты используют кардиовизор для установления более точного диагноза.
Лечение перикардита у детей проводят при помощи антибиотиков и противовоспалительных медикаментозных средств. При назначении терапии обязательно учитывается возраст пациента. Продолжительность лечебного курса зависит от тяжести патологии у ребенка.
Диагностика заболевания
Как уже сказано выше, норма жидкости в перикарде в мл не должна превышать двадцати единиц. В противном случае речь идет о явной патологии.
Ранее диагностика перикардита проводилась только при помощи выслушивания. В настоящее время медицина имеет возможность диагностировать заболевание при помощи следующих методов исследования:
- ультразвуковое исследование дает возможность поставить точный диагноз при выпотном перикардите, так как на аппарате хорошо видно расщепление листков перикарда и скопление жидкости;
- экссудативный перикардит можно определить с помощью взятия пункции и последующего исследования;
- рентгеновский снимок может показать увеличение сердечной тени;
- выпотный перикардит можно определить при помощи процедуры ЭКГ.
Лечение патологии у взрослых
Лечение любого вида перикардита сопровождается обязательной госпитализацией. Во избежание наступления тампонады больному необходим постоянны присмотр медицинских работников. Терапия назначается в соответствии с видом и тяжестью заболевания. Больного выписывают только тогда, когда ЛДГ и выпотная жидкость перикарда в норме.
Операционные вмешательства применяются достаточно редко, только в крайних случаях, когда жизни пациента угрожает опасность. В основном проводится консервативное лечение жидкости в перикарде сердца, причины появления которой необходимо выявить заранее.
Наиболее популярными препаратами считаются:
- противовоспалительные нестероидные препараты совместно с гастропротекторами (например, \»Ибупрофен\», \»Индометацин\»);
- препараты от аритмии;
- антибиотики, подавляющие возбудителя инфекции;
- антикоагуляторы непрямого действия, которые позволяют избежать образование тромбов;
- глюкокортикостероиды.
Оперативное вмешательство заключается во вскрытии перикардиальной полости и откачивании жидкости. Успешно применяется лазерное оперативное вмешательство, которое уже долгое время показывает положительные результаты. После такого вида вмешательства количество жидкости в перикарде понижается до нормы.
Если же достижение нужного эффекта вышеописанными способами невозможно по каким-либо причинам, применяется кардиальное вмешательство, при котором удаляется сердечная оболочка.
Профилактика и реабилитация
Профилактика перикардита заключается, в основном, в предотвращении заболеваний, которые могут спровоцировать увеличение количества жидкости в перикарде.
В случае, когда перикардит уже проявил себя, больному ограничивают физические нагрузки. После прохождения курса лечения, необходим курс реабилитации, который желательно проходить в санаториях под присмотром специалистов. Если же такой возможности у больного нет, стоит обратить внимание на специальные тренировки, подбор подходящего места работы, не связанного с тяжелым физическим трудом.
Больным, перенесшим перикардит, могут оформить группу инвалидности. Она определяется врачами в соответствии с тяжестью заболевания человека.
Несколько слов в заключение
Так какова норма жидкости в перикарде? Перикард соединяется с диафрагмой, сосудами, внутренней частью грудины, удерживая при этом сердце в стабильном положении. Стенки перикарда разделены небольшим количеством жидкости, которая служит смазкой. Эта смазка защищает стенки перикарда от трения друг о друга. Норма жидкости в полости перикарда (в мм) не более двадцати. Этот критерий свойственен не только взрослым, но и детям.
При появлении неприятных ощущений в области сердца, тяжести в грудной клетке, стоит задуматься о возможности возникновения перикардита.
Исходя из всего вышесказанного, можно сделать вывод, что перикардит является тяжелым и серьезным заболеванием. Им болеют не только взрослые, но и дети, в том числе и новорожденные. Существуют различные причины и лечение перикарда. Жидкость в сердце может прибавиться или уменьшиться. Лечение зависит от вида и причины возникновения патологии. Специалисты стараются использовать консервативные методы терапии, оперативное вмешательство применяется только в крайних случаях, когда жизни больного грозит опасность. Симптомы перикардита могут быть разнообразны. Для каждого вида они свои. Все же стоит обратить внимание на первичные признаки: головные боли, тошнота и рвота, боли и тяжесть в груди и области сердца, шумы и скрежет в грудине. Все это может стать неотложной причиной для посещения кардиолога или терапевта. Только специалист сможет установить точный диагноз, выявить причину заболевания и назначить правильное лечение. Следует помнить, что переход перикардита в хроническую форму может стоить больному жизни. Возможно и приобретение инвалидности. Поэтому нельзя медлить при подобных симптомах и заниматься самолечением.
http://fb.ru/article/450665/jidkost-v-perikarde-v-norme-osobennosti-rasshifrovka-i-rekomendatsii
Жидкость в перикарде (гидроперикард): почему возникает и как лечить
Сердце каждого из нас расположено в особом плотном замкнутом мешочке – перикарде, или околосердечной сумке. Он состоит из двух листков, между которыми находится щелевидная полость (она так и называется – полость перикарда). Клетки одного из листков вырабатывают серозную жидкость, небольшое количество которой – до 25-50 мл – всегда имеется в полости перикарда.
Перикард выполняет защитную функцию – отгораживает сердце от близлежащих органов, не позволяет ему смещаться или перерастягиваться при повышенной физической нагрузке на организм или резких движениях человека. Перикардиальная жидкость же предотвращает трение листков перикарда, облегчает их скольжение относительно друг друга.
При некоторых заболеваниях количество этой жидкости незначительно или резко увеличивается, что в той или иной степени нарушает работу сердца, мешает ему в полной мере сокращаться. Это состояние и обозначают термином «гидроперикард».
О том, почему он возникает, какими симптомами сопровождается, а также о принципах диагностики и тактике лечения гидроперикарда вы узнаете из нашей статьи.
Причины и механизм развития
У здорового человека невоспалительная жидкость (транссудат) вырабатывается и обратно всасывается клетками околосердечной сумки. Объем этой жидкости в полости перикарда относительно постоянен, то есть процессы выработки и всасывания ее сбалансированы. При ряде заболеваний этот баланс нарушается: транссудата либо вырабатывается много, либо обратно всасывается он значительно медленней, чем необходимо. Итог один: повышенное количество невоспалительной жидкости в полости перикарда. Насколько оно повышено, зависит от тяжести течения основного заболевания – иногда объем транссудата лишь немного превышает нормальные значения (50 мл), а порой достигает и 1000 мл.
Гидроперикард – не самостоятельное заболевание, а синдром, который сопровождает, осложняет течение ряда иных патологий, зачастую являясь признаком их декомпенсации.
К развитию гидроперикарда могут приводить такие болезни:
- врожденные пороки сердца;
- кардиомиопатии разной природы;
- перикардиты;
- любые другие заболевания сердца, которые сопровождаются синдромом хронической сердечной недостаточности;
- болезни, сопровождающиеся гипопротеинемией (снижением уровня белков в крови);
- хроническая недостаточность функции почек;
- патологии щитовидной железы, сопровождающиеся снижением ее функции – гипотиреозом;
- некоторые виды анемий;
- болезни аллергической природы;
- новообразования органов средостения и сердца (микседема);
- травмы органов грудной клетки и сердца в частности;
- истощение организма, в том числе при анорексии.
Также это состояние может стать одним из осложнений лучевой терапии, которую получает больной с целью лечения того или иного онкологического заболевания, а также возникнуть в результате приема большого количества сосудорасширяющих препаратов.
Клиническая картина
Поскольку большинство болезней, приводящих к развитию гидроперикарда, характеризуются хроническим течением, симптомы его развиваются и нарастают постепенно, по мере прогрессирования основного патологического процесса. Изначально видны лишь его симптомы, а незначительное повышение объема перикардиальной жидкости не проявляется никак. По мере увеличения количества транссудата в полости околосердечной сумки сердце постепенно сдавливается ею, ограничиваются его движения, все больше и больше затрудняются сокращения, что ощущается пациентом и становится заметно врачу.
Ведущие клинические проявления этого состояния следующие:
- одышка – сначала при нагрузке, а затем и в покое;
- дискомфорт, тяжесть в области сердца, особенно при наклоне вперед;
- ощущение сердцебиения;
- учащение пульса;
- отеки – сначала периферические (начиная с нижних конечностей), затем распространяются все выше и выше вплоть до анасарки – отека всего тела;
- снижение артериального давления;
- общая слабость, нарастающая с течением времени.
Если объем жидкости в полости перикарда значительно возрастает в короткий промежуток времени (например, вследствие травмы), человек резко чувствует себя хуже. Это критическое состояние в кардиологии называют тампонадой сердца. Оно требует оказания больному неотложной медицинской помощи, в противном случае он может погибнуть.
Симптомы тампонады сердца следующие:
- резкая гипотония (снижение артериального давления) вплоть до коллапса с потерей сознания;
- выраженная общая слабость; больной говорит, что у него темнеет в глазах;
- головокружение;
- ощущение сердцебиения, учащение пульса;
- чувство тяжести в груди;
- боль за грудиной;
- возбуждение больного, страх смерти;
- частое поверхностное дыхание, ощущение, что не хватает воздуха.
Принципы диагностики
Диагноз «гидроперикард» врач заподозрит на основании жалоб больного, данных анамнеза жизни и заболевания (характер прогрессирования симптоматики, сопутствующие болезни и так далее), результатов объективного обследования, в процессе которого он обратит внимание на такие изменения:
- внешний вид пациента (бледность кожных покровов, цианоз носогубного треугольника (синий оттенок кожи между носом и верхней губой);
- липкий холодный пот (при тампонаде сердца);
- при аускультации (выслушивании) тонов сердца они значительно приглушены, ЧСС повышена (тахикардия);
- при перкуссии (простукивании) границ сердца они расширены.
Уточнить диагноз помогут дополнительные методы исследования. Наиболее информативными являются:
Эхокардиография, или УЗИ сердца. В процессе диагностики будет обнаружено расхождение листков перикарда, увеличение перикардиальной полости – в норме она не шире 5 мм, а за счет скопления в ней жидкости увеличивается от 6 до 20 мм и более.
Также УЗИ позволяет количественно оценить объем транссудата. Путем ультразвукового исследования можно диагностировать гидроперикард и у плода, что станет сигналом врачу о возможном врожденном пороке сердца и поводом для полного обследования беременной женщины.
Чтобы выяснить природу гидроперикарда, пациенту назначают и другие методы дополнительной диагностики:
Принципы лечения
Подход к лечению гидроперикарда строго индивидуален и зависит от многих факторов: основного заболевания, количества жидкости в перикардиальной полости, общего состояния больного и так далее.
Если объем транссудата в полости перикарда лишь немного превышает нормальные значения, врач делает упор на терапию заболевания, которое привело к развитию этого состояния:
- при болезнях сердца назначает сердечные гликозиды, ингибиторы АПФ, кардиопротекторы и прочие препараты в зависимости от заболевания;
- при пороках сердца возможна их хирургическая коррекция;
- при гипотиреозе – L-тироксин;
- при анемии – препараты железа и так далее.
По мере улучшения, стабилизации состояния больного количество транссудата в полости перикарда также постепенно уменьшается и приходит в норму.
В случае же массивного гидроперикарда необходимо более целенаправленное воздействие на транссудат, уменьшение его объема – это облегчит состояние пациента, позволит его сердцу работать более эффективно. С этой целью могут быть назначены мочегонные препараты (предпочтительны калийсберегающие (спиронолактон) или тиазидные (гидрохлортиазид) диуретики в сочетании с препаратами калия), а в более тяжелых случаях – удаление лишней жидкости из перикарда путем пунктирования его полости – перикардиоцентез.
К какому врачу обратиться
При подозрении на гидроперикард необходимо обратиться к кардиологу, который направит больного на эхокардиографию, подтверждающую наличие жидкости вокруг сердца. В зависимости от предполагаемой причины болезни показаны консультации различных специалистов: кардиохирурга, гепатолога, нефролога, эндокринолога, гематолога, аллерголога, онколога.
Заключение
Гидроперикард – это состояние, характеризующееся скоплением избытка невоспалительной жидкости между листками перикарда. Осложняет течение целого ряда заболеваний сердца и других органов, зачастую свидетельствуя об их декомпенсации. Проявляется дискомфортом, тяжестью в области сердца, одышкой разной интенсивности, тахикардией и некоторыми другими симптомами. Основной метод диагностики – эхокардиография, которая при необходимости может быть дополнена пункцией полости перикарда – диагностической и/или лечебной. Лечение заключается в стабилизации состояния больного по поводу основного заболевания – того, которое привело к гидроперикарду. Если количество жидкости в полости перикарда повышено значительно, ее удаляют механическим путем – проводят пунктирование, а также назначают больному мочегонные препараты.
Чтобы предотвратить развитие гидроперикарда, следует следить за состоянием своего здоровья: своевременно лечить заболевания сердца, почек и других органов, выполнять все рекомендации врача, чтобы не допустить прогрессирования и декомпенсации этих болезней.
Прогноз при гидроперикарде также зависит от причинного заболевания и объема жидкости в перикардиальной полости. В некоторых случаях состояние больного стабилизируется, объем транссудата уменьшается до нормальных значений и в дальнейшем сохраняется в этих пределах. Иногда же, в частности, при тампонаде сердца, больные, увы, погибают.
http://myfamilydoctor.ru/zhidkost-v-perikarde-gidroperikard-pochemu-voznikaet-i-kak-lechit/







