Сочетанный митральный порок, Компетентно о здоровье на iLive
Сочетанный митральный порок
В МКБ-10 в рубрике 108 предполагается использование терминов «сочетанный» для поражения нескольких клаианон и «комбиниронанный» — для сочетания стеноза и недостаточности одного клапана. В российских клиниках, в том числе на кафедре факультетской терапии им. акад. А.И. Нестерова РГМУ, пока применяют терминологию, которой пользовались акад. А.И. Нестеров и другие выдающиеся отечественные клиницисты, согласно которой сочетание двух видов порока (стеноза и недостаточности) одного клапана сердца обозначают термином «сочетанный порок» митрального или аортального клапана.
При ревматической этиологии митрального порока, как правило, наблюдают сочетанное поражение митрального клапана с формированием комиссуральных спаек и деформации по типу «рыбьей пасти». При этом могут преобладать стеноз или регургитация, возможна также ситуация, когда вклад стеноза и регургитации приблизительно одинаков. Лечение необходимо назначать с учетом как возможных эмболических осложнений и мерцательной аритмии, двойственных митральному стенозу, гак и хронической перегрузки левого желудочка объемом, что характерно для митральной регургитации. Одновременное назначение диуретиков и вазодилататоров может быть эффективным, но не всегда предсказуемым в отношении гемодинамических влияний. Показания к применению антикоагулянтов и препаратов, контролирующих ритм при мерцании предсердий, аналогичны приведенным выше для митрального стеноза и недостаточности. Выбор метода хирургического лечения зависит от степени регургитации и состояния створок клапана и полклапанного аппарата.
Диагностика
Клиническое наблюдение за сочетанным митральным пороком
Больной Т., 44 года, наблюдается на кафедре факультетской терапии им. акад. А.И. Нестерова с апреля 2004 по поводу ревматической болезни сердца. В настоящее время пациент предъявляет жалобы на перебои в работе сердца, сердцебиение, одышку при умеренной физической нагрузке.
Из анамнеза известно, что пациент с детства отмечал ограничение в физической активности из-за одышки (в подвижных играх был вынужден «стоять на ворогах»), Частых ангин, фарингитов, артралгий/артритов, болей в сердце не помнит. После школы окончил строительный техникум. Воинскую службу проходил в войсках противовоздушной обороны в качестве механика-водителя. Замечал, что в армии марш-броски давались с большим трудом. Со слов больного, после воинской службы перенес острый тонзиллофарингит. После армии работал инженером-технологом в промышленных цехах. Ограничения в физической активности не отмечал, поскольку нагрузка всегда была умеренной. В возрасте 38 лет впервые во время игры в футбол возник приступ выраженной одышки («не хватало воздуха») с сильным сердцебиением, был вынужден прервать игру. До этого времени подобных жалоб не возникало. С 2000 г. в связи с профессиональной деятельностью увеличилась интенсивность физических нагрузок (стал работать менеджером по снабжению строительными материалами, иногда приходилось самостоятельно разгружать товар). Пациент постепенно стал отмечать нарастание одышки при нагрузке, слабости, снижение работоспособности, а к 2004 г. с разгрузками стал справляться «с трудом» из-за выраженности описанных симптомов. Однако пациент к врачам не обращался, никакого лечения не получал.
11.04.2004 во время поездки за город (пациент находился за рулем автомобиля) внезапно появилась слабость, онемела вся правая половина тела, нарушилось воспроизведение речи (обращенную речь при этом понимал, сознание оставалось ясным). Чувствительность в конечностях восстановилась в течение 3 часов, однако разговаривать пациент не мог. 12.04.2004 по каналу скорой медицинской помощи больной был госпитализирован в ГКБ № 6 с диагнозом «транзиторная ишемическая атака от 11.04.2004 в левом каротидном бассейне». В стационаре при обследовании: по заключению компьютерной томографии головного мозга — умеренная наружная гидроцефалия; по заключению ультразвуковой диагностики сосудов головного мозга — начальные проявления атеросклероза сосудов магистральных артерий головы; на ЭКГ — ритм синусовый; с помощью ЭхоКГ- исследования выявлен митральный порок сердца (МПС) — стеноз и недостаточность левого атриовентрикулярного клапана. Пациент был направлен в Московский городской ревматологический центр для обследования и решения вопроса о дальнейшей тактике ведения. Во время осмотра и обследования ревматолог обнаружил у пациента сужение митрального отверстия до 1 см 2 , что соответствовало тяжелому митральному стенозу. Была рекомендована консультация кардиохирурга, после которой пациенту предложили хирургическую коррекцию порока. 16.11.2004 в НИИ грудной хирургии им. Сеченова выполнена открытая митральная комиссуротомия в условиях искусственного кровообращения. Митральное отверстие расширено до 3 см 2 . На вторые сутки у пациента появилось ощущение сердцебиения, с помощью ЭКГ обнаружили фибрилляцию предсердий. В послеоперационном периоде на 3-и сутки у больного появились выраженные боли в области сердца, для облегчения состояния пациент занимал вынужденное положение с наклоном вперед (возможно, из-за развития послеоперационного адгезивного перикардита). Болевой синдром был купирован наркотическими анальгетиками. После выписки из стационара пациент постоянно принимал ацетилсалициловую кислоту (тромбо АСС) по 50 мг/сут, дигоксин по 1/2 таблетки 2 раза в день 5 дней в неделю Также была назначена бициллинопрофилактика: бициллин-5 1 раз в 4 недели, пожизненно. После операции пациент стал субъективно чувствовать себя хуже, появился «страх к нагрузке», хотя, со слов больного, одышка во время физической активности стала менее выраженной. В настоящее время постоянно принимает: дигоксин по 1/2 таблетки в сутки (2 дня в неделю перерыв); метопролол (эгилок) по 100 мг (1/2 таблетки 2 раза в сутки ежедневно); ацетилсалициловую кислоту по 100 мг/сут ежедневно.
При осмотре: состояние больного удовлетворительное. Рост 145 см, масса 88 кг. Кожные покровы бледные, видимые слизистые обычной окраски. Тургор кожи сохранен. Периферических отеков нет. Температура тела 36,6 С. Лимфоузлы не увеличены. В легких дыхание везикулярное, проводится во все отделы. Хрипы не выслушиваются, перкуторно ясный легочный звук. Частота дыхания 16 в минуту. Верхушечный толчок определяется по передней подмышечной линии, разлитой. Сердечный толчок, не определяется. Левая граница относительной тупости сердца определяется по передней подмышечной линии, правая выступает на 1 см от правого края грудины, верхняя — по верхнему краю ІІI ребра. Поперечник относительной тупости сердца — 21 см, абсолютной — 10 см, ширина сосудистого пучка — 7,5 см. Тоны сердца приглушены, ритм неправильный, I тон над верхушкой усилен, акцент II тона над легочной артерией. Выслушивается систолический шум, занимающий всю систолу с максимумом над верхушкой, III градации с проведением на аорту, легочную артерию и по всему левому краю грудины. ЧСС — 104 в минуту. Дефицит пульса — 12. АД — 122/80 мм. рт.ст. Живот мягкий, безболезненный. Правая граница печени у края реберной дуги, левая на 1/3 расстояния от мечевидного отростка до пупка. Край печени мягкий, закругленный, Симптом поколачиваяия отрицательный с обеих сторон. Физиологические отправления в норме.
Для оценки степени тяжести порока, его компенсации, оценки динамики состояния были проведены следующие обследования.
ЭКГ — фибрилляция предсердий. ЧСС — 102-111 в минуту. Неполная блокада правой ножки пучка Гиса.
Рентгенография органов грудной клетки; легочные поля прозрачные, признаки умеренного застоя в МКК, корни не расширены. Тень сердца расширена влево, дуги сглажены с тенденцией выбухания II, III дуг.
Фонокардиограмма: амплитуда I тона непостоянная на верхушке, II тон 2L > II тона 2R. Систолический шум средней амплитуды, на всю систолу. На левом боку амплитуда I тона непостоянная, систолический шум на всю систолу средней амплитуды, диастолический шум.
ЭхоКГ от 13.02.2006 и в дальнейшем в динамике от 11.01.2007 было обнаружено краевое утолщение и монофазное движение створок митрального клапана, диаметр отверстия 3 см. Увеличение левого предсердия до 5 см при практически нормальных показателях левого желудочка, а также увеличение правых отделов сердца. Систолическое давление в легочной артерии 36 мм рт.ст,
Для определения степени риска развития тромботических осложнений, вклада эндотелиальной дисфункции в процесс прогрессирования легочной гипертензии, а соответственно, и ХСН исследовали гемостаз и реологию крови. Исследование гемостаза не выявило существенных отклонений от нормальных величин. При изучении показателей реологии крови было определено увеличение уровня гематокрита, вязкости крови и плазмы, которые служат косвенными маркерами эндотелиальной дисфункции. Индексы структурирования крови и эластичности эритроцитов, отражающие тканевую гипоксию, также оказались повышенными.
На основании жалоб больного, анамнеза, данных фискального осмотра, лабораторных и инструментальных исследований выставлен диагноз.
Клинический диагноз: ревматическая болезнь сердца. Сочетанный митральный порок с преобладанием стеноза. Митральный стеноз легкой степени. Митральная регургитация легкой степени. Фибрилляция предсердий, постоянная форма, тахисистолия, Легочная гипертензии I степени, II ФК (по ВОЗ). НК I степени, II ФК.
Анализируя историю заболевании пациента, анамнестические данные, в частности ограничение переносимости физических нагрузок со школьного возраста из-за одышки, можно предположить формирование митрального порока сердца с детства. Однако в связи с длительным бессимптомным течением порока за помощью к врачам-специалистам пациент не обращался. Клиническая манифестация МПС у данного больного характеризовалась острым появлением симптомов ишемии головного мозга с правосторонним гемипарезом и афазией. Предполагаемыми причинами транзиторной ишемической атаки могли стать как бессимптомный, кратковременный пароксизм фибрилляции предсердий, так и коагулопатия (повышение вязкости крови и плазмы, повышение гематокрита).
http://m.ilive.com.ua/health/sochetannyy-mitralnyy-porok_109014i15949.html
Порок митрального клапана: что это такое, основные виды и методы лечения
Кардиальные пороки являются достаточно распространенной нозологией и частота их составляет в среднем 4 – 5 человек на 1000 населения. Среди всех органических поражений сердца на долю приобретенных и врожденных деформаций клапанов приходится 20% и 2% соответственно. Наиболее часто поражается митральный клапан – около 80% всех пороков. Своевременное выявление дефектов проблемы является одной из актуальных проблем современной медицины с учетом высокой летальности при данной патологии.
Строение митрального клапана
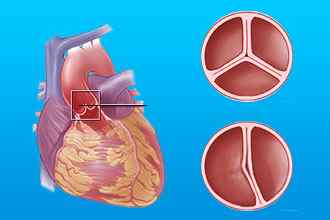
Левый предсердно – желудочковый клапан представляет собой сложный анатомический комплекс, в состав которого входят створки, папиллярные мышцы, сухожильные хорды, а также соединительнотканное кольцо, соединяющее левое предсердие и левый желудочек. Створки митрального клапана (передняя и задняя) состоят из фиброзной ткани, их поверхность представлена продолжением эндокарда. В норме это две тонкие структуры, поэтому митральный клапан еще называют двустворчатым.
В фазу диастолы створки провисают вниз и кровь из левого предсердия поступает в левый желудочек. В фазу систолы, при сокращении, они поднимаются и закрывают левое атриовентрикулярное отверстие, тем самым препятствуя обратному забросу крови.
Виды нарушений и причины их возникновения
Митральный порок сердца – это группа врожденных либо приобретенных аномалии и дефектов клапанного аппарата, расположенного между левым предсердием и левым желудочком, которые нарушают внутрисердечную и общую гемодинамику, что собственно препятствует адекватному кровоснабжению внутренних органов с возможным развитием сердечной недостаточности.
Причины врожденных пороков сердца:
- патологии беременности (инфекции, хронические заболевания матери, прием лекарственных средств, радиация);
- генетические нарушения (хромосомные мутации);
- нарушение дифференциации соединительной ткани.
Этиологией приобретенных митральных пороков являются:
- острая ревматическая лихорадка – ревматизм (в 85% случаев);
- инфекционный эндокардит;
- атеросклероз;
- сепсис;
- системные дефекты соединительной ткани (склеродермия, ревматоидный артрит с поражением внутренних органов).
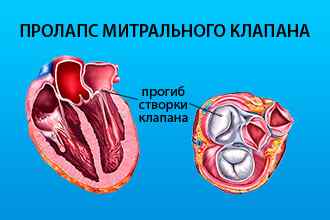
Порок митрального клапана (ПМК) представляет собой:
- стеноз – cужение левого атриовентрикулярного отверстия вследствие сращения двустворчатого клапана, что препятствует нормальному току крови из левого предсердия в желудочек;
- недостаточность – неполное закрытие митрального отверстия из-за дефекта клапана и подклапанных структур, что сопровождается регургитацией крови из левого желудочка в предсердие.
К сожалению, зачастую в современной практике встречается комбинированный митральный порок сердца. При нем происходит сочетание стеноза с недостаточностью в различных вариантах преобладания одного порока над другим.
По степени тяжести выделяют дефект первой, второй и третей степени. Их разница заключается в выраженности обратного заброса в случае недостаточности (или сужения при стенозе), что обуславливает сложность клинических проявлений (соответственно, 1 степень самая легкая, 2 и 3 — более усугубленнные)
Комбинированный митральный порок
Длительное повреждение структуры митрального клапана с перестройкой мышечного каркаса сердца ведет к развитию комплексных нарушений.
Особенности комбинированного митрального порока:
стеноз: во время сокращения предсердий не вся кровь попадает в желудочек из-за суженного просвета;
недостаточность (регургитации): створки клапана не полностью смыкаются во время систолы желудочков, и часть крови попадает в предсердие;
сочетание феноменов ведет к накоплению жидкости в верхней камере, растягивании стенки и развитию сердечной недостаточности с отеком легких.
Клиническая характеристика заболевания — два патологических шума в области проекции двухстворчатого клапана, характерных для обоих пороков.
Ревматический митральный порок
Перенесенная в детстве острая ревматическая лихорадка – одна из основных причин развития клапанных пороков (чаще всего митрального и аортального) у взрослых людей.
Механизм развития патологии связан со стрептококковой инфекцией. После попадания возбудителя в организме вырабатывается иммунный ответ с выработкой специфических антител (нейтрализующих белков).
Однако, антигенное строение бактерии по белковой структуре «похоже» на ткани эндокарда, поэтому действие антител направлено на разрушение не только инфекционного возбудителя, но и собственных тканей клапанного аппарата сердца.
Симптомы, признаки и основные жалобы пациентов
Клиническая картина заболевания зависит от вида самого порока, степени нарушений внутрисердечной и системной гемодинамики, длительности патологического процесса и уровня проблем со стороны других органов и систем.
В стадии компенсации, которая протекает без признаков сердечной недостаточности, пациенты не жалуются на свое самочувствие и длительное время могут не попадать в поле зрения врача. И уже только при развитии декомпенсации появляются следующие жалобы и признаки:
- одышка – связана с повышением давления в малом круге кровообращения (МКК);
- кровохарканье – вследствие пропотеванияформенных элементов крови при выраженном застое в венах МКК;
- тупые кардиалгии;
- перебои в работе кардиальной системы – сердцебиения, аритмии, фибрилляция предсердий, экстрасистолы.
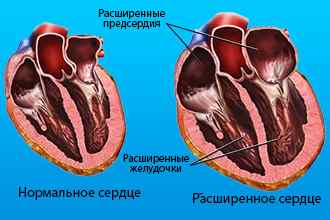
Сочетанный (не комбинированный) порок митрального клапана очень быстро декомпенсируется, в результате чего к нему присоединяется застой крови в большом круге кровообращения, что клинически проявляет себя набуханием шейных вен, тяжестью в правом подреберье и увеличением печени (гепатомегалия), отеками нижних конечностей.
Диагностика
Для того чтобы поставить диагноз какой-либо патологии митрального клапана, следует в комплексе оценить жалобы пациента, данные опроса (возможно перенесенный ранее ревмокардит), объективного осмотра (аускультации) и дополнительных исследований.
Внешний вид больного, у которого есть ревматический порок митрального клапана, имеет следующие признаки:
- типичный пациент имеет астеническое телосложение с неразвитой мышечной массой и холодными верхними конечностями;
- цианоз губ, подбородка, носа, ушей в сочетании с ярким синюшно — розовым румянцем на щеках и бледностью вокруг глаз (из-за расширения сосудов кожи и длительной гипоксемии).
Аускультативная картина митральных пороков достаточно яркая и грамотный специалист, владеющий этим методом, без труда сможет заподозрить данную патологию.
Результаты инструментальных обследований
Электрокардиография (ЭКГ) помогает выявить утолщение или повреждение миокарда, обнаружить изменение размеров полостей, верифицировать аритмии.
Рентген грудной полости — важен для диагностики дилатации полостей сердца и тяжести поражения бронхо–легочного дерева.
Однако «золотым стандартом» для выявления пороков сердца является эхокардиография. Ценность ультразвукового исследования определяется тем, что оно позволяет не только выявить степени сужения либо расширения атриовентрикулярного отверстия, оценить анатомию самих клапанов, а и дает данные о внутрисердечном кровообращении.
Лечение и последующее наблюдение больного
Основные цели терапии больных с пороками митрального клапана заключаются в облегчении общего состояния, увеличении качества и продолжительности жизни. На сегодняшний день лечение проводится комплексно, включая как прием медикаментов, так и хирургические процедуры.
Рекомендованы следующие группы препаратов: ?-адреноблокаторы, ингибиторы АПФ, диуретики, нитраты, антикоагулянты.
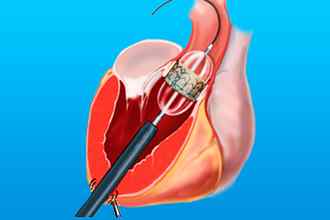
При наличии показаний к оперативному вмешательству применяют:
Конкретную индивидуальную схему лечения и вид хирургической коррекции определяет только специалист, учитывая тип порока, степень развития, данные инструментальных исследований.
Безусловно, в дальнейшем пациент должен постоянно находиться под контролем специалистов, регулярно проходить периодические осмотры и тщательно выполнять врачебные рекомендации.
Очень важно проводить своевременную профилактику рецидивов ревматизма, которая осуществляется пожизненным применением бензилпенициллина.
Патология митрального клапана может встречаться у людей любого возраста и часто приводит к развитию грозных осложнений, вплоть до летального исхода. Своевременное выявление данной патологии с последующим адекватным современным лечением может существенно увеличить продолжительность жизни пациентов и улучшить прогноз на выздоровление.
Для подготовки материала использовались следующие источники информации.
http://cardiograf.com/bolezni/patologii/porok-mitralnogo-klapana.html
Сочетанный митральный порок сердца
. или: Митральная болезнь
Симптомы сочетанного митрального порока сердца
- Сочетанный митральный порок сердца проявляется симптомами стеноза (сужения) левого предсердно-желудочкового отверстия (отверстия между левым предсердием и левым желудочком) и недостаточности митрального клапана (неполное закрытие двустворчатого клапана между левым предсердием и левым желудочком с появлением обратного движения крови из левого желудочка в левое предсердие во время сокращения желудочков сердца).
- Жалобы появляются с самого начала заболевания, так как повышенная нагрузка исходно падает на левое предсердие – часть сердца с тонкими стенками, неспособную длительно противостоять нарушениям кровотока.
- Преобладают признаки того порока (митрального стеноза или недостаточности митрального клапана), который сильнее выражен.
- Одышка — возникает в результате застоя крови в сосудах легких.
- Кашель, вначале сухой, затем с присоединением мокроты с прожилками крови появляется при нарастании выраженности застоя крови в сосудах легких.
- Учащенное сердцебиение, ощущение неритмичного сердцебиения, замирания сердца, переворотов в левой половине грудной клетки – возникает при развитий аритмий (нарушений ритма сердца) вследствие повреждение мышцы сердца тем же процессом, который вызвал порок сердца (например, ревматизм — системное (то есть с поражением различных органов и систем организма) воспалительное заболевание с преимущественным поражением сердца) и за счет изменения структуры предсердия.
- Общая слабость и снижение работоспособности — связаны с нарушением распределения крови в организме.
Врач кардиолог поможет при лечении заболевания
Диагностика
- Анализ анамнеза заболевания и жалоб – как давно появились одышка, сердцебиение, кашель (вначале сухой, затем с отделением мокроты с примесью крови), с чем пациент связывает их возникновение.
- Анализ анамнеза жизни. Выясняется, чем болел пациент и его близкие родственники, кто пациент по профессии (был ли у него контакт с возбудителями инфекционных заболеваний), были ли инфекционные заболевания или ревматизм.
- Физикальный осмотр. При осмотре отмечаются цианоз (синюшность) кожи, « митральный румянец» (ярко-красное окрашивание щек пациента вследствие нарушения обогащения крови кислородом), « сердечный горб» — это пульсирующее выпячивание слева от грудины (центральной кости грудной клетки, к которой крепятся ребра) за счет значительного увеличения левого желудочка сердца. При перкуссии (простукивании) определяется расширение сердца влево. При аускультации (выслушивании) сердца выявляется шум в систолу (период сокращения желудочков сердца) в области верхушки сердца за счет недостаточности митрального клапана (неполного закрытия двустворчатого клапана и шум в диастолу (период расслабления желудочков сердца) там же за счет митрального стеноза (сужения отверстия между левым предсердием и левым желудочком).
- Анализ крови и мочи. Проводится для выявления воспалительного процесса и сопутствующих заболеваний.
- Биохимический анализ крови. Определяется уровень холестерина (жироподобное вещество), сахара и общего белка крови, креатинина (продукт распада белка), мочевой кислоты (продукт распада пуринов – веществ из ядра клетки) для выявления сопутствующего поражения органов.
- Иммунологический анализ крови. Определятся содержание антител к различным микроорганизмам и мышце сердца (вырабатываемые организмом особые белки, способные разрушать чужеродные вещества или клетки собственного организма) и уровень С-реактивного протеина (белок, уровень которого повышается в крови при любом воспалении).
- Электрокардиографическое исследование (ЭКГ) — позволяет оценить ритмичность сердцебиений, наличие нарушений сердечного ритма (например, преждевременные сокращения сердца), размеры отделов сердца и его перегрузку. Для сочетанного митрального порока наиболее характерно выявление на ЭКГ увеличения левого предсердия и левого желудочка, а также появление мерцательной аритмии (нарушения ритма сердца, при котором отдельные участки предсердий сокращаются независимо друг от друга с очень большой частотой, а на желудочки проводится только часть сокращений).
- Фонокардиограмма (метод анализа сердечных шумов) при сочетанном митральном пороке демонстрирует наличие систолического (то есть во время сокращения желудочков сердца) шума в проекции двустворчатого клапана за счет его недостаточности, а также диастолического (то есть во время расслабления желудочков сердца) шума там же за счет митрального стеноза.
- Эхокардиография (ЭхоКГ – ультразвуковое исследование (УЗИ) сердца) – основной метод определения состояния митрального клапана. Измеряется площадь левого предсердно-желудочкового отверстия, изучаются створки митрального клапана на предмет изменения их формы (например, сморщивание створок или наличие в них разрывов), неплотного смыкания во время сокращения желудочков сердца, наличия вегетаций (дополнительных структур на створках клапанов). Также при ЭхоКГ оценивают размеры полостей сердца и толщину его стенок, состояние прочих клапанов сердца, утолщение эндокарда (внутренней оболочки сердца), наличие жидкости в перикарде (околосердечной сумке). При допплерЭхоКГ (ультразвуковое исследование движения крови по сосудам и камерам сердца) выявляется обратный ток крови из левого желудочка в левое предсердие во время сокращения желудочков, а также повышение давления в легочных артериях (сосудах, приносящих кровь к легким).
- Рентгенография органов грудной клетки – оценивает размеры и расположение сердца, изменение конфигурации сердца (выпячивание тени сердца в проекции левого предсердия и левого желудочка), появление застоя крови в сосудах легких.
- Катетеризация полостей сердца – метод диагностики, основанный на введении в полости сердца катетеров (медицинских инструментов в виде трубки) и измерении давления в предсердиях, желудочках и легочных артериях. При сочетанном митральном пороке давление в левом предсердии становится практически таким же, как в левом желудочке, а давление в легочных артериях возрастает выше нормы.
- Спиральная компьютерная томография (СКТ) – метод, основанный на проведении серии рентгеновских снимков на разной глубине и магнитно-резонансная томография (МРТ) – метод, основанный на выстраивании цепочек воды при воздействии на тело человека сильных магнитов – позволяют получить точное изображение сердца.
- Коронарокардиография с ветрикулографией (ККГ) – метод, при котором в собственные сосуды сердца и полости сердца вводится контраст (красящее вещество), что позволяет получить их точное изображение, а также оценить движение тока крови.
- Возможна также консультация терапевта, ревматолога, кардиохирурга.
Лечение сочетанного митрального порока сердца
- Необходимо провести лечение основного заболевания– причины сочетанного митрального порока.
- Немедикаментозное лечение:
- диета с ограничением поваренной соли до 1,0-1,5 г в сутки и жидкости до 1,0-1,5 л в сутки;
- режим труда и отдыха: полноценный ночной сон продолжительностью около 8 часов, отказ от значительных физических нагрузок.
- Медикаментозное лечение показано при осложнениях сочетанного митрального порока (например, лечение сердечной недостаточности, нарушений ритма сердца и др.). Применяют следующие группы препаратов:
- ингибиторы ангиотензин-превращающего фермента (АПФ) – препараты, замедляющие развитие сердечной недостаточности, контролирующие артериальное давление, защищающие сердце, сосуды и почки;
- антагонисты рецепторов к ангиотензину (группа препаратов, обеспечивающая более полный блок фермента, превращающего ангиотензин, чем ингибиторы АПФ) применяются преимущественно при непереносимости ингибиторов АПФ (например, появлении кашля на фоне их приема) или в комбинации с ними;
- диуретики (мочегонные) – выводят из организма избыток жидкости;
- нитраты (соли азотной кислоты) – расширяют сосуды, улучшают кровоток, снижают давление в легочных артериях (сосудах, приносящих кровь к легким);
- антагонисты кальция (препараты, препятствующие вхождению в клетки кальция – особого металла) – расширяют сосуды, препятствуют развитию нарушений ритма сердца;
- альфа- и бета-адреноблокаторы – повышают силу сердечных сокращений, препятствуют развитию сердечной недостаточности и нарушений ритма сердца;
- сердечные гликозиды (повышают силу сердечных сокращений, делают более редкими и ритмичными сокращения сердца. Применяются только при мерцательной аритмии – таком нарушении ритма сердца, при котором отдельные участки мышц предсердий сокращаются с очень большой частотой) и наличии сердечной недостаточности (развитии застоя крови в органах при снижении силы сердца).
- Хирургическое лечение сочетанного митрального порока проводится при выраженной и тяжелой степени митрального стеноза или недостаточности митрального клапана.
- Хирургическое лечениепроводят либо чрескожно (медицинские манипуляции осуществляются через сосуды под контролем рентген-установки) либо с открытием грудной клетки в условиях искусственного кровообращения (во время операции кровь по всему телу перекачивает не сердце, а электрический насос). Виды операций.
- Комиссуротомия (разъединение сросшихся створок митрального клапана).
- Пластические операции (то есть нормализация кровотока через левое предсердно-желудочковое отверстие с сохранением собственного митрального клапана) выполняют при умеренной или выраженной недостаточности митрального клапана и отсутствии значительных изменений его створок.
- Протезирование митрального клапана выполняют при грубых изменениях его створок или подклапанных структур, а также в случае неэффективности ранее проведенной пластики клапана. Используют два вида протезов:
- биологические протезы (изготовленные из тканей животных) – применяют у детей и у женщин, которые планируют беременность;
- механические клапаны (изготовленные из специальных медицинских сплавов металлов) применяют во всех остальных случаях.
- Сочетание комиссуротомии и протезирования митрального клапана предпочтительно в большинстве случаев хирургического лечения сочетанного митрального порока сердца.
- Трансплантация (пересадка) сердца выполняется при значительном нарушении структуры собственного сердца с выраженным снижением его сократительной способности и наличии донорского сердца.
- Послеоперационное ведение.После имплантации (вживления) механического протеза больным необходим постоянный прием препаратов из группы непрямых антикоагулянтов (препаратов, снижающих свертываемость крови путем блокирования синтеза печенью веществ, необходимых для свертывания). После имплантации биологического протеза терапию антикоагулянтами проводят кратковременно (1-3 месяца). После пластики клапана и комиссуротомии антикоагулянтная терапия не проводится.
Осложнения и последствия
- Осложнения при сочетанном митральном пороке:
- [/b]нарушения ритма сердца, особенно часто – мерцательная аритмия (такое нарушение ритма сердца, при котором отдельные участки мышцы предсердий сокращаются независимо друг от друга с очень большой частотой) — возникают за счет нарушения нормального движения электрического импульса в сердце;
- атриовентрикулярная (АВ), то есть предсердно-желудочковая блокада – ухудшение продвижения электрического импульса от предсердий к желудочкам;
- вторичный инфекционный эндокардит (воспаление внутренней оболочки сердца с повреждением его клапанов у пациента с имеющимся пороком сердца);
- сердечная недостаточность (развитие застоя крови во внутренних органах при снижении силы сердца);
- легочная гипертензия (повышение давления в сосудах легких за счет застоя крови в них).
- У больных, оперированных по поводу сочетанного митрального порока, могут развиться специфические осложнения:
- тромбоэмболия артерий внутренних органов (закрытие тромбом – сгустком крови – просвета сосуда, питающего орган, причем тромб был образован в другом месте и принесен током крови). Тромб у таких больных образуется в области операции (например, на створках искусственного клапана или на швах при пластике клапана). Наиболее опасны для жизни ишемический инсульт (гибель участка мозга вследствие прекращения поступления крови к нему) и мезентериальный тромбоз (гибель участка кишечника вследствие прекращения поступления крови к нему);
- инфекционный эндокардит (воспаление внутренней оболочки сердца);
- атриовентрикулярная блокада (замедление вплоть до полного прекращения движения электрического импульса от предсердий к желудочкам) при хирургическом повреждении проводящих путей;
- паравальвулярные фистулы (прорезывание части швов, удерживающих искусственный клапан сердца с появлением тока крови позади клапана);
- тромбоз протеза (формирование сгустков крови в области протеза клапана, нарушающее нормальный кровоток);
- разрушение биологического (сделанного из тканей животных) протеза с необходимостью в повторной операции;
- кальциноз биологического протеза (отложение солей кальция в искусственном клапане сердца, изготовленном из тканей животных. Приводит к уплотнению клапана и ухудшению его подвижности).
- [b]Прогноз при сочетанноммитральном порокезависит от тяжести основного заболевания, сформировавшего данный порок сердца, а также от степени выраженности клапанного дефекта, состояния миокарда (мышцы сердца) и наличия осложнений. В целом прогноз при сочетанном митральном пороке значительно хуже, чем при изолированном (то есть при отсутствии других пороков) митральном стенозе или недостаточности митрального клапана за счет более быстрого развития осложнений.
- Некоторые больные с сочетанным митральным пороком могут прожить более 10 лет даже без хирургического лечения.
Профилактика сочетанного митрального порока сердца
- Первичная профилактика сочетанного митрального порока (то есть до формирования данного порока сердца).
- Предупреждение болезней, сопровождающихся поражением клапанного аппарата сердца, т.е. ревматизма (системное (то есть с поражением различных органов и систем организма) воспалительное заболевание с преимущественным поражением сердца) и инфекционного эндокардита (воспалительное заболевание внутренней оболочки сердца).
- При наличии заболеваний, сопровождающихся поражением клапанного аппарата сердца, формирование порока сердца может быть предупреждено ранним эффективным лечением.
- Закаливание организма (с детства).
- Лечение очагов хронической инфекции:
- при хроническом тонзиллите (воспалении небных миндалин) – хирургическое удаление миндалин;
- при кариесе зубов (формировании под действием микроорганизмов разрушения зубов) – пломбирование полостей) и др.
- Вторичная профилактика (то есть у людей со сформировавшимся сочетанным митральным пороком) направлена на предотвращение прогрессирования поражения клапанного аппарата сердца и нарушений насосной функции сердца.
- Консервативное лечение (то есть без операции) больных с митральной недостаточностью. Применяются следующие группы препаратов.
- Ингибиторы ангиотензин-превращающего фермента (АПФ) – препараты, замедляющие развитие сердечной недостаточности, контролирующие артериальное давление, защищающие сердце, сосуды и почки.
- Диуретики (мочегонные) – выводят из организма избыток жидкости.
- Нитраты (соли азотной кислоты) – расширяют сосуды, улучшают кровоток, снижают давление в легочных артериях (сосудах, приносящих кровь к легким).
- Антагонисты кальция (препараты, препятствующие вхождению в клетки кальция – особого металла) – расширяют сосуды, препятствуют развитию нарушений ритма сердца.
- Альфа- и бета-адреноблокаторы – повышают силу сердечных сокращений, препятствуют развитию сердечной недостаточности и нарушений ритма сердца.
- Сердечные гликозиды (повышают силу сердечных сокращений, делают более редкими и ритмичными сокращения сердца. Применяются только при мерцательной аритмии – таком нарушении ритма сердца, при котором отдельные участки мышц предсердий сокращаются с очень большой частотой) и наличии сердечной недостаточности (развитии застоя крови в органах при снижении силы сердца).
- Препараты калия – улучшают состояние мышцы сердца.
- Предупреждение рецидивов ревматизма производится при помощи:
- антибиотикотерапии (применение препаратов из группы антибиотиков – подавляющих рост микроорганизмов);
- закаливания;
- лечения очагов хронической инфекции;
- регулярного наблюдения ревматолога и кардиолога.
- Консервативное лечение (то есть без операции) больных с митральной недостаточностью. Применяются следующие группы препаратов.
Национальные клинические рекомендации Всероссийского научного общества кардиологов. Москва, 2010. 592 с.
Горбаченков А.А., Поздняков Ю.М. Клапанные пороки сердца: митральные, аортальные, сердечная недостаточность. М.: ГЭОТАР– Медиа, 2007.
Маколкин В.И. Приобретенные пороки сердца. 4– е издание. М.: ГЭОТАР– Медиа, 2008.
Руководство по амбулаторно– поликлинической кардиологии. Под. ред. Ю.Н. Беленкова, Р.Г. Оганова. М.: ГЭОТАР– Медиа, 2006. С.199–222.
Руководство по кардиологии. Учебное пособие в 3– х томах. Под ред. Г.И. Сторожакова, А.А. Горбаченкова. М.: ГЭОТАР– Медиа, 2008.
Шостак Н.А., Аничков Д.А., Клименко А.А. Приобретенные пороки сердца. В Кн.: Кардиология: национальное руководство. Под ред. Ю.Н. Беленкова, Р.Г. Оганова. М.: ГЭОТАР– Медиа, 2007. С. 834–864.
Что делать при сочетанном митральном пороке сердца?
- Выбрать подходящего врача кардиолог
- Сдать анализы
- Получить от врача схему лечения
- Выполнить все рекомендации
http://lookmedbook.ru/disease/sochetannyy-mitralnyy-porok-serdca
19. Сочетанные пороки сердца: особенности клиники, определение преобладания порока, диагностика, течение, осложнения, прогноз. Относительная и абсолютная недостаточность клапанов.
Сочетанный порок-поражение одного и того же клапана и отверстия (митральный стеноз и недостаточность)
Сочетанный митральный порок («митральная болезнь»)
Недостаточность митрального клапана и сужение левого предсердно-желудочкового отверстия. В большинстве случаев преобладает недостаточность или стеноз, реже признаки того или другого порока выражены одинаково отчетливо.
Объективно: Свойственные митральным порокам цианоз и одышка появляются раньше и выражены сильнее.
При пальпации . Усиленный верхушечный толчок обнаруживается за левой срединно-ключичной линией в шестом и даже седьмом межреберном промежутке. Эпигастральная пульсация.
Перкуссия: Размеры сердца всегда увеличены. В отличие от изолированного митрального стеноза для комбинированного поражения характерно увеличение левого желудочка (гипертрофия); значительное же расширение его наступает о возникновением недостаточности сердца. Аускультация: При аускультации I тон на верхушке хлопающий, по нередко он бывает ослаблен. Определяется шум в середине диастолы, пресистолический (чаще) или диастолический шум, занимающий всю диастолу. Второй тон над легочной артерией всегда усилен. Систолический шум может сопровождаться «кошачьим мурлыканьем». Диастолическое «кошачье мурлыканье» обыкновенно не ощущается. Тон открытия митрального клапана, столь характерный для стеноза, при такой комбинации порока часто не обнаруживается. Аускультативно иногда трудно отличить тон открытия митрального клапана при митральном стенозе от протодиастолического ритма галопа (или физиологического III тона) при митральной недостаточности. Следует отметить, что в некоторых случаях при сочетании недостаточности и стеноза митрального клапана может отсутствовать либо диастолический, либо систолический шум. Часто не обнаруживается также и пресистолическое нарастание диастолического шума, последний бывает коротким и неясным. На ЭКГ, наряду с признаками значительной гипертрофии ПЖ, выявляются признаки умеренной гипертрофии ЛЖ. Рентгенологически, кроме увеличения размеров ПЖ и ЛП, отмечаются закругление верхушки и увеличение размеров ЛЖ.
У больных с сочетанным митральным пороком сердца и преобладанием митрального стеноза на фоне типичной клинической картины сужения левого предсердно-желудочкового отверстия выявляются следующие признаки умеренной митральной регургитации:
небольшое усиление и смещение влево верхушечного толчка;
небольшое смещение влево левой границы относительной тупости сердца;
появление на верхушке систолического шума, проводящегося в левую подмышечную область, и небольшое снижение громкости I тона.
Окончательный диагноз может быть поставлен только при эхокардиографическом исследовании.
При преобладании недостаточности митрального клапанаи умеренном стенозе левого предсердно-желудочкового отверстия (площадь отверстия 2–3 см2) клиническая картина характеризуется наличием выраженной гипертрофии и дилатации ЛЖ и ЛП, систолическим шумом на верхушке и существенно менее значительными признаками легочной гипертензии и правожелудочковой недостаточности. Заподозрить наличие стеноза левого предсердно-желудочкового отверстия можно по следующим признакам.
Пальпаторно, помимо усиленного и разлитого верхушечного толчка, смещенного влево и вниз (НМК), определяется усиленный и разлитой сердечный толчок и эпигастральная пульсация, обусловленные гипертрофией и дилатацией ПЖ, больше выраженных при митральном стенозе;
Перкуторно выявляется смещение границ сердца не только влево и вверх, как при митральной нед, но и вправо. Расширена также абсолютная тупость сердца, что также больше характерно для стеноза митр отверстия;
При аускультации сердца, помимо грубого систолического шума на верхушке (за счет митральной недостаточности), выслушивается тон открытия митрального клапана и характерный диастолический шум с возможным пресистолическим усилением;
На ЭКГ на фоне преобладающей гипертрофии ЛЖ и ЛП определяются признаки гипертрофии ПЖ, больше характерные для митрального стеноза.;
Рентгенологически также можно определить расширение полости ПЖ;
При эхокардиографическом исследовании определяются описанные выше признаки стеноза левого пердсердно-желудочкового отверстия.
У больных с сочетанным митральным пороком сердца и преобладанием недостаточности митрального клапана на фоне типичной клинической картины митральной недостаточности выявляются следующие признаки умеренного стеноза левого предсердно-желудочкового отверстия:
усиленный и разлитой сердечный толчок и эпигастральная пульсация;
смещение вправо правой границы относительной тупости сердца и расширение абсолютной тупости;
появление на верхушке диастолического шума и тона открытия митрального клапана.
Окончательный диагноз устанавливается только при эхокардиографическом исследовании.
Сочетанный трикуспидальный порок.
Объективно: переполнение периферических вен, увеличение печени, асцит;
Пальпация: при пальпации печени можно обнаружить две пульсовые волны;
Аускультация: определяются усиление I тона сердца и тон открытия трикуспидального клапана над нижней частью грудины, ослабление II тона над легочным стволом, в пятом межреберье по левой парастернальной линии выслушивается диастолический шум, усиливающийся на вдохе и при синусовом ритме имеющий пресистолическое усиление. Ангиокардиография: Увеличение правого предсердия хорошо определяется с помощью ангиокардиографии и легко отличимо от увеличения левого предсердия.
http://studfiles.net/preview/5362683/page:15/
Сочетанные и комбинированные пороки сердца
Комбинированный порок сердца объединяет в себе патологические процессы, развивающиеся в клапанах.
Тяжесть недуга зависит от того, насколько развился дефект, который проявляется стенозом и недостаточностью.
Возможен сочетанный вариант заболевания, когда недуг поражает разные области одного клапана.
Комбинированный порок развивается сразу в нескольких клапанах.
Дефекты клапанной структуры
Комбинированные и сочетанные пороки сердца связаны с деформацией клапанной системы. Патологический процесс может затрагивать следующие сердечные клапаны:
О сочетанном варианте говорят тогда, когда болезнь проявляется стенозом и недостаточностью, при этом она затрагивает только один клапан. Комбинированные пороки сердца характеризуется развитием патологических процессов в двух, а иногда сразу в нескольких клапанах. Сложные патологии протекают тяжелее и вносят серьезные нарушения сердечной функции. Простые пороки отличаются более легким течением.
Нередко дефект развивается сразу и в митральном, и в аортальном клапанах. Один из клапанов при этом перегружен и страдает больше, чем второй. Сочетаемость митральных и аортальных пороков сердца составляет большую часть всех сердечных дефектов.
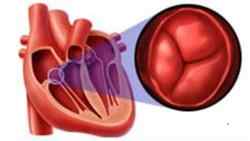
Иногда диагностируют порок митрального и трехстворчатого клапанов, такой вид дефекта называют митрально-трискуспидальный порок. Данная разновидность недуга встречается редко. Иногда болезнь поражает сразу три клапана: митральный, аортальный, трехстворчатый, такой вариант заболевания диагностируется еще реже.
Пороки сердца комбинированные бывают как врожденными, так и приобретенными. Врожденные пороки составляют всего 1 % от общего числа. Их можно диагностировать в период внутриутробного развития. Недуг может привести к гибели ребенка.
Приобретенный вариант встречается чаще, он развивается из-за ревматизма, причиной недуга может стать инфекционный эндокардит или травмирование грудной клетки.
Классификация пороков
Сердце имеет сложное строение. Сочетание патологических процессов, развивающихся в нем, представлено разными вариантами. В зависимости от количества дефектов и их местоположения существуют разные варианты развития патологии. Дефект может развиться в митральном клапане, тогда диагностируют стеноз и недостаточность. Стоит отметить и такие виды патологии:
-

сочетанный митральный порок, когда в митральном клапане диагностируют стеноз и недостаточность;
- сочетанный аортальный порок сердца;
- митрально-аортальный порок;
- комбинации различных патологий.
Сочетанный порок затрагивает один клапан, тогда как комбинированный поражает разные клапаны. Сочетанный порок включает в себя два дефекта: стеноз, при котором сужается предсердно-желудочковое отверстие, и недостаточность митрального клапана, проявляющаяся неполным закрытием, в результате чего во время сокращения некоторая часть крови протекает обратно в левое предсердие. Чаще всего причиной недуга является ревматизм.
Комбинированные пороки
Существуют разные комбинации патологий, которые развиваются в сердечных клапанах. Обычно недуг поражает митральный и аортальный клапаны, в результате чего развивается их одновременная недостаточность, либо же в одном клапане развивается стеноз, а в другом недостаточность.
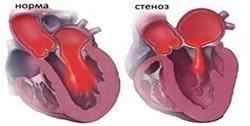
Комбинированные пороки клапанов сердца обладают взаимным усиливающим или же, наоборот, ослабляющим действием. К примеру, при достаточно выраженном аортальном стенозе митральная недостаточность будет проявляться в более тяжелой форме. Ярко проявляющийся митральный стеноз смягчает признаки аортальной недостаточности.
Комбинированный аортальный порок характеризуется сужением аортального устья и клапанной недостаточностью. У больного развивается ишемия мозга и сердца. Появляются головные и сердечные боли. Причиной недуга чаще всего бывает инфекционный эндокардит.
Для определения более точной клинической картины необходимо пройти обследование. Результаты диагностики покажут, какие именно патологические процессы протекают в сердечных клапанах.
Митрально-аортальные патологии
Митрально-аортальная патология характеризуется совмещением аортальных и митральных дефектов.
Порок проявляется в разных вариантах. Чаще всего диагностируют:
- двойной стеноз;
- недостаточность одного клапана и стеноз второго;
- два сочетанных порока.
Данная разновидность болезни относится к приобретенным патологиям и включает в себя сочетание двух дефектов:
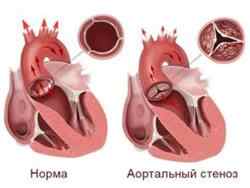
Уменьшение протока аорты у выхода из сердца. Это называется стенозом аортального устья.
Стеноз может стать причиной повышения артериального давления. При этой недостаточности у больного нарушается сердечный ритм, появляется систолический шум в сердце.
Митральные дефекты
Митральные пороки чаще всего бывают приобретенными, обычно они развиваются на фоне ревматизма. Комбинированный митральный порок сердца – наиболее распространенный дефект, связанный с сердечной функцией. Митральные пороки проявляются стенозом и недостаточностью. Этот процесс проявляется следующими функциями:
- в левое предсердие производится незначительный систолический заброс крови;
- во время диастолы движение крови затруднено;
- дефект клапанных створок.
Чаще всего страдает левый сердечный отдел и лишь иногда — правый.
Аортальная патология
Аортальные пороки диагностируют в 20 % всех случаев. Недостаточность аортального клапана нередко становится причиной артериальной гипертензии.
Сочетанный аортальный порок сердца поражает непосредственно аорту и сочетается с недостаточной функцией клапана.
Для этого вида недуга характерны верхние и нижние шумы, пульс ослаблен, отмечается понижение верхнего давления. Недуг сопровождается одышкой по причине образовавшегося застоя в легких.
Аортальный порок чаще всего начинается из-за инфекционных заболеваний. Ревматизм крайне редко вызывает патологию такого рода.

Клапанные пороки сердца имеют общую клиническую картину, в то же время каждая форма заболевания дополняется индивидуальной симптоматикой. Недостаточность проявляется сбоем сердечного ритма, пульс при этом учащается. Больного беспокоят головокружения, он чувствует слабость, быстро утомляется.
Возможны болевые ощущения в сердце. Недостаточность в митральном клапане выражается частичным закрытием аорты, а левое венозное отверстие при этом сужается, в результате появляется одышка, посинение носогубного треугольника. Болезнь приводит к осложнению в виде гипертрофии левого предсердия.
У больных, имеющих комбинированный порок, кожные покровы бледнеют. В верхней области аорты при прослушивании обнаруживаются грубые систолические шумы и мягкие диастолические. Митральные пороки имеют низкочастотные грубые протодиастолические шумы.
При стенозе митрального клапана в сочетании с аортальной недостаточностью увеличивается правый желудочек и левое предсердие. Если более развита недостаточность, то первый сердечный тон будет очень слабым, если же ярче выражен стеноз, тон будет хорошо прослушиваться. При стенозе пульс ослаблен, а при недостаточности такой признак не наблюдается.
Диагностические процедуры

Первоначальная картина заболевания складывается на основе беседы пациента и врача. Специалист интересуется, какие симптомы возникают у больного после физических нагрузок, а также наблюдает за состоянием пациента в состоянии покоя.
Опытный специалист уже на этапе прослушивания может отличить, какой дефект ярче выражен: стеноз или клапанная недостаточность.
Прежде чем приступить к лечению, потребуется выявить источник заболевания, узнать, что именно привело к развитию патологии: ревматизм или же другое заболевание.
Диагностику осуществляют с помощью следующих методов:
- пальпирование;
- внешний осмотр на наличие цианоза (посинения тканей), отеков ног, одышки;
- суточное мониторинговое ЭКГ, чтобы выявить степень и вид сердечной аритмии;
- Эхо-КГ поможет определить состояние всех клапанов;
- физические тесты с нагрузкой под контролем кардиолога-реаниматолога;
- с помощью рентгеновских снимков уточняют, есть ли легочные застои, присутствует ли гипертрофия миокарда, диагностируют разновидность порока, снимок грудной клетки делают в двух проекциях;
- фонокардиография записывает систолические и диастолические шумы в сердце, регистрирует сердечную тональность;
- сердечный выброс измеряют с помощью эхокардиографии;
- катетеризация сердца позволяет обнаружить сопутствующие недуги, измерить давление в предсердиях и желудочках;
- лабораторные анализы показывают наличие уровня сахара, холестерина, общего белка в крови;
- анализ крови и мочи назначают для выявления воспалительных процессов.
Больному потребуется консультация терапевта, ревматолога и кардиохирурга.
http://vseoserdce.ru/defect/kombinirovannyj-porok-serdca.html







