Кардиостимуляторы, имплантированный кардиодефибриллятор*
Кардиостимуляторы, имплантированный кардиодефибриллятор*

Кардиостимуляторы
Что представляют собой электрокардиостимуляторы (ЭКС) и имплантированные кардиодефибрилляторы?
Это устройства с автономным питанием имплантированные под кожу в области сердца. Кардиостимулятор поддерживает адекватный сердечный ритм посредством электрических импульсов слабого напряжения.
Имплантированные кардиодефибрилляторы контролирует частоту сердечных сокращений, и координируют нерегулярное сердцебиение (аритмия), с помощью электрических разрядов. Также они содержат встроенный кардиостимулятор, могут заводить сердце и восстанавливать нормальный сердечный ритм.
Показания – лечение брадикардии; брадиаритмии; блокады сердца.
Каковы потенциальные риски при сканировании пациента с этими устройствами?
Нагревание
Нагревание, индуцируемое радиочастотными полями вокруг стимулятора, создает потенциал, способный повредить ткани миокарда. Электрические токи, образующиеся на проводящей поверхности корпуса, могут привести к термическому повреждению тканей и вызвать неприятные ощущения.
Движение или крутящий момент
Под воздействием магнитного поля из-за ферромагнитных компонентов может произойти образование крутящего момента и сместить кардиостимулятор.
Изменение функции
Колебания могут вызывать временные изменения в работе или приводить к необратимым повреждениям устройства.
Триггерная сти муляция
Градиент и радиочастотные поля имеют потенциал, способный вызвать желудочковую тахиаритмию, угрожающую жизни пациента.
Безопасно ли МРТ?
Таким образом, пациенты с наличием кардиостимуляторов и имплантированных кардиодефибрилляторов сканированию не подлежат.
http://mrimaster.ru/safety/cadriac
Испытан крошечный беспроводной кардиостимулятор
Американские исследователи создали беспроводной кардиостимулятор размером с рисовое зерно. Изделие длиной всего 3 миллиметра вживили в кролика. Также по воздуху заряжаются новые кохлеарные имплантаты.

Как передает британская служба новостей BBC, исследователям удалось вшить металлическую пластину в область грудной клетки кролика и с помощью него контролировать сердцебиение животного. Исследователи отмечают, что как только такие устройства смогут имплантироваться человеку, на рынке появятся компактные и безопасные кардиостимуляторы. Результаты исследования были опубликованы в журнале Proceedings of the National Academy of Sciences.
Ученые из Стэнфордского университета надеются, что их разработка также позволит отказаться от использования громоздких батарей и неудобных систем подзарядки, с которыми приходится иметь дело сегодня.
Своим самым важным достижением исследователи называют использование нового беспроводного передатчика энергии для обеспечения кардиостимулятора питанием. Электромагнитные волны безопасно проникают внутрь тела, заряжая устройство.
Нам нужно максимально уменьшить размеры устройства, чтобы его можно было легко имплантировать внутрь организма, — объяснил соавтор исследования, доктор Ада Пун из электротехнического департамента Стэнфордского университета.
Таким образом, исследователям удалось создать устройство, которое генерирует электромагнитные волны ближнего и дальнего поля безопасно для организма. Новый метод позволяет безопасно заряжать крошечные имплантаты в организме, например, в сердце и мозге на более дальнем расстоянии, чем другие системы.
Ранее другие ученые нашли способ заставить сердце биться бесконечно долго.
http://hi-news.ru/technology/ispytan-kroshechnyj-besprovodnoj-kardiostimulyator.html
Глюкозный топливный элемент для кардиостимулятора
Сегодня хирурги все чаше вживляют сердечникам кардиостимуляторы. Их слабое место — батареи. Теперь немецкие ученые разрабатывают источник питания, производящий энергию из собственных биологических жидкостей пациента.
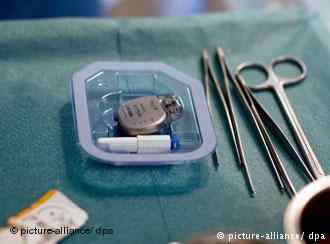
Кардиостимулятор, подготовленный к имплантации
Пациентам, страдающим сердечно-сосудистыми заболеваниями, В одной только Германии ежегодно имплантируют более 70 тысяч кардиостимуляторов. В этих приборах установлены батареи, средний срок службы которых на сегодняшний день составляет 8,5 лет. Это означает, что пациент с таким кардиостимулятором вынужден (и даже, возможно, не один раз) ложиться на операцию для замены источника питания. Щадящей такую практику никак не назовешь. Поэтому исследователи из разных стран давно работают над созданием таких источников питания для имплантируемых устройств, которые позволили бы обойтись без повторных операций.
В частности, в Германии группа специалистов Института микросистемной техники при Фрайбургском университете под руководством Свена Керценмахера (Sven Kerzenmacher) пытается реализовать идею миниатюрного топливного элемента на основе использования собственных биологических жидкостей пациента. Свен Керценмахер поясняет: \»В теле человека всегда присутствуют глюкоза и кислород. Глюкоза — это основное биологическое топливо организма, внутренний источник энергии, обеспечивающий процессы обмена веществ, так что идея использовать его для питания кардиостимулятора напрашивается сама собой\».
Впервые идею реализовали полвека назад
Мысль об автономном источнике питания имплантируемых протезов отнюдь не нова. Первые кардиостимуляторы работали от миниатюрных аккумуляторов, которые нужно было регулярно подзаряжать снаружи бесконтактным способом. В 60-е годы, появились проекты, призванные избавить больных от регулярной подзарядки аккумуляторов, а в 70-е годы были даже созданы первые прототипы источников питания на основе глюкозы. \»Первые эксперименты на животных, которые были проведены тогда же, — говорит Свен Керценмахер говорит, — показали, что это устройство способно на протяжении 5 месяцев снабжать кардиостимулятор достаточным количеством электроэнергии, не выходя из строя и не причиняя вреда подопытному животному. Однако затем программу исследований в этом направлении свернули, поскольку был достигнут значительный прогресс в технологии производства батарей\».
Продолжительность жизни растет, количество имплантатов — тоже
Но жизнь показала, что и самых современных батарей пока все же не хватает на то, чтобы снабжать энергией кардиостимулятор до конца жизни пациента, тем более что средняя продолжительность жизни таких больных, как и населения в целом, неуклонно растет. Кроме того, сегодня вполне обычным делом стали уже не только кардиостимуляторы, но и некоторые другие имплантируемые протезы — например, нейростимуляторы или, скажем, кохлеарные имплантаты для людей, страдающих тяжелой потерей слуха. Функция кохлеарного имплантата состоит в том, что он стимулирует электрическими импульсами волокна слухового нерва в улитке. Сегодня питание такого имплантата осуществляется с помощью особого устройства, закрепленного снаружи на голове пациента. \»Если бы мы смогли реализовать схему, при которой энергию, необходимую для работы кохлеарного имплантата, поставлял сам организм, это чрезвычайно повысило бы качество жизни пациента\», — говорит Свен Керценмахер.
Главный секрет — в пористой платиновой пленке
Ключевым компонентом создаваемого фрайбургскими учеными автономного источника питания являются электроды, на которых, собственно, и происходит та химическая реакция, что призвана обеспечить имплантат электроэнергией. \»Один электрод нашего топливного элемента представляет собой тонкую пленку, нанесенную на керамическую пластину площадью примерно 2 на 2 сантиметра, — поясняет Свен Керценмахер. — Электрод изготовлен из платины. Он кажется совершенно гладким, даже блестит почти как зеркало, но на самом деле имеет чрезвычайно пористую структуру\».
Суммарная площадь внутренней поверхности пор в три тысячи раз превышает номинальную площадь, занимаемую платиновой пленкой на пластине. А пластина, в свою очередь, встроена в полимерную рамку размером 4 на 4 сантиметра. Эта композиция служит анодом. \»Здесь происходит окисление глюкозы, ее превращение в глюконовую кислоту, — поясняет разработчик. — При этом высвобождаются электроны — по два от каждой молекулы. Они протекают через устройство-потребитель, в данном случае через кардиостимулятор, и устремляются ко второму электроду топливного элемента — катоду. Это тоже платиновая пленка, только менее пористая. И там кислород восстанавливается до воды\».
5 микроватт — много это или мало?
Площадь электродов опытного образца топливного элемента составляет около одного квадратного сантиметра, при этом его мощность достигает 5 микроватт. На первый взгляд, 5 миллионных долей ватта — ничтожная величина, но на самом деле, это лишь вдвое меньше, чем необходимо для питания кардиостимулятора. \»Если мы сделаем наш топливный элемент немного больше, то вырабатываемой им энергии окажется вполне достаточно, — говорит Свен Керценмахер. — Вообще же мы надеемся, что нам удастся разместить источник питания на поверхности самого кардиостимулятора. Тогда хирургам не придется вживлять отдельный блок питания. То есть наша цель — кардиостимулятор, на поверхность которого нанесено покрытие, производящее энергию\».
Впрочем, исследователям предстоит еще испытать свой глюкозный топливный элемент на безопасность и на биосовместимость: не причиняет ли он вреда организму пациента и не вызывает ли реакцию отторжения.
Неприятное свойство аминокислот
Однако главное препятствие на пути к внедрению такого источника питания в практику — особенности организма человека. До сих пор лабораторные эксперименты проводились со стерильным раствором глюкозы. \»Но это вовсе не та реальная биологическая жидкость, с которой придется иметь дело нашему источнику питания в живом человеческом организме, — говорит ученый. — По концентрации глюкозы и кислорода — аналогия полная. Но в биологических жидкостях присутствуют еще и белки, и аминокислоты. И мы уже знаем, что у аминокислот есть неприятное свойство оседать на наших платиновых электродах. А это, естественно, снижает производительность всего устройства. Поэтому главная наша задача на сегодняшний день — найти решение этой проблемы\».
Работы займут лет десять, не меньше, но усилия стоят того, считает Свен Керценмахер, уже хотя бы из финансовых соображений: \»Расходы на изготовления такого устройства у нас в лаборатории составляют около 200 евро. Это сущие пустяки по сравнению со стоимостью операции по имплантации кардиостимулятора, которая она обходится в несколько тысяч евро\».
Автор: Владимир Фрадкин
Редактор: Ефим Шуман
Показания к имплантации кардиовертера-дефибриллятора
Имплантация кардиовертера-дефибриллятора – один из самых эффективных методов, который позволяет предотвратить летальный исход у пациентов, имеющих угрожающие жизни желудочковые аритмии.
Важность создания такого устройства обусловлена двумя факторами. Во-первых, это отличные результаты наружной дефибрилляции при остром инфаркте миокарда в реанимационных условиях. Во-вторых, это повышение рецидивов аритмий у таких пациентов за пределами больниц. История использования имплантируемого кардиовертера-дефибриллятора (ИКД) насчитывает всего около 30 лет. На сегодняшний день эффективность этого метода достигает 100%.
Особенности устройства
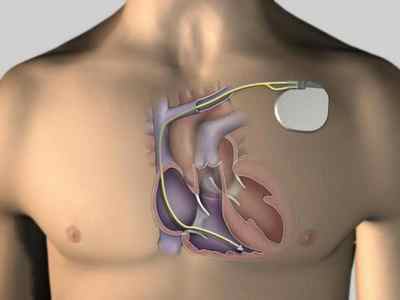
Современный ИКД – это система, которая состоит из устройства, заключенного в корпус из титана, и электродов, соединенных с ним и находящихся в сердечной камере. Имплантация устройства осуществляется в правую или левую подключичную область, при этом обязательно используется общая анестезия. В процессе операции по имплантации после установки прибора определяется порог дефибрилляции.
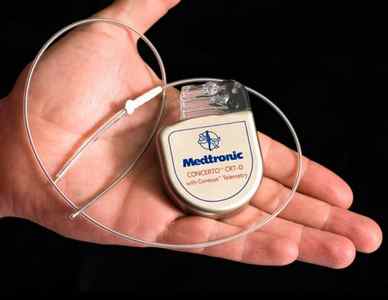
В аппарате есть источник питания, а именно батарея из лития, серебра и ванадия, а также конденсатор, резисторы, преобразователь напряжения, микропроцессор. В нем есть и система анализа сердечного ритма, высвобождения разряда, база информации электрограмм аритмических событий.
Клиническая практика включает в себя использование предсердных и желудочковых электродов с активной и пассивной фиксацией для того, чтобы осуществлялось проведение кардиоверсии, дефибрилляции, электрокардиостимуляции антибрадикардического и антитахикардического характера. Сегодня используются двухкамерные, однокамерные системы.
Детекция аритмий основана на анализе частоты своего ритма, морфологии желудочкового сигнала, соотношении характеристики желудочковой и предсердной активностей и стабильности RR-интервала. Благодаря таким характеристикам, кардиовертер-дефибриллятор может отличать наджелудочковые и желудочковые тахиаритмии.
В приборах есть области детекции быстрых и медленных ЖТ. Когда частота аритмии попадает в первую зону, дефибриллятор разряжается для того, чтобы купировать ФЖ или быструю желудочковую тахикардию. В другой зоне могут проводиться разные виды антитахикардической желудочковой стимуляции, чтобы осуществлялось подавление аритмий. Для каждой области алгоритмы терапии и параметры детекции определяются в соответствии с характеристиками ЖТ. Для их установки используется программирующее устройство. Значения могут изменяться в процессе результатов наблюдения в зависимости от клиники.
Терапевтический алгоритм, который осуществляется прибором, устанавливается для каждого пациента индивидуально. Все зависит от состояния человека, того, как он переносит клиническую тахикардию. К примеру, если желудочковая тахикардия не быстрая, гемодинамически незначимая, может быть успешно использована антитахикардическая стимуляция непродолжительными пачками импульсов с частотой, которая на 10-30% превышает частоту тахикардии.
Показания к имплантации
Узнав, какую пользу приносит кардиовертер-дефибриллятор, пациент с желудочковой тахикардией или иными аритмиями может подумать, что ему обязательно необходимо установить такой важный прибор. Но важно помнить, что далеко не всем людям с аритмиями можно и нужно имплантировать такое сложное и ценное устройство. Есть группа показаний, от которых и отталкивается врач при решении об установке ИКД.
Не нужно спорить с лечащим врачом, если он не назначает имплантацию. Конечно, можно проконсультироваться с несколькими докторами, но ни в коем случае не нужно переживать, если не принято решение об установке кардиовертера-дефибриллятора. Это говорит о том, что нет серьезных угроз для жизни, поэтому, наоборот, нужно радоваться, ведь организм не будет испытывать стресс из-за очередной операции.
Итоги сделанных многоцентровых исследований позволили объединенной рабочей группе из Америки более десяти лет назад выработать показания, при которых можно и даже нужно имплантировать устройство. На самом деле показаний немало. Их можно разделить на несколько классов.
Показания 1 класса:
Также есть и другие классы показаний. В них включаются различные состояния, например, сердечная остановка, которая, скорее всего, обусловлена фибрилляцией желудочков, но провести электрофизиологическое исследование невозможно из-за определенных медицинских обстоятельств.
Также показанием являются выраженные признаки, которые приписываются стойким желудочковым тахиаритмиям у больных, стоящих в очереди на сердечную трансплантацию. Есть и другие показания, которые точно знает лечащий врач. При этом недостаточно просто со слов пациента выявить, что имеется какое-то показание. Необходимо провести тщательное обследование, чтобы подтвердить диагноз.
Реабилитация после имплантации
С каждым годом операция по установке кардиовертерных дефибрилляторов становится все более популярной и доступной. Если вспомнить время, когда только начали использовать такую методику, то главное внимание было обращено на результат и эффективность только после самой операции. Но сегодня первостепенное значение имеет смягчение периода после операции.
Благодаря современному уровню технологий и достижениям в сфере медицины, значительно сокращается период послеоперационной реабилитации. По сути, можно выделить два основных момента в этом направлении:
Что нужно соблюдать во время реабилитационного периода? Конкретные рекомендации дает врач. Например, в первые 14 дней очень важное внимание нужно уделять гигиене швов, поэтому первые сутки не нужно принимать ванну или мыться в душе. В течение 60 дней нельзя поднимать грузы весом более пяти килограммов: чем меньше, тем лучше. Другие рекомендации:
- не заниматься физической активностью;
- отказаться от занятий контактными видами спорта, связанными с силовым контактом, давлением на область живота или груди;
- какое-то время не водить транспортное средство;
- быть очень осторожными при нахождении с разными двигателями;
- соблюдать особый режим сексуальной жизни.
Если врач предлагает установить кардиовертер-дефибриллятор, пациенту не нужно затягивать время с принятием решения. От этого зависит жизнь! Если после операции соблюдать назначенный врачом режим, результаты будут самыми лучшими!
http://cardio-life.ru/operacii/implantaciya-defibrillyatora.html
Виды кардиостимуляторов, особенности установки и жизни со стимулятором сердца
Что такое кардиостимулятор? Как проходит операция имплантации, и какие существуют риски? Мы поговорим о типах устройств (однокамерный, двухкамерный или трёхкамерный) и патологиях, которые требуют установки кардиостимулятора.
Что такое кардиостимулятор
Кардиостимулятора представляет собой искусственное электромедицинское устройство размером несколько сантиметров (6 или 7), которое испускает электрические импульсы и может стимулировать / регулировать сердцебиение.
Он имплантируется, когда электрическая система сердечной мышцы (синусовый узел) не в состоянии обеспечить физиологического функционирования сердца.

Слишком низкая частота сердечных сокращений, как и слишком высокая, не в состоянии обеспечить надлежащую дальность прохождения крови в тканях, что ведет к серьёзными проблемам.
Кардиостимулятор состоит из электрической схемы, заключенной в герметичную коробочку из титана, которая питается от батареи и располагается под кожей в области грудной клетки в непосредственной близости от сердца.
Импульсы, генерируемые прибором, должны, однако, воздействовать внутри полостей сердца и, следовательно, требуется установка жил, которые на медицинском языке называются электрокатетеры.
Кардиостимуляторы могут быть использованы во время переходного периода, если необходимо стабилизировать сердцебиение после травмирующего события, – это может быть инфаркт; или на постоянной основе, если сердце больше не в состоянии поддерживать физиологически нормальную частоту сокращений.
Наиболее распространенная причина, по которой возникает необходимость в имплантации кардиостимулятора, – это брадикардия сердечного ритма, то есть аномалия, которая изменяет физиологическую скорость сокращений сердца.
Из чего состоит кардиостимулятор
Первая модель кардиостимулятора появилась в 1950 году. Его разработал канадский врач Джон Хоппс. С того момента, вместе с развитием технологий, приборы стимуляции сердечных сокращений значительно изменились.
Кардиостимулятор, по существу, состоит из трех отдельных частей:
Генератор электрических импульсов
В настоящее время, эта часть состоит, в основном, из программируемого микропроцессора.
Первые кардиостимуляторы были созданы для того, чтобы вылечить внезапные обмороки, вызванные недостаточным притоком крови к мозгу, и постоянно генерировали электрический импульс (напряжение в диапазоне между 5 и 8 вольт) с частотой 70 ударов в минуту.
В настоящее время кардиостимуляторы, с помощью специальных датчиков, в состоянии отслеживать электрические импульсы предсердий и желудочков, а также ряд других параметров: таких как скорость дыхания и движения тела. Поэтому они могут вмешаться в регуляцию сердечного ритма только в случае необходимости. Так же они могут увеличивать частоту биения сердца в случае необходимости, как это происходит при физических нагрузках.
Одна батарея
Современные батареи, типа литий-ионых, обладают замечательной прочностью, но требуют регулярной проверки и замены. Срок службы аккумулятора, который питает генератор, нельзя точно определить заранее, но это зависит от того, как часто и долго генератор должен вмешиваться в работу сердца, однако, как правило, колеблется между 10 и 15 годами.
Все генераторы и аккумуляторы заключают в коробку из титана размером 7x6x1 см, весом около 20 граммов.
Ряд электрических проводов – от 1 до 3
Как я уже сказал, эти провода (один, два или три, в зависимости от типа кардиостимулятора), называются электрокатетарами и через вену или артерию от помещаются в камеру сердца, что необходимо для стимуляции сокращений.
Они отходят от коробки и достигают полостей сердца через подключичную артерию справа (артерия грудной клетки, расположенная ниже ключицы) или через подвздошную вену (у шеи), которая впадает в полую вену. Все эти действия, конечно, производятся путем катетеризации под контролем рентгеновского аппарата.
Типы кардиостимуляторов: одно-, двух- и трёхкамерные
Типы кардиостимуляторов можно выделить в зависимости от количества электродов, которые соединяются в центре, так что мы имеем:
- Однокамерный электрокардиостимулятор: с одним электродом, подключенным только к одной полости, которой может быть правое предсердие или правый желудочек.
- Двухкамерный электрокардиостимулятор: в этом случае два электрокатетера подключаются к двум полостям сердца (например, правый желудочек и правое предсердие).
- Трёхкамерный кардиостимулятор или бивентрикулярный: в последнем случае устройство имеет три провода. Такой кардиостимулятор может стимулировать как правое предсердие, так и обе полости желудочков. Таким образом, сердце перекачивает кровь наиболее эффективным образом, что значительно улучшает качество жизни пациента.
Тип кардиостимулятора можно определить по последовательности из 5 букв, а именно:
- Первая буква определяет полость, в которой происходит стимуляция: А – предсердие, V – желудочек, D – оба.
- Вторая буква определяет полость, в которой, при необходимости, имплантируется датчик: A – предсердие, V – желудочек, D – для обоих, О – без датчика.
- Третья буква определяет тип ответа на сигналы датчика.
- Четвертая буква определяет тип программирования: P – программируемый, M – мультипрограммируемый, R – частота импульса приспосабливается к полученным данным.
- Пятая буква определяет тип антитахикардической функции: О – отсутствует, P – стимуляция для борьбы с аритмией, S – дефибрилляция, D – обе функции.
Показания имплантации кардиостимулятора

Наиболее распространенными показаниями к имплантации кардистимулятора являются:
- Нефизиологическая брадикардия. То есть снижение частоты сердцебиения менее 50 ударов в минуту. Типично для пожилых людей, у которых происходит старение мышечной ткани сердца.
- Сердечная недостаточность. Клинический синдром (совокупность симптомов и признаков), когда сердце не может обеспечить дальность поступления крови, которая необходима для правильного насыщение тканей кислородом. Имплантация бивентрикулярного кардиостимулятора, во многих случаях, значительно повышает эффективность сердца.
- Мерцательная аритмия. Аритмия, которая возникает в предсердиях. Её особенность является отсутствие согласованности сокращения предсердий.
- Длинный интервал QT. Это аритмия, вызванная задержкой реполяризации клеток миокарда во время сокращений сердца. Проявляется в обмороком, вызванного аритмией и, в частности, тахикардией.
- Заболевания синусового узла. Если имеются неисправности синусового узла, который находится в правом предсердии, имплантация кардиостимулятора позволяет устранить брадикардию.
- Блокировка предсердия левого желудочка. Аномалии системы проведения электрического импульса в области между предсердиями и желудочками. Эффект вызывает аномальные импульсы, которые исходят из предсердий и не достигают желудочков или пути сигнала претерпевают изменения. Отсюда следует, что предсердия и желудочки работают не последовательно. Если проблема имеет хронический характер, имплантация кардиостимулятора является очень важной.
Как имплантируется кардиостимулятора
Операция по установке кардиостимулятора хорошо переносится даже пожилыми людьми и пациентами с плохим здоровьем.
Коробка, которая имеет небольшие размеры и производится из титана, биосовместимого материала, вставляется под местной анестезией в карман из кожи, возле ключицы.
- После, под местной анестезией, чтобы обезболить место введения, вводят электрокатетеры через артерию или подключичную вену, под контролем рентгена, затем фиксируются в полостях сердца.
- Далее электрокатетеры подключаются к генератору, который программируется в соответствии с обнаруженной патологией.
Обычно вмешательство занимает около часа. Затем пациент проводит ночь в больнице для наблюдения за деятельностью его сердца, чтобы убедиться в правильности работы устройства.
Операция замены аккумулятора проходит ещё проще.
Курс лечения после операции
В условиях нормальной жизни, на следующий день пациента выписывают из больницы и через несколько дней он может вернуться к нормальной деятельности. До полного восстановления необходимо избегать тяжелых физических усилий (примерно, 15-30 дней с момента установки крадиостимулятора).
Врач должен, в любом случае, проверять пациента и устройство через регулярные промежутки времени.
Существуют современные кардиостимуляторы, для которых можно осуществлять удаленный контроль с помощью мобильного телефона. Они могут передавать различные данные, касающиеся работы сердечной мышцы, в соответствующее приложение.
Благодаря этому, можно мобильного телефона проверить такие параметры, как частота сердечных сокращений, замедление ритма сердца, ресурс аккумуляторной батареи и т.д.
Риски и осложнения имплантации кардиостимулятора
Возможными осложнениями имплантации кардиостимулятора являются:
- Аллергические реакции на анестетик.
- Инфекции в кармане, в котором размещается коробка аппарата.
- Травмы нервных окончаний и мышц в области имплантата.
- Возможные кровотечения. Особенно если пациент подвергается антикоагулянтной терапии.
- Перфорация мышечного слоя сердца в местах размещение электрокатетеров.
- Возможность отделения тромба от стенок кровеносных сосудов во время ввода электрокатетеров.
Меры предосторожности для лиц использующих кардиостимуляты
Некоторые электрические и электронные приборы могут мешать работе кардиостимулятора. Наиболее распространенными являются:
- Мобильные телефоны. Излучение близко расположенного мобильного телефона может быть воспринято генератором как ритм сердца и вызвать соответствующее изменение стимуляции. Поэтому рекомендуется использовать мобильный телефон с другой стороны от вставки генератора.
- Металлоискатель. Магнитные поля детектора металлов могут конфликтовать с кардиостимулятором, таким образом, поэтому нельзя проходить через рамки металлоискатель на вокзалах и аэропортах.
- СВЧ-печи. Микроволновые печи так же могут „конфликтовать“ с кардиостимуляторами, поэтому необходимо соблюдать дистанцию не менее одного метра от указанной бытовой техники.
- Генераторы электроэнергии. Они образуют интенсивные магнитные поля, которые мешают работе аппарата.
В новых системы кардиостимуляторов почти полностью устранены эти риски, однако, существуют ещё инструменты, которые могут помешать, например, МРТ.
http://sekretizdorovya.ru/publ/ispolzovanie_kardiostimuljatora/11-1-0-561
Кардиостимулятор: основные характеристики и противопоказания
Кардиостимулятор, появившись в середине прошлого века, совершил революционный переворот в области лечения сердечных патологий. Благодаря ему возможно продлить жизнь многим пациентам, улучшить качество их жизни. Но как и любой высокоточный электронный прибор, кардиостимулятор имеет свои существенные ограничения и противопоказания (возраст 90-95 лет).
Пациентам с кардиостимулятором необходимо периодически проходить контроль состояния у специалиста.
Кардиостимулятор (электрокардиостимулятор, ЭКС) — высокоточный электронный прибор, способный давать миокарду нервный импульс с заданными параметрами. Второе название устройства — искусственный водитель ритма. Он несколько отличается от кардиовектора-дефибриллятора, который работает только согласно сердечному ритму. Сейчас многие кардиостимуляторы способны реагировать на функционирование центрального органа кровообращения. Поэтому большинство людей оба устройства воспринимают как разновидности одного.
С конструктивной точки зрения, кардиовектор-дефибриллятор и электрокардиостимулятор имеют большие сходства. Общая схема устройств следующая:
- Блок питания. Мини аккумулятор, состоящий из нескольких батарей. Сейчас их соединяют комбинированно (последовательно и параллельно).
- Блок синхронизации. Система из нескольких полупроводников, соединенных в цепь для придания электрическому импульсу определенных параметров. Они программируются одни раз на специальной плате, контролирующей блок.
- Усилитель. Цепь из последовательно соединенных полупроводинков и конденсаторов. Она усиливает силу и частоту электрического импульса.
- Система электродов. Проводят электрический импульс от блока усиления до датчика, способного испускать электромагнитные волны (они заставляют сокращаться кардиомиоциты). В некоторых моделях кардиостимуляторв и всех кардиовекторов в данную систему входят электроды, способные воспринимать активность сердечной мышцы.
Принцип кардиостимуляции заключается в генерации импульса, который по частоте превышает те, что идут от водителей сердечного ритма. Поэтому миокард начинает сокращаться под действием ЭКС, а не собственных клеток.
Кардиовектор-дефибриллятор генерирует высокочастотный и мелкоамплитудный импульс, имеющий высокие для организма значения энергии. Его скорость и время распространения ничтожно малы. Поэтому импульс не ощущается пациентами. Но данные показатели достаточны для полного подавления активности всех водителей сердечного ритма. При этом короткий интервал импульсации дает возможность мембранам, обладающим электрической активностью, восстановить ее. Только сделать это вовремя могут истинные пути проводящей системы сердца. Как результат — кардиовектор подавляет активность не нормальных очагов, и ритм сердца задается только синусовым узлом.
Классификация электрокардиостимуляторов основана на способах их применения и функциональных особенностях. Конструктивные отличия относятся к фирмам-изготовителям и для медицинских нужд значения не имеют.
Все кардиостимуляторы по способам применения делят на наружные и внутренние. Первые находятся вне организма и стимулируют сердечную деятельность путем распространения электромагнитного поля. Вторые подразделяются на 2 группы:
- Временные. Используются для кратковременной стимуляции сердечной деятельности. Сюда относятся и чреспищеводные аппараты, которые применяются в основном для диагностических целей.
- Постоянные. Составляют большинство кардиостимуляторов. Именно они воспринимаются людьми как ЭКС.
Все кардиостимуляторы функционально различаются по количеству камер сердца:

По режиму работы выделяют несколько видов аппарата:
Вид ЭКС
Принцип работы
Стимулирует один из желудочков по мере надобности. Кардиостимулятор \»ждет\» пока ритм сердца не станет ниже заданных параметров
Тот же ЭКС, но способный производить импульс с переменной частотой. Ее выбирает сам кардиостимулятор согласно ритму сердца
Стимулирует одно предсердие по мере надобности
Тот же ЭКС, но способный к генерации разночастотных импульсов
Кардиостимулятор, передающий импульс к предсердию и желудочку одновременно
Тот же ЭКС, но способен к импульсации с разной частотой
Кардиостимулятор, гененрирующий импульс в предсердие (чаще им является левое) и оба желудочка
Функциональные особенности ЭКС и кардиовектора определяют перечень показаний для их использования.
Случаи, когда пациенту ставят электрокардиостимулятор:
- Некоторые виды аритмий, при которых наблюдается активность второстепенных путей проведения импульса и отдельных клеток.
- Синдром слабости синусового узла. Неспособность главного звена, связующего сердце с нервными волокнами, заставлять сердце сокращаться в положенном ритме.
- Блокады проведения тяжелых степеней.
Все эти показания согласуются врачом с учетом жалоб и особенностей пациента.
Кардиовектор-дефибриллятор показан при различных жизнеугрожающих тахисистолических (превышающих нормальную частоту сокращений) нарушениях сердца. К ним относятся: фибрилляция предсердия и желудочков, мерцательная аритмия, синусовая и несинусовая тахикардии.
Ставят кардиостимуляторы в условиях специальных операционных, оборудованных рентгенустановками и кардиомонитром для хирурга.
Больной после необходимой предоперационной подготовки доставляется на каталке, затем проводится местное обезболивание. В редких случаях операцию делают под общим наркозом.
После наступления анестезии (обезболивания) врач делает надрез в области средней трети левой подключичной вены. Она фиксируется специальными держателями, в нее вводится электрод с помощью интродьюсера. Затем его проводят в правое предсердие. Здесь он останавливается и фиксируется. Чтобы выбрать наиболее оптимальное место, электрод прикладывают к различным участкам полости правого предсердия с последующей подачей импульса и съема ЭКГ.
Фиксация проводится двумя способами (зависит от конструкции электродов):
Все манипуляции проводятся под контролем рентгеновских лучей. Их силы недостаточно для нанесения вреда организму, так как интродьюсер и сам кардиостимулятор изготовлены из рентгенегативных (не пропускающих лучи) материалов.
Завершающий этап проводится путем фиксации кардиостимулятора непосредственно под грудной мышцей. После этого он программируется и запускается. Рана зашивается. Пациент из операционной переводится в палату под наблюдение. В стационаре он проводит около 2-3 дней, после чего вписывается под наблюдение кардиолога по месту жительства.
Сроки плановой проверки зависят от типа кардиостимулятора (в среднем 2-4 года). Служба заряда современного искусственного водителя ритма составляет не менее 8-10 лет.
Благодаря программе обязательного медицинского страхования большинство пациентов могут рассчитывать на бесплатный однокамаерный кардиостимулятор отечественного производства. Получить такую квоту можно в региональном фонде медицинского страхования по направлению от кардиолога или аритмолога. В неотложном порядке большинство специализированных кардиологических центров ставят временные водители ритма. Но в ряде регионов финансируют постоянные кардиостимуляторы.
Искусственный водитель ритма имеет как относительные, так и абсолютные противопаказания.
В первом варианте имплантация возможна, но откладывается до устранения следующих факторов:
- тяжелые нарушения сердечного ритма;
- злоупотребление алкоголем;
- тяжелые и жизнеугрожающие заболевания в стадии декомпенсации.
Абсолютные противопоказания не могут быть устранены. По большей части они касаются самого пациента. Установка кардиостимулятора невозможна людям в возрасте старше 90-95 лет.
Пациентам с кардиостимулятором необходимы:
- Диспансерный учет. Все пациенты с установленным ЭКС должны пожизненно находятся под наблюдением кардиолога. В зависимости от состояния посещение врача обязательно 1 раз в 2-4 месяца.
- Постоянное ношение паспорта кардиостимулятора. В ней содержатся сведения о маркировке устройства и его основных параметрах.
- Регулярный контроль частоты сердечных сокращений и уровня артериального давления. Он фиксируется для предъявления на очередном визите к врачу.
Люди с искусственным водителем ритма могут заниматься небольшими физическими упражнениями. Разрешается беременность, но роды должны проводится путем кесарева сечения и в плановом порядке. Возможна работа, которая не требует физических нагрузок. Важно помнить, что любая деятельность должна быть прекращена при ухудшении самочувствия. Поэтому все вышеперечисленное является относительным противопоказанием для больных с имплантированным ЭКС.
- Физическая и психоэмоциональная активность, приводящая к увеличению частоты сердечных сокращений более 25% дольше 10 минут.
- Воздействие электромагнитных лучей и электромагнитного поля. Пациент не должен находиться на расстоянии менее 30 см от работающих электробытовых приборов (телевизор, телефон, холодильник, стиральная машина и т. д.). Нельзя проводить магниторезонансное исследование, делать физиотерапевтические процедуры.
- Нахождение в условиях с быстро меняющимися температурным и барометрическим режимами. Такие пациенты имеют противопоказания после установки ЭКС к воздушным перелетам, погружению с аквалангом, работе со сваркой и нахождению в сталеплавильном цехе.
Любой сбой сердечной деятельности у пациентов, имеющих искусственный водитель ритма, является прямым показанием для обращения к врачу в неотложном порядке, т. к. несмотря на свою надежность, ЭКС могут давать сбои (в 0,01% случаев) даже до окончания срока эксплуатации и без видимых причин.
http://vashflebolog.com/therapies/surgery/kardiostimulyator.html
Беспроводной кардиостимулятор сердца
6 апреля 2016 года FDA одобрила первый в мире беспроводной кардиостимулятор (производства компании Medtronic). Беспроводной кардиостимулятор не требует электродов для связи с сердцем (как это происходит у традиционных моделей: электроды идут от имплантированного рядом с ключицей генератора электрических импульсов к сердечной мышце). Беспроводное устройство имплантируется через бедренную артерию в правый желудочек сердца.
Кардиостимулятор с беспроводной связью предназначен для пациентов с мерцательной аритмией (фибрилляцией предсердий) и некоторыми другими опасными нарушениями сердечного ритма, например, синдромом брадикардии-тахикардии. Таким образом, кардиостимулятор с беспроводной связью, получивший название Micra, должен заменить морально устаревающие однокамерные электрокардиостимуляторы (ЭКС).
Новый прибор обеспечивает большую безопасность для пациента, т.к. электроды могли инфицировать окружающие ткани. Также электроды могут ломаться (например, при чрезмерной физической нагрузке). В любом случае, для исправления ситуации требуется хирургическое вмешательство. Клинические испытания новой модели ЭКС проводились на 719 больных, у 98% которых параметры стимуляции сердца в течение 6 месяцев после операции были приемлемы.
Возможные осложнения после имплантации беспроводного водителя ритма сердца (ИВР):
- тромбоз глубоких вен нижних конечностей;
- эмболия легочной артерии;
- повреждение сердца;
- смещение кардиостимулятора;
- инфаркт.
Осложнения наблюдались в 7% случаев и требовали более длительной госпитализации.
- наличие других имплантированных приборов, способных повлиять на работу ЭКС;
- тяжелая степень ожирения;
- индивидуальная непереносимость материалов, из которых изготовлен корпус прибора, и (или) антикоагулянта гепарина;
- если у пациента вены не вмещают 7,8-миллиметровый направляющий картер или сам ИВР.
В начале мая Medtronic Micra имплантирован первому пациенту в США. Цена беспроводного кардиостимулятора пока не озвучивается. Однако согласно источнику, компания потратила на разработку устройства более 100 миллионов долларов и, предполагается, что цена кардиостимулятора для потребителей составит 10 тысяч долларов и более. На сайте производителя цена пока не указана.
Подборка видео о современных видах ЭКС, в том числе видео о беспроводном кардиостимуляторе:
Беспроводной кардиостимулятор в Европе
Тем не менее, Micra не был первым в мире беспроводным кардиостимулятором. Таковым считается разработка американского стартапа Nanostim. Он отличается небольшими размерами (около 10% от размера стандартного ЭКС). Устанавливается также внутривенно, без хирургического вмешательства. Информация о разработке появилась в 2015 году, на тот момент не получила полного одобрения Комиссии США по контролю над лекарствами и питательными веществами, а сама технология признавалась на ранней стадии развития.
Кардиостимулятор Nanostim призван был решить ряд проблем, присущих операции по имплантации стандартных ИВР, в том числе относительно высокую вероятность инфицирования кармана (ложа) ЭКС и ряда других осложнений. Nanostim имеет небольшую батарею (размером меньше AAA), заряда которой хватает на срок от 9 до 13 лет. Большим плюсом аппарата является отсутствие ограничений по физической нагрузке для пациентов с имплантированным прибором.
Операция по установке кардиостимулятора такого типа занимает порядка 30 минут, замена батареи не требует хирургического вмешательства. Профессор Джереми Пирсон, помощник директора Британского фонда по борьбе с сердечными заболеваниями, однако, настроен менее оптимистично, чем разработчики нового типа прибора, комментируя ситуацию. По его мнению, прежде чем всерьез говорить о распространении технологии необходимо удостовериться как раз таки в возможностях безопасного извлечения установленного кардиостимулятора.
Разработками беспроводных водителей ритма сердца занимаются и другие компании, например, EBR Systems при сотрудничестве с британской фирмой Cambridge Consultants, которые предложили крошечные беспроводные электроды и ультразвуковые импульсные генераторы. Такие аппараты устанавливаются ниже грудной клетки. В 2011 году их имплантировали 100 пациентам больниц Европы.
Другие идеи по созданию беспроводных электрокардиостимуляторов
Идея создания беспроводного кардиостимулятора возникла в 60-х годах XX века. Принципиальное решение было предложено почти сразу: прибор предлагалось организовать как трансформатор Тесла, одна часть которого находится снаружи, а вторая – в сердце (внутри). От проводов в такой схеме удается избавиться благодаря тому, что электрический ток внутренней части генерируется электромагнитным полем наружной. Проблема в том, что мощность наружной части устройства должна будет превышать 100 Ватт, от которой пациент быстро сгорит.
В 2014 году решить задачу смогли Ада Пун и ее коллеги из Стэнфордского университета – они разработали передатчик в виде квадратной пластинки со стороной около 6 см. В пластинке с частотой 1,6 гигагерц бегает переменный ток. Передатчик фокусирует электромагнитное поле в направлении внутренней части ЭКС – внутрисердечного имплантата (который по размеру примерно как рисовое зерно). Технология передачи электромагнитного поля сродни мобильному сигналу.
Генератор поля удерживается на груди – не нужны никакие провода и не требуется операция. Мощность генератора в разы меньше, чем трансформатора Тесла. Прибор был проверен на моделях сердца и мозга человека, потом вживлен кролику. ИВР справился с регулированием работы сердца животного, а наружная его часть не нагревала кожу и не оставляла ожогов. Клинических испытаний не проводили, и в 2014 году дали 5 – 10 лет на то, чтобы сделать подобные ЭКС общедоступными.
Ранее в журнале Proceedings of the National Academy of Sciences (http://www.pnas.org/content/111/5/1927.abstract) исследователями из Иллинойсского университета в Урбане и Шампейне была опубликована статья, где рассказывалось теория, как можно заставить работать водитель ритма сердца от самого сердца, используя пьезоэлектрический эффект. Пьезоэлектрические имплантаты были с успехом использованы на крупных животных (свиньях и коровах).
Обе эти технологии позволяют отказаться от применения электродов, однако вопрос с их безопасностью и предсказуемостью до сих пор остается открытым.
Беспроводные кардиостимуляторы в России
В России пока операций по установке беспроводных кардиостимуляторов сердца не проводится. Технология относительно новая даже для американской кардиохирургии. Специалисты оценивают возможность распространения аппаратов подобного типа к 2019 – 2020 годам. И это – оптимистичный прогноз.
http://ivr-lv.ru/eks/besprovodnoy/
Имплантируемые кардиостимуляторы сердца
Имплантируемые кардиостимуляторы – основной вид электрокардиостимуляторов (или искусственных водителей ритма сердца – ИВР). Имплантируемые кардиостимуляторы устанавливаются на срок от 7 – 8 лет, они бывают одно-, двух-, трех- и даже четырехкамерными, российского (отечественного) и импортного (американского, немецкого или др.) производства, с частотной адаптацией и без таковой. Современные ЭКС имплантируются в зону около ключицы, с левой или правой стороны (иногда в живот).
Российские имплантируемые кардиостимуляторы должны отвечать требованиям ГОСТ Р 51073-97 «Электрокардиостимуляторы имплантируемые. Общие технические требования и методы испытаний», а также ГОСТ Р 50267.31-99 «Изделия медицинские электрические». Согласно ГОСТ Р 51073-97 имплантируемые кардиостимуляторы – это терапевтические аппараты, предназначенные для полного введения в тело человека и функционирования в нем в течение многих лет. При их использовании решающими являются факторы постоянного взаимодействия этого прибора с пациентом.
Вживляемые ЭКС являются индивидуальными и предназначены для лечения нарушений ритма и проводимости сердца, которые, обычно, вызывают снижение сердечной деятельности и могут привести к смерти больного. Индивидуальные стимуляторы обеспечивают восстановление сердечного ритма согласно физиологическим потребностям организма пациента. Индивидуальные ИВР вводятся в тело человека в ходе хирургического вмешательства (операции). Операция рассматривается как проводимая на сердце, хотя выполняется под местным наркозом и хирург к сердцу доступа не имеет.
Создают ли проблемы имплантируемые кардиостимуляторы?
Имплантируемые электрокардиостимуляторы редко создают проблемы своим владельцам – они нечасто отторгаются (современные аппараты не чаще, чем в 2% случаев), защищены от бытовых электромагнитных помех (не реагируют на магазинные магнитные рамки, городские ЛЭП, работу СВЧ-печей, сотовых телефонов и т.д.).
Существует не так много ограничений в жизни с имплантируемым электрокардиостимулятором: есть ограничения нагрузок на плечевой пояс (подтягиваться можно, заниматься тяжелой атлетикой – нет), следует избегать и воздействия сильных электромагнитных полей (пройти под линией электропередачи можно, залезть к самим проводам – нет).
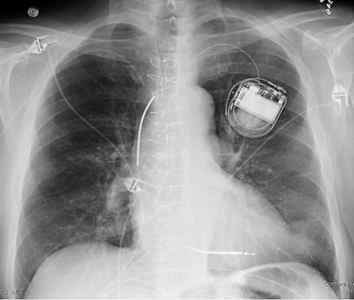
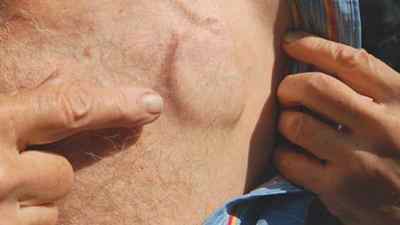
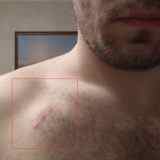
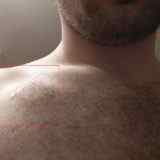
Как выглядит имплантированный кардиостимулятор
Снаружи имплантированный кардиостимулятор выглядит как небольшой бугорок на теле. В сети можно встретить утверждение, что имплантируемые кардиостимуляторы вовсе не видны, что они заметны только у худощавых людей. На самом деле это не так. Они вполне заметны невооруженным взглядом: я первое время даже путал отбрасываемую бугорком тень с покраснениями (воспалениями). В общем, имплантированный ЭКС заметен, но не очень сильно.
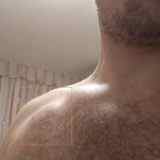
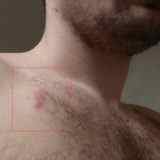
Что делают постоянные кардиостимуляторы
Постоянный кардиостимулятор является активным устройством, работающим от автономного источника питания и посылающим электрические импульсы к сердцу согласно заданной программе. Постоянные ЭКС требуют одного или несколько применений контрольно-программного устройства для выбора, коррекции или изменения программы. Самые простые виды ИВР – асинхронные – генерируют стимулирующие импульсы, частота которых не зависит от электрической активности самого сердца.
Самыми совершенными на сегодняшний момент являются трехкамерные или трехэлектродные имплантируемые кардиостимуляторы – они применяются для стимулирования сразу трех из четырех отделов сердца. Продвинутой версией трехэлектродного электрокардиостимулятора являются четырехкамерные аппараты. Самой простой версией считается однокамерный прибор – он используется для лечения постоянных форм мерцательной аритмии (и другие показания к установке постоянного ЭКС). В 2016 году на смену этой модели появились беспроводные ЭКС.







