Давление в легочной артерии: норма и отклонения, возможные патологии
Давление в легочной артерии: норма и отклонения, возможные патологии
Главный признак легочной гипертензии – повышение давления в легочной артерии (норма в некоторых случаях бывает превышена в два и более раза). В большинстве случаев данная патология является вторичным состоянием. Однако если специалисты не в силах определить причину ее развития, легочную гипертензию считают первичной. При таком типе заболевания характерным является сужение сосудов с их последующей гипертрофией. Возрастание давления в легочной артерии вызывает повышенную нагрузку на правое предсердие, в результате чего развиваются нарушения в функциональности сердца.
Многим интересно, каким давление в легочной артерии в норме должно быть?
Чаще всего легочная гипертензия проявляется такими клиническими симптомами, как дискомфорт в грудной клетке, сильное головокружение, одышка при перенапряжении, периодические обмороки, усталость. Диагностика нарушения заключается в измерении давления в легочной артерии. Терапия легочной гипертонии осуществляется при помощи сосудорасширяющих препаратов. В некоторых, наиболее тяжелых случаях, пациенту показано хирургическое вмешательство.
Норму и градиент давления в легочной артерии рассмотрим ниже.
Возможные патологии
Довольно часто легочная гипертензия является осложнением некоторых заболеваний. Возможные патологии:
В связи с этим, при отклонении от нормы давления в легочной артерии важно незамедлительно обратиться к врачу и пройти полное обследование.
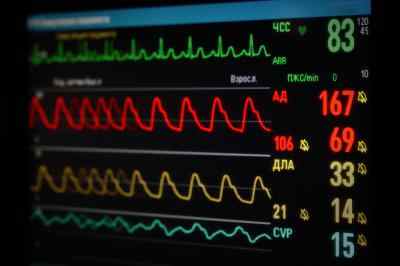
В норме показатели артериального давления легких следующие:
- Среднее давление в легочной артерии в норме – от 12 до 15 мм. рт. ст.
- Диастолическое – от 7 до 9 мм. рт. ст.
- Систолическое давление в легочной артерии в норме – от 23 до 26 мм. рт. ст.
Данные показатели должны быть стабильными.
Какова норма расчетного давления в легочной артерии? В соответствии с рекомендациями, принятыми ВОЗ, в норме расчетные систолы должны составлять максимум 30 мм. рт. ст. При этом максимальным показателем диастолического давления является 15 мм. рт. ст. Легочная гипертензия диагностируется, когда отклонение показателя превышает 36 мм. рт. ст.
Норма расчетного систолического давления в легочной артерии мало кому известна.
Симптоматика легочной гипертензии
Определить давление в легочной артерии можно только инструментальными способами, так как при умеренной форме патологии симптомы практически не проявляются – характерные признаки возникают только тогда, когда заболевание переходит в тяжелую форму.
На начальных этапах отклонение от нормы давления в легочной артерии проявляется следующими симптомами:
Признаки прогрессирования болезни
С течением времени заболевание прогрессирует, легочная гипертензия усиливается и вызывает следующие симптомы:
На терминальной стадии патологии в артериолах формируются тромбы, что может привести к нарастающему удушью, инфаркту.
Диагностика легочной гипертензии
Чтобы выявить состояние, следует провести ряд аппаратных исследований. К ним относятся:
- Рентгенография. Позволяет выявить избыточную пропускную способность в легочных полях, смещение сердечных граней вправо, увеличение корней.
- ЭКГ. Позволяет выявить перегрузки с правой стороны, которые характеризуются патологическим увеличением размера желудочка, разрастанием предсердия. Характерным является наступление разнообразных форм фибрилляции предсердий, экстрасистолии. Отклонение давление в легочной артерии от нормы на ЭхоКГ можно увидеть.
- Эхокардиография (ЭхоКГ). Является наиболее информативным методом диагностики артериальной гипертензии, позволяет выявить большую часть всех нарушений в сердце. Кроме того, на ЭхоКГ можно увидеть артериальную гипертензию даже на начальных стадиях развития.
- Тесты системы дыхания, анализ уровня и количества газов в крови. Такой метод применяется с целью определения тяжести патологии, степени недостаточности дыхательной функции.
- МРТ. КТ. Данные методы исследования позволяют получить высококачественную картинку, а введение контрастного вещества позволяет оценить состояние дыхательной и сердечно-сосудистой систем.
- Сцентиграфия. Показана при тромбоэмболии. В 90% случаев методика позволяет получить достоверные данные.
- УЗИ. Данная методика диагностики позволяет определить параметры сердечных камер, толщину стенок.
Легочная гипертензия в детском возрасте
Отклонение давления в легочной артерии у детей от нормы возникает на фоне врожденных патологий сосудов, сердца. Проявляется заболевание у детей частым дыханием, цианозом. В более старшем возрасте болезнь начинает прогрессировать, что сопровождается возникновением недостаточности кровообращения – увеличивается печень, развивается тахикардия, появляется одышка.
Наиболее распространенными факторами отклонения от нормы систолического давления в легочной артерии в детском возрасте являются следующие врожденные патологии сердца и сосудов:
Кроме того, легочная гипертензия у детей может развиваться из-за гипоплазии легких на фоне грыжи диафрагмы или из-за проникновения в момент рождения в дыхательные пути околоплодных вод или содержимого кишечника.
Провоцирующие факторы
Способствуют нарастанию давления в легочных артериях следующие факторы:
- Преэклампсия у матери, применение матерью разнообразных лекарственных препаратов, токсикоз на поздних сроках беременности.
- Инфекции новорожденного или плода.
- Аутоиммунные патологии.
- Родовая гипоксия.
- Пневмония.
- Тромбоз сосудов.
- Бронхоспазм.
- Наследственная предрасположенность.
Классические проявления детской артериальной гипертензии следующие: учащенное сердцебиение, обморочное состояние, болезненность в грудной клетке, цианоз кожи, слабый прирост веса, снижение аппетита, плаксивость, раздражительность, вялость, затрудненное дыхание.
При обнаружении первичных признаков легочной гипертензии ребенка следует незамедлительно показать специалисту, так как данная патология очень опасна в детском возрасте.
Терапия легочной гипертензии
Для стабилизации давления в легочной артерии назначают, в первую очередь, медикаментозную терапию. Препараты и схемы лечения должны быть определены врачом в индивидуальном порядке и только после полного обследования.
Легочную гипертензию лечат медикаментозным и немедикаментозным способами. Медикаментозное лечение предполагает применение лекарственных препаратов следующих групп:

Немедикаментозные способы устранения легочной гипертензии
Также существуют немедикаментозные способы восстановления нормы давления в легочной артерии:
- Исключение интенсивных нагрузок на сердце.
- Дозирование физических нагрузок. Позволяет избежать появления болезненности в сердце, одышки, обмороков.
- Исключение подъемов на большую высоту (более километра).
- Снижение количества употребляемой соли.
- Сокращение потребляемой жидкости до 1,5 литров.
В случае неэффективности описанных методов устранить угрожающую жизни патологию можно путем хирургического вмешательства, проводимого тремя способами:

Заключение
Важно помнить, что обращаться к врачу при возникновении симптомов легочной гипертензии необходимо незамедлительно. Попытки самостоятельно сдержать патологию путем применения различных медикаментов могут обернуться значительным ухудшением и, в некоторых случаях, смертельным исходом.
Артериальная гипертензия – патология, терапия которой должна быть комплексной. Кроме того, осуществляться лечение должно под наблюдением специалиста.
http://fb.ru/article/429267/davlenie-v-legochnoy-arterii-norma-i-otkloneniya-vozmojnyie-patologii
Какое давление в легочной артерии является нормой?
В норме давление в лёгочной артерии указывает на здоровое состояние не только лёгких, но и всей сердечно-сосудистой системы. При отклонениях в артерии практически всегда обнаруживается как вторичное нарушение, так как давление в лёгочной артерии. Норма может превышаться из-за ряда патологий. О первичной форме говорят только в случае невозможности установить причину нарушения. Для лёгочной гипертензии характерно сужение, фибрилляция и гипертрофия сосудов. К последствиям относят сердечную недостаточность и перегрузку правого желудочка.
Показатели нормы
Нормальное давление в легочной артерии позволяет определить состояние сосудистой системы. Для установки диагноза учитывается 3 основных показателя:
- норма систолическое давление в легочной артерии составляет 23–26 мм рт. ст.;
- диастолическое давление 7–9 мм рт. ст.;
- среднее значение – 12–15 мм рт. ст.
ВОЗ согласовала показатели нормы, согласно которым принято нормальное систолическое давление в легочной артерии до 30 мм рт. ст. В отношении диастолического показателя максимальное значение нормы – 15 мм рт. ст. Диагностика гипертензии лёгочной артерии производится начиная с отметки в 36 мм рт. ст.
Повышенное давление в легочной артерии, норма которого может быть превышена в несколько раз, является главным признаком гипертензии легких
Механизм регулировки
Регулировка гипертензивного состояния проводится рецепторами, расположенными в стенках сосудов. За изменение просвета отвечает ответвление блуждающего нерва, а также симпатическая система. Нахождение наибольших зон с расположением рецепторов можно выполнить благодаря обнаружению больших артерий и мест разветвления сосудов.
В случае появления спазма в лёгочной артерии провоцируется отклонение в системе питания кислородом всего кровотока. Гипоксия тканей различных органов приводит к ишемии. Из-за дефицита кислорода наступает чрезмерное выделение веществ для увеличения тонуса сосудов. Это состояние приводит к сужению просвета и усугублению состояния.
Из-за раздражения нервных окончаний в блуждающем нерве усиливается локальный кровоток в лёгочных тканях. При раздражении симпатического нерва происходит противоположный эффект, сосуды постепенно сужаются, увеличивая сопротивление току крови. Нервы находятся в балансе, когда давление в легких соответствует норме.
Причины наступления лёгочной гипертензии
Врачи диагностируют гипертензивное состояние только при повышении до 35 мм рт. ст. систолического показателя, но это при активных физических нагрузках. В состоянии покоя давление не должно превышать 25 мм рт. ст. Спровоцировать патологию в давлении способны некоторые патологии, но к нарушениям приводит также ряд лекарственных средств. Врачами фиксируется практически одинаковый исход как первичной, так и вторичной формы патологии, но чаще диагностируется вторичная ЛГ. Первичная встречается всего 1-2 раза на миллион случаев.
Лёгочная гипертензия (ЛГ) характерна для заболеваний, совершенно разных как по причинам их возникновения, так и по определяющим признакам
В среднем патология регистрируется в возрасте 35 лет. Замечено гендерное влияние на количество регистрируемых случаев, среди женщин вдвое больше пациентов. Преимущественно встречается спорадическая форма нарушения (в 10 раз больше случаев), реже диагностируется семейная патология.
Преимущественно при генетической передаче патологии мутация происходит в гене костного морфогенетического белка второго типа. Дополнительно 20% пациентов со спорадическим заболеванием сталкиваются с мутацией гена.
Факторами, провоцирующими ЛГ, являются заболевания вирусом герпеса 8 и патологии в передаче серотонина. Причинами острой патологии выступают:
- острая форма недостаточности левого желудочка независимо от генеза;
- образование тромба в артерии или ТЭЛА;
- болезнь гиалиновых мембран;
- бронхит с астматическим компонентом.
Факторы, провоцирующие хронические патологии:
- увеличение количества крови в лёгочной артерии:
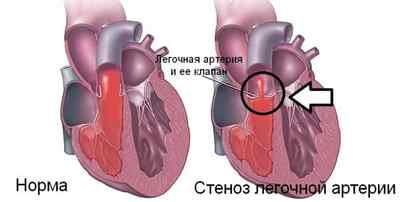
Вследствие возрастания давления в артерии легких повышается нагрузка на правое предсердие, что часто приводит к нарушениям функций сердца
- избыточное давление в предсердии слева:
- чрезмерное сопротивление в лёгочное артерии:
- гипоксическая форма:
Симптоматика
Давление в легочной артерии до проведения УЗИ определить довольно сложно, так как в умеренной форме ЛГ не имеет ярко выраженных симптомов. Характерные и заметные признаки наступают только при тяжелых формах поражения, когда отмечается превышение нормы давления в несколько раз.
Как правило, легочная артериальная гипертензия проявляется такими симптомами, как усталость, возможны обмороки, одышка при напряжении, сильное головокружение
Симптоматика появления лёгочной гипертензии на начальном этапе:
- одышка появляется при отсутствии большой физической активности, иногда возникает даже в состоянии спокойствия;
- продолжительное уменьшение массы тела, этот симптом никак не зависит от качества питания;
- астеническое расстройство, сильная слабость, отсутствие работоспособности, подавленность. Характерно, что состояние не меняется в зависимости от погоды, времени дня и т. д.;
- продолжительный и регулярный кашель, какие-либо выделения отсутствуют;
- охрипший голос;
- дискомфортные ощущения в брюшной полости, продолжительное чувство тяжести или давления изнутри. Причина в застойных явлениях крови в воротной вене, которая должна передавать кровь в печень;
- гипоксия поражает головной мозг, это может спровоцировать обморочные состояния и частые головокружения;
- тахикардия постепенно становится ощутима и заметна на шее.

Мокрота с прожилками крови и кровохарканье: сигнализируют о нарастающем отёке лёгких
При прогрессии давление в легочной артерии по УЗИ нарастает, и появляются следующие симптомы:
- выделение мокроты вместе с кашлем, где становятся заметными кровяные выделения, указывающие на отёчность лёгких;
- приступообразное появление стенокардии с характерными болевыми ощущениями в грудине, избыточной секрецией потовых желез и необъяснимым чувством страха. Симптомы указывают на ишемию миокарда;
- мерцательная аритмия;
- болевой синдром в области правого подреберья. Состояние возникает из-за включения большого круга патологий в сфере кровоснабжения, так, печень разрастается в размерах, это провоцирует растягивание капсулы. В процессе растяжения появляются боли, так как именно в оболочке присутствует множество рецепторов;
- отёчность нижних конечностей;
- асцит (образование большого количества жидкости в брюшинной полости). Вследствие недостаточности сердечной мышцы, а также застоя в кровеносном русле формируется декомпенсаторная фаза – эти симптомы напрямую угрожают жизни человека.
Терминальная стадия характеризуется формированием тромбоза в артериолах, это приводит к инфаркту и нарастающему удушью.
Диагностика
Для определения состояния используется ряд аппаратных обследований:
- ЭКГ: справа появляется перегрузка, характеризующаяся патологическим увеличением желудочка и разрастанием предсердия. Характерно наступление различных форм экстрасистолии и фибрилляции предсердий;
Эхо-кардиография: метод очень информативен — позволяет рассчитать величину среднего давления в лёгочной артерии
- рентгенография: отмечается избыточная пропускная способность по отношению к излучению аппарата в полях лёгких, увеличение корней, смещение граней сердца вправо;
- тесты дыхательной системы, а также анализ на количество и уровень газов в крови – используется для определения степени дыхательной недостаточности и тяжести патологии;
- эхокардиография отличается информативностью в отношении уровня давления в лёгочной артерии и позволяет диагностировать большинство нарушений сердца. Обследование обеспечивает возможность диагностики ЛГ при начальных проявлениях;
- сцинтиграфия используется при тромбоэмболии. Методика имеет свыше 90% вероятности получения достоверных результатов;
- КТ и МРТ назначаются из-за высокого качества картинки, наилучшая информативность достигается при введении контрастного вещества для оценки состояния сердечно-сосудистой и дыхательной системы.
Терапия ЛГ подразумевает комплексное лечение, включающее базовые рекомендации для уменьшения риска рецидива, лекарства для терапии основной болезни и средства для симптоматического лечения. Нередко назначается хирургическое вмешательство.
Общие рекомендации:
- проведение вакцинации;
- восстановление правильного питания и введение физической нагрузки: особенно при недостаточности сердца или сосудов;
- предотвращение наступления беременности из-за повышенных рисков летального исхода вследствие большой нагрузки на сердечно-сосудистую систему;
- психологическое равновесие. Следует предупреждать стрессы и следить за здоровьем ЦНС.
Терапия для поддержания состояния:
- диуретики для отвода избыточной жидкости позволяют понизить нагрузку на сердце и устранить отёчность. Обязательно проводится контроль над электролитическим состоянием крови;
- тромболитические средства и антикоагулянты способствуют устранению тромбов и блокируют склонность к их разрастанию;
- оксигенотерапия подразумевает ввод 12–15 л кислорода ежедневно. Процедура позволяет насытить кровь кислородом и стабилизировать состояние пациента;
- гликозиды для сердца («Дигоксин») нормализуют функцию сердца и улучшают кровоток. Препараты устраняют отёчность, одышку, спазмы сосудов и аритмическое состояние;
- сосудорасширяющие средства понижают давление во всей сосудистой системе.
Среди хирургических методик выделяют баллонную септостомию предсердия, а при тяжёлых нарушениях показана трансплантация лёгких.
Originally posted 2017-12-27 11:32:50.
http://poddavleniem.ru/info/davlenie-v-legochnoj-arterii-norma.html
Какое давление в легочной артерии является нормой?
На фоне многих заболеваний, таких как ишемическая болезнь, порок сердца, бронхит, аутоиммунные патологии, может возникнуть и развиться легочная гипертензия. Отклонение давления в легочной артерии от нормы свидетельствует о проблемах не только в легких, но и в общем состоянии сердечно-сосудистой системы. Чтобы уберечь себя от опасных последствий, важно понять, как возникает и развивается это заболевание, как выявить и лечить его.
Что такое легочная гипертензия (повышенное давление в легочной артерии)
Легочной гипертензией именуют комплекс различных патологий, которые объединяет единый симптом – высокое давление в артерии легких, что провоцирует повышенную нагрузку в правом желудочке. Сосудистая система постепенно засоряется, уменьшается просвет между стенками. Все это провоцирует нарушение корректной работы сердца.
Сопровождается заболевание целым комплексом симптомов:
- повышенная утомляемость;
- одышка, чувство нехватки воздуха;
- головокружение;
- болевые ощущения, сдавливание в области груди.
Легочная гипертония считается серьезным, угрожающим жизни заболеванием
Помимо ощутимого дискомфорта, это заболевание способно стать причиной серьезных нарушений в функционировании организма, когда не обойтись без хирургического вмешательства.
Каким должно быть нормальное давление в легочной артерии?
Исследование и фиксирование показателей давления в сосудах легких помогает понять, в каком состоянии находится сердечно-сосудистая система в целом. Это также помогает диагностировать многие заболевания на ранних этапах.
Для взрослого человека показатели следующие:
- систолическое давление (верхнее) – 23–26 мм рт. ст.;
- нижнее АД – 7–9 мм рт. ст.;
- среднее АД – 12–15 мм рт. ст.
ВОЗ предусматривает нормальным граничным показателем для верхнего артериального давления – 30 мм рт. ст, для нижнего – максимальным показателем является 15 мм рт. ст. Если же показатели превышают 36 мм рт. ст., то это является причиной для диагностики легочной гипертензии.
Что такое ДЗЛА?
Давление заклинивания легочной артерии (ДЗЛА) – важный параметр, с помощью него определяется гидростатическое давление в сосудах, что, в свою очередь, показывает, какова вероятность появления отека легких.
Замер ДЗЛА происходит при помощи катетера с баллончиком, направленного в сосуд легкого (правого либо левого). Когда конец катетера достигает одной из малых ветвей артерии (баллон раздувают), он временно перекрывает поток крови к ней. Застойный столбик крови, образующийся между концом катетера и частями капиллярной системы, продолжает действие катетера, а показатели давления, которые фиксируются через катетер, полностью отражают давление в правом либо левом предсердии.
ДЗЛА используют также для замера преднагрузки желудочков и диастолического давления левого желудочка.
Механизм регулировки
В стенках сосудов находится огромное число рецепторов. Они отвечают за регулировку состояния гипертензии. Симпатическая система и ответвление блуждающего нерва отвечают за изменение просвета в сосудах. Находя большие артерии и разветвленные системы сосудов, можно определить участки с большим количеством рецепторов.
Местное кровообращение в легочных тканях может повышаться под воздействием раздражения в блуждающем нерве нервных окончаний. Если же происходит раздражение симпатического нерва, стоит ожидать противоположного эффекта, при котором сосуды будут постепенно сужаться, повышая сопротивление перед потоком крови. Когда давление в легочных артериях находится в пределах нормы, нервы тоже будут в балансе.
Развивается патология постепенно
Причины возникновения гипертензии. Что мешает поддерживать стабильный показатель давления в легочных сосудах
Существует много различных факторов, способных спровоцировать ЛГ. По своей природе она бывает двух видов:
Среди основных причин возникновения и развития ЛГ можно выделить следующие:
Помимо этого, есть ряд факторов, определяющих склонность к легочной гипертензии:
- нарушение обменных процессов в организме;
Причины развития ЛГ до сих пор окончательно не определены
- наследственность;
- табакокурение;
- онкозаболевания;
- ожирение;
- частое длительное пребывание в горах.
Какие первопричины отклонения от нормы давления в легочной артерии?
Выше уже упоминалось, когда нет видимого заболевания, которому сопутствует гипертензия, речь идет о первичной, идеопатической гипертензии. До сих пор нет однозначного мнения врачей о причинах ее возникновения. Многие считаю, что искать ответ нужно на генном уровне. Выделяют также отдельные факторы, которые могут провоцировать развитие недуга. Это применение средств против ожирения, гормональных контрацептивов, наркотических веществ, курение.
Симптоматика отклонения давления в легочной артерии от нормы
При повышенном давлении ЛА могут проявляться следующие клинические симптомы гипертензии:
- Одышка. Это первый симптом, который начинает мучить больных. Изначально они отмечают проявления нехватки воздуха при физических нагрузках, а после и в состоянии покоя.

Симптомы возникают тогда, когда уже имеется гипертрофия сосудистых стенок
- Повышенная утомляемость, которая сопровождается слабостью, хандрой, апатией.
- Потеря сознания. Появляются по причине кислородного голодания головного мозга.
- Постоянные боли в сердце и околосердечной области. Причиной этому есть коронарная недостаточность из-за гипертрофии правого желудочка.
- Кровохарканье. Частый признак, возникающий из-за длительного повышенного давления в сосудах легкого.
- Отечности, особенно в области ног.
- Хриплость и изменение тембра голоса.
- Дискомфорт в кишечнике вследствие застойных явлений.
В сложных случаях возможен гипертонический криз, как следствие неконтролируемого повышения артериального давления.
Диагностика. Определение давления в легочной артерии по УЗИ, ЭКГ и других методиках
Если больного беспокоит один или несколько вышеперечисленных симптомов, то это повод для тщательной диагностики в условиях лечебного заведения.
На данный момент существуют разные методы обследования, которые позволяют подтвердить или опровергнуть диагноз гипертония легочная
Среди основных методов выявления гипертензии легочной артерии можно выделить:
Что сделать, чтобы привести в норму давление в легочной артерии
Если была выявлена ЛГ, важно незамедлительно приступить к ее лечению, поскольку на запущенных стадиях может понадобиться оперативное вмешательство, вплоть до пересадки легких.
Общий план лечения заболевания включает в себя такие этапы:
В процессе лечения активно применяются препараты, имеющие сосудорасширяющее, спазмолитическое, мочегонное действие.
При повышенной вязкости крови возможно назначение процедур для ее разжижения.
Помимо этого, необходимо пересмотреть свой рацион и режим физической активности.
Заключение
Важно помнить, что своевременно выявив и распознав легочную гипертензию, начав правильное и разноплановое лечение, можно свести к минимуму неприятные симптомы и продолжать жить полноценной жизнью. Если вы заметили у себя или своих близких тревожные симптомы – непременно обращайтесь к доктору и не занимайтесь самолечением.
Originally posted 2018-02-26 16:49:39.
http://davlenie.expert/gipertoniya/davlenie-v-legochnoj-arterii-norma
Какое давление в легочной артерии является нормой
Повышенное давление в легочной артерии, норма которого может быть превышена в несколько раз, является главным признаком гипертензии легких. Практически во всех случаях это заболевание – вторичное состояние, но если медики не могут установить причину его появления, то легочная гипертензия считается первичной. Для такого типа характерно сужение сосудов, их последующая гипертрофия. Вследствие возрастания давления в артерии легких повышается нагрузка на правое предсердие, что часто приводит к нарушениям функций сердца.
Как правило, легочная артериальная гипертензия проявляется такими симптомами, как усталость, возможны обмороки, одышка при напряжении, сильное головокружение и дискомфортное ощущение в грудной области. Диагностические мероприятия заключаются в измерении лёгочного давления. Лечат гипертонию средствами с сосудорасширяющим действием, а в особо сложных случаях требуется хирургическое вмешательство.
Как урегулировать
Регулируется повышенное давление рецепторами стенки сосудов, ветками блуждающего нерва и симпатическим нервом. В крупных, средних артериях, венах и местах их разветвления находятся самые обширные рецепторные зоны. При спазме артерий происходит нарушение подачи кислорода в кровь. А тканевое кислородное голодание стимулирует выброс в кровь веществ, которые повышают тонус и усиливают легочный градиент давления.

Волокна блуждающего нерва при раздражении повышают кровоток через ткани легких, а симпатический нерв, напротив, оказывает сосудосуживающее действие. Если легочное давление в норме, взаимодействие нервов уравновешено.
Нормальные показатели
Нормальными показателями артериального давления легкого считаются такие:
- систолическое 23-26 мм.рт.ст.;
- диастолическое 7-9 мм.рт.ст.;
- среднее 12-15 сс.рт.ст.
Согласно принятым ВОЗ рекомендациям, нормальные расчетные систолы не должны превышать 30 мм рт. ст. Максимальное диастолическое давление составляет 15 мм. рт. ст. Легочную гипертензию диагностируют начиная с показателя 36 мм. рт. ст.
Давление заклинивания легочной артерии (ДЗЛА) применяется в медицинской практике. Этот показатель составляет 6-12 мм. рт. ст. его используют для определения гидростатического давления в легочных артериях, что позволяет установить, насколько велика вероятность отека легких. Давление измеряется при помощи баллона и катетера.
Но проблема заключается в том, что ДЗЛА измеряется при сниженном кровотоке в артериях в том числе. По мере сдувания баллона на конце катетера кровоток снова восстанавливается, и артериальное давление будет выше ДЗЛА. Для определения разницы сопоставляются значения силы кровотока и сопротивления притоку крови, возникающему в легочных венах.
Катетеризация
Развитие легочной гипертензии подтверждается методикой катетеризации. Также ее применяют для того, чтобы оценить тяжесть последствий увеличенного давления и гемодинамических патологий. При проведении обследования оцениваются следующие показатели:
- давление в правом предсердии;
- систолическое давление в легочной артерии;
- уровень диастолического и среднего давления;
- ДЗЛА;
- сердечный выброс;
- легочное и системно-сосудистое давление.
Диагноз подтверждается, если показатель давления в легочных артериях выше 25 мм. рт. ст. в спокойном состоянии, при нагрузке – более 30, давление заклинивания – меньше 15.
Применяемые методы
На практике используется два варианта проведения процедуры: катетеризация закрытым и открытым методом. При открытом проведении процедуры кожа разрезается для открытия венозного участка, который выбран для установки катетера, на расстоянии примерно 2-3 см с последующим раскрытием ее просвета. Затем в просвет вводится катетер и проводится манипуляция. После проведенного обследования вена, если она не играет особой роли в функциональности органа, перевязывается, а если она крупная и значимая, на разрез накладываются швы. Для проведения открытого метода чаще всего выбирают основную вену в нижней части плеча.
Лечебные меры
Чтобы определить, как лечить гипертензию, нужно выяснить, что увеличивает давление. Основная терапия должна быть направлена на устранение первопричины ее появления, на снижение давления до нормальных показателей, на предупреждение формирования тромбов в сосудах легких. Комплексная терапия включает применение препаратов из различных фармакологических групп.
Прием препаратов для расслабления гладкомышечного слоя сосудов является первой составляющей. Вазодилататоры более результативны на начальных стадиях болезни до того момента, как появляются ярко выраженные изменения артериол: их облитераций и окклюзий. Следовательно, для успешного лечения очень важно своевременно диагностировать гипертензию.
Лечение антикоагулянтами и дезагрегантами необходимо для снижения вязкости крови. Проблему сгущения крови решают кровопусканием. Для пациентов с гипертензией легких норма показателя гемоглобина не должна превышать 170 г/л.
Ингаляционные процедуры с применением кислорода назначают при сильном проявлении таких симптомов, как затрудненное дыхание, кислородное голодание.
Препараты с мочегонным действием применяют при гипертензии, осложненной патологией правого желудочка.
Крайне тяжелые формы болезни требуют пересадки сердца и легких. Таких операций было проведено немного, но результативность способа засвидетельствована.
Общие сведения
Легочную гипертензию диагностируют при средних показателя артериального давления более 25 мм. рт. ст. К развитию нарушения могут привести многие болезненные состояния и прием некоторых лекарственных средств. Чаще всего встречается вторичная гипертензия – первичная форма фиксируется крайне редко: буквально 1-2 случая на миллион.
Если сравнивать мужской и женский пол, то первичная гипертензия боле присуща женщинам. В среднем болезнь диагностируется у возрастной категории 35 лет. Заболевание может возникать спорадически из-за превышения нормы показателем ангиопротеина-1. К провоцирующим факторам также можно отнести заражение вирусом герпеса 8 и нарушения синтеза серотонина.
Заключение
Легочная гипертензия – состояние крайне серьезное, при котором отмечается стабильное возрастание давления в русле сосудов легких. Развитие легочной патологии происходит не сразу, со временем болезнь прогрессирует, что становится причиной патологии правого желудочка, сердечной недостаточности и приводит летальному исходу. На ранних стадиях болезнь может протекать, не проявляясь симптомами, поэтому очень часто диагноз ставится уже при сложных формах.
В целом прогноз неблагоприятный, но все определяется причиной возрастания артериального давления.
Если болезнь поддается назначенному лечению, то вероятность благополучного исхода возрастает. Чем сильнее повышается давление и чем устойчивее происходит его рост, тем хуже вероятный исход.
При ярко выраженном проявлении недостаточности и превышении давлением показателя 50 мм. рт. ст. большая часть пациентов погибает на протяжении 5 лет. Особенно неблагоприятно заканчивается первичная гипертензия. Меры для предупреждения заболевания по большей степени заключаются в раннем определении и своевременном лечении нарушений, которые могут вызвать гипертензию легких.
http://nashedavlenie.ru/legochnaya/davlenie-legochnoj-arterii-norma.html
Легочная гипертензия
Легочная гипертензия (легочная артериальная гипертензия) — это повышение давления в системе легочной артерии, что может быть обусловлено повышением сопротивления в сосудистом русле легких или значительным увеличением объема легочного кровотока. Данная патология в большинстве случаев является вторичной; когда причина неизвестна, она называется первичной. При первичной легочной гипертензии легочные сосуды сужаются, гипертрофируются и фиброзируются.
Легочная гипертензия приводит к правожелудочковой перегрузке и недостаточности. Симптомы легочной гипертензии — усталость, одышка при нагрузке и, иногда, дискомфорт в грудной клетке и обмороки. Диагноз устанавливается при измерении давления в легочной артерии. Лечение легочной гипертензии проводится сосудорасширяющими средствами и, в некоторых выраженных случаях, трансплантацией легкого. Прогноз в целом неблагоприятный, если не выявлена излечимая причина.
В норме давление в легочной артерии составляет:
- систолическое — 23-26 мм рт.ет.
- диастолическое — 7-9 мм рт.ст.
- среднее -12-15 мм рт.ст.
Согласно рекомендациям ВОЗ верхняя граница нормы для систолического давления в легочной артерии — 30 мм рт.ст., диастолического — 15 мм рт.ст.
Код по МКБ-10
Причины легочной гипертензии
Легочная гипертензия имеет место, если среднее легочное артериальное давление > 25 мм рт. ст. в покое или > 35 мм рт. ст. во время нагрузки. Многие состояния и лекарственные препараты вызывают легочную гипертензию. Первичная легочная гипертензия — легочная гипертензия в отсутствие таких причин. Однако исход может быть сходным. Первичная легочная гипертензия встречается редко, заболеваемость составляет 1-2 человека на миллион.
Первичная легочная гипертензия поражает женщин в 2 раза чаще, чем мужчин. Средний возраст постановки диагноза — 35 лет. Заболевание может быть семейным или спорадическим; спорадические случаи встречаются приблизительно в 10 раз более часто. Большинство семейных случаев имеет мутации в гене рецептора костного морфогенетического белка типа 2 (BMPR2) из семейства рецепторов трансформирующего фактора роста (TGF)-бета. Приблизительно 20 % спорадических случаев также имеют мутации BMPR2. У многих людей с первичной легочной гипертензией повышены уровни ангиопротеина-1; ангиопротеин-1, вероятно, осуществляет понижающую регуляцию BMPR1A, родственного BMPR2, и может стимулировать производство серотонина и пролиферацию гладкомышечных клеток эндотелия. Другие возможные сопутствующие факторы включают расстройства в транспортировке серотонина и инфицирование человеческим вирусом герпеса 8.
Первичная легочная гипертензия характеризуется вариабельной вазоконстрикцией, гладкомышечной гипертрофией и ремоделированием стенки сосуда. Вазоконстрикция считается следствием повышения активности тромбоксана и эндотелина 1 (вазоконстрикторы), с одной стороны, и снижения активности простациклина и оксида азота (вазодилятаторы) — с другой. Увеличенное легочное сосудистое давление, которое возникает вследствие сосудистой обструкции, усугубляет повреждение эндотелия. Повреждение активизирует коагуляцию на поверхности интимы, которая может ухудшить артериальную гипертензию. Этому также может способствовать тромботическая коагулопатия вследствие повышения содержания ингибитора активатора плазмогена типа 1 и фибринопептида А и снижения активности тканевого активатора плазмогена. Очаговую коагуляцию на поверхности эндотелия не следует путать с хронической тромбоэмболической легочной артериальной гипертензией, которая вызвана организованными легочными тромбоэмболами.
В конечном итоге, у большинства пациентов первичная легочная гипертензия приводит к правожелудочковой гипертрофии с дилятацией и правожелудочковой недостаточности.
Причины легочной гипертензии представлены в классификации.
Этиологическая классификация легочной гипертензии
Повышение давления в левом предсердии
Обструкция легочных вен
Паренхиматозные заболевания легких
- респираторный дистресс-синдром взрослых;
- тяжелый диффузный пневмонит.
Заболевания системы легочной артерии
- врожденный порок сердца со сбросом крови слева направо (дефект межжелудочковой перегородки, дефект межпредсердной перегородки);
- открытый артериальный проток.
Легочная гипертензия у новорожденных
Гипоксия и/или гиперкапния
- увеличение миндалин;
- синдром сонных обструктивных апноэ.
Многие авторы считают целесообразным классифицировать легочную гипертензию в зависимости от сроков ее развития и выделять острую и хроническую формы.
Причины острой легочной гипертензии
Причины хронической легочной гипертензии
Симптомы легочной гипертензии
Первые клинические симптомы легочной гипертензии появляются при повышении артериального давления в легочной артерии в 2 раза и более по сравнению с нормой.
Основные субъективные проявления легочной гипертензии практически одинаковы при любых этиологических формах этого синдрома. Больных беспокоят:
- одышка (наиболее ранняя и частая жалоба больных) вначале при физической нагрузке, в последующем — и в покое;
- слабость, повышенная утомляемость;
- обмороки (обусловлены гипоксией мозга, наиболее характерны для первичной легочной гипертензии);
- боли в области сердца постоянного характера (у 10-50% больных независимо от этиологии легочной гипертензии); обусловлены относительной коронарной недостаточностью в связи с выраженной гипертрофией миокарда правого желудочка;
- кровохарканье — частый симптом легочной гипертензии, особенно при значительном повышении давления в легочной артерии;
- охриплость голоса (отмечается у 6-8% больных и обусловлена сдавлением левого возвратного нерва значительно расширенной легочной артерией);
- боли в области печени и отеки в области стоп и голеней (эти симптомы появляются при развитии легочно-сердечной недостаточности у больных легочной гипертензией).
Прогрессирующая одышка при нагрузке и легкая утомляемость встречаются почти во всех случаях. Одышку могут сопровождать атипичный дискомфорт в грудной клетке и головокружения или предобморочные состояния при нагрузке. Эти симптомы легочной гипертензии вызваны, прежде всего, недостаточным сердечным выбросом. Феномен Рейно встречается приблизительно у 10 % пациентов с первичной легочной гипертензией, из которых 99 % составляют женщины. Кровохарканье наблюдается редко, но может быть фатальным; дисфония из-за компрессии возвратного гортанного нерва увеличенной легочной артерией (синдром Ортнера) также встречается редко.
В запущенных случаях симптомы легочной гипертензии могут включать выбухание правого желудочка, разлитой второй тон (S2) с подчеркнутым легочным компонентом S (Р), щелчок легочного изгнания, третий тон правого желудочка (S3) и набухание яремных вен. На поздних стадиях часто отмечаются застойные явления в печени и периферические отеки.
Портопульмональная гипертензия
Портопульмональная гипертензия — тяжелая легочная артериальная гипертензия с портальной гипертензией у пациентов без вторичных причин.
Легочная гипертензия встречается у пациентов с разнообразными состояниями, приводящими к портальной гипертензии с циррозом или без. Портопульмональная гипертензия встречается реже, чем гепатопульмональный синдром, у пациентов с хроническими заболеваниями печени (3,5-12%).
Первые симптомы — одышка и повышенная утомляемость, также могут быть боли в грудной клетке и кровохарканье. Пациенты имеют физикальные проявления и изменения на ЭКГ, характерные для легочной гипертензии; могут развиться признаки легочного сердца (пульсация яремных вен, отеки). Регургитация на трикуспидальном клапане является частой. Диагноз подозревается на основании данных эхокардиографии и подтверждается катетеризацией правых отделов сердца.
Лечение — терапия первичной легочной гипертензии, исключая гепатотоксические препараты. У некоторых пациентов эффективна сосудорасширяющая терапия. Исход определяет основная патология печени. Портопульмональная гипертензия является относительным противопоказанием ктрансплантации печени из-за повышенного риска осложнений и летальности. После трансплантации у некоторых пациентов с умеренной легочной гипертензией наблюдается обратное развитие патологии.
Что беспокоит?
Диагностика легочной гипертензии
При объективном исследовании обнаруживаются цианоз, а при длительном существовании легочной гипертензии дистальные фаланги пальцев приобретают форму «барабанных палочек», а ногти — вид «часовых стекол».
При аускультации сердца выявляются характерные признаки легочной гипертензии — акцент (нередко и расщепление) II тона над a.pulmonalis; систолический шум над областью мечевидного отростка, усиливающийся на вдохе (симптом Риверо-Корвалло) — признак относительной недостаточности трехстворчатого клапана, формирующейся в связи с выраженной гипертрофией миокарда правого желудочка; в более поздних стадиях легочной гипертензии может определяться диастолический шум во II межреберье слева (над a.pulmonalis), обусловленный относительной недостаточностью клапана легочной артерии при значительном ее расширении (шум Грехема-Стилла).
При перкуссии сердца патогномоничных для легочной гипертензии симптомов обычно не выявляется. Редко можно обнаружить расширение границы сосудистой тупости во II межреберье слева (за счет расширения легочной артерии) и смещение правой границы сердца кнаружи от правой парастернальной линии за счет гипертрофии миокарда правого желудочка.
Патогномоничными для легочной гипертензии являются: гипертрофия правого желудочка и правого предсердия, а также признаки, указывающие на повышение давления в легочной артерии.
Для выявления этих симптомов применяются: рентгенография органов грудой клетки, ЭКГ, эхокардиография, катетеризация правых отделов сердца с измерением давления в правом предсердии, правом желудочке, а также в стволе легочной артерии. При проведении катетеризации правых отделов сердца целесообразно также определить легочное капиллярное давление или давление заклинивания легочной артерии, отражающее уровень давления в левом предсердии. Давление заклинивания легочной артерии повышается у больных с пороком сердца и левожелудочковой недостаточностью.
Для выявления причин легочной гипертензии нередко приходится применять и другие методы исследования, такие как рентгеновскую и компьютерную томографию легких, вентиляционно-перфузионную радионуклидную сцинтиграфию легких, ангиопульмонографию. Использование этих методов позволяет определить патологию паренхимы и сосудистой системы легких. В некоторых случаях приходится прибегать к биопсии легких (для постановки диагноза диффузных интерстациальных заболеваний легких, легочной веноокклюзионной болезни, легочного капиллярного гранулематоза и др.).
В клинической картине легочного сердца могут наблюдаться гипертонические кризы в системе легочной артерии. Основные клинические проявления криза:
- резкое удушье (чаще всего появляется вечером или ночью);
- сильный кашель, иногда с мокротой с примесью крови;
- ортопноэ;
- резко выраженный общий цианоз;
- возможно возбуждение;
- пульс частый, слабый;
- выраженная пульсация a.pulmonalis во II межреберье;
- выбухание конуса a.pulmonalis (при перкуссии проявляется расширением сосудистой тупости во II межреберье слева);
- пульсация правого желудочка в эпигастрии;
- акцент II тона на a.pulmonalis;
- набухание и пульсация шейных вен;
- появление вегетативных реакций в виде urina spastica (выделение большого количества светлой мочи с низкой плотностью), непроизвольной дефекации после окончания криза;
- появление рефлекса Плеша (гепатоюгулярный рефлекс).
Диагноз \»первичная легочная гипертензия\» подозревается у пациентов со значительной одышкой при нагрузке при отсутствии других заболеваний в анамнезе, способных вызвать легочную гипертензию.
Пациентам первоначально выполняется рентгенография грудной клетки, спирометрия и ЭКГ, чтобы идентифицировать более частые причины одышки, затем выполняется доплерэхокардиография для измерения давления в правом желудочке и легочных артериях, а также выявления возможных анатомических аномалий, вызывающих вторичную легочную гипертензию.
Самыми частыми рентгенологическими находками при первичной легочной гипертензии является расширение корней легких с резко выраженным сужением к периферии («обрубленные»). Спирометрия и объемы легких могут быть нормальными или показывать умеренное ограничение, но диффузионная способность монооксида углерода (DL) обычно уменьшается. Общие изменения ЭКГ включают отклонение электрической оси вправо, R > S в V; S Q Т и пиковые зубцы Р.
Дополнительные исследования выполняются для диагностики вторичных причин, не очевидных клинически. Они включают перфузионно-вентиляционное сканирование для обнаружения тромбоэмболической болезни; исследования функции легких для идентификации обструктивных или рестриктивных заболеваний легких и серологические тесты для подтверждения или исключения ревматических заболеваний. Хроническую тромбоэмболическую легочную артериальную гипертензию предполагают по результатам КТ или легочного сканирования, и диагностируется артериографией. В соответствующих клинических ситуациях выполняются другие исследования, например, анализ на ВИЧ, функциональные тесты печени и полисомнография.
Если первоначальное обследование не выявляет никаких состояний, связанных со вторичной легочной гипертензией, необходимо провести катетеризацию легочной артерии, которая необходима для измерения давления в правых отделах сердца и легочной артерии, давления заклинивания в легочных капиллярах и сердечного выброса. Для исключения дефекта межпредсерднои перегородки следует измерить насыщение О2 крови в правых отделах. Первичная легочная гипертензия определяется как среднее давление в легочной артерии более 25 мм рт. ст. в отсутствие возможных причин. Однако у большинства пациентов с первичной легочной гипертензией имеется значительно более высокое давление (например, 60 мм рт. ст). В течение процедуры часто применяют вазодилятирующие препараты (например, ингаляционный оксид азота, внутривенный эпопростенол, аденозин); уменьшение давления в правых отделах в ответ на эти препараты помогает в выборе препаратов для лечения. Ранее широко применяли биопсию, но из-за высокой частоты осложнений и летальности в настоящее время не рекомендуется ее проводить.
Если пациенту ставится диагноз \»первичная легочная гипертензия\», исследуется его семейный анамнез, чтобы выявить возможную генетическую передачу, на которую указывают случаи преждевременной смерти относительно здоровых людей в семье. При семейной первичной легочной гипертензии необходимо генетическое консультирование, чтобы проинформировать членов семьи о риске заболевания (приблизительно 20 %) и порекомендовать им обследоваться (эхокардиография). В будущем может иметь значение тест на мутации в гене BMPR2 при семейной первичной легочной гипертензии.
http://m.ilive.com.ua/health/legochnaya-gipertenziya_107981i15943.html







