Расчеты максимальной и субмаксимальной величины ЧСС по возрасту
Что такое величина пульса: от чего зависит норма у взрослых и детей, в покое и при нагрузках

Понятие «величина пульса» может использоваться в двух значениях:
Характеристика величины пульса
Чтобы понять, что такое величина пульса, напомним вам о двух других его характеристиках:
Наполнение пульса зависит от количества крови, которое выбрасывается из сердца в аорту при его сокращении. Этот показатель (сердечный выброс) определяется сократительной способностью сердечной мышцы и частотой сердцебиения. При плохой сократимости или тахикардии пульс будет пониженного наполнения, при нормальных значениях этих величин – хорошего наполнения. Кроме того, это свойство может меняться при уменьшении объема крови, циркулирующей в сосудах. Например, при выраженной острой кровопотере может определяться «пустой» пульс.
Напряжение – это сила давления крови на сосудистую стенку. При высоком артериальном давлении пульс напряженный, при низком – мягкий, или малого напряжения.
От чего зависит величина пульса:
- от уровня артериального давления;
- от силы сокращений сердечной мышцы;
- от частоты сердцебиения;
- от объема крови в сосудистом русле.
Этот показатель увеличивается при гипертонической болезни, особенно если высокое давление сочетается с редким пульсом. При аритмиях величина пульсовых волн снижается, так как уменьшается объем крови, который выбрасывается сердцем за одно неполноценное сокращение.
Например, при фибрилляции предсердий (мерцательной аритмии) может наблюдаться такое явление, как дефицит пульса: его показатель, определенный на лучевой артерии в области запястья, будет меньше, чем частота сердечных сокращений. При очень быстром сердцебиении, которое бывает при тахисистолической форме фибрилляции предсердий, во время некоторых сокращений миокарда кровь в аорту практически не выбрасывается, и величина пульса при этом очень мала. Такая пульсовая волна не будет определяться на периферическом сосуде.
Как определить величину пульса? Научиться это делать можно только опытным путем, сравнивая качество пульсовых волн у людей с разными заболеваниями сердца.
В норме для пережатия лучевой артерии во время прощупывания пульса нужно приложить некоторое усилие. Если величина пульса большая, то сделать это почти невозможно. При малой величине пульсовых волн пережать артерию и прекратить кровоток очень легко.
Величина (частота) пульса
Нормальный пульс может принимать разные значения в зависимости от уровня физической активности, величины артериального давления, состояния бодрствования или сна, возраста, сопутствующих заболеваний.
Какая должна быть величина пульса в норме у здорового человека в покое: по стандартам ВОЗ этот показатель составляет от 60 до 100 ударов в минуту. В некоторых источниках за верхнюю границу нормы принимают 90 в минуту. Так считалось в прежние годы в медицине Советского Союза.
У взрослых женщин и мужчин показатели нормы одинаковые. У детей отмечается естественное увеличение частоты пульса в покое. Чем младше ребенок, тем выше у него частота сердцебиения.
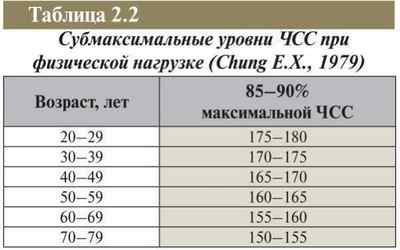
Максимальная и субмаксимальная величина
Максимальная величина пульса считается кардиологами тем пределом, после которого даже у здорового человека может возникнуть недостаточное кровоснабжение сердечной мышцы из-за слишком малого периода расслабления миокарда (короткой диастолы).
Артерии, питающие миокард, заполняются кровью именно в это время, когда сердечная мышца расслаблена и не сжимает их. При величине пульса, превышающей максимальную, кровь в сосуды сердца просто не успевает пройти.
Максимальная величина определяется как 220 – возраст в годах.
Субмаксимальная частота (“величина” – такая замена терминов будет не совсем корректна) пульса составляет 75 – 80% от максимальной.
Субмаксимальную частоту также называют «должной» (ДЧСС).
Это такая наибольшая частота сокращений сердца, при которой у здорового человека никогда не возникает недостаточного кровоснабжения миокарда.
Напротив, у пациентов с ИБС увеличение пульса до субмаксимальной частоты нередко сопровождается признаками ишемии сердечной мышцы.
Поэтому именно субмаксимальная, или должная величина пульса – та верхняя граница нормы, до которой сердце «разгоняют» при ЭКГ-пробах с физической нагрузкой (велоэргометрия или тредмил-тест) для диагностики стенокардии.
При этом проводится дополнительная коррекция необходимой величины пульса в сторону увеличения, так как проба выполняется при постоянном ЭКГ-контроле.
Таблица величины для детей
Таблица со значениями максимальной величины пульса для детей по возрасту:
Если ребенок занимается спортом, тренер или спортивный врач регулярно проверяют пульс, чтобы его величина не превышала максимальную.
Если ребенок не тренируется специально, оценивать его пульс при нагрузке нет особой необходимости. Достаточно следить за тем, чтобы после активных игр или бега у него не было таких признаков:
- длительная одышка;
- приступ сухого кашля;
- посинение носогубного треугольника;
- слабость или обморок.
При подозрении на плохую переносимость нагрузки ребенка нужно показать детскому кардиологу, сделать ЭКГ, при необходимости провести суточное мониторирование ЭКГ и эхокардиографию (УЗИ сердца).
Таблицы величины для взрослых
Максимальная и субмаксимальная величина пульса у здоровых взрослых людей в таблице по возрастам:
Субмаксимальная величина – это верхняя граница нормы при физических нагрузках.
Таблица величины после инфаркта
Субмаксимальная (должная) величина пульса у пациентов, перенесших инфаркт миокарда по годам:
При работе субмаксимальной интенсивности и здоровым, и больным взрослым людям не рекомендуется превышать показатели должной величины пульса для нормального кровоснабжения сердца.
Величина пульса при разном уровне физической активности
Многие люди сейчас уделяют внимание своему здоровью. При этом обязательно необходимо следить за величиной пульса, чтобы не превышать рекомендованную и не навредить своему сердцу. Также после тренировок рекомендуется измерять артериальное давление.
Если АД повышается до 190/100 мм рт. ст. и более, необходимо обратиться к врачу. Это так называемая гипертоническая реакция давления, которая может быть ранним признаком гипертонической болезни.
Какая должна быть величина пульса у человека для эффективной тренировки? Это зависит от цели упражнений.
Здесь нужно вспомнить о существовании специальных 5 пульсовых зон – границ частоты сердечных сокращений, в пределах которых организм работает по-разному.
Онлайн калькулятор и формулы для расчета пульсовых зон – подробное описание всех 5 пульсовых зон с характеристиками и примерами расчетов.
Так, для жиросжигания и похудения необходимо достигнуть и поддерживать в течение нагрузки величину пульса, равную 60 – 70% от максимальной.
Например, для женщины 40 лет максимальная ЧСС будет равна: 220 – возраст = 220 – 40 = 180 в минуту.
Определяем границы зоны жиросжигания:
- 180 * 0,6 = 108
- 180 * 0,7 = 126
Расчет нормы пульса для жиросжигания – по формуле Карвонена с примерами и рекомендациями для женщин и мужчин.
Обычно для достижения такой частоты пульса необходимо идти в быстром темпе или медленно бежать. Однако лучше во время тренировок контролировать пульс с помощью различных устройств. Это увеличит эффективность занятий.
Величина пульса для кардионагрузки рассчитывается как 50 – 60% от максимальной. Такие упражнения полезны мужчинам старше 45 лет и женщинам старше 50, так как именно в этой группе начинает увеличиваться риск сердечных заболеваний.
Приведем пример определения границ пульса для кардионагрузки для мужчины 53 лет: Максимальная ЧСС = 220 – возраст = 167
Определяем границы зоны кардионагрузки:
-
- 167 * 0,5 = 84
- 167 * 0,6 = 100
Такая частота сокращений сердца достигается при ускоренной ходьбе и эффективно тренирует сердце и сосуды, не приводя к нехватке кислорода и повышению артериального давления.
Для пациентов, перенесших инфаркт миокарда, показатели рассчитываются индивидуально, исходя из тяжести заболевания. В среднем они на 10 ударов в минуту меньше, чем у здоровых людей.
Во время сна величина пульса закономерно снижается. Соотношение среднедневной и средненочной ЧСС составляет 1,2 и более и называется циркадным индексом. Этот показатель можно определить по результатам холтеровского мониторирования ЭКГ. При недостаточном снижении частоты сердцебиения ночью говорят о сниженном циркадном индексе, снижении вариабельности сердечного ритма.
Обычно такое явление бывает при тиреотоксикозе, анемиях, тяжелых болезнях сердца.
Также снижение циркадного индекса наблюдается при недостаточном приросте пульса днем. Это может быть проявлением синдрома слабости синусового узла у пожилых людей. Кроме того, такая ситуация наблюдается при лечении бета-блокаторами (атенолол, метопролол, бисопролол). В этом случае самостоятельно устанавливать допустимый уровень нагрузки нельзя. Его можно определить при проведении пробы с физической нагрузкой (велоэргометрия, тредмил), которую назначает кардиолог.
http://pulsnorma.ru/izuchenie-pulsa/velichina-pulsa.html
Сердцебиение — норма ударов в минуту

? Статья проверена доктором
Частота сердечных сокращений — это легко измеряемый, но важный показатель в кардиологии. От этого значения отталкиваются при начале диагностики, оно входит в обязательные параметры для мониторирования жизненных функций, именно по этому значению можно понять, насколько комфортно организму в целом и сердцу в частности в данный момент времени. Бывают ситуации, когда человек чувствует себя плохо, но не может понять, что с ним происходит. В этом случае, в первую очередь, он должен измерить у себя частоту сердечных сокращений. Но для того чтобы трактовать результаты, нужно понимать, какая у такого показателя, как сердцебиение, норма ударов в минуту.

Сердцебиение — норма ударов в минуту
Как образуется сердечный ритм
Сердце — особенный орган. Он не подчиняется центральной нервной системе, а регулируется лишь ветвями вегетативных нервов и собственными центрами. Волокна сердечной мышцы обладают удивительным свойством — автоматизмом. Существует т. н. водитель ритма — синоатриальный (синусовый) узел Кисса-Флека, он расположен в стенке правого предсердия. Именно он генерирует сердцебиение, определяя и темп, и ритм. В ситуациях, когда этот узел страдает, подключаются другие структуры — атриовентрикулярный узел, пучок Гиса. Кроме того, центры по ритмообразованию могут формироваться в стенках камер сердца.
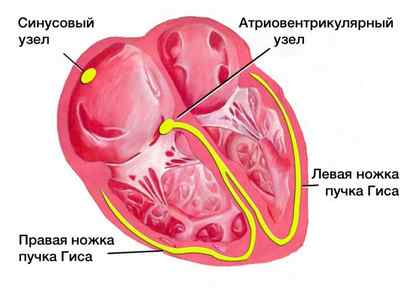
Итак, на основе сложных биофизических процессов, при помощи положительно и отрицательно заряженных микроэлементов, входящих в сердечные клетки и выходящих из них, синусовый узел заставляет сердце биться с определенной частотой. Это ли явление называется пульсом? Нет. В тот момент, когда сердце сокращается, мы слышим или чувствуем в проекции верхушки органа на передней грудной стенке удар. Периодичность ударов во времени — частота сердечных сокращений. После этого сокращения, удара (по-научному эта фаза называется систола), буквально через доли секунды, можно почувствовать толчок, положив пальцы на большие сосуды.

Самые доступные точки:
- сонная артерия на шее;
- лучевая артерия на запястье;
- подколенная артерия в подколенной ямке;
- бедренная артерия на передневнутренней стороне бедра.
Эти толчки — прохождение кровотока по артериям дальше в органы. Именно расширение артерий называется пульсом. Однако у человека без проблем со здоровьем пульс полностью совпадает с сердцебиением.
Нормальные значения
Как и у любого показателя в организме человека, у частоты сокращений сердца в минуту есть свои нормы — верхняя и нижняя граница. В общем случае, не рассматривая частности и нюансы, можно сказать, что частота сердечных сокращений должна колебаться от 60 до 90 ударов в минуту. Но это не значит, что выход за этим рамки — сразу патология. Во-первых, приведенные значения — это средние рамки. Точно так же, как есть средние значения роста и веса. Однако в случае отсутствия патологических симптомов, органического и функционального поражения сердца, хорошем самочувствии даже частоту сокращений сердечной мышцы 110 ударов в минуту допустимо признавать индивидуальной нормой. Более того, существуют половозрастные нормы, нормы при необычных состояниях организма, целевые значения (те, которых требуется достичь при помощи медикаментозной терапии в целях снижения риска сердечно-сосудистых катастроф) при тех или иных заболеваниях.
Таблица. Нормы сердцебиения для различных категорий граждан.

Существуют, кроме перечисленного, такие понятия, как максимальная и субмаксимальная частота сердечных сокращений. Это такая частота, при которой на сердце возлагается максимально переносимая или (во втором случае), насколько это возможно, приближенная к ней нагрузка. Эти понятия введены по большей части для профессиональных спортсменов и для функциональной диагностики. Например, для выполнения нагрузочных тестов с целью установления или подтверждения наличия ишемии сердца. Расчет этого показателя предельно прост.
Таблица. Как рассчитывается максимальная и субмаксимальная частота сердечных сокращений.
Нагрузочная проба с субмаксимальной ЧСС
Изменения частоты сердечных сокращений
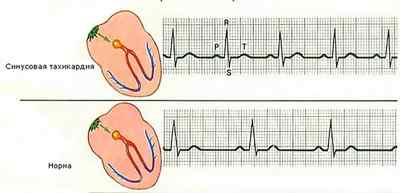
Существуют физиологические и патологические приросты и снижения данного показателя. Увеличение частоты сердечных сокращений называется тахикардией, а, напротив, урежение — брадикардия. К физиологическим (или условно физиологическим, что касается воздействия вредных привычек) причинам тахикардии относятся:
- физическая нагрузка высокой интенсивности;
- эмоциональные перегрузки (стресс, волнение, страх, страсть);
- нахождение в жарком климате;
- нахождение в душном помещении;
- подъем в горы и спуск под воду, особенно впервые и в самом начале;
- прием пищи (незначительное и очень краткосрочное повышение);
- беременность;
- прием медикаментов (препараты глюкокортикостероидов, катехоламины, некоторые антибиотики);
- пристрастие к кофе, крепко заваренному чаю;
- прием алкогольных напитков независимо от их крепости;
- пристрастие к курению;
- некоторые виды наркотических средств.
К физиологической брадикардии приводят:
- высокая тренированность;
- умеренное переохлаждение;
- привычная гипоксия (люди с высокогорья, ныряющие без акваланга, альпинисты);
- сон;
- лежачее положение;
- прием недигидропиридиновых блокаторов кальциевых каналов (верапамил, дилтиазем).

Возможные причины синусовой брадикардии
Патологические изменения
Как при тахи-, так и при брадикардии причинами могут служить внутрисердечные и внесердечные факторы. В первую очередь, изменения частоты сокращений сердца могут провоцировать заболевания этого органа.
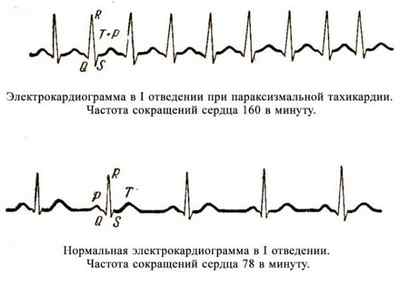
Электрокардиограмма при параксизмальной тахикардии
- хроническая недостаточность функционирования сердца;
- приступы стенокардии;
- инфаркт миокарда;
- патология водителя ритма;
- артериальная гипертензия;
- пороки развития структур сердца;
- воспалительная патология оболочек сердца (перикардиты);
- воспалительная патология слоев сердца (эндокардиты, миокардиты).
- эпизод инфаркта миокарда (в более поздних стадиях);
- атриовентрикулярные блокады;
- блокада ножек пучка Гиса.
Внесердечные обстоятельства могут быть самыми разнообразными и включать в себя болезни эндокринной, мочевыводящей, пищеварительной, дыхательной, нервной систем организма. Замедление или ускорение сердца может быть признаком инфекционного заболевания, опухолевого процесса, дегенеративных изменений.
Замедление или ускорение сердца может быть признаком инфекционного заболевания
Среди наиболее частых причин тахикардии:
- избыток гормонов щитовидной железы;
- сахарный диабет;
- феохромоцитома;
- адреналовый криз;
- гиперальдостеронизм;
- симптоматические артериальные гипертензии (при патологии эндокринной системы, почек);
- патология гипоталамуса;
- нарушение нервной проводимости;
- острое нарушение мозгового кровообращения;
- транзиторная ишемическая атака;
- интоксикационный синдром (при инфекционных заболеваниях, токсическом шоке);
- одышка при легочной патологии (хроническая обструктивная болезнь легких, бронхиальная астма, пневмоторакс);
- шоковые состояния;
- повышение температуры (увеличение температуры на 1°С дает прирост показателя на 8-15 ударов в минуту).
Среди наиболее распространенных факторов, обуславливающих брадикардию:
- недостаток гормонов щитовидной железы;
- опухолевые процессы;
- повышение внутричерепного давления;
- язвенные дефекты;
- цирроз печени;
- гиповолемия, обезвоживание (на поздних этапах);
- ДВС-синдром;
- тотальная пневмония.

Как понять, являются ли отклонения патологическими?
Человек обнаружил у себя пульс 100 ударов в минуту. Стоит ли ему вызывать скорую? Алгоритм определения необходимости медицинского вмешательства следующий.
- головная боль;
- головокружение;
- потливость;
- немотивированная слабость;
- быстрая утомляемость;
- «мурашки» в глазах, предобморочные состояния;
- обмороки;
- ощущение усиленного сердцебиения или перебоев в работе сердца;
- боли в области сердца;
- панические состояния, страх смерти.

Измерение артериального давления
В том случае, если ответ будет положительным лишь на первый вопрос, показаний к экстренному обращению за медицинской помощью нет. В противном случае либо если изменения в сердечной деятельности продолжаются в течение нескольких дней, бБеспокоят ночью и в спокойном состоянии, необходимо обратиться к врачу.
Как самостоятельно измерить ЧСС?
Для того чтобы определить частоту сердечных сокращений, не нужны специальные приборы или специалист, нужно только приготовить часы с секундной стрелкой или секундомер. Если необходимо измерить пульс здесь и сейчас (например, в условиях тренировки), то никаких особых условий соблюдать не нужно. Однако для определения частоты сердечных сокращений в покое человек должен находиться в тихой, хорошо проветренной комнате. Он должен быть спокоен эмоционально. Следует присесть и отдохнуть не менее 15 минут после обычной физической нагрузки (не быстрая ходьба, дела по дому) и не менее часа после интенсивной (бег, подъем по лестнице, ношение тяжестей). Во время измерения необходимо сидеть.
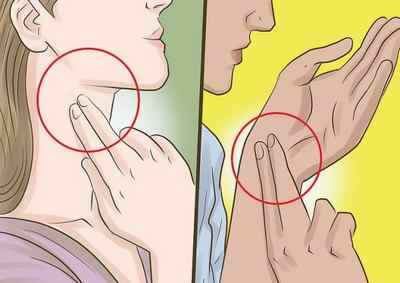
Как проверить свой пульс
Измерять пульс и вместе с ним считать частоту сокращений сердечной мышцы можно на нескольких крупных сосудах, а отдельно следить за работой сердца — непосредственно в его проекции.
Измерение на лучевой артерии
В идеале нужно измерять пульс сразу на обеих конечностях, но при самодиагностике это не представляется возможным, поэтому можно выбрать любую руку. Нужно обхватить свое запястье так, чтобы большой палец располагался со стороны мизинца, а остальные четыре — со стороны большого пальца противоположной руки. Тремя пальцами обхватывающей руки необходимо нащупать область пульсации. Она обычно находится сразу за косточкой, ближе к срединной линии предплечья. Не следует слишком сильно прижимать пальцы, но и просто приложить их не всегда бывает достаточно. Немного поискав, можно почувствовать легкие ритмичные движения.

Измерение ЧСС на лучевой артерии
Измерение на сонной артерии
Необходимо найти угол челюсти — переход от уха к нижней части лица, хорошо чувствуется через кожу даже у полных людей — и неглубоко ввести палец под костный выступ. Обычно пульсация чувствуется очень хорошо практически по всей боковой поверхности шеи, поэтому особых сложностей с определением не возникает.
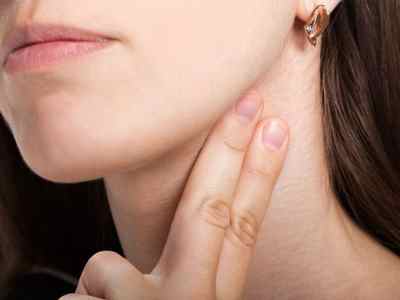
Где находится сонная артерия
Измерение на бедренной артерии
Точка сложна для поиска, особенно у тучных людей. Однако если положить три пальца в паховую складку примерно на ее середине, можно прощупать пульсацию.
Пульс можно определить также на височных, подмышечных и подколенных артерий, но прощупать его в тех точках более сложно, да и незачем — первые два представленных способа дают достоверную информацию о частоте сердечных сокращений и пульсе.
Алгоритм определения пульса
При измерении пульса должно обратить внимание на другие его характеристики, кроме частоты. В норме он должен быть ритмичным, хорошо прощупываться на артериях обеих сторон тела. Сила волны должна позволять хорошо чувствовать толчки пальцами, но не должна выталкивать руку.
Чтобы посчитать непосредственно частоту сердечных сокращений, необходимо положить руку на левую половину груди. У мужчин в точку, находящуюся примерно под левым соском, у женщин — под левой молочной железой. В пятом межреберье по линии, идущей от середины ключицы, можно почувствовать сердцебиение. В этой области оно называется верхушечный толчок (т. к. именно в названные точки на переднюю грудную стенку проецируется верхушка сердца).

Как измерить частоту сердечных сокращений
Стоит обратить внимание: в норме пульс полностью совпадает с сердечными сокращениями. Условно говоря, схематично это выглядит как «удар о грудную стенку — 0,2 с — толчок на артерии». В том случае, когда пульс сильно запаздывает, либо после очередного сокращения желудочка пульсовой волны вообще не было, можно говорить о серьезной патологии сердца, которую надо лечить.
Таким образом, частота сердечных сокращений — это очень важный показатель. Но только на основании его одного невозможно сделать вывод о том, здорово ли сердце. У ЧСС очень высокая вариабельность, для каждой категории людей (и даже для каждого человека в одной категории) он может быть разным. Однако этому показателю необходимо уделять особое внимание, чтобы не пропустить первые признаки патологии.
Видео — Какая частота пульса считается нормальной?
Методика проведения нагрузочных работ
Перед проведением нагрузочного теста необходимо оценить состояние пациента и обратить особое внимание на наличие следующих факторов.
Жалобы и анамнез.
— Тип, характер, продолжительность и иррадиация болевых ощущений.
— Типичная стенокардия.
— Атипичный болевой синдром в грудной клетке.
— Сопутствующие симптомы.
— Анамнестические указания на наличие других заболеваний:
- артериальная гипертония;
- сахарный диабет;
- ожирение;
- хронические заболевания лёгких;
- неврологические заболевания, включая когнитивные расстройства;
- физические ограничения;
- приём лекарственных препаратов.
— Общий уровень физической активности.
— Рекомендуется также провести минимальное непосредственное обследование пациента с определением ЧСС и АД, а также зарегистрировать ЭКГ в покое.
Необходимо заранее объяснить пациенту методику проведения исследования и внести необходимые коррективы в режим.
— За 3 ч до исследования пациент не должен принимать пищу.
— Если пациент курит, то ему следует воздержаться от курения в течение не менее 3 ч до исследования.
— В течение 12 ч до исследования пациенту не рекомендуют выполнение непривычной или тяжёлой физической нагрузки.
— За 48 ч до исследования следует отменить ?-адреноблокаторы (кроме тех случаев, когда цель исследования заключается в оценке эффективности антиангинальной терапии) и другие пролонгированные антиангинальные препараты.
— Рекомендуют принести с собой список принимаемых лекарственных препаратов.
— Необходимо взять с собой лёгкую удобную одежду и спортивную обувь, а также полотенце.
При проведении пробы с дозированной физической нагрузкой преследуют две основные цели:
— определение толерантности пациента к физической нагрузке;
— выявление клинических и электрокардиографических признаков ишемии миокарда, обусловленных коронарной недостаточностью, с целью диагностики ишемической болезни сердца.
Во время проведения теста с физической нагрузкой мониторируют три главных параметра:
— клиническая реакция испытуемого на физическую нагрузку (т.е. появление одышки, головокружения, боли в грудной клетке, развитие типичного приступа стенокардии, а также нарушение состояния по шкале Борга);
— гемодинамический ответ (т.е. частота сердечных сокращений, артериальное давление, двойное произведение, пиковая физическая нагрузка);
— изменения ЭКГ во время проведения пробы с физической нагрузкой и в течение фазы восстановления.
При наличии следующих исходных изменений на ЭКГ интерпретация результатов электрокардиографической пробы с физической нагрузкой практически невозможна, и в этих случаях показано проведение альтернативных тестов:
— полная блокада левой ножки пучка Гиса;
— синдром WPW;
— выраженная гипертрофия левого желудочка;
— депрессия сегмента ST более 1 мм;
— лечение дигоксином;
— ЭКС-навязанный желудочковый ритм.
Для стресс-тестов вне зависимости от способа дозирования нагрузки существуют общие принципы:
— равномерность нагрузки — нагрузка от ступени к ступени не должна дозироваться хаотично, а равномерно возрастать, чтобы обеспечить должную адаптацию сердечно-сосудистой системы на каждой ступени, что позволит провести точную диагностику;
— фиксированная длительность каждой ступени; во всём мире принята длительность ступени нагрузки, равная 3 мин;
— начинать пробу нужно с минимальной нагрузки — для ВЭМ это величина, равная 20–40 Вт, а для тредмилэргометрии — 1,8–2,0 МЕТ (1 метаболический эквивалент [МЕТ] = 1,2 кал/мин или 3,5–4,0 мл потреблённого кислорода в минуту на 1 кг массы тела).
Наиболее распространённый протокол пробы с физической нагрузкой с применением тредмила (протокол Брюса) представлен в табл. 6.
Таблица 6. Протокол Брюса
В табл. 7 приведены величины максимальной ЧСС в зависимости от пола и возраста, по достижении которых следует прекратить пробу с нагрузкой у здоровых людей.
Таблица 7. Максимальная ЧСС в зависимости от пола и возраста
Расчет максимальной ЧСС можно произвести по формуле:
ЧССmax = 220–возраст (в годах) — для мужчин;
ЧССmax = 210–возраст (в годах) — для женщин.
У больных с установленным диагнозом ишемической болезни сердца часто ограничиваются достижением так называемой субмаксимальной ЧСС, составляющей 75–85% от максимальной, так как дальнейшее увеличение нагрузки опасно из-за возможности возникновения осложнений.
В табл. 8 приведены величины субмаксимальной (75% от максимальной) ЧСС в зависимости от пола и возраста.
Таблица 8. Субмаксимальная ЧСС в зависимости от пола и возраста (75% от максимальной)
Критерии адекватной нагрузочной пробы.
— Достижение 4 ступени (13 МЕТ).
— Достижение двойного произведения 20 000 и более.
— Достижение 85% от максимальной ЧСС.
— Нормальная электрокардиографическая картина:
- увеличение амплитуды зубцов Р;
- уменьшение амплитуды зубцов R;
- снижение точки j;
- остроугольная косовосходящая депрессия сегмента ST;
- меньшение интервала Q–T;
- уменьшение амплитуды зубца Т.
Клиническими критериями прекращения нагрузочной пробы служат
Абсолютные показания к прекращению пробы:
— снижение систолического АД ?10 мм рт.ст. ниже исходного уровня, несмотря на увеличение рабочей нагрузки (при наличии других признаков ишемии миокарда);
— возникновение приступа стенокардии умеренной или большой интенсивности;
— появление церебральной симптоматики (атаксия, головокружение, синкопе);
— признаки гипоперфузии (цианоз или бледность);
— отказ больного от дальнейшего проведения пробы;
— технические проблемы.
Относительные показания к прекращению пробы:
— снижение систолического АД ?10 мм рт.ст. ниже исходного уровня, несмотря на увеличение рабочей нагрузки (при отсутствии других признаков ишемии миокарда);
— усиление боли в грудной клетке;
— появление резкой общей слабости;
— возникновение выраженной одышки;
— появление боли в икрах или перемежающейся хромоты;
— подъем АД более 250 и 115 мм рт.ст.
Электрокардиографическими критериями прекращения нагрузочной пробы служат
Абсолютные показания к прекращению теста:
— устойчивая желудочковая тахикардия;
— подъём сегмента ST ?1,0 мм в отведениях без диагностически значимых зубцов Q (кроме отведений V1 или aVR);
Относительные показания к прекращению нагрузочной пробы:
— изменение комплекса QRS и сегмента ST в виде выраженной горизонтальной или косонисходящей SТ более чем на 2,0 мм или значительного изменения электрической оси сердца;
— нарушения сердечного ритма (кроме устойчивой желудочковой тахикардии), включая многофокусную желудочковую экстрасистолию, триплеты
желудочковой экстрасистолии, наджелудочковую тахикардию, АВ-блокаду и брадиаритмии;
— появление блокады ножки пучка Гиса или замедление внутрисердечной проводимости, по морфологии не отличимых от желудочковой тахикардии.
http://serdce.com.ua/metodika-provedeniya-nagruzochnyx-rabot/
Субмаксимальная чсс не достигнута что это значит
Чем грозит спазм сосудов при температуре у ребенка и как его снять

Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день.
Возникновение спазма сосудов при температуре у ребенка – процесс, вызываемый действием микробных токсинов на центр терморегуляции. В какой-то мере именно за счет него происходит развитие лихорадки. При этом развиваются нарушения между соотношениями механизмов образования тепла и его отдачи в окружающую среду. Это, в свою очередь, может привести к ознобу и охлаждению конечностей малыша.
Механизмы формирования лихорадки

Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
В силу особенностей терморегуляции детского организма, нормальная температура тела в подмышечной впадине ребенка считается лабильным показателем. Колебания ее значений от 0,5 до 1OC являются нормой и не вызывают серьезных опасений со стороны медицинских работников. Лихорадкой считается состояние, когда температура тела перешагивает верхние границы нормы (37,3-37,5 OC).
Специалисты выделяют ряд конституциональных типов, которые влияют на течение лихорадки, их три:
В физиологически-адекватных условиях регуляция процессов теплоотдачи и теплопродукции осуществляется гипоталамусом. При проникновении в организм патогенной микрофлоры, вирусов или при воздействии негативных внешних факторов, в ответ в кровь выбрасывается ряд биологически активных веществ, так называемых эндогенных пирогенов, которые меняют «контрольную точку» в центре терморегуляции, заставляя организм «думать», что текущая (нормальная) температура является низкой. Активизируются механизмы теплопродукции, подавляются процессы теплоотдачи.
У грудничков большую роль в развитии лихорадки играет механизм недрожательного термогенеза – т. е. происходит теплообразование за счет деструктивных изменений в буром жире, который в большом количестве есть только у детей. За счет влияния на него катехоламинов происходит распад жировой ткани, в результате чего образуется энергия, превращающаяся в тепло. Именно поэтому часто после перенесенных заболеваний детки заметно теряют в весе. Также распад бурого жира приводит к повышению уровня кетоновых тел в крови, что усугубляет течение основного заболевания из-за развития кетоацидоза.
По мере взросления, регуляции температурного центра перестраивается на взрослый тип контролирования, при котором основными способами удержания тепла в организме являются:
- сократительный механизм (мышечное дрожание и физическая активность);
- несократительный механизм (гуморальное влияние на терморегуляторный центр гормонов щитовидной железы, спазм периферических сосудов за счет активации симпат-адреналовой системы и др.).
Лихорадка, по словам доктора Комаровского, есть способ защиты организма от инфекционных агентов. Но лишь ее умеренное течение будет благоприятным для борьбы с вирусами и микроорганизмами. Срыв компенсаторных механизмов, который возникает в большинстве случаев, приводит к ряду осложнений, поэтому чаще всего лихорадку необходимо купировать.
Негативное влияние и осложнения
Высокая температура тела стимулирует иммунный ответ человека на проникновение в организм патогенных агентов, вызывает метаболические и функциональные сдвиги, что также направлено на борьбу с инфекцией.
Но все эти полезные свойства осложняются рядом негативных эффектов лихорадки:
- Изменение ЧДД и ЧСС – приводит к гипоксии и изнашиванию сердечной мышцы.
- Дисфункция ЖКТ – снижение аппетита, тошнота, нарушение стула и т. д.
- Активация катаболических процессов – распад белка, жировой ткани и др., что приводит к общему истощению и нарушению обмена веществ.
- Большая потеря жидкости.

- Нарушения со стороны ЦНС – изменение сознания, снижение внимания, активности ребенка.
- Развитие фебрильных судорог.
- Нарушение микроциркуляции – холодные конечности, мраморность кожного рисунка.
Последнее связывают с возникающим спазмом сосудов. Такое состояние вызывает дисбаланс между процессами теплоотдачи и теплопродукции. При нормальном соотношении этих процессов ребенок переносит лихорадку хорошо. Кожа его остается розовой, ручки и ножки теплыми (розовая лихорадка).
Если же температура достаточно высокая, и у ребенка произошла большая потеря жидкости, развивается спазм периферических сосудов, что приводит к снижению кровообращения в конечностях. Они бледнеют, температура их снижается. Это состояние может прогрессировать даже до развития судорог. Такое состояние называется белой лихорадкой.
Что делать?
Прежде всего, необходимо согреть ручки и ножки ребенка. Сделать это можно с помощью растирания, прикладывания сухого тепла (грелка) или использования ножных ванн с умеренной теплой водой (несколько выше комнатной температуры). После водных процедур, обязательно оботрите стопы полотенцем и наденьте на них носочки для сохранения тепла.
Малыш должен получать обильное питье, при необходимости (показатели выше 38,5) его температуру можно снизить жаропонижающими средствами. Как правило, для снятия симптомов лихорадки со спазмом сосудов используется комплексное воздействие антипиретиков, спазмолитиков и антигистаминных препаратов.
Если у ребенка развилась белая лихорадка, ему противопоказано:
- укутывание в теплый плед, одежду;
- использовать ванны с прохладной водой;
- увлажненный воздух в помещение;
- отказ от медицинской помощи.
Ни в коем случае нельзя растирать ребенка спиртом и уксусом, т. к. это может усугубить ситуацию! Необходимо запомнить, что высокая температура у маленького ребенка – это весомый повод для вызова скорой помощи.
Кардиолог — консультации онлайн
Расшифровка суточного мониторирование ЭКГ
№ 47 877 Кардиолог 20.11.2017
Добрый день! Мне 37 лет. Помогите расшифровать суточное мониторирование ЭКГ. И какие мои дальнейшие действия, если они необходимы. Спасибо! Исследуемый параметр Результат Суточное мониторирование ЭКГ Начало исследования: 04. 11. 12017 17: 33 Длительность исследования: 24 ч Тип регистратора: Кардиотехника ИНКАРТ Отведения: I, II, III, aVL, aVR, aVF, V1-V6 Динамика ЧСС: ЧСС в течение суток в пределах возрастной нормы. Субмаксимальная ЧСС не достигнута ( 71 % от максимально возможной для данного возраста ) Среднесуточная ЧСС: 62 в мин Среднедневная ЧСС: 69 в мин Средненочная ЧСС: 52 в мин Циркадный индекс: ЦИ ЧСС 133% в пределах нормы Паузы более 2 секунд: не выявлены Диагностически значимые изменения сегмента ST: обнаружены во II, III, aVF, V4-V6 преходящая косонисходящая депрессия сегмента ST на 1-1.5мм c (-) з. Т Заключение: Основной ритм — синусовый с ЧСС от 41 до 149 в мин ( средняя 62 в мин ) с эпизодами синусовой аритмии в дневные и ночные часы. Средняя ЧСС днем — 69 в мин, ночью — 52 в мин. Минимальная ЧСС днем — 47 в мин ( 07: 24 ), ночью -44 в мин ( 01: 10 ). Максимальная ЧСС днем — 130 в мин ( 10: 14 ), ночью — 89 в мин (09: 12 ). Желудочковая экстрасистолия не обнаружена. Наджелудочковая эктопическая активность представлена: одиночные наджелудочковые экстрасистолы, всего за сутки 16, из них днем 14, ночью 2 ; парные наджелудочковые экстрасистолы, всего 2 пары, днем. ; групповые наджелудочковые экстрасистолы — 1 эпизод из 3 х комплексов, днем. При минимальной ЧСС PQ- 0.14 c, QT -0.500 c. При максимальной ЧСС РQ-0.11c, QT -0.320c. Отмечаются короткие эпизоды наджелудочковой тахикардии с ЧСС от 100 до 120 уд/мин до 1 минуты с субэндокардиальными изменениями в виде косонисходящей депрессии сегмента ST на 1 -1.5мм с инверсией з. Т во II, III, V4-V5-V6 отведениях Данные изменения сопровождались чувством учащенного сердцебиения, нехватки воздуха.
Зуева Анна Евгеньевна, Москва
ОТВЕТИЛ: 20.11.2017 Фурманова Елена Александровна Томск 0.3 Педиатр
Здравствуйте, у вас есть эктрасистолы -это сбой в работе сердца,тахикардия и аритмия.обратитесь к кардиологу,за назначением лечения.
УТОЧНЯЮЩИЙ ВОПРОС 21.11.2017 Зуева Анна Евгеньевна, Москва
Спасибо за ответ! Но, хотелось бы получить более расширенный ответ. Что это за заболевания? Насколько они серьезны? Как это лечится? Как с этим живут и тд. Спасибо! И нужно ли делать повторное суточный мониторинг для уточнения. Нужно ли дополнительно сдавать какие то анализы?
ОТВЕТИЛ: 01.12.2017 Фурманова Елена Александровна Томск 0.3 Педиатр
Здравствуйте, экстрасистолы при повседневной жизни опасны сбоем в работе сердца,это не диагноз это следствие перенесенных ранее болезней . Инфекции или стресса. Лечение очно у кардиолога,ему вас и наблюдать.
http://sprosidoktora.ru/go/47877/
Субмаксимальный уровень пульса
Физическая активность полезна для здоровья человека, однако чрезмерная нагрузка может привести к обратному эффекту. Поэтому рассчитывается субмаксимальный пульс, который поможет избежать травматизма, а также покажет уровень подготовленности спортсмена. Скорректировать состояние можно несколькими способами, которые подберет индивидуально тренер.

Что это за показатель?
Субмаксимальным пульсом называется показатель, проверка которого проводится у всех профессиональных спортсменов, чтобы определить границу максимальных нагрузок. Исследование осуществляется в лабораторной обстановке и позволяет определить, какое количество O2 может синтезировать организм без вреда для мышечной ткани. Для здорового человека и имеющего отклонения в работе сердечной мышцы показатель рассчитывается по-разному.
Предназначение его определения
Исследование разработано специально для определения максимальных границ нагрузок, которые может выдержать организм спортсмена. Это помогает сократить процент профессиональных травм в процессе активных тренировок. Если мышцы человека испытывают сильный уровень нагрузки, то начинают плохо поглощать кислород, что приводит к разрушению клеток, тканей, стенок кровеносной системы. Тренер определяет, что спортсмен в порядке, если проделав 3 подхода, его пульс начинает снижаться. Это указывает на комфортный уровень нагрузок, при котором организм не испытывает стресса.
Методика выявления показаний
Субмаксимальный пульс определяется при помощи специализированной аппаратуры, в лабораторных условиях. Испытуемому дают время, чтобы привести организм в состояние максимального напряжения, после чего снимают показания через 2 минуты и на 3. При этом если значения отличаются на 5 ударов, то процедуру повторяют до тех пор, пока ЧСС не достигнет оптимальной разницы (
Существуют специальные программы-калькуляторы, которые помогут рассчитать точные показания.
Как привести пульс в норму?
Нормализовать показатели частоты пульса можно несколькими способами. В первую очередь на уровень ЧСС влияет степень физической нагрузки и подготовленность. Поэтому при ухудшении состояния спортсмена снижается интенсивность тренировок и подбирается оптимальный комплекс упражнений. Использование наручного пульсометра поможет сориентироваться со временем, которое необходимо организму, чтобы восстановиться.
Физические тренировки, особенно от профессиональных спортсменов, требуют серьезной подготовки и выдержки. Поэтому каждый человек проходит проверку в лабораторных условиях, где определяется субмаксимальный и максимальный пульс. Эти показатели дают представление о допустимых границах нагрузки, при которой организм сможет усвоить поступающий в кровь и мышцы кислород без негативного воздействия.
http://vsedavlenie.ru/zabolevania/pls/submaksimalnyy-puls.html
Блог по функциональной диагностике
Обучение, видео-материалы, обсуждения, решения!
Субмаксимальное и максимальное тестирование
Тестирование может быть максимальным и субмаксимальным. Максимальной считается нагрузка, при которой достигается МПК. Клиническим эквивалентом максимальности нагрузки является максимальное утомление. Максимальной нагрузке (максимальному утомлению) соответствует максимальная для обследуемого ЧСС. Под субмаксимальной понимается нагрузка, соответствующая определенной доле от предварительно определенной максимальной нагрузки.
Интерпретация результатов нагрузочного тестирования с диагностической и прогностической целью подразумевает оценку максимальной работоспособности. Если пациент не способен выполнить нагрузку средней интенсивности или достичь 85-90% расчетной возрастной ЧСС, величина выполненной нагрузки не позволяет оценить резервы кардиореспираторной системы и тест считается неинформативным.
Чаще всего неинформативным оказывается тест у пациентов с заболеваниями периферических сосудов, ортопедическими ограничениями, неврологическими заболеваниями и у лиц с низкой мотивацией к выполнению нагрузок. У этой группы лиц предпочтительнее использовать стресс-визуализирующие методики (стресс-ЭХОКГ, сцинтиграфию миокарда).
Учитывая почти линейную зависимость ЧСС и мощности нагрузки, для лиц разного пола и возраста экспериментально разработаны таблицы субмаксимальной нагрузки, соответствующей или 75% от максимального потребления кислорода, или 85-90% от максимальной ЧСС (Таблицы 16-18 на стр. 100). Следует отметить, что отсутствует единое мнение о том, какая именно ЧСС соответствует 75% от максимальной нагрузки.
Таблица 1. Частота сердечных сокращений при разных уровнях потребления кислорода (AndersenK. и соавт., 1971).
Таблица 2. Субмаксимальный уровень ЧСС при нагрузках на велоэргометре (85% от максимальной ЧСС для женщин и нетренированных мужчин и 90% – для тренированных мужчин).
По мнению В.Л. Карпмана и соавт. достижение 75% от МПК (максимальной нагрузки) соответствует 87% от предполагаемой максимальной ЧСС. И.К. Шхвацабая и соавт., а также Р.С. Карпов и В.А. Дудко [19] считают, что 75% от максимальной нагрузки соответствуют 75% от максимальной ЧСС. По данным D. Swain [90] взаимосвязь между ЧСС и МПК выражается следующим уравнением: % максимальной ЧСС = (0,64 x %МПК) + 37. Соответственно, достижение 85% от максимальной ЧСС соответствует 75% МПК.
Нами сопоставлена мощность нагрузки в ваттах при максимальных тестах, прекращенных в связи с максимальным утомлением и субмаксимальных, закончившихся в связи с достижением субмаксимальной возрастной ЧСС (определенной по таблице Шеффилда в модификации Б.М. Липовецкого) без появления других критериев прекращения нагрузки. Субмаксимальная мощность (85-90% от максимальной ЧСС), как у мужчин, так и у женщин, составила около 3/4 от максимальной нагрузки.
Упрощенный способ расчета максимальной ЧСС следующий: из 220 вычитается возраст (например, у пациента 55-ти лет максимальная ЧСС будет равна: 220 – 55 = 165 уд/мин). Если использовать в качестве критерия прекращения нагрузки 85% от расчетной максимальной ЧСС, целевая ЧСС составит соответственно 140 уд/мин. В.М. Михайлов предлагает использовать для расчета максимальной ЧСС формулу Shepherd: 220 минус возраст (для мужчин), 210 минус возраст (для женщин).
Следует обратить внимание на то, что использование такого подхода расчета максимальной ЧСС подразумевает, что максимальная ЧСС у женщин ниже, чем у мужчин такого же возраста, что противоречит действительности.
Для расчета субмаксимальной ЧСС, как критерия прекращения нагрузки, можно использовать формулу Г.М. Яковлева:
- целевая ЧСС = ЧСС1 + K(215-возраст-ЧСС1), где ЧСС1— фоновая ЧСС в покое, К – коэффициент поправки (0,9 для спортсменов;
- 0,8-для здоровых; 0,7- больных ИБС;
- 0,6- для перенесших инфаркт миокарда).
К сожалению, истинные значения максимальной возрастной ЧСС подвержены значительным колебаниям – стандартное отклонение от среднего значения составляет до 12 уд/минуту. Это значит, что целевая максимальная ЧСС для одних пациентов оказывается действительно максимальной, для других – выше, а для третьих – ниже реального максимального уровня.
Нами получены аналогичные значительные колебания значений максимальной ЧСС у пациентов одного возраста и пола, достигнутой при нагрузке на велоэргометре, закончившейся в связи с максимальным утомлением (Таблица 2).
Таблица 1. Значения ЧСС, достигнутой предположительно здоровыми лицами при максимальном утомлении на велоэргометре (мужчины – 156 ВЭМ, женщины – 48 ВЭМ).