Беда- не беда: трикуспидальная регургитация у плода — УЗИ Пятигорск Шухнин Р
Беда- не беда: трикуспидальная регургитация у плода
В программе ультразвукового скрининга 1 триместра беременности требуется (но далеко не всеми, не всегда, и не всегда как положено выполняется) исследование кровотока на трехстворчатом клапане плода.
Факт обнаружения трехстворчатой регургитации у плода (т.е. обратного естественному кровотока, и недостаточности трехстворчатого клапана) рекомендациями отечественных и зарубежных светил пренатальной и УЗИ — диагностики считается маркером риска аномалий развития плода и его хромосомных аберраций.
Действительно, при различных структурных аномалиях сердца, таких как атриовентрикулярный септальный дефект (АВК), дисплазия трехстворчатого клапана, болезнь Эбштейна, а также при стенозе или атрезии легочного клапана, стенозе и преждевременном закрытии артериального протока, при синдроме гипоплазии левых отделов сердца, при аритмиях плода, мы встречаемся с недостаточностью трехстворчатого клапана – с трикуспидальной регургитацией.
И, конечно, она встречается при фетальных кардиомиопатиях и миокардитах, сердечной недостаточности плода, различных сосудистых мальформациях плода (классический пример – аневризма вены Галена).
Но, простите, все эти перечисленные заболевания очевидны, и имеют более важные, главные проявления, а трехстворчатая недостаточность при них – лишь один из многих других симптомов, а не самостоятельная находка!
В то же время мы (как кардиологи) знаем, что практически у всех существует физиологическая трикуспидальная регургитация – и у только родившегося ребенка, и у преклонных лет пациентов. От патологической недостаточности трехстворчатого клапана ее отличает низкая степень и относительно низкая скорость потока регургитации, и, конечно же, отсутствие другой серьезной врожденной или приобретенной патологии сердца и кровообращения в целом.
Но законодатели пренатальной диагностики упрямо тиражируют совершенно настораживающие цифры:
только у 5% плодов с трехстворчатой регургитацией нет патологий, остальные 95% — носители хромосомной патологии, особенно высок риск трисомии 21 хромосомы, т.е. болезни Дауна!
Интернет — форумы кричат тысячами голосов: «Помогите, у моего будущего ребенка обнаружили трикуспидальную регургитацию! Что делать! Никто ничего не может объяснить!». Непрофессионал и не объяснит, он понятия не имеет, с чем едят эту регургитацию.
Хорошо, если изначально не перепутает потоки митральной и трикуспидальной регургитации, или (еще хуже), нормальный кровоток в магистральной артерии сердца с этой самой трикуспидальной регургитацией (а, поверьте мне, таких «находок» — завались – у половины кричащих в этих самых форумах, а сомневающихся в этом утверждении специалистов отсылаю к опубликованным УЗИ-картинкам в том же сетевом ресурсе).
Этому специалисту легче всего откреститься от вас, направив на адские круги дополнительных бесконечных исследований, дообследований и консультаций.
Мы же в своей практике при обнаружении трикуспидальной регургитации у плода
проводим ряд дополнительных диагностических мероприятий, позволяющих уже гораздо подробнее оценить как саму степень и значимость трикуспидальной регургитации, так и сердца плода и его кровообращения в целом, и по возможности, исключить врожденные пороки развития сердца плода, сердечную недостаточность плода и т.д.
При обнаружении интактного сердца, а также при отсутствии других ультразвуковых маркеров риска фетопатий и хромосомных заболеваний плода диагностическая значимость выявленной трикуспидальной регургитации у плода ничтожна.
Думаю, что качественное повторное ультразвуковое исследование сердца плода при выявлении в первом УЗИ-скрининге беременности трикуспидальной регургитации не только не помешает, а действительно необходимо. Проводят его (ЭХОКГ плода) в 20-23 недели беременности, и именно в этом сроке опытный специалист способен дотошно исследовать буквально каждый миллиметр сердца вашего будущего ребенка.
Дело за дисциплиной и исполнительностью пациенток, а она, увы, тоже далеко не всегда на высоте! Да и выбор специалиста-исследователя за вами, дорогие будущие мамы и папы!
Выбор по принципу «рядом и побыстрее» не разумен даже при покупке буханки хлеба!

Беременность 16 нед. Эхокардиография плода. PWD – допплерография.
Отмечается физиологической направленности транстрикуспидальный кровоток наполнения правого желудочка
со скоростью 0.60мс, и поток регургитации с максимальной скоростью 1.30мс.
Беременность 11 нед. ТВИ. Эхокардиография плода. ЦДК – допплерография сердца.
Отчетливо визуализируется симметричный по спектру и скорости кровоток на митральном и трехстворчатом клапанах сердца (отображаются красным цветом потоки наполнения желудочков сердца).
Никакой регургитации не отмечается!
Обращаем ваше внимание на диагностические возможности оборудования: общий размер сердца менее 5 мм, желудочки сердца по 2 мм диаметром, магистральные артерии – 1 мм диаметром, но как информативно исследование!
Беременность 31 нед. Эхокардиография плода. ЦДК – допплерография сердца.
Отчетливо визуализируется поток регургитации на трехстворчатом клапане (поток красного цвета).
Физиологический кровоток наполнения правого желудочка через трехстворчатый клапан
в данном исследовании картируется синим цветом.
Возможности эхокардиографии плода в I триместре беременности (11-14 недель)


Лёгок в работе, лёгок на подъем.
Удачно сочетает в себе многофункциональность, современную эргономику и малый вес.
Актуальность темы пренатальной диагностики врожденных пороков сердца (ВПС) понятна всем врачам, которые связаны с пренатальной диагностикой, неонатологией, педиатрией, кардиологией, генетикой. ВПС являются одной из ведущих причин перинатальной смертности и регистрируются с частотой 4-13 на 1000 живорожденных [1]. В связи с тем, что профилактические мероприятия по предупреждению ВПС не имеют должного успеха, представляется актуальной и необходимой их пренатальная ультразвуковая диагностика.
В многочисленных исследованиях зарубежных и отечественных коллег неоднократно формулировались и изучались различные группы риска по возникновению ВПС. Это делалось для того, чтобы потенциально сузить группу беременных женщин, которым показана эхокардиография в специализированном центре. Среди этих групп риска выделяли:
Однако параллельно другими учеными эти группы риска отвергались, потому что большинство ВПС встречались у плодов и детей, матери которых не входили ни в одну из предложенных групп риска. Единственными разумными критериями так называемого селективного отбора были признаны беременные, попавшие в группу риска после проведения скрининга I триместра и беременные с подозрением на ВПС при ультразвуковом исследовании (УЗИ) плода [3].
Неоспоримо, что оптимальными сроками беременности для исследования сердца плода являются 20-22 недели, однако большинство летальных и клинически значимых пороков сердца могут быть диагностированы в конце I триместра беременности. Позволим себе процитировать слова главы Fetal Medicine Foundation Кипраса Николаидеса, высказанные им на страницах сайта FMF (www.fetalmedicine.com): \»Специалист ультразвуковой диагностики с 12 недели беременности должен заверить большинство родителей, что у их ребенка нет крупных врожденных пороков сердца. В случае крупных врожденных пороков сердца их раннее выявление может привести к постановке правильного диагноза или хотя бы вызвать подозрение для осуществления ультразвукового мониторинга\».
Главная цель пренатальной диагностики сформулирована специалистами пренатальной диагностики всего мира — это обеспечение женщины максимально возможной информацией о пороке как можно раньше. Мы должны дать право женщине и семье в целом решать вопрос о пролонгировании беременности с грубыми пороками развития у плода [4].
С каждым годом все большее количество публикаций посвящается диагностике ВПС в ранние сроки — в I триместре беременности [5-8]. Практически ни один из выпусков журнала ISUOG (Ultrasound In Obstetrics and Gynecology, или \»белого\» журнала, как его называют специалисты) не обходит своим вниманием тему ранней диагностики врожденных пороков развития.
На самом знаменитом сайте в мире пренатальной диагностики www.thefetus.net (Philippe Jeanty, USA) опубликовано уже более 30 случаев находок ВПС в I триместре беременности. Однако в отечественной периодике встречаются лишь единичные работы по этой теме. Все они пренадлежат \»перу\» специалистов пренатальной диагностики Российской ассоциации врачей ультразвуковой диагностики в перинатологии и гинекологии, хотя для многих специалистов как раньше, так и сейчас осмотр сердца плода в сроки 11-14 недель заключается лишь в констатации числа сердечных сокращений.
Цель эхокардиографии в I триместре беременности состоит в выявлении летальных и клинически значимых ВПС. Это исследование не ставит целью выявление стенозов и гипоплазий выносящих трактов, диагностику мелких дефектов перегородок, патологий дуги аорты и артериального протока. Многие из этих пороков не только технически невозможно заподозрить в I триместре, манифестируют они после 30-й недели беременности, т.е. их диагностика является прерогативой исследования III триместра.
Точность пренатальной диагностики ВПС во все сроки беременности варьирует в широком диапазоне. Причинами этого могут быть разный опыт специалистов, ожирение беременной, частота использованных ультразвуковых трансдьюсеров и класс ультразвукового аппарата, перенесенные ранее абдоминальные операции, срок беременности, количество околоплодных вод и положение плода. Однако заметим, что многие из этих факторов теряют свою актуальность именно при проведении трансвагинальной эхокардиографии в I триместре беременности. Своевременная диагностика ВПС позволяет идентифицировать плоды высокого риска по генетическим синдромам, что имеет важное значение при проведении пренатального консультирования и оказывает существенное влияние на акушерскую тактику.
Результаты
С 2006 по 2011 г. пренатально в I триместре беременности были выявлены 125 ВПС. Из них 68 (55%) ВПС сочетались с различными хромосомными аномалиями (ХА) плода, 30 (24%) входили в состав различных множественных врожденных пороков развития (МВПР), 27 (21%) ВПС были изолированными.
При эхокардиографии изучались четырехкамерный срез сердца плода (рис. 1) и срез через три сосуда (рис. 2). УЗИ проводилось трансабдоминальным датчиком, лишь при необходимости (затрудненная визуализация) использовался внутриполостной датчик. Четырехкамерный срез сердца плода при ультразвуковом сканировании трансабдоминальным датчиком визуализировался в 85% случаев, срез через сосуды — в 73%, при использовании трансвагинального датчика эти цифры существенно возрастали до 100 и 91% соответственно. Оптимизация пренатальной диагностики ВПС может быть достигнута путем строгого соблюдения основных методических правил. При оценке четырехкамерного среза плода необходимо оценить нормальное расположение сердца плода, исключив его эктопию (рис. 3), положение оси сердца плода, что не представляет никаких трудностей, нормальные пропорции и размеры камер сердца, движение створок атриовентрикулярных клапанов должно быть свободным, септальная створка трикуспидального клапана должна располагаться ближе к верхушке сердца (рис. 4). При оценке среза через три сосуда необходимо оценить взаиморасположение сосудов и их диаметр.
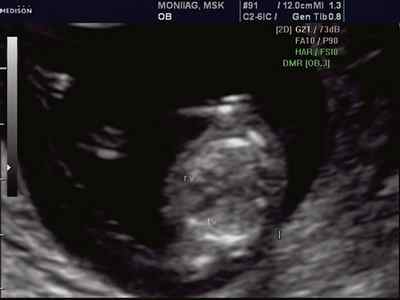
Рис. 1. Беременность 12 недель. Четырехкамерный срез сердца плода. Отчетливо видны камеры сердца.
http://www.medison.ru/si/art326.htm
Трикуспидальная регургитация у плода

Протокол ультразвукового исследования сердца плода Левый желужочек: 5,7 мм МЖП 2,4 мм Митральный клапан: створки тонкие, раскрытие полное, движение в полном объеме. Допплер Е — 32 см/с, А — 51 см/с Регургитация на МК/АК: нет Основание Ао — 2.7 мм Максимальная скорость — 50 см/с Правый желудочек: 5.7 мм ТМ 2.6 мм Трикуспидальный клапан: створки тонкие, раскрытие полное, движение в полном объеме Допплер Е — 29см/с, А — 40 см/с Легочная артерия — 3.1 мм Максимальная скорость — 41 см/с.

Плод: один ЧСС 143 уд/мин. Толщина воротникового пространства: 2,0мм Носовая кость: 3,2мм Кровоток в венозном протоке: норма Трикуспидальная регургитация: нет Врожденные пороки развития: не обнаружено Шейка матки: 39мм, закрыта Беременность 13-14 недель. Рекомендовано 2 скрининг в 18-20 недель 03,07,2013г.

Вчера писала пост о том, что нам поставили по узи скринингу риск Дауна 1:99, на первом узи им не понравилась носовая кость 1,3 и чсс 145 ( сказали мало). И 5 марта отправляют в РКБ к генетику и на прокол. Сегодня пересдала узи, узистка молодец! и меня успокоила и пообещала разобраться и переговорить по поводу меня, так как она работает там же, куда меня посылают. РЕЗУЛЬТАТЫ УЗИ:шейка матки 40ммКТР 78мм (13 недель, 6 дней) нам сейчас 13 нед.3 дня акушерскихЧСС 151 уд.мин.

Да! Мы это сделали! Мы живы и вроде здоровы! Ура! Ура! Ура! Подробности подкат Ну что сказать, как я тряслась перед УЗИ это неописуемо. Хотя, я думала что буду больше переживать. Но периодическая тошнота+блювота в течении недели и осмотр утром в ЖК давали надежду, что все таки все хорошо. Время тянулось медленно. Иногда просто казалось, что оно замерло. Вроде бы сделаешь уже кучу дел. а прошло всего 10 минут. Еще добавляла трагизма психологическая травма, полученная в первую замершую Б, когда.

Назначили три недели назад на 12.10, но сама врач позвонила говорит приходи за направлением 11го на УЗИ, а то дальше все расписано,а я работаю. Назначили на 9-10 утра, не стала отпрашиваться с работы. думала что успею. И мандраж какой то, что раньше. морально не успела подготовиться.Пришлу в ЖК направления не нашли. в итоге провозились минут 40,и всё таки отправили. Ждала 3 часа.т.к.с Одинцово еще отправляют сюда, потому что у них нет УЗИста. Врач молчаливая, весь УЗИ молча, только говорила перевернись. повернись. о том чтоб посомтреть.

В общем все хорошо))) ходили с мужем. он доволен как слон)) и наконец то я знаю срок беременности, он у меня с месячными не совпадают т.к овуляция была приблизительно на 23-25 день цикла, т.е поздняя. Ну и ниже данные для истории. Дата 07.08.2014 Методика исследования: трансабдоминальный Размеры матки: увеличены Контуры матки ровные, четкие Имеет среднее положение Структура миометрия не изменена. Тонус миометрия нормальный Патологические ехо-включения — нет Объемные образования — нет Перегородка в матке — нет У полости матки визуализируется.
Очень давно ничего не писала в своем дневнике. За это время успела сдать 2 госэкзамена, защитить диплом на отлично, получить его (сегодня, кстати, было торжественное вручение). Пройти УЗИ скрининг, и вот об этом хочу рассказать подробнее: УЗИ было назначено на 17 июня (воскресенье) на 15:00. Проходила его все в той же платной клинике. С мужем заранее решили, что пойдем вместе. Утром проснулась и поняла, что побаливает желудок  Когда пришло время идти в клинику он уже болел практически невыносимо. Но.
Когда пришло время идти в клинику он уже болел практически невыносимо. Но.

Ой девочки, я сегодня готова пархать как бабочка от счастья. Это просто что-то. Мыслей куча и все хорошие, но обо всем по порядку: 1. Сегодня я увидела нашего малыша пузожителя. . он уже не похож на креветку Теперь это маленький малыш, такой хорошенький. Сидел на попе с согнутыми ногами и толкал меня (разгибаю ножки), жаль что я этого не чувствую. Ну ничего не долго уже осталось)))) а еще махал ручками так нежно и робко. Я была готова разреветься от счастья, когда.

Что дало мне УЗИ? Бумажку с кучей буковок и циферок. Но это чисто символически. Из сервисов, доступных простым смертным (бесплатно, я имею в виду), у нас только — послушать сердцебиение плода. И вот только в этот момент до меня дошло, что он жив! о_о Детёныш наш. : ) Всю процедуру врач, молчаливый и (мне же не показалось) до нельзя улыбчивый дядечка, улыбался крайне добро и ободряюще, хотя на меня даже ни разу не взглянул. Зато меня это успокоило. А то.
Первый скрининг прошла сегодня. Узистка сказала: \»Молодец. Хороший ребеночек\». И я расслабилась. Ну были всякие переживания, а теперь я услышала сердечко, увидела, как масик пальчик сосет большой на правой ручке и успокоилась. Параметры такие по УЗИ: беременность 12 недель 6 дней КТР 63 мм ЧСС 146 уд/мин толщина воротникового пространства 2,3 мм Носовая кость, длина 2,6 мм Кровоток в венозном протоке в норме Трикуспидальная регургитация — нет Особенности строения плода — без особенностей Структура хориона — не изменена Миометрий -.
ПРЕНАТАЛЬНЫЙ СКРИНИНГ Скрининг — совокупность мероприятий и медицинских исследований, тестов и других процедур, направленных на предварительную идентификацию лиц, среди которых вероятность наличия определённого заболевания выше, чем у остальной части обследуемой популяции. Скрининг — начальный предварительный этап обследования популяции, а лица с положительными результатами скрининга нуждаются в дальнейшем диагностическом обследовании для установления или исключения факта наличия патологического процесса.

Допплерометрия (допплер)Во время беременности, особенно в последнем триместре, врачи часто направляют беременную женщину на допплерометрию. Допплерометрия позволяет определить скорость кровотока в сосудах. Наиболее доступными и удобными сосудами для исследования являются артерии пуповины плода, маточные артерии, средняя мозговая артерия и аорта плода.
Многоплодной называют беременность двумя или большим количеством плодов. При наличии беременности двумя плодами говорят о двойне, тремя — о тройне и т.д. Каждый из плодов при многоплодной беременности называется близнецом. Частота встречаемости. Многоплодная беременность составляет в среднем 1-2% от общего количества родов. Частота встречаемости при различном количестве плодов следующая: • двойни — 1 на 87 родов; • тройни (триплеты) — 1 на 6400 родов, или 1 на 87 двоен; • четыре плода — 1 на 51 тыс. родов (873), или.
http://www.babyblog.ru/theme/trikuspidalnaya-regurgitaciya-u-ploda
Физиологическая регургитация трикуспидального клапана
В последнее время отмечается омоложение сердечно-сосудистой болезни. Еще несколько десятилетий назад заболевание сердечной мышцы считались исключительно пожилых людей. Сегодня возрастная группа заболевших мужчин и женщин от 20 до 45 лет. Регургитация трикуспидального клапана у детей и взрослых не исключение. Данное заболевание сердца имеет врожденную природу и может быть диагностировано до рождения ребенка посредством проведения УЗИ (ультразвуковое исследование) беременной женщине.
Этиология болезни
Регургитация трикуспидального клапана сердца – что это такое и какова природа данного заболевания? В кардиологическом отделе медицины регургитацией называют заброс крови из одной камеры сердца в соседний отсек.
Заболевание имеет 4 степени, в зависимости от вида клапана, который был поврежден.
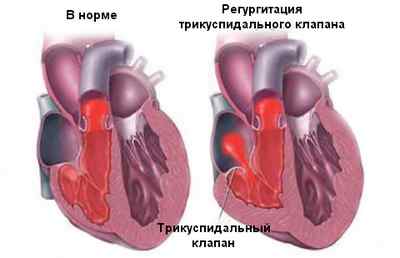
Сердце в норме и при регургитации
Клапаны сердца:
Наиболее распространённым видом заболевания является митральная регургитация и аортальная. В некоторых случаях у пациента может наблюдаться оба вида патологии.
Данная болезнь сердца не является самостоятельной, а развивается на фоне других заболеваний внутренних органов, особенно сердца или легких.
Виды болезни
Регургитация трикуспидального клапана может быть врожденным или приобретенным заболеванием. У ребенка явление регистрируется в первые несколько месяцев. Бывает так, что работа клапанов сама становится на место. Врожденную аномалию намного легче контролировать, особенно если имеет место профилактика обострения болезни.
Приобретенный вид регургитации развивается совместно с другими заболеваниями сердца или сосудов.
Исходя из причин, которые влекут за собой развитие аномалии, болезнь может быть первичной или вторичной:
Учитывая тот факт, что регургитация всегда напрямую связана с недостаточностью сердечного клапана, она может быть абсолютной и функциональной. Абсолютная регургитация появляется, когда поражены клапанные створки. Является врожденной формой заболевания. Функциональная форма возникает на фоне сильного растяжения стенок клапана, что является следствием заболеваний или патологических процессов в легочной кровеносной системе, или по причине поражений, возникающих на тканях сердца.
Стадии развития
Патологический процесс имеет 4 стадии своего развития. Существует 5 стадий, которую врачи кардиологи выводят отдельно – физиологическая регургитация:
Причины возникновения патологии
Основной фактор, который провоцирует развитие аномального процесса в сердечных клапанах – клапанная недостаточность на фоне дилатации сердца. В некоторых случаях болезнь возникает на фоне развивающегося ревматизма, эндокардита или по причине регулярного употреблению определенных медицинских препаратов.
Причины, провоцирующие регургитации клапана сердечка первичного вида:
- Воспалительный процесс на соединительных тканях – ревматизм.
- Эндокардит сердца инфекционной природы (в большинстве случаев встречается у людей, имеющих наркотическую зависимость).
- Прогиб створки клапана (пролапс).
- Генетическое заболевание соединительных тканей – болезнь Марфана.
- Врожденный порок клапанов сердца, при котором их створки смещены или отсутствуют вовсе.
- Травма грудного отдела.
- Долгий прием медицинских препаратов.
Причины вторичной регургитации:
- Высокое давление в кровеносной системе легких (гипертензия).
- Расширение желудочка.
- Дисфункция желудочка.
- Патология клапана.
- Недостаточность сердечных желудочков.
- Кардиопатия.
- Врожденный порок перегородок межпредсердия.
- Непроходимость артерии легких.
Клиническая картина
Симптомы регургитации трикуспидального клапана зависит от стадии заболевания и его вида. 1 и 2 степень регургитации практические не имеет ярко выраженных признаков.
Единственно, на что может обратить внимание пациент – пульсация вен, расположенных на шеи. Причина этому – высокое артериальное давление. Чтобы обнаружить явление, достаточно приложить ладонь к правой стороне шеи.
При дальнейшем развитии болезни вены начинают подрагивать, набухают:
- Кожа синего цвета (особенно кончик носа, под ногтевой пластиной, губы).
- Отеки ног.
- Аритмия мерцательной степени.
- Шумы в сердечной мышце (особенно хорошо прослушиваются при вдохе).
- Повышенная утомляемость.
- Симптомы одышки.
- Боли в боку под ребрами.
- Увеличение объема печени.

Резкая боль в подреберье может сигнализировать о проблемах сердца
Данная симптоматическая картина может свидетельствовать и о других заболеваниях сердечно-сосудистой системы, поэтому тремор вен на шее является самой точной диагностической картиной.
Особенности детской регургитации
Регургитация трикуспидального клапана у плода регистрация явления возможно на ранних сроках развития с помощью УЗИ. В большинстве случаев данная патология связана с отклонением в хромосомах ДНК цепи (синдром Дауна). Хотя и у полностью здорового ребенка может отмечаться регургитация. Наличие данного явления не говорит об отклонении в развитии.
При отсутствии других заболеваний сердечно-сосудистой системы, работа клапана выравнивается самостоятельно с возрастом. Тем не менее, если явление было зарегистрировано, необходимо регулярно посещать кардиолога, чтобы отслеживать возможный процесс развития.
Диагностика и терапевтические методы
Чтобы установить диагноз, пациенту необходимо пройти процедуру УЗИ. Врач исследует анамнез, проводится электрокардиография, катетеризация сердечной мышцы и рентген грудного отсека.
Лечение регургитации комплексное. Используются методы оперативного и консервативного лечения. При 1 стадии развития достаточно регулярного осмотра у кардиолога.
УЗИ сердца
При наличии пороков и патологических процессов в сердечно-сосудистой системе, которые спровоцировали нарушения в сердечных клапанах, се методы лечения направлены на их купирование. Вторая стадия развития болезни должна лечиться с помощью приема специализированных медицинских препаратов. Как правило, пациенту назначается прием мочегонных препаратов, и средств, которые расслабляют мускулатуру сосудистых стенок, калий.
При необходимости проводится хирургические операции – от аннулопластики до полного протезирования.
Профилактические меры
Регургитация трикуспидального клапана сердца не имеет рецидивов при соблюдении всех врачебных предписаний после проведенного лечения. Пациенту необходимо вести здоровый образ жизни и воздержаться от вредных привычек. Прием алкогольных напитков и курение исключается. Это касается тех людей, которые прошли через операцию на клапане, и кому была диагностирована начальная стадия болезни. Соблюдение профилактических мер предупредит дальнейшее развитие.
Обязательны умеренные физические упражнения, правильный рацион и режим питания. Пища не должна быть слишком жирной, перченной, не рекомендуется злоупотреблять солениями и сладостями. Необходимо внимательно контролировать вес и не допускать скачков массы. Особенную опасность представляет стремительный набор веса.
Профилактические меры включают полноценный отдых и сон, по возможности избегать стрессовых и нервных ситуаций. Обязательный регулярный осмотр у кардиолога на предмет выявления дальнейшего развития регургитации трикуспидального сердечного клапана.
http://sostavkrovi.ru/sosudy/serdca/fiziologicheskaya-regurgitaciya-trikuspidalnogo-klapana.html
Проблемы с кровотоком плода в 12 недель беременности
Срок беременности 12,4. Сходила сегодня на первое УЗИ, и сдала кровь на скрининг 1 триместра. Вот результаты:
Плод живой, положение поперечное, головка справа. БПР 17 мм, ДБ 8 мм, КТР 61 мм, толщина воротникового пространства 2 мм, длина костей спинки носа 2,6. Плацента — передняя стенка, расположена низко, вод умеренное количество.
Дополнительно — плацента от края ОВЗ 25 мм, ЧСС 161, регургитация на уровне трикуспидального клапана, реверсный кровоток в венозном протоке.
На основании этих данных отравляют на дообследование в перинатальный центр. Подскажите, все ли так плохо? В ЖК напугали хромосомными аномалиями. Мог ли врач просто ошибочно интерпретировать данные УЗИ?
Возможно ли такое, что мое состояние влияет на кровоток малыша? Последние дни у меня случаются обмороки и постоянно состояние как \»с похмелья\». Чувство нехватки кислорода. Гемоглобин в норме. Чего мне ожидать?

Отвечает Березовская Е. П.
У вас перегибают палку. О генетических пренатальных скринингах и их правильном проведении смотрите здесь: Диагностика беременности и обследование при беременности . Кровоток у ребенка на таком раннем сроке определить невозможно. О неприятных симптомах беременности читайте здесь: Неприятные симптомы беременности. Займитесь физкультурой, больше двигайтесь и проводите больше времени на свежем воздухе, и нормально питайтесь.
http://www.komarovskiy.net/faq/problemy-s-krovotokom-ploda-v-12-nedel-beremennosti.html
Диагностика пороков развития плода

Существующие методы диагностики врожденных пороков развития подразделяются на инвазивные (требующие внутриматочного вмешательства) и неинвазивные.
Неинвазивные методы обследования используются для скринингового (массового) обследования беременных. Разработаны определенные этапы по выявлению аномалий развития плода:
http://beremennost.net/diagnostika-porokov-razvitiya-ploda
Регургитация трикуспидального клапана
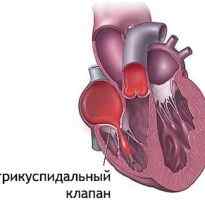
Трикуспидальная регургитация, как и многие другие сердечные патологии, сегодня стремительно молодеет. Обнаружить нарушение работы сердечного клапана можно еще до рождения малыша, во время УЗИ.
Нередко регургитацию трикуспидального клапана диагностируют у дошкольников, а у взрослых она развивается обычно на фоне серьезных заболеваний самого разного характера. У такой аномалии несколько форм, разные симптомы и, соответственно, разные подходы к лечению.
Понятие трикуспидальной регургитации
Термин «регургитация» — медицинский. Он произошел от латинского слова gurgitare (переводится как «наводнять») и приставки re-, означающей «вновь, обратно». В кардиологии регургитацией принято называть обратный ток (заброс) крови из одной сердечной камеры в другую.
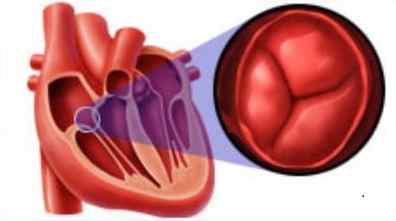
Сердце состоит из четырех камер (2 предсердия и 2 желудочка), разделенных перегородками и снабженных четырьмя клапанами. Это митральный, аортальный, легочной артерии и трикуспидальный (трехстворчатый). Последний соединяет правый желудочек и правое предсердие. В каждом из клапанов по различным причинам могут возникать нарушения кровотока, а значит, существует четыре вида этого заболевания.
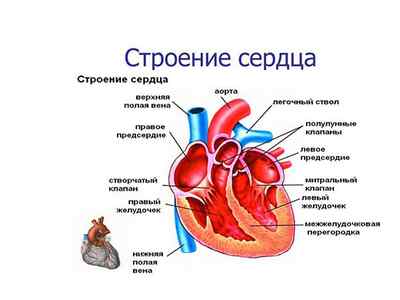
Чаще всего диагностируются аортальная и митральная регургитация, трикуспидальная встречается чуть реже. Но опасность в том, что при диагностике можно спутать разные формы этой патологии. Кроме того, иногда нарушения работы разных сердечных клапанов встречаются у пациента одновременно.
Важный момент: регургитация трикуспидального клапана не является самостоятельным заболеванием и отдельным диагнозом. Это состояние обычно развивается по причине других серьезных проблем (сердечных, легочных и пр.), поэтому и лечится обычно в комплексе. А главное — аномалию с пугающим латинским названием не надо считать приговором. Ее достаточно легко диагностировать, вполне можно вылечить или хотя бы строго контролировать.
Виды трикуспидальной регургитации
Существует 2 основные классификации этой патологии — по времени появления и по причинам возникновения.
- По времени появления: врожденная и приобретенная.
Врожденная регистрируется еще во время внутриутробного развития ребенка или в первые месяцы после рождения. В этом случае работа сердечного клапана может со временем вернуться в норму. Кроме того, врожденную аномалию гораздо легче держать под контролем, если беречь сердце и соблюдать меры профилактики сердечно-сосудистых заболеваний.
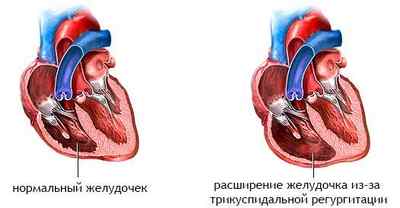
Приобретенная появляется у взрослых уже в течение жизни. Такая патология практически никогда не возникает изолированно, стать ее причиной могут самые разные заболевания — от дилатации (расширения) желудочка до непроходимости легочных артерий.
- По причине: первичная и вторичная.
Первичная трикуспидальная аномалия диагностируется на фоне сердечных заболеваний. Никаких проблем с дыхательной системой у пациента при таком диагнозе нет. Основной причиной вторичного нарушения кровотока в трикуспидальном клапане служит легочная гипертензия, то есть слишком высокое давление в системе легочных артерий.
Регургитация трехстворчатого клапана традиционно идет рука об руку с недостаточностью самого клапана. Поэтому некоторые классификации разделяют виды обратного заброса крови на основании формы трикуспидальной недостаточности, то есть непосредственно заболевания клапана:
Степени регургитация трикуспидального клапана
Регургитация может протекать в 4 различных стадиях (степенях). Но иногда врачи выделяют отдельную, пятую, так называемую физиологическую регургитацию. В этом случае нет никаких изменений миокарда, все три створки клапана полностью здоровы, просто наблюдается еле заметное нарушение кровотока у самих створок («завихрение» крови).
- Первая стадия. В этом случае у пациента фиксируется небольшой поток крови назад, из желудочка в предсердие через клапанные створки.
- Вторая стадия. Длина струи от клапана достигает 20 мм. Трикуспидальная регургитация 2 степени уже считается заболеванием, которое требует специального лечения.
- Третья стадия. Поток крови легко обнаруживается во время диагностики, в длину превышает 2 см.
- Четвертая стадия. Здесь кровяной поток уже уходит на значительное расстояние вглубь правого предсердия.
Функциональную трикуспидальную регургитацию обычно нумеруют 0–1 степенью. Чаще всего ее находят у высоких худощавых людей, а некоторые медицинские источники сообщают, что такая аномалия есть у 2/3 абсолютно здоровых людей.
Такое состояние абсолютно не угрожает жизни, никак не влияет на самочувствие и обнаруживается при обследовании случайно. Если, конечно, не начинает прогрессировать.
Причины патологии
Основная причина нарушенного тока крови через трехстворчатый клапан — дилатация правого желудочка вместе с клапанной недостаточностью. Такую аномалию провоцируют легочная гипертензия, сердечная недостаточность, обструкция (непроходимость) легочных артерий. Реже причинами обратного заброса крови становятся инфекционный эндокардит, ревматизм, прием лекарств и др.
Факторы, которые вызывают появление этого сердечного заболевания, принято разделять на 2 большие группы в зависимости от вида самой патологии:
- ревматизм (системное воспаление соединительной ткани);
- инфекционный эндокардит (воспаление эндокарда, часто встречается у инъекционных наркоманов);
- пролапс клапана (створки прогибаются на несколько миллиметров);
- синдром Марфана (наследственное заболевание соединительной ткани);
- аномалии Эбштейна (врожденный порок, при котором клапанные створки смещены или отсутствуют);
- травмы грудной клетки;
- длительный прием лекарственных препаратов (Эрготамина, Фентермина и др.).
- повышенное давление в легочных артериях (гипертензия);
- расширение или гипертрофия правого желудочка;
- дисфункция правого желудочка;
- стеноз митрального клапана;
- недостаточность правого и тяжелая недостаточность левого желудочков;
- различные виды кардиопатии;
- дефект межпредсердной перегородки (врожденный порок);
- непроходимость легочной артерии (и ее выносящего тракта).
При легких формах нарушения тока крови между сердечными камерами никаких специфических симптомов нет.
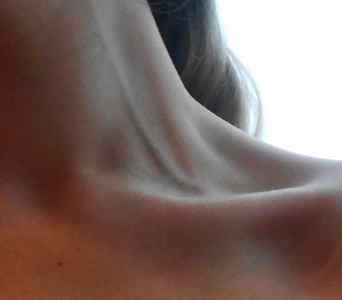
Трикуспидальная регургитация 1 степени может заявить о себе только одним признаком — увеличенной пульсацией вен на шее.
Возникает такой эффект из-за высокого давления в яремных венах, а почувствовать пульсацию легко, просто приложив руку к шее справа.
На более поздних стадиях можно почувствовать не только бьющий пульс, но и четкое дрожание шейных вен. О проблемах с кровотоком в правом желудочке скажут и такие симптомы:
- яремные вены не только дрожат, но и заметно набухают;
- синюшный цвет кожи (прежде всего на носогубном треугольнике, под ногтями, на губах и кончике носа);
- отечность ног;
- мерцательная аритмия;
- расщепление сердечных тонов;
- голосистолический шум в сердце (увеличивается на вдохе);
- одышка и быстрая утомляемость;
- боли и тяжесть в правом подреберье;
- увеличенная печень и др.
Большинство этих признаков может сигнализировать о самых разных проблемах сердечно-сосудистой системы. Поэтому самым четким видимым симптомом трикуспидальной регургитации называют именно набухание и дрожание яремной вены.
Трикуспидальная регургитация у детей
Обратный заброс крови в правый желудочек сегодня все чаще регистрируется у детей, причем еще до рождения. Трикуспидальная регургитация у плода может появляться еще в первом триместре беременности, на 11–13-й неделе.
Такая особенность часто бывает у малышей с хромосомными аномалиями (например, с синдромом Дауна). Но определенный процент регургитации наблюдается и у абсолютно здорового плода.

Детские кардиологи говорят о стремительно растущем количестве случаев трикуспидальной аномалии у детей разных возрастов. В большинстве из них диагностируется регургитация первой степени, и сегодня она уже считается вариантом нормы.
Если у ребенка нет других сердечных патологий, в будущем есть большой шанс, что работа клапана восстановится сама.
Но если врожденное заболевание доходит до второй или третьей стадии, есть риск развития в будущем сердечной недостаточности, дисфункции правого желудочка. Поэтому ребенку важно регулярно посещать кардиолога и соблюдать все необходимые меры профилактики сердечных заболеваний.
Диагностика
Определять выраженную трикуспидальную регургитацию врачи научились давно, но диагностика легких форм стала возможной относительно недавно, с появлением УЗИ. То есть около 40 лет назад.
Сегодня ультразвуковое исследование считается основным методом диагностики при такой патологии. Оно позволяет различить малейшее приоткрывание клапанных створок, размер и направление струи крови.
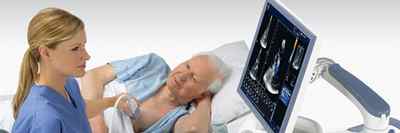
Комплексная диагностика регургитации трехстворчатого клапана включает в себя следующее:
- сбор анамнеза;
- физикальный осмотр (включая аускультацию сердца — прослушивание);
- УЗИ сердца (обычное и с доплером) или эхокардиографию;
- электрокардиографию;
- рентген грудной клетки;
- катетеризацию сердца.
Катетеризация — это диагностико-лечебный метод, который требует тщательной подготовки пациента. Для изучения проблем с кровотоком через трехстворчатый клапан его используют редко. Только в тех случаях, когда требуется максимально глубокая диагностика, например, для оценки состояния коронарных сосудов сердца.
Лечение и профилактика
Терапия трикуспидальной регургитации включает в себя 2 больших блока — консервативное и оперативное лечение. Когда болезнь находится на первой стадии, никакой специальной терапии не требуется, только регулярное наблюдение у кардиолога.
Если у пациента есть сердечно-сосудистые патологии, которые спровоцировали нарушение тока крови, все лечение направлено именно на них, то есть на исключение причины регургитации.
Когда болезнь достигает второй степени, консервативное лечение уже предполагает прием специальных медикаментов. Это диуретики (мочегонное), вазодилататоры (средства для расслабления мускулатуры сосудов), препараты калия и др.
Хирургическое лечение трехстворчатого клапана — это следующие виды операций:
Прогноз жизни с трикуспидальной регургитацией вполне благоприятный при условии, что пациент ведет здоровый образ жизни и бережет свое сердце. И когда болезнь обнаружена на самой первой стадии, и когда уже проведена операция на клапане.
Врачи в этом случае советуют использовать стандартные меры профилактики сердечной недостаточности. Это контроль массы тела и регулярные физические нагрузки, правильное питание, отказ от сигарет и алкоголя, регулярный отдых и как можно меньше стрессов. А главное — постоянное наблюдение у кардиолога.
http://prososud.ru/serdechniye/trikuspidalnaya-regurgitatsiya.html
Трикуспидальная регургитация у плода 12 недель
Добрый день!
Помогите пожалуйста советом!
Беременность первая.
Возраст беременной — 23 года.
11-12 неделя беременности. УЗИ показало следующие данные:
ЧСС 162 удара
КТП — 49 мм, соответствует 11 неделе 6 дней
Диаметр желточного мешка — 3,3 мм
БПР — 17 мм
Окружность головы — 65 мм
Окружность живота — 48 мм
Бедренная кость справа 7 мм, слева 7 мм
ТВП — 1,2 мм
Кости носа 1,8 мм
Кровоток в венозном протоке в норме
все параметры анатомии-норма и без особенностей
Преимущественная локализация хориона — задняя
На этом УЗИ поставили 4-х камерное сердце, но с подозрением на ДМЖП.
Трикуспидальной регургитации нет.
Специалист из-за высокой подвижности плода, не смогла точно определить трех или четырех камерное сердце.
Назначили повторное УЗИ через неделю для точного определения по поводу сердца.
Сейчас 12-13 неделя.
Повторное УЗИ (8,08.2012) показало следуещее:
Сердце 4-х камерное, визуализируется ДМЖП до 1,9 мм. Корень аорты смещен вправо.
Срез ч/з 3 сосуда: визуализация крайне затруднена из-за высокой подвижности плода и срока беременности.
ЛА четко не визуализируется.
Рекомендовано: пренатальное кариотипирование и УЗИ в 20 недель.
Теперь ситуация.
В женской консультации несмотря на подозрение на ДМЖП не назначен до сих пор двойной тест.
То есть по крови анализов нет. Соответственно непонятно назначение хориобиопсии без явных на то показаний.
Врачи настаивают на прерывании, так как на таком маленьком сроке ДМЖП якобы будет прогрессировать, плюс говорят что есть вероятность синдрома Дауна.
Мы на этих основаниях, которые на сегодняшний день имеются не хотим прерывания.
И хорионбиопсия с её рисками представляется опасной.
ДМЖП нам ставят как приговор. Типа не мучайте не себя ни ребенка и т.д.
http://www.cardiomama.ru/forum/lofiversion/index.php/t5178.html
Трикуспидальная регургитация у плода 12 недель прогноз

Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день.
С проблемой повышенного артериального давления при беременности и после родов врачи сталкиваются довольно часто. В некоторых случаях это разовые повышения, относительно безопасные для матери и плода. Но иногда высокое давление может быть грозным осложнением, опасным для жизни и здоровья женщины и ребенка.
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Именно поэтому акушеры внимательно относятся к любому повышению артериального давления у будущей или новоиспеченной мамы. Любые повышения артериального давления во время беременности и 14 дней после родов объединяются понятием «гестационная артериальная гипертензия».
- Разовые «скачки» давления на фоне стресса или испуга. Артериальное давление сильно повышается в родах на пике потуги.
- «Синдром белого халата», когда женщина боится врачей и любых медицинских манипуляций.
- Существовавшая раньше гипертония, с которой женщина вошла в беременность. Беременные с гипертонической болезнью выделяются в отдельную группу риска, существуют специальные протоколы ведения таких больных. Эти пациентки чаще имеют осложнения в виде гестоза, эклампсии, нарушений функций плаценты, гипоксии плода и кровотечений.
- Впервые возникшая во время беременности гипертензия. Если это состояние не связано с болезнью сердечно-сосудистой системы или почек, то эта гипертензия у беременных носит название «чистый гестоз».
- Повышенное давление после родов может быть как последствием гестоза, так и усугублением течения артериальной гипертонии. Это состояние требует повышенного внимания и наблюдения.
Гестоз и его классификация
Чаще всего артериальное давление начинает повышаться после 20 недель беременности. Чем раньше впервые фиксируется повышенное давление, тем более злокачественное течение приобретает болезнь. Гестоз может протекать как с изолированной гипертензией, так и с присоединением протеиурии (белка в моче) и водянки (отека). По классификации гестоз бывает:
- легкой степени;
- средней степени;
- тяжелой степени.
Тяжесть гестоза определяют в зависимости от уровней давления и цифр белка в моче. В нашей классификации гестоза отдельно выделяют два опаснейших состояния:
- Преэклампсию — судорожную готовность с высокими цифрами давления и белка. Женщина жалуется на головную боль, сухость во рту, мелькание мушек или потемнение в глазах.
- Эклампсию — потерю сознания, судороги и высокую степень летального исхода пациентки.
В американской классификации эти понятия входят в среднюю и тяжелую степени гестоза. В зависимости от тяжести гестоза и длительности его течения определяют тактику ведения беременности и способ родоразрешения.
Группы риска по развитию гестоза
Причины гестоза
Откуда и почему возникает такое тяжелое осложнение беременности, никто точно не знает. Ученые всего мира пытаются выяснить причину гестоза и способы его лечения или профилактики. Из основных теорий можно назвать:
Лечение гестационной гипертензии

В большинстве случаев высокое давление самостоятельно уходит после прекращения беременности тем или иным способом (искусственными или спонтанными родами, кесаревым сечением или поздним выкидышем).
Несмотря на это, лечению во время беременности подлежит как существовавшая ранее гипертоническая болезнь, так и вновь появившийся гестоз.
Основные группы препаратов для лечения гестоза:
Вот, собственно, и все разрешенные к приему препараты от давления у беременных. Назначение других препаратов рискованно, так как не проводилось достаточных исследований о безопасности их для плода.
Медикаментозное лечение гестоза обязательно сочетается с диетой, разгрузочными днями, ограничением соли, режимом сна и отдыха.
Давление после родов может сохраняться в течение двух недель, что говорит о тяжелом течении гестоза. В связи с этим назначенное лечение нужно продолжать и после родов. К сожалению, молодая мама уезжает с новорожденным домой и забывает о своих проблемах. Врачи женской консультации, озабоченные оформлением послеродовых справок и прочей бумажной работой, также часто забывают о серьезности вопроса. Гестоз – коварная болезнь. Важно оценить состояние женщины после родов, проверить артериальное давление, состояние почек, сердца, глаз. Именно поэтому в протоколы обследования женщин, перенесших гестоз, входят:
По данным норвежских ученых, у пациенток, перенесших тяжелый гестоз с досрочным родоразрешением, в 8 раз увеличивается риск развития ишемической болезни сердца и гипертонии в ближайшие 15 лет. Внимательно относитесь к своему здоровью, исключайте факторы риска, прислушивайтесь к врачам и неукоснительно выполняйте их указания во время беременности, если обнаружено высокое давление или подозревается гестоз.
http://pro-gipertoniya.ru/gipertoniya/trikuspidalnaya-regurgitatsiya-u-ploda-12-nedel-prognoz/