Предсердный (эктопический, нижнепредсердный, правопредсердный) ритм на ЭКГ: что это значит и что это такое?
Что такое предсердный ритм и что значит показатель на ЭКГ?
Основной функцией сердца является обеспечение непрерывного движения крови по кровеносным сосудам. Благодаря работе сердца, организм насыщается кислородом и полезными веществами, необходимыми для обеспечения нормальной жизнедеятельности. Функционирование сердечной мышцы имеет циклический характер.
На первом этапе происходит возбуждение в так называемом синусовом узле. В это время предсердия вместе с желудочками заполнены кровью и пребывают в расслабленном состоянии. Следствием возникшего возбуждения в предсердиях является сокращение, в результате которого желудочки наполняются дополнительной порцией крови.
По мере дальнейшего распространения импульса наступает фаза асинхронного сокращения, следом за ней – фаза изометрического сокращения, а затем наступает период изгнания. При этом кровь выталкивается и движется из сердца в сосудистую систему. Указанные фазы составляют систолу сердца. Далее следует расслабление (фаза изометрического расслабления). Данная фаза составляет диастолу сердца.
Что такое предсердный ритм?
При наличии каких-либо отклонений сердечно-сосудистой системы синусовый узел может перестать выполнять свои функции либо функционировать не надлежащим образом. Чтобы работа сердца продолжалась, активизируются иные группы клеток, локализованные в тканях сердца, которые обычно не продуцируют импульсы.
Такие клетки имеют скрытую (неактивную) способность к выработке импульсов, именуются они эктопическими центрами. Когда указанные группы находятся в предсердии, вырабатываемый ритм называют эктопическим (предсердным).

Такой ритм, как правило, носит временный характер. Причем он слабее, чем тот, который возникает благодаря деятельности синусового узла. Возникшее состояние является отклонением и требует своевременной диагностики.
Классификация
Эктопия подразделяется на такие виды:
- экстрасистолия – сокращение тканей сердца происходит несвоевременно;
- тахикардия пароксизмальная – периодически учащается сердцебиение (выше 200 ударов);
- эктопические ускоренные ритмы – сопровождается учащенным пульсом от 160 до 180 уд. в минуту;
- фибрилляция предсердий (мерцательная аритмия) – является опасным состоянием, которое влечет за собой такие последствия, как летальный исход, инсульт, инфаркт миокарда. Пульс превышает 500 ударов в одну минуту.
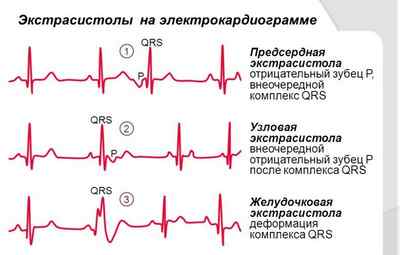
С помощью диагностики (ЭКГ) установлено такие разновидности эктопического ритма:
- правопредсердный – наличие такой аномалии свидетельствует о том, что эктопические клетки активизируются в области правого предсердия (Р-клетки);
- левопредсердный – местом локализации является левое предсердие;
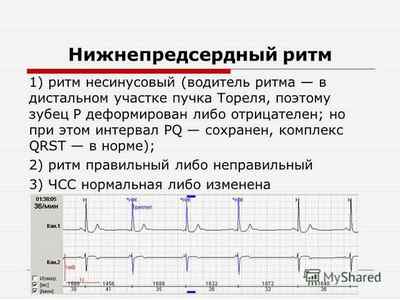
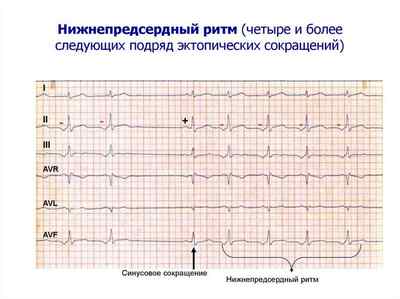
- нижнепредсердный – эктопические клетки располагаются в нижних отделах предсердий.
Симптоматика нарушения
Как правило, ярко выраженных клинических симптомов такой аномалии не наблюдается. Отклонение деятельности синусового узла зачастую диагностируются не преднамеренно, а при плановом или внеплановом исследовании на ЭКГ. Однако иногда возможны такие проявления:
- прерывистый, нестабильный сердечный ритм (как правило, более интенсивный);
-

ощущение, будто сердце замерло (сопровождается панической атакой);
- повышенное потоотделение;
- повышенная утомляемость;
- головные боли;
- тошнота;
- временное ухудшение зрения;
- затрудненное дыхание (одышка);
- изменение оттенка кожного покрова на лице (синий оттенок);
- головокружение;
- ощущение режущей или сдавливающей боли в грудной клетке.
Причины явления
Для такого ритма характерно то, что он не всегда выступает как самостоятельное явление. Чаще всего это результат отклонений, поражающих сердечную мышцу и сосудистую систему. Для примера рассмотрим следующие патологические состояния сердечной мышцы:
- воспаление миокарда (миокардит) – заболевание, спровоцированное заражением бактериями или вирусными инфекциями. Также проявляется вследствие воздействия токсичных веществ либо аллергенов. Миокардит может быть как самостоятельным заболеванием, так и следствием иного;
-
ревматизм – осложнение стрептококковой инфекции, проявляется воспалением соединительной ткани и сердечной мышцы;
- кардиомиопатия – изменение тканей миокарда, которые носят патологический характер;
- ишемия – нехватка кровообращения в сердце, зачастую сопровождается эктопией. Основные симптомы заболевания – затрудненное дыхание, мигрень с аурой и без, общая слабость;
- синдром ослабленного синусового узла – провоцируется вышеуказанными заболеваниями, может привести к фатальным последствиям;
- ВСД – сбой в функционировании вегетативной и сердечно-сосудистой систем.
Кроме болезней сердечно-сосудистой системы, выделяют такие причины:
- повышенное артериальное давление;
- нездоровый образ жизни (употребление напитков с высоким содержанием этилового спирта, табачных изделий, наркотических веществ);
- систематическое принятие лекарственных препаратов;
- стрессовые ситуации;
- нестабильный гормональный фон;
- занятия спортом на профессиональном уровне и т.д.
Особенности возникновения у детей
От рождения ребенка и до начала полового созревания вегетативная нервная система еще не полностью сформирована. Поэтому эктопический ритм – это достаточно распространенное явление. По мере развития организма сердце переходит на синусовый. Такое состояние не требует никакого вмешательства. Однако необходимо медицинское исследование с целью исключения других заболеваний сердца.
Данная особенность может наблюдаться даже при незначительных сердечных аномалиях, различных вирусных инфекциях. В таком случае присоединяются такие признаки, как увеличение массы тела, нарушение сна.
Сбои в работе сердца может спровоцировать нездоровый образ жизни мамы во время беременности.
Диагностика
Зафиксировать отклонение возможно, используя электрокардиограф. С помощью показаний на ЭКГ определяют, какая именно эктопия присутствует и что это значит. При помощи ЭКГ можно диагностировать три вида эктопии, а именно:
- левопредсердный ритм – зубец Р состоит из двух частей. Одна часть куполообразная, а вторая – высокий острый пик. Зубец РI сглажен, РV 1-2 положительные, а РV 5-6 отрицательные;
-
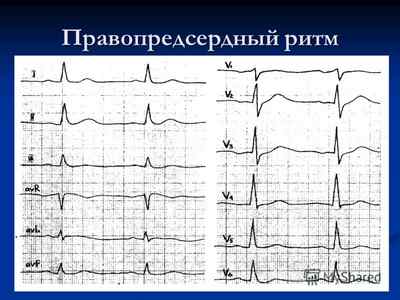
правопредсердный – располагается в области 3-го отведения, в области 1-2-го отведения положительный, свойственный для среднебокового ритма. При существовании нижнего типа такого ритма отрицательный зубец Р располагается во 2-3-м отведении, в то время как в грудных отведениях aVF зубец Р сглажен;
- нижнепредсердный – имеет вид PQ интервала, в 1, 3 и aVF отведениях зубец Р отрицательный.
Таким образом, оценив месторасположение Р зубца, специалист может установить наличие либо отсутствие несинусового ритма. Кроме ЭКГ, специалист может прибегнуть к холтеровскому мониторированию.
Лечебные мероприятия
Зачастую нарушения не требуют медицинского вмешательства, и все мероприятия носят лишь превентивный характер. Важно пройти обследование, для того чтобы предупредить или вылечить более серьезные патологии сердца. При отсутствии каких-либо заболеваний и клинических симптомов лечение не является целесообразным.
В случае выявления проблемы назначают медикаментозное лечение:
-
гипотензивные средства (Карведилол, Анаприлин);
- препараты при замедленном ритме сердечных сокращений (Корвалол, Сермион, Панангин);
- седативные средства (корень валерианы, Фитосед);
- препараты превентивного плана (Панангин, Кардиомагнил).
Немаловажную роль в лечении играет народная медицина. В случаях, когда серьезных заболеваний сердца нет, а симптомы все же приносят дискомфорт, использование лекарственных растений дает возможность существенно улучшить самочувствие. Например, можно справиться с проблемой при помощи следующих рецептов:
Нежелательно употреблять в пищу жирные сорта мяса, повышающие уровень холестерина в крови. Следует отдавать предпочтение свежим овощам и зелени, богатым витаминами и необходимыми микроэлементами. Умеренные физические нагрузки помогут улучшить кровообращение, избавив от неприятных симптомов. Предпочтение следует отдать плаванию, лечебной физкультуре и йоге.
Стоит уделить особое внимание лечению предсердного ритма у детей. Поскольку такие расстройства более характерны для грудничкового и дошкольного возраста, нужно быть предельно осторожными при назначении лекарственных препаратов. Для неокрепшего детского организма многие из них не подходят. Прежде чем давать их ребенку, необходимо проконсультироваться с кардиологом и педиатром.
Несмотря на то, что в большинстве случаев такое состояние не требует медицинского вмешательства, не следует его игнорировать. Своевременное медицинское обследование может предотвратить негативные последствия нарушений в работе сердца. Особенное внимание следует уделить детским аномалиям, так как в юном возрасте с ними легче справиться.
http://simptomov.com/kardio/stroenie/predserdnyj-ritm/
Почему могут выявить нижнепредсердный ритм на электрокардиограмме

При утрате синусовым узлом функции основного водителя ритма появляются эктопические очаги. При расположении их в нижних отделах предсердий на ЭКГ появляется нижнепредсердный ритм сердца. Клинические проявления могут отсутствовать, а на ЭКГ отмечаются незначительные изменения в виде отрицательных предсердных зубцов.
Лечение направлено на нормализацию вегетативной регуляции сердечных сокращений, терапию фонового заболевания. При нормальной частоте пульса медикаменты не назначают.
Читайте в этой статье
Почему нижнепредсердный ритм может быть ускоренным или замедленным
В норме сердечный импульс должен образоваться только в синусовом узле, а затем распространиться по проводящей системе сердца. Если по каким-либо причинам узел теряет свою главенствующую роль, то в качестве источника волн возбуждения могут быть другие области миокарда.
Если эктопический (любой, кроме синусового узла) очаг находится в нижней части левого или правого предсердия, то сгенерированный ним ритм называется нижнепредсердным. Так как новый водитель ритма расположен не вдалеке от основного, то изменения очередности сокращений отделов сердца незначительные, они не приводят к тяжелым расстройствам кровообращения.
Появление эктопического ритма возможно в двух случаях:
- автоматизм клеток синусового узла нарушен, поэтому активность проявляет нижележащий центр, ритм выработки импульсов у него ниже, чем в главном водителе, поэтому его называют замедленным или замещающим, формируются при ваготонии, бывают у спортсменов;
- если появившийся очаг становится активнее, чем синусовый, то он подавляет нормальные сигналы, приводит к ускоренным сокращениям сердца. К возникновению таких аритмий чаще всего приводят миокардиты, интоксикации, вегето-сосудистые дистонии с преобладанием симпатического тонуса.
А здесь подробнее об аритмии после операции.
Причины появления
На работу синусового узла оказывает действие как состояние миокарда, так и вегетативные реакции. При этом симпатическая нервная система ускоряет пульс, а парасимпатическая замедляет. Также активность клеток главного водителя ритма зависит от состава крови – количества электролитов, гормонов, лекарственных препаратов.
Поэтому все причины потери синусового ритма сердца и переход активности к нижнепредсердным клеткам можно разделить на несколько групп:
- поражения сердечной мышцы – ишемическая болезнь, артериальная гипертензия, миокардит, кардиомиопатия, аномалии развития сердца, пороки клапанов, последствия операций, амилоидоз, опухоли, миокардиодистрофия;
- вегето-сосудистая дистония – ваготония при поражении глотки, пищеварительной системы, высоком внутричерепном давлении, при перетренированности, симпатикотония при стрессах, гипертонии, неврастении;
- изменения электролитного баланса – избыток калия и кальция;
- эндокринные патологии – гипотиреоз, тиреотоксикоз;
- антиаритмические средства – бета-блокаторы, сердечные гликозиды, Кордарон.
Особенности возникновения нижнепредсердных ритмов у ребенка
Для периода новорожденности характерно недостаточное созревание волокон проводящей системы сердца и вегетативной регуляции ритма. Поэтому появление предсердного ритма не расценивается как патологическое состояние. Активность синусового узла у такого ребенка обычно непостоянная – нормальный ритм чередуется с нижнепредсердным.
Нередким бывает сочетание эктопического очага в предсердиях и малых аномалий развития сердца – дополнительные хорды, трабекулы, пролапс клапана.
Митральная регургитация
Более серьезным состоянием является аритмия при наличии порока сердца, интоксикации в периоде внутриутробного развития, неблагоприятном протекании беременности, осложнениях родов, у недоношенных младенцев. Поэтому при наличии слабости, одышки, цианоза при плаче или кормлении ребенок нуждается в глубоком обследовании сердца.
Проявления патологии
Множество жалоб на работу сердца (перебои, замирание, сильное сердцебиение) в таком случае не отражает серьезности изменений. Характерной особенностью является непостоянство проявлений, улучшение после приема успокаивающих препаратов.
Если у пациента преобладает тонус симпатического отдела нервной системы, то основными признаками аритмии будут:
- тахикардия;
- приливы жара, чередующиеся с познабливанием;
- бледность кожи;
- усиленное сердцебиение;
- тревожность;
- дрожание рук.
При ваготонии ритм сердца замедляется, что сопровождается головокружением, замиранием сердцебиения, потливостью, предобморочным состоянием, падением артериального давления. Обычно такие резкие проявления характерны для кризового течения вегето-сосудистой дистонии, а при более легких вариантах симптомы выражены слабо.
Если нижнепредсердный ритм возникает при органических поражениях сердца (ишемия, воспаление, рубцовая ткань), то клиническая картина полностью определяется фоновым заболеванием.
Нижнепредсердный ритм на ЭКГ
Из-за того, что появление ритма с источником импульсов в нижнем предсердии зачастую непостоянное явление, то его обнаружить при обычной диагностике не всегда представляется возможным. При однократной регистрации ЭКГ можно получить полностью нормальную запись.
Поэтому для многих пациентов требуется продолжительное обследование – мониторирование на протяжении суток или даже 2 — 3 дней, а также использование нагрузочных проб, ритмографии, электрофизиологического исследования.
Критерии отнесения ритмов сердца к нижнепредсердным:
Лечение нарушения ритма
При нормальной частоте сердечного ритма антиаритмические медикаменты больным не требуются. При брадикардии или учащенном сердцебиении терапия направлена на причину возникновения нижнепредсердного ритма. В комплексное лечение при выраженной симптоматике могут входить:
- холинолитики (при замедлении частоты пульса) – Атропин, Платифиллин;
- бета-блокаторы при тахикардии – Корвитол, Беталок;
- для улучшения обменных процессов миокарда – Карнитин, Панангин, Милдронат, Рибоксин, Пантогам, Предуктал;
- успокаивающие – Ново-пассит, валокордин (при симпатикотонии);
- тонизирующие (при брадикардии с ваготонией) – настойки женьшеня, элеутерококка.
При функциональной аритмии (без заболеваний миокарда) хороший эффект дают немедикаментозные методы – рефлексотерапия, массаж грудного отдела позвоночника, электрофорез магния или кофеина, ванны с травяными экстрактами, циркулярный душ, дыхательная гимнастика, лечебная физкультура.
Хирургические методы лечения (абляция и установка кардиостимулятора) для нижнепредсердного ритма сердца практически не используются.
Смотрите на видео о нарушении сердечного ритма и аритмии:
Прогноз и профилактика
Несмотря на то, что это нарушение ритма характеризуется доброкачественным течением, пациенты с эктопическими очагами возбуждения в миокарде должны находиться под наблюдением врача. Это связано с тем, что при возникновении сопутствующей патологии или физическом, психоэмоциональном напряжении такая аритмия может трансформироваться в более серьезные формы. Поэтому им показано:
- ежедневное измерение артериального давления и частоты пульса;
- прохождение ЭКГ не менее раза в квартал;
- раз в полгода требуется исследование коагулограммы и УЗИ сердца.
Для спортсменов и при профессиональном риске нагрузки на сердце (летчики, машинисты электровозов, водители-дальнобойщики) могут быть введены ограничения для дальнейшей деятельности или запрет при приеме в спортивные секции или трудоустройстве.
А здесь подробнее о предсердной экстрасистолии.
Нижнепредсердный ритм появляется при утрате синусовым узлом роли главного источника импульсов для сокращения сердца. Это может быть связано как с болезнями сердечной мышцы, так и сбоем вегетативной регуляции, гормональным дисбалансом.
Специфическая симптоматика отсутствует или слабо выражена. Диагноз ставят при исследовании ЭКГ, чаще в режиме мониторирования. Лечение направлено на причину возникновения, антиаритмическая терапия проводится только при появлении признаков нарушения кровообращения.
Возникнуть эктопический ритм может и у ребенка, подростка, и у взрослого человека. Показания на ЭКГ подскажут, какой он именно — узловой, правопредсердный. Ускоренный ритм может также показать начало развития другого заболевания.
Изменение ритма сердца, которое врачи называют пароксизмальная желудочковая тахикардия, несет смертельную угрозу. Бывает полиморфная, веретенообразная, двунаправленная, неустойчивая, мономорфная. Как она выглядит на ЭКГ? Как купировать приступ?
Такое заболевание, как предсердная экстрасистолия, может быть одиночная, частая или редкая, идиопатическа, политропная, блокированная. Какие у нее признаки и причины появления? Как проявится на ЭКГ? Какое лечение возможно?
Если выявлен тиреотоксикоз, и сердце начинает шалить, стоит пройти обследование. Учащенное сердцебиение, аритмия, кардиомиопатия при щитовидке — частое явление. Почему возникает поражение сердца?
Сбои в работе сердца не всегда требуют вмешательства врача. Чем опасна синусовая аритмия? Как проявляется умеренная дыхательная аритмия на ЭКГ? Как сочетается с брадикардией и тахикардией? Каковы эпизоды патологии и как ее лечить?
Выявляется дыхательная аритмия у детей, подростков и взрослых зачастую на ЭКГ. Причины могут крыться в неправильном образе жизни, чрезмерных нагрузках. Симптомы — нарушения дыхания, холодные конечности и прочие. Показания синусов на ЭКГ влияют на выбор лечения.
Встречается наджелудочковая тахикардия у взрослых и детей. Симптомы — внезапное учащенное сердцебиение, головокружение и прочие. Не всегда показания на ЭКГ отразят проблему. Купирование приступов пароксизмальной НТ можно провести самостоятельно, но без лечения в дальнейшем не обойтись.
Под действием определенных заболеваний возникают частые экстрасистолы. Они бывают разных видов — одиночные, очень частые, суправентрикулярные, мономорфные желудочковые. Причины различные, в т.ч. заболевания сосудов и сердца у взрослых и ребенка. Какое назначат лечение?
Возникает аритмия после операции довольно часто. Причины появления зависят от того, какое именно вмешательство было проведено — РЧА или абляция, шунтирование, замена клапанов. Также возможна аритмия после наркоза.
http://cardiobook.ru/nizhnepredserdnyj-ritm/
Нижнепредсердный ритм: своевременное лечение поможет получению выраженного результата
Относясь к классу аритмий, нижнепредсердный ритм проявляется в нарушении синусоидного проявления сокращений сердца. При этом наблюдается нарушение сокращений сердца, а это может стать причиной серьезных органических нарушений.
Нижнепредсердный ритм является одной из основных разновидностей аритмий сердца, которые вызывают определенные негативные изменения в состоянии больного, в частности дискомфорт, нарушение привычного образа жизни и существенное ограничение в активном движении. Возникая при неравномерном ритме в деятельности синусового узла, нижнепредсердный ритм представляет собой аномальное сокращение миокарда.
Особенности нарушения
Данная разновидность аритмии сердца считается одной из наиболее часто встречающихся у людей, имеющих любые сердечные патологии. И выявление так называемого «замещающего ритма» достаточно просто, поскольку длительного его более короткая, что хорошо может прослушиваться профессионалом при проведении соответствующего обследования.
Поскольку этиология данной сердечной патологии предполагает наличие провоцирующих данное состояние причин физиологического характера, а также объективных причин, которые могут стать провоцирующими факторами, для полного избавления от этого вида сердечной аритмии одного выявления заболевания и лечения его будет недостаточно. Следует выявить те предрасполагающие факторы, которые могли вызвать проявление нижнепредсердного ритма.
Опасность данного состояния состоит в возможности дальнейшего углубления симптомов, а также в значительном ограничении возможностей заболевшего человека. Опасность для жизни также присутствует, и особенно это актуально в случае наличия дополнительных серьезных заболеваний.
О том, что это такое и опасен ли эктопический, ускоренный, преходящий нижнепредсердный ритм сердца, читайте далее.
Классификация нижнепредсердного ритма
Существует определенная классификация данного патологического состояния сокращений сердечной мышцы. В соответствии с ней выделяют несколько основных разновидностей нижнепредсердного ритма:
- эктопический ритм, который обусловлен автоматизмом, наблюдающимся в любом отделе миокарда. Данный вид ритмов проявляется как замещающий, а частота их значительно меньше в сравнении с синусовым ритмом здорового сердца;
- преходящий нижнепредсердный ритм, характеризующийся возникновением полной либо неполной блокады правой части сердца. Проявление данной разновидности непостоянный, преходящий;
- ускоренный ритм наиболее часто проявляется при ваготонии, когда начинают проявляться воспалительные либо возрастные изменения в сердце.
О причинах появления нижнепредсердного ритма читайте ниже.
Причины возникновения
Наиболее часто нижнепредсердный ритм выявляется у людей, которые находятся в пожилом возрасте: к этому времени ни уже имеют ряд хронических заболеваний, которые также могут стать причиной начала возникновения различных видов сердечных патологий. К наиболее частым провоцирующим причинам возникновения данного вида аритмии следует отнести такие заболевания, как:
Однако при выявлении заболевания может диагностироваться данная патология как врожденная; в данном случае заболевание полностью уже не сможет быть вылечено.
При нижнепредсердном ритме особенно частыми являются проявления, характерные для любого вида сердечной патологии. К симптомам нижнепредсердного ритма следует отнести следующие:
- болезненность при глубоком дыхании или резких движениях;
- острые боли при получении большой физической нагрузки;
- возникновение ощутимых сбоев в ритме сердца и дискомфорт от этого состояния.
Неправильный ритм и частота сердечных сокращений наиболее часто становятся причиной обращений к врачу-кардиологу, поскольку это вызывает ухудшение общего состояния больного.
Диагностика
Выявление данного патологического состояния начинается с определения субъективных проявлений пациента. Характерные для нижнепредсердного ритма симптомы обычно становятся первыми проявлениями заболевания, на основании которых кардиологом может быть поставлен предварительный диагноз.
Последующие исследования нижнепредсердного ритма основываются на проведении ЭКГ. С помощью данной процедуры становится возможным определение наличия сбоев в частоте сердечных сокращений и ритма сердца. Также врачом назначается проведение общего и биохимического анализа крови, с помощью которых становится возможным определение наличия серьезных нарушений в функционировании щитовидной железы, а также всей эндокринной системы в общем.
Врачом для более детального исследования может быть назначена сдача общего анализа мочи, его данные помогают определить этиологию заболевания, а также даст возможность более правильно провести лечение в каждом случае.

Лечение нижнепредсердного ритма может осуществляться в нескольких основных направлениях.
Устранение первопричины заболевания, обязательное медикаментозное лечение и профилактические мероприятия помогут полностью остановить патологический процесс и нормализовать состояние больного.
Терапевтическое
Наиболее важным моментом в получении отличных результатов при лечении данного заболевания является устранение причин, которые спровоцировали появление нижнепредсердного ритма. Поскольку множество серьезных болезней могут спровоцировать данное патологическое состояние, следует в первую очередь устранить первопричину появления патологии сердца. Окончательное излечение хронических болезней считается важным условием успеха излечение нижнепредсердного ритма.
- Также немаловажным является соблюдение определенной диеты, которая в значительной степени ограничивает употребление жирной, сладкой и чрезмерно соленой пищи, исключает употребление алкогольных напитков и продуктов, которые содержат консерванты.
- Дополнительное применение физиопроцедур в сочетании с сеансами иглоукалывания помогут устранить неприятные проявления данной сердечной патологии.
Медикаментозное
В качестве лечения при выявлении нижнепредсердногго ритма врачом-кардиологом назначается применение антиаритмических препаратов, которые стабилизируют частоту и ритм сердечных сокращений, а также скорость импульсов, которые передаются от сердца.
Назначение определенного медикаментозного препарата проводится врачом, при этом учитывается специфика заболевания у больного и наличие у него хронических заболеваний.
Хирургическое
При отсутствии выраженной результативности медикаментозных и терапевтических методов лечения может быть назначено хирургическое вмешательство, которое помогает устранить проблему. Однако проведение операции требует длительного восстановительного периода.
Профилактика
Соблюдение диеты, ограничивающей употребление жирной, консервированной и чрезмерно сладкой либо соленой пищи, а также следование советам врача-кардиолога позволяет избежать нарушений в работе сердечной системы, потому в качестве профилактических мероприятий могут быть рекомендованы следующие меры:
- соблюдение прописанной диеты;
- ведение активного образа жизни;
- устранение факторов, провоцирующих отклонения в работе сердца;
- регулярные обследования с целью профилактики у кардиолога.
Осложнения

При отсутствии необходимого лечения возможно возникновение осложнений, которые отрицательно влияют на состояние сердечной системы в целом. Вероятны рецидивы заболевания — это возможно при не до конца вылеченных заболеваниях, которые спровоцировали заболевание.
Ухудшение состояния больного, выраженная аритмия и усиление симптомов нижнепредсердного ритма (боли в груди, слабость и отсутствие устойчивости при физической нагрузке) — основные проявления при недостаточности лечения данного патологического состояния.
Выживаемость при выявлении данной сердечной патологии достаточно высокая. Главным условием является ее своевременная диагностика.
При правильной схеме лечения и отсутствии запущенных хронических заболеваний, которые могут стать причиной усугубления состояния больного, выживаемость составляет порядка 89-96%. Это является высоким показателем и может стать стимулом для начала своевременного и адекватного лечения при диагностировании нижнепредсердного ритма сердца.
О некоторых методах лечения различных видов аритмий в домашних условиях расскажет следующее видео. Но помните: самолечение может быть опасным:
http://gidmed.com/kardiologiya/kardioterapiya/aritmii/nizhnepredserdnyj-ritm.html
Разновидность аритмии – нижнепредсердный ритм
Частые сердечные патологии – это аритмии, сбои правильного ритма сокращений сердечной мышцы. Их объединяет нарушение проводимости импульса.
Разновидность аритмий – нижнепредсердный ритм, врожденный или приобретенный.
Нижнепредсердный ритм это патология сократительной функции сердечной мышцы, вызванная нарушением работы синусового узла. Когда он перестает играть роль, развиваются эктопические очаги, то есть такие отделы миокарда, которые функционируют как дополнительные участки возбуждения.
При этом внешние проявления могут отсутствовать, а ЭКГ показывает состояние сердца в виде небольших негативных зубцов.
Лечение заболевания направлено на нормализацию сердечных сокращений и избавление от недуга, на фоне которого развилась патология. Если ЧСС находится в пределах нормы, то медикаментозные препараты не назначаются.
Причины возникновения
Первопричинами, по которым может появиться нижнепредсердный эктопический ритм, оказываются следующие состояния и заболевания:
- ИБС, кардиомиопатии, миокардит, миокардиодистрофия, клапанные пороки, патологии формирования частей сердца, влияние оперативных вмешательств, амилоидоз, артериальная гипертензия, опухолевые процессы.
- ВСД в разных проявлениях.
- Нарушения работы щитовидной железы.
- Сахарный диабет.
- Нарушения электролитического баланса – чрезмерное количество кальция и/или калия.
- Использование препаратов: сердечных гликозидов (Дигоксин), бета-блокаторов, Кордарона, а также некоторых других лекарственных средств, например, мочегонных или симпатомиметиков.
- Курение.
- Частое и обильное употребление алкоголя.
У новорожденных иногда отмечаются нарушения ритма, которые обусловлены слабостью мышечных волокон. При этом импульс может возникать произвольно, а нормальный ритм чередуется с предсердным. Обычно такие состояния проходят с возрастом, но могут нести серьезную угрозу, если сочетаются с другими нарушениями, например, с пороком сердца.
Как классифицируют
Принята следующая классификация:
- Эктопический ритм, проявляющийся, как замещающий. Отличается намного меньшей частотой, чем нормальный синусовый.
- Преходящий ритм, характеризующийся полной или неполной блокадой правой половины сердца. Его название подчеркивает, что нарушение проявляет себя непостоянно.
- Ускоренный нижнепредсердный ритм это последствие возрастных изменений в миокарде либо результат воспалительного процесса. Особенно часто встречается при ваготонии или блуждающем нерве – одной из форм ВСД.
Хотя нарушения ритма считаются больше возрастными заболеваниями, они могут быть врожденными и обнаруживаться у младенцев.
Характерных признаков, по которым можно четко сказать, что у больного именно нарушения нижнепредсердного ритма, не существует. Но состояние человека может быть нестабильным, он часто жалуется на перебои сердцебиения с замираниями и укоренным пульсом, а также на следующие нарушения:
- тахикардия;
- озноб, чередующийся с приливами жара;
- частое сердцебиение;
- повышенный уровень тревожности;
- дрожащие руки;
- бледная кожа.
Может отмечаться потливость, головокружение, резкое снижение артериального давления. При появлении заболевания на фоне ИБС, последствий операции или воспалительного процесса, симптомы могут полностью отвечать признакам основного заболевания.
Сходные проявления наблюдаются при развивающемся инфаркте миокарда, поэтому нужно твердо знать алгоритм оказания неотложной помощи при остром коронарном синдроме:
Важно обеспечить как можно более быструю доставку больного в медицинское учреждение, так как это может спасти ему жизнь.
Диагностика
Основным способом выявления нарушения является ЭКГ. Но в состоянии покоя нижнепредсердный эктопический ритм на ЭКГ не всегда удается зарегистрировать, поэтому может потребоваться снятие показаний под нагрузкой или же проведение суточного холтеровского мониторинга.
Назначается биохимия и общий анализ крови, а также проба на гормоны щитовидной железы, если есть подозрение на нарушения.
Методы лечения
При выявлении нарушений сердечных ритмов возможны следующие способы лечения:
- Терапевтические, которые включают в себя массаж грудного отдела позвоночника, рефлексотерапию, дыхательную гимнастику, ЛФК, циркулярный душ, ванны с отварами целебных трав, электрофорез с такими веществами, как магний и кофеин. Применяются эти методы при отсутствии заболеваний миокарда.
- Медикаментозные способы включают в себя назначение больному препаратов, воздействующих на устранение причины возникновения нижнепредсердного ритма. При тахикардии выписываются бета-блокаторы, при высокой частоте пульса – холинолитики, для стабилизации обмена веществ в миокарде и усилении поставки к нему кислорода – препараты, поддерживающие сердечную мышцу (Панангин, Предуктал, Милдронат и так далее). Врач может назначить прием седативных средств – Валокордина, Новопассита и других, а при наличии ВСД, особенно с замедленным пульсом (брадикардией) – тонизирующих препаратов на растительной основе, например, настойки элеутерококка, женьшеня, Пантокрина.
- Хирургические методики, в которые входит подключение кардиостимулятора или радиочастотная абляция, при наличии нижнепредсердного ритма используются в особых случаях.
При лечении нарушений важно правильно диагностировать и корректировать основное заболевание, приведшее к аритмии, например, тиреотоксикоз или вегето-сосудистую дистонию.
Осложнения и прогноз
Считается, что при наличии такого нарушения прогноз для пациентов благоприятный, но они должны находиться под наблюдением врача. Это вызвано тем, что при сильном стрессе, физической или эмоциональной перегрузке, присоединении сопутствующего заболевания патология может стать отягощенной и принести немало бед здоровью.
Такие пациенты должны соблюдать следующие правила:
- Ежедневно контролировать пульс и уровень артериального давления.
- Минимум раз в 3 месяца проходить ЭКГ.
- Не менее 1 раза в полгода выполнять УЗИ сердца и сдавать кровь на коагулограмму.
В ряде случаев, если нарушение ритма не будет замечено вовремя, оно может привести к следующим осложнениями:
- Замедление сердечного кровотока с образованием тромбов. Их передвижение по кровеносной системе угрожает инсультом или эмболиями сосудов легких, кишечника, ног.
- Невылеченная аритмия, в том числе и нижнепредсердный пульс, грозит развитием хронической сердечной недостаточности.
Больному нужно вести здоровый образ жизни, следить за правильным питанием и умеренными физическими нагрузками, не переутомляться, но и не быть пассивным.
Нижнепредсердный ритм у ребенка
Причины, по которым развивается патология у детей, немного отличаются от приводящих к болезни у взрослых.
Такое отклонение обнаруживается у значительного количества новорожденных, но чаще всего проходит в первые месяцы жизни самостоятельно. Оно обусловлено слабостью мышечных волокон сердца малыша. По мере развития организма они укрепляются, и нарушения исчезают. В этом случае нормой нижнепредсердного ритма на ЭКГ можно считать показатели, не сочетающиеся с иными поражениями органа.
В ряде случаев аномальный ритм сопровождается другими сердечными патологиями, например, врожденными пороками сердца. Спровоцировать его развитие могут вирусные заболевания, перенесенные матерью во время беременности, серьезные интоксикации, если она злоупотребляла спиртным, таблетками или курила при вынашивании плода.
У детей старшего возраста нарушение может вызвать вирусная инфекция, приведшая к развитию кардитов, а также чрезмерная доза некоторых лекарственных препаратов. Такие дети обычно быстро набирают лишний вес и жалуются на неприятные ощущения в животе, голове и горле, плохие сны, нарушения дыхания, слабость, бледность и головокружение.
Профилактика
Для того чтобы ребенок был здоров, будущая мать должна отказаться от вредных привычек и своевременно избавляться от проблем со здоровьем. Взрослому человеку нужно соблюдать такие правила:
- Полный отказ от курения и употребления спиртного.
- Правильное питание с уменьшением содержания соли, жареной, жирной и копченой пищи.
- Активный, подвижный образ жизни.
- Посильные занятия спортом, плавание, прогулки. Полезно завести собаку.
- Прохождение регулярных обследований у кардиолога.
Будьте внимательны к своему сердцу, и оно останется здоровым надолго.
http://kardiopuls.ru/bolezni/ritm/nizhnepredserdnyy-ritm/
Предсердный ритм: понятие, проявления, диагностика, как лечить, прогноз
Сердце сокращается непрерывно на протяжении десятилетий человеческой жизни. Его работа может продолжаться даже тогда, когда мозг уже не посылает сигналов по нервной системе, благодаря функции автоматизма. Эта особенность органа поддерживается высоко специализированными клетками проводящих путей, которые формируют крупные узлы и длинные волокна, оплетающие миокард от предсердий до самых отдаленных участков желудочков.
Автоматизм сохраняется даже при самой тяжелой патологии внутренних органов, если при этом кровоснабжение сердца не нарушено, однако такой тонкий механизм может давать сбой при метаболических и других изменениях, провоцируя аритмии — предсердный ритм, экстрасистолии, блокады и т. д.
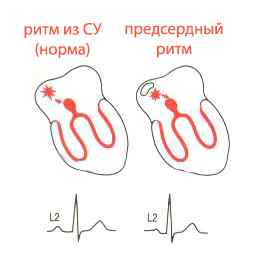
Импульсы по проводящей системе идут от главного водителя ритма — синусового узла, который расположен в правом предсердии. Главный генератор нервных сигналов задает частоту ритма, с которой сокращаются сначала предсердия, а затем — желудочки. Эти процессы происходят непрерывно, причем, синусовый узел реагирует на многообразные внешние и внутренние изменения, корректируя в зависимости от ситуации скорость сокращений сердца.

работа проводящей системы в норме — первичный электрический импульс происходит из синусового узла (СУ)
В случае, когда автоматизм синусового узла нарушается, импульсы начинают поступать из других источников — эктопических, которые тоже представлены своеобразными клетками проводящей системы, способными к воспроизводству электрических разрядов. Сокращения из эктопических очагов могут носить как ритмичный, так и хаотичный характер, различаться частотой и силой, тем не менее, иногда именно эктопические очаги помогают сердцу продолжать работать.
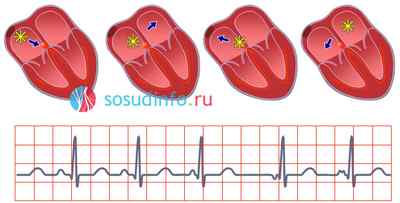
эктопический ритм из различных очагов в предсердии при миграции водителя ритма
Эктопический ритм из предсердий называют предсердным, он не всегда считается нормой и отличается от такового, генерируемого синусовым центром. Источником импульсов становятся активизировавшиеся предсердные клетки, которые «молчали» в условиях благополучия.
пример эктопического предсердного сокращения на фоне нормального синусового ритма
Предсердный ритм не является аномалией, характерной преимущественно для пожилого возраста, хотя свойственные последнему склеротические и ишемические изменения вносят свою лепту в формирование патологии. Это расстройство довольно часто диагностируется у детей и подростков, отражая функциональные сдвиги со стороны нервно-гуморальных механизмов регуляции в растущем организме. Оно же характеризует широкий спектр структурных изменений при органической патологии сердца.
Предсердный ритм не всегда дает выраженную симптоматику и даже может быть обнаружен случайно, однако его наличие — повод для проведения серьезного обследования и постоянного контроля над сердечной деятельностью пациента.
Почему появляется и каким бывает предсердный ритм?
Появление эктопического предсердного ритма всегда настораживает кардиолога или педиатра и требует определения его причины. Факторами, которые могут сыграть роль в нарушении автоматизма синусового узла, считаются:
- Структурные изменения со стороны миокарда — кардиосклероз, гипертрофия при гипертонии, кардиомиопатия или дистрофия сердечной мышцы, воспалительный процесс и другие;
- Пороки клапанов и врожденные аномалии строения сердца;
- Электролитные нарушения — при обезвоживании, патологии почек и эндокринной системы, печеночной недостаточности;
- Метаболические сдвиги — сахарный диабет;
- Отравления функциональными ядами и токсическими веществами — этанолом, угарным газом, сердечными гликозидами, никотином;
- Повреждения грудной клетки и органов средостения при тяжелых травмах.
Описанные расстройства чаще становятся причиной эктопической предсердной импульсации у взрослых. В других случаях синусовый автоматизм теряется из-за функциональных расстройств вегетативной иннервации — вегетативная дисфункция, которая больше свойственна подростковому и молодому возрасту и не сопровождается патологией внутренних органов.
Реже предсердный ритм обнаруживается случайно, при плановом профилактическом обследовании, у совершенно здоровых людей. Как правило, в этих случаях на ЭКГ заметны единичные импульсы из предсердий при сохранном синусовом автоматизме. При патологии ритм сердца может стать полностью предсердным и постоянным.
В том случае, если симптоматика нарушений сердечного ритма отсутствует, жалоб нет, а само сердце при всестороннем обследовании не показало никаких отклонений, эктопический ритм из предсердий может быть расценен как вариант нормы. Лечение при этом не показано.
В зависимости от скорости, с которой сокращается сердце при генерации импульсов из предсердий, различают:
По времени возникновения он бывает:
- Постоянным;
- Временным, возникающим через определенные промежутки времени.
В зависимости от источников нервных сигналов, ритм может стать право- или левопредсердным. Это обстоятельство не несет клинической значимости, так как не влияет на характер последующего лечения и течение патологии.
Медленный предсердный ритм характерен для ситуаций, когда происходит угнетение синусного автоматизма, а для замещения его функции активизируются клетки предсердий. Скорость сокращений сердца при этом падает, наблюдается брадикардия.
Когда эктопические источники импульсации проявляют чрезмерную активность, регистрируется ускоренный предсердный ритм — частота сокращений возрастает и становится выше нормальных значений.
Предсердный ритм на ЭКГ
Основной и самый доступный способ обнаружения эктопических источников ритма сердца — электрокардиография. ЭКГ показывает отклонения даже тогда, когда их носитель не ощущает ни малейшего дискомфорта. Кардиолог определяет наличие расстройств автоматизма в виде замедленного предсердного ритма, если:
нижнепредсердный ритм на ЭКГ — эктопические импульсы из очага в нижней части предсердия
Об ускоренном предсердном ритме на ЭКГ говорят:
- Скорость сокращений органа достигает 130, но регулярность их сохранена;
- Перед сокращениями желудочков неизменно «работают» предсердия — есть зубец Р, однако он изменяет форму, может стать 2-фазным, отрицательным, сниженной амплитуды;
- Возможно увеличение продолжительности интервала между предсердным зубцом и началом сокращений желудочкового миокарда;
- Комплексы желудочков в норме.
Каковы симптомы предсердного ритма?
Симптоматика предсердного ритма вариабельна: от полного благополучия до серьезного дискомфорта. В первом случае признаков аномальной сердечной деятельности нет, а изменения ритма констатирует лишь запись ЭКГ. Во втором симптоматика вызвана основным заболеванием, повлекшим расстройства синусового автоматизма и может складываться из:
Периодические и кратковременные предсердные сокращения могут сопровождаться некоторым дискомфортом, чувством замирания и толчка в груди, ускорением дыхания, но существенным образом на жизнедеятельности не сказываются.
Затяжные эпизоды предсердной импульсации протекают более тяжело: пациент чувствует страх, стремится поудобнее лечь или сесть, затем нарастает ощущение немотивированной тревоги, появляется дрожь, может закружиться голова, ощущаются сердечные перебои, выступает холодный липкий пот, нарушается работа пищеварительного тракта.
Длительные периоды аритмии опасны не только нарушением кровообращения в сердце и других органах, но и возможностью тромбообразования в предсердиях, особенно, если патология связана с органическими изменениями — порок, миокардиальный рубец, дистрофия миокарда.
Предсердный ритм у ребенка — не такая уж редкость. Особенно часто его замечают у новорожденных малышей, проводящие пути которых недостаточно развиты и незрелые, равно как и вегетативная иннервация, отличающаяся непостоянством. Такое состояние можно расценить как вариант возрастной нормы, а по мере достижения баланса нервной импульсации предсердный ритм сменится синусовым.
В то же время, эктопические источники ритма в предсердиях могут активизироваться и при некоторых особенностях в сердце — добавочная хорда, пролапс двухстворчатого клапана. Эти изменения обычно не представляют угрозы, тогда как врожденные пороки, миокардит, тяжелая гипоксия или интоксикация, приводящие к формированию предсердного ритма у ребенка, — серьезная проблема, требующая активных действий специалистов.
К активизации предсердных источников сокращений у детей подталкивают внутриутробное инфицирование, действие этанола и курение матери во время беременности, недоношенность, гестозы, осложненные роды. Малыши с патологическим предсердным ритмом требуют постоянного контроля со стороны кардиолога.
Еще одна частая причина предсердного автоматизма — вегетативная дисфункция (вегето-сосудистая дистония). Это состояние очень распространено, может быть диагностировано у подростка, малыша или взрослого и характеризуется чрезвычайным разнообразием симптомов, среди которых нередко превалирует кардиальная симптоматика. При разобщении в работе симпатического и парасимпатического отделов вегетативной нервной системы наблюдается преобладание тонуса одного из них — ваго- или симпатикотония.
Ваготоники, напротив, склонны к брадикардии, потливы, испытывают головокружения и приступы тошноты, могут терять сознание от снижения артериального давления, страдают от дисфункции пищеварительной системы, ощущают сердечные перебои. На ЭКГ обнаруживается урежение ритма сердца, снижение выраженности предсердных зубцов.
Как обнаружить и чем лечить предсердный ритм?

Вне зависимости от возраста и симптоматики, во всех случаях выявления предсердного ритма проводится тщательное обследование. Чтобы исключить функциональные расстройства со стороны вегетатики, проводят различные пробы — с физической нагрузкой, фармпрепаратами. Если имеет место структурное поражение миокарда, пробы будут негативными.
Первейшим способом, позволяющим говорить о наличии эктопических ритмов из предсердий, является электрокардиография. Она проводится в качестве обязательного исследования при любой кардиальной патологии и в рамках профилактических осмотров. Помимо нее в арсенале кардиологов — чреспищеводная ЭхоКГ, холтеровское мониторирование, эхокардиография. Обследование дополняется анализами крови с определением показателей электролитного обмена и газового состава крови.
В случае, когда после всестороннего обследования никаких отклонений в сердце не было обнаружено, а пациент не испытывает субъективных беспокойств, лечение не показано. Если причина все-таки найдена — она по возможности ликвидируется медикаментозно вместе с симптомами аритмии.
При функциональных нарушениях со стороны нервной системы могут применяться успокоительные средства, адаптогены, важно нормализовать режим дня и продолжительность сна. При тахикардии кардиолог может прописать замедляющие ритм средства (бета-блокаторы анаприлин, атенолол и др.). Брадикардия устраняется применением атропина, кофеина, растительными средствами (женьшень, элеутерококк).
При тяжелой патологии сердца лечение назначает кардиолог в зависимости от характера заболевания. Это могут быть и мочегонные, и бета-блокаторы, и препараты для нормализации жирового обмена при ишемической болезни сердца у пожилых, и антиаритмические средства. Вне зависимости от причин патологии, за помощью следует обращаться к специалисту. Шутить с сердцем опасно, а самолечение — под строгим запретом.







