Гипертоническая болезнь 2 ст
История болезни
Гипертоническая болезнь 2 ст. Гипертонический криз 2 вида
Кафедра факультетской терапии.
Зав. кафедрой, x
ИСТОРИЯ БОЛЕЗНИ
Куратор — студентка 506 группы лечебного факультета
Время курации — 30.05.2002 – 8.06.2002
1. ПАСПОРТНАЯ ЧАСТЬ.
Возраст — 52 года.
Выполняемая работа или должность – пенсионерка, инвалид 2 группы.
Домашний адрес – x
Дата поступления в клинику: 22.05.02.
Диагноз при поступлении – Гипертоническая болезнь 2 ст. Гипертонический криз 2 вида.
Клинический диагноз – Гипертоническая болезнь 2 ст. Гипертонический криз 2 вида.
2. ЖАЛОБЫ.
Больная жалуется на интенсивные головные боли, тяжесть в затылке, висках, которые появляются чаще утром, головокружения, мелькание мушек перед глазами. Жалуется на сжимающие боли в области сердца, чувство нехватки воздуха, общую слабость и недомогание.
3. ИСТОРИЯ НАСТОЯЩЕГО ЗАБОЛЕВАНИЯ.
В течение 5 лет отмечает эпизодически появляющиеся интенсивные головные боли, тяжесть в затылке и висках, особенно по утрам, головокружения, мелькание мушек перед глазами, частые кризовые состояния, после психоэмоциональных нагрузок. Неоднократно вызывала бригаду скорой помощи. Самостоятельно принимала папазол, но-шпу. Месяц назад самочувствие ухудшилось, участились кризовые состояния, в связи с чем больная обратилась в приемное отделение КБСП и была госпитализирована в терапевтическое отделение.
4. ИСТОРИЯ ЖИЗНИ БОЛЬНОЙ.
Росла и развивалась соответственно возрасту. Было 3 беременности и 3 родов. С 50 возраста в менопаузе.
Наследственность: отец и мать умерли от инсульта (страдали гипертонической болезнью).
Бытовой анамнез: проживает в отдельной квартире со всеми удобствами, материально обеспечена относительно удовлетворительно. Питается 3 раза в день горячей пищей в достаточном количестве, дома.
Эпидемиологический анамнез: инфекционный гепатит, брюшной и сыпной тифы, кишечные инфекционные заболевания отрицает. Внутримышечных, внутривенных, подкожных инъекции не было. Туберкулез, сифилис, и венерические заболевания отрицает.
Привычные интоксикации: не курит, алкоголем не злоупотребляет.
Аллергологический анамнез: непереносимость лекарственных средств, бытовых веществ и пищевых продуктов не отмечает.
Страховой анамнез: инвалидность 2 группы с января 2000 года.
4. НАСТОЯЩЕЕ ОБЪЕКТИВНОЕ СОСТОЯНИЕ БОЛЬНОЙ.
Общее состояние больной.
Общее состояние больной относительно удовлетворительное. Сознание ясное. Положение активное. Выражение лица спокойное. Рост — 169 см. Масса — 72 кг. Индекс Брока — 112,5% — ожирение I степени. Телосложение по гиперстеническому типу.
Кожа и видимые слизистые.
Кожные покровы естественной окраски, чистые, сухие. Эластичность не снижена. Тургор несколько снижен. Сыпи, кровоизлияний, рубцов, узелков, шелушения кожи, «сосудистых звездочек» и язв нет. Волосы: оволосение по женскому типу, выпадения волос нет, патологической ломкости и тусклости их нет. Ногти: ногти обычной формы, нормальной окраски, без исчерченности, патологической ломкости и разрушения. Ногти не изменены. Видимые слизистые бледно-розового цвета, чистые, влажные.
Подкожно-жировой слой.
Подкожно-жировая клетчатка развита хорошо, распределена равномерно по всему телу. Пастозности и отеков нет.
Лимфатические узлы.
Пальпируемые лимфатические узлы (затылочные, околоушные, подчелюстных, шейные, над- и подключичные, подмышечные, паховые) не увеличены, подвижны, безболезненны, поверхность их гладкая, консистенция мягкая, они не спаяны с кожей, окружающей клечаткой и между собой. Кожа над ними не изменена.
Кости.
Искривления и утолщений костей нет. Пальпация и поколачивание костей безболезненны. Части скелета пропорциональны, деформаций нет.
Суставы.
Конфигурация суставов не изменена, они не воспалены, болезненности при ощупывании нет. Хруста и других патологических шумов при движениях суставов нет. Активные и пассивные движения в суставах в полном объеме. Жидкость в суставах не определяется. Позвоночник не изменен и движения в шейном, грудном и поясничном отделах его совершаются в должном объеме. Патологических искривлений позвоночника нет.
Температура тела (в подмышечных ямках) 36,8 С о .
Система дыхания.
Дыхание через нос не затруднено. Отделяемое из носа незначительное в виде слизи. Боли в области придаточных пазух носа нет. Крылья носа не участвуют в дыхании. Голос не изменен. Боли при разговоре и глотании нет.
Грудная клетка гиперстенической формы. Эпигастральный угол больше 90 о . Грудная клетка симметрична, выпячивания или западения различных областей нет. Межреберные промежутки уменьшены, направление ребер в боковых отделах приближается к горизонтальному. Лопатки расположены симметрично и плотно прилегают к грудной клетке. Тип дыхания грудной. Дыхание ритмичное, частота дыхательных движений – 16 в мин. Отставания той или другой половины грудной клетки в акте дыхания нет. Грудная клетка податлива. Голосовое дрожание не изменено. При сравнительной перкуссии над симметричными участками легких выслушивается одинаковый, ясный легочный звук.
Спереди обе верхушки легких выстоят над ключицами на 3 см, сзади они располагаются на уровне остистого отростка VII-гошейногопозвонка.
Ширина полей Кренига равна 5 см.
Нижние границы легких легких:
Остистый отросток XI грудного позвонка
Остистый отросток XI грудного позвонка
Подвижность нижнего края легкого:
А) срединноключичная линия – правое легкое: на вдохе – 2см, на выдохе – 2 см, суммарная – 4 см; левое — — — — — —
Б) средняя подмышечная линия – правое легкое: на вдохе – 3 см, на выдохе – 3 см, суммарная – 6 см; левое легкое: на вдохе 3 см, на выдохе — 3 см, суммарная – 6 см.
В) лопаточная линия – правое легкое: на вдохе – 2 см, на выдохе – 2 см, суммарная – 4 см; левое легкое: на вдохе 2 см, на выдохе 2 см, суммарная – 4 см.
Аускультативно на симметричных участках грудной клетки выслушивается одинаковое, везикулярное дыхание. Над гортанью, тразхеей, в области рукоятки грудины, в межлопаточном пространстве на уровне III и IV грудных позвонков выслушивается бронхиальное дыхание. Бронхофония не изменена. Побочных дыхательных шумов не обнаружено.
Сердечно-сосудистая система.
Область сердца не изменена. Видимой пульсации артерий и вен нет. Пульс достаточного наполнения, напряженный, синхронный, ритмичный. Частота пульса 74 ударов в мин. Артериальное давление на левой руке 150/110 мм.рт.ст., на правой 150/110 мм рт.ст.
Верхушечный толчок пальпируется в V межреберье по левой срединно-ключичной линии. Разлитой, ширина 3 см.
Перкуссия сердца: границы относительной сердечной тупости
на 1 см кнаружи от правого края грудины в IV межре
по левой срединно-ключичной линии в V межреберье
Перкуторные границы абсолютной сердечной тупости
правая по левому краю грудины
верхняя на IV ребре
левая на 1 см кнутри от границы относительной тупости
Поперечник сосудистого пучка – 5,5 см.
Поперечник сердца – 13, 5 см.
Аускультативно: тоны сердца ритмичные. Акцент 2 тона над аортой. Патологических шумов, расщеплений и раздвоений тонов нет.
Система пищеварения.
Исследование полости рта. Язык бледно-розового цвета, влажный, без налета. Рисунок языка обычный. Язык не воспален, сосочки не изменены, трещин, язв и отпечатков зубов нет.
Губы. Розовые, влажные, без высыпаний, изъязвлений углов рта, трещин и уродств.
Слизистая полости рта. Слизистая полости рта бледно-розового цвета. Пигментации, афт, язвочек, трещин, уродств нет.
Зубы. Зубная формула сохранена, кариозных зубов и гангренозных корней нет.
Десны. Десны бледно-розовой окраски, разрыхленности, язв, участков некроза, геморрагий и болезненности нет.
Мягкое и твердое небо. Мягкое и твердое небо бледно-розового цвета, без налета и геморрагий.
Зев. Зев бледно-розового цвета, миндалины не увеличены, налета и некроза нет.
Исследование живота. Живот обычной, овальной формы, без участков выпячивания и втяжения, активно участвует в акте дыхания. Видимой перистальтики желудка и кишечника нет. Расширения вен передней брюшной стенки нет. Перкуторно наличие жидкости и метеоризм не определяются. Симптома флюктуации нет.
Ориентировочная поверхностная пальпация. Кожный покров живота не изменен. Подкожно-жировая клечатка хорошо выражена. Напряжения брюшной стенки нет. Брюшная стенка безболезненна. Пупок втянут. Расхождения прямых мышц, грыжевых выпячиваний и других изменений нет. Паховые кольца не расширены. Симптом Щеткина-Блюмберга отрицательный.
Глубокая пальпация. При глубокой методической скользящей пальпации живота по методу Образцова-Стражеско пальпируется большая кривизна желудка по обе стороны от передней срединной линии на 2 см выше пупка в виде валика, лежащего на позвоночнике и по бокам от него, она безболезненна; сигмовидная кишка в виде гладкого безболезненного цилиндра плотноватой консистенции толщиной с большой палец; слепая кишка прощупывается в виде умеренно напряженного цилиндра с закругленным дном диаметром 2 см. Другие органы брюшной полости пропальпировать не удалось.
Аускультация живота. При аускультации живота выслушивается долгое периодическое урчание. Шума трения брюшины нет.
Исследование печени и желчного пузыря.
Видимое увеличение печени и желчного пузыря на глаз не определяется. Перкуторно верхняя граница абсолютной тупости печени располагается: по окологрудинной линии справа у верхнего края VI ребра, полевойпередней подмышечной линии – на VII ребре. Нижняя граница абсолютной тупости проходит: по правой передней подмышечной линии – на X ребре, по срединно-ключичной линии по нижнему краю правой реберной дуги, по передней срединной линии – на 4 см от нижнего края мечевидного отростка. Размеры печени по Курлову: 10, 9, 8 см. Нижний край печени пальпируется на 1 см ниже реберной дуги. Поверхность печени гладкая, край ее острый, безболезненный.
Желчный пузырь не пальпируется. Симптомы Ортнера, Мерфи, Кера, Курвуазье — отрицательные.
Селезенка. Селезенка не пальпируется ни в положении на спине, ни в положении на правом боку. Перкуторно: продольный размер — 6 см, поперечный — 2 см.
Мочевыделительная система.
При осмотре поясничной области сглаживания контуров, выбухания, гиперемии кожи и припухлости нет. Выпячивания над лобком нет. Почки не пальпируются. Симптом Пастернацкого отрицательный с обеих сторон. Мочевой пузырь не пальпируется. Мочеиспускание свободное, безболезненное.
Эндокринная система.
Общее развитие больной соответствует паспортному возрасту. Рост 169 см, телосложение по гиперстеническому типу. Кожа бледно-розового цвета, сухая. Истончения или огрубения кожи нет. Стрий нет. Щитовидная железа не увеличена. Тремора рук, век, языка нет. Симптомы гиперфункции щитовидной железы отрицательны. Молочные железы развиты хорошо, рубцов, видимых и пальпируемых опухолей, мастопатий и свищей нет. При пальпации низа живота болезненности нет, матка и ее придатки не пальпируются.
Нервная система и органы чувств.
Сознание ясное. Интеллект нормальный. Речь внятна. Больная правильно отвечает на вопросы. Эмоционально несколько возбудима. Память сохранена. Сон не нарушен. Чувствительность не изменена. Болезненности по ходу нервных стволов нет. Походка не изменена. Рефлексы сохранены, патологических рефлексов нет. Реакция зрачков на свет живая. Менингеальных симптомов нет. Дермографизм красный, стойкий.
5. ПРЕДВАРИТЕЛЬНЫЙ ДИАГНОЗ.
На основании жалоб больной на головные боли (тяжесть в затылке, висках), которая появляется чаще утром;
на основании данных объективного исследования: разлитой верхушечный толчок, расширение левой границы сердца, акцент II тона над аортой, АД 150/110 мм.рт.ст., рабочее давление 130/100 мм. рт. ст.;
на основании данных из анамнеза заболевания: в течение 5 лет отмечает эпизодически появляющиеся интенсивные головные боли, тяжесть в затылке и висках, особенно по утрам, головокружения, мелькание мушек перед глазами, частые кризовые состояния после психоэмоциональных нагрузок;
можно поставить диагноз: Гипертоническая болезнь II стадия.
II стадия поставлена на основании: данных говорящих о вовлечение в процесс левого желудочка (расширение границ влево, разлитой верхушечный толчок, акцент II тона над аортой).
6. ПЛАН ОБСЛЕДОВАНИЯ.
3. Биохимический анализ крови.
5. УЗИ органов брюшной полости.
6. Консультация окулиста.
7. Консультация невропатолога.
7. РЕЗУЛЬТАТЫ ПРОВЕДЕННОГО ИССЛЕДОВАНИЯ.
http://studentmedic.ru/history.php?view=86
5. Перечислите характеристики верхушечного толчка при аг.
Свойства верхушечного толчка: положительный, разлитой, смещен влево (реже влево и вниз), усиленный, резистентный, нередко куполообразный.
6. Перечислите симптомы, выявляемые при перкуссии сердца у больных аг.
У больных с АГ отмечается смещение границ абсолютной и относительной тупости сердца влево, увеличен размер поперечника сердца за счет левого желудочка, увеличение размера поперечника сосудистого пучка, сердце приобретает аортальную конфигурацию.
7. Назовите симптомы, выявляемые при аускультации сердца у больных аг.
При аускультации сердца у больных АГ отмечается ослабление I тона над верхушкой, акцент II тона над аортой, систолический шум над верхушкой сердца.
8. Назовите симптомы, выявляемые при исследовании глазного дна при аг.
Изменения глазного дна при АГ:
— узкие и извилистые артерии сетчатки;
— расширенные вены сетчатки;
— крупные и мелкие кровоизлияния в виде ярко-красных очагов, полос, кругов, экссудаты типа «взбитой ваты»;
— в тяжелых случаях отек сосков зрительных нервов, отек сетчатки, внезапная потеря зрения на один или оба глаза.
Гипертензивная ангиоретинопатия имеет 4 стадии (классификация Keith-Wagener-Barker,1939):
I стадия — минимальное сегментарное или диффузное сужение артерий и артериол;
II стадия — более выраженное и более отчетливое сужение артерий и артериол, утолщение их стенок; извитость и расширение вен; сдавление вен уплотненными артериолами (феномен перекреста Салюса-Гунна);
Ш стадия — выраженное сужение и склероз артериол; крупные и мелкие кровоизлияния в сетчатку; очаговые экссудаты в виде разбросанных кусочков ваты;
IV стадия — значительно выраженные признаки Ш стадии, массивные кровоизлияния, обширные очаги экссудации, двусторонний отек соска зрительного нерва; иногда отслойка сетчатки; появляется фигура звезды (вокруг соска зрительного нерва и слепого пятна образуются очажки в виде звезды); прогрессирующая потеря зрения (вплоть до полной слепоты).
9. Перечислите симптомы, выявляемые при инструментальном исследовании (измерение ад, экг, фкг, рентгенологическое).
Правила техники измерения артериального давления:
— для измерения АД следует использовать откалитброванные приборы;
— измерение АД производится в спокойных условиях после не менее 5-минутного отдыха больного;
— в течение 1 часа перед измерение АД пациент не должен курить и употреблять кофе;
— размер манжеты тонометра должен соответствовать окружности плеча: охватывать не менее 80% окружности и менее 40% длины плеча пациента;
— середина баллона манжеты должна находиться точно над пальпируемой плечевой артерией, нижний край манжеты должен быть на 2,5 см выше локтевой ямки, между манжетой и поверхностью плеча должен проходить 1 палец;
— середина манжеты должна находиться на уровне 4 межреберья пациента в положении сидя или на уровне средней подмышечной линии в положении лежа;
— мембрана стетоскопа должна полностью плотно прилегать к поверхности плеча в месте максимальной пульсации плечевой артерии, головка стетоскопа не должна касаться манжеты или трубок;
— нагнетание воздуха в манжету должно быть быстрым, выпускание – не более 2 мм.рт.ст. в сек.;
— измерение АД выполняют не менее 2 раз с интервалом 2 мин, при различии более 5мм.рт.ст. или при выраженных нарушениях ритма необходимо дополнительное измерение АД, оценивают среднее значение двух (или трех) измерений;
— при первом посещении измерение АД производят на обеих руках, различие уровней АД при измерении на разных руках может составлять более 10 мм.рт.ст, более высокое значение точнее соответствует внутриартериальному АД, эту руку следует использовать для последующих измерений;
— у пожилых пациентов и больных сахарным диабетом необходимо измерять АД в положении стоя и лежа.
ЭКГ — признаки гипертрофии левого желудочка:
— отклонение электрической оси влево или горизонтальное;
— увеличение амплитуды R в левых грудных отведениях (V5, V6) и зубца S в правых грудных отведениях (V1, V2); при этом RV5 > V6 или RV4 > RV5 > V6, RV6 = RV4;
— увеличение ширины комплекса QRS V5V6 до 0,10 сек;
— увеличено времени внутреннего отклонения левого желудочка — больше 0,05-0,06 сек в V5, V6;
— RV5, 6 > 25 мм, RV5, 6 + S V1 >= 35 мм (для лиц старше 40 лет) и >= 45 мм (для лиц моложе 45 лет).
— RI > 15 мм, RaVL >= 11 мм, RI + S III >= 25 мм;
— смещение переходной зоны в отведения V2 (поворот сердца вокруг продольной оси против часовой стрелки);
— при выраженной гипертрофии левого желудочка сегмент ST в отведениях V5, V6 может быть расположен ниже изолинии выпуклостью кверху;
— зубец Т может быть отрицательным, асимметричным в отведениях V5, V6.
ЭКГ- признаки гипертрофии левого предсердия:
— зубец Р широкий, часто двугорбный в отведениях I, II, aVl, V5, V6;
— увеличение общей продолжительности зубца Р более 0,1 сек (0,10-0,11 сек);
— увеличение амплитуды и продолжительности второй отрицательной (левопредсердной) фазы зубца Р в отведении V1 (реже V2) или формирование отрицательного зубца Р V1;
— отрицательный или двухфазный (+-) зубец РIII (непостоянный признак).
— уменьшение осцилляции I тона над верхушкой;
— при развитии левожелудочковой недостаточности регистрируются III и IV тоны;
— увеличение осцилляций II тона над аортой;
— возможно появление систолического шума на верхушке.
Рентгенограмма грудной клетки.
В прямой проекции:
удлинение и выбухание 4 дуги левого контура сердца;
удлинение и выбухание 1 дуги левого контура.
В левой косой проекции:
удлинение и выбухание сзади нижней задней дуги;
http://studfiles.net/preview/6883150/
24. Гипертоническая болезнь
Гипертоническая болезнь – заболевание, при котором повышается артериальное давление, что приводит к различным изменениям органов и систем. Причиной гипертонической болезни является нарушение регуляции сосудистого тонуса. Различают эссенциальную (первичную) гипертензию и симптоматические гипертензии, когда непосредственной причиной повышения артериального давления являются другие заболевания.
Гипертоническая болезнь имеет в своем развитии несколько стадий.
Первая стадия. Заболевание проявляется только артериальной гипертензией. Поражения органов мишеней нет.
Вторая стадия. Имеются отдельные признаки поражения органов мишеней.
Третья стадия. Поражения органов мишеней значительны: возникают инфаркт миокарда, стенокардия, нарушение мозгового кровообращения, почечная недостаточность, инфаркт мозга, аневризматические изменения сосудов, отек соска зрительного нерва.
Диагностировать гипертоническую болезнь позволяет повышение артериального давления выше 140 мм рт. ст. (систолического) и 95 мм рт. ст. (диастолического).
Этиология. Самой главной причиной гипертонии является хроническое нервное перенапряжение на работе, в семье или связанное с другими причинами. Важно наличие вредных профессиональных факторов и постоянного напряжения. Очень важна специфика питания: предрасполагают к заболеванию повышенная масса тела. Имеет место эндокринный фактор: нередко перестройка организма в климактерический период сопровождается появлением гипертонии.
Патогенез. Нарушение регуляции уровня артериального давления возникает под воздействием описанных выше этиологических факторов.
Клиника. При опросе больные предъявляют жалобы на головные боли, мелькание мушек перед глазами, шум в ушах, значительное снижение работоспособности, нарушение сна, раздражительность. Иногдажалоб может не быть. Эпизоды повышения давления могут сочетаться с появлением загрудинных болей.
Осмотр и объективное обследование. Начальные стадии заболевания (без вовлечения органов-мишеней) могут никак не проявлять себя при внешнем осмотре. Измерение артериального давления позволяет определить уровень его повышения.
Перкуссия. Расширение границ относительной сердечной тупости влево за счет гипертрофии левого желудочка.
Пальпация. Верхушечный толчок – приподнимающийся и усиленный, смещен влево относительно нормальных границ вследствие гипертрофии левого желудочка. Пульс твердый.
Аускультация. Акцент II тона над аортой – наиболее типичное изменение.
ЭКГ. Ось сердца смещена влево. Депрессия сегмента S-T, деформация Т в I и II стандартных отведениях, а также V5 – V6.
25. Стенокардия
Стенокардия – хроническое заболевание сердца, связанное с недостатком поступления крови по коронарным артериям по сравнению с потребностью сердечной мышцы в ней, проявляющееся в виде приступов загрудинных болей.
Этиология. Атеросклероз коронарных сосудов, реже спазм коронарных артерий.
Клиника. Типичны остро возникающий на фоне физической или эмоциональной нагрузки приступ болей за грудиной средней интенсивности, давящего, сжимающего характера, ощущение тяжести. Боли иррадиируют в левую руку, плечо, лопатку, нижнюю челюсть, эпигастральную область, длятся не более 10–20 мин, после чего проходят.
Аускультация. Сердечные тоны приглушены.
ЭКГ. Непосредственно во время приступа депрессия S-T, Т может стать отрицательным.
Холтеровское мониторирование – более точный метод диагностики стенокардии, основанный на постоянном (в течение суток) ЭКГ-исследовании и ведении дневника с регистрацией времени и характера производимых действий.
Вэлоэргометрия проводится в случае нетипичных изменений на ЭКГ. Исследование проводится во время физической нагрузки с одновременной регистрацией ЭКГ.
УЗИ сердца. Определяют размеры полостей сердца и толщину его стенок.
Рентгенологическое исследование коронарных артерий с использованием контраста выявляет уровень и степень сужения коронарных артерий.
Прогностически неблагоприятно появление приступов стенокардии в покое или ранней стенокардии после перенесенного инфаркта. Также опасно изменение длительности и (или) частоты приступов. Если приступ продолжается более 20 мин, необходимо задуматься о возможности развития инфаркта миокарда. Такие ситуации объединяются понятием «нестабильная стенокардия».
Стенокардия может течь медленно, постоянно, стадийно.
Функциональные классы стенокардии
Первый класс. Ежедневная привычная активность не ограничена, приступы стенокардии развиваются только при чрезмерной физической нагрузке.
Второй класс. Приступы болей развиваются уже при ходьбе на расстояния более 500 м, что ограничивает повседневную активность; нередко возникают при подъеме по лестнице (нужно уточнять, на какой этаж больной может подняться без появления болей за грудиной).
Третий класс. Причиной появления приступа является прохождение расстояния в 100–200 м или подъем на 1-й этаж. Это значительно ограничивает повседневную активность человека.
Четвертый класс. Практически полностью ограничена любая активность, поскольку даже при небольшой физической нагрузке возникают приступы стенокардии. Они могут отмечаться даже в покое.
http://studfiles.net/preview/5510292/page:13/
3. Гипертоническая болезнь
3. Гипертоническая болезнь
Гипертоническая болезнь – заболевание, при котором повышается артериальное давление, что приводит к различным изменениям органов и систем. Причиной гипертонической болезни является нарушение регуляции сосудистого тонуса. Различают эссенциальную (первичную) гипертензию и симптоматические гипертензии, когда непосредственной причиной повышения артериального давления являются другие заболевания. Симптоматические гипертензии делят на четыре группы: при заболеваниях почек, заболеваниях сердца и крупных сосудов, в результате поражения центральной нервной системы, при заболеваниях эндокринной системы.
Гипертоническая болезнь имеет в своем развитии несколько стадий.
Первая стадия. Заболевание проявляется только артериальной гипертензией. Поражения органов мишеней нет.
Вторая стадия. Имеются отдельные признаки поражения органов мишеней (гипертрофия левого желудочка, протеинурия, сужение сосудов сетчатки глаза и др.).
Третья стадия. Поражения органов мишеней значительны: возникают инфаркт миокарда, стенокардия, нарушение мозгового кровообращения, почечная недостаточность, инфаркт мозга, аневризматические изменения сосудов, отек соска зрительного нерва.
Диагностировать гипертоническую болезнь позволяет повышение артериального давления выше 140 мм рт. ст. (систолического) и 95 мм рт. ст. (диастолического).
Этиология. Самой главной причиной гипертонии является хроническое нервное перенапряжение на работе, в семье или связанное с другими причинами. Особенно подвержены ему лица ответственные, ранимые, чувствительные. Важно наличие вредных профессиональных факторов (шума, вибрации, необходимости быстрой реакции) и постоянного напряжения. Очень важна специфика питания: предрасполагают к заболеванию повышенная масса тела, употребление в большом количестве поваренной соли, острой пищи, злоупотребление алкогольными напитками. Имеет место эндокринный фактор: нередко перестройка организма в климактерический период сопровождается появлением гипертонии. Очень важен наследственный фактор (если родители или близкие родственники страдают артериальной гипертонией, велик риск появления этого заболевания у детей). Кроме того, важны такие факторы, как курение, черепно-мозговые травмы.
Патогенез. Нарушение регуляции уровня артериального дав-ления возникает под воздействием описанных выше этиологических факторов.
Механизм их может быть связан с увеличением сосудистого сопротивления, повышением сердечного выброса или сочетанием этих факторов.
Клиника. При опросе больные предъявляют жалобы на головные боли, мелькание мушек перед глазами, шум в ушах, значительное снижение работоспособности, нарушение сна, раздражительность. Иногда, несмотря на значительное повышение артериального давления, регистрируемого при измерении, жалоб может не быть. Эпизоды повышения давления могут сочетаться с появлением загрудинных болей.
Осмотр и объективное обследование. Начальные стадии заболевания (без вовлечения органов-мишеней) могут никак не проявлять себя при внешнем осмотре. Измерение артериального давления позволяет определить уровень его повышения. Иногда визуально определяется верхушечный толчок.
Перкуссия. Расширение границ относительной сердечной тупости влево за счет гипертрофии левого желудочка.
Пальпация. Верхушечный толчок – приподнимающийся и усиленный, смещен влево относительно нормальных границ вследствие гипертрофии левого желудочка. Пульс твердый.
Аускультация. Акцент II тона над аортой – наиболее типичное изменение.
ЭКГ. Ось сердца смещена влево. Депрессия сегмента S-T, деформация Т в I и II стандартных отведениях, а также V5 – V6.
При рентгенологическом исследовании заметны изменение сердечной тени за счет гипертрофии левого желудочка, расширение аорты.
http://med.wikireading.ru/6473
Верхушечный толчок при гипертонической болезни
Гипертоническая болезнь III стадии, IV риска.
ИБС, Стенокардия напряжения II ФК.
Концентрическая гипертрофия ЛЖ, нарушение диастолической функции.
Осложнение
Недостаточность кровообращения I (ХСН II ФК)
Диагноз сопутствующего заболевания
Ожирение III степени.
Церебро-васкулярная болезнь, хроническая ишемия головного мозга.
Паспортная часть
1. ФИО Пол женский
3. Год рождения 1954, возраст 56 лет
4. Постоянное место жительства г.Москва
4. Профессия: заведующая регистратурой
5. Дата поступления 13.11.2010
Жалобы при поступлении
На головокружение, головные боли, шум в ушах, дискомфортные ощущения за грудиной, одышку при физической нагрузке.
Длительное время страдает гипертонической болезнью примерно с 2000г, с 46 лет. Максимальное давление 200/110 мм рт.ст., при одном из трех гипертонических кризов. Терапию принимала нерегулярно (аспирин, эгилок, эналаприл). Привычное давление 140/90 мм рт.ст. Около года назад, в 2009 г. Стала отмечать появление болей за грудиной ноющего характера, дискомфортных ощущений за грудиной при умеренной физической, купирующихся в покое. Отеки отсутствуют.
Около 2 лет назад, в 2008 г. отмечает появление головных болей, головокружения. Диагностирована ЦВБ. Проводилась госпитализация в ГКБ №55.
Настоящее ухудшение состояния отмечает около месяца, когда наряду с дестабилизацией АД усилились вышеописанные жалобы.
Госпитализирована в плановом порядке для подбора гипотензивной терапии.
Родилась в Москве 11.10.1954. Замужем, имеет троих детей, родила в 25 лет. Дети рождались в срок, доношенные, роды без особенностей. Менархе в 14 лет, далее менструации проходили регулярно, без осложнений. Климакс без осложнений. Менопауза с 55 лет, протекала без осложнений.
Работа: заведующий регистратурой, нервная, без вредностей, на пенсии с 55 лет.
Питание нерегулярное, несбалансированное.
Вредные привычки: злоупотребление алкоголем по праздникам.
В 2008 госпитализация в ГКБ №55, поставлен диагноз ЦВБ, хроническая ишемия головного мозга.
Аллергию на лекарственные препараты отрицает, сезонные аллергии отрицает.
Страховой полис №6433782.
Наследственность
Мать болела гипертонической болезнью, умерла в 83года от инфаркта миокарда. Отец умер от ИБС в 39 лет.
Общий осмотр 22.11.2010
Сознание ясное. Состояние средней тяжести. Положение активное.
Кожа и видимые слизистые нежно-розовые, кожа сухая. Отеков нет. Выявляется пастозность голеней, стоп.
Щитовидная железа не увеличена.
Лимфатические узлы: шейные, надключичные, подчелюстные, подмышечные, паховые лимфоузлы не увеличены, при пальпации безболезненны.
Икроножные мышцы безболезненны, вены расширены.
Кости при поколачивании безболезненны, суставы не изменены.
Температура тела 36.6 о С.
Рост 165см, вес 110кг, ИМТ=40,4. Окружность живота 121см.
Система органов дыхания
Голос ясный, грудная клетка правильной формы, ЧДД 16 в мин. Ритм дыхательных движений правильный.
Перкуторный звук ясный легочный над всей поверхностью легкого. Дыхание везикулярное над всей поверхностью легкого. Хрипы не выслушиваются.
Топографическая перкуссия легких.
Верхняя граница легких
Высота стояния верхушек спереди
3 см выше ключицы
Высота стояния верхушек сзади
Остистый отросток VII шейного позвонка
Ширина полей Кренига
Нижняя граница легких
Передняя подмышечная линия
Средняя подмышечная линия
Задняя подмышечная линия
Остистый отросток XI груд. позвонка
Остистый отросток XI груд. позвонка
Сердечно-сосудистая система
Шейные вены не изменены. Верхушечный толчок пальпируется в VI межреберье по среднеключичной линии, усилен, не разлитой.
Границы относительной сердечной тупости:
правая — VI межреберье по правому краю грудины,
левая — III межреберье по среднеключичной линии,
верхняя — III межреберье.
Аускультация сердца: 1й и 2ой тоны приглушены.
Ритм правильный, 88 уд/мин, пульс умеренного наполнения умеренного напряжения,
АД 160/100 мм рт.ст.
Пищеварительная система
Язык влажный, не обложен.
Живот увеличен за счет подкожно-жировой клетчатки, при пальпации безболезненный, участвует в акте дыхания.
Печень пальпируется, при пальпации мягкая, безболезненная, нижний край печени не выступает из-под реберной дуги. Желчный пузырь не пальпируется, симптом Ортнера отрицательный.
Границы печени по Курлову
Правая срединно-ключичная линия
На уровне края рёберной дуги
Передняя срединная линия
На 2 см выше пупка
Левая рёберная дуга
Левая срединно-ключичная линия
Мочевыделительная система
Почки не пальпируются, симптом Пастернацкого отрицательный. Мочеиспускание безболезненное, регулярное.
Нервно-психическое состояние и органы чувств
Сознание ясное. Контактна. Слух, зрение сохранены. Параличи, парезы отсутствуют. Чувствительность в норме.
План обследования:
Общий анализ крови
Биохимический анализ крови
Клинический анализ мочи
На ЭКГ: ритм синусовый, патологических изменений не выявлено.
Индекс Соколова-Лайона=13мм
RV5, 6 + SV1,2 >= 35 мм (у пациентов старше 40 лет) и >= 45 мм (у пациентов моложе 40 лет)
(Специфичность индекса Соколова–Лайона достигает 100%, хотя чувствительность не превышает 22%)
Корнельский вольтажный индекс=12мм
RaVL + SV3 > 28 мм у мужчин и RaVL + SV3 > 20 мм у женщин.
(Чувствительность этого индекса несколько выше (42%), чем индекса Соколова–Лайона, а специфичность составляет 96%)
Признаков гипертрофии миокарда ЛЖ на ЭКГ не выявлено.
Данные лабораторных, инструментальных методов исследования и консультации специалистов
Эхо-КГ (19.11.10)
Аорта уплотнена, не расширена АО 3,5 (N=2.0-3.7см)
Левое предсердие не увеличено ЛП 3.6 (N=2.0-4.0см)
Полость ЛЖ не расширена КДР 5.2 (N=4.0-5.5см)
Сократительная функция ЛЖ снижена ФВ=60% (N>60%)
Нарушений локальной сократимости нет.
Межжелудочковая перегородка утолщена ТМЖП 1.2 (N=0.7-1.1см)
Задняя стенка ЛЖ не утолщена ТЗСЛЖ 1.1 (N=0.7-1.1см)
Аортальный клапан створки уплотнены
Амплитуда раскрытия нормальная АК (N>1.5см)
Митральный клапан створки уплотнены, противофаза есть.
Правое предсердие не расширено 3.9х4.7 (N 4.4х4.8см)
Правый желудочек не расширен ПЖР 2.6 (N +
Билирубин связанный (прямой)
менее 5,2 ммоль/л
Повышение ЛДГ, АЛТ, ЩФ является следствием злоупотребления пациенткой алкоголем накануне госпитализации.
Повышение уровня холестерина свидетельствует о дислипидемии и требует дополнительного исследования.
Скорость клубочковой фильтрации
[140 — возраст] x вес(кг)/ креатинин (мкмоль/л) x 1,21 x 0,85 [для женщин] x l,73 м 2
СКФ=95мл/мин, в пределах нормы.
Общий анализ крови 19/11/10
Показатель
Значение
Норма
Единицы измерения
Средний объем эритроцитов
Средняя концентрация гемоглобина
Среднее содержание гемоглобина
Показатель анизоцитоза эритроцитов
Средний объем тромбоцита
Общий анализ крови – показатели в пределах нормы.
Общеклинический анализ мочи 191110
Анализ
Результат
Норма
Химический анализ мочи
Клетки почечного эпителия
Клетки переходного эпителия
Показатели в пределах нормы.
Биохимический анализ крови 221110
Индекс атерогенности рассчитан по формуле Климова Н.А.: ИА=ОХ–ЛПВП/ЛПВП.
Выявлена дислипидемия типа IIb (повышение уровня холестерина и триглицеридов)
Рекомендации: ограничение физической нагрузки, отказ от употребления спиртных напитков.
Лекарственная терапия:
1. Конкор (Bisoprolol) – селективный бета-1-блокатор, таблетки покрытые оболочкой, внутрь утром натощак по 5мг.
2. Престариум (Perindopril) – ингибитор АПФ, таблетки, утром перед едой по 4мг.
3. Кавинтон (Vinpocetine) – вазодилататор, улучшающий мозговое кровообращение. В/в капельно, 20мг в 0.5 л инфузионного раствора.
Проведено титрование дозы ингибитора АПФ и бета-блокаторов. На фоне терапии состояние больной улучшилось, АД стабилизировалось на уровне 120/80 мм рт. ст. ЧСС стабилизировалась на уровне 60-64 уд/мин.
Физиотерапия.
Клиническое наблюдение за больным
Жалоб нет. Состояние средней тяжести.
ЧСС 65 АД 120/80 при расспросе больная отмечает безболезенные сердцебиения.
Температура 36,5 о С.
Живот мягкий, при пальпации безболезненный. Стул 1 раз в день, коричневый, оформленный. Мочеиспускание безболезненное, 3-4 раза в день.
На данный момент жалоб нет. Со слов больной после 11.00 в понедельник у нее появилась интенсивная головная боль, которая была купирована после постановки капельницы с раствором кавинтона. Состояние средней тяжести.
ЧСС 60 в мин АД 123/80 ЧДД 17 в мин.
Температура 36,8 о С.
Живот мягкий, при пальпации безболезненный. Стул 1 раз в день, коричневый, оформленный. Мочеиспускание безболезненное, 3-4 раза в день.
ЭКГ без отрицательной динамики.
Жалоб нет. Состояние средней тяжести.
ЧСС 58 АД 130/75 при расспросе больная отмечает безболезненные сердцебиения. Обсуждали увеличение дозы бета-блокаторов, но пришли к выводу, что увеличивать дозу не следует, т. к. очень низкая ЧСС.
Температура 36,8 о С.
Живот мягкий, при пальпации безболезненный. Стул 1 раз в день, коричневый, оформленный. Мочеиспускание безболезненное, 3-4 раза в день.
Жалобы на слабые ноющие головные. Состояние средней тяжести.
ЧСС 65 в мин АД 120/80 ЧДД 16 в мин.
Температура 36,4 о С.
Живот мягкий, при пальпации безболезненный. Стул 1 раз в день, коричневый, оформленный. Мочеиспускание безболезненное, 3-4 раза в день.
Клинический диагноз основного заболевания
Гипертоническая болезнь III стадии, IV риска.
ИБС, Стенокардия напряжения II ФК.
Осложнение
Недостаточность кровообращения I (ХСН II ФК)
Диагноз сопутствующего заболевания
Ожирение III степени.
Церебро-васкулярная болезнь, хроническая ишемия головного мозга.
Факторы риска: ИБС, длительная артериальная гипертензия, дислипидемия с индексом атерогенности 7,0, пожилой возраст.
Обоснование диагноза
Диагноз гипертонической болезни III стадии, 4 степени риска поставлен на основании:
1. жалоб больной на головные боли, повышенную утомляемость, головокружение, шум в ушах.
2. наличия, со слов пациента, повышенного артериального давления до 160/100 мм рт. ст. на протяжении 11 лет и отсутствием признаков за вторичную артериальную гипертензию.
3. данных инструментального обследования: на Эхо-КГ: уплотнение стенок аорты, створок аортального, митрального клапанов, концентрическая гипертрофия левого желудочка.
4. III стадия гипертонической болезни присвоена в связи с наличием артериальной гипертензии, сочетающейся с ассоциированными клиническими состояниями (ХСН, стенокардия напряжения)
5. Риск 4 присвоен в связи с наличием ассоциированных клинических состояний (ХСН, стенокардия напряжения)
Диагноз ИБС, стабильная стенокардия напряжения II ФК поставлен на основании:
1. жалоб больной на давящие боли и дискомфортные ощущения за грудиной, без иррадиации, появляющиеся при интенсивной нагрузке (ходьба по ровной местности на расстояние более 500 метров).
2. наличия факторов риска: дислипидемия, ожирение III степени, гипертоническая болезнь III стадии, риска 4, пожилой возраст (56 лет), малоподвижный образ жизни.
3. данных объективного обследования — верхушечный толчок усилен, смещен в VI межреберье по среднеключичной линии, смещение левой границы сердца влево, аускультативная картина приглушенность I и II тонов сердца.
4. II ФК поставлен на основании наличия, со слов пациента, небольшого ограничения физической активности – появление загрудинных болей при ходьбе по ровной местности на расстояние более 500 метров.
Диагноз Недостаточность кровообращения I (ХСН II ФК) поставлен на основании:
1. жалоб больной на одышку при физической нагрузке, купирующуюся в покое;
2. данных объективного обследования;
3. анамнеза основного заболевания;
4. данных инструментального обследования: на Эхо-КГ фракция выброса составляет 60%;
5. стадия I по Стражеско-Василенко присвоена на основании появления изменений гемодинамики в большом круге кровообращения, дезадаптивного ремоделирования сердца и сосудов
6. ФК II по NYHA присвоен на основании жалоб пациента на незначительное ограничение физической активности: в покое симптомы отсутствуют, привычная физическая активность сопровождается утомляемостью, одышкой.
Диагноз дислипидемия типа IIb поставлен на основании:
1. данных биохимических анализов крови ЛПВП понижены, холестерин, триглицериды, индекс атерогенности высокие.
Диагноз ожирение III степени поставлен на основании:
1. Данных объективного обследования: ИМТ=40.5, окружность живота на уровне пупка=121см.
http://fundamed.ru/ib-s/165-istoriya-bolezni-gipertonicheskaya-bolezn-ibs-kardiologiya.html
Верхушечный толчок сердца
Сердечный толчок и методы его определения
Сердечный толчок – колебание на ограниченном участке груди в районе нахождения сердца, вызванное сокращением органа и является внешним проявлением его деятельности.
Измененная форма и величина сердца при его напряжении приводит к возникновению колебаний в момент соприкосновения верхушки сердца с грудной клеткой.
В период диастолы (расслабления) желудочков, сердце уменьшается в размерах и несколько отстраняется от грудины, что приводит к исчезновению выпячивания.
Методика определения
Определение сердечного толчка происходит при помощи осмотра и пальпации и предшествует выслушиванию издаваемых им звуков.
Правильно проведенная перкуссия также является довольно информативным методом, но на сегодняшний момент она практически не применяется.
С помощью кардиографии также возможна фиксация колебаний, которые возникают на груди и являются следствием сердечной деятельности.
Однако, результаты кардиографии при определении сердечного толчка не всегда могут быть точными и зависят различной проекции толчка на грудь, толщины подкожного слоя, воспринимающих свойств аппарата и т. д.
Визуальный осмотр и пальпация
Визуальный осмотр и пальпация пригодны исключительно для выявления верхушечного толчка. Он возникает, когда левый желудочек и межжелудочковая перегородка совершают движение к грудной клетке.
Дополнительные сердечные толчки возможны при патологических изменениях в желудочках, предсердиях и крупных сосудов. Важно системное нахождение этой симптоматики.
Визуальный осмотр пациента является первоначальным этапом исследования сердечной деятельности и в некоторых случаях более эффективна, чем пальпация.
Необходимо направить луч света по касательной к предполагаемому месту пульсации, который будет способствовать наилучшему выявлению толчков при сердечной работе.
Следует учесть, что при некоторых особенностях тела человека, визуальное наблюдение толчка может отсутствовать, например:
- избыточный вес;
- маленькие промежутки между ребрами;
- развитая мускулатура;
- молочные железы больших размеров или в них находятся имплантаты.
У людей астенического телосложения, вибрации заметны наиболее ярко.
После осмотра переходят к методу пальпации, который включает в себя следующие действия:
- Расположение правой руки в районе предполагаемого толчка (между 3 и 6 ребрами области верхней части органа).
- Первоначально пульсация определяется всей ладонью с дальнейшей локализацией указательным пальцем (подушечкой).
- Распространенная пульсация предполагает определение ее крайней левой области в нижней части. В этом месте собственно и проявляется толчок.
Обследование женщин предполагает поднятие левой молочной железы.
В результате под пальцем возникает ощущение ритмичных колебаний, возникающих при ударах левого желудочка об грудную клетку.
Далее специалист анализирует полученные результаты при пальпации и необходимость проведения дополнительного обследования пациента.
Локализация толчка
Верхушка сердца при сокращении формирует вибрации грудной клетки. Верхушка довольно свободно располагается и ритмично двигается. При перемещении тела, соответственно отклоняется и положение маятника.
Осмотр и пальпация сокращений правого желудочка невозможны, т. к. они не приводят к возникновению видимых и ощущаемых колебаний груди. В некоторых случаях наблюдается слабая пальпация движений правого желудочка в детском или юношеском возрасте при небольших переднезадних размерах грудной клетки.
Нормальным расположением толчка считается пятое межреберье медиальней левой мамиллярной линии на 1–1,5 см.
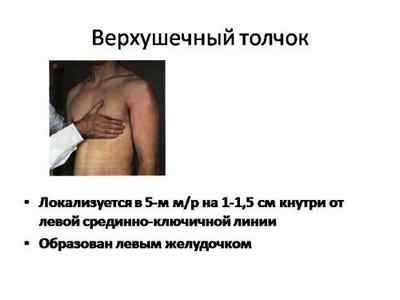
Смещение вибраций может свидетельствовать о патологических процессах в организме или наблюдаться при беременности, метеоризме, чрезмерной потере веса.
Верхушечный толчок, смещенный влево, возникает вследствие:
- заболеваний, одним из симптомов которых является увеличенный левый желудочек: аортального стеноза, гипертонической болезни, недостаточности митрального клапана;
- оттеснение левого желудочка в левую сторону правым при увеличенных размерах последнего;
- наполнения жидкостью или воздухом плевральной полости с правой стороны;
- высокого стояния диафрагмы, которая смещает левый желудочек в левую сторону в период вынашивания ребенка, при избыточной массе тела, повышенном содержании газов в кишечнике, скоплении жидкости в брюшной полости.
Аортальная недостаточность приводит к смещению колебаний в левую сторону и вниз.
Смещенный толчок в правую сторону и вниз вызывает низкое стояние диафрагмы, к которому может привести эмфизема легких и пониженной массе тела.
Выпотный перикардит и левосторонний экссудативный плеврит вообще не дают проявиться сердечным толчкам.
Площадь сердечного толчка в норме должна составлять 2 кв. см. Отклонения от нее может свидетельствовать о патологии.
Как правило, у человека в положении лежа на левом боку идеальная величина площади – 1,8 кв. см.

Превышение данного показателя в большую сторону говорит о разлитом верхушечном толчке, который наблюдается:
- при увеличенных размерах сердца, преимущественно левого желудочка;
- тонкой грудной клетке;
- широких межреберных промежутках;
- сморщенном нижнем крае левого легкого;
- смещении сердца вперед новообразованиями в средних отделах грудной полости;
- высоком стоянии диафрагмы.
Если вибрации имеют площадь меньше 2 кв. см, можно говорить об ограниченном толчке, который присущ:
- эмфиземе легких;
- низкому стоянию диафрагмы;
- экссудативному перикардиту;
- гидро- или пневмоперикардиту.
Кардиомегалия может способствовать увеличению площади вибраций более 4 см.
Продолжительность
Как правило, к увеличению продолжительности вибраций приводит увеличение сердца, или повышенная на него нагрузка как давлением, так и объемом.
Если патологические шумы отсутствуют, возможно развитие кардиомегалии или снижение объема крови, выталкиваемой левым желудочком в просвет аорты в период систолы.
Появление систолического шума может быть вызвана перегрузкой миокарда давлением.
Аортальная регургитация, приводящая к диастолическому шуму при непостоянном характере толчка, как правило, свидетельствует о легких поражениях.
Повышение силы толчка наблюдается, когда он приподнимает палец специалиста. На показатели влияют сократительная способность миокарда, особенности строения грудной клетки, ширина ребер и т. д.
Появлению гипердинамической пульсации могут способствовать:
- перегрузка миокарда объемом и повышением сердечного выброса (аортальная регургитация, дефектами между правым и левым желудочками);
- застойная кардиомиопатия;
- ожирение;
- тонкая грудная стенка без сопутствующих патологий;
- физическая и нервная перегрузки;
- тахикардия.
К ослаблению вибраций могут привести:
- широкое строение грудной клетки;
- перикардит;
- расширение сердца;
- эмфизема легких и др.
Нормальный сердечные толчки должен носить единичный характер и быть ритмичными: обладать одинаковыми по силе ударами через одинаковые периоды времени. Если он становится удвоенным или утроенным, это свидетельствует о наличии патологий.
Отрицательный толчок
Если грудная стенка в районе вибрации при сокращении сердца не выпячивается, а, наоборот, втягивается можно говорить об отрицательном верхушечном толчке. Его проявление связано с выраженным расширением правого желудочка, оттеняющего левый желудочек. Данный синдром также присущ слипчивому перикардиту.
«Кошачье мурлыканье»
Аортальный и митральный стенозы приводят к выявлению при пальпации своеобразного дрожания грудной клетки, так называемого кошачьего мурлыканья. Оно вызвано толчками при движении крови через суженые сосуды сердца.
- систоло-диастолического дрожания;
- диастолического дрожания;
- систолического дрожания.
Синдром «кошачьего мурлыканья» может свидетельствовать:
- о стенозе устья аорты;
- стенозе легочной артерии;
- митральном и трикуспидальном стенозе;
- дефекте перегородки между желудочками;
- открытом артериальном протоке.
Другие виды нежелательных вибраций
Возникновение резистентного сердечного толчка связано с пороками аорты или гипертензией. При пальпации специалист ощущает плотную, толстую мышцу. Если пульсации присуща гипердинамичность и увеличенная площадь, можно говорить о куполообразном верхушечном толчке.
Также передача ритмичных сокращений сердца в отдел аорты брюшного отдела (пульсация в эпигастральной области) в норме не должна определяться.
Заболевания, выявляемые при пальпации
Нарушения расположения, площади, силы, амплитуды, ритма и продолжительности сердечного толчка могут свидетельствовать:
- о врожденных и приобретенных пороках сердца;
- чрезмерно повышенном артериальном давлении (свыше 200 мм рт. ст.);
- аневризме грудного отдела аорты;
- перикардите (хроническом воспалении перикарда);
- заболеваниях дыхательной системы;
- об увеличенном объеме брюшной полости вызванным асцитом, опухолевыми образованиями, беременностью, вздутием.
Для более точной диагностики патологических изменений в организме, выявленных при пальпации, требуется дополнительное обследование пациента с использованием техники.
http://giperton.ru/gipertoniya/verhushechnyj-tolchok-serdtsa/