Гипертоническая болезнь – лечение, стадии, степени, классификация
Гипертоническая болезнь
Гипертоническая болезнь (эссенциальная артериальная гипертензия, первичная артериальная гипертензия) – это хроническое заболевание, для которого характерно длительное стойкое повышение артериального давления. Диагноз гипертонической болезни, как правило, выставляется путем исключения всех форм вторичной гипертензии.
По рекомендациям Всемирной организации здравоохранения (ВОЗ), нормальным считается артериальное давление, которое не превышает 140/90 мм рт. ст. Превышение данного показателя свыше 140–160/90–95 мм рт. ст. в состоянии покоя при двукратном измерении во время двух врачебных осмотров свидетельствует о наличии у пациента гипертензии.
Гипертоническая болезнь составляет примерно 40% в общей структуре сердечно-сосудистых заболеваний. У женщин и мужчин она встречается с одинаковой частотой, риск развития повышается с возрастом.
Своевременное правильно подобранное лечение гипертонической болезни позволяет замедлить прогрессирование заболевания и предотвратить развитие осложнений.
Причины и факторы риска
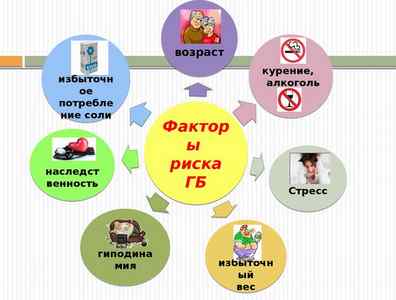
Среди основных факторов, способствующих развитию гипертонической болезни, называют нарушения регуляторной деятельности высших отделов центральной нервной системы, контролирующих работу внутренних органов. Поэтому заболевание часто развивается на фоне повторяющихся психо-эмоциональных стрессов, воздействия на организм вибрации и шума, а также работы в ночное время. Немаловажную роль играет генетическая предрасположенность – вероятность появления гипертонической болезни повышается при наличии двух и более близких родственников, страдающих данным заболеванием. Гипертоническая болезнь нередко развивается на фоне патологий щитовидной железы, надпочечников, сахарного диабета, атеросклероза.
К факторам риска относятся:
- климактерический период у женщин;
- избыточная масса тела;
- недостаточная физическая активность;
- пожилой возраст;
- наличие вредных привычек;
- чрезмерное потребление поваренной соли, которое может вызывать спазм кровеносных сосудов и задержку жидкости;
- неблагоприятная экологическая обстановка.
Классификация гипертонической болезни
Существует несколько классификаций гипертонической болезни.
Заболевание может принимать доброкачественную (медленно прогрессирующую) или злокачественную (быстро прогрессирующую) форму.
В зависимости от уровня диастолического артериального давления выделяют гипертоническую болезнь легкого (диастолическое артериальное давление меньше 100 мм рт. ст.), умеренного (100–115 мм рт. ст.) и тяжелого (более 115 мм рт. ст.) течения.
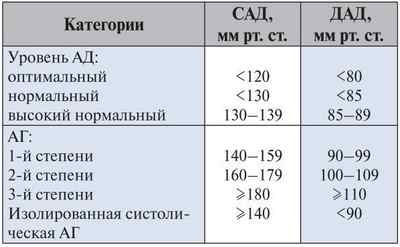
В зависимости от уровня повышения артериального давления выделяют три степени гипертонической болезни:
Классификация гипертонической болезни:
Артериальное давление (АД)
Систолическое АД (мм рт. ст.)
Диастолическое АД (мм рт. ст.)
По рекомендациям Всемирной организации здравоохранения (ВОЗ), нормальным считается артериальное давление, которое не превышает 140/90 мм рт. ст.
На доклинической стадии развивается транзиторная гипертензия (периодическое временное повышение артериального давления, обычно связанное с какой-либо внешней причиной – эмоциональными потрясениями, резкой переменой погоды, иными заболеваниями). Проявлениями гипертонической болезни являются головные боли, локализующиеся обычно в области затылка, носящие распирающий характер, ощущение тяжести и/или пульсации в голове, а также головокружение, шум в ушах, вялость, быстрая утомляемость, расстройства сна, сердцебиение, тошнота. На данной стадии поражения органов-мишеней не происходит.
С прогрессированием патологического процесса у пациентов возникает одышка, которая может проявляться при физических нагрузках, беге, ходьбе, подъеме по лестнице. Больные предъявляют жалобы на повышенную потливость, гиперемию кожных покровов лица, онемение пальцев верхних и нижних конечностей, ознобоподобный тремор, продолжительные тупые боли в области сердца, носовые кровотечения. Артериальное давление устойчиво держится на уровне 140–160/90–95 мм рт. ст. В случае задержки жидкости в организме у пациента наблюдается отеки лица и рук, скованность движений. При спазме кровеносных сосудов сетчатки глаз могут появляться вспышки перед глазами, пелена, мелькание мушек, снижается острота зрения (в тяжелых случаях – вплоть до полной его потери при кровоизлиянии в сетчатку). На данной стадии заболевания у пациента проявляется микроальбуминурия, протеинурия, гипертрофия левого желудочка, ангиопатия сетчатки глаза.
Как на первой, так и на второй стадии заболевания возможно возникновение неосложненных кризов.
Для поздней стадии гипертонической болезни характерно наличие вторичных изменений органов-мишеней, что обусловлено изменениями сосудов и нарушением внутриорганного кровотока. Проявляться это может хронической стенокардией, острым нарушением мозгового кровообращения (геморрагический инсульт), гипертонической энцефалопатией.
На поздней стадии заболевания развиваются осложненные кризы.
Вследствие длительной повышенной нагрузки на сердечную мышцу происходит ее утолщение. При этом энергетическое обеспечение клеток сердечной мышцы ухудшается, нарушается поступление питательных веществ. У пациента развивается кислородное голодание миокарда, а затем и ишемическая болезнь сердца, повышается риск развития инфаркта миокарда, острой или хронической сердечной недостаточности, летального исхода.
При прогрессировании гипертонической болезни происходит поражение почек. На начальных стадиях заболевания нарушения обратимы. Однако в отсутствие адекватного лечения протеинурия нарастает, в моче повышается количество эритроцитов, нарушается азотовыделительная функция почек, развивается почечная недостаточность.
У пациентов с длительно протекающей гипертонической болезнью наблюдается извитость кровеносных сосудов сетчатки глаза, неравномерность калибра сосудов, их просвет уменьшается, что приводит к нарушениям тока крови и может становиться причиной разрыва стенок сосудов и кровоизлияний. Постепенно нарастают изменения в диске зрительного нерва. Все это приводит к снижению остроты зрения. На фоне гипертонического криза возможна полная потеря зрения.
При поражении периферических сосудов у пациентов с гипертонической болезнью развивается перемежающаяся хромота.
При стойкой и продолжительной артериальной гипертензии у пациента возникает атеросклероз, характеризующийся распространенным характером атеросклеротических изменений сосудов, вовлечение в патологический процесс артерий мышечного типа, чего не отмечается в отсутствие артериальной гипертензии. Атеросклеротические бляшки при гипертонии располагаются циркулярно, а не сегментарно, вследствие чего просвета кровеносного сосуда сужается быстрее и значительней.
Наиболее типичным проявлением гипертонической болезни являются изменения артериол, приводящие к плазматическому пропитыванию с последующим развитием гиалиноза или артериолосклероза. Этот процесс развивается вследствие гипоксического повреждения эндотелия сосудов, его мембраны, а также мышечных клеток и волокнистых структур сосудистой стенки. Более всего плазматическому пропитыванию и гиалинозу подвержены артериолы и артерии мелкого калибра головного мозга, сетчатки глаза, почек, поджелудочной железы и кишечника. При развитии гипертонического криза патологический процесс доминирует в том или ином органе, что и определяет клиническую специфику криза и его последствия. Так, плазматическое пропитывание артериол и артериолонекроз почек приводят к острой почечной недостаточности, а этот же процесс в четвертом желудочке головного мозга становится причиной внезапной смерти.
При злокачественной форме гипертонической болезни в клинической картине преобладают проявления гипертонического криза, что заключается в резком повышении артериального давления, обусловленном спазмом артериол. Это редкая форма заболевания, чаще развивается доброкачественная, медленно прогрессирующая форма гипертонической болезни. Однако на любой стадии доброкачественной гипертонической болезни может возникнуть гипертонический криз со свойственными ему морфологическими проявлениями. Гипертонический криз развивается, как правило, на фоне физического или эмоционального перенапряжения, стрессовых ситуаций, смены климатических условий. Состояние характеризуется внезапным и значительным подъемом артериального давления, продолжительностью от нескольких часов до нескольких дней. Криз сопровождается интенсивной головной болью, головокружением, тахикардией, сонливостью, чувством жара, тошнотой и рвотой, не приносящей облегчения, болевыми ощущениями в области сердца, чувством страха.
У женщин и мужчин гипертоническая болезнь встречается с одинаковой частотой, риск развития повышается с возрастом. Читайте также:
Диагностика
При сборе жалоб и анамнеза у пациентов с подозрением на гипертоническую болезнь особое внимание уделяется подверженности больного воздействию неблагоприятных факторов, способствующих гипертензии, наличию гипертонических кризов, уровню повышения артериального давления, длительности имеющихся симптомов.
Основным методом диагностики является динамическое измерение артериального давления. Для получения неискаженных данных измерять давление следует в спокойной обстановке, за час прекратить физические нагрузки, прием пищи, кофе и чая, курение, а также прием лекарственных препаратов, способных повлиять на уровень артериального давления. Измерение артериального давления можно проводить в положении стоя, сидя или лежа, при этом рука, на которую накладывают манжету, должна находиться на одном уровне с сердцем. При первичном обращении к врачу артериальное давление измеряется на обеих руках. Повторное измерение проводят через 1-2 минуты. В случае асимметрии артериального давления более 5 мм рт. ст. последующие измерения проводятся на той руке, где были получены более высокие показатели. При отличии данных повторных измерений за истинное принимается среднее арифметическое значение. Кроме того, пациента просят в течение некоторого времени измерять артериальное давление в домашних условиях.
Лабораторное обследование включает общий анализ крови и мочи, биохимический анализ крови (определение уровня глюкозы, общего холестерина, триглицеридов, креатинина, калия). С целью изучения почечной функции может быть целесообразным проведение проб мочи по Зимницкому и по Нечипоренко.
Инструментальная диагностика включает магниторезонансную томографию сосудов головного мозга и шеи, ЭКГ, эхокардиографию, УЗИ сердца (определяется увеличение левых отделов). Также могут понадобиться аортография, урография, компьютерная или магниторезонансная томография почек и надпочечников. Проводится офтальмологическое обследование с целью выявления гипертонической ангиоретинопатии, изменений диска зрительного нерва.
При длительном течении гипертонической болезни в отсутствие лечения или в случае злокачественной формы заболевания у пациентов повреждаются кровеносные сосуды органов-мишеней (головного мозга, сердца, глаз, почек).
Лечение гипертонической болезни
Основными целями лечения гипертонической болезни являются снижение артериального давления и предотвращение развития осложнений. Полное излечение гипертонической болезни не представляется возможным, однако адекватная терапия заболевания дает возможность остановить прогрессирования патологического процесса и свести к минимуму риск возникновения гипертонических кризов, чреватых развитием тяжелых осложнений.
Лекарственная терапия гипертонической болезни в основном заключается в применении гипотензивных препаратов, которые угнетают вазомоторную активность и выработку норадреналина. Также пациентам с гипертонической болезнью могут назначаться дезагреганты, диуретики, гиполипидемические и гипогликемические средства, седативные препараты. При недостаточной эффективности лечения может быть целесообразной комбинированная терапия несколькими гипотензивными препаратами. При развитии гипертонического криза артериальное давление следует снизить на протяжении часа, иначе возрастает риск развития тяжелых осложнений, в том числе летального исхода. В этом случае антигипертензивные препараты вводятся инъекционно или в капельнице.
Независимо от стадии заболевания пациентам одним из важных методов лечения является диетотерапия. В рацион включаются продукты, богатые витаминами, магнием и калием, резко ограничивается употребление поваренной соли, исключаются спиртные напитки, жирные и жареные блюда. При наличии ожирения калорийность суточного рациона должна быть уменьшена, из меню исключают сахар, кондитерские изделия, выпечку.
Больным показана умеренная физическая нагрузка: лечебная физкультура, плаванье, пешие прогулки. Терапевтической эффективностью обладает массаж.
Пациентам с гипертонической болезнью следует отказаться от курения. Важно также уменьшить подверженность стрессам. С этой целью рекомендуются психотерапевтические практики, повышающие стрессоустойчивость, обучение техникам расслабления. Хороший эффект обеспечивает бальнеотерапия.
Эффективность лечения оценивается по достижению краткосрочных (снижение артериального давления до уровня хорошей переносимости), среднесрочных (предотвращение развития или прогрессирования патологических процессов в органах-мишенях) и долгосрочных (предотвращение развития осложнений, продление жизни больного) целей.
Возможные осложнения и последствия
При длительном течении гипертонической болезни в отсутствие лечения или в случае злокачественной формы заболевания у пациентов повреждаются кровеносные сосуды органов-мишеней (головного мозга, сердца, глаз, почек). Нестабильное кровоснабжение данных органов приводит к развитию стенокардии, нарушений мозгового кровообращения, геморрагического или ишемического инсульта, энцефалопатии, отека легких, сердечной астмы, отслоения сетчатки, расслоения аорты, сосудистой деменции и пр.
Своевременное правильно подобранное лечение гипертонической болезни позволяет замедлить прогрессирование заболевания и предотвратить развитие осложнений. В случае дебюта гипертонической болезни в молодом возрасте, быстрого прогрессирования патологического процесса и тяжелого течения заболевания прогноз ухудшается.
Гипертоническая болезнь составляет примерно 40% в общей структуре сердечно-сосудистых заболеваний.
Профилактика
В целях предотвращения развития гипертонической болезни рекомендуются:
- коррекция избыточного веса;
- рациональное питание;
- отказ от вредных привычек;
- адекватная физическая активность;
- избегание физического и психического перенапряжения;
- рационализация режима труда и отдыха.
Видео с YouTube по теме статьи:
http://www.neboleem.net/gipertonicheskaja-bolezn.php
Гипертоническая болезнь. Факторы риска и причины возникновения. Классификация и лечение.
Артериальная гипертензия, согласно определению Комитета экспертов ВООЗ, — это постоянно повышенное систолическое и/или диастолическое артериальное давление(140/90 мм. рт. ст. и выше).
Гипертоническая болезнь — это состояние, при котором уровень систолического артериального давления выше 140 мм рт. ст. и/ или диастолического артериального давления выше 90 мм рт. ст. у лиц, не принимающих антигипертензивные препараты, либо любой уровень у больных, принимающих антигипертензивные препараты. Причем, артериальное давление должно определятся, как среднее двух и более измерений при не менее двух осмотрах врача в разные дни.
Какие существуют факторы риска гипертонической болезни?
Возникновение, прогрессирование и осложнение гипертонической болезни тесно связаны с наличием у человека факторов риска развития этой патологии. Артериальная гипертензия — это результат сложного взаимодействия внешних(среда) и внутренних(организм) факторов. Возникновение этой патологии способствуют врожденные и приобретенные особенности организма, ослабляющие его сопротивляемость к неблагоприятным внешним факторам. Все факторы риска можно разделить на эндогенные и экзогенные.
Эндогенные(индивидуальные) факторы риска:
- Генетическая предрасположенность — один из наиболее влиятельных факторов в развитии болезни. Существует тесная зависимость между уровнем артериального давления у родственников первой степени родства(родители, братья, сестры). Если оба родителя страдают артериальной гипертензией, болезнь обычно развивается в 50%-75% случаев. Вероятность возникновения артериальной гипертензии у лиц, родители которых, имели нормальное артериальное давление, составляет 4-20%;
- Возраст. Распространенность артериальной гипертензии с возрастом увеличивается и составляет примерно: 15% — среди лиц в возрасте от 50 до 60 лет, 30% — в возрасте от 60 до 70 лет, 40% — возрасте старше 70 лет.
- Пол. Распространенность артериальной гипертензии в возрасте до 40 лет у мужчин значительно выше, чем у женщин. В более старшем возрасте эти различия сглаживаются.
- Масса тела(ожирение). Зависимость между массой тела и уровнем артериального давления — прямая, значительная и устойчивая. Увеличение массы тела на 10 кг сопровождается повышением систолического артериального давления на 2-3 мм рт. ст., а диастолического — на 1-3 мм рт. ст. Избыточная масса тела ассоциируется с 2-6 кратным повышением риска возникновения артериальной гипертензии. По данным фремингемского исследования, у 78% мужчин и 64% женщин артериальная гипертензия обусловлена избыточной массой тела. Снижение массы тела у лиц с артериальной гипертензией приводит к снижению артериальной гипертензии. При этом следует учитывать что ожирение являетсяодним из основных атерогенных факторов риска, включающих низкую активность липопротеидлипазы, гиперинсулинемию, резистентность к инсулину.
- Сахарный диабет(нарушение толерантности к углеводам). Артериальная гипертензия встречается в два раза чаще у лиц с сахарным диабетом, чем без него.
- Особенности личности и поведения. Лица с легковозбудимой нервной системой, склонные к амбициям, подозрительности, с неудовлетворенностью достигнутым и неудержимым стремлением к соревнованию имеют более высокую вероятность развития артериальной гипертензии.
- Беременность, климактерический период и менопауза.
- Дислипидемия и повышение содержания уровня мочевой кислоты способствуют развитию не только ишемической болезни сердца, но и артериальной гипертензии.
- Нейроциркуляторная дистония или вегетативно-сосудистая дистония по гипертоническому типу.
Факторы риска, связанные с образом жизни и влиянием внешней среды
- Алиментарные факторы. Потребление поваренной соли более 5 г в сутки, дефицит магния, употребление кофе и алкоголя — способствует развитию артериальной гипертензии.
- Курение. Доказано, что курение повышает артериальное давление. Следует помнить, что мозговой инсульт и ишемическая болезнь сердца у курящих возникает в 2-3 раза чаще, чем у некурящих.
- Психоэмоциональные факторы. Стресс, повторяющиеся отрицательные эмоции, психическое перенапряжение, умственное переутомление — способствуют развитию артериальной гипертензии.
- Физическая активность. Лица ведущие малоподвижный образ жизни, риск возникновения артериальной гипертензии на 25% выше, чем у физически активных или тренированных. При этом физическая активность во время выполнения профессиональных обязанностей способствует повышению артериального давления, а в часы досуга его снижению.
Теории возникновения эссенциальной артериальной гипертензии
Гипертоническая болезнь: классификация
В зависимости от причины возникновения и механизма развития артериальная гипертензия подразделяется на два типа:
Классификация гипертонии в зависимости от уровня артериального давления
Также существует более упрощенная американская(JNC 7 от 2003 года) классификация артериальной гипертензии. Она включает три уровня артериального давления:
- нормальное 160/100 мм рт. ст.
Американская классификация достаточно проста и понятна. В ней нет терминов, которые вызывают дополнительные вопросы и путаницу.
Как видно из таблицы нормальным считается артериальное давление согласно европейской классификации — 120-129/80-84 мм.рт.ст., а по американской — 120/80 мм рт.ст.
Почему за норму взят этот уровень артериального давления?
Именно с риском возможных осложнений связанно то, что величина артериального давления находится в пределах 120-139/80-89 мм рт.ст. и названа в американской классификации предгипертензией для того, чтобы увеличить обеспокоенность населения последствиями данной ситуации.
Что такое «рабочее давление»?
Исходя из сегодняшних позиций кардиологов всего мира, к этому понятию нужно относится как к недоразумению. Этого термина нет ни в одной современной классификации артериальных давлений. Как он возник? Кто его выдумал? И, главное, какой в нем смысл — сказать невозможно. В настоящее время существует только три термина, характеризующих артериальное давление: нормальное, предгипертензия(означающий уровень, требующий проведения профилактики) и артериальная гипертензия — уровень, требующий постоянного лечения.
Классификация гипертонической болезни по степени поражения органов мишеней

Термин «стадия» подразумевает постепенное, неуклонное прогрессирование процесса с течением времени, что совершенно не обязательно происходит при правильном лечении артериальной гипертензии.
Гипертоническая болезнь 1 степени — объективные проявления поражения органов-мишеней(сердца, головного мозга, сосудов глазного дна, почек) отсутствуют.
Гипертоническая болезнь 2 степени — наличие как минимум одного из ниже перечисленных признаков поражение органов-мишеней: гипертрофия левого желудочка, сужение сосудов сетчатки, нарушение функции почек, атеросклеротические бляшки в сонных артериях, подвздошных, бедренных артериях.
Гипертоническая болезнь 3 степени — имеются объективные признаки поражения органов-мишеней и их клинические проявления.
- сердце — стенокардия, инфаркт миокарда, сердечная недостаточность;
- головной мозг — инсульт, транзиторное нарушение мозгового кровообращения, гипертензивная энцефалопатия;
- глазное дно — кровоизлияние и экссудаты с отеком зрительного нерва;
- почки — почечная недостаточность;
- сосуды — расслаивающая аневризма аорты, окклюзионные поражения артерий.
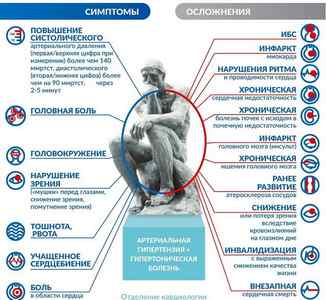
Основные симптомы гипертонии
- Типичным есть начало болезни в возрасте от 30 до 45 лет у людей с наследственной предрасположенностью.
- До развития осложнений заболевание часто имеет бессимптомное течение, а единственным его проявлением является повышенное артериальное давление.
- Периодическая головная боль, чаще в области затылка, головокружение и шум в ушах.
- Нарушение зрения, памяти, боль в области сердца и раздраженность.
- Одышка во время физической нагрузке.
- Увеличивается объем левого желудочка.
- Поражаются артериальные сосуды.
- Как результат развивается сердечная недостаточность.
Какие могут быть осложнения гипертонической болезни?
Течение гипертонической болезни нередко сопровождается обострениями и осложнениями, особенно у лиц не принимающих лечение или при несвоевременно начатом антигипертензивном лечении.
- гипертонический(гипертензивный) криз — одно из наиболее частых осложнений гипертонической болезни;
- кровоизлияние в головной мозг(геморрогический инсульт);
- ишемический инсульт(инфаркт мозга);
- гипертрофия и увеличение сердца;
- ишемическая болезнь сердца;
- острая левожелудочковая недостаточность(кардиальная астма и отек легких);
- хроническая сердечная недостаточность;
- нарушение сердечного ритма и проводимости;
- расслаивающая аневризма аорты;
- ангиопатия сетчатки глаза;
Лечение гипертонической болезни
- лечение(немедикаментозное и медикаментозное) нужно начинать как можно раньше и проводить его постоянно, как правило на протяжении всей жизни;
- для людей с повышенный артериальный давлением необходимо проводить модификацию образа жизни;
- лучше использовать антигипертензивные препараты с 24-часовым действием;
Немедикаментозное лечение направленно на коррекцию факторов риска и показана всем больным с артериальной гипертензией и людям с высоким нормальным артериальным давлением(130-139/85-89 мм рт. ст.) для уменьшения риска развития этой патологии:
- отказ от курения;
- при ожирении — уменьшение массы тела;
- уменьшение употребление алкоголя;
- регулярное выполнение динамических физических упражнений;
- ограничение употребления поваренной соли до 5 г в сутки;
- увеличение употребление фруктов и овощей, морской рыбы, уменьшение употребление жиров и холестерина.
Медикаментозное лечение артериальной гипертензии
Препараты первой линии:
Для всех групп препаратов первой линии в многочисленных исследованиях доказана способность уменьшать риск инсульта, инфаркт миокарда, сердечно-сосудистой смерти и, в большинстве случаев, общей смертности, а также безопасность(отсутствие значительных побочных эффектов) во время длительного использования.
Препараты второй линии:
Препараты второй линии используют только в комбинированной терапии как третий или четвертый компонент.
http://bezgipertonii.ru/gipertoniya/
Гипертоническая болезнь: причины возникновения и факторы риска
Развитию гипертонической болезни способствуют более двух десятков комбинаций кодирования последовательности аминокислотных остатков в составе белков. Одним из главных этиологических факторов развития гипертонической болезни у человека считается гиподинамия в сочетании со стрессовым воздействием на организм. Существуют и другие причины возникновения эссенциальной гипертензии.
Гипертоническая болезнь — это заболевание сердечно-сосудистой системы, развивающееся вследствие первичной дисфункции (невроза) высших сосудорегулирующих центров и последующих нейрогормональных и почечных механизмов, характеризующееся артериальной гипертензией, а при выраженных стадиях — органическими изменениями почек, сердца, центральной нервной системы.
При гипертонической болезни высок риск возникновения инфарктов миокарда (смертность до 50 %), церебральных инсультов (смертность до 80 %), ранней инвалидности или даже простого снижения работоспособности, которое в наших современных условиях «наказывается» рублем.
А ведь 25 % — это каждый четвертый трудоспособный и социально активный гражданин, мужчина или женщина, у которого есть семья, дети и, соответственно, обязательства перед ними.
О том, что может стать причиной гипертонической болезни у человека, вы узнаете, прочтя эту статью.
Механизм развития гипертонической болезни и вторичной гипертензии
Механизм развития гипертонической болезни связан с нарушениями функции сердечно-сосудистой системы, в самом названии «артериальная гипертензия» фигурирует понятие «артериальная», то есть связанная с артериями — частью сосудистого русла. Однако на первом месте все же стоит дисфункция — нарушение (невроз) — высших нервных центров сосудистой регуляции.
То есть в самом начале гипертония развивается в головном мозге, в его высших регуляторных центрах, приближенных к коре больших полушарий мозга. Иными словами, гипертоническая болезнь является типичным психосоматическим заболеванием, когда сначала страдает психика (невроз), а затем формируется соматический компонент, в нашем случае диагностируемая врачом и ощущаемая пациентом гипертония — повышение артериального давления.
Этот аспект необходимо учитывать при решении главного вопроса — профилактике этого заболевания сердечно-сосудистой системы.
В регуляции уровня артериального давления участвуют не только высшие центральные механизмы, но и нейрогормональные, а также почечные факторы. Это действительно важные моменты в развитии гипертонической болезни, риск которой роднит это заболваение с проявлениями так называемых вторичных гипертензий.
Вторичные, или симптоматические, гипертензии, так же, как и гипертоническая болезнь, вызывают повышение артериального давления, однако отличать одно от другого чрезвычайно важно, поскольку принципиально разнится подход к лечению.
Вторичные гипертензии (гипертензия — термин, обозначающий повышение артериального давления преимущественно в большом круге кровообращения) развиваются на фоне поражения какого-либо органа или нейрогормональных механизмов регуляции его функции. Например, очень частой формой симптоматических гипертензий являются почечные гипертензии, связанные с патологией почек и мочевыводящей системы (пиелонефрит, гломерулонефрит, врожденные аномалии развития почечных кровеносных сосудов).
В качестве нейрогормональной формы нарушений регуляции можно упомянуть повышение артериального давления при гипертиреозе — токсическом зобе (патология щитовидной железы).
Основным отличием вторичных гипертензий от возможных факторов риска гипертонической болезни является раннее начало и молодой возраст (до 40 лет), а также отчетливые (или выявляемые при дополнительном обследовании) симптомы основного заболевания, развитие которого и послужило причиной возникновения артериальной гипертензии.
Далее подробно рассказывается о факторах риска развития гипертонической болезни у современного человека.
Главный этиологический фактор, влияющий на развитие гипертонической болезни: гиподинамия
Хотя число людей, подверженных развитию гипертонической болезни, весьма велико (напомним:1/4 часть лиц старше 40 лет), отмечены тенденции, согласно которым заболевает вполне определенный контингент. Прежде всего это лица, жизнедеятельность которых связана с постоянным нервным перенапряжением.
Например, среди городского населения больных гипертонической болезнью больше, чем среди жителей сел и деревень, в которых жизнь более спокойна и не изобилует разнообразием неврогенных раздражителей.
Профессия также повышает риск развития гипертонической болезни. В настоящее время пальму первенства имеют бухгалтеры и учителя, тогда как, например, достаточно «нервная» профессия следователя менее опасна в плане возникновения заболевания.
Но основной причиной развития гипертонической болезни является гиподинамия. Согласно определению Малой медицинской энциклопедии, гиподинамия — это снижение нагрузки на мышцы и ограничение общей двигательной активности организма.
О проблеме гиподинамии активно стали говорить врачи еще в 70— 80-х годах прошлого века. С тех пор прошло более 20 лет, но наша страна продолжает оставаться на прежних «передовых» позициях. Современный россиянин крайне мало занимается физическим трудом, пользуется транспортом, даже чтобы попасть в близкорасположенный магазин, свободное время проводит по большей части у телевизора (дети — у компьютера).
По данным статистики, менее 1 % городских жителей занимаются оздоровительными видами спорта и лишь 5 % россиян делают утреннюю физическую гимнастику (для сравнения: в США — 50 %). Безусловно, столь малая подвижность является фактором риска возникновения гипертонической болезни.
Дело в том, что обездвиженность приводит к существенным изменениям важнейших жизнеобеспечивающих систем организма. В первую очередь страдают центральная нервная система, сердце и сосуды, а также обмен веществ, всех — белков, жиров и углеводов, минеральных элементов и энергии.
Нарушается микроциркуляция крови по мельчайшим сосудам — капиллярам, и тем самым создаются условия для кислородного голодания органов и тканей, в том числе миокарда и головного мозга.
Гиподинамия является причиной гипертонической болезни, так как снижает, а затем и полностью «нейтрализует» устойчивость человека к разного рода нагрузкам — физическим и психическим, прямо воздействует на эмоциональную сферу с возникновением доминант раздражительности и гнева либо депрессии.
Низкая физическая активность вызывает длительное и стойкое повышение артериального давления, а со стороны сердца — нарушения ритма с появлением экстрасистол и фибрилляций предсердий.
Как стресс повышает риск развития гипертонической болезни
Сочетание же двух факторов риска возникновения гипертонической болезни — стресса и гиподинамии — делает человека практически беззащитным перед этим заболеванием и его осложнениями. В момент стресса вырабатывается не только гормон адреналин, о котором подробно уже упоминалось.
Адреналин стимулирует выработку глюкокортикоидов, которые, в свою очередь, также повышают артериальное давление, стимулируют повышение уровня сахара в крови, перераспределение белков и лимфоцитов в организме. Эволюционно эти механизмы предназначались для того, чтобы повысить адаптацию организма к проблемной ситуации, из которой в среде обитания наших предков было только два выхода — бороться или убегать.
В обоих случаях требовались большие затраты энергии — сахар и адреналин буквально «сгорали» за несколько минут активной мышечной работы. Опасность ранения сделала физиологически обоснованной и реакцию «сгущения крови», то есть усиление свертываемости крови за счет плазменных и тромбоцитарных факторов, которая также снималась путем активной мышечной работы.
Почему же стресс является причиной гипертонической болезни современного человека, что происходит в момент стрессового воздействия в организме, подорванном гиподинамическими нарушениями?
Эволюция сочла их целесообразными для существования человека как вида, поэтому избавиться от них мы не можем. И получаем следующий эффект: повышение артериального давления, уровня концентрации сахара в крови, выхода лимфоцитов из лимфоидной ткани, повышение свертываемости крови.
Но, вместо того чтобы помогать в разрешении стрессовой ситуации, «сгорать» с выбросом энергии, в условиях отсутствия движения они надолго остаются в кровеносном русле и приводят не только к стойкому повышению давления, но и к инфарктам, инсультам и их дальнейшим последствиям.
Особенно велик этот фактор развития гипертонической болезни в молодом возрасте, поскольку гиподинамия в сочетании со стрессом приводит к более раннему развитию атеросклероза, снижению иммунитета и атрофии опорно-двигательного аппарата.
Избавление от гиподинамии путем разного рода физической активности способно предотвратить развитие не только гипертонической болезни и ее осложнений, но и от различных «хондрозов», радикулитов, иммунодефицитов, ожирения и сахарного диабета.
Что является высокими факторами риска и основными причинами развития гипертонической болезни
Научно доказано, что одной из основных причин возникновения гипертонической болезни является наследственная предрасположенность. То есть если близкие родственники у человека страдали гипертонической болезнью, у него больше шансов заболеть самому, чем у человека, родные которого имели нормальное артериальное давление.
Эта особенность давно подмечена практикующими врачами и подтверждена научными исследованиями. Однако абсолютная детерминированность отсутствует, иными словами, для того, чтобы заболевание проявило себя, кроме наследственной предрасположенности необходимо сочетание других факторов риска (неблагоприятных условий внешней среды).
К этим неблагоприятным факторам риска развития гипертонической болезни можно отнести ряд условий труда, о которых хорошо знают работники крупных предприятий. В частности, повышенные уровни шума и вибрации способствуют развитию гипертонической болезни.
Если к тому же человек склонен к употреблению алкоголя в больших дозах, а также курит, на фоне наследственной предрасположенности и стресса повышение артериального давления ему обеспечено.
Также одной из основных причин гипертонической болезни является пьянство. Прием алкоголя способствует спазму периферических сосудов и повышению давления за счет роста сосудистого сопротивления.
Влияние никотина опосредованно воздействует на сосудистый тонус через активацию симпатоадреналовой системы и гормоны катехоламины (адреналин, норадреналин), но конечным результатом так же оказывается повышение артериального давления.
Далее вы узнаете, что ещё может стать причиной развития гипертонической болезни.
Что ещё может стать причиной гипертонической болезни человека
Среди факторов риска, способствующих развитию гипертонической болезни, является патология эндокринной системы. Дисбаланс сложной гормональной регуляции сосудистого тонуса и других составляющих артериального давления приводит к симптоматической гипертензии на первых порах, а если имеются наследственная предрасположенность и другие факторы риска, со временем возникает и само заболевание.
Среди заболеваний, способных в будущем стать причинами развития гипертонической болезни, можно отметить токсический зоб — гиперпродукцию гормонов щитовидной железы, которые в норме повышают давление.
Также фактором влияющим на развитие гипертонической болезни, является синдром Иценко—Кушинга (гиперпродукция глюкокортикоидов), кстати, повышение давления может отмечаться и при длительном приеме глюкокортикоидов в качестве противовоспалительной терапии; инсуломе (опухоли клеток инсулярного аппарата поджелудочной железы), приводящей к резкому повышению уровня инсулина в крови; опухолях надпочечников с развитием первичного альдостеронизма (болезнь Конна) — повышением продукции альдостерона, задержкой натрия и воды в организме.

Кроме того, гормональный дисбаланс возникает в период перестройки гормонального фона организма — климакса. Очень часто дебют гипертонической болезни происходит как раз во время климактерического периода, и без того довольно трудного для организма женщины. Уровень эстрогенов (женских половых гормонов) колеблется, а затем их выработка начинает снижаться, тогда как в норме эстрогены оказывают мягкий депрессорный эффект.
Поэтому без сдерживающего влияния эстрогенов артериальное давление начинает бесконтрольно расти, если же в наличии имеется наследственная предрасположенность, чаще всего развивается гипертоническая болезнь.
Нарушение нервной регуляции уровня артериального давления также способствует его повышению. Причем может быть и органическое поражение мозговой ткани, например, после перенесенной черепно-мозговой травмы или менингита (менингоэнцефалита).
Даже перенесенная в детстве гипоксия мозга может стать причиной возникновения у взрослого человека гипертонической болезни. Поэтому всем людям, у которых отмечались какие-либо изменения нервной или эндокринной систем, следует регулярно следить за уровнем своего артериального давления и проводить профилактику этого заболевания.
Факторы риска гипертонической болезни. Норма АД по возрастам. Причины, симптомы, диагностика и профилактика гипертонической болезни
Гипертоническая болезнь – один из самых популярных недугов современности. Он обуславливается патологией сердечно-сосудистой системы, сопровождается неприятными болезненными ощущениями и влечет за собой серьезные и тяжелые последствия.

В данной статье мы разберем факторы риска гипертонической болезни и ее профилактику. Это поможет вам принять необходимые меры по предотвращению данного заболевания у себя или у своих близких.
Кроме того, благодаря прочтению этой статьи вы узнаете степени, симптомы и лечение гипертонии, ее диагностирование, а также то, как правильно измерять давление.
Но начнем по порядку – факторы риска гипертонической болезни и ее патогенез.
Что такое гипертония
Гипертоническая болезнь, или артериальная гипертензия, – одно из самых популярных заболеваний современности, сопровождающееся поднятием артериального давления.
Данным недугом страдает приблизительно третья часть мирового населения. Это заболевание очень коварно, так как его видимые признаки могут долгое время не напоминать о себе, тогда как в стенках сосудов уже начался сложный процесс прогрессирования болезни.
Что же происходит во время гипертензии?
Механизм проявления недуга
Патогенез гипертонической болезни сложен и не до конца изучен. В его основе лежит деформирование кровеносных сосудов, следствием чего является нарушение обмена веществ. Из-за этого сердце и мозг уже не могут в полной мере выполнять свои функции, происходит спазм кровеносных сосудов, возникает вязкость крови, артериолы не расширяются и перестают реагировать на кровеносные изменения. Такая ситуация приводит к нежелательным последствиям – поражаются сосуды почек, головного мозга и сердца.
Так как патогенез гипертонической болезни до сих пор не определен, ученые не могут установить, с чего конкретно начинается заболевание и что является действительными причинами его возникновения.
Все же обусловлен ряд факторов, которые могут спровоцировать болезнь, так называемые риски артериальной гипертонии. Давайте остановимся на них подробнее.
Неизменяемые причины гипертензии
Факторы риска гипертонической болезни классифицируются по двум показателям: неизменяемые и изменяемые. Неизменяемые – это те, на которые человек повлиять не может. Изменяемые – те, которые зависят от человека, его решений и образа жизни.
К первым относятся:
И все же, несмотря на то что факторы риска, приведенные выше, считаются неизменяемыми, можно сделать все от себя зависящее, чтобы свести необоснованные риски к минимуму.
Наследственность. Здесь важно помнить, что болезни с наследственной предрасположенностью передают не само заболевание, а лишь склонность к нему. То есть возникновение заболевания обусловлено не одним фактором, а рядом причин. На них как раз и может повлиять человек, если будет внимательно следить за своими привычками, питанием, образом жизни и условиями труда.
Уточним также, что по наследству могут передаться заболевания почек, которые провоцируют гипертензию. В этом случае также важно тщательно и скрупулезно следить за своим здоровьем.
Физиологический фактор. Да, чаще всего от гипертонии страдают мужчины работоспособного возраста, но это не означает, что они не могут защитить себя от недуга.
Прежде всего заболевание выбирает тех, кто не следит за своим здоровьем, много времени проводит на работе и злоупотребляет алкоголем и табаком. Поэтому мужчины могут обезопасить себя от осложнений высокого давления, если будут уделять достаточно времени своему самочувствию, отдавать меньше сил профессиональным занятиям и избавятся от вредных привычек.
Еще важно помнить, что гипертоническая болезнь любит лишний вес и неправильное питание, а также тех, кто гонится за признанием и почетом, жертвуя ради честолюбия и амбиций сном и личной жизнью.

Изменяемые причины гипертонии
К факторам риска гипертонической болезни относятся:
- лишний вес;
- сидячий образ жизни;
- стрессы;
- вредные привычки;
- употребление в большом количестве соли, кофеина, холестерина;
- бессонница;
- поднятие тяжестей;
- колебание погоды;
- лекарственные средства и др.
Давайте остановимся на некоторых из перечисленных факторов и узнаем, в чем заключается профилактика артериальной гипертонии.
Лишний вес и сидячий образ жизни приводят к ожирению и серьезному нарушению в работе важных органов, что усиливает риск заболевания гипертензией.
Для того чтобы повлиять на эти неблаговидные факторы, важно придерживаться правильного питания (избегать большого количества жирной, жареной, сладкой пищи) и следить за умеренной активностью (ходьба не менее часа в день, прогулки на свежем воздухе, зарядка или гимнастика).
Следующие факторы риска гипертонической болезни – это вредные привычки. Установлено, что ежедневное употребление алкоголя и табака провоцирует многие тяжелые хронические заболевания, что может способствовать развитию гипертонии.

Каким считается максимум употребления спиртных напитков и табачных изделий? Конечно же, каждый должен установить свою границу дозволенного. Более того, выявлено, что полный отказ от никотина и наркотических веществ в несколько раз улучшит здоровье человека, особенно если он находится в группе риска.
И все же считается, что для здорового человека пределами умеренного употребления алкоголя могут быть: пол-литра пива в день, триста грамм вина или пятьдесят грамм водки.
В отношении же сигарет обнаружено, что если выкуривать более двадцати штук в день, то это в целых три раза увеличит вероятность сердечно-сосудистых заболеваний и станет угрозой внезапной смерти.
Еще одним немаловажным фактором развития артериальной гипертензии является употребление в больших количествах соли, кофеина и холестерина. Почему это так опасно?
Дело в том, что соль, кофеин и холестерин (в больших количествах) способствуют закупорке кровеносных сосудов, ухудшают работу печени и почек, повышают сердцебиение.
Согласно подсчетам, норма соли на сутки равняется всего пяти граммам, а доза кофеина – 0,1 грамма.
Как обезопасить себя от вредных продуктов? Прежде всего, повторимся, важно избегать жирной и жареной пищи, а также следует ограничиваться небольшой чашечкой кофе.
Чтобы снизить риск гипертонических заболеваний, важно употреблять в пищу то, что снижает уровень холестерина и хлорида натрия. В первую очередь это такие продукты, как морская рыба, подсолнечное и кукурузное масла, овощи, фрукты, цитрусовые, петрушка и укроп, изюм и курага.
Важным стратегическим значением в повышении давления обладают и стрессовые ситуации, которые чаще всего провоцируют гипертонические кризы. Конечно, в повседневной жизни невозможно полностью избавиться от нервных ситуаций и перевозбуждения. Однако можно контролировать себя и свои эмоции, чтобы они не “зашкаливали” и не вызывали негативных последствий (сердцебиений, спазмов сосудов, повышенного давления).
Для этого можно носить с собой легкие успокоительные средства, подходящие исключительно вам (валерьянку, \»Валидол\», \»Корвалол\» и другие). Также, когда эмоции берут верх над разумом, следует заставить себя переключиться на что-то другое, подумать о приятном или же сосчитать до десяти.
А если вы находитесь в постоянном психологическом напряжении и не в силах изменить ситуацию? Тогда необходимо поменять свое отношение к данной проблеме. Не старайтесь брать на себя слишком много. Не зацикливайтесь на негативном. И конечно же, регулярно делайте эмоциональную разрядку: погуляйте по парку, посмотрите комедию, приготовьте что-то вкусное, займитесь хобби или просто поспите.
Следующим фактором риска гипертонии можно упомянуть поднятие тяжестей. Если вы занимаетесь этим по роду профессии и страдаете повышенным давлением, стоит подумать о том, чтобы сменить условия труда на более легкие. Если же речь идет о профилактике высокого давления – помните, что во время подъёма тяжелого груза важно задерживать дыхание, а между физическими нагрузками следует дышать ровно и спокойно.
Итак, мы коротко обсудили многие причины возникновения гипертонической болезни, а также выяснили, что необходимо сделать для их устранения и исключения.
Теперь давайте узнаем ответы на такие вопросы: как правильно измерять артериальное давление? Какое давление опасно для жизни? И как классифицируется гипертоническая болезнь?
Правильное измерение давления
Если у вас склонность к повышенному давлению – очень важно иметь тонометр дома и всегда под рукой.
Ниже перечислены основные правила для точного измерения давления:
- проводить процедуру необходимо в сидячем, расслабленном положении;
- рука, одетая в манжет, должна опираться на что-то твердое;
- разговаривать и двигаться во время измерения давления категорически запрещается.
Пошаговый алгоритм процедуры измерения давления зависит от того, какой у вас тонометр – механический или автоматический. Перед использованием прибора обязательно прочитайте инструкцию или проконсультируйтесь с лечащим врачом.
Каким же должно быть нормальное давление?
Норма АД по возрастам
Считается, что идеальными показателями давления являются цифры 120/80, однако эти нормативы утрированы и шаблонны. В действительности же многое зависит от физиологических данных пациента, его возраста и гендерной принадлежности.
Ниже приводится таблица, в согласии с которой можно определить норму артериального давления для конкретного пациента.