Накопление жидкости в легких и сердце
Накопление жидкости в легких и сердце

Нарушение, при котором накопление жидкости в легких вызывает одышку, известно как «отек легких». Обычно это происходит при нарушении насосной функции сердца. Вследствие этого в воздушное пространство в легких (альвеолы) попадает жидкость из крови, которая препятствует нормальному газообмену в легких, что вызывает одышку. Позже жидкость накапливается и снаружи (вокруг) легких. К симптомам отека легких относят следующие: одышка (при нагрузке и в состоянии покоя), влажные хрипы в легких, усталость, слабость, кровянистая пенистая мокрота при кашле, неспособность спать лежа (человеку нужно больше, чем 2 подушки), учащение сердцебиения, внезапная остановка дыхания на нескольких секунд во время сна, боль в груди или внезапная одышка в ночное время. В зависимости от конкретной этиологии могут возникать лихорадка и другие симптомы.
Как правило, в легких накапливается мокрота или слизь, которая производится слизистой оболочкой дыхательных путей. В некоторых случаях, легкие наполняются кровью или гноем. Иногда, при отсутствии своевременного лечения, развивается тяжелая легочная недостаточность.
К накоплению жидкости в легких могут привести, помимо заболеваний сердца, почечная недостаточность, пневмония (воспаление легких), панкреатит, передозировка некоторых лекарственных средств, злоупотребление алкоголем или чрезмерное потребление кокаина, высотная болезнь и легочная эмболия (закупорка кровеносных сосудов в легких из-за попадания пузырьков воздуха, жира, амниотической жидкости (у новорожденных) или тромба), и т.д. К накоплению жидкости в легких могут привести следующие сердечно-сосудистые заболевания: инфаркт миокарда, гипертония тяжелой степени, эндокардит, левосторонняя сердечная недостаточность, аритмии, кардиомиопатия, некоторые врожденные пороки развития сердца.

Все вышеперечисленные нарушения могут привести к развитию застойной сердечной недостаточности, при которой все ткани и органы не получают необходимого количества крови и кислорода. Отек легких и застойную сердечную недостаточность помогают диагностировать физическое обследование, флюорография, анализы крови, электрокардиограмма, эхокардиография и ангиография.
Лечение основной причины помогает удалить жидкость из полости вокруг сердца/легких. В последние годы стали доступны более эффективные препараты для лечения отека легких. Антибиотики помогают избавиться от инфекции. Кардиостимуляторы и имплантируемые дефибрилляторы помогают улучшить функцию сердца и легких. Диуретики помогают вывести излишнюю жидкость из полости вокруг легких и сердца. Некоторые препараты улучшают производительность насосной функции сердца. С помощью хирургической операции можно устранить врожденные дефекты. В конечном счете, доступен вариант пересадки сердца.
К тому же, пациент должен отказаться от вредных привычек питания и изменить свой образ жизни в лучшую сторону, контролировать свой вес, не пренебрегать симптомами гипертонии и других серьезных заболеваний.
http://kardiomag.com/post/nakoplenie-zhidkosti-v-legkih-i-serdtse—27.html
Жидкость в легких
Образование жидкости в легких требует незамедлительной диагностики причин этой патологии и срочного лечения, ввиду того, что это может оказаться симптомом серьезного заболевания, которое чревато различными осложнениями вплоть до летального исхода. Важно выявить признаки отека на ранней стадии, чтобы успеть предпринять меры и не допустить осложнений. Какие симптомы свидетельствуют о скоплении жидкости, и что надо делать при их обнаружении?
Что такое жидкость в легких
Газообмен между вдыхаемым воздухом и кровью в организме человека происходит с помощью системы органов дыхания. Процесс захвата кислорода из вдыхаемого воздуха и выделение углекислого газа происходит в пузырчатых составляющих респираторных отделов – легочных альвеолах. Вследствие происходящих в организме патологических процессов может случиться так, что альвеолы заполняются жидкостью, просачивающейся через стенки капилляров.
Образование жидкости происходит чаще не в самом легком, а в плевральных полостях (между плевральными листами, выстилающими стенки грудной полости). Для обеспечения нормального движения легких во время дыхательного процесса в плевральной области присутствует небольшое количество серозной жидкости. Увеличение же интенсивности экссудации (процесс выделения воспалительной жидкости) свидетельствует о повышении проницаемости сосудов или о нарушении их целостности.
Симптомы воды в легких
Место скопления экссудата и его количество влияют на тяжесть симптоматики и характер течения заболевания. Самыми явными симптомами наличия воды в легких являются:
- появление одышки, ощущения нехватки кислорода, которое может возникать даже во время покоя;
- появление кашля прерывистого характера с выделением мокроты;
- чувство беспокойства, нервозности, сопровождаемое головокружением, обмороками;
- возникновение болевых ощущений внизу грудной клетки.

При отсутствии явных симптомов, характерных для образования отека, поводом для обращения к врачу должны служить такие признаки:
- возникающие во время сна приступы одышки (указывают на дыхательную недостаточность);
- посинение кожных покровов;
- во время кашля отходит большое количество слизи розового цвета, которая обильно пенится;
- приступы удушья (появляются при остром отеке).
Повреждения кровеносных сосудов, которые вызывают скопление жидкости в легких, могут быть следствием разных факторов. Самыми распространенными в медицинской практике причинами образования легочной отечности являются:
- некоторые формы воспаления легких (туберкулез, плеврит, пневмония);
- травмы грудной клетки, головного мозга;
- образование злокачественных опухолей;
- повышение давления в легочной артерии, вызванное сердечной недостаточностью;
- заболевания, относящиеся к области онкологии;
- нарушения работы сердца (аритмия, пороки);
- наличие возбудителя инфекции;
- проблемы в работе печени, цирроз (тяжелая форма);
- токсическое отравление вследствие злоупотребления наркотическими веществами.
Жидкость в легких при онкологии
Одной из самых опасных причин, по которым легкие наполняются жидкостью, является развитие и прогрессирование онкологического процесса. У пациентов, у которых диагностирован рак, накопление воды происходит в тканях легких или плевральной полости. Образование отека при онкологии свидетельствует о критическом истощении организма пациента и зачастую наблюдается на последних стадиях заболевания, когда лечение уже малоэффективно. Причинами образования отека зачастую служит снижение уровня белка, как следствие прогрессирования онкологического заболевания.
После операции на сердце
Пациенты, которым проводилось оперативное вмешательство на сердце, попадают в группу риска появления осложнений со стороны легких. Факторами развития отечности может служить прием сердечных препаратов, вызывающих активацию лейкоцитов и эндотоксинов. Жидкость может скапливаться, как следствие повышения кровеносного давления, произошедшего по причине нарушения оттока крови, либо как следствие повышения проницаемости капилляров кровеносных сосудов.
Диагностика
Обнаруженные симптомы жидкости в легких требуют незамедлительного обращения к врачу. Для постановки диагноза специалист проводит осмотр пациента, собирает информацию о жалобах и выписывает направление на прохождение комплексной диагностики. Процесс диагностирования болезни заключается в сдаче анализа крови (биохимический, газовый состав, свертываемость) и проведении рентгенографии грудной клетки.
В случае обнаружения скопления экссудата, проводятся дополнительные обследования на предмет выявления причины его возникновения, которые могут включать:
- измерение давления в легочных артериях;
- диагностика работы сердечной мышцы;
- обследование головного мозга;
- компьютерная томография;
- ультразвуковое исследование внутренних органов;
- оценка функций печени.
Терапия, направленная на ликвидацию отека легких, зависит от причин, по которым жидкость начала скапливаться, и тяжести состояния пациента. Рекомендовать лечение может только врач на основании проведенной диагностики. Принципы назначения лечения изложены в таблице:
Прием антибиотиков, противовирусных средств.
Антибиотикотерапия, прием глюкокортикоидов.
Циррозные изменения печени (печеночный гидроторакс).
Прием диуретиков, трансплантация печени.
Механическое удаление экссудата (плевродез, плевроцентез).
Прием диуретиков и оптимизаторов сердечного ритма.
Удаление жидкости из легких искусственным путем.
Медикаментозное лечение
Инфекционная природа образования экссудата требует лечения с применением антибактериальных средств. Выбор препарата зависит от чувствительности организма-возбудителя к конкретной группе антибиотиков. Для лечения традиционно используется пенициллиновая группа препаратов, которая представлена Амоксиклавом и Сультасином:
- название: Амоксиклав;
- описание: комбинированное средство системного действия, механизм основан на подавлении ферментной активности микроорганизмов;
- плюсы: высокая эффективность против большинства известных бактерий;
- минусы: нельзя принимать при дисфункции почек.
Полусинтетический антибиотик Сультасин имеет мало противопоказаний к приему и редко вызывает побочные явления:
- название: Сультасин;
- описание: антибиотик широкого спектра воздействия, имеет высокую степень проникновения в ткани и жидкости организма;
- плюсы: быстрое действие;
- минусы: плохо взаимодействует с препаратами других групп.
Наряду с антибиотиками лечение легочного отека предполагает прием противовоспалительных и десенсибилизирующих средств (новокаин, анальгин), диуретиков, препаратов, расширяющих бронхи (Эуфиллин) и регуляторов водно-электролитного баланса. Поддерживающая терапия заключается в посещении кабинета физиопроцедур, приеме антигистаминных препаратов.
Как откачивают жидкость из легких
Для того чтобы вывести экссудат из плевральной области при сложной форме заболевания применяется откачка жидкости из легких. Процедура проводится с применением местной анестезии. Область под лопаткой прокалывается специальной иглой и производится забор экссудата. Для онкобольных применяется метод заполнения полости противоопухолевыми веществами. Самый радикальный способ – это шунтирование. Устанавливаемый шунт переводит скопившуюся жидкость из плевральной полости в брюшную.
Прокол легкого для откачки жидкости
Искусственное выведение экссудата осуществляется путем прокола легкого. Техника заключается в следующем:
- с помощью ультразвука определяется местонахождение скопления экссудата;
- пациенту вводится анестетик местного действия, он занимает положение сидя, наклонившись вперед;
- в область между ребрами со стороны спины вводится игла;
- происходит откачка жидкости;
- вставляются катетеры, через которые экссудат продолжает выходить еще некоторое время.
http://sovets24.ru/1172-zhidkost-v-legkih.html
Вода и жидкость в легких: лечение, причины и последствия
Наличие жидкости в лёгких является очень серьёзной проблемой. К сожалению, если это не лечить, ситуация не улучшится. Если болезнь запустить, то это может создать резкое ухудшение ситуации.
Последствия могут привести к сильным болям и даже, в некоторых случаях, к смертельному исходу. Чтобы избежать этого, нужно обратиться к врачу при первых признаках недомогания.
Причины появления жидкости в легких
К развитию заболевания могут привести несколько разных причин:
Если это случится, то это может быть причиной попадания воды в них.
Осенью, во время стрессов, при недостатке витамин иммунитет человека слабеет, поэтому так важно укреплять его. Препарат полностью натуральный и позволяет за короткое время вылечиться от простудных заболеваний.
Обладает отхаркивающими и бактерицидным качествами. Усиливает защитные функции иммунитета, прекрасно подойдет в качестве профилактического средства. Рекомендую.
В рассматриваемой ситуации очень важно как можно раньше обратиться к врачу.
Для этого нужно знать симптомы этого заболевания:

Наличие воды в лёгких обязательно приводит к сильной одышке. Жидкость способна сильно затруднить процесс дыхания.
Этот симптом обычно сопровождается сильной усталостью. В обычной жизни для того, чтобы сильно устать, нужно вести активную деятельность.
При наличии жидкости в лёгких усталость наступает без каких-либо особых причин.
Позаботьтесь о своем здоровье! Укрепите иммунитет!
Иммунитет – естественная реакция, которая защищает наш организм от бактерий, вирусов и т. д. Для повышения тонуса лучше использовать природные адаптогены.
Очень важно поддерживать и укреплять организм не только отсутствием стрессов, полноценным сном, питанием и витаминами, но и при помощи натуральных растительных средств.
В таких случаях наши читатели рекомендуют использовать новейшее средство — Immunity для укрепления иммунитета.
Оно обладает следующими свойствами:
- За 2 дня убивает вирусы и устраняет вторичные признаки гриппа и ОРВИ
- 24 часа защиты иммунитета в инфекционный период и при эпидемиях
- Убивает гнилостные бактерии в ЖКТ
- В состав препарата входят 18 трав и 6 витаминов, вытяжки и концентраты растений
- Выводит токсины из организма, сокращая период реабилитации после болезни
Диагностика наличия жидкости в легких
Наличие симптомов делает вероятным наличие заболевания, но не доказывает это. В некоторых случаях подобные симптомы могут вызываться другими причинами или комплексами таких причин.
Разберёмся в том, как происходит диагностика заболевания:
Если данных, полученных на предыдущих шагах, недостаточно, то выполняются некоторые дополнительные диагностические процедуры:

Истории наших читателей!
\»После воспаления легких, пью для поддержания иммунитета. Особенно осенне-зимние периоды, во время эпидемий гриппа и простудных заболеваний.
Капли полностью натуральные и не только из трав, но ещё и с прополисом, и с барсучьим жиром, которые давно известны как хорошие народные средства. Свою главную функцию выполняет на отлично, советую.\»
Методы определения наличия жидкости
Основной причиной бронхита, сопровождающегося мокротой, является вирусная инфекция. Заболевание возникает из-за поражения бактериями, а в некоторых случаях – при воздействии аллергенов на организм.
Сейчас можно спокойно приобрести превосходные натуральные препараты, которые облегчают симптомы болезни, а в срок до нескольких недель позволяют полностью избавиться от заболевания.
Способы выведения жидкости из легких
Если заболевание диагностировано, то что делать дальше? Прежде всего нужно полностью или хотя бы частично вывести из лёгких воду. Как это вообще возможно сделать?
Это должен определить врач в процессе диагностики болезни. Лечение этого заболевания поможет в какой-то степени уменьшить количество жидкости в груди у пациента.
Если же форма заболевания — прогрессирующая, то больному должен быть рекомендован постельный режим. При этом нужно учитывать не только особенности протекания болезни у этого человека, но и его возрастные характеристики.
Народные методы при жидкости в легких
Обращение к врачу при этом заболевании важно, но некоторую помощь больному можно оказать с помощью некоторых народных методов лечения:

Анисовый отвар изготавливают следующим образом. Сначала необходимо приготовить 200 г мёда на водяной бане.
Затем добавляем зёрна аниса в количестве трёх чайных ложек. Полученную смесь надо продержать на воде в течение 15 минут. Затем в полученный отвар нужно насыпать половину чайной ложки соды. Употребляют лекарство три раза в день по чайной ложке.
Лечение пожилых людей
Если пациентом является пожилой человек, то нужно проводить изучение его состояния здоровья особенно тщательно. Для этого можно сделать дополнительное рентгеновское обследование, провести УЗИ, сделать анализ крови и выполнить другие необходимые медицинские диагностические процедуры.
В частности, такой способ лечения может быть применён при наличии заболевания пневмонией. Такое лечение можно дополнить использованием отхаркивающих препаратов.
В этом случае одной из возможных рекомендаций является проведение дренирование грудной клетки. Одновременно с этим рекомендуется, по возможности, отказ пациентов от употребления любой жидкости на время проведения такого лечения.
В этом случае иногда для лечения используют метаксин или гидропролол. Указанные препараты способны оптимизировать ритм сердцебиения. Эффективным дополнением к лечению могут быть диуретические препараты.
Для начала при лечении для понижения давления используют фуросемид, затем применяется спиртовой раствор для предотвращения образования пены в лёгких.
Для лечения в данной ситуации важную роль играет соблюдение правильного режима питания, которое сопровождается мероприятиями для восстановления электролитического баланса. Это лечение может дополняться проведением других мероприятий лечебной терапии.
Возможные осложнения и последствия
Если заболевание не лечить, могут наступить осложнения.
Вот некоторые из них:
- ухудшение работы головного мозга;
- ослабление эластичности лёгких;
- кислородное голодание и ухудшение газообмена.
Что нужно делать в профилактических целях?
Прогноз для жизни при патологии
Что ожидать, если вы больны? Насколько ваша жизнь изменится по сравнению с обычной? Полностью исключить обострение имеющегося заболевания нельзя.
Наличие воды в лёгких обычно носит системный характер. Нужно вести здоровый образ жизни, регулярно проходить обследование у врача, ограничить ситуации, которые способны создать повышенный риск для здоровья.
http://stopzaraza.com/simptomy/zhidkost.html
Описание жидкости в легких при сердечной недостаточности
Скопившаяся жидкость в лёгких — это серьёзный признак патологических нарушений внутренних органов, который требует незамедлительного лечения. Если своевременно не обратиться за медицинской помощью, то отёчность может привести к гибели больного.
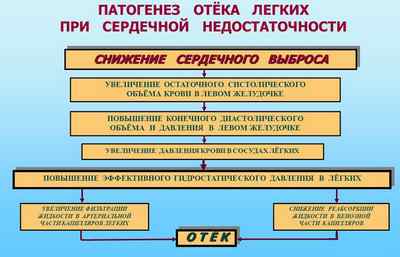
Появляется отёк лёгких в любом возрасте, а процесс скопления жидкости происходит по многим причинам. Одним из факторов является сердечная недостаточность, проявляющаяся нарушениями в способности сердечной мышцы сокращаться.
Плохое сокращение приводит к слабому кровообращению и застою крови. Именно поэтому лёгкие начинают заполняться жидкостью, что затрудняет их нормальную работу.
- Вся информация на сайте носит ознакомительный характер и НЕ ЯВЛЯЕТСЯ руководством к действию!
- Поставить ТОЧНЫЙ ДИАГНОЗ Вам может только ВРАЧ!
- Убедительно просим Вас НЕ ЗАНИМАТЬСЯ самолечением, а записаться к специалисту!
- Здоровья Вам и Вашим близким!
Механизм развития
Лёгкие имеют в своей структуре микроскопические пузырьковидные образования — альвеолы. Эти мелкие единицы отделены между собой межальвеолярными перегородками, имеют округлый вход и сплетены сетью капилляров. Такая структура альвеол даёт возможность организму проводить быстрый и полноценный газообмен.
Когда в одном из органов происходит сбой, он перестаёт полноценно функционировать, нарушается процесс кровообращения, тогда альвеолы в лёгких начинают отекать и наполняться жидкостью.
Такой процесс влечёт за собой ухудшение в газообмене, лёгкие не могут нормально работать, что приводит к нехватке кислорода в организме.

Отёчность лёгких разделяют на два основных механизма:
- Процесс происходит из-за повышенного гидростатического давления в капиллярах, входящих в состав малого круга кровообращения.
- Большой объём крови нарушает проницаемость стенок капилляр, что влечёт за собой выход жидкой составной части крови.
- В результате альвеолы начинают заполняться и набухать.
Любая патология, приводящая к ухудшению скорости кровотока, является причиной образования отёчности лёгких. Чаще всего на появление синдрома влияют заболевания сердечно-сосудистой системы. К таким болезням можно отнести:
Когда сердце не может полноценно функционировать происходит застой крови в капиллярах. Со временем в сосудах повышается давление, их стенки не могут удержать скопившуюся кровь, что и заканчивается отёком лёгких.
Также застой крови в капиллярах могут спровоцировать:
- почечная недостаточность;
- травма головного мозга;
- бронхиальная астма;
- травма лёгкого;
- отравление токсичными испарениями;
- тромбоз;
- онкология лёгкого;
- туберкулёз и прочее.
В начале развития, когда отёк ещё незначительный, у больного появляется отдышка и затруднённое дыхание. По мере прогрессирования синдрома эти признаки будут проявляться острее. Также одним из первых симптомов является тяжесть в груди и чувство сдавливания.
Начальные симптомы:
На более позднем этапе развития появляется заметно учащённое дыхание и сильное сердцебиение. У больного ощущается недостаточность кислорода, но каждый вдох и выдох даётся ему с трудом.
Облегчает состояние сидячее положение, дышать становится немного легче, но сделать полноценный вдох невозможно, так как жидкость препятствует нормальному проникновению воздуха.
На последней стадии развития состояние больно значительно ухудшается, кашель становится влажным, хрипы прослушиваются уже без специального прибора.
Тут вы найдете список гликозидов, применяемых при острой сердечной недостаточности.
При сильном скоплении жидкости у пациента падает давление, слабеет пульс, становится практически неопределяемым. У человека наблюдается спутанность сознания и страх. При такой симптоматике больного следует незамедлительно госпитализировать.
Поздние симптомы:
- хрипы;
- наличие слизи при откашливании;
- сильные трудности при вдохе и выдохе;
- приступы удушья;
- сильная отдышка;
- сдавливание в груди;
- изменение оттенка кожи (синюшность);
- учащённое тяжёлое дыхание;
- холодный пот;
- набухание вен;
- спутанность и потеря сознания.
При первых же проявлениях отёка лёгких следует обратиться за врачебной помощью, так как этот процесс часто заканчивается смертью.
Диагностика
В первую очередь диагностика заключается в опросе больного и сборе анамнеза, но сделать это возможно, только если пациент поступил в сознании. Расспрос проводится для того чтобы установить возможную причину отёка и степень его развития.
Если опрос пациента провести невозможно, то врач прибегает к тщательному осмотру, который состоит из прослушивания, пальпации и простукивании. Обследование позволит определить отёк и причину его развития по таким признакам:
- бледность или синюшность кожи;
- хрипы и жёсткое дыхание при прослушивании;
- набухание кожных покровов;
- выпячивание вен на шее;
- поверхностное или учащённое дыхание;
- холодный пот;
- нитевидный пульс.
Для более тщательной диагностики больному назначается ряд лабораторных и инструментальных исследований, которые подбираются сугубо индивидуально для каждого пациента. К каким методам диагностики прибегнуть зависит от состояния пациента, выраженности симптоматики и возможной причины недуга.
Лабораторная диагностика:
Инструментальная диагностика:
Первая помощь
При остром и стремительном развитии отёка лёгких необходимо, в первую очередь, вызвать скорую. До приезда медиков больному можно оказать такую помощь:
Чтобы не навредить человеку, лучше всего, при вызове врача, узнать, чем можно ему помочь. Если сразу забыли спросить, то перезвоните повторно и попросите консультацию по этому вопросу.
По приезду врачи сразу оказывают следующую помощь:
После оказания первой помощи, облегчив немного состояние больного, его увозят в больницу для дальнейшего обследования и лечения.
Лечение жидкости в лёгких при сердечной недостаточности
Жидкость в лёгких при сердечной недостаточности выводится строго в условиях стационара. После диагностирования отёчности пациенту назначают ряд препаратов, устраняющих симптоматику и выводящих скопившуюся жидкость.
Терапия отёчности должна быть комплексной. Помимо препаратов, снимающих отёк, больному, при сердечной недостаточности, назначают сердечные гликозиды или глюкокортикостероиды. Но делается это только после купирования отёка и устранения давления в малом кровотоке.
Терапия в условиях стационара:
- ингаляции для гашения пены в лёгких (кислород и спирт);
- обезболивание наркотическими препаратами;
- устранение психомоторного возбуждения при помощи нейролептиков;
- понижение давления в лёгочных сосудах и уменьшение притока венозной крови;
- выведение лишней жидкости из организма, за счёт диуретиков;
- сердечные препараты (в зависимости от стадии сердечной недостаточности);
- если к недостаточности привела инфекция, то назначаются антибиотики широкого спектра.
Народные средства
Отёк лёгких не всегда проявляется остро. Часто такое явление возникает у лежачих больных или людей, имеющих хронические сердечные заболевания. Лечится такая отёчность точно так же, как и при остром развитии, но есть случаи, когда можно воспользоваться народными средствами, помогающими вывести скопившуюся жидкость.
Народное врачевание не является основным лечением, оно может применяться в качестве вспомогательной терапии, улучшающей действие медикаментов.
Отличным отхаркивающим средством считается настойка из анисовых семян, льна и мёда. К тому же эти растения обладают свойством выводить лишнюю влагу из дыхательных путей.
Для мочегонных настоек можно использовать такие растения, как:
- спорыш;
- золототысячник;
- фиалка трёхцветная;
- листья берёзы;
- веточки и листья брусники;
- шиповник.
Эти лечебные дары природы способствуют быстрому снятию отёков не только сердечного, а и почечного происхождения.
Но помните, что жидкость в лёгких при сердечной недостаточности можно лечить народными средствами, только предварительно проконсультировавшись с врачом.
Часто жидкость в лёгких диагностируется и у детей, особенно новорождённых. Привести к этому процессу могут многие факторы, среди которых основным считается аллергическая реакция. Также отёк лёгких способен проявиться из-за врождённых или приобретённых сердечных заболеваний.
Развитие отёчности может быть связано с понижением онкотического или соматического давления, в особенности у недоношенных деток.
Заподозрить патологию у малыша можно по таким признакам:
- ребёнок проявляет беспокойство;
- страх (из-за нехватки воздуха);
- частый и прерывистый кашель;
- отдышка;
- выделение пенистых мокрот;
- хрипы;
- синюшность слизистых и кожных покровов.
При подозрении на отёк лёгких следует немедленно вызвать скорую помощь и, до её приезда, постараться облегчить самочувствие малыша. Для этого следует расстегнуть тесную одежду, усадить ребёнка и положить под язык валидол.
Пытаться самостоятельно устранить жидкость ни в коем случае нельзя. Такое самолечение может привести к гибели малыша. О том, как лечить отёчность лёгких и повысить шансы на выживаемость, знают только врачи.
Последствия
Купирование отёка — это ещё не конец лечения. Если приступ был довольно тяжёлым, то нередко возникают серьёзные осложнения:
Каковым будет прогноз, зависит от причины, вызвавшей отёк и сложности протекания процесса.
При стремительном развитии отёчности, чаще всего, пациента спасти не удаётся. Если процесс происходит медленно, а лечение начато своевременно, то прогноз вполне благоприятный.
Как проявляется острая сердечная недостаточность у детей читайте в другой публикации.
Инструкция по первой медицинской помощи при острой хронической сердечной недостаточности описана специалистам здесь.
http://serdce.hvatit-bolet.ru/zhidkost-v-legkih-pri-serdechnoj-nedostatochnosti.html
Причины и последствия возникновения жидкости в сердце
Распространенность сердечных патологий во всем мире сегодня свидетельствует о недостаточной осведомленности людей об их опасности и способах предупреждения. Так, частым нарушением становится избыточное образование жидкости в полости органа, возникающее вследствие воспалительных процессов различного генеза. Это крайне опасное нарушение, о котором стоит узнать подробнее.
Специфика и механизм развития нарушения
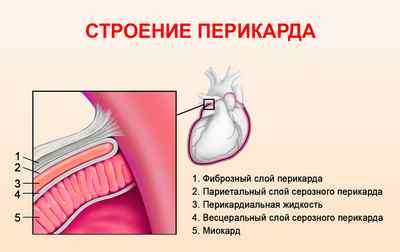
Сердце человека размещено в особенном двухслойном замкнутом «мешке», который называется перикард (от греческого peri – возле и kardia – сердце).
Предназначение околосердечного мешка:
-
защищать орган от резкого перенапряжения при любого рода нагрузке;
- уменьшать трение между сердцем и окружающими его органами;
- препятствовать перемещению органа и сгибанию крупных сосудов;
- служить защитной преградой от различных инфекций, которые могут попадать из органов плевральной полости и легких.
Сам перикард снаружи – это фиброзный слой (фиброзный перикард), а изнутри – серозный слой. От наружного фиброзного слоя перикарда исходят крупные кровеносные сосуды. Строение внутреннего серозного слоя перикарда представлено двумя листками – париетальный и висцеральный (эпикард).
Между ними определяется щелевидная перикардиальная полость. Она содержит некоторое количество серозной жидкости, по составу напоминающей плазму. Ее работа заключается в смачивании плоскостей серозных листков и снижении их трения. За одну минуту происходит от 60 до 80 сердечных ударов, во время которых орган меняет форму и объем, поэтому сила трения очень большая.
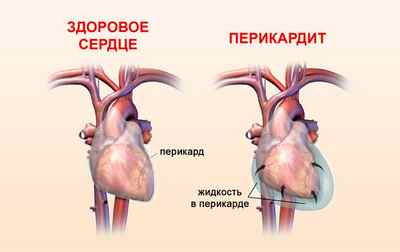
При постановке диагноза жидкость в сердце, многим пациентам не понятно, что это такое и откуда она берется. Так называют серозную жидкость, которой заполнено пространство перикардиальной области. Ее количество у здоровых людей незначительно.
В норме в перикардиальной полости должно содержаться от 15 до 50 миллилитров жидкости. В процессе перикардита (воспаление околосердечной сумки), в результате усиления экссудативных процессов, количество серозной жидкости перикардиальной полости начинает значительно увеличиваться
Полость перикарда заполняется, большое количество экссудата оказывает избыточное давление на орган. Сокращения камер и диастолического наполнения желудочков затруднено. Орган не может нормально функционировать (критическое уменьшение объема выталкивания).
Подобные изменения приводят к развитию нарушений гемодинамики и микроциркуляции, что, в свою очередь, способно спровоцировать сердечную недостаточность и в некоторых случаях полную остановку сердца. Если развитие такого синдрома происходит быстро, то и клиника развивается стремительно. Как следствие – отмечается непредсказуемость исхода.
Симптомы заболевания
Специфическая, характерная картина патологии отсутствует. На начальных этапах клиника схожа с клиникой сердечной недостаточности. Во многом симптомы зависят от формы патологии, от того, на какой стадии находится воспалительный процесс, от формы экссудата и состояния спаечного процесса.
Симптомы заболевания схожи с приступом стенокардии, инфаркта миокарда, плеврита и некоторых других заболеваний:
- больной жалуется на общую внезапную слабость, болевые ощущения в области сердца и грудной клетки;
-

возникает одышка и приступы сухого кашля;
- появляется лихорадка;
- возникает шум трения экссудата и органа;
- при аускультации приглушены тоны сердца;
- изменен пульс (учащение или нерегулярность);
- в редких случаях появляется кровохарканье, увеличение окружности живота, боли в правом подреберье;
- характерно, что боль при этом заболевании может усиливаться во время глубокого дыхания, при глотании, кашле. При изменении положения тела болезненные ощущения также меняются: уменьшаются в положении больного сидя, усиливаются в положении лежа, на спине;
- дыхание частое, поверхностное;
- на более тяжелых стадиях возможно сдавливание пищевода и затруднение прохождения пищи (дисфагия);
- появляется икота в результате сдавливания диафрагмального нерва;
- кожа бледная, с цианозом;
- отекание лица и области грудной клетки;
- вены шеи опухшие;
- возможны отеки конечностей, увеличение размеров печени, асцит.
Причины и виды
В зависимости от причины заболевания можно классифицировать перикардиты следующим образом:
- Патологии, вызванные воздействием инфекционного возбудителя (бактериальные, туберкулезные, стрептококковые, вирусные, хламидиозные, дизентерийные, тифозные, сифилитические, грибковые, паразитарные и т. п.). Возникают под действием токсинов болезнетворных организмов, вызывая воспаление околосердечной сумки.
-

аллергические;
- возникающие при системных патологиях (ревматизм, системная волчанка, склеродермия и другие);
- травматические;
- после электрического воздействия;
- аутоиммунные (постинфарктный, посттравматический и другие);
- возникающие при заболеваниях крови, лучевых поражениях, после гемодиализа, при болезнях с глубокими обменными нарушениями.
Диагностика
Диагноз перикардит ставят на основании клинической картины, данных биохимических анализов крови, данных электро- и эхокардиограмм, рентгенологического исследования. В более сложных случаях проводят исследование с помощью компьютерной или магнитно-резонансной томографии сердца. Наиболее правдивые данные получают с помощью эхокардиограммы как на этапе постановки диагноза, так и для оценки динамики во время лечения.
Картина крови характерна для воспалительного процесса:
- повышение скорости реакции эритроцитов;
- лейкоцитоз;
- реактивный белок и другое.
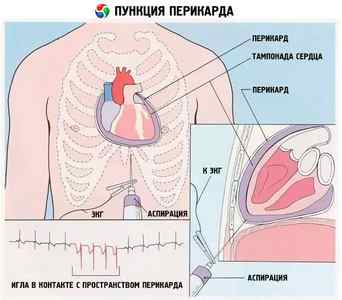
Уместно проведение тропонинового скрининга. Наличие тропонина в крови может говорить о разрушении мышцы. При необходимости прибегают к пункции полости перикарда. Такая процедура проводится с диагностической целью. С ее помощью получают образцы содержимого полости, что дает возможность обнаружить возбудителя процесса. Эффективна процедура и в плановом лечении.
Лечебные мероприятия
Лечение при диагностировании жидкости в полости органа включает два направления: купирование негативной симптоматики и терапию основной патологии, а также предупреждение осложнений.
Применяются такие методы:
- Для уменьшения количества выпотеваемого экссудата назначаются мочегонные препараты (Фуросемид, Верошпирон).
-
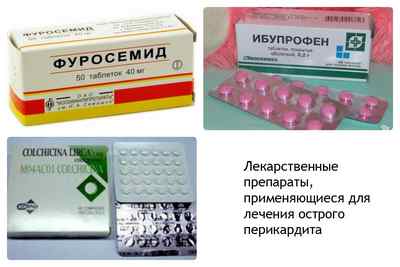
В качестве средств, купирующих симптомы воспаления, используют противовоспалительные нестероидные средства. Например, Ибупрофен. В тяжелых, затяжных случаях вместе с ним применяют Колхицин. Эти препараты принимают одновременно с пробиотиками и лекарствами, нормализующими функцию почек и печени (Хилак-форте, Эссенциале).
- Если возбудителем является инфекция, применяют антибиотики (Цефтриаксон, Амоксициллин) или противовирусные препараты Гропринозин, Интерферон). При необходимости добавляют противопаразитарные и противогрибковые средства (Нистатин, Пирантел).
- Если причина – аутоиммунные патологии, подключают глюкокортикостероиды (Преднизолон, Дексаметазон) и цитостатики (Цисплатин). Преднизолон в маленьких дозах показан только для снятия приступов удушья, потому что вызывает привыкание.
- При угрозе тампонады, подозрении на гнойный процесс, отсутствии рассасывания экссудата делают прокол полости перикарда, с целью удалить жидкость механическим путем. Эту процедуру также применяют для установления этиологии нарушения.
- В более сложных ситуациях прибегают к перикардиотомии. Это оперативное вмешательство, целью которого является удаление части патологического перикарда.
Прогнозы и последствия
Как и все тяжелые заболевания, при данном недуге самое важное – это как можно раньше обратиться за помощью к квалифицированному специалисту. Прогноз при своевременном диагностировании и грамотной терапии в большинстве случаев положительный. Он зависит от характера течения патологии:
В качестве профилактики обострений перикардита будут уместны такие меры:
- профилактика и своевременное лечение хронических патологий (посещение лечащего врача не реже двух раз в год);
- квалифицированное лечение любых инфекций, грибковых и прочих заболеваний (санация очагов воспаления и инфекции);
- профилактика травм;
- здоровое питание и отказ от вредных привычек;
- регулярные медосмотры (флюорографическое обследование ОГП не реже одного раза в год).
Появление избыточного экссудата в полости сердца является признаком серьезных нарушений в организме и не должно быть проигнорировано. Своевременное адекватное лечение позволяет купировать нарушение и предупредить прогрессирование патологии, в случаях, когда процесс запущен, прогноз неблагоприятный.







