Регургитация аортального клапана 1 и 2 степени у ребенка
Аортальная регургитация 1 и 2 степеней у ребенка — симптомы и лечение
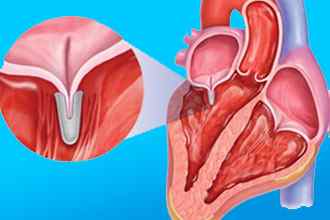
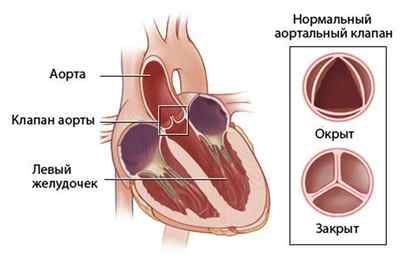
Аорта – это самый крупный сосуд организма. Она сообщается с левым желудочком и доставляет поток крови в большой круг кровообращения, который включает голову, туловище, верхние и нижние конечности. В начальном отделе аорты расположены три полулунных створки. Они обеспечивают разграничение левого желудочка и центрального сосуда тела человека во время расслабления нижней половины сердца.
Створкам аортального клапана может помешать закрыться:
- ревматизм;
- эндокардит бактериальной этиологии;
- воспаление клапана (системные заболевания соединительной ткани);
- миксоматозная дегенерации;
- травматическое повреждения;
- врожденный порок, когда в наличии две створки вместо трёх.
Что такое регургитация и чем она опасна?
Если три створки, составляющие клапан аорты, не перекрывают выход из левого желудочка, кровь течёт обратно. Механизм процесса регургитации таков:
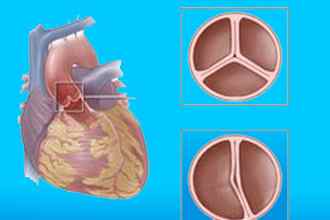
Между створками остался просвет после их смыкания.
Компенсаторные возможности миокарда велики. Однако после клинической манифестации заболевания средняя продолжительность жизни составляет 3-7 лет без лечения.
Как определить обратный заброс крови в клапане?
Регургитация аортального клапана 1 степени не сопровождается клиническими проявлениями, поэтому выявить заболевание на ранней стадии возможно только случайно. На развитие патологии укажут характерные симптомы.
Человек будет жаловаться на:
- ощущение сердцебиения, которое усиливается в положении лежа и сопровождается неприятными эмоциями;
- чувство пульсации периферических артерий;
-
боль за грудиной жгучего, сжимающего характера;
- ощущение потери координации в пространстве;
- пульсирующую головную боль;
- склонность к потере сознания при действии сильного стрессового агента.
При явной декомпенсации добавляются:
- одышка;
- сердечная астма;
- отёки под вечер и во второй половине дня.
При осмотре стоит обратить внимание на:
- бледность кожи;
- в верхней половине шеи – видимая в положении лежа пульсация сонных артерий;
- ритмичное движение стенок поверхностных артерий;
- покачивание головы в такт пульсу;
- сужение и расширение зрачков соответственно пульсовому ритму.
Характерны изменения артериального давления. Систолическое будет повышено до 160-180 мм.рт.ст., а диастолическое снижено до 50-30 мм.рт.ст.

Если систематически определяются подобные симптомы, необходима консультация кардиолога. Он осмотрит пациента и назначит дополнительные исследования для подтверждения наличия обратного тока крови. Инструментальные методы верификации диагноза аортальной регургитации:
- электрокардиография (R(I) > 10 мм, отклонение электрической оси сердца влево, индекс Соколова-Лайона больше 35 мм);
- фонокардиография (затихающий диастолический шум высокой частоты, приглушенные первый и второй тоны);
- рентгенография (тень сердца расширена влево за счёт левого желудочка и дуги аорты);
- эхокардиография (утолщение задней стенки левого желудочка, её усиленные колебания, повышение амплитуды движений межжелудочковой перегородки);
- доплер-эхокардиография (регистируется непосредственно степень возврата крови через аортальный клапан);
- аортография (определение клапанной дисфункции по степени заполнения контрастным веществом полости левого желудочка).
http://cardiograf.com/bolezni/patologii/regurgitaciya-aortalnogo-klapana-1-stepeni.html
Sosudinfo.com
При аортальной регургитации 1 степени для жизни больного нет никакой опасности. Подвержены этому заболеванию, как взрослые, так и дети независимо от половой принадлежности. Однако даже при всей безопасности следует учитывать, что все сердечно-сосудистые патологии связаны с определенными рисками. Что представляет это заболевание и требует ли оно лечения?
Регургитация аортального клапана: особенности
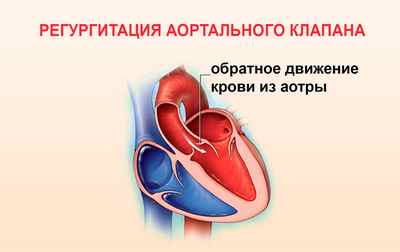
Многие люди в привычной жизни не сталкиваются с самим понятием «регургитация», так что же это такое? Объясняя этот термин, можно сказать, что регургитация – это физиологическое явление, при котором происходит возврат потока жидкости. Присоединяя к термину слова «аортального клапана», делаем вывод, что это ничто иное как обратное движение крови в левый желудочек из-за неполного закрытия клапана.
Как все происходит? Из предсердия кровь попадает в левый желудочек, которая толчком выгоняется в аорту. Именно с этого крупного сосуда начинается обогащение необходимыми питательными веществами и кислородом других органов. Движение крови происходит в одну сторону, этот механизм действия контролируют клапаны. Роль аортального в данном случае служит для пропускания тока крови при сжимании желудочка и не допущение его обратного выброса. При выявленном нарушении недостаточности аортального клапана кровь идет обратным ходом при расслаблении желудочка.
В зависимости от площади неполного закрытия створок, а также увеличения желудочка выделяются следующие степени поражения:
- 1 степень – обратное движение крови происходит на 0,5 см и менее (легкая).
- 2 степень – обратное движение крови от 0,5 до 1 см (средняя).
- 3 степень – обратное движение крови более чем на 1 см (тяжелая).
Именно от этих степеней зависят методы медицинского контроля, необходимого хирургического вмешательства, а также риски присоединения других сердечно-сосудистых осложнений.
Что происходит при аортальной регургитации 1 степени?
Регургитация аортального клапана 1 степени – это сравнительно легкое протекание данного нарушения, которое в большинстве случаев не вызывает каких-либо внешних признаков. Очень часто заболевание удается выявить на диагностическом приеме у кардиолога с проведением плановой ежегодной диагностикой сердца – ЭКГ.
Как мы уже поняли, при первой степени говорить о серьезном заболевании еще рано, скорее это просто дисфункция клапанного механизма сердца, которая не сказывается на сердечной деятельности. Согласно статистике выявление регургитации аортального клапана с разными степенями и признаками проявления в хронической форме диагностируется почти у каждого десятого пациента, посетившего кабинет функциональной диагностики.
Причины такого состояния
Причин выделяется достаточное количество. Этиологию можно разделить на две основополагающие группы – это:
- влияющие на нарушение работы клапана;
- причины, поражающие аорту.
Клапанные нарушения имеют такие предрасполагающие факторы:

При поражении аорты выделяется следующая этиология:
- пожилой возраст и необратимые изменения, которые вызывают дилатацию;
- расслаивающаяся стенка аневризмы;
- гипертоническая болезнь сердца в злокачественном протекании;
- воспаление аорты при некоторых видах заболеваний;
- некроз среднего слоя аорты, вызванный кистозным новообразованием;
- артериит гигантоклеточный.
Также среди всех причин можно выделить еще одну, весьма специфическую. На риск появления регургитации аортального клапана 1 степени может повлиять прием лекарственных препаратов, снижающих аппетит для похудения.
Клиническая выраженность
Прежде чем говорить о возможных симптомах, необходимо выделить формы протекания. Регургитация встречается в таких стадиях проявления:
При острой форме симптомы могут напоминать признаки сердечной недостаточности, а именно:
- появление резкой слабости;
- бледность кожных покровов;
- снижение артериального давления;
- нарастающая одышка.

Хроническое протекание этого патологического нарушения может годами не беспокоить человека и не давать «знать о себе». При прогрессировании и переходе на другую степень тяжести можно отметить такую клиническую выраженность:
- появление одышки даже при незначительных физических упражнениях и нагрузке, также характерной особенностью является внезапная одышка в ночное время;
- учащение сердцебиения;
- появление болевых ощущений в грудной клетке в области сердца;
- систематически появляющаяся мигрень;
- внезапное снижение веса;
- в некоторых случаях повышение температуры тела;
- дисфункциональные явления левого желудочка;
- головные боли и головокружения.
Какая необходима диагностика и лечение?
Заприметив настораживающие симптомы, человек обращается к терапевту или сразу к врачу-кардиологу. На первичном приеме специалист собирает анамнез, проводит осмотр пациента и назначает необходимые методы исследования. В данном случае применима такая диагностика:
При выявлении регургитации аортального клапана 1 степени врач дает рекомендации по ведению здорового образа жизни.
Регургитация аортального клапана 1 степени в хронической форме специфического лечения не требует. Здесь необходимо обязательно посещать врача для прохождения своевременной диагностики и оценке состояния работы сердца. Также при исследовании выясняется, не ухудшилось ли протекание нарушения, и нет ли на ее фоне каких-либо осложнений.
При острой форме может потребоваться замена клапана, а также назначение антибактериальной терапии, чтобы предотвратить риск развития бактериемии. В хронической форме врач дает следующие рекомендации:
- пешие прогулки на свежем воздухе;
- ежедневные физические упражнения и занятие спортом, рекомендованным для улучшения сердечной деятельности;
- исключение стрессовых раздражителей и повышение стрессоустойчивости;
- поддержка правильного сбалансированного питания;
- соблюдение режима дня им отдыха.
Регургитация при первой степени хоть и не серьезное нарушение, однако, если не придерживаться рекомендаций врача, можно значительно усугубить свое состояние. При присоединении сердечного заболевания возможны осложнения в виде кардиогенного шока, сердечной недостаточности и т. д.
http://sosudinfo.com/heart/regurgitatsiya-aortalnogo-klapana.html
Симптомы и лечение аортальной регургитации в первой степени
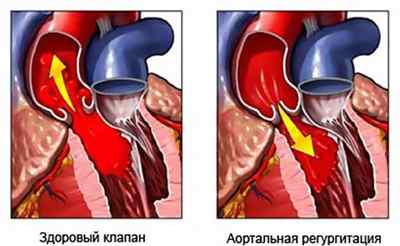
Аортальная регургитация, это дисфункция клапана аорты, при которой створки не закрываются плотно, что ведет к обратному кровотоку в желудочек левой камеры из аорты во время расслабления сердца. К основным причинам возникновения этого недуга относят – эндокардит, врожденный порок в виде двустворчатого строения клапана, болезни соединительной ткани и другое. Диагностировать болезнь можно с помощью инструментальных методов, в частности ЭхоКГ.
Многие наши читатели для лечения ЗАБОЛЕВАНИЙ СЕРДЦА активно применяют широко известную методику на основе натуральных ингредиентов, открытую Еленой Малышевой. Советуем обязательно ознакомиться.
В статье будет подробно описана симптоматика заболевания, категории развития болезни клапана, а также лечение и врачебные предписания для пациентов с диагнозом аортальная регургитация. По мере ознакомления со статьей, у читателя могут возникнуть вопросы.
Специалисты портала проводят бесплатные консультации 24 часа в сутки.
Комментируйте медицинские обзоры и задавайте дополнительные вопросы.
Признаки заболевания
Аортальная регургитация 1 степени, это довольно распространенное заболевание, которое диагностируется у многих людей, невзирая на половую принадлежность и возрастную группу. Бытует мнение, что недуг не представляет опасности для жизни. Но так ли это?!
На рисунке ниже можно увидеть, как выглядит болезнь.
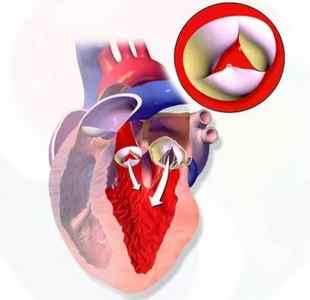
Многие наши читатели для лечения ЗАБОЛЕВАНИЙ СЕРДЦА активно применяют широко известную методику на основе натуральных ингредиентов, открытую Еленой Малышевой. Советуем обязательно ознакомиться.
Заболевание клапана имеет две фазы – острая и хроническая. В первом случае признаки болезни аналогичны недостаточности сердца. Во втором, болезнь протекает без симптомов на протяжении долгих лет. При прогрессировании болезни степень тяжести состояния ухудшается, и появляются следующие признаки:
- Незначительная одышка при выполнении физических упражнений и нагрузках.
- Одышка, при которой человек комфортно себя чувствует только в положении сидя.
- Одышка в ночное время суток.
- Систематические мигрени.
- Учащенный ритм сердца.
- Болевой синдром в грудном отделе диагностируется у 7% пациентов.
- Симптомы эндокардита: снижение веса, лихорадочное состояние, анемия и т.д.
- Дисфункция желудочка левой камеры.
Симптоматическая картина напрямую зависят от тяжести заболевания. По мере того как хронический процесс прогрессирует давление в пульсе и во время систолы в артериях увеличивается. При регулярном обследовании доктор может фиксировать со временем, как толчок в желудочке нарастает и уходит вниз.
На рисунке выше дана наглядная информация о всех признаках проявления заболевания.
Что касается причин возникновения, то в данном случае провоцирующими факторами являются:
При хронической стадии заболевания, доктор во время пальпации может определить течение заболевания по систолическим признакам: дрожь в верхушке сердечного органа, в сонных артериях. Это обусловлено увеличенным ударным объемом и пониженным давлением в аорте во время диастолы. Для того чтобы в полной мере оценить тяжесть недуга, следует пройти ряд обследований и сдать соответствующие анализы.
Диагностические методы
Первичный диагноз устанавливается на приеме у кардиолога. Проводится анамнез, осмотр пациента и инструментальные виды диагностики. К ним относят:
На рисунке ниже приведены изображения, по которым определяют признаки заболевания во время ЭхоКГ.
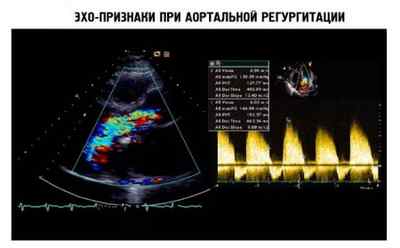
Если болезнь имеет высокую тяжесть течения, то проявляются такие признаки, как отечность легких дыхательных путей и недостаточность сердечного органа. В этом случае могут проводить исследования с физ.нагрузкой для того чтобы проанализировать клинику патологии. Также этот метод могут использовать, если есть сомнительная симптоматика.
Изучив внимательно методы Елены Малышевой в лечении тахикардии, аритмии, сердечной недостаточности, стенакордии и общего оздоровления организма — мы решили предложить его и вашему вниманию.
Как лечить заболевание?
Первоначальное лечение проводят следующим образом:
- Изменение образа жизнедеятельности. Так как регургитация в первой степени не опасна, то врачи рекомендуют: аэробные нагрузки и спорт в умеренном режиме, снижение псиоэмоциоанальных нагрузок, регулярное обследование у лечащего врача. При таком заболевании клапанов беременность и роды протекают в штатном режиме, но под наблюдением кардиолога.
- Лечение сопутствующих заболеваний. Риск развития недуга с возрастом повышается, поэтому чтобы предупредить дальнейшее развитие болезни клапана, следует строго следить за здоровьем. Приобретенные заболевания могут привести к ухудшению состояния и переход на 2 и 3 стадию. Если диагностирована острая фаза, то требуется протезирование. При риске инфицирования проводится профилактика антибиотиками.
В зависимости от степени тяжести применяют лечение медикаментами. Основная цель такой терапии – снизить артериальное давление во время систолы и уменьшить регургитацию. В качестве препаратов назначают нифедипин, гидралазин, ингибиторы и другие вазодилататоры.
Терапия проводится в следующих случаях:
- Лечение клапана занимает длительный период и есть признаки дисфункции желудочка левой камеры.
- Хирургия противопоказана и есть кардиальные причины.
- С целью проведения минимальной терапии для улучшения гемодинамики с ярковыраженными признаками недостаточности сердца.
- Уменьшения тяжести симптомов при высокой регургитации, расширении полости желудочка, но при этом у пациента выброс фракции в норме.
На основании того, что есть благоприятный прогноз у пациентов с заболеванием первой степени, вазодилататоры не назначают. Также нельзя их принимать больным с незначительной или средней тяжестью АР и при адекватной систоле желудочка левой камеры.
Для того чтобы назначить хирургическое вмешательство, необходимы объективные показания.
К ним относят больных с тяжестью аортальной регургитации клапана. При этом учитывают клинические проявления, дисфункцию систолического состояния желудочка левой камеры и другие операции в сфере кардиологии.
Программный комплекс с использованием оборудования проводят у людей при отсутствии симптоматической картины, но с тяжелым видом такого заболевания. А также если фракция выброса составляет больше 50%, и при этом имеется дилатация желудочка.
Ведение пациентов с диагнозом аортальная регургитация
Регулярность посещения доктора и проведение диагностики клапана зависит от формы заболевания и степени ее развития.
Пациенты, у которых отсутствуют симптомы, а функция систолы желудочка в норме посещают кабинет кардиолога не реже одного раза за год. Обследование в форме эхокардиографию делают один раз в два года.
Аортальная ругургитация, протекающая без признаков заболевания, но в тяжелой форме и нормальной систолой обследуются каждые полгода.
Инструментальная диагностика осуществляется каждый год. При проявлении симптоматической картины и изменениях при физических упражнениях, Эхо КГ делают сразу, не дожидаясь обозначенного срока.
Все пациенты обязаны проходить профилактику для предупреждения инфекционного эндокардита. Пациенты с диагнозом «Ревматический порок» в качестве проходят комплекс мероприятий, направленных на снижение риска рецидива.
При этом заболевании к лечению могут подключить гипотензивные лекарства. Это обусловлено высоким давлением в аорте. Также противопоказано занятие профессиональным спортом и тяжелыми нагрузками.
Дополнительная информация
При регургитации клапана аорты следует всем пациентам придерживаться следующих рекомендаций:
- Действовать на основании инструкций, выданных лечащим доктором.
- Принимать лекарства по расписанию, т.к. адекватная лекарственная терапия залог улучшения состояния здоровья и отсрочка операции.
- Посещение кабинета кардиолога один раз в 6 месяцев или по расписанию. Все зависит от степени недуга и необходимости проведения инструментальной диагностики.
- Снизить прием жидкостей в любом виде и соленых продуктов (в т.ч. соль).
- По любым вопросам и новым методикам советоваться с доктором.
- При планировании любых хирургических вмешательств (в т.ч. стоматология) консультироваться с врачом.
- В случае плохого самочувствия немедленно связываться с лечащим специалистом (усиление одышки, приступы астматического удушья и т.п.)
Прогноз будет благоприятным, если выполнять все предписания доктором. Что касается статистики, то у больных без симптоматики и нормальной деятельностью левого желудочка, смертность не достигает 5% ежегодно. В случаи отягощения болезни стенокардией и недостаточностью сердца, риск летального исхода увеличивается на 20% за год.
Наихудшее развитие выявлено у пациентов в преклонном возрасте, когда регургитация протекает наряду с ишемией и при тяжелых признаках.
Большое значение на течение заболевания и прогнозирование накладывает норма фракции выброса, размер желудочка левой камеры сердца как во время систолы, так и диастолы.
Резюмируя обзор, следует подчеркнуть, что ежегодное обследование имеет большое значение не только для пациентов с пороками сердца, но и здоровых людей. Ведь многие заболевания долгое время протекают бессимптомно, не нарушая обычный образ жизни. А вовремя проведенная диагностика организма позволяет предупреждать заболевания, а, следовательно, вовремя начинать лечение.
- У Вас часто возникают неприятные ощущения в области сердца (колящая или сжимающая боль, чуство жжения)?
- Внезапно можете почувствовать слабость и усталость.
- Постоянно скачет давление.
- Об одышке после малейшего физического напряжения и нечего говорить…
- И Вы уже давно принимаете кучу лекарств, сидите на диете и следите за весом.
Но судя по тому, что вы читаете эти строки – победа не на Вашей стороне. Именно поэтому мы рекомендуем ознакомиться с новой методикой Ольги Маркович , которая нашла эффективное средство для лечения заболеваний СЕРДЦА, атеросклероза, гипертонии и чистки сосудов. Читать далее >>
http://cardiologiya.com/bolezni/arterija/aortalnaya-regurgitaciya.html
Что такое аортальная регургитация 1 степени?
Общие сведения
В норме клапаны сердца, расположенные между камерами и сосудами, обеспечивают преграду для возвращения крови назад. Клапаны устроены таким образом, что их створки реагируют на давление кровяного потока и механически закрываются. При нарушении работы клапанов они смыкаются не полностью, из-за чего возникает отверстие, и кровь возвращается назад. Аортальный клапан расположен на выходе из левого желудочка, поэтому при его неполном закрытии именно эта сердечная камера получает лишний объем крови. Чаще регургитация встречается у мужчин, нежели у женщин, при этом она может быть не только вариантом нормы, но и иметь отношение к порокам сердца. Так, в каждом десятом случае порока сердца у пациентов присутствует и аортальная регургитация.
Регургитация в состоянии нормы и патологии
Сама по себе регургитация не страшна и не приносит проблем для деятельности организма, если ее объемы незначительны. Аортальная регургитация 1 степени и вовсе не ведет к тому, что страдает желудочек. Поэтому врачи-кардиологи не рассматривают данный вид регургитации как патологию.
При контроле сердечной деятельности на аппарате ультразвука регургитация может определяться в малой степени и в целом не сказываться на кровообращении. Такая регургитация может быть врожденной и не представляет опасности для человека, имеющего ее. Приобретенная регургитация возникает в результате перенесенных заболеваний. Чаще всего к ней приводят такие патологии:
В результате этих заболеваний образуются рубцовые изменения створок, в результате чего клапан перестает в полном объеме выполнять свои функции. Поэтому при приобретенной регургитации аортального клапана очень важно знать, насколько сильно выражен обратный заброс крови, т.е. насколько страдает левый желудочек от ее избыточного объема. В ряде случаев патология приводит не просто к существенному несмыканию, а к полному разрушению створок клапана аорты. Тогда говорят о регургитации 2 – 3 степени.
Причины аортальной регургитации
Прежде чем понять, как устранить аортальную регургитацию в случае прогрессирования, необходимо определить причины такого состояния. При незначительном несмыкании лечение может и не потребоваться, важно лишь своевременно обследоваться у врача и проходить диагностику в указанное время. Что касается причин патологической регургитации, при которой нужно бить тревогу, то среди них можно отметить:
- ревматическое поражение сердца;
- бактериальный сепсис;
-
эндокардиты, возникшие на фоне гриппа, кори, скарлатины, воспаления легких, ракового поражения;
- врожденные патологии клапана;
- аутоиммунные поражения;
- инфаркт миокарда;
- серьезные травмы грудной клетки, сердца с разрывом мышц, примыкающих к клапану;
- проведение радиочастотной абляции;
- возрастные изменения, вызывающие поражение аорты;
- синдром Марфана, при котором поражается основа клапана – соединительная ткань;
- расслоение стенок аневризмы аорты;
- гигантоклеточный артериит;
- воспаление при болезни Бехтерева, сифилисе;
- кардиомиопатии различного рода.
Что происходит при регургитации?
При забросе крови в желудочек он постепенно растягивается, увеличивается в объеме. При длительно текущей патологии расширению подвергается и митральное кольцо, что неизменно ведет к увеличению размеров предсердия. В результате постоянной перегрузки левого желудочка образуются стойкие места растяжения. Патологическая регургитация может приобретать острую или хроническую формы. Острая регургитация возникает при внезапном ухудшении здоровья человека – травмах, эндокардите, расслаивающей аневризме.
Для такой формы характерно быстрое поступление крови в левый желудочек, при котором организм не успевает компенсировать нагрузку. Она резко возрастает и происходит затруднение работы не только левого отдела сердца, а в целом страдает и вся сердечная мышца. Аорта же, в свою очередь, недополучает кровь. Страдает общее кровообращение организма. В случае таких нарушений у пациентов развивается отек легких и/или кардиогенный шок. Симптоматика значительно усугубляется при гипертонии и расслоении аневризмы аорты.
При хронической форме заболевания компенсаторные механизмы долгое время сдерживают патологию и не дают проявляться ее признакам. Тем не менее, несмотря на приспособление к ситуации левого желудочка, через некоторое время наступает стадия декомпенсации, и у пациентов развивается сердечная недостаточность.
Симптомы регургитации
Если у пациента развивается острая регургитация, то возникают симптомы кардиогенного шока, которые характеризуются:
Если развивается отек легких, то симптоматика осложняется хрипами при вдохе, недостаточностью воздуха и приступами удушья. Возможен кашель с мокротой и примесью крови в ней. У пациента стремительно синеют губы, лицо и руки.
Прежде чем начать терапию, необходимо выяснить, что это такое, и какие осложнения имеет патология. Если регургитация в норме, то ее не лечат. При усугублении ситуации возможно назначение вазодилататоров. При тяжелой форме есть возможность проведения оперативного вмешательства с целью протезирования клапана аорты. Если же патологическое состояние диагностировано вовремя и своевременно проведена операция, то прогнозы довольно утешительны.
http://kardioportal.ru/content/chto-takoe-aortalnaya-regurgitaciya-1-stepeni
1 степень регургитации аортального клапана
Регургитация аортального клапана 1 степени не является опасной патологией, но требует внимания врачей и периодического наблюдения. Такому заболеванию подвержены люди различных возрастов и пола. Нельзя забывать, что болезни сердца связаны с определенными рисками, поэтому пускать их на самотек не следует. Разобраться в ситуации может только врач, и принять решение о назначении медикаментозного лечения.
Особенности
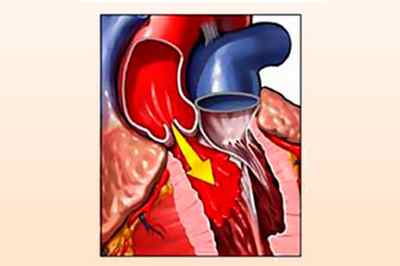
Регургитации в аортальном клапане подвержен как взрослый человек, так и ребенок. Это представляет собой физиологическое состояние, которое обусловлено обратным забросом крови в желудочек сердца c левой стороны. Это происходит по причине недостаточного закрытия клапана.
Из зоны предсердия кровь перетекает в левую часть органа, желудочек, а затем толчком попадает в аортальный участок. Из этой области начинается перераспределение питательных элементов и кислорода по другим органам тела. Движение кровяного потока в норме происходит только в одном направлении, его регулирует клапанный аппарат. Аортальный клапан создан для пропуска крови при сжатии желудочка, и он же не допускает обратного тока. Регургитация аортального клапана 1 степени и других разновидностей патологии говорит о нарушении, при котором кровь начинает течь в обратном направлении во время расслабления желудочка.
Медики разделяют заболевание, основываясь на размер площади недостаточного закрытия створок. То, насколько увеличивается при этом желудочек органа, тоже оказывает влияние на классификацию. Различение патологии происходит по степеням.
В зависимости от серьезности подобных расстройств, врач принимает решение о назначении комплекса диагностических мероприятий и методик терапии. Иногда только операция поможет восстановить нормальный процесс кровообращения в сердце.
Первая степень регургитации аортального клапана является легкой формой этого недуга, которая обычно не сопровождается симптоматикой. Человек не знает о подобном нарушении в своем организме и зачастую патология выявляется лишь на плановом медицинском обследовании. Из этого становится ясно, что при начальной стадии данной болезни речи о серьезных расстройствах еще не идет.
Такое отклонение скорее представляет собой дисфункцию клапанного аппарата сердца, которая не оказывает негативного воздействия на функционирование органа.
Статистика показывает, что подобные проявления разных степеней тяжести фиксируются почти у каждого 10-ого человека, они протекают хронически. Регургитация аортального клапана 2 степени является уже более серьезным нарушением, которое оказывает влияние на сердечную деятельность.
Этот патологический процесс говорит о возврате крови в область левого желудочка, который становится переполненным, а объем крови, поступающей в аорту, снижается.
Сердце реагирует на подобное расстройство, пытаясь компенсировать недостаток количества крови, выталкивая ее излишки в зону аорты, что приводит к увеличению размеров самого органа.
Регургитация 1 степени отличается тем, что сердце приспосабливается к таким нагрузкам, симптоматика возникает редко и длиться это может годы. Когда происходит увеличение левого желудочка, возрастает и его потребность в питательных элементах, а также кислороде. Коронарные артерии не могут обеспечить достаточный объем этих веществ, а, помимо прочего, количество артериальной крови, выбрасываемой в область аорты, тоже уменьшается. Подобные изменения приводят к тому, что сердечные сосуды испытывают острую нехватку крови, это создает все условия для развития ишемических поражений, гипоксии и кардиосклероза.
Если недуг прогрессирует, степень нагрузки на левый отдел органа максимально повышается, а стенка миокарда не способна гипертрофироваться бесконечно, поэтому наблюдается растяжение этой части сердца. Дальнейшее развитие данного патологического процесса провоцирует возникновение серьезных осложнений, в числе которых – летальный исход.
Регургитация аортального клапана пациентов детского возраста встречается нередко, ребенок чаще подвержен недугу по причине врожденных аномалий. Это заболевание может сильно навредить здоровью маленьких больных, поэтому требует тщательной диагностики и терапии.
Физиологические факторы могут привести к подобному расстройству, что считается неопасным и нормализуется самостоятельно, без применения медикаментов. Однако чаще встречаются патологические причины такой болезни, которых много.
Что приводит к аортальной регургитации:
Иногда запустить развитие заболевания может терапия методом катетерной радиочастотной абляции. В этом случае регургитация является осложнением лечения. Зачастую патологический процесс вызван поражением самой аорты. Есть факторы, которые способствуют такому нарушению. Причины, связанные с аортальным поражением:
Кроме того, врачи выявили связь между некоторыми медикаментозными средствами, вызывающими уменьшения аппетита и назначающимися для снижения массы тела.
Регургитация аортального клапана 1 степени может протекать в острой форме, а иногда – в хронической. Признаки патологии возникают чаще в первом случае. Если болезнь хронического типа, то симптоматика появляется в периоды обострений. Следует отметить, что при каждом эпизоде возобновления активности, тяжесть недуга усиливается. Зачастую заболевание не сопровождается проявлениями долгие годы.
Признаки:
При хроническом течение болезни фиксируется отсутствие симптоматики, но как только наступает обострение патологии, признаки возникают один за другим, ухудшая самочувствие человека.
Диагностические мероприятия
Как только появились настораживающие признаки недуга, необходимо обратиться к врачу. Специалист назначит проведение определенных методов обследования, позволяющих выявить заболевание и все нарушения, вызванные им.
- ЭКГ (электрокардиограмма), помогает выяснить степень перегрузки отделов сердца слева.
- ЭхоКГ назначается для выявления стадии болезни, что позволяет правильно составить клиническую картину.
- Исследование доплеровское необходимо чтобы оценить сердечную деятельность на протяжении суток.
- Рентгенография грудной клетки. Больные проходят для изучения размеров органа.
- Коронография. Метод, назначаемый перед оперативным вмешательством, который проводится в исключительных случаях.
- ЭхоКГ двухмерное выявляет состояния корня аорты, особенности строения клапана и возможность полноценной деятельности левого желудочка.
Когда заболевание уже второй и третьей степени тяжести, то могут возникать отеки дыхательных путей, сердечная недостаточность и другие серьезные проявления, поэтому диагностика может включать в себя дополнительные мероприятия. Исследование с применением физических нагрузок поможет сделать анализ признаков болезни.

Регургитация аортального клапана при 1 степени не нуждается в проведении медикаментозного и других методов терапии. Регулярные посещения лечащего врача нужны для контроля над здоровьем пациента и его обследования. Такие мероприятия необходимы для оценки состояния сердца и своевременного выявления осложнений.
Острая форма болезни создает надобность замены клапана. Кроме того, медики применяют антибактериальные средства, чтобы не допустить возникновения бактериемии. Если течение недуга хроническое, то надо соблюдать специальные рекомендации доктора, касаемо образа жизни пациента.
- Максимально исключить различные эмоциональные перегрузки.
- Наладить правильный и сбалансированный рацион, включив в него все необходимые питательные элементы и убрав вредную пищу.
- Ежедневно заниматься спортом, чтобы улучшить деятельность сердца. Все физические нагрузки нужно согласовывать с лечащим врачом.
- Пребывание на свежем воздухе обязательно каждый день, лучше просто гулять вечером в парке.
- Сон и отдых человека должны составлять достаточно времени, чтобы все внутренние органы функционировали хорошо, в том числе сердце.
Народный способ лечения практически не может исправить подобную ситуацию и излечить заболевание, но иногда целесообразно попить травяные чаи, улучшающие работу главного органа. Все дополнительны методы терапии, применение препаратов домашнего приготовления должны обязательно быть согласованы с лечащим доктором.
Прогноз для таких больных полностью зависит от особенностей основной болезни, вызвавшей патологию, а также от степени тяжести регургитации аортального клапана. При 1 стадии недуга люди чувствуют себя обычно хорошо и живут долго. Важно не допустить ухудшения состояния и перехода болезни из первой степени во вторую и третью.
Заболевания сердца опасны и требуют внимания медиков всегда, независимо от разновидности подобной патологии и ее симптоматики. Такие пациенты нуждаются в обследовании, чтобы адекватно оценить их состояние. Регургитация аортального клапана 1 степени не является смертельной болезнью, но она может развиться и привести к тяжелым последствиям.
http://mirkardio.ru/bolezni/anomaliya/regurgitaciya-aortalnogo-klapana-1-stepeni.html
Вначале незаметная, а потом крайне опасная для жизни аортальная регургитация
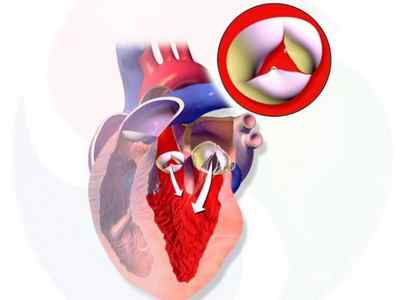
При недостаточном смыкании створок клапана аорты часть поступившей крови возвращается обратно в левый желудочек (ЛЖ). Такое явление называется регургитацией. Она возникает при аортальной недостаточности из-за врожденной патологии или перенесенных заболеваний. Сопровождается затруднением дыхания, сердечной болью, сердцебиением. Для лечения нужна операция с имплантацией протеза аортального клапана.
Читайте в этой статье
Что такое аортальная регургитация
У здоровых людей в период расслабления желудочков и заполнения их кровью клапаны аорты плотно закрыты для того, чтобы весь объем сердечного выброса продвигался дальше по артериальной сети.
ЛЖ наполняется не только из предсердия, но и вернувшейся назад кровью из аорты. Объем такого возврата может достигнуть до 73% от первоначального выброса.
Полость ЛЖ под избыточным давлением на стенки начинает расширяться, вытягиваются в длину мышечные волокна. Вначале для компенсации увеличивается сила сокращений. При хорошем состоянии сердечной мышцы удается какое-то время поддерживать нормальное кровообращение. Когда резерв прочности исчерпывается, то наступает гипертрофия клеток миокарда, а затем их истощение (дистрофия).
Увеличенная полость ЛЖ растягивает митральное кольцо и сосочковые мышцы, фиксирующие створки. В результате перестает закрываться и предсердно-желудочковый клапан. Часть крови в период сокращения возвращается в левое предсердие, которое начинает испытывать перегрузку. В нем происходят те же процессы, что и в желудочке:
Левое предсердие не может обеспечить достаточный приток крови из легких, в них нарастают проявления гипертензии. Это затрудняет выброс крови из правого желудочка в легочную артерию, приводит к гипертрофии миокарда правых отделов сердца и недостаточности по правожелудочковому типу.
Рекомендуем прочитать статью об аортальном пороке сердца. Из нее вы узнаете о распространенности заболевания и причинах его развития, симптомах, методах диагностики и проводимом лечении.
А здесь подробнее о недостаточности клапанов сердца.
Основные причины аортальной регургитации
Недостаточное смыкание створок клапана может возникнуть при врожденных заболеваниях:
- одна или две створки вместо трех, как в норме;
- болезни соединительной ткани (синдромы Марфана, Данлоса);
- системный муковисцидоз;
- пролапс клапана с дефектом межжелудочковой перегородки;
- разрежение костной ткани;
- аневризма из-за отмирания средней оболочки (синдром аортоаннулярной эктазии).
Большинство приобретенных пороков, сопровождающихся аортальной регургитацией, связаны с ревматизмом. При этой болезни створки становятся толще, деформируются, а затем сморщиваются. Это не дает им полностью закрыть отверстие. При бактериальном эндокардите (тиф, скарлатина, дифтерия) клапан меняет свою структуру из-за эрозий, перфорации полулунных заслонок.
Дефекты аортального клапана могут быть вызваны:
- атеросклеротическим процессом;
- сифилитической инфекцией;
- ревматоидным артритом;
- артериитом Такаясу;
- волчаночным эндокардитом;
- травматической деформацией;
- осложнениями гриппа или кори, пневмонии;
- опухолью сердца (миксома).
Миксома сердца — одна из причин развития дефекта аортального клапана
Расширение фиброзного кольца в аорте возникает при высоком давлении крови, аневризме синусов Вальсальвы, аневризматическом расширении, спондилоартрите Бехтерева. Известны случаи отрицательного влияния на состояние клапана медикаментов для понижения веса тела (Минифаж, Фен-фен).
Степени и формы поражения
Течение аортальной регургитации может быть острым при травме, гипертоническом кризе, расслоении аневризмы или выраженном воспалении клапана. При этих состояниях внезапно увеличивается объем вернувшейся крови в ЛЖ. Он не успевает приспособиться к такой перегрузке, и в аорту поступает гораздо меньше крови, чем требуется для жизнедеятельности организма. Это сопровождается развитием кардиогенного шока, отека легочной ткани.
Хроническая форма характеризуется постепенным прогрессированием клинических признаков. В зависимости от стадии нарушения кровообращения выделены пять последовательных этапов формирования аортального порока:
Признаки поражения
На ранних стадиях аортальная регургитация себя не проявляет, это продолжается до тех пор, пока ЛЖ полностью справляется с высокой нагрузкой. В дальнейшем клинические признаки нарастают:
- ощущается пульсация шейных сосудов;
- появляется чувство толчка в области сердца;
- возникает частое и сильное сердцебиение.
Это соответствует увеличению выброса крови в артериальные сосуды и повышению разницы между систолическим и диастолическим давлением. Когда объем крови, вернувшийся в желудочек, превышает его компенсаторные возможности, отмечаются симптомы недостаточного питания головного мозга и сердца:
- головокружение,
- шум в голове,
- головная боль,
- снижение зрения,
- обмороки при вставании с постели,
- приступы стенокардии,
- резкая слабость,
- потливость,
- учащение дыхания,
- ускорение пульса,
- перебои в ритме.
Если перегрузка распространяется на правый желудочек, то присоединяются отеки на ногах, увеличение печени, усиливается одышка. При острой недостаточности формируется отек легких, резко падает давление крови. Если не проводится нужного хирургического лечения, то последствия чаще фатальные.
Смотрите на видео о недостаточности аортального клапана:
Методы диагностики
При осмотре пациента выявляют типичные признаки аортальной регургитации:
- бледная кожа;
- цианоз пальцев, кончика носа и губ;
- «пляшущие каротиды» – заметная пульсация сонных артерий;
- кивание головой в такт пульса;
- ритмичное расширение и сужение зрачков;
- дрожание мягкого неба и язычка;
- при измерении давления – низкое диастолическое, высокое систолическое и пульсовое;
- видимый толчок верхушки;
- при пальпации мечевидного отростка ощущается пульсация аорты;
- убывающий шум на протяжении диастолы, слабые раздвоенные тоны, двойные шумы.
Для инструментального подтверждения диагноза используют такие методы:
- электрокардиография – гипертрофированный миокард ЛЖ, на поздних стадиях и правых отделов;
- фонокардиография – шумы сердца в соответствии со стадией процесса;
- УЗИ сердца – дефект смыкания створок, увеличение размеров камер сердца, количества возврата крови в левый желудочек;
- рентгенография – расширена полость ЛЖ, аортальная тень, верхушка перемещена книзу и влево, в легочной ткани заметен венозный застой;
- аортография – регургитация через открытый клапан в фазе диастолы;
- зондирование сердца помогает определить объем выброса и возврата крови, давление в полостях;
- МРТ, МСКТ назначается для предоперационной диагностики и динамического наблюдения после операции или в стадии компенсации.
Лечение у детей и взрослых
Возможности лекарственной терапии ограничены предоперационной подготовкой или симптоматическим применением препаратов при противопоказаниях к проведению хирургического вмешательства (тяжелые сопутствующие заболевания, онкология).
Используют такие группы медикаментов:
- антибиотики при ревматизме, эндокардите (Уназин, Аугментин);
- блокаторы кальциевых каналов (Коринфар, Занидип);
- блокаторы ангиотензинпревращающего фермента (Пренеса, Моэкс);
- антагонисты ангиотензина (Валсар, Кандесар);
- бета-рецепторов (Коронал, Небиволол).
Она показана при острой форме, а также в случае хронической, если диастолический объем в ЛЖ не выше 300 мл, а сердечный выброс не менее 55% от нормы. Для замены используют механические и биологические модели. В подавляющем большинстве случаев операция проходит через открытый доступ в грудную клетку.
Последствия
Если у больного выявлена аортальная регургитация, но нет тяжелых гемодинамических нарушений, то продолжительность жизни может достичь 10 лет. На стадии декомпенсации имеется сердечная и коронарная недостаточность кровообращения, поэтому редко кому удается прожить без операции более 2 лет.
Проведенная замена клапана существенно повышает вероятность продления жизни. На течение и прогноз порока влияет также тяжесть заболевания, на фоне которого он возник.
Рекомендуем прочитать статью о митральном пороке сердца. Из нее вы узнаете о врожденных и приобретенных пороках, причинах патологии, обращении к врачу, проведении диагностики и лечения, прогнозе для больных.
А здесь подробнее о комбинированном пороке сердца.
Аортальной регургитацией называется обратное движение крови через створки аортального клапана в период диастолы левого желудочка. Она вызвана деформацией самого клапана или растяжением фиброзного кольца, где он крепится.
Патология бывает врожденной и приобретенной. Длительное время порок течет бессимптомно, так как миокард ЛЖ компенсирует усилением силы сокращений возросший объем выброса. По мере ослабления мышечного слоя возникает и нарастает недостаточность кровообращения с опасными последствиями. Для лечения требуется операция по протезированию клапана.
Выявленный аортальный порок сердца может быть нескольких видов: врожденный, сочетанный, приобретенный, комбинированный, с преобладанием стеноза, открытый, атеросклеротический. Иногда проводят медикаментозное лечение, в других случаях спасет только операция.
Выявить пролапс митрального клапана сердца непросто, симптомы его в начальной стадии неявные. Если же нашли у подростка пролапс створов митрального клапана с регургизацией, каким будет лечение? Можно ли в армию и заниматься спортом?
Возникает недостаточность клапанов сердца в разном возрасте. Имеет несколько степеней, начиная с 1, а также специфические признаки. Пороки сердца могут быть с недостаточностью митрального или аортального клапанов.
Такая грозная патология, как атеросклероз аорты и клапанов, проявляется преимущественно в пожилом возрасте. Под действием определенных причин происходит поражение створок аортального, митрального клапанов, что в дальнейшем приведет к тяжелым последствиям.
Из-за деформации, нарушения может возникнуть регургитация митрального клапана, что в дальнейшем приводит к уплотнению створок, дисфункции и недостаточности. Может быть несколько степеней прогрессирования патологии.
Развивается фиброз клапанов сердца после перенесенных инфекционных заболеваний, ревматизма. Может поразить аортальный, митральный клапан. Диагностика начинается с анализа крови, мочи, ЭКГ. Лечение требуется не всегда.
Встречается комбинированный порок сердца не так часто. Он может быть митральный, аортальный, ревматический и сочетанный. Лечение длительное и сложное. Лучше, чтобы пациенты из группы риска проводили профилактику.
Из-за врожденных дефектов или после заболеваний может появиться трикуспидальная регургитация. Причины могут быть в ревматическом эндокардите, пневмонии и прочих заболевания. Выявляют у ребенка, в т.ч. новорожденного, взрослых. Может быть 4 степени, а также комбинация — легочная, клапана, пульмональная, пролапс с регургитацией.
Если выявлен митральный порок сердца (стеноз), то он может быть нескольких видов — ревматический, сочетанный, приобретенный, комбинированный. В каждом случае недостаточность митрального клапана сердца поддается лечению, зачастую хирургическим путем.