Чистая гиперхолестеринемия описание симптомы и лечение — Про холестерин
Чистая гиперхолестеринемия описание симптомы и лечение
Гиперхолестеринемия: причины, симптомы, лечение, профилактика
Гиперлипидемия – определенный патологический синдром, характеризующийся увеличением содержания в крови холестерина и липидов. Гиперхолестеринемия у детей должна выявляться как можно раньше, потому что только так возможно своевременное выявление проблем со здоровьем и предупреждение их развития в серьезное заболевание.
Скрининг детям должен проводиться в случае нахождения их в группе риска. Или если в семье у родителей или более старшего поколения диагностирована ИБС (ишемическая болезнь сердца), особенно раннего возраста (до достижения ими 55 лет) или выявлены случаи семейной гиперлипидемии.
- Если выявляется повышенный уровень холестерина
- Причины повышения холестерина
- Симптомы
- Профилактика заболевания
- Лечение
При семейной гиперлипидемии, гиперхолестеринемия является самым ранним признаком, выявляемым при общем обследовании ребенка. Раньше, примерно к третьему десятилетию жизни, появляются все характерные симптомы, такие как: ксантомы, старческая дуга роговицы. Семейная гиперлипидемия относится к первичным гиперхолестеринемиям.
Если выявляется повышенный уровень холестерина
При случайном, однократном выявлении холестеринемии, необходимо проведение дополнительного обследования. Нужно исследовать уровень общего холестерина, липопротеинов высокой и низкой плотности (ЛПВП и ЛПНП), триглицеридов натощак. Возможно, что удастся выявить причины гиперхолестеринемии: гипотиреоз, сахарный диабет, поражение почек в виде нефротического синдрома. Невооруженным глазом, при общем осмотре пациента, выявляется ожирение, которое также ведет к увеличению уровня холестерина и липидов в крови.
Однократное выявление повышенного уровня холестерина может ни о чем не говорить, кроме нарушения диеты в день, предшествующий сдаче анализа.
Выявление гиперхолестеринемии в раннем возрасте – грозный признак, указывающий на серьезные проблемы со здоровьем в будущем при отсутствии должного лечения. Методические рекомендации указывают на то, что проводить подобный скрининг всем детям без исключения нерационально. Оптимально его проведение у детей, находящихся в группе риска, которые описаны выше.
Причины повышения холестерина
Одной из главных причин для увеличения в крови этого показателя является неправильное питание. Регулярное употребление высококалорийной пищи приводит к повышению холестерина. Содержащиеся в калорийных продуктах ненасыщенные жиры увеличивают содержание ЛПНП, которые оседают на стенках сосудов, т.к. это крупные молекулы.
Именно это является причиной формирования атеросклеротических бляшек. С развитием заболевания они могут полностью обтурировать просвет сосуда, нарушая кровоснабжение тканей. Наиболее опасно это для сердца и головного мозга. Ишемия этих органов может быть смертельно опасна, вызывая инфаркты и инсульты разной степени тяжести. Нарушается заживление травм и ранок, снижается полноценное функционирование организма. Появляются различные нарушения когнитивных функций: снижение памяти, концентрации, внимания и способности к сосредоточению.
Наследственный фактор развития болезни также играет немаловажную роль. Выше уже говорилось о том, что генетическая предрасположенность приводит к развитию гиперхолестеринемии. И в дальнейшем неизбежно возникновение серьезных заболеваний, тяжелых поражений органов и систем вследствие постоянной и нарастающей гипоксии, и риска ранней смерти.
Также причины первичного повышения холестерина в крови связаны с дефектами белковой части липопротеинов. Вследствие этого ЛПНП не могут отдавать прикрепленный к ним холестерин.
Среди других причин – нарушения продукции транспортных ферментов, которые принимают участие во взаимодействии молекул холестерина с липопротеидами. Из-за этого прерывается транспорт холестерина, и он накапливается в крови.
Возможно нарушение восприимчивости клеток к липопротеидам. В этом случае и ферменты есть, и переносчики работают в нужном порядке, а холестерин попасть в клетки не может.
Чистая гиперхолестеринемия выделена в отдельное заболевание, кодирующееся собственным шифром по МКБ (международная классификация болезней). Классифицируется она как болезнь, связанная с нарушением обмена липопротеидов.
К вторичной гиперхолестеринемии приводят ожирение, алкоголизм, поражения почек, заболевания эндокринной системы, особенно щитовидной железы, болезни печени.
Главная опасность проявлений симптомов гиперхолестеринемии – отсутствие таковых. Заболевание коварно, течет незаметно и проявляет себя уже в поздних стадиях. Длительное время больной может вообще не замечать каких-либо проявлений. А в это время уровень холестерина неуклонно растет, повреждая все большее количество сосудов.
Внешние проявления повышенного холестерина:
- Ксантомы – плотные узелки, расположенные под кожей (часто – в проекции сухожилий).
- Ксантелазмы – отложения под веками, находятся под кожей, выглядят как небольшие узелочки желтоватого цвета.
- Ободок холестерина вокруг роговицы, так называемая липоидная дуга.
Появление этих симптомов в молодом возрасте может указывать на наследственный характер болезни.
При развитии атеросклероза, его симптомы имеют более выраженный характер. Но нужно понимать, когда пациент замечает признаки атеросклероза, это свидетельствует уже о тяжелой степени болезни.
Профилактика заболевания
Профилактика гиперхолестеринемии заключается, в первую очередь, в организации правильного питания. Исследования подтверждают, что такое простое решение приводит к замечательным результатам. Простое решение проблемы заключается в приведении своего рациона в порядок.
Необходимо исключить из рациона жирное мясо, масла, определенные способы приготовления. Обязательно включение в питание продуктов, богатых клетчаткой. К ним относятся все продукты растительного происхождения, особенно листовые салаты. Овощи должны обязательно присутствовать в каждом приеме пищи.
Немаловажным для профилактики данного заболевания является снижение массы тела при диагностируемом ожирении.
К диете следует подходить с умом. Резкое изменение питания может только усугубить ситуацию. Наиболее оптимальный вариант – постепенный переход на правильное питание. При этом переход не должен длиться месяц или даже год. Не стоит искать какие-либо изощренные диеты, которыми пестрит интернет. Идеальный способ похудеть – снизить количество потребляемых углеводов (особенно быстрых) и заменить их белками. О снижении приема жиров было написано выше. В первую очередь исключается сладкое и мучное, уходит из рациона обилие соли.
Откажитесь от курения и чрезмерного приема алкоголя. Как известно, что гиперхолестеринемия оказывает негативное влияние на сосуды. При курении ситуация только ухудшается. Никотин сильно сужает просвет сосудов, мелкие сосуды могут закупориваться.
При злоупотреблении алкоголем стенки сосудов также изменяются в худшую сторону: снижается эластичность, повышается вероятность появления повреждений. В этот момент многие вспомнят известную речевку, что алкоголь (особенно красное вино) полезен в малых дозах. В некоторой степени это верно, но не в случае рассматриваемого заболевания. Если человек, не злоупотребляет спиртным, а принимает его редко, малая доза, попадая в организм, вызывает кратковременное расслабление сосудов. Казалось бы, что это и нужно. Но действие алкоголя, например, бокала вина, быстро проходит. Организм в таком случае оказывается на своеобразных «качелях», когда сосуды то находятся в тонусе, то расслабляются. Если же принимать спиртное часто – будет описанное выше.
Сочетайте оптимальный режим труда и отдыха. Выберете тот уровень физических нагрузок, который можете осилить без излишнего переутомления. Двигаться надо ровно столько, чтобы поддерживать организм в тонусе. Малая физическая активность способна привести к застою крови. Если работа сидячая, то раз в полчаса-час надо вставать и немного походить. Чаще проветривайте помещение, в котором находитесь.
По возможности исключите стресс. Понятно, что наша повседневная жизнь сопряжена с ним. Никто не застрахован от того, что в метро наступят на ногу, в автобусе пнут сумкой, а начальник за что-то отчитает. По возможности исключите другие стрессы. Если не получается справиться самостоятельно, то всегда можно обратиться к компетентному специалисту, в том числе на конфиденциальной основе.
Постарайтесь пройти диспансеризацию. Рассматриваемое в статье заболевание может быть вызвано другими расстройствами в организме. К здоровью лучше подходить комплексно.
Лечение гиперхолестеринемии не должно назначаться самостоятельно. Предел вашей компетенции – общие профилактические рекомендации. Медикаментозные препараты должен подбирать исключительно врач на основе ваших жалоб, анализов и осмотра.
Из лекарственных препаратов врачи назначают статины. Эта группа препаратов подавляет выработку печенью холестерина. Кроме того, они снижают содержание холестерина внутри клеток организма. Они облегчают процесс разрушения липидов. Прием статинов приводит к уменьшению воспаления в стенке пораженного сосуда. При их приеме повышается продолжительность и качество жизни пациентов. Статины затормаживают рост уже существующих холестериновых бляшек, тем самым замедляя развитие заболевания и отдаляя наиболее серьезные последствия.
Другая назначаемая группа препаратов обладает действием, снижающим всасывание холестерина в кишечнике. Однако не стоит надеяться на эти препараты и продолжать есть жирную пищу. Из пищи в организм поступает не более 25% холестерина, остальной синтезируется в печени.
Омега-3 снижают уровень липидов, тем самым уменьшая вероятность появления нарушений в работе сердца. Снижается риск инфаркта.
В заключение стоит сказать, что лечение повышенного уровня холестерина длиться всю жизнь и к этому надо быть готовым. Лечение должно быть комплексным и затрагивать весь организм целиком.
Гиперхолестеринемия
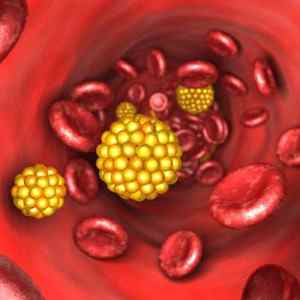
Гиперхолестеринемия (гиперлипидемия, гиперлипопротеинемия, дислипидемия) – это патологическое состояние, при котором наблюдается аномальное повышение уровня холестерина в крови. Гиперхолестеринемия является одним из основных факторов риска развития атеросклероза и сердечно-сосудистой патологии. При этом риск возрастает пропорционально повышению концентрации в крови пациента липопротеинов низкой плотности.
Холестерин – это органическое соединение, которое содержится в клеточных мембранах всех живых организмов, кроме безъядерных. Холестерин не растворяется в воде, однако растворим в органических растворителях и жирах. Примерно 80% холестерина продуцируется самим организмом человека, остальной поступает в организм с пищей. Соединение необходимо для выработки надпочечниками стероидных гормонов, синтеза витамина D, а также обеспечивает прочность клеточных мембран и регулирует их проницаемость.
К атерогенным, т. е. способствующим образованию холестерина, нарушениям липидного обмена относятся повышение в крови уровня общего холестерина, триглицеридов, липопротеинов низкой плотности и снижение уровня липопротеинов высокой плотности.
Основная причина развития первичной гиперхолестеринемии – генетическая предрасположенность. Семейная гиперхолестеринемия является генетически гетерогенной аутосомно-доминантной патологией, которая связана с наследованием мутантных генов, кодирующих рецептор липопротеинов низкой плотности. На сегодняшний день выявлено четыре класса мутаций рецептора липопротеинов низкой плотности, в результате которых происходят нарушения синтеза, транспорта, связывания и кластеризации липопротеинов низкой плотности в клетке.
Семейная гиперхолестеринемия может быть гомозиготной или гетерозиготной.
Вторичная форма гиперхолестеринемии развивается на фоне гипотиреоза, сахарного диабета, обструктивных заболеваний печени, болезней сердца и сосудов, вследствие применения ряда лекарственных препаратов (иммунодепрессантов, диуретиков, бета-блокаторов и пр.).
К факторам риска относятся:
- мужской пол;
- возраст старше 45 лет;
- чрезмерное количество животных жиров в рационе;
- избыточный вес;
- недостаточная физическая активность;
- подверженность стрессам.

Формы гиперхолестеринемии
Гиперхолестеринемия подразделяется на первичную и вторичную.
В соответствии с классификацией Всемирной организацией здравоохранения выделяют следующие формы гиперхолестеринемии:
- тип I (наследственная гиперхиломикронемия, первичная гиперлипопротеинемия) – частота встречаемости 0,1%, возникает при недостаточности липопротеинлипазы или дефектах в белке-активаторе данного фермента, проявляется повышением уровня хиломикронов, которые транспортируют липиды от кишечника в печень;
- тип IIa (наследственная гиперхолестеринемия, полигенная гиперхолестеринемия) – частота встречаемости 0,2%, может развиваться на фоне нерационального питания, а также быть полигенной или наследственной, проявляясь ксантомами и ранним возникновением сердечно-сосудистой патологии;
- тип IIb (комбинированная гиперлипидемия) – частота встречаемости 10%, возникает вследствие чрезмерной продукции триглицеридов, ацетил-КоА и аполипопротеина В или же замедленного клиренса липопротеинов низкой плотности; сопровождается повышением содержания в крови триглицеридов в составе липопротеинов очень низкой плотности;
- тип III (наследственная дис-бета-липопротеинемия) – частота встречаемости 0,02%, может развиваться при гомозиготности по одной из изоформ аполипопротеина Е, проявляется увеличением уровня липопротеинов промежуточной плотности и хиломикронов;
- тип IV (эндогенная гиперлипемия) – частота встречаемости около 1%, проявляется повышением концентрации триглицеридов;
- тип V (наследственная гипертриглицеридемия) – проявляется повышением уровня липопротеинов очень низкой плотности и хиломикронов.
К более редким формам гиперхолестеринемии, которые не входят в данную классификацию, относятся гипо-альфа-липопротеинемия и гипо-бета-липопротеинемия, частота встречаемости которых 0,01–0,1%.
Семейная гиперхолестеринемия может быть гомозиготной или гетерозиготной.
Основной метод выявления гиперхолестеринемии – биохимический анализ крови.
Гиперхолестеринемия – это лабораторный показатель, который определяется в ходе биохимического исследования крови.
У пациентов с гиперхолестеринемией нередко возникают ксантомы – кожные новообразования из измененных клеток, представляющие собой уплотненные узелки, внутри которых содержатся липидные включения. Ксантомы сопутствуют всем формам гиперхолестеринемии, являясь одним из проявлений нарушения липидного обмена. Их развитие не сопровождаются какими-либо субъективными ощущениями, кроме того, они склонны к самопроизвольному регрессу.
Ксантомы подразделяются на несколько видов:
- эруптивные – мелкие папулы желтого цвета, локализующиеся преимущественно на бедрах и ягодицах;
- туберозные – имеют вид крупных бляшек или опухолей, которые, как правило, располагаются в области ягодиц, колен, локтей, на тыльной поверхности пальцев, лице, волосистой части головы. Новообразования могут иметь фиолетовый или бурый оттенок, красноватую или цианотичную кайму;
- сухожильные – локализуются преимущественно в области сухожилий разгибателей пальцев и ахилловых сухожилий;
- плоские – чаще всего обнаруживаются в складках кожи, особенно на ладонях;
- ксантелазмы – плоские ксантомы век, которые представляют собой приподнятые над кожей бляшки желтого цвета. Чаще обнаруживаются у женщин, не склонны к спонтанному разрешению.
Еще одним проявлением гиперхолестеринемии являются отложения холестерина по периферии роговицы глаза (липоидная дуга роговицы), которые имеют вид ободка белого или серовато-белого цвета. Липоидная дуга роговицы чаще наблюдается у курящих людей и является практически необратимой. Ее наличие свидетельствует о повышенном риске развития ишемической болезни сердца.
При гомозиготной форме семейной гиперхолестеринемии наблюдается значительное повышение уровня холестерина в крови, что проявляется формированием ксантом и липоидной дуги роговицы уже в детском возрасте. В пубертатном периоде у таких пациентов нередко происходит атероматозное поражение устья аорты и стеноз коронарных артерий сердца с развитием клинических проявлений ишемической болезни сердца. В этом случае не исключена острая коронарная недостаточность, которая может стать причиной летального исхода.
Гетерозиготная форма семейной гиперхолестеринемии, как правило, остается незамеченной длительное время, проявляясь сердечно-сосудистой недостаточностью уже во взрослом возрасте. При этом у женщин первые признаки патологии развиваются в среднем на 10 лет раньше, чем у мужчин.
Гиперхолестеринемия может приводить к развитию атеросклероза. В свою очередь, это становится причиной повреждения сосудов, которые могут иметь различные проявления.
Повышение уровня холестерина в крови провоцирует развитие атеросклероза, который, в свою очередь, проявляется сосудистой патологией (преимущественно атеросклеротическими поражениями кровеносных сосудов нижних конечностей, но возможно также повреждение мозговых, коронарных сосудов и т. д.).
Диагностика
Основной метод выявления гиперхолестеринемии – биохимический анализ крови. При этом, помимо липидограммы, определяют содержание общего белка, глюкозы, мочевой кислоты, креатинина и пр. С целью выявления сопутствующей патологии назначают общий анализ крови и мочи, иммунологическую диагностику, для выявления возможной причины гиперхолестеринемии проводят генетический анализ. С целью исключения гипотиреоза проводят исследование уровня тиреоидных гормонов (тиреотропного гормона, тироксина) в крови.
При объективном осмотре обращают внимание на отложения холестерина (ксантомы, ксантелазмы, липоидная дуга роговицы и пр.). Артериальное давление у пациентов с гиперхолестеринемией часто повышено.
Для диагностики сосудистых изменений прибегают к инструментальной диагностике – ангиографии, магниторезонансной ангиографии, допплерографии и т. д.
Повышение уровня холестерина в крови провоцирует развитие атеросклероза, который, в свою очередь, проявляется сосудистой патологией.
Лечение гиперхолестеринемии
Лекарственная терапия гиперхолестеринемии состоит в назначении статинов, секвестрантов желчных кислот, фибратов, ингибиторов абсорбции холестерина в кишечнике, жирных кислот. При выявлении сопутствующей артериальной гипертензии применяются препараты, нормализующие артериальное давление.
В ходе коррекции липидного обмена ксантомы обычно подвергаются регрессу. Если этого не происходит, их удаляют хирургическим методом, либо методами криодеструкции, лазерной или электрической коагуляции.
У гомозиготных пациентов с семейной гиперхолестеринемией медикаментозная терапия, как правило, неэффективна. В такой ситуации прибегают к плазмаферезу с двухнедельным интервалом между процедурами. В тяжелых случаях требуется трансплантация печени.
Важной составляющей нормализации жирового обмена является коррекция избыточной массы тела и оздоровление образа жизни: полноценный отдых, адекватная физическая нагрузка, отказ от курения, а также соблюдение диеты.
Диета при гиперхолестеринемии
Основные принципы диеты при гиперхолестеринемии:
- снижение количества жиров в рационе;
- снижение или полное исключение высокохолестериновых продуктов;
- ограничение насыщенных жирных кислот;
- увеличение доли полиненасыщенных жирных кислот;
- употребление большого количества растительной клетчатки и сложных углеводов;
- замена животных жиров растительными;
- ограничение употребления поваренной соли до 3-4 грамм в сутки.
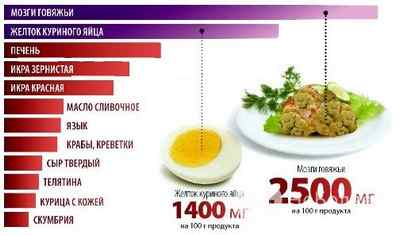
Рекомендуется включать в рацион белое мясо птицы, телятину, говядину, баранину, рыбу. Следует выбирать постное мясо (предпочтительны вырезка и филе), удалять кожу и жир. Кроме того, в рационе должны присутствовать кисломолочные продукты, хлеб грубого помола, крупы, овощи и фрукты. Яйца употреблять в пищу можно, но количество их ограничивается четырьмя в неделю.
Из рациона исключают жирные сорта мяса, колбасные изделия, субпродукты (мозг, печень, почки), сыр, сливочное масло, кофе.
Пищу готовят щадящими способами, позволяющими снизить содержание жира в готовых блюдах: отваривание, тушение, запекание, приготовление на пару. Если нет противопоказаний (например, заболеваний кишечника), следует увеличить содержание в рационе свежих овощей, фруктов и ягод.
Важной составляющей нормализации жирового обмена является коррекция избыточной массы тела и оздоровление образа жизни.
Профилактика
С целью предотвращения развития нарушений жирового и других видов обмена веществ рекомендуется:
- рациональное питание;
- поддержание нормальной массы тела;
- отказ от вредных привычек;
- достаточная физическая активность;
- избегание психического перенапряжения.
Последствия и осложнения
Гиперхолестеринемия может приводить к развитию атеросклероза. В свою очередь, это становится причиной повреждения сосудов, которые могут иметь различные проявления.
Нарушение нормального кровообращения в нижних конечностях способствует образованию трофических язв, что в тяжелых случаях может привести к некрозу тканей и необходимости ампутации конечности.
При поражении сонных артерий нарушается мозговое кровообращение, что проявляется расстройством функций мозжечка, нарушениями памяти, может приводить к инсульту.
При откладывании атеросклеротических бляшек на стенке аорты она истончается, теряет свою эластичность. На фоне этого постоянный ток крови приводит к растяжению стенки аорты, образовавшееся расширение (аневризма) имеет высокий риск разрыва с последующим развитием массивного внутреннего кровоизлияния и вероятным летальным исходом.
Видео с YouTube по теме статьи:
http://www.neboleem.net/giperholesterinemija.php
Гиперхолестеринемия (повышенный холестерин): возникновение, проявления, правила питания и лечения
Несмотря на солидное название, гиперхолестеринемия – не всегда отдельное заболевание, а специфический медицинский термин, обозначающий наличие в крови большого количества холестерина. Зачастую — из-за сопутствующих заболеваний.
Специалисты связывают степень распространенности проблемы с культурными и кулинарными традициями различных регионов. Данные медицинской статистики свидетельствуют, что в странах, национальная кухня которых ориентирована на блюда с небольшим содержанием животных жиров, такие случаи встречаются намного реже.
Гиперхолестеринемия: основные понятия
Причины развития болезни могут скрываться в генах. Такая форма заболевания классифицируется как первичная гиперхолестеринемия, или СГ (семейная гипохолестеринемия). Получая от матери, отца или обоих родителей дефектный ген, отвечающий за процессы синтеза холестерина, ребенок может иметь данную болезнь. У детей СГ практически не диагностируется, так как проблема становится заметной лишь в более зрелом возрасте, когда симптомы становятся более заметными.
Общепринятой считается классификация по Фредриксону, хотя специфика различных нарушений липидных процессов из нее будет понятна только специалисту.
Вторичная форма развивается при наличии определенных факторов, являющихся катализаторами болезни. Кроме причин и условий, комбинация которых, скорее всего, приведет к возникновению проблемы, существует также и определенные факторы риска.
По МКБ 10 — общепринятой медицинской классификации заболеваний – чистая гиперхолестеринемия имеет код E78.0, и относится к дисфункциям эндокринной системы и метаболизма.
Классификация болезни основана на причинах ее развития, но специфических особенностей протекания или внешних проявлений её формы не имеют:
- Первичная форма до конца не изучена, как нет и стопроцентно надежного средства ее предупреждения. Гомозиготная семейная гиперхолестеринемия развивается когда аномальные гены — у обоих родителей. Гетерозиготная наследственная гиперхолестеринемия (когда ген у одного из родителей) встречается у 90% больных, в то время как гомозиготная СГ – один случай на миллион.
- Вторичная (развивается в связи с болезнями и нарушениями обменных процессов);
- Алиментарная всегда связана с образом жизни определенного человека, и развивается по причине нездоровых пищевых привычек.

Когда проявляется гиперхолестеринемия?
В большинстве случаев гиперхолестеринемию провоцируют:
К факторам риска относятся:
- Генетический (СГ);
- Артериальная гипертензия;
- Избыточная масса тела, которая чаще и бывает от пищевых пристрастий и нарушения процессов обмена;
- Гиподинамия;
- Постоянные стрессы;
- Нездоровые пищевые привычки, чрезмерное употребление продуктов, способствующих повышению холестерина, например, жареных на сале яиц;
- Постоянное употребление алкоголя, где не сам алкоголь приводит к отложению бляшек, поскольку липидов не содержит, а «закусь», которую он требует.
В случае, когда несколько вышеперечисленных условий совпали, к своему здоровью нужно относиться особенно внимательно, и по возможности устранить существующие проблемы.
Видео: наследственная гиперхолестеринемия
Внешние признаки и симптомы
Являясь специфическим показателем, который выявляется при использовании лабораторных методов диагностики (липидограмма), гиперхолестеринемия обнаруживает повышенный холестерин в крови, общий показатель которого, в общем-то, малоинформативен, поскольку он состоит из липопротеинов высокой и низкой плотности и триглицеридов. Задача лабораторной диагностики разделить общий холестерин на составляющие и рассчитать, какое воздействие оказывают липопротеины низкой и очень низкой плотности на стенки артериальных сосудов.
В некоторых (далеко зашедших) случаях болезнь имеет внешние проявления, по которым специалист может поставить довольно точный диагноз. Существуют специфические признаки, которые свидетельствуют о вторичной или наследственной гиперхолестеринемии:
Основная масса симптомом появляется лишь как следствие прогресса болезни, которая постепенно приобретает тяжелый характер и множество сопутствующих заболеваний.

Ксантомы (слева) и ксантелазмы (в центре и справа) могут иметь различную степень тяжести и яркость проявления. Приведены сравнительно безобидные примеры
Методы диагностики
Поставить правильный и достоверный диагноз можно уже после исследования липидного спектра, где общий холестерин разделяется на фракции (полезную и вредную) с расчетом коэффициента атерогенности. А для определения вида гиперхолестеринемии могут назначаться дополнительные исследования:
- Полный анализ анамнеза (с учетом текущих жалоб на самочувствие), не менее важно узнать мнение пациента о причине проявления специфических признаков (ксантомы, ксантелазмы);
- Установление наличия СГ (семейной гиперхолестеринемии) и других, не учтенных ранее проблем со здоровьем;
- Осмотр, который включает аускультацию и измерение артериального давления;
- Стандартный анализ крови и мочи позволяет исключить вероятность воспаления;
- Глубокий (биохимический) анализ крови, определяющий уровень креатинина, сахара и мочевой кислоты;
- Липидограмма, позволяющая установить наличие гиперлипидемии (высокий уровень липопротеинов);
- Иммунологический анализ;
- Дополнительный генетический анализ крови среди членов семьи для выявления генетического дефекта.
Возможные последствия и осложнения
Самое неприятное последствие гиперхолестеринемии – атеросклероз — отложение холестериновых бляшек на стенках сосудов, которые, накапливаясь, приводят к патологическим изменениям стенки, она теряет эластичность, что сказывается на работе всей сердечно-сосудистой системы. В конечном итоге, атеросклеротические бляшки становятся причиной сужения сосуда и его окклюзии, следствием которой может стать инфаркт или инсульт.
Хронический характер осложнений при определенных последствиях заболевания объясняется дисфункцией кровеносной системы, вследствие чего развивается ишемия органов или сосудов.
Сосудистая недостаточность является самым опасным осложнением, и его острый характер определяется спазмом сосуда. Инфаркт и разрыв мелких или крупных сосудов – типичные проявления последствий и сопутствующих гиперхолестеринемии заболеваний.

Если анализ крови показывает высокое содержание холестерина (норма холестерина в крови — меньше 5,2 ммоль/л или 200 мг/дл), то имеет смысл исследовать весь липидный спектр. И когда общий холестерин повышен за счет «вредных» фракций (липопротеинов низкой и очень низкой плотности), то впоследствии придется пересмотреть образ жизни, кардинально изменив обычный уклад в сторону более здорового и полезного.
Видео: о чем говорят анализы? Холестерин
Особенности питания при гиперхолестеринемии
Диета при гиперхолестеринемии призвана оказывать антисклеротическое действие, выводя лишний холестерин из организма при помощи определенного набора продуктов.
Общие правила питания направлены на нормализацию обмена веществ и освоение здоровых пищевых привычек.
Принципы питания при гиперхолестеринемии:
Питательные вещества, микроэлементы и витамины должны составлять основу рациона, чтобы снизить холестерин в крови. Но этот процесс достаточно долгий, и диетической схемы придется придерживаться не один месяц. Специалисты по питанию и врачи настаивают на разнообразии продуктов и блюд, чтобы организм мог функционировать в нормальном режиме.
Что однозначно исключить?

продукты с наибольшим содержанием холестерина (фото: «ABC»)
Из чего формировать диету?
Среди полезных продуктов можно отдельно поставить рыбу, поскольку даже самые жирные ее сорта принесут лишь пользу, но прием рыбьего жира стоит начинать лишь после консультации у лечащего врача.
Мясо для готовки лучше выбирать постное, в ином случае с куска стоит срезать жировую прослойку. Филе и вырезка считаются наиболее подходящими частями для лечебного питания. Колбасы, сосиски и подобные продукты следует полностью исключить из меню.
Практически все молочные продукты есть не рекомендуется, позволительным является лишь небольшое количество обезжиренного молока.
Продукты, снижающие холестерин в крови, в некоторых случаях могут стать причиной появления лишнего веса. Типичным примером являются орехи, которые хоть и считаются полезными в борьбе с холестериновыми бляшками, всё-таки чрезмерно калорийны. Зеленый чай также поможет очистить сосуды, но не приведет к увеличению массы тела.
Не стоит злоупотреблять горячительными напитками при диете, так как даже умеренная гиперхолестеринемия (показатель холестерина в крови не более 6,5 ммоль/л или 300 мг/дл) требует соблюдения схемы лечебного питания, чему очень препятствует алкоголь. Считается, что за день количество спирта не должно превышать 20 мл. При болезнях сердца и кровеносной системы алкоголь стоит исключить как таковой.
Отруби и грубая мука в диетической схеме полностью замещают муку высшего сорта, и этим правилом стоит руководствоваться при выборе хлебопродуктов. Сдобные булки, печенье и другие сладости есть не рекомендуется, так как в основе большинства рецептов — высокохолестериновые продукты.
Крупы и каши — основополагающий компонент рациона; врачи и диетологи допускают приготовление каш с обезжиренным молоком.

Овощная и фруктовая клетчатка является третьим столпом рациона, так как вещество нормализует деятельность желудочно-кишечного тракта, содержит большое количество микроэлементов и способствует очищению сосудов путем выведения холестерина.
Все формы и типы гиперхолестеринемии, перечисленные выше, не имеют особенностей диетических схем. Ассортимент блюд и продуктовый набор лечебных диет также идентичен, как и способы кулинарной обработки продуктов.
Готовить лучше на пару, а также варить, тушить или запекать любые продукты. При проблемах с весом врачи рекомендуют следить и за гликемическим индексом блюд.
Видео: продукты, снижающие холестерин
Стандартные методы лечения
Немедикаментозные основы лечения гипохолестеринемии:
- Снижение веса;
- Распределение физических нагрузок в зависимости от уровня притока кислорода (индивидуальный подбор программы с учетом всех сопутствующих заболеваний и степени их выраженности);
- Нормализация рациона, строгий контроль количества поступающих веществ в соответствии с объемом нагрузок (отказ от жирного и жареного, замена жирных белков менее калорийными, увеличение ежедневной порции фруктов и овощей);
- Отказ от приема алкоголя (помогает замедлить набор массы, обмен мочевой кислоты нормализуется, вероятность возникновения побочных эффектов при приеме лекарственных препаратов снижается);
- Ограничение на табакокурение (позволяет понизить риск развития патологий сердечно-сосудистой системы, повышается концентрация веществ антиатерогенной группы);
Медикаментозная терапия
Их целью является снижение холестерина внутри клеток и замедление его синтеза печенью. Кроме того, препараты способствуют разрушению липидов, оказывают противовоспалительное действие и снижают риск поражения здоровых участков сосудов. Согласно статистическим данным, пациенты, принимающие статины, живут дольше и реже сталкиваются с осложнениями атеросклероза. Однако прием лекарств должен проходить под строгим контролем, так как со временем статины могут привести к повреждению тканей печени и некоторых групп мышц, поэтому лабораторные исследования и липидного спектра, и других биохимических показателей во время лечения проводятся регулярно. Статины не прописывают пациентам, имеющим проблемы с работой печени (существенное отклонение от нормы функциональных проб печени).
Эзетимиб и подобные ему препараты
Данная группа должна препятствовать усвоению холестерина в кишечнике, но обладает лишь частичным действием. Дело в том, что лишь 20% холестерина поступает с пищей, остальное его количество образуется в тканях печени.

Секвестранты холиевых кислот
Данная группа веществ способствует выведению холестерина, находящегося в составе жирных кислот. Побочные эффекты от их приема касаются в основном скорости протекания пищеварительных процессов, но могут быть затронуты и вкусовые рецепторы.
Действие препаратов направлено на понижение уровня триглицеридов при одновременном повышении концентрации высокоплотных липопротеидов.
Омега-3 полиненасыщенные жирные кислоты
Вещества регулируют количество триглицеридов, а также стимулируют работу сердца. Как известно, омега-3 содержится в большинстве видов жирной рыбы, которую в случае отсутствия проблем с весом, можно смело ввести в диету.
Очищение крови
При лечении тяжелых случаев гиперхолестеринемии часто появляется необходимость в регулировании состава и свойств крови, выводя её за пределы организма.
Коррекция структуры ДНК
На данный момент может рассматриваться лишь в перспективе, но в дальнейшем будет применяться для лечения наследственной формы заболевания.
Народные средства
Народная медицина также готова предложить свою помощь, и лечение народными средствами направлено на понижение уровня холестерина в крови. Если с приобретенной формой заболевания такой подход ещё может помочь справиться, то при генной мутации всевозможные отвары и настойки уж точно не возымеют положительного действия. В любом случае, прием народных средств можно проводить лишь после согласования вопроса с врачом. Примеры подходящих рецептов можно найти в материале про чистку сосудов от холестерина.
Видео: как удержать холестерин в норме?
http://sosudinfo.ru/krov/giperxolesterinemiya-povyshennyj-xolesterin/
Гиперхолестеринемия: симптомы и методы лечения
Превышение нормы холестерина в составе крови определяется медицинской терминологией, как гиперхолестеринемия. Причиной этого состояния могут быть как заболевания, так и кулинарные традиции, связанные с употреблением большого количества животных жиров.
Основные понятия
Генетическая предрасположенность – одна из причин гиперхолистеринемии. Этиология заболевания может быть связана с генетически обусловленной патологией, когда ребенок наследует от родителей дефектный ген, связанный с синтезом холестерина (так называемая семейная, или первичная гиперхолестеринемия). У детей и подростков патология часто не диагностируется, проявляя свои симптомы уже в зрелом возрасте.
Общепринята классификация нарушений липидного обмена по Фредериксону, широко применяемая в гематологии и в других областях медицины.
В этиологии вторичной гиперхолестеринемии лежат несколько факторов, дающих старт началу заболевания. Иногда катализатором заболевания становится комбинация условий, проявление которых провоцируют факторы риска.
По МКБ-10 (международной классификация заболеваний десятого пересмотра) чистой гиперхолестеринемии присвоен код E78.0, принадлежащий интервалу «дисфункции эндокринной системы и метаболизма».
Формы заболевания разделяются на основании этиологии ее развития, каждая из них не имеет специфических проявлений и прочих особенностей:
Первичная гиперхолестеринемия чаще всего возникает по причине генетического сбоя, поэтому ее невозможно предупредить. Гомозиготная семейная форма заболевания возникает, когда аномальные гены имеются и у матери, и у отца. Периодичность появления – 1 случай на миллион здоровых людей. Гетерозиготная наследственная форма вызвана дефектным геном одного из родителей, встречается в 90 % случаев первичной формы.
Вторичная гиперхолистеринемия вызвана нарушениями обмена веществ, соматическими заболеваниями.
Алиментарная гиперхолестеринемия вызвана нездоровыми пищевыми привычками.
Когда проявляется
Факторы, провоцирующие гиперхолестеринемию:
http://www.ayzdorov.ru/ttermini_giperholesterinomiya.php
Что такое гиперхолестеринемия: описание, симптомы (признаки), профилактика заболевания
Гиперхолестеринемия – это не отдельное заболевание, а медицинское понятие, которое обозначает, что в крови человека находится много холестерина. В основном она возникает на фоне сопровождающих болезней.
Высокое содержание холестерина относят к кулинарным и культурным пристрастиям разных местностей. Сведения медицинской статистики показывают, что в тех странах, традиционная кухня которых предусматривает минимальное количество содержания жиров животного происхождения, гиперхолестеринемия наблюдается не так часто по МКБ 10.
Формы гиперхолестеринемии
Существует такое понятие, как наследственная гирерхолестеринемия. Эту форму болезни называют первичной либо семейной гипохолестенемией (СГ).
Человек получает от кого-то из родителей дефективный ген, код которого должен отвечать за синтез холестерина. К сожалению, у маленького ребенка очень сложно установить СГ, т.к. проблема приобретает более явные симптомы уже во взрослом возрасте и длительное время наследственная гиперхолестеринемия не диагностируется.
Гиперхолестеринемию классифицируют по Фредриксону. Но особенности разных нарушений липидного обмена по Фредиксону сможет понять только врач. Вторичная форма прогрессирует в условиях некоторых факторов, ускоряющих болезнь по МКБ 10.
Помимо причин и обстоятельств, сочетание которых, вероятно, приведет к появлению проблемы, также есть различные факторы риска. Классификацию заболевания основывают причины ее прогрессирования. Однако характерных черт течения либо визуальных явлений у видов гиперхолестеринемии нет.
Разделяют три формы болезни:
Первичная форма
Этот вид полностью не исследован, поэтому нет такого средства, которое бы полностью предупредило его появление.
Важно! Гомозиготная гиперхолестеринемия (семейная) формируется, если дефективный генный код имеется у матери и у отца. А гетерозиготная гиперхолестеринемия, если аномальный код заложен в гене только одного родителя.
Гетерозиготный вид гиперхолестеринемии отмечается почти у 100% людей, а гомозитный вид является большой редкостью по МКБ 10.
Вторичная форма
Формируется из-за заболеваний и дисфункции процессов обмена.
Алиментарная форма
Она взаимосвязана с тем, какой образ жизни ведет человек. Поэтому алиментарная форма развивается из-за вредных привычек питания.
Когда возникает гиперхолестеринемия?
Как правило, причины болезни кроются в:
- регулярном приеме определенных средств;
- сахарном диабете;
- нефротическом синдроме (НС);
- болезнях печени, таких как ожирение печени;
- гипотиреозе.
Существуют факторы риска, к которыми являются регулярные стрессы, гиподинамия, артериальная гипертензия, а также генетический (СГ). К тому же гиперхолестеринемии подвержены люди, имеющие лишний вес, причины которого кроются во вредных пищевых привычках и дисбалансе обмена веществ по МКБ 10.
Еще причины развития болезни кроются в бесконтрольном поедании пищи, повышающей уровень холестерина (например, жареная картошка с салом). А регулярное распитие спиртосодержащих напитков также способствует отложению бляшек, т.к. алкоголь принято хорошо закусывать вредными продуктами.
Симптоматика
Гиперхолестеринемия – специфический показатель, определяющийся с помощью использования лабораторных способов диагностирования (липидограмма). При этом определяется общий показатель уровня холестерина, который не несет особой информации, т.к. он состоит из триглицеридов и липопротеинов низкой и высокой плотности по МКБ 10.
Лабораторное диагностирование направлено на разделение общего холестерина на элементы, оно рассчитывает какое влияние оказывают липопротеины на стенки сосудов.
Иногда в запущенных случаях заболевание может иметь внешние симптомы, благодаря которым доктор может выяснить верный диагноз. Также есть определенные симптомы, указывающие на наследственную вторичную гиперхолестеринемию. К ним относятся:
- ксантомы – холестериновые узелки, собранные над сухожилиями;
- липоидная роговичная дуга свидетельствует о наличии СГ, в возрастной категории до 50 лет;
- ксантелазмы – характерные симптомы, заключающиеся в наличии желто-серых узлов под верхней тканью век (человек без медицинского образования их может даже не заметить).
Основные симптомы возникают только в виде результата развития заболевания, медленно приобретающего тяжелую форму и массу других сопровождающих болезней.
Какие осложнения могут возникнуть при гиперхолестеринемии?
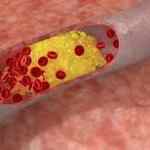
Самым неблагоприятным последствием при гиперхолестеринемии является атеросклероз. Это заболевание представляет собой отложение холестериновых бляшек на стенах сосудов. Когда бляшки накапливаются в стенках происходят патологические изменения.
Стенки становятся менее эластичными, оказывая негативное воздействие на работу сердца и сосудов. Атеросклеротические образования – это причина сужения и окклюзии сосудов, последствием которых может быть инсульт либо инфаркт. Помимо этого, существует церебральный атеросклероз.
Хроническая форма последствий при некоторых осложнениях болезни можно объяснить нарушениями в кровеносной системе. По причине этого появляется ишемия сосудов либо органов.
Сосудистая недостаточность – это наиболее серьезное последствие. Его острая форма определяется спазмами сосуда.
Важно! Разрыв и инфаркт сосудов – характерные осложнения гиперхолестеринемии и прочих сопровождающих ее болезней.
Рацион при гиперхолестеринемии
Лечение заболевания подразумевает наличие определенного режима питания. Диета при гиперхолестеринемии оказывает антисклеротическое воздействие и выводит из организма излишки холестерина с помощью определенной пищи.
Рацион направлен на восстановление обменных функций и приобретение здоровых привычек питания.
Основные принципы питания при повышенном содержании холестерина в организме должны быть следующими:
Методы лечения
Гиперхолестеринемия лечится и немедикаментозными способами, к которым относится намеренное уменьшение веса, посредством распределения физических нагрузок, зависящих от притока кислорода. Программа должна подбираться для каждого больного в индивидуальном порядке, при этом должны учитываться все параллельные болезни.
Также профилактика гиперхолестеринемии заключается в пересмотре рациона с контролированием количества попадающих в организм элементов в соотношении с объемом спортивных нагрузок. Так, чтобы лечение было успешным, необходимо отказаться от жареной и жирной еды, а жирную белковую пищу следует заменить на менее калорийную.
В этом отношении можно посмотреть на то, что собой представляет низкокалорийная диета при сахарном диабете, и взять ее за основу.

К тому же чистая гиперхолестеринемия обязывает больного отказаться от спиртосодержащих напитков, чтобы замедлить процесс прибавления лишнего веса, нормализовать обмен молочной кислоты и снизить риск появления осложнений при принятии лекарств.
О курении также следует забыть, чтобы лечение народными средствами принесло ощутимые результаты, и уменьшился риск возникновения нарушений сердечно-сосудистой системы и повысилось содержание антиатерогенных элементов.
Медикаментозное лечение
Сегодня многие склонны утверждать, что гиперхолестеринемия поддается нетрадиционной терапии. Однако лечение народными средствами – не всегда приносит благоприятные результаты, поэтому важно не забывать о лекарственных препаратах.
Уменьшают уровень содержания холестерина в клетках и замедляют синтез холестерина печенью. Более того, статины разрушают липиды, убирают воспаления, и уменьшают вероятность поражения здоровых частей сосудов.
Лечение этим средством предупреждает усвоение холестерина в кишечнике, однако, такое лечение частичное. В действительности только 20% холестерина попадает с пищей, а остальные 80% холестерина образуются в клетках печени.
Эти препараты снижают содержание триглицеридов при увеличении уровня липопротеидов, имеющих высокую плотность.
Секвестранты холиевых кислот
Лечение этой группой препаратов помогает организму вывести холестерин, содержащийся в жирных кислотах. К побочным действиям можно отнести скорость протекания процессов пищеварения, и нарушения вкусового восприятия.
Полиненасыщенные жирные кислоты координируют содержание триглицеридов и улучшают работу сердца. Омега-3 является неотъемлемой составляющей жирной рыбы. Если у больного нет лишнего веса, то ему назначают профилактическое лечение и вводят в его рацион жирные сорта рыбы.
http://diabethelp.org/oslozhneniya/giperholesterinemiya.html