Диф диагностика гипертонического криза
Гипертонический криз: тактика ведения на догоспитальном этапе
Кафедра клинической фармакологии МГМСУ, Национальное научно-практическое общество скорой медицинской помощи, Москва
Г[/b] ипертонический криз — резкое повышение артериального давления (АД) выше 180/120 мм рт. ст. или до индивидуально высоких величин. Осложненный гипертонический криз сопровождается признаками ухудшения мозгового, коронарного, почечного кровообращения и требует снижения АД в течение первых минут и часов с помощью парентеральных препаратов.
Этиология и патогенез
[/b]Гипертонический криз развивается на фоне гипертонической болезни (в том числе как ее первое проявление) и симптоматической артериальной гипертензии.
Состояния, при которых возможно резкое повышение АД:
• реноваскулярная артериальная гипертензия;
• диабетическая нефропатия;
• феохромоцитома;
• острый гломерулонефрит;
• эклампсия беременных;
• диффузные заболевания соединительной ткани с вовлечением почек;
• применение симпатомиметических средств (в частности, кокаина);
• травма черепа;
• тяжелые ожоги и др.
Наиболее частыми факторами, способствующими развитию гипертонических кризов, являются:
• прекращение приема гипотензивных лекарственных средств;
• психоэмоциональный стресс;
• избыточное потребление соли и жидкости;
• физическая нагрузка;
• злоупотребление алкоголем;
• метеорологические колебания.
В патогенезе гипертонического криза выделяют:
• сосудистый механизм — повышение общего периферического сопротивления в результате увеличения вазомоторного (нейрогуморальные влияния) и базального (при задержке натрия) тонуса артериол;
• кардиальный механизм — увеличение сердечного выброса, сократимости миокарда и фракции изгнания в ответ на повышение частоты сердечных сокращений (ЧСС), объема циркулирующей крови.
Кровообращение жизненно важных органов (головной мозг, сердце, почки) при колебаниях АД в сосудистом русле обеспечивается механизмами саморегуляции регионального кровотока. При гипертоническом кризе происходит несостоятельность указанных механизмов, которая может привести к жизнеугрожающим повреждениям органов и систем. Следует помнить, что быстрое и значительное снижение АД может оказаться более опасными, чем его повышение.
Классификация
[/b]По течению гипертонические кризы подразделяются на осложненные и неосложненные.
Осложнения гипертонических кризов подразделяются на цереброваскулярные и кардиальные.
К цереброваскулярным осложнениям относятся:
• острое нарушение мозгового кровообращения (инсульт, субарахноидальное кровоизлияние);
• острая гипертоническая энцефалопатия с отеком мозга.
К кардиальным осложнениям относятся:
• острая сердечная недостаточность;
• инфаркт миокарда, острый коронарный синдром.
• острое расслоение аорты, разрыв аневризмы аорты.
• острая почечная недостаточность.
• острая ретинопатия с кровоизлиянием в сетчатку глаза.
Клиническая картина
[/b]При осложненном гипертоническом кризе отмечаются:
• внезапное начало (от нескольких минут до нескольких часов);
• индивидуально высокий уровень АД или систолическое АД і 180 мм рт. ст. и/или диастолическое АД і 120 мм рт. ст.;
• появление признаков ухудшения регионарного кровообращения: интенсивной головной боли, тошноты, рвоты, нарушения зрения, одышки, боли в груди, слабости, отеков, дизартрии, парезов, параличей, нарушения сознания и др. (табл. 1).
Дифференциальная диагностика
[/b]Гипертонический криз следует отличать от декомпенсации или ухудшения течения артериальной гипертензии, при которой повышение АД развивается на фоне сохраненной саморегуляции регионального кровотока и, как правило, вследствие неадекватного лечения. При этом отмечается удовлетворительная переносимость высоких цифр АД, отсутствуют острые признаки поражения органов-мишеней, характерной жалобой является головная боль, которая нередко проходит спонтанно. Госпитализация не показана.
Советы позвонившему
[/b]• Уложите больного, приподнимите голову.
• Уточните, принимал ли больной плановые гипотензивные препараты, если нет, то рекомендуйте принять их в обычной дозе.
• Измерьте пульс, АД и запишите значения.
• Найдите снятую ранее ЭКГ больного и покажите ее врачу скорой медицинской помощи (СМП).
• Не оставляйте больного без присмотра.
Действия на вызове
Диагностика[/b]
Обязательные вопросы:
1. Регистрировались ли ранее подъемы АД? Сколько лет отмечаются подъемы АД?
2. Каковы привычные и максимальные цифры АД?
3. Чем обычно субъективно проявляется повышение АД, каковы клинические проявления в настоящее время?
4. Получает ли пациент регулярную гипотензивную терапию?
5. Когда появилась симптоматика и сколько длится криз?
6. Предпринимались ли попытки самостоятельно купировать гипертонический криз? Чем раньше удавалось снизить АД?
Осмотр и физикальное обследование
1. Оценка общего состояния и жизненно важных функций — сознания (возбуждение, оглушенность, без сознания), дыхания (наличие тахипноэ).
2. Визуальная оценка:
• положение больного (лежит, сидит, ортопноэ);
• цвета кожных покровов (бледные, гиперемия, цианоз) и влажность (повышена, сухость, холодный пот на лбу);
• сосуды шеи (наличие набухания вен, видимой пульсации);
• наличие периферических отеков.
3. Исследование пульса (правильный, неправильный), измерение ЧСС (тахикардия, брадикардия).
4. Измерение АД на обеих руках (в норме разница /media/consilium/06_12/24.shtml :: Wednesday, 11-Apr-2007 21:28:55 MSD
http://old.consilium-medicum.com/media/consilium/06_12/24.shtml
ДИАГНОСТИКА. ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА Признаки Кризы 1-го типа Кризы 2-го типа Развитие Стадия ГБ Повышается АД Тип гемодинамики;
ГИПЕРТОНИЧЕСКИХ КРИЗОВ
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Кризы 2-го вида характеризуются менее острым началом, протекают более тяжело и длительно — от нескольких часов до 4-5 и более дней. Преобладают симптомы нарушения деятельности ЦНС: резкие головные боли, сонливость, общая оглушенность вплоть до спутанности сознания, тошнота и рвота, иногда — парестезии, расстройства чувствительности и преходящие двигательные нарушения. Повышается систолическое и преимущественно диастолическое АД, в то время как пульсовое АД меняется мало. Часто наблюдаются боли в области сердца, одышка или удушье вплоть до приступов сердечной астмы и развития отека легких, изменения ЭКГ. У 50% больных в моче появляются белок, эритроциты и гиалиновые цилиндры.
Установлено, что при кризах 1 вида у больных повышена секреция адреналина, а при кризе 2-го вида — норадреналина.
С учетом вышеприведенной таблицы, можно сделать вывод, что у нашего пациента имеет место гипертонический криз 2-го типа, который невропатологи нередко рассматривают как преходящее нарушение мозгового кровообращения.
Поскольку кардинальным признаком АГ является повышение АД выше установленных пределов, обозначенных в начале главы, формальная диагностика гипертензивного синдрома не трудна — она осуществляется при повторных измерениях АД в состоянии покоя. Следует помнить, что АД подвержено колебаниям и меняется в течение суток. Самая низкая величина регистрируется ночью, к утру АД несколько повышается, затем с 8 часов несколько снижается в течение дня, а после 17 часов — вновь повышается. При каждом врачебном осмотре АД измеряют дважды, а если разница между полученными результатами превышает 5 мм рт.ст. — трижды. В случаях если АД на руках повышено, необходимо определить АД на ногах — особенно у молодых /в связи с возможностью коарктации аорты/. Как уже было указано, повышенным считают АД 140/90 мм рт.ст. и выше. и они подлежат специальному диспансерному наблюдению.
Кроме повышенного АД, характерным признаком сформировавшейся гипертонической болезни является гипертрофия левого желудочка, выявление которой позволяет ставить 2-ю стадию гипертонической болезни. Вследствие этого, верхушечный толчок и левая граница сердца смещены влево, а в поздних стадиях и вниз. Аускультативно над аортой выслушивается акцент II тона. При прогрессировании сопутствующего атеросклероза систолический шум может выслушиваться над аортой. Рентгенологически обнаруживается увеличение левого желудочка и расширение аорты.
При ЭКГ выявляются характерные признаки гипертрофии левого желедочка: левограмма, высокие зубцы R в отведениях V5-6 выше и больше по амплитуде чем в отведении V4, глубокие зубцы S в отведениях V1-2. При выраженной гипертрофии — может отмечаться уширение комплекса QRS, косонисходящее смещение сегмента ST ниже изолинии в V5-6, отрицательные зубцы Т в отведениях V5-6.
Характерным объективным признаком поражения сосудов при гипертонической болезни являются изменения глазного дна. Определяются сужение и извилистость артерий сетчатки, расширение вен /симптомы Салюса и Гвиста/, геморрагии, дегенеративные очаги в сетчатке и в области соска зрительного нерва, иногда отслойка сетчатки и отек или атрофия зрительного нерва с потерей зрения.
В таблице 10 суммированы основные диагностические критерии гипертонической болезни.
Таблица 10 ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ ГИПЕРТОНИЧЕСКОЙБОЛЕЗНИ
*Повышенное АД />140/90 мм рт.ст., зарегистрированное
не менее чем при 2-х врачебных осмотрах/
*Перкуторное увеличение размеров левого желудочка
*Аускультативно: акцент 2-го тона на аорте,
*Рентгенологически: увеличение левого желудочка,
*ЭКГ-признаки гипертрофии левого желудочка
/увеличение амплитуды зубцов R в левых грудных
отведениях V5-6; R/V6/ + S/V1/ > 35 мм; отклонение
http://studopedia.su/8_8969_diagnostika.html
Дифференциальная диагностика гипертонического криза
Дифференциальный диагноз ГК имеет большое и нередко решающее значение, так как в экстренной ситуации необходимо быстро установить патогенетическую сущность криза, оценить его тяжесть и возможность развития осложнений.
Как уже отмечалось, при ГК основными симптомами являются: резкое повышение артериального давления, учащение и напряжение пульса, гиперемия лица. Наряду с этим гипертонические кризы сопровождаются головной болью в затылочной области или темени, реже — в области лба, рвотой. Больные при этом теряют равновесие, жалуются на шум в ушах, зрительные расстройства в виде ощущения тумана или пелены перед глазами, появления мушек, светящих точек, зигзагов. Возможны кратковременная потеря сознания или явления возбуждения, двигательного беспокойства, оглушенность, дезориентация. Медсестра обязана обратить внимание на все эти особенности симптомов у больного и немедленно сообщить врачу.
При объективном у таких больных на глазном дне наблюдаются спазм артерий сетчатки, извитость вен, симптом Салюса — Гунна I и II, отек сетчатки вокруг сосудов. Отмечается также ряд дополнительных симптомов в результате поражения других органов или систем (изменение показателей РЭГ, ЭКГ, анализа крови, мочи, рентгенологического исследования), которые могут наблюдаться и при других видах кризов.
ГК встречаются также у больных со склеротической артериальной гипертензией. Обе разновидности гипертонического криза объединяют такие признаки как повышение артериального давления, головная боль, тяжесть в голове, усиливающаяся при наклоне ее, шум в ушах, боль в области сердца. Однако при кризе у больных со склеротической артериальной гипертензией артериальное давление менее высокое, диастолическое давление повышается незначительно, головная боль носит разлитой характер, расстройства функции вегетативной нервной системы выражены нечетко. На глазном дне артерии сужены неравномерно, определяются бледно-желтые очаги в сетчатке, иногда — отложение холестерина в виде кольца у лимба глаз. Такие кризы чаще сопровождаются очаговыми нарушениями мозгового или коронарного кровообращения.
ГК, обусловленные гипертонической болезнью, сходны с симпатико-адреналовыми вегетативно-сосудистыми кризами. Однако в анамнезе больных с симпатико-адреналовыми вегетативно-сосудистыми кризами отсутствуют данные, подтверждающие наличие гипертонической болезни. АД у большинства таких больных повышается нерезко, особенно систолическое, а после криза оно возвращается к пределам нормы. Если при ГК вегетативно-сосудистые симптомы бывают в основном симпатико-адреналовой направленности, то при вегетативно-сосудистых кризах они чаще носят смешанный характер (симпатико-тонический и нередко — парасимпатико-тонический), хотя явно при этом доминируют симптомы симпатической части вегетативной нервной системы. Характерным для этих кризов является фазность в развитии симптомов: симпатико-тоническая направленность часто сменяется парасимпатикотонией, а потом снова симпатикотонией. Такая фазность вегетативно-сосудистых симптомов не характерна для кризов при гипертонической болезни. Кроме того, симпатико-адреналовые вегетативные кризы очень часто сопровождаются спазматической болью в области сердца, иногда протекающей по типу стенокардической, перебоями, чувством замирания и остановки сердца, одышкой, бронхо-спазмом с чувством удушья, стеснением в грудной клетке, «нехваткой воздуха», «комом» в горле, болью в области желудка, частыми позывами к мочеиспусканию и дефекации и др. Особенно тягостными бывают сердечные и легочные фобии, проявляющиеся отчетливым страхом смерти от удушья или остановки сердца.
Следует дифференцировать ГК и эритремические кризы при истинной полицитемии. У больных с эритремическим кризом, кроме повышения АД, наблюдается значительное увеличение количества эритроцитов, тромбоцитов, а также содержания гемоглобина. Кроме того, для эритремических кризов, как и гипертонических, основными симптомами являются: ощущение жара и прилива крови к голове, шум в ушах, головная боль, тошнота, рвота, головокружение, оглушенность, расстройство памяти и внимания, нередко парестезии. Однако при гипертонических кризах не бывает полицитемии.
Трудно бывает отличить ГК от криза при первичном альдостеронизме (синдром Кона). Первичный альдостеронизм — надпочечно-корковый синдром, характеризующийся резким уменьшением содержания калия в крови. В основе патогенеза заболевания лежит изолированная гиперпродукция альдостерона, вызванная гиперплазией, чаще аденомой клеточных элементов коркового вещества надпочечников, продуцирующих минералокортикоиды.
Первичный альдостеронизм встречается редко у лиц в возрасте от 30 до 50 лет, чаще у женщин. Больные жалуются на постоянную головную боль, шум в ушах, общую слабость, жажду, обильное и частое мочеиспускание. В результате нарушения электролитного баланса периодически появляются приступы мышечной слабости, парестезии, эпилептиформные судороги и параличи. Нередко артериальное давление повышается до 26,7/18,1-29,3/20,0 кПа (200/135-220/150 мм рт. ст.). Считают, что артериальная гипертензия связана с увеличением содержания альдостерона в крови. Кроме стойкой гипертензии, отмечаются тахикардия, приглушенность сердечных тонов, что бывает и при гипертоническом кризе. На ЭКГ наблюдаются удлинение интервала S-Т и раздвоение зубца Т. Эти изменения миокарда связывают с недостаточностью калия в организме. У больных нередко понижаются сократительная и моторная функции желудка. В связи с понижением уровня калия в крови часто появляются признаки нарушения функции почек, выражающиеся полиурией, полидипсией, никтурией и альбуминурией.
Концентрационная способность почек понижена, реакция мочи обычно щелочная, содержание в моче альдостерона и калия увеличено, а натрия уменьшено. В крови количество калия резко уменьшено, натрия несколько повышено или нормально, содержание кальция и фосфора не претерпевает изменений.
Диагноз первичного альдостеронизма основывается на наличии стойкой артериальной гипертензии, гипокалиемии, приступов мышечной слабости и парестезии, полиурии, полидипсии и характерной ЭКГ; следует помнить, что нередко сопутствующим осложнением является пиелонефрит.
Существенное дифференциально-диагностическое значение имеет супраренорентгенография, позволяющая выявить опухоль надпочечников.
Первичный альдостеронизм при отсутствии лечения прогрессирует, приступы мышечной слабости учащаются, нарастают явления недостаточности сердечнососудистой системы.
Нередко ГК приходится отличать от пароксизма гипертензии у больных феохромоцитомой, при котором наблюдается повышение артериального давления до 33,3-40 кПа (250-300 мм рт. ст.). Особенно трудно распознать опухоль надпочечников в случаях, когда кризы развиваются на фоне постоянной артериальной гипертензии. ГК у больных феохромоцитомой обычно развивается внезапно, больные при этом бледнеют, лицо покрывается потом, руки дрожат. Больные жалуются на жгучую пульсирующую головную боль, головокружение, слабость, тошноту и рвоту, схваткообразную боль в животе, выраженное сердцебиение. ЧСС на высоте криза становится 150-160 в 1 мин, отмечается интенсивная пульсация шейных артерий. Все эти явления, выраженные в такой степени, не свойственны кризам при гипертонической болезни (М.С. Кушаковский, 2010 г.). При гипертонической болезни выход больных из криза происходит постепенно, тогда как у больных феохромоцитомой артериальное давление снижается быстрее благодаря активному разрушению циркулирующих катехоламинов. Нередко наблюдается фазность процесса: вначале резко, хотя и кратковременно повышается артериальное давление, что сопровождается предельной синусовой тахикардией, затем при переходе больного в вертикальное положение происходит острое снижение давления с профузным потом и обмороком (М.С. Кушаковский, 2010 г.).
Существенными для дифференциального диагноза феохромоцитомы являются признаки, которые встречаются в межприступный период: повышение основного обмена, субфебрильная температура тела, увеличение концентрации в плазме свободных жирных кислот, гипергликемия и глюкозурия, иногда картина сахарного диабета. Наблюдается склонность больных к прессорным или депрессорным реакциям в ответ на легкую травму, наркоз, гипервентиляцию (частое и глубокое дыхание), пальпацию области почек. Имеются также изменения крови (лейкоцитоз,полицитемия), что не свойственно сосудисто-мозговым кризам у больных гипертонической болезнью (Е.Е. Гогин, 2012 г.).
Большое значение в дифференциальной диагностике гипертонических кризов имеет фентоламиновая (регитиновая) проба:
внутривенно в течение 5-10 с вводят 5 мг фентоламина в изотоническом растворе натрия хлорида. Артериальное давление определяют каждые 30 с в течение 5 мин, затем — каждую минуту в течение 15-30 мин или до тех пор, пока артериальное давление не возвратится к исходному уровню. Положительным ответом считается снижение артериального давления до исходного уровня через 10-40 мин (И.К. Шхвацабая, 2010 г.).
Наиболее убедительный диагноз феохромоцитомы устанавливается после определения экскреции катехоламинов и их важнейших метаболитов в суточной моче. У больных гипертонической болезнью в период сосудистого криза иногда увеличивается выделение адреналина и норадреналина, но незначительно. В период пароксизма гипертензии у больных феохромоцитомои мы часто наблюдали резкое увеличение содержания в суточном количестве мочи дофамина (3000-5000 нмоль/сут), адреналина (82 — 41 нмоль/сут), норадреналина (295-1180 нмоль/сут) и ванилин-миндальной кислоты (21-114,2 нмоль/сут). Окончательный диагноз феохромоцитомы можно поставить на основании характерной клинической картины заболевания, положительных проб для провоцирования феохромоцитомного криза, наличия катехоламинурии и обнаружения опухоли методом рентгенографии надпочечников в условиях пневморетроперитонеума.
Проводить дифференциальную диагностику ГК и других мозговых сосудистых кризов (солярный, абдоминальный, тиреотоксический, надпочечниковый и др.) нет необходимости, так как они протекают с нормальным, а некоторые из них с пониженным артериальным давлением.
ГК при тиреотоксикозе характеризуются повышением в основном систолического артериального давления, сопровождаются большим пульсовым давлением и тахикардией. Большое значение имеют и другие признаки изменения функции щитовидной железы, а также радиоизотопные методы диагностики, в частности повышение количества тироксина крови, что является наиболее достоверным показателем наличия тиреотоксикоза.
ВЫВОД: Патогенетические причины и соответственно клинические формы гипертонического криза очень разнообразны и дифференциальную диагностику может провести только врач. Но от точных, правильных и быстрых действий медсестры зависит вовремя проведённый дифдиагноз и часто — жизнь больного.
http://studwood.ru/1603337/meditsina/differentsialnaya_diagnostika_gipertonicheskogo_kriza
Все о гипертоническом кризе
Люди с гипертензией находятся в группе риска заболеваемости сердечными и сосудистыми патологиями. Гипертонический криз – одно из последствий повышенного артериального давления, оно возникает как у взрослых, так и у детей. Его важно вовремя обнаружить, чтобы начать лечение.
Зная, что такое гипертонический криз, можно своевременно оказать помощь, и таким способом предотвратить развитие осложнений. Под этим термином понимают состояние, которое проявляется резким скачком артериального давления, и при отсутствии лечения приводит к патологиям со стороны многих органов различной степени тяжести.

Типы гипертонических кризов разделены по выраженности симптомов и нарушений, возникающих в организме. Они определяются резким увеличением давления, связанного с сердечным выбросом и сопротивлением, возникающим в сосудах. В некоторых случаях эти факторы накладываются друг на друга. Виды гипертонического криза :
Гиперкинетический гипертензивный криз нарастает очень быстро на фоне хорошего самочувствия. Предвестники для данной формы не характерны. Пациенты сначала ощущают выраженную боль в голове, появляются перед глазами мушки. Часто отмечается тошнота или рвота. Кризис у больных проявляется возбуждением, чувством жара, возникает дрожь во всем теле. К признакам гипертонического криза не осложненного течения относятся: повышенная потливость, учащенный пульс, красные пятна на коже. Отмечается гипертензия с увеличением систолического (до 220 мм.рт.ст) давления, а диастолическое обычно повышено незначительно (не более 50 мм. рт. ст). Некоторые пациенты отмечают, что гипертонические кризы начинаются с повышения количества мочеиспусканий.
При сдаче анализов в моче чаще всего нет никаких изменений. В отдельных случаях наблюдается увеличенное количество эритроцитов и белка. Длится эта форма гипертонического криза несколько часов. Характерной особенностью является его наличие не только у людей с постоянным повышенным уровнем давления, но и на фоне определенных состояний – стресс, болезнь, прием некоторых лекарственных средств. Возникновение осложнений при гиперкинетическом типе бывает редко.
Различают и другие гипертонические кризы, где классификация будет включать гипокинетический вариант течения болезни. Он отличается медленным нарастанием симптомов. Пациенты отмечают головную боль, сонливость. Иногда появляется ощущение тошноты и рвота при гипертоническом кризе. Временно ухудшается слух и нарушается зрение. Пульс обычно не изменяется. Диастолическое давление увеличивается до 150 мм. рт. ст. После того как признаки кризиса начинают исчезать, в анализе мочи появляются белок, эритроциты и цилиндры.
Эукинетический тип – это еще один вариант при установлении диагноза «гипертонический криз». Протекает он совсем по-другому, если сравнить с предыдущими. На фоне повышенного давления отмечается быстрое нарастание симптоматики. Для эукинетического типа характерна боль в голове, тошнота и двигательные расстройства.
Наибольшее распространение получила классификация, включающая только криз 1 и 2 типа. Ученые определили специфические черты, характерные для обоих вариантов. Первый тип имеет следующие специфические признаки:
- дрожь во всем теле;
- боль в голове;
- головокружение;
- высокое давление (до 200/110 мм.рт.ст);
- дрожание рук (тремор);
- учащенный пульс;
- двоение и мелькание перед глазами мушек;
- ощущение жара;
- чрезмерная потливость.
Второй тип характеризуется постепенным нарастанием симптоматики. Диастолическое давление увеличивается до 180 мм. рт. ст. Гипертонический криз 2 типа более характерен для людей, страдающих гипертензией тяжелой степени. Боль в голове возникает резко, нарушается зрение, чувствительность. У некоторых пациентов возникают жалобы на сжимающие неприятные ощущения в области сердца. Сердцебиение и дрожь при кризе 2 степени не характерны.
Детский и подростковый криз
Кризы у взрослых и подростков имеют некоторые отличия. Даже у детей высокое артериальное давление без лечения может обернуться серьезными проблемами, сопровождающими их всю жизнь. Поэтому так важна своевременная реакция на происходящие сбои.
Чаще всего гипертонический криз у детей и подростков возникает по следующим причинам:
Развитие гипертонического криза будет резким или постепенным. Дети и подростки жалуются на выраженную боль в голове, тошноту, возбуждение и чувство страха. Если это приступ гиперкинетического типа, то длится он не более 3 часов.
Признаки гипокинетического варианта течения развиваются постепенно. Чаще всего беспокоят жалобы со стороны нервной системы – это резкая перемена настроения, нарушение сна.
Присоединяются изменения со стороны зрения (мушки перед глазами или туман). Таких детей и подростков отличает снижение физической и умственной работоспособности.
Гипертонические кризы у взрослых имеют другие особенности. Для мужчин в некоторых случаях характерно появление только слабости и незначительной головной боли. Женщины предъявляют жалобы на ощущение нехватки воздуха, повышенную тревожность, дрожь в конечностях, сердцебиение, гиперемию лица, чрезмерную потливость.
Гипертонический криз, где причины связаны с гормональной перестройкой, чаще всего определяется наступлением климакса. Первыми симптомами у женщин являются головокружение, тошнота и, в некоторых случаях, рвота. Эти неприятные ощущения усиливаются при поворотах головы, наклонах, чихании и кашле. В связи с нарушением кровоснабжения в головном мозге некоторые отмечают ухудшение зрения и светобоязнь.
Осложнения
Гипертония чаще всего становится причиной гипертонического криза, осложненного инсультом, отеком головного мозга или легких, повреждением сетчатки, инфарктом, почечной недостаточностью. Развитие такого состояния происходит постепенно и занимает 2-3 дня. Первыми проявлениями становятся сонливость, звон в ушах.
Гипертонический криз (не осложненный) представляет меньшую угрозу для жизни человека, в отличие от осложненного варианта течения. Но он также требует немедленных лечебных мероприятий, основа которых – это снижение уровня артериального давления. Выделяют несколько тяжелых вариантов течения болезни:
- церебральный или мозговой;
- астматический;
- сосудистый (ишемический).
Церебральный гипертонический криз, причиной которого являются скачки давления, может привести к энцефалопатии, инсульту или преходящему нарушению кровообращения в головном мозге. Астматический вариант наблюдается практически у 50% больных. В некоторых случаях он осложняется инфарктом миокарда, нарушением сердечного ритма. Такая форма болезни характерна не столько для людей молодого возраста, сколько для пожилых, на фоне атеросклероза сосудов. Церебральный криз характеризуется преобладанием мозговой симптоматики. Различают два варианта мозгового криза. Первый начинается с головной боли, и давление будет повышено только в артериях сетчатки и виска. Второй тип может пройти с тяжелыми приступами. Иногда такое состояние заканчивается потерей сознания. Характерно повышение уровня системного давления. Гипертонический церебральный криз у некоторых пациентов протекает с нарушением зрения, двигательной функции и иногда судорогами.
При кризе с преимущественным преобладанием сосудистых изменений (ишемический тип) в организме происходит нарушение ритма, и присоединяются боли в сердце. Развитие тяжелых гипертонических кризов происходит постепенно. Продолжительность может занимать несколько дней, но отличительная черта осложненных вариантов – это сохранение симптоматики даже после стабилизации давления. Больные начинают замечать, что в положении лежа у них возникает одышка, а полусидя им становится намного легче. Кожа на ощупь выглядит сухой и становится холодная, лицо приобретает красный оттенок.
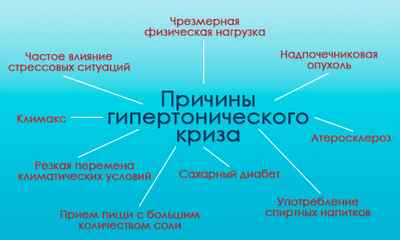
Существует большое разнообразие причин, которые влияют на давление. Чаще всего это оказывается несоблюдение врачебных рекомендаций и неправильно подобранная терапия. Важно подобрать не только препарат, но и срок, сколько пациент будет его принимать. Выделяют следующие факторы, которые провоцируют развитие гипертонического криза:
- чрезмерная физическая нагрузка;
- частое влияние стрессовых ситуаций;
- резкая перемена климатических условий;
- прием пищи с большим количеством соли;
- употребление спиртных напитков;
- надпочечниковая опухоль (феохромоцитома);
- заболевания почек (гломерулонефрит, мочекаменная болзнь);
- климакс;
- атеросклероз;
- сахарный диабет.
Существует риск развития осложнения гипертонического криза после операции среди пациентов, имеющих постоянно высокий уровень артериального давления.
В эту категорию входят люди, которым проводилось хирургическое вмешательство на сосудах, в области шеи, головы, при получении травмы.

Дифференциальная диагностика
Повышенное давление характерно для многих болезней. Дифференциальная диагностика гипертонического криза играет основную роль при установлении диагноза. В такой ситуации важно своевременно разобраться в проблеме, установить тяжесть и назначить лечение в соответствии с состоянием пациента. Многие не задумываются, чем опасен гипертонический криз. На самом деле за его симптомами скрываются многие другие заболевания, которые важно различать. Признаки бывают сходными со следующими состояниями:
- склеротической артериальной гипертензией;
- симпатико-адреналовыми сосудистыми кризами;
- полицитемией;
- первичным альдостеронизмом;
- феохромоцитомой;
- тиреотоксикозом.
При поражении сосудов атеросклерозом артериальное давление, по сравнению с кризом, повышается не значительно. Появляется боль в голове разлитого характера. Характерной чертой симпатико-адреналовых сосудистых кризов является чувство замирания в области сердца. Иногда пациенты жалуются на боль по типу стенокардии, удушье, учащенное мочеиспускание и дефекацию. Некоторые отмечают появление ощущения страха смерти.
У больных с полицитемией, кроме высокого давления, в анализе крови наблюдается эритроцитоз, тромбоцитоз и повышение уровня гемоглобина.
Появляются головные боли, ощущение жара, шум в ушах, расстройство памяти и внимания, оглушение.

При первичном альдостеронизме пациенты жалуются на слабость, учащенное мочеиспускание, жажду. Нарушение баланса электролитов в организме приводит к появлению мышечной слабости, приступам эпилепсии. Кроме этого отмечается повышенное давление, учащенное сердцебиение. В связи со снижением концентрации калия появляются специфические признаки – это преобладание ночного мочеиспускания, нарушение почечной функции.
Больные с феохромоцитомой отличаются высоким давлением, не ниже 180 мм.рт.ст. Криз развивается внезапно, начинается он с бледности кожных покровов, обильного потоотделения и дрожи в руках. Головная боль становится пульсирующей, иногда жгучей, появляются боли в области живота и выраженное сердцебиение.
Если у пациента тиреотоксикоз, то повышается в основном систолическое давление. Поэтому это облегчает постановку диагноза – гипертонический криз, где диагностика основана на исследовании функции щитовидной железы. Наиболее достоверным является определение уровня тироксина в крови.
Самым распространенным симптомом кризов является сильная тошнота и рвота. В головном мозге циркуляция крови становится нестабильной, и то, сколько будет длиться такое состояние, зависит от типа криза. Нарушение кровотока приводит к появлению отека, который неблагоприятно воздействует на центр рвоты. Факторами, провоцирующими такое состояние, являются физическое перенапряжение, стресс, изменяющиеся метеоусловия. Головной мозг подает сигнал о том, что необходимо избавиться от лишней жидкости при помощи рвоты, чтобы уменьшить выраженность отека.
Способы профилактики
Резкое повышение давления влечет за собой много опасных осложнений, поэтому то, что нужно делать при гипертоническом кризе, должен знать каждый пациент, чтобы сохранить здоровье. Существуют следующие способы борьбы с таким состоянием:
- медикаментозное лечение;
- правильное питание;
- дозированная физическая нагрузка.
Гипертонический криз 1 и 2 типов возникает чаще у больных, имеющих длительный стаж заболевания гипертензии. Поэтому им необходимо принимать антигипертензивные препараты, к которым относятся:
Бета-блокаторы («Метопролол», «Атенолол», «Пропранолол»), задача которых состоит в снижении частоты сокращений сердца.
Скачки давления связаны с постоянными стрессами, ведь адреналин, который выбрасывается в этот момент, сужает сосуды. Поэтому необходимо знать способы, как избежать гипертонического криза в такой ситуации. Для профилактики применяются успокоительные средства. Лучше всего использовать препараты на растительной основе – это пустырник, валериана. Эффективным способом релаксации, позволяющим избегать стрессов, является йога. Чтобы правильно овладеть такой техникой, важны тренировки с установлением правильной позы, дыхания.
Людям, склонным к повышению уровня давления, необходимо специальное питание при гипертоническом кризе. Следует помнить, что максимальное количество соли, которое разрешается употреблять в течение суток – это 3 г. Нельзя питаться продуктами, богатыми ею по содержанию – колбасами, консервами, маринадами, сыром. Питание должно включать достаточное количество калия. Им богаты многие овощи и фрукты.
Количество приемов пищи в сутки должно равняться 5, кушать необходимо небольшими порциями. Пить столько, сколько требует организм, но не менее 1,5 литров. Рекомендуется пациентам с такой проблемой снизить суточное употребление сахара. Это необходимо для профилактики осложнений. В течение дня требуется определение уровня глюкозы в крови. Считается важным этапом употребление продуктов в своем рационе, богатых клетчаткой – это фрукты, овощи, цельнозерновая каша.
Помогают снижать высокий уровень давления кисломолочные продукты. Диета при гипертоническом кризе исключает употребление кофейных напитков и чая. Взамен этому рекомендуется цикорий или травяные сборы.
Гипертонический криз считается коварным и грозным осложнением для больных, страдающих гипертензией. Некоторые люди не ощущают высокого артериального давления, что затрудняет установление диагноза и лечение. Чтобы предотвратить появление криза и его последствий, крайне важно соблюдать профилактические мероприятия.
Для подготовки материала использовались следующие источники информации.
http://cardiograf.com/gipertenziya/neotlozhnye-sostoyaniya/gipertonicheskij-kriz.html
80. Гипертонический криз, классификация, дифференциальная диагностика, неотложная терапия.
Гипертонический криз — внезапное повышение систолического и/или диастолического АД, сопровождающееся признаками ухудшения мозгового, кардиального или почечного кровообращения, а также выраженной вегетативной симптоматикой. Гипертонический криз, как правило, развивается у нелечёных больных, при резком прекращении приёма антигипертензивных средств, но может быть первым проявлением гипертонической болезни или симптоматической АГ.
Классификация: Неосложненный: Гипертонический криз первого типа развивается быстро и характеризуется резкой головной болью, иногда головокружением, появлением «тумана» перед глазами, общим беспокойством, чувством жара, дрожью, сердцебиением, колющей болью в области сердца. Систолическое артериальное давление повышается на (80— 100 мм рт. ст.), диастолическое — на (30—50 мм рт. ст.). Скорость кровотока возрастает, пульс учащается. В моче после криза появляется небольшое количество белка или увеличивается его содержание, в осадке эритроциты, иногда гиалиновые цилиндры. Криз этого типа обычно продолжается до 2—3 ч и сравнительно быстро купируется. Гипертонический криз второго типа развивается медленнее, при недостаточно эффективном лечении длится до нескольких дней. Характерны резчайшая головная боль, вялость, тошнота, рвота, ухудшение зрения и слуха. Пульс нередко замедлен, артериальное давление очень высокое, особенно диастолическое (140—160 мм рт. ст., иногда выше). Скорость кровотока существенно не изменяется. После криза с мочой выделяется сравнительно\’ много белка, эритроцитов, цилиндров.
Осложненный (тяжелый) гипертонический криз характеризуется резким повышением артериального давления, острой коронарной недостаточностью, сердечной астмой, отеком легких либо острым нарушением мозгового кровообращения, отеком мозга. Кроме того, отмечаются застойные соски зрительных нервов, временами слепота, афазия, глухота, резкое повышение давления спинномозговой жидкости с симптомами раздражения мозговых оболочек. На этом фоне возможна потеря сознания, которой иногда предшествуют приступы судорог. Развитие синдрома связано с острым отеком мозга вследствие нарушения проницаемости сосудистых стенок, по-видимому, в результате ишемии мозга во время резкого повышения артериального давления.
При изучении гемодинамических показателей с помощью интегральной реографии у больных с гипертоническими кризами по особенностям изменений гемодинамики мы выделили три типа неосложненных кризов: 1.Гиперкинетический тип, характеризующийся увеличением сердечного выброса (ударного и минутного объемов) при нормальном или пониженном общем периферическом сопротивлении (развивается преимущественно на ранних стадиях (I—IIА) гипертонической болезни и по клиническому течению чаще соответствует кризу первого порядка, по классификации).2.Гипокинетический тип, характеризующийся чрезмерным повышением общего периферического сопротивления, снижением ударного и минутного выброса (развивается преимущественно у больных гипертонической болезнью IIБ и III стадий и по клиническим проявлениям чаше соответствует гипертоническому кризу второго типа). 3.Эукинетический тип, при котором сердечный выброс существенно не изменяется, а общее периферическое сопротивление повышается умеренно (развивается чаще на фоне значительно повышенного исходного артериального давления).
Характеристики гипертонических кризов по типам:
Гиперкинетический тип криза развивается быстро, на фоне хорошего или удовлетворительного общего самочувствия, без каких-либс предвестников. Появляется резкая головная боль, нередко пульсирую щего характера, иногда мелькание мушек перед глазами. Может быть тошнота, изредка рвота. В период криза больные возбуждены, ощущают чувство жара и дрожь во всем теле. На коже лица, шеи, а иногда и груди нередко появляются красные пятна. Кожа влажная на ощупь. У некоторых больных возникают боль в сердце и усиленное сердцебиение. Пульс учащен. Повышено артериальное давление, преимущественно систолическое (до 200—220 мм рт. ст.); диастолическое давление повышается умеренно (на 30—40 мм рт. ст.). Пульсовое давление увеличивается. Нередко криз заканчивается обильным мочеиспусканием. В моче существенных изменений нет, иногда незначительней преходящая протеинурия, эритроциты. Скорость кровотока возрастает. Особо следует обратить внимание на нарушения гемодинамики. Сердечный выброс повышен, общее периферическое сопротивление несколько понижено или нормальное.Криз характеризуется быстрым и непродолжительным течением (до нескольких часов), развивается не только при гипертонической болезни, но и при некоторых формах симптоматических гипертензий. Осложнения бывают редко.
Гипокинетический тип криза характеризуется более постепенным развитием клинических симптомов. Характерны нарастающая головная боль, рвота, вялость, сонливость. Ухудшаются зрение и слух. Пульс чаще нормальный или замедлен. Резко повышается артериальное давление, особенно диастолическое (до 140—160 мм рт. ст.). Уменьшается пульсовое давление. После криза с мочой выделяются белок, эритроциты, цилиндры; если их обнаруживали и до криза, то выведение их увеличивается. Скорость кровотока существенно не изменяется. Изменения гемодинамики характеризуются снижением сердечного выброса и резким повышением общего периферического сопротивления.
Эукинетический тип криза. Клинические признаки развиваются быстро, на фоне повышенного исходного артериального давления, и характеризуются чаще всего церебральными расстройствами: общим двигательным расстройством, резчайшей головной болью, тошнотой и рвотой. Значительно увеличено как систолическое, так и диастолическое давление. Повышена концентрация адреналина в крови, как правило, при нормальном содержании норадреналина, а также активность калликреинкининовой системы. Отмечается умеренное повышение общего периферического сопротивления при нормальных величинах сердечного выброса.
При обследовании больного следует выявлять признаки поражения органов-мишеней.• Изменения глазного дна (сужение артериол, кровоизлияния, экссудаты, отёк соска зрительного нерва).• Нарушения функции левого желудочка (тахикардия, \»ритм галопа\», отёк лёгких, расширение вен шеи).• Нарушения мозгового кровообращения (неврологические признаки).
В клинических условиях, кроме измерения АД, необходимо назначить следующие исследования: • Рентгенографию грудной клетки.• ЭКГ.• Исследование глазного дна.• Общий анализ крови и мочи. При возможности рекомендуют провести мониторинг АД (лучше внутриартериальное).
Лечение. Виды гипертонического криза. Состояния при которых необходимо снизить АД в течении 1 часа: расслоение аорты, ОСН, ИМ, нестаб стенокардия, энцефалопатия, эклампсия. Состояния при которых можно снижать АД в течении нескольких часов(12-24ч): Сист АД 240 мм.рт.ст. или диастол АД 130 мм.рт.ст., злокачественная АД без осложнений, выраженный синдром отмены антигипертензивных средств.
Существуют некоторые особенности снижения АД при различных состояниях. Так, при нарушении мозгового кровообращения среднее АД должно быть снижено не более чем на 20-25% от исходного уровня или диастолическое АД не должно быть ниже 105-110 мм рт.ст. Данный уровень АД рекомендуют сохранять в течение нескольких дней с момента его повышения. Следует помнить, что у пожилых людей даже небольшие дозы антигипертензивных средств при приёме внутрь могут значительно снизить АД и привести к артериальной гипотензии.
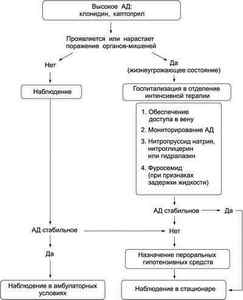
Алгоритм лечения гипертонического криза.
Рекомендации по лечению состояний, требующих снижения АД в течение 1 ч
http://studfiles.net/preview/1633097/page:66/
Гипертонические кризы: причины, симптомы, лечение и профилактика
К возникновению гипертонического криза скачки артериального давления приводят далеко не во всех случаях. Но это совсем не означает, что нужно игнорировать данные состояния. Тем более что, развившись единожды, появляется огромная склонность к рецидивам.
А значит, повышается и вероятность осложнений гипертонического криза, в том числе транзиторной ишемии и фибриноидного отмирания стенок почечных сосудов.
Причины возникновения гипертонических кризов 1 и 2 типа
В этой статье вы узнаете и клинике, диагностике и лечении гипертонических кризов, а также о возможных осложнениях и профилактических мероприятиях.
Гипертонические, или гипертензивные, кризы (ГК) — это повышение артериального давления, которое приводит к острому нарушению регионального (церебрального и, в меньшей степени, коронарного, почечного, абдоминального) кровообращения.
Нужно иметь в виду, что внезапные перепады АД (ниже 90/60 мм рт. ст. и выше 180/110 мм рт. ст.) приводят к нарушению ауторегуляции кровотока жизненно важных органов и вызывают повреждения мозга, сердца, сосудов и почек значительно чаще, чем постоянно высокое АД. По частоте нарушений мозгового кровообращения Россия и страны СНГ занимают 2-е место в мире, а США — 27-е место, тогда как распространенность АГ в этих странах одинакова и составляет 23-25%.
Обобщенный вариант классификации гипертонических кризов по В. С. Задионченко, Т. И. Беляковой, Е. В. Горбачевой (2000):
- I тип (адреналовый) — гиперкинетическая, нейровегетативная форма.
- II тип (норадреналовый) — гипокинетическая, водно-солевая форма, судорожная (гипертензивная энцефалопатия).
В США и европейских странах (ВОЗ) клиника гипертонического криза подразделяется на: «критическую» и «стойкую» гипертонию.
В качестве причин возникновения гипертонических кризов таковых рассматриваются:

Экзогенные факторы:
- психоэмоциональные перегрузки;
- метеорологические влияния;
- избыточное потребление поваренной соли и воды;
- внезапная отмена гипотензивных средств, злоупотребление алкоголем, курение;
- избыточная физическая нагрузка.
Эндогенные факторы:
- острая ишемия сердца и мозга;
- у женщин на фоне гормональных расстройств в климактерическом периоде;
- также причиной гипертонического криза может быть нарушение уродинамики у мужчин;
- избыточное образование ренина вследствие снижения почечного кровотока;
- вторичный альдостеронизм;
- синдром апноэ во сне;
- рефлекторное влияние со стороны внутренних органов.
Большую роль в развитии кризов играет неправильно подобранная плановая терапия гипертонической болезни, невыполнение больными назначений врача, в частности приема адреноблокаторов, нифедипина, симпатолитиков и, особенно, клонидина, а также отсутствие преемственности между стационаром и поликлиникой.
Патогенез гипертонического криза I и II типа
При гипертоническом кризе 1типа увеличение ударного и минутного объема сердца не вызывает адекватного расширения сосудов, поскольку активация адренорецепторов сосудов приводит к сужению периферических вен и венул (мельчайших вен), увеличивается венозный возврат крови к сердцу.

В случае развития гипертонического криза 2 типа происходит повышенное накопление жидкости в тканях. Это стимулирует повышенное образование в гипоталамических структурах мозга эндогенного гликозида, имеющего сосудорасширяющее действие. Этот плазменный фактор ингибирует определенные транспортные аминокислоты, приводя к повышению содержания внутриклеточного кальция в гладкомышечных клетках резистивных сосудов и их относительному (на фоне повышенного МО сердца) сужению.
В качестве патогенеза гипертонического криза рассматриваются:
- генетическая предрасположенность к спазмам сосудов;
- высокое содержание циркулирующего в крови ангиотензина II и норадреналина;
- повреждение эндотелия сосудов;
- снижение в организме выделения сосудорасширяющих веществ.
В различных сосудистых регионах происходит нарушение кровоснабжения по типу ишемии, стазов или тромбозов, отека ткани, точечных кровотечений.
Встречаются и так называемые «рикошетные» кризы, когда после принятого диуретика возникает массивный диурез с резким снижением АД, а через 10-12 часов происходит задержка натрия, воды и значительное повышение АД. В ответ на острое уменьшение объема циркулирующей плазмы активизируется симпатическая стимуляция, что приводит к возрастанию минутного и ударного объема сердца при относительном повышении общего периферического сосудистого сопротивления.
Рикошетные кризы протекают тяжелее первичных — для них характерны не только высокое АД и признаки повышения накопления жидкости в тканях, но и гиперадренергические проявления.
Клиническая картина гипертонического криза и осложнения
Гипертонический криз I типа характеризуется острым началом, внезапным повышением АД (до 100-105 и 180-190 ммрт. ст.), пульсовое давление увеличено. Больные отмечают головную боль, головокружение, тошноту, обильное мочеиспускание; нередко возникают сердцебиение, возбуждение, красные пятна на лице и теле, что можно охарактеризовать как «вегетативную бурю». Такие кратковременные кризы (от нескольких минут до 2-3 часов) обычно не вызывают осложнений.
Гипертонические кризы II типа развиваются постепенно, протекают длительно, с тяжелой симптоматикой. Повышается АД, пульсовое давление не растет или снижено.
Преобладают мозговые симптомы: головная боль, головокружение, сонливость, вялость, преходящие нарушения зрения, парестезии, дезориентированность, рвота. Могут быть сжимающие боли в области сердца, одышка, удушье; лицо и пальцы одутловаты, диурез снижен. ГК II типа длится от 3-4 часов до 4-5 дней, обычно наблюдается у больных с длительным и злокачественным течением артериальной гипертензии.
Клиническая картина гипертонического криза такова, что во время ГК возможно поражение жизненно важных органов и сосудов. Своевременное выявление этих поражений важно для выбора адекватного медикаментозного или хирургического лечения.
Наиболее частыми осложнениями гипертонических кризов 1 и 2 типа являются:
- острая левожелудочковая недостаточность (сердечная астма, отек легких);
- острая коронарная недостаточность (обострение стенокардии, развитие инфаркта миокарда);
- расслаивающаяся аневризма грудного отдела аорты;
- энцефалопатия, транзиторная ишемия, тромбоз, инфаркт, инсульт;
- фибриноидный некроз стенок почечных сосудов, острая почечная недостаточность.
Симптомы и диагностика гипертонического криза первого и второго типа
При гипертоническом кризе повышение АД (чаще острое и значительное) протекает с неврологической симптоматикой: головная боль, «мушки» или пелена перед глазами, парестезия, ощущение «ползания мурашек», тошнота, рвота, слабость в конечностях, преходящие гемипарезы, афазия.
При кризе I типа начало внезапное, больной возбужден, гиперемия и влажность кожи, тахикардия, учащенное и обильное мочеиспускание. Также одним из основных симптомов гипертонического криза первого типа являются преимущественное повышение систолического давления с увеличением пульсового.
Лабораторные исследования: может выявляться повышение сахара в крови (после купирования криза уровень сахара нормализуется), повышение свертываемости крови (сохраняется в течение 2-3 дней), лейкоцитоз; в моче после криза — умеренная протеинурия, гиалиновые цилиндры, единичные измененные эритроциты.
При кризе II типа — постепенное начало, сонливость, адинамия, дезориентированность, бледность и одутловатость лица, отечность. Также одним из симптомов гипертонического криза второго типа является преимущественное повышение диастолического давления с уменьшением систолического.
При судорогах — пульсирующая, распирающая головная боль, психомоторное возбуждение, многократная рвота без облегчения, расстройства зрения, потеря сознания, клоникотонические судороги.
Отмечается резкое повышение норадреналина в крови, свертываемости крови, сахар крови не повышается, вероятен лейкоцитоз; на ЭКГ — характерный комплекс признаков.
При дифференциальной диагностике гипертонического криза в первую очередь следует учитывать тяжесть, форму и осложнения криза, выделять кризы, связанные с внезапной отменой гипотензивных средств (клонидина, адреноблокаторов и др.). Также при диагностике гипертонического криза важно дифференцировать их от нарушения мозгового кровообращения, диэнцефальных кризов и кризов при феохромоцитоме.
Лечение неосложненного гипертонического криза: препараты, применяемые для купирования
Выявив симптомы гипертонического криза, назначается лечение, причем оказание помощи больному носит неотложный характер и должно быть ориентировано на возраст больного, общий соматический фон, тяжесть криза и характер возникающих осложнений.
Общие сведения о наиболее часто используемых препаратах при гипертоническом кризе представлены в таблице:
Препарат
Доза
Начало действия (в мин)
Побочные эффекты
0,5-1,0 кг/кг/мин в виде инфузии
Тошнота, рвота, подергивание мышц, потоотделение
5-10 мкг/мин в виде инфузии
Бради- или тахикардия, прилив крови к лицу, головная боль, рвота
В/в быстро 1-3 мг/кг до дозы 150 мг. При необходимости повтор через 5-15 мин
Тошнота, гипотония, тахикардия, прилив крови к лицу, загрудинные боли
В/в медленно 5- 10 мг в течение 20 мин
Тахикардия, приливы криви к лицу, головная боль, рвота
20-60-100 мг в течение 10-15 с в/в
В/в медленно 150-300 мкг (максимум 750 мкг/сут)
В/в медленно 1 мг/мин (максимум 10 мг/сут)
5-10-20 мл 25% раствора медленно в/в
20-80 мг болюсом в течение 10 минут или мг/мин в виде инфузии (общая доза 50-30 мг)
Гипотония, рвота, головокружение, тошнота
При купировании криза недопустимо слишком резкое снижение АД во избежание нарастания неврологической или кардиальной симптоматики. Рекомендуется снижать АД примерно на 25% от исходных величин. При этом уровне сохраняется саморегуляция кровотока в жизненно важных органах.
Общим фоновым (базовым) препаратом для купирования гипертонического криза любой формы может быть нифедипин (коринфар, кордафен, адалат), который в дозе 10 мг обычно ведет к снижению АД в среднем на 25%. Эффект проявляется через 10-15 минут при приеме препарата под язык или за щеку (особенно быстро при раскусывании капсулы адалата) или через 20-30 минут при приеме нифедипина внутрь.
Максимальное снижение артериального давления достигается через следующие 10-12 минут и сохраняется в течение 2-6 часов. Пожилым людям дозу нифедипина уменьшают до 5 мг.
Если течение ГК не внушает опасений, то можно ограничиться назначением нифедипина в качестве единственного средства устранения криза — по 10 мг каждые 2-3 часа до общей дозы 60 мг.
Если при лечении гипертонического криза наблюдается отсутствие эффекта (нет начальной диуретической реакции), требуется усиление терапии, но уже с учетом формы криза.
При I типе криза препаратом выбора является клофелин (клонидин, гемитон), вводимый медленно в течение 5-7 минут в/в в дозе 0,5-1 мл 0,01% раствора, разведенного в 10-20 мл изотонического раствора натрия хлорида. Отчетливое понижение артериального давления отмечается после окончания инъекции уже через 3-5 минут (за счет стимуляции центральных адренорецепторов). Если препарат клофелин при лечении гипертонического криза вводят в/м (0,75-1,5 мл 0,01% раствора), то АД начинает понижаться через 10-20 минут, максимальный эффект отмечается на 30-45-й минуте, гипотензивная реакция сохраняется в течение 2-8 часов. При сочетании нифедипина (под язык) и клофелина (парентерально) нужный уровень АД достигается примерно у 80% больных. Остальным 20% пациентов, у которых нифедипин и клофелин не привели к должному понижению давления, при лечении неосложненого гипертонического криза следует ввести в/в лазикс в дозе 40-80 мг, что в итоге обеспечивает и у них успех терапии.
При ГК II типа с самого начала прибегают к диуретику (на фоне нифедипина). В/в струйно вводят 40-80 мг лазикса. При выраженной гипергидратации выделение мочи после приема диуретика может быть весьма значительным, что приводит не только к артериальной гипотензии, но и к развитию характерного состояния, проявляющегося общим угнетением, гиподинамией, потерей аппетита. Для устранения этих признаков больному советуют принять внутрь 2-4г калия хлорида, растворенного в стакане томатного или апельсинового сока. Целесообразно предварить назначение диуретика приемом внутрь 2 таблеток панангина, а затем еще дважды принять по 2 таблетки панангина в течение нескольких часов. При выраженной неврологической симптоматике дополнительно вводят эуфиллин 240 мг в/в медленно.
При судорожной форме криза рекомендовано применение диазепама— 10-20 мг в/в медленно до устранения судорог, дополнительно можно назначить магния сульфат 2,5 г в/в, очень медленно.
Лечение осложненных гипертонических кризов
При лечении осложненного гипертонического криза показана несколько другая терапия.
При ГК, осложнившемся острой левожелудочковой недостаточностью (отек легких, приступ удушья), показано применение пентамина (без предварительного приема нифедипина) в/в струйно, от 0,3 до 0,5-0,75-1 мл 5% раствора в 10 мл раствора глюкозы. У 10% больных должной гипотензивной реакции на пентамин нет. В таких случаях можно ввести дроперидол (1-2 мл 0,25% раствора). Дроперидол способствует успокоению больных, подавляет рвотные и другие неблагоприятные рефлексы. В тяжелых случаях возможны комбинации пентамина и лазикса. Возможно резкое падение АД с картиной коллапса. К нему более склонны пожилые люди, больные, перенесшие инфаркт миокарда, женщины с распространенным варикозным расширением вен.
При тяжелой энцефалопатии, признаках угнетения центральной нервной системы следует, по меньшей мере, в 2 раза уменьшить дозы клофелина и нифедипина и немедленно ввести в/в 80-120 мг лазикса, а также 20 мл 25% раствора магния сульфата (медленно).
В условиях стационара терапию гипертонического криза целесообразно начинать с натрия нитропруссида (ниприд). Препарат вводят в/в капельно с помощью дозатора, сначала со скоростью 1 мкг/кг/мин, затем повышая скорость до 3-3,5 мкг/кг/мин. При этом тщательно контролируют АД, которое не следует понижать ниже уровня 130-140 мм рт. ст.
Другой препарат для медикаментозного лечения гипертонического криза — лабеталол (трандат), который оказывает адреноблокирующее действие. В отличие от обзидана, лабеталол, введенный в/в в дозе 50 мг за 1 минуту, вызывает быстрое понижение как систолического, так и диастолического давления крови. Инъекции лабеталола можно повторять через каждые 5 минут — до общей дозы 200 мг.
Следует помнить, что при отечной форме заболевания эффективность данных препаратов в приведенных дозах может быть существенно ниже.
Профилактика развития гипертонических кризов
Для более действенного лечения и профилактики гипертонических кризов важно учитывать причины их возникновения и фон, на котором кризы чаще развиваются.
Профилактика гипертонических кризов направлена на повышение устойчивости центральной нервной системы, уменьшение нейровегетативных реакций и включает в число используемых препаратов седативные средства, транквилизаторы, нейролептики. Целесообразно также назначение стугерона, кавинтона, эуфиллина и кардиотонических средств.