Что такое кардиогенный шок, описание и характеристика кардиогенного шока
Что такое кардиогенный шок, описание и характеристика кардиогенного шока
Крайне тяжелое состояние сердечно-сосудистой системы называется кардиогенным шоком. При таком состоянии смертность достигает 50 — 90% случаев. Для кардиогенного шока характерно резкое снижение сократительной способности сердечной мышцы, значительное падение артериального давления, вследствие чего нарушаются функции почек и нервной системы. Также при кардиогенным шоке наблюдается крайняя степень нарушения кровообращения.
Или, выражаясь простым языком, кардиогенный шок характеризуется неспособностью сердца перекачивать и выталкивать кровь в сосуды.
Из-за того, что сосуды находятся в расширенном состоянии, они не способны удерживать кровь, вследствие чего происходит падение артериального давления и приток крови к головному мозгу недостаточен. В результате резкого кислородного голодания \»отключается\» головной мозг, и после потери сознания в большинстве случаев наступает клиническая смерть.

Формы кардиогенного шока
Кардиогенного шок может проявляться в следующих формах:
— Истинный кардиогенный шок.
Рефлекторный шок обусловлен снижением артериального давления, а не повреждением миокарда, что является следствием выраженного болевого синдрома, который обычно возникает при инфаркте. Как правило, рефлекторный шок считается наиболее легкой формой и протекает доброкачественно при своевременном снятии боли. В этом случае происходит быстрое повышение артериального давления. Однако рефлекторный шок может очень быстро перейти в истинный кардиогенный, если больному не окажут медицинскую помощь.
Истинный кардиогенный шок наступает при обширном инфаркте миокарда. Его причина кроется в снижении насосной функции левого желудочка. Также вероятно развитие ареактивного кардиогенного шока, при котором масса миокарда составляет 40 — 50% . Летальный исход в таком случае почти 100%.
Причиной развития аритмического шока является пароксизма тахикардии или начавшаяся брадиаритмия при полной атриовентрикулярной блокаде. Гемодинамика этой формы шока обусловлена сменой частоты сокращения желудочков. Шок проходит после того, как происходит нормализация ритма сердца, вследствие чего быстро восстанавливается насосная функция желудочка.
Интенсивная терапия кардиогенного шока
Как правило, при кардиогенном шоке проводятся:
— коррекция водно-электролитного баланса;
— лечение нарушения ритма сердца.
Все эти мероприятия обязательно проводятся одновременно, требуется срочная медицинская помощь.
Клинические синдромы кардиогенного шока
К клиническим симптомам кардиогенного шока стоит отнести:
— Резкое снижение артериального давления ниже 90/60мм (чаще 50/20мм рт.ст).
— Нарушение диуреза. При АД ниже 50/0 — 30/0мм перестают работать почки.
— На конечностях спадаются вены. Резкое снижение артериального давления, вены теряют тонус.
— Бледная (синюшная, крапчатая, мраморная) и влажная кожа.
В других наших статьях читайте подробнее о кардиогенном шоке.
http://netaptek.ru/bolezn/zabolevanija-serdca-i-sosudov/urgentnye-sostojanija/kardiogennyj-shok/
Кардиогенный шок
Кардиогенный шок – угрожающее жизни состояние, развивающееся в результате резкого нарушения сократительной функции левого желудочка, уменьшения минутного и ударного объемов сердца, в результате чего значительно ухудшается кровоснабжение всех органов и тканей организма.
Кардиогенный шок не является самостоятельным заболеванием, а развивается как осложнение патологий сердца.
Причиной кардиогенного шока является нарушение сократимости миокарда (острый инфаркт миокарда, гемодинамически значимые аритмии, дилатационная кардиомиопатия) или морфологические нарушения (острая клапанная недостаточность, разрыв межжелудочковой перегородки, критический аортальный стеноз, гипертрофическая кардиомиопатия).
Патологический механизм развития кардиогенного шока сложен. Нарушение сократительной функции миокарда сопровождается снижением артериального давления и активацией симпатической нервной системы. В результате сократительная деятельность миокарда усиливается, а ритм учащается, что увеличивает потребность сердца в кислороде.
Резкое снижение сердечного выброса становится причиной уменьшения кровотока в бассейне почечных артерий. Это приводит к задержке жидкости в организме. Увеличивающийся объем циркулирующей крови усиливает преднагрузку на сердце и провоцирует развитие отека легких.
Длительно сохраняющееся неадекватное кровоснабжение органов и тканей сопровождается накоплением в организме недоокисленных продуктов метаболизма, в результате чего развивается метаболический ацидоз.
По классификации, предложенной академиком Е. И. Чазовым, выделяют следующие формы кардиогенного шока:
Основные симптомы кардиогенного шока:
- резкое снижение артериального давления;
- нитевидный пульс (частый, слабого наполнения);
- олигоанурия (снижение количества выделяемой мочи менее 20 мл/ч);
- заторможенность, вплоть до коматозного состояния;
- бледность (иногда мраморность) кожных покровов, акроцианоз;
- снижение кожной температуры;
- отек легких.
Диагностика
Схема диагностики кардиогенного шока включает:
- коронарную ангиографию;
- рентгенографию грудной клетки (сопутствующая легочная патология, размеры средостения, сердца);
- электро- и эхокардиографию;
- компьютерную томографию;
- анализ крови на сердечные ферменты, в том числе тропонин и фосфокиназу;
- анализ артериальной крови на газовый состав.
Неотложная помощь при кардиогенном шоке:
- проверить проходимость дыхательных путей;
- установить внутривенный катетер широкого диаметра;
- подключить пациента к кардиомонитору;
- подать увлажненный кислород через лицевую маску или назальные катетеры.
После этого проводят мероприятия, направленные на поиск причины кардиогенного шока, поддержание артериального давления, сердечного выброса. Медикаментозная терапия включает:
- анальгетики (позволяют купировать болевой синдром);
- сердечные гликозиды (повышают сократительную деятельность миокарда, увеличивают ударный объем сердца);
- вазопрессоры (увеличивают коронарный и церебральный кровоток);
- ингибиторы фосфодиэстеразы (повышают сердечный выброс).
При наличии показаний назначаются и другие лекарственные средства (глюкокортикоиды, волемические растворы, ?-адреноблокаторы, холинолитики, антиаритмические препараты, тромболитики).
Профилактика
Профилактика развития кардиогенного шока – одна из наиболее важных мер в лечении пациентов с острой кардиопатологией, она состоит в быстром и полном купировании болевого синдрома, восстановлении ритма сердца.
Возможные последствия и осложнения
Кардиогенный шок часто сопровождается развитием осложнений:
- острые механические повреждения сердца (разрыв межжелудочковой перегородки, разрыв стенки левого желудочка, митральная недостаточность, тампонада сердца);
- выраженная дисфункция левого желудочка;
- инфаркт правого желудочка;
- нарушения проводимости и ритма сердца.
Летальность при кардиогенном шоке очень высока – 85-90%.

Образование: окончила Ташкентский государственный медицинский институт по специальности лечебное дело в 1991 году. Неоднократно проходила курсы повышения квалификации.
Опыт работы: врач анестезиолог-реаниматолог городского родильного комплекса, врач реаниматолог отделения гемодиализа.
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
В нашем кишечнике рождаются, живут и умирают миллионы бактерий. Их можно увидеть только при сильном увеличении, но, если бы они собрались вместе, то поместились бы в обычной кофейной чашке.
Если бы ваша печень перестала работать, смерть наступила бы в течение суток.
Ученые из Оксфордского университета провели ряд исследований, в ходе которых пришли к выводу, что вегетарианство может быть вредно для человеческого мозга, так как приводит к снижению его массы. Поэтому ученые рекомендуют не исключать полностью из своего рациона рыбу и мясо.
Первый вибратор изобрели в 19 веке. Работал он на паровом двигателе и предназначался для лечения женской истерии.
Образованный человек меньше подвержен заболеваниям мозга. Интеллектуальная активность способствует образованию дополнительной ткани, компенсирующей заболевшую.
В четырех дольках темного шоколада содержится порядка двухсот калорий. Так что если не хотите поправиться, лучше не есть больше двух долек в сутки.
Упав с осла, вы с большей вероятностью свернете себе шею, чем упав с лошади. Только не пытайтесь опровергнуть это утверждение.
Вес человеческого мозга составляет около 2% от всей массы тела, однако потребляет он около 20% кислорода, поступающего в кровь. Этот факт делает человеческий мозг чрезвычайно восприимчивым к повреждениям, вызванным нехваткой кислорода.
Если улыбаться всего два раза в день – можно понизить кровяное давление и снизить риск возникновения инфарктов и инсультов.
Раньше считалось, что зевота обогащает организм кислородом. Однако это мнение было опровергнуто. Ученые доказали, что зевая, человек охлаждает мозг и улучшает его работоспособность.
Каждый человек имеет не только уникальные отпечатки пальцев, но и языка.
Препарат от кашля «Терпинкод» является одним из лидеров продаж, совсем не из-за своих лечебных свойств.
Согласно исследованиям, женщины, выпивающие несколько стаканов пива или вина в неделю, имеют повышенный риск заболеть раком груди.
По статистике, по понедельникам риск получения травм спины увеличивается на 25%, а риск сердечного приступа – на 33%. Будьте осторожны.
Многие наркотики изначально продвигались на рынке, как лекарства. Героин, например, изначально был выведен на рынок как лекарство от детского кашля. А кокаин рекомендовался врачами в качестве анестезии и как средство повышающее выносливость.
Если человек столкнулся с онкологическим заболеванием, то лечить его стоит в лучших клиниках Израиля. Ответ на вопрос, почему именно здесь, является очевидным, .
http://www.neboleem.net/kardiogennyj-shok.php
Причины, симптомы и экстренная помощь при кардиогенном шоке
Смертельно опасным осложнением инфаркта миокарда является истинный кардиогенный шок, который является причиной гибели в 90% случаев. В основе патологического процесса лежит острое и внезапное прекращение кровотока в большинстве органов и тканей организма, что приводит к необратимым изменениям в клеточных структурах.
Сосудистый коллапс может возникнуть на фоне разных видов острых состояний (при кровотечении, на фоне сепсиса, при тромбоэмболии): кардиогенный шок — острая сердечная патология, чаще всего возникающая при инфарктном поражении левого желудочка.
Острый коронарный синдром (ОКС) имеет типичные клинические проявления, первая помощь при кардиогенном шоке предполагает интенсивные реанимационные мероприятия, а последствия зависят от степени поражения жизненно важных органов и систем организма.
Варианты шокового сердца
Шок – это типичный синдром, характерный для большого количества опасных патологических состояний и требующий оказания экстренной медицинской помощи. Кардиогенный шок, классификация которого выделяет несколько видов острых ситуаций, возникает при кардиальной патологии. Возможны следующие формы кардиогенного шока:
- истинный (кардиогенный шок при инфаркте миокарда);
- КШ на фоне тяжелой аритмии;
- рефлекторный;
- ареактивный кардиогенный шок.
Большую прогностическую значимость для выживания имеет степень тяжести нарушенного инфарктом коронарного кровообращения:
Для кардиогенного шока любой стадии характерны внезапное и выраженное снижение артериального давления и прекращение кровотока, что проявляется множеством симптомов и признаков, указывающих на угрожающую жизни патологию.
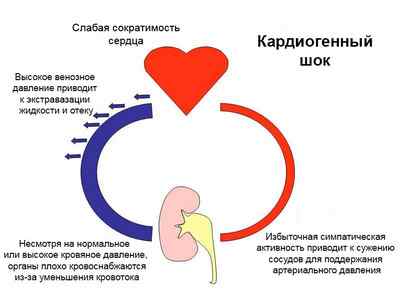
Причинные факторы острого состояния
Любые виды и варианты кардиогенного шока возникают при нарушении главной функции сердца: прекращение работы насоса приводит к отсутствию насыщенной кислородом крови в сосудах. Все причины кардиогенного шока можно разделить на 2 группы:
Самый распространенный причинный фактор – инфаркт миокарда. Кроме этого, возможны следующие патологические варианты:
- тяжело протекающий миокардит;
- операция на сердце;
- разрыв сердечной мышцы;
- токсическое влияние лекарственных средств или спиртных напитков.
Прекращение поступления крови в аорту может возникнуть на фоне следующих факторов:
- острая кардиальная недостаточность на уровне митрального или аортального клапана;
- инфекционный эндокардит;
- хирургическое вмешательство;
- врожденные пороки сердца, из-за которых чаще всего возникает кардиогенный шок у детей;
- межжелудочковый дефект;
- острая аневризма в стенке левого желудочка;
- шаровидный тромб в предсердии;
- острая аритмия при исходном нарушении коронарного кровотока.
Каким бы ни был причинный фактор, важно понимать, как развивается и прогрессирует кардиогенный шок: патогенез опасного для жизни состояния определяет симптоматику заболевания и указывает на исход коронарной патологии. Вследствие полной или частичной остановки насоса в груди резко снижается минутный объем сердца (количество крови, отправляемого к тканям), который приводит к формированию порочного круга: чем меньше перекачивается крови, тем хуже снабжение жизненно важных органов и меньше обеспечение сердечной мышцы. Шоковое состояние становится необратимым, когда происходит тотальная ишемия клеточных структур сердца, головного мозга и важнейших внутренних органов.
Симптомы и признаки коронарных нарушений
Для быстрой диагностики и эффективной первичной помощи надо знать критерии кардиогенного шока:
- внезапное и катастрофическое падение систолического артериального давления ниже 80-60 мм рт. ст.;
- учащенный пульс, который очень сложно обнаружить на запястье;
- частое и поверхностное дыхание;
- изменение сознания вплоть до коматозного состояния;
- резкая бледность кожных покровов;
- значительное уменьшение или отсутствие мочи.
Далеко не всегда сразу и молниеносно развивается обширный сосудистый коллапс. Желательно обнаружить признаки кардиогенного шока до появления необратимых симптомов, что особенно важно при ишемии миокарда. Наиболее часто бывают следующие проявления опасной патологии:
- жгучая нарастающая боль в загрудинной области;
- раздражительность, психоэмоциональное возбуждение с чувством страха;
- кожный цианоз, бледность и выраженное потоотделение;
- апатия и сильная слабость, связанные с падением АД;
- тахикардия, аритмия и учащенное дыхание.
Кардиогенный шок, симптомы которого указывают на тяжелую и ареактивную стадии заболевания, практически невозможно вылечить, поэтому своевременная диагностика начальных форм острого патологического состояния и обнаружение средней степени тяжести коронарных нарушений является единственным шансом для сохранения жизни человеку.
Экстренная помощь
Эффективное лечение кардиогенного шока зависит от степени тяжести острого коронарного синдрома и быстроты доставки больного человека в кардиореанимационное отделение специализированной больницы. Большое значение для прогноза имеет неотложная помощь при кардиогенном шоке, проводимая врачом реанимационной бригады.
Специалист будет выполнять следующие обязательные задачи:
- Обеспечение эффективного обезболивания;
- Снятие эмоционального возбуждения;
- Коррекция дыхательных расстройств (кислородная маска, при необходимости обеспечение искусственной вентиляции легких);
- Лекарственная терапия, направленная на повышение артериального давления и предотвращение необратимых изменений в органах и тканях организма.
Кроме капельницы и постоянного измерения сосудистого тонуса, врач будет вводить внутривенно лекарственные препараты для поддержания работы и обеспечения правильного ритма сердца, средства для улучшения сосудистого кровотока и коррекции обменных нарушений.
Главная задача врача экстренной реанимационной бригады – предотвратить необратимое нарушение кровообращения в жизненно важных органах и максимально быстро доставить пациента в кардиореанимационное отделение.
Осложнения и последствия
Вовремя обнаруженная острая патология и правильно оказанная неотложная помощь при кардиогенном шоке вовсе не гарантируют от следующих часто возникающих видов осложнений:
- дыхательная недостаточность (шоковое легкое – одышка, отек в легочной ткани, выраженные обменные и сосудистые нарушения);
- острая почечная патология (шоковая почка – отсутствие или крайне низкое количество мочи, некротическое повреждение в тканях выделительной системы);
- печеночная недостаточность с гибелью части клеток печени;
- возникновение острых язв и эрозий в желудке, которые приводят к кровотечению;
- появление в сосудистом русле мелких тромбов;
- некротические изменения в мягких тканях конечностей (гангрена), возникающие из-за отсутствия кровотока в мелких сосудах ног и рук.
Наиболее опасное осложнение при внезапном инфаркте в сердце или при острой кардиальной патологии с нарушением общего кровотока в организме – кардиогенный шок. Оказание неотложной помощи при этом состоянии должно быть максимально быстрым, но даже при своевременном попадании в кардиореанимацию вероятность выживания составляет около 10%. Оптимальная профилактика крайне опасного осложнения и предотвращение инвалидизирующих последствий шокового состояния – регулярное обследование у врача, терапия болезней сердца и выполнение рекомендаций специалиста по предотвращению инфаркта миокарда.
http://ritmserdca.ru/bolezni/kardiogennyj-shok.html
Кардиогенный шок
Кардиогенный шок – это крайняя степень проявления острой сердечной недостаточности, характеризующаяся критическим снижением сократительной способности миокарда и перфузии в тканях. Симптомы шока: падение АД, тахикардия, одышка, признаки централизации кровообращения (бледность, уменьшение кожной температуры, появление застойных пятен), нарушение сознания. Диагноз ставится на основании клинической картины, результатов ЭКГ, тонометрии. Цель лечения – стабилизация гемодинамики, восстановление сердечного ритма. В рамках неотложной терапии используются бета-блокаторы, кардиотоники, наркотические анальгетики, оксигенотерапия.
Кардиогенный шок
Кардиогенный шок (КШ) – острое патологическое состояние, при котором сердечно-сосудистая система оказывается неспособной обеспечить адекватный кровоток. Необходимый уровень перфузии временно достигается за счет истощаемых резервов организма, после чего наступает фаза декомпенсации. Состояние относится к IV классу сердечной недостаточности (наиболее тяжелая форма нарушения сердечной деятельности), летальность достигает 60-100%. Кардиогенный шок чаще регистрируется в странах с высокими показателями кардиоваскулярной патологии, слабо развитой профилактической медициной, отсутствием высокотехнологичной медпомощи.
В основе развития синдрома лежит резкое понижение сократительной способности ЛЖ и критическое уменьшение минутного выброса, что сопровождается недостаточностью кровообращения. В ткани не поступает достаточного количества крови, развиваются симптомы кислородного голодания, снижается уровень артериального давления, появляется характерная клиническая картина. КШ может отягощать течение следующих коронарных патологий:
- Инфаркт миокарда. Выступает основной причиной кардиогенных осложнений (80% всех случаев). Шок развивается преимущественно при крупноочаговых трансмуральных инфарктах с выходом из сократительного процесса 40-50% массы сердца. Не возникает при инфарктах миокарда с малым объемом пораженных тканей, поскольку оставшиеся неповрежденными кардиомиоциты компенсируют функцию погибших клеток миокарда.
- Миокардит. Шок, влекущий за собой смерть пациента, встречается в 1% случаев тяжелого инфекционного миокардита, вызванного вирусами Коксаки, герпеса, стафилококком, пневмококком. Патогенетический механизм – поражение кардиомиоцитов инфекционными токсинами, образование противокардиальных антител.
- Отравление кардиотоксическими ядами. К числу подобных веществ относится клонидин, резерпин, сердечные гликозиды, инсектициды, фосфорорганические соединения. При передозировке этих препаратов происходит ослабление сердечной деятельности, урежение ЧСС, падение минутного объема до показателей, при которых сердце неспособно обеспечить необходимый уровень кровотока.
- Массивная ТЭЛА. Закупорка крупных ветвей легочной артерии тромбом — тромбоэмболия ЛА — сопровождается нарушением легочного кровотока и острой правожелудочковой недостаточностью. Расстройство гемодинамики, обусловленное чрезмерным наполнением правого желудочка и застоем в нем, приводит к формированию сосудистой недостаточности.
- Тампонада сердца. Тампонада сердца диагностируется при перикардите, гемоперикарде, расслоении аорты, травмах грудной клетки. Скопление жидкости в перикарде затрудняет работу сердца — это становится причиной нарушения кровотока и шоковых явлений.
Реже патология развивается при дисфункции папиллярных мышц, дефектах межжелудочковой перегородки, разрыве миокарда, сердечных аритмиях и блокадах. Факторами, повышающими вероятность сердечно-сосудистых катастроф, являются атеросклероз, пожилой возраст, наличие сахарного диабета, хроническая аритмия, гипертонические кризы, чрезмерные физические нагрузки у пациентов с кардиогенными заболеваниями.
Патогенез обусловлен критическим падением артериального давления и последующим ослаблением кровотока в тканях. Определяющим фактором выступает не гипотония как таковая, а уменьшение объема крови, проходящей по сосудам за определенное время. Ухудшение перфузии становится причиной развития компенсаторно-приспособительных реакций. Резервы организма направляются на обеспечение кровью жизненно-важных органов: сердца и головного мозга. Остальные структуры (кожа, конечности, скелетная мускулатура) испытывают кислородное голодание. Развивается спазм периферических артерий и капилляров.
На фоне описанных процессов происходит активация нейроэндокринных систем, формирование ацидоза, задержка ионов натрия и воды в организме. Диурез снижается до 0,5 мл/кг/час и менее. У больного выявляют олигурию или анурию, нарушается работа печени, возникает полиорганная недостаточность. На поздних стадиях ацидоз и выброс цитокинов провоцируют чрезмерную вазодилатацию.
Классификация
Заболевание классифицируется по патогенетическим механизмам. На догоспитальных этапах определить разновидность КШ не всегда представляется возможным. В условиях стационара этиология болезни играет решающую роль в выборе методов терапии. Ошибочная диагностика в 70-80% случаев оканчивается смертью пациента. Различают следующие варианты шока:
Патологические изменения развиваются ступенчато. Кардиогенный шок имеет 3 стадии:
- Компенсации. Уменьшение минутного объема, умеренная гипотония, ослабление перфузии на периферии. Кровоснабжение поддерживается за счет централизации кровообращения. Пациент обычно в сознании, клинические проявления умеренные. Присутствуют жалобы на головокружение, головную боль, боль в сердце. На первой стадии патология полностью обратима.
- Декомпенсации. Присутствует развернутый симптомокомплекс, перфузия крови в головном мозге и сердце снижена. Уровень АД критически мал. Необратимые изменения отсутствуют, однако до их развития остаются минуты. Больной находится в сопоре или без сознания. За счет ослабления почечного кровотока уменьшается образование мочи.
- Необратимых изменений. Кардиогенный шок переходит в терминальную стадию. Характеризуется усилением имеющейся симптоматики, выраженной коронарной и церебральной ишемией, формированием некрозов во внутренних органах. Развивается синдром диссеминированного внутрисосудистого свертывания, на коже появляется петехиальная сыпь. Возникают внутренние кровотечения.
Симптомы кардиогенного шока
На начальных стадиях выражен кардиогенный болевой синдром. Локализация и характер ощущений сходны с инфарктом. Пациент жалуется на сжимающую боль за грудиной («как будто сердце сжимают в ладони»), распространяющуюся на левую лопатку, руку, бок, челюсть. Иррадиации по правой стороне тела не отмечается.
Дыхательная недостаточность проявляется полной или частичной утратой способности к самостоятельному дыханию (цианоз, частота дыхания менее 12-15 в минуту, беспокойство, страх смерти, включение в процесс дыхания вспомогательной мускулатуры, втягивание крыльев носа). При развитии альвеолярного отека легких изо рта больного выделяется белая или розоватая пена. Человек занимает вынужденное положение сидя, с наклоном вперед и упором руками в стул.
Отмечается снижение систолического АД ниже 80-90 мм рт. ст., пульсового — до 20-25 мм рт. ст. Пульс нитевидный, слабого наполнения и напряжения, тахикардия до 100-110 ударов/минуту. Иногда ЧСС падает до 40-50 уд/мин. Кожа пациента бледная, холодная и влажная на ощупь. Выражена общая слабость. Диурез снижен или полностью отсутствует. На фоне шока происходит нарушение сознания, развивается сопор или кома.
Осложнения
Кардиогенный шок осложняется полиорганной недостаточностью (ПОН). Нарушается работа почек, печени, отмечаются реакции со стороны пищеварительной системы. Системная органная недостаточность является следствием несвоевременного оказания больному медицинской помощи или тяжелого течения болезни, при котором предпринимаемые меры по спасению оказываются малоэффективными. Симптомы ПОН – сосудистые звездочки на коже, рвота «кофейной гущей», запах сырого мяса изо рта, набухание яремных вен, анемия.
Диагностика
Диагностика осуществляется на основании данных физикального, лабораторного и инструментального обследования. При осмотре больного кардиолог или реаниматолог отмечает внешние признаки заболевания (бледность, потливость, мраморность кожи), оценивает состояние сознания. Объективные диагностические мероприятия включают:
- Физикальное обследование. При тонометрии определяется снижение уровня АД ниже 90/50 мм рт. ст., пульсовый показатель менее 20 мм рт. ст. На начальной стадии болезни гипотония может отсутствовать, что обусловлено включением компенсаторных механизмов. Сердечные тоны глухие, в легких выслушиваются влажные мелкопузырчатые хрипы.
- Электрокардиография. ЭКГ в 12 отведениях выявляет характерные признаки инфаркта миокарда: снижение амплитуды зубца R, смещение сегмента S-T, отрицательный зубец T. Могут отмечаться признаки экстрасистолии, атриовентрикулярной блокады.
- Лабораторные исследования. Оценивают концентрацию тропонина, электролитов, креатинина и мочевины, глюкозы, печеночных ферментов. Уровень тропонинов I и T повышается уже в первые часы ОИМ. Признак развивающейся почечной недостаточности — увеличение концентрации натрия, мочевины и креатинина в плазме. Активность ферментов печени увеличивается при реакции гепатобилиарной системы.
При проведении диагностики следует отличать кардиогенный шок от расслаивающей аневризмы аорты, вазовагальных синкопе. При расслоении аорты боль иррадиирует вдоль позвоночника, сохраняется на протяжении нескольких дней, носит волнообразный характер. При синкопе отсутствуют серьезные изменения на ЭКГ, в анамнезе — болевое воздействие или психологический стресс.
Лечение кардиогенного шока
Пациенты с острой сердечной недостаточностью и признаками шокового состояния экстренно госпитализируются в кардиологический стационар. В составе бригады СМП, выезжающей на подобные вызовы, должен присутствовать реаниматолог. На догоспитальном этапе проводится оксигенотерапия, обеспечивается центральный или периферический венозный доступ, по показаниям выполняется тромболизис. В стационаре продолжают лечение, начатое бригадой СМП, которое включает в себя:
- Медикаментозную коррекцию нарушений. Для купирования отека легких вводят петлевые диуретики. Чтобы уменьшить сердечную преднагрузку, используют нитроглицерин. Инфузионная терапия проводится при отсутствии отека легких и ЦВД ниже 5 мм рт. ст. Объем инфузии считается достаточным, когда этот показатель достигает 15 единиц. Назначаются антиаритмические средства (амиодарон), кардиотоники, наркотические анальгетики, стероидные гормоны. Выраженная гипотония является показанием для применения норадреналина через шприц-перфузор. При стойких нарушениях сердечного ритма применяется кардиоверсия, при тяжелой дыхательной недостаточности – ИВЛ.
- Высокотехнологичную помощь. При лечении пациентов с кардиогенным шоком используют такие высокотехнологичные методы, как внутриаортальная баллонная контрапульсация, искусственный желудочек, баллонная ангиопластика. Приемлемый шанс выжить пациент получает при своевременной госпитализации в специализированное отделение кардиологии, где присутствует необходимая для высокотехнологичного лечения аппаратура.
Прогноз и профилактика
Прогноз неблагоприятный. Летальность составляет более 50%. Снизить этот показатель удается в случаях, когда первая помощь пациенту была оказана в течение получаса от начала болезни. Уровень смертности в таком случае не превышает 30-40%. Выживаемость достоверно выше среди пациентов, которым было проведено хирургическое вмешательство, направленное на восстановление проходимости поврежденных коронарных сосудов.
Профилактика заключается в недопущении развития ИМ, тромбоэмболий, тяжелых аритмий, миокардитов и травм сердца. С этой целью важно проходить профилактические курсы лечения, вести здоровый и активный образ жизни, избегать стрессов, соблюдать принципы здорового питания. При возникновении первых признаков сердечной катастрофы требуется вызов бригады скорой помощи.
http://www.krasotaimedicina.ru/diseases/urgent/cardiogenic-shock
Кардиогенный шок (R57.0)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Классификация
Чтобы определить выраженность острой сердечной недостаточности у больных инфарктом миокарда прибегают к классификации Киллипа (1967). По этой классификации состоянию кардиогенного шока соответствует снижение артериального давления 120 мин.
Этиология и патогенез
Основные причины кардиогенного шока:
— кардиомиопатии;
— инфаркт миокарда (ИМ);
— миокардиты;
— тяжелые пороки сердца;
— опухоли сердца;
— токсические поражения миокарда;
— тампонада перикарда;
— тяжелое нарушение сердечного ритма;
— тромбоэмболия легочной артерии;
— травма.
Чаще всего практикующий врач сталкивается с кардиогенным шоком у пациентов с острым коронарным синдромом (ОКС), прежде всего при ИМ с подъемом сегмента ST. Кардиогенный шок — основная причина смерти больных ИМ.
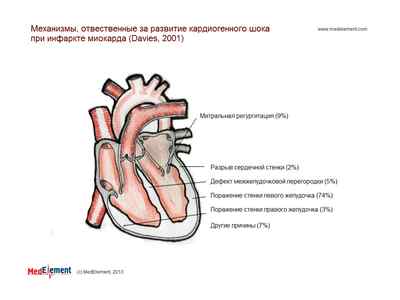
Формы кардиогенного шока:
— рефлекторный;
— истинный кардиогенный;
— ареактивный;
— аритмический;
— вследствие разрыва миокарда.
Патогенез
Рефлекторная форма
Рефлекторная форма кардиогенного шока характеризуется расширением периферических сосудов и падением артериального давления, тяжелое поражение миокарда отсутствует.
Возникновение рефлекторной формы обусловлено развитием рефлекса Бецольда-Яриша с рецепторов левого желудочка при ишемии миокарда. Задняя стенка левого желудочка более чувствительна к раздражению данных рецепторов, вследствие чего рефлекторная форма шока чаще отмечается в период интенсивных болей при инфаркте миокарда задней стенки левого желудочка.
С учетом патогенетических особенностей, рефлекторную форму кардиогенного шока принято считать не шоком, а болевым коллапсом или резко выраженной артериальной гипотензией у больного с ИМ.
Истинный кардиогенный шок
Основные патогенетические факторы:
1. Выключение некротизированного миокарда из процесса сокращения выступает основной причиной снижения насосной (сократительной) функции миокарда. Развитие кардиогенного шока отмечается при величине зоны некроза равной или превышающей 40% массы миокарда левого желудочка.
2. Развитие патофизиологического порочного круга. Сначала происходит резкое снижение систолической и диастолической функции миокарда левого желудочка вследствие развития некроза (особенно обширного и трансмурального). Выраженное падение ударного объема приводит к понижению давления в аорте и уменьшению коронарного перфузионного давления, а затем — к сокращению коронарного кровотока. В свою очередь, снижение коронарного кровотока усиливает ишемию миокарда, что еще больше нарушает систолическую и диастолическую функции миокарда.
Также к увеличению преднагрузки приводит неспособность левого желудочка к опорожнению. Повышение преднагрузки сопровождается расширением неповрежденного хорошо перфузируемого миокарда, что в соответствии с механизмом Франка-Старлинга обуславливает рост силы сердечных сокращений. Данный компенсаторный механизм восстанавливает ударный объем, однако фракция выброса, являющаяся индикатором глобальной сократимости миокарда, понижается из-за роста конечного диастолического объема. Одновременно с этим дилатация левого желудочка приводит к повышению постнагрузки (степени напряжения миокарда во время систолы в соответствии с законом Лапласа).
В результате снижения сердечного выброса при кардиогенном шоке, возникает компенсаторной периферический вазоспазм. Увеличение системного периферического сопротивления направлено на повышение артериального давления и улучшение кровоснабжения жизненно важных органов. Однако из-за этого значительно увеличивается постнагрузка, вследствие чего повышается потребность миокарда в кислороде, наблюдаются усиление ишемии, дальнейшее падение сократительной способности миокарда и увеличение конечного диастолического объема левого желудочка. Последний фактор обуславливает увеличение легочного застоя и, соответственно, гипоксии, усугубляющей ишемию миокарда и снижение его сократительной способности. Далее описанный процесс снова повторяется.
3. Нарушения в системе микроциркуляции и уменьшение объема циркулирующей крови.
Ареактивная форма
Патогенез сходен с таковым при истинном кардиогенном шоке, однако значительно более выражены патогенетические факторы, действующие более продолжительно. Наблюдается отсутствие ответа на терапию.
Аритмическая форма
Данная форма кардиогенного шока наиболее часто развивается вследствие пароксизмальной желудочковой тахикардии, пароксизма трепетания предсердия или дистального типа полной атриовентрикулярной блокады. Различают брадисистолический и тахисистолический варианты аритмической формы кардиогенного шока.
Аритмический кардиогенный шок возникает в результате уменьшения ударного объема и сердечного выброса (минутного объема крови) при перечисленных аритмиях и атриовентрикулярной блокаде. В дальнейшем наблюдается включение патофизиологических порочных кругов, описанных в патогенезе истинного кардиогенного шока.
Кардиогенный шок вследствие разрывов миокарда
Кардиогенный шок – осложнение инфаркта миокарда
Одним из наиболее частых и опасных осложнений инфаркта миокарда является кардиогенный шок. Это сложное состояние больного, которое в 90% случаях заканчивается летальным исходом. Чтобы избежать этого, важно правильно диагностировать состояние и оказать неотложную помощь.
Что это такое и как часто наблюдается?
Крайняя фаза острой недостаточности кровообращения называется кардиогенным шоком. В этом состоянии сердце больного не выполняет главную функцию – не обеспечивает все органы и системы организма кровью. Как правило, это крайне опасный результат острого инфаркта миокарда. При этом специалисты приводят следующие статистические данные:
- в 50% шоковое состояние развивается в 1-2 сутки инфаркта миокарда, в 10% – на догоспитальной стадии, а в 90% – на стационаре;
- если инфаркт миокарда с Q зубцом или подъемом ST сегмента, шоковое состояние наблюдается в 7% случаев, причем спустя 5 часов с момента проявления симптомов болезни;
- если инфаркт миокарда без Q зубца, шоковое состояние развивается до 3% случаев, причем спустя 75 часов.
Чтобы снизить вероятность развития шокового состояния, проводится тромболитическая терапия, при которой восстанавливается кровоток в сосудах благодаря лизису тромба внутри сосудистого русла. Несмотря на это, к сожалению, вероятность летального исхода велика – на стационаре смертность наблюдается в 58-73% случаях.
Выделяют две группы причин, которые могут привести к кардиогенному шоку, – внутренние (проблемы внутри сердца) или внешние (проблемы в сосудах и оболочках, обволакивающих сердце). Рассмотрим каждую группу отдельно:
Внутренние
Спровоцировать кардиогенный шок способны такие внешние причины:
- острая форма инфаркта миокарда левого желудка, которой характерен длительно некупированный болевой синдром и обширный участок некроза, провоцирующий развитие слабости сердца;
- аритмия пароксизмальных видов, которой характерна высокая частота импульсов при фибрилляции миокарда желудков;
- блокировка сердца по причине невозможности проведения импульсов, которые синусовой узел должен подавать желудкам.
Ряд внешних причин, приводящих к кардиогенному шоку, выглядит следующим образом:
- повреждается или воспаляется перикардиальная сумка (полость, где расположено сердце), что приводит к сдавливанию мышцы сердца в результате скопления крови или воспалительного экссудата;
- разрываются легкие, и в плевральную полость проникает воздух, что называется пневмотораксом и приводит к сдавливанию перикардиальной сумки, а последствия такие же, как и в ранее приведенном случае;
- развивается тромбоэмболия крупного ствола легочной артерии, что приводит к нарушению кровообращения через малый круг, блокировке работы правого желудка и тканевой кислородной недостаточности.
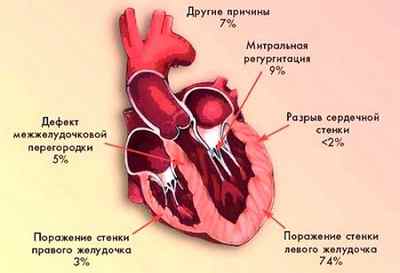
Симптомы кардиогенного шока
Признаки, указывающие на кардиогенный шок, свидетельствуют о нарушении циркуляции крови и внешне проявляются такими способами:
- кожа бледнеет, а лицо и губы становятся сероватого или синюшного оттенка;
- выделяется холодный липкий пот;
- наблюдается патологически низкая температура – гипотермия;
- холодеют руки и стопы;
- нарушается или затормаживается сознание, причем возможно кратковременное возбуждение.
Помимо внешних проявлений, кардиогенному шоку характерны такие клинические признаки:
- критически уменьшается артериальное давление: у больных с выраженной артериальной гипотензией показатель систолического давления составляет ниже 80 мм рт. ст., а с гипертензией – ниже 30 мм рт. ст.;
- давление заклинивания легочных капилляров превышает 20 мм рт. ст.;
- повышается наполнение левого желудочка – от 18 мм рт. ст. и более;
- снижается сердечный выброс – показатель сердечного индекса не превышает 2-2,5 м/мин/м2;
- пульсовое давление падает до 30 мм рт. ст. и ниже;
- шоковый индекс превышает 0,8 (это показатель соотношения частоты сердечных сокращений и систолического давления, который в норме составляет 0,6-0,7, а при шоке может подняться даже до 1,5);
- падение давления и спазмы сосудов приводят к малому выделению мочи (менее 20 мл/ч) – олигурии, причем возможна полная анурия (прекращение поступления мочи в мочевой пузырь).
Классификация и виды
Шоковое состояние классифицируется на различные виды, основными среди которых являются следующие:
Рефлекторный
Происходят такие явления:
В результате таких явлений возникает стрессовая ситуация, которая приводит к недостаточному компенсаторному повышению сосудистого сопротивления – рефлекторному кардиогенному шоку.
Такой форме характерно развитие коллапса или резкой артериальной гипотензии, если больной перенес инфаркт миокарда при некупированном болевом синдроме. Коллаптоидное состояние проявляться яркими симптомами:
- бледный кожный покров;
- повышенная потливость;
- низкое артериальное давление;
- учащение частоты сердечных сокращений;
- малое наполнение пульса.
Рефлекторный шок имеет непродолжительный характер и благодаря адекватному обезболиванию быстро подается купированию. Чтобы восстановить центральную гемодинамику, вводятся небольшие вазопрессорные препараты.
Аритмический
Развивается пароксизмальная тахиаритмия или брадикардия, что приводит к гемодинамическим нарушениям и кардиогенному шоку. Отмечаются нарушения сердечного ритма или ее проводимости, что становится причиной выраженного расстройства центральной гемодинамики.

Симптомы шока исчезнут после того, как нарушения будут купированы, а синусовой ритм – восстановлен, поскольку это приведет к быстрой нормализации наносной функции сердца.
Случается обширное поражение миокарда – некроз поражает от 40% массы миокарда левого желудка. Это является причиной резкого снижения насосной функции сердца. Часто такие больные страдают от гипокинетического типа гемодинамики, при котором часто проявляются симптомы отека легких.
Точные признаки зависят от давления заклинивания легочных капилляров:
- 18 мм рт. ст. – застойные проявления в легких;
- от 18 до 25 мм рт. ст. – умеренные проявления отека легких;
- от 25 до 30 мм рт. ст. – ярко выраженные клинические проявления;
- от 30 мм рт. ст. – весь комплекс клинических проявлений отека легких.
Как правило, признаки истинного кардиогенного шока выявляются спустя 2-3 часа после того как случился инфаркт миокарда.
Ареактивный
Данная форма шока аналогична с истинной формой за тем исключением, что сопровождается более выраженными патогенетическими факторами, которые имеют продолжительный характер. При таком шоке на организм не производят воздействие какие-либо лечебные мероприятия, поэтому он и называется ареактивным.
Разрыв миокарда
Инфаркт миокарда сопровождается внутренними и наружными разрывами миокарда, что сопровождается следующей клинической картиной:
- изливающая кровь раздражает рецепторы перикарда, что проводит к резкому рефлекторному падению артериального давления (коллапсу);
- если случился наружный разрыв, тампонады сердца препятствуют сокращению сердца;
- если случился внутренний разрыв, определенные отделы сердца получают резко выраженную перегрузку;
- падает сократительная функция миокарда.
Меры диагностики
Распознается осложнение по клиническим признакам, в том числе по шоковому индексу. Помимо этого, могут проводиться следующие методы обследования:
- электрокардиография для выявления локализации и стадии инфаркта или ишемии, а также обширности и глубины повреждений;
- эхокардиография – УЗИ сердца, при котором оценивается фракция выброса, а также оценивается степень понижения сократительной возможности миокарда;
- ангиография – контрастное рентгенологическое исследование кровеносных сосудов (рентгеноконтрастный метод).
Алгоритм неотложной помощи при кардиогенном шоке
Если у больного наблюдаются симптомы кардиогенного шока, до момента приезда работников скорой медицинской помощи необходимо провести следующие действия:

Далее первую неотложную помощь уже оказывают медработники. При тяжелой форме кардиогенного шока транспортировка человека невозможна. Предпринимают все меры, чтобы вывести его из критического состояния – стабилизируют частоту сердечных сокращений и артериальное давление. Когда состояние больного нормализуется, его транспортируют на специальной реанимационной машине в отделение интенсивной терапии.
Медработники могут выполнить следующие действия:
- ввести наркотические анальгетики, каковыми являются Морфин, Промедол, Фентанил, Дроперидол;
- внутривенно ввести 1% раствор Мезатона и вместе с тем подкожно или внутримышечно Кордиамин, 10% раствор кофеина или 5% раствор эфедрина (препараты, возможно, потребуется вводить через каждые 2 часа);
- назначить капельное внутривенное вливание 0,2% раствора норадреналина;
- прописать закись азота для снятия болевого приступа;
- провести кислородотерапию;
- ввести Атропин или Эфедрин в случае брадикардии или блокады сердца;
- ввести внутривенно 1% раствор Лидокаина в случае желудочковой экстрасистолии;
- провести электрическую стимуляцию в случае блокады сердца, а если же диагностирована желудочковая пароксизмальная тахикардия или фибрилляция желудков – электрическую дефибрилляцию сердца;
- подключить больного к аппарату искусственной вентиляции легких (если дыхание остановилось или отмечается выраженная одышка – от 40 в минуту);
- провести оперативное вмешательство, если шок вызван ранением и тампонадой, при этом возможно применение обезболивающих и сердечных гликозидов (операция проводится спустя 4-8 часов с момента начала инфаркта, восстанавливает проходимость венечных артерий, сохраняется миокард и прерывает порочный круг развития шока).

Дальнейшее лечение определяется в зависимости от причины шока и проводится под наблюдением реаниматолога. Если всё в порядке, больного переводят в общую палату.
Профилактические меры
Чтобы не допустить развития кардиогенного шока, необходимо придерживаться таких советов:
- своевременно и адекватно лечить любые сердечные-сосудистые заболевания – аритмию, миокард, инфаркт миокарда и проч.
- правильно питаться;
- следовать схеме труда и отдыха;
- отказаться от вредных привычек;
- заниматься умеренными физическими нагрузками;
- бороться со стрессовыми состояниями.
Кардиогенный шок у детей
Такая форма шока не характерна в детском возрасте, но может наблюдаться в связи с нарушением сократительной функции миокарда. Как правило, такое состояние сопровождается признаками недостаточности правого или левого желудка, поскольку детям чаще характерно развитие сердечной недостаточности при врожденном пороке сердца или миокарда.
В таком состоянии у ребенка регистрируют снижение вольтажа на ЭКГ и изменение интервала ST и зубца T, а также признаки кардиомегалии на грудной клетке по результатам рентгенографии.
Чтобы спасти больного, нужно выполнить действия по неотложной помощи по ранее приведенному алгоритму для взрослых. Далее медработники проводят терапию для увеличения сократимости миокарда, для чего вводятся инотропные препараты.
Итак, частым продолжением инфаркта миокарда является кардиогенный шок. Такое состояние может привести к летальному исходу, поэтому больному требуется оказать правильную неотложную помощь для нормализации его сердечного ритма и усиления сократительной способности миокарда.
http://serdce.biz/zabolevaniya/ibs/miokarda/kardiogennyj-shok.html