ЭКГ: что это такое, описание кардиограммы сердца, показания, подготовка к диагностике
Что такое кардиограмма сердца (ЭКГ)
Современный человек ежедневно подвергается стрессам и физическим нагрузкам, которые негативно сказываются на работе сердечной мышцы. На сегодняшний день патологические процессы в сосудистой и сердечной системах – это наиболее острая медико-социальная проблема здравоохранения Российской Федерации, для решения которой государством выделяются значительные средства.
Любой человек, почувствовав недомогание и боли в сердце, может обратиться в медицинское учреждение и пройти безболезненную диагностическую процедуру – электрокардиографию. Квалифицированный специалист проведет анализ ЭКГ и назначит соответствующий курс медикаментозной терапии.
Ранняя диагностика опасных сердечно-сосудистых патологий обеспечат выбор оптимальной тактики лечебно-профилактических мероприятий, которые позволят человеку и дальше вести привычный образ жизни. В этой статье мы хотим рассказать нашим читателям о том, что такое ЭКГ сердца, показаниях и противопоказаниях к ее назначению, подготовке к диагностике, методиках проведения электрокардиограммы и особенностях расшифровки ее результатов.
Основные задачи обследования
Процедура ЭКГ является способом определения электрической активности сердечной мышцы. Ее биологические потенциалы регистрируют специальные электроды. Итоговые данные отображаются в графическом виде на мониторе аппарата либо распечатываются на бумаге. Электрокардиография позволяет определить:
- Проводимость сердечной мышцы и частоту ее сокращений.
- Размеры предсердий (отделов, в которые из вен поступает кровь) и желудочков (отелов, получающих кровь из предсердий и перекачивающих ее в артерии).
- Наличие нарушений проведения электрического импульса – блокады.
- Уровень кровоснабжения миокарда.
Для проведения исследования ЭКГ специальная подготовка не требуется. С его помощью можно выявить не только нарушение функциональной деятельности сердца, но и патологические процессы в сосудах, легочной ткани и эндокринных железах.
Методики проведения электрокардиографического исследования
Для того, чтобы поставить точный диагноз, практикующие кардиологи используют комплексное обследование сердца, включающее несколько способов.
Классическая ЭКГ
Наиболее распространенный метод изучения направления электрических импульсов и их силы. Длится эта простая процедура не больше 5 минут, за это время ЭКГ может показать:
- нарушение сердечной проводимости;
- наличие воспалительного процесса в серозной оболочке – перикардита;
- состояние камер сердца и гипертрофию их стенок.
Недостатком этой методики является то, что выполняют ее в состоянии покоя пациента. Зафиксировать те патологические изменения, которые проявляются при физической и психоэмоциональной нагрузках, невозможно. В этом случае при диагностировании заболевания врач принимает во внимание основные клинические признаки и результаты других исследований.
Суточный мониторинг ЭКГ
Длительная регистрация показателей позволяет обнаружить нарушение функциональной деятельности сердца пациента во время сна, стресса, ходьбы, физической нагрузки, бега. Холтер-ЭКГ помогает опытному специалисту в изучении причин нерегулярного сердечного ритма и выявлении ранних стадий ишемии – недостаточного поступления крови к миокарду.
Стрессовый тест
Мониторирование работы сердечной мышцы при физическом напряжении (занятиях на беговой дорожке или велотренажере). Этот способ используют при наличии у пациента периодических нарушений сердечной деятельности, которые в состоянии покоя не показывает ЭКГ. Тест с нагрузкой предоставляет врачу возможность:
- найти причины ухудшения состояния пациента при физическом напряжении;
- обнаружить источник резких перепадов артериального давления и нарушений синусового ритма – важнейшего показателя нормального функционирования сердца;
- контролировать состояние пациента после сердечных приступов или хирургического вмешательства.
Показания к ЭКГ
Практикующие специалисты назначают проведение этой диагностической процедуры при наличии у пациента жалоб на:
- повышение параметров АД (артериального давления);
- затруднение дыхания;
- одышку даже в состоянии покоя;
- дискомфорт в грудной клетке в проекции сердца;
- частые потери сознания;
- беспричинное нарушение сердечного ритма.
Также процедура проводится при хронических заболеваниях опорно-двигательного аппарата, протекающих с поражением сердечно-сосудистой системы, восстановлении организма после очагового поражения головного мозга в результате нарушения его кровоснабжения – инсульта. Регистрация ЭКГ может быть выполнена в плановом или экстренном порядке.
В целях профилактики функциональную диагностику назначают для оценивания профессиональной пригодности (спортсменам, морякам, водителям, пилотам и пр.), лицам, перешагнувшим 40-летний рубеж, а также пациентам с артериальной гипертензией, ожирением, гиперхолестеринемией, ревматизмом, хроническими инфекционными заболеваниями. Плановую кардиограмму осуществляют для оценивания сердечной деятельности перед любой операцией, при беременности, после сложных медицинских манипуляций.
Срочное выполнение процедуры требуется при:
- болезненных ощущениях в сердце и за грудиной;
- резкой одышке;
- длительной боли в верхнем отделе живота и позвоночника;
- стойком повышении кровяного давления;
- травме грудной клетки;
- обмороке;
- появлении слабости неустановленной этиологии;
- аритмии;
- сильной боли в нижней челюсти и шее.
Противопоказания
Обычная кардиография не причиняет вред человеческому организму – оборудование фиксирует только сердечные импульсы и не оказывает влияние на остальные ткани и органы. Именно поэтому диагностическое исследование можно делать часто и взрослому человеку, и ребенку, и беременной женщине. А вот проведение стресс-ЭКГ не рекомендуется назначать при:
- гипертонической болезни III степени;
- тяжелых нарушениях коронарного кровообращения;
- обострении тромбофлебита;
- острой стадии инфаркта миокарда;
- утолщении сердечных стенок;
- сахарном диабете;
- тяжелых инфекционно-воспалительных заболеваниях.
Как подготовиться к процедуре?
Выполнение пациентом сложных подготовительных мероприятий не требуется. Для получения точных результатов исследования следует хорошо выспаться, ограничить курение, снизить физическую активность, избегать стрессовых ситуаций и пищевых нагрузок, исключить употребление спиртных напитков.
Выполнение ЭКГ
Регистрацию сердечных сокращений проводит квалифицированная медицинская сестра в кабинете функциональной диагностики. Процедура состоит из нескольких этапов:
В случае необходимости дополнительного снятия ЭКГ медработник может попросить пациента на 10-15 секунд задержать дыхание. На полученной записи кардиограммы указывают данные пациента (Ф.И.О. и возраст), ее описание проводит опытный специалист-кардиолог.
Расшифровка итоговых данных
Результаты ЭКГ считаются основой диагностики сердечно-сосудистых патологий. При их интерпретации во внимание принимаются такие показатели, как систолический (ударный) объем крови, который нагнетается в желудочках и выбрасывается в магистральные сосуды, минутный объем кровообращения, частота сокращений сердечной мышцы за 1 минуту.
Алгоритм последовательности оценивания функциональной деятельности сердца и состоит из:
- Изучения ритма сокращений – оценивание длительности интервалов и выявление нарушения проведения электрических импульсов (блокады).
- Анализ сегментов ST и обнаружение патологических зубцов Q.
- Исследование зубцов Р, отражающих сокращение предсердий.
- Изучение стенок желудочков с целью выявления их уплотнения.
- Определение электрической оси сердца.
- Исследование зубцов Т, отражающих ре-поляризацию (восстановление) мышечной ткани после сокращений.
Проведя анализ характеристик кардиограммы, лечащий врач имеет представление о клинической картине сердечной деятельности, к примеру изменение ширины интервалов и формы всех выпуклых и вогнутых зубцов наблюдается при замедлении проведения сердечного импульса, зеркально-перевернутая кривая зубца Т и уменьшение сегмента ST указывает на повреждение клеток мышечного слоя сердца.
При интерпретации ЭКГ оцениваются сокращения мышцы сердца при изучении амплитуды и направления их электрических полей в 3-х стандартных отведениях, 3-х усиленных (однополюсных), 6-ти отведениях от области грудной клетки – I, II, III, avR, avL и avF. По результатам данных элементов дают оценку электрической оси сердца, судят о расположении сердца и наличии нарушений прохождения электрических импульсов по сердечной мышце (блокад).
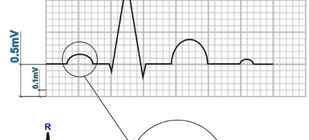
Нормальная кардиограмма взрослого человека
Правильно «прочитать» графическое изображение самому пациенту, не имея соответствующих знаний, не удается. Однако можно иметь общие сведения об основных параметрах исследования:
http://diametod.ru/funkcionalnaya/chto-takoe-kardiogramma-serdca-ekg
Электрокардиография (ЭКГ)
Электрокардиография — это исследование, которое остается вне конкуренции по своему клиническому значению. Оно выполняется обычно в динамике и является важным показателем состояния мышцы сердца.
ЭКГ представляет собой графическую запись электрической активности сердца, которая зарегистрирована с поверхности тела. Изменение электрической активности сердца тесно связано с суммацией электрических процессов в отдельных сердечных миоцитах (мышечные клетки сердца), происходящими в них процессами деполяризации и реполяризации.
Цель проведения ЭКГ
Определение электрической активности миокарда.
Показания к ЭКГ
Плановое исследование выполняют всем больным, госпитализируемым в инфекционный стационар. Внеплановое и экстренное исследование проводится при развитии или подозрении на поражение сердечной мышцы токсического, воспалительного или ишемического характера.
Подготовка к ЭКГ
Специальной подготовки не требуется. Пациента укладывают на кушетку на спину. Возможно сбривание волос при обильном волосяном покрове грудной клетки у мужчин для полноценного контакта электродов с кожей.
Электрофизиологические основы ЭКГ
В состоянии покоя наружная поверхность клеточной мембраны заряжена положительно. Внутри мышечной клетки с помощью микроэлектрода можно зарегистрировать отрицательный заряд. При возбуждении клетки происходит деполяризация с появлением на поверхности отрицательного заряда. После некоторого периода возбуждения, во время которого на поверхности сохраняется отрицательный заряд, происходят изменение потенциала и реполяри-зация с восстановлением отрицательного потенциала внутри клетки. Эти изменения потенциала действия являются результатом перемещения через мембрану ионов, прежде всего Na. Ионы Na сначала проникают внутрь клетки, обусловливая положительный заряд внутренней поверхности мембраны, затем он возвращается во внеклеточное пространство. Процесс деполяризации быстро распространяется по мышечной ткани сердца. Во время возбуждения клетки происходит перемещение Са 2+ внутрь нее, и это рассматривают как вероятное связующее звено между электрическим возбуждением и последующим мышечным сокращением. В конце процесса реполяризации происходит выход ионов К из клетки, которые в самом конце обмениваются на ионы Na, активно извлекаемые из внеклеточного пространства. При этом на поверхности клетки, перешедшей в состояние покоя, вновь образуется положительный заряд.
Электрическая активность, регистрируемая на поверхности тела с помощью электродов, представляет собой по амплитуде и Направлению сумму (вектор) процессов деполяризации и реполяризации многочисленных сердечных миоцитов. Охват возбуждением, т. е. процессом деполяризации, отделов миокарда происходит последовательно, с помощью так называемой проводящей системы сердца. Существует как бы фронт волны возбуждения, который распространяется постепенно на все отделы миокарда. По одну сторону этого фронта поверхность клеток заряжена отрицательно, по другую — положительно. При этом изменения потенциала на поверхности тела в различных точках зависят от того, каким образом этот фронт возбуждения распространяется по миокарду и какая часть сердечной мышцы в большей степени проецируется на соответствующий участок тела.
Этот процесс распространения возбуждения, при котором в тканях существуют положительно и отрицательно заряженные участки, может быть представлен как единый диполь, состоящий из двух электрических полей: одно с положительным зарядом, другое — с отрицательным. Если к электроду на поверхности тела обращен отрицательный заряд диполя, кривая электрокардиограммы идет вниз. Когда вектор электрических сил меняет свое направление и к соответствующему электроду на поверхности тела обращен его положительный заряд, кривая электрокардиограммы идет в противоположном направлении. Направление и величина этого вектора электрических сил в миокарде зависят в первую очередь от состояния мышечной массы сердца, а также точек, с которых она регистрируется на поверхности тела. Наибольшее значение имеет сумма электрических сил, возникающих в процессе возбуждения, в результате чего образуется так называемый комплекс QRS. Именно по этим зубцам ЭКГ можно оценить направление электрической оси сердца, что имеет и клиническое значение. Понятно, что в более мощных отделах миокарда, например в левом желудочке, волна возбуждения распространяется более продолжительное время, чем в правом желудочке, и это влияет на величину основного зубца ЭКГ — зубца R в соответствующем участке тела, на который проецируется этот отдел миокарда. При формировании в миокарде электрически неактивных участков, состоящих из соединительной ткани или некротизированного миокарда, фронт волны возбуждения огибает эти участки, и при этом к соответствующему участку поверхности тела он может быть обращен то своим положительным, то отрицательным зарядом. Это влечет за собой быстрое появление разнонаправленных зубцов на ЭКГ с соответствующего участка тела. При нарушении проведения возбуждения по проводящей системе сердца, например по правой ножке пучка Гиса, возбуждение на правый желудочек распространяется с левого желудочка. Таким образом, фронт волны возбуждения, охватывающий правый желудочек, «наступает» в ином направлении по сравнению с обычным его ходом (т. е. когда волна возбуждения начинается с правой ножки пучка Гиса). Распространение возбуждения на правый желудочек происходит при этом в более поздние сроки. Это выражается в соответствующих изменениях зубца R в отведениях, на которые в большей степени проецируется электрическая активность правого желудочка.
Электрический импульс возбуждения возникает в синусно-предсердном узле, находящемся в стенке правого предсердия. Импульс распространяется на предсердия, вызывая их возбуждение и сокращение, и достигает предсердно-желудочкового узла. После некоторой задержки у этого узла импульс распространяется по пучку Гиса и его ветвям к миокарду желудочков. Электрическая активность миокарда и ее динамика, связанная с распространением возбуждения и его прекращением, может быть представлена в виде вектора, который по амплитуде и направлению изменяется во время всего сердечного цикла. Причем происходит более раннее возбуждение субэндокардиальных слоев миокарда желудочков с последующим распространением волны возбуждения в направлении к эпикарду.
Электрокардиограмма отражает последовательный охват возбуждением отделов миокарда. При определенной скорости движения ленты кардиографа по интервалам между отдельными комплексами можно оценивать частоту сердечного ритма, а по интервалам между зубцами — продолжительность отдельных фаз сердечной деятельности. По вольтажу, т. е. амплитуде отдельных зубцов ЭКГ, зарегистрированной на определенных участках тела, можно судить об электрической активности определенных отделов сердца и прежде всего о величине их мышечной массы.
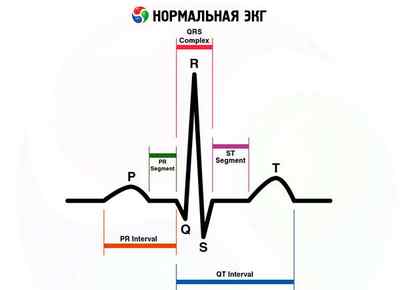
На ЭКГ первая волна небольшой амплитуды называется зубцом Р и отражает деполяризацию и возбуждение предсердий. Следующий высокоаплитудный комплекс QRS отражает деполяризацию и возбуждение желудочков. Первый отрицательный зубец комплекса именуется зубцом Q. Следующий за ним, направленный вверх зубец R и следующий далее отрицательный зубец S. Если за зубцом 5 следует вновь зубец, направленный вверх, его именуют зубец R. Форма этого комплекса и величина отдельных его зубцов при регистрации с разных участков тела у одного и того же человека будет значительно отличаться. Однако следует помнить, что всегда зубец, направленный вверх, — это зубец R, если ему предшествует отрицательный зубец, то это зубец Q, и следующий за ним отрицательный зубец — это зубец S. Если имеется лишь один зубец, направленный вниз, его следует именовать зубцом QS. Чтобы отразить сравнительную величину отдельных зубцов, используют большие и малые буквы rRsS.
За комплексом QRS спустя небольшой отрезок времени следует зубец Т, который может быть направлен вверх, т. е. быть положительным (чаще всего), но может быть и отрицательным.
Появление этого зубца отражает реполяризацию желудочков, т. е. переход их из состояния возбуждения в невозбужденное. Таким образом, комплекс QRST (Q-Т) отражает электрическую систолу желудочков. Он зависит от частоты сердечных сокращений и в норме составляет 0,35-0,45 с. Его нормальная величина для соответствующей частоты определяется по специальной таблице.
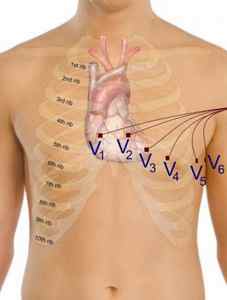
Значительно большее значение имеет измерение двух других отрезков на ЭКГ. Первый — от начала зубца Р до начала комплекса QRS, т. е. желудочкового комплекса. Этот отрезок соответствует времени предсердно-желудочкового проведения возбуждения и составляет в норме 0,12-0,20 с. При его увеличении констатируют нарушение предсердно-желудочковой проводимости. Второй отрезок — продолжительность комплекса QRS, который соответствует времени распространения возбуждения по желудочкам и составляет в норме менее 0,10 с. При увеличении продолжительности этого комплекса говорят о нарушении внутрижелудочковой проводимости. Иногда после зубца Т отмечают положительную волну U, происхождение которой связывают с реполяризациеи проводящей системы. При регистрации ЭКГ записывается разность потенциалов между двумя точками тела, прежде всего это касается стандартных отведений от конечностей: отведение I — разность потенциалов между левой и правой руками; отведение II — разность потенциалов между правой рукой и левой ногой и отведение III — разность потенциалов между левой ногой и левой рукой. Кроме того, записываются усиленные отведения от конечностей: aVR, aVL, aVF соответственно от правой руки, левой руки, левой ноги. Это так называемые униполярные отведения, при которых второй электрод, неактивный, представляет собой соединение электродов от других конечностей. Таким образом, регистрируется изменение потенциала только в так называемом активном электроде. Помимо этого, в стандартных условиях регистрируется также ЭКГ в 6 грудных отведениях. При этом активный электрод накладывается на грудную клетку в следующих точках: отведение V1 — четвертое межреберье справа от грудины, отведение V2 — четвертое межреберье слева от грудины, отведение V4 — у верхушки сердца или пятое межреберье чуть кнутри от среднеключичной линии, отведение V3 — посредине расстояния между точками V2 и V4, отведение V5 — пятое межреберье по передней подмышечной линии, отведение V6 — в пятом межреберье по средней подмышечной линии.
Наиболее выраженная электрическая активность миокарда желудочков обнаруживается в период их возбуждения, т. е. деполяризации их миокарда — в период возникновения комплекса QRS. При этом равнодействующая возникающих электрических сил сердца, являющаяся вектором, занимает определенное положение во фронтальной плоскости тела относительно горизонтальной нулевой линии. Положение этой так называемой электрической оси сердца оценивается по величине зубцов комплекса QRS в различных отведениях от конечностей. Электрическая ось считается неотклоненной или занимает промежуточное положение при максимальном зубце R в I, II, III отведениях (т. е. зубец R существенно больше зубца S). Электрическая ось сердца считается отклоненной влево или расположенной горизонтально, если вольтаж комплекса QRS и величина зубца R максимальна в I отведении, а в III отведении зубец R минимальный при значительном увеличении зубца S. Электрическая ось сердца расположена вертикально или отклонена вправо при максимальном зубце R в III отведении и при наличии выраженного зубца S в I отведении. Положение электрической оси сердца зависит от внесердечных факторов. У людей с высоким стоянием диафрагмы, гиперстенической конституцией электрическая ось сердца отклонена влево. У высоких, худых людей с низким стоянием диафрагмы электрическая ось сердца в норме отклонена вправо, расположена более вертикально. Отклонение электрической оси сердца может быть также связано с патологическими процессами, преобладанием массы миокарда, т. е. гипертрофией соответственно левого желудочка (отклонение оси влево) или правого желудочка (отклонение оси вправо).
Среди грудных отведений V1 и V2 в большей степени регистрируют потенциалы правого желудочка и межжелудочковой перегородки. Поскольку правый желудочек относительно маломощен, толщина его миокарда невелика (2-3 мм), распространение возбуждения по нему происходит сравнительно быстро. В связи с этим в отведении V1 в норме регистрируется очень небольшой зубец R и последующий глубокий и широкий зубец S, связанный с распространением волны возбуждения по левому желудочку. Отведения V4-6 ближе к левому желудочку и отражают его потенциал в большей степени. Поэтому в отведениях V4-б регистрируют максимальный зубец R, особенно выраженный в отведении V4, т. е. в области верхушки сердца, поскольку именно здесь толщина миокарда наибольшая и, следовательно, распространение волны возбуждения требует больше времени. В этих же отведениях может появиться и небольшой зубец Q, связанный с более ранним распространением возбуждения по межжелудочковой перегородке. В средних прекардиальных отведениях V2, особенно V3, величина зубцов R и S приблизительно одинакова. Если в правых грудных отведениях V1-2 зубцы R и S приблизительно одинаковы, без других отклонений от нормы, имеет место поворот электрической оси сердца с отклонением ее вправо. Если в левых грудных отведениях зубец R и зубец S приблизительно одинаковы, имеет место отклонение электрической оси в противоположную сторону. Особо следует сказать о форме зубцов в отведении aVR. Учитывая обычное положение сердца, электрод с правой руки как бы обращен в полость желудочков. В связи с этим форма комплекса в этом отведении будет зеркально отражать нормальную ЭКГ с поверхности сердца.
При расшифровке ЭКГ большое внимание обращается на состояние изоэлектрического сегмента ST и зубца Т. В большинстве отведений зубец Т должен быть положительным, достигать амплитуды 2-3 мм. Этот зубец может быть отрицательным или сглаженным в отведении aVR (как правило), а также в отведениях III и V1. Сегмент ST, как правило, изоэлектричен, т. е. находится на уровне изоэлектрической линии между окончанием зубца Т и началом следующего зубца Р. Небольшой подъем сегмента ST может быть в правых грудных отведениях V1-2.
http://m.ilive.com.ua/health/elektrokardiografiya-ekg_105639i15989.html
Как снимать ЭКГ: описание алгоритма, схема наложения электродов и рекомендации
Сердце — самый важный орган в организме человека. Его часто сравнивают с мотором, что и неудивительно, потому что основной функцией сердца является постоянное перекачивание крови в сосудах нашего тела. Сердце работает 24 часа в сутки! Но бывает так, что оно не справляется со своими функциями из-за болезни. Безусловно, необходимо следить за общим здоровьем, в том числе и за здоровьем сердца, но это в наше время получается не у всех и не всегда.
Немного истории о появлении ЭКГ
Ещё в середине 19-го века лекари начали задумываться о том, как же отследить работу, вовремя выявить отклонения и предупредить страшные последствия функционирования больного сердца. Уже в то время врачи выявили, что в сокращающейся сердечной мышце происходят электрические явления, и стали проводить первые наблюдения и исследования на животных. Учёные из Европы начали работать над созданием специального аппарата или уникальной методики для наблюдения за работой сердца, и наконец-то был создан первый в мире электрокардиограф. Все это время наука не стояла на месте, таким образом, и в современном мире используют этот уникальный и уже усовершенствованный аппарат, на котором производят так называемую электрокардиографию, ее ещё называют сокращённо ЭКГ. Об этой методике регистрации биотоков сердца и пойдёт речь в статье.

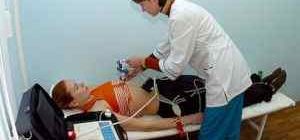
Процедура ЭКГ
На сегодняшний день это абсолютно безболезненная и доступная каждому процедура. ЭКГ можно сделать практически в любом медицинском учреждении. Проконсультируйтесь с вашим семейным врачом, и он вам подробно расскажет, для чего необходима данная процедура, как снимать ЭКГ и где её можно пройти в вашем городе.
Краткое описание
Рассмотрим этапы того, как снимать ЭКГ. Алгоритм действий такой:
Подготовка к снятию ЭКГ
До того как вы узнаете, как снимать ЭКГ, рассмотрим, какие действия нужно произвести, чтобы подготовить пациента.
Аппарат ЭКГ есть в каждом медицинском учреждении, он находится в отдельной комнате с кушеткой для удобства пациента и медперсонала. Помещение должно быть светлым и уютным, с температурой воздуха +22. +24 градуса по Цельсию. Так как правильно снять ЭКГ можно только при условии полного спокойствия пациента, такая обстановка очень важна для проведения данной манипуляции.
Укладывают обследуемого на медицинскую кушетку. В положении лёжа тело легко расслабляется, что важно для будущей записи кардиографа и для оценки работы самого сердца. Перед тем как накладывать электроды для ЭКГ, смоченным медицинским спиртом ватным тампоном необходимо обработать нужные области рук и ног пациента. Повторная обработка этих мест производится физиологическим раствором или специальным медицинским гелем, предназначенным для этих целей. Ппациенту необходимо сохранять спокойствие во время записи кардиографа, дышать ровно, умеренно, не волноваться.
Как правильно снять ЭКГ: наложение электродов
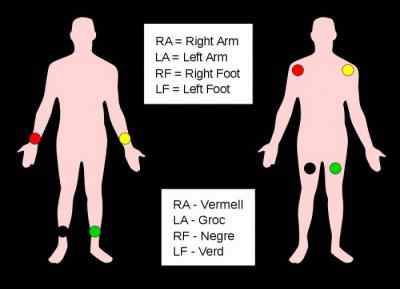
Необходимо знать, в какой последовательности нужно накладывать электроды. Для удобства персонала, проводящего данную манипуляцию, изобретатели аппарата ЭКГ определили 4 цвета для электродов: красный, жёлтый, зелёный и чёрный. Накладываются они именно в таком порядке и никак по-другому, иначе проведение ЭКГ не будет целесообразным. Перепутать их просто недопустимо. Поэтому медперсонал, который работает с аппаратом ЭКГ, проходит специальное обучение с последующей сдачей экзамена и получением допуска или сертификата, позволяющего ему работать именно с данным аппаратом. Медработник в кабинете ЭКГ, согласно своей рабочей инструкции, должен чётко знать места наложения электродов и правильно выполнять последовательность.
Итак, электроды для рук и ног имеют вид больших зажимов, но не стоит волноваться, зажим располагается на конечности абсолютно безболезненно, эти зажимы разных цветов и накладываются на определённые места тела следующим образом:
- Красный — запястье правой руки.
- Жёлтый — запястье левой руки.
- Зелёный — левая нога.
- Чёрный — правая нога.
Наложение грудных электродов
Грудные электроды в наше время бывают разных видов, всё зависит от фирмы производителя самого аппарата ЭКГ. Они бывают одноразовыми и многоразовыми. Одноразовые более удобны в использовании, не оставляют неприятных следов раздражения на коже после снятия. Но если нет одноразовых, тогда применяют многоразовые, они по своей форме похожи на полусферы и имеют свойство присасываться. Это свойство необходимо для чёткой постановки именно в нужное место с последующей фиксацией на нужное время.
Медицинский работник, уже знающий, как снять ЭКГ, справа от пациента располагается у кушетки, для того чтобы правильно наложить электроды. Необходимо, как уже сказано, предварительно обработать кожу груди пациента спиртом, затем физиологическим раствором или медицинским гелем. Каждый грудной электрод промаркирован. Чтобы было понятнее, как снять ЭКГ, схема наложения электродов представлена ниже.
Приступаем к наложению электродов на грудь:
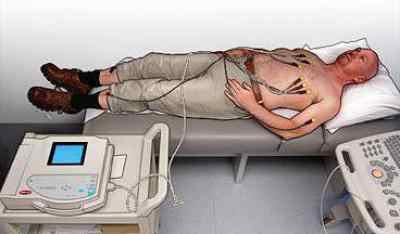
Перед включением аппарата для записи ЭКГ ещё раз проверяем правильность и надёжность наложенных электродов. Только после этого можно включить электрокардиограф. Перед этим необходимо выставить скорость движения бумаги и настроить другие показатели. Во время записи пациент должен находиться в состоянии полного покоя! По окончании работы аппарата можно снять бумагу с записью кардиографа и отпустить пациента.
Снимаем ЭКГ детям
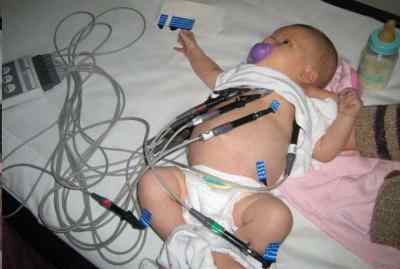
Поскольку возрастных ограничений для проведения ЭКГ нет, снимать ЭКГ детям тоже можно. Делают эту процедуру так же, как и взрослым, начиная с любого возраста, включая период новорожденности (как правило, в таком раннем возрасте ЭКГ делают исключительно для устранения подозрений на порок сердца).
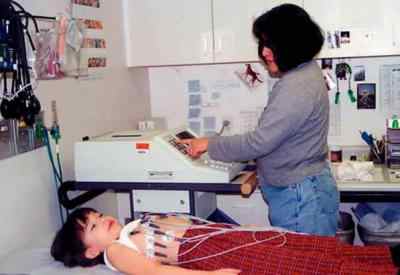
Единственное различие между тем, как снять ЭКГ взрослому и ребенку, заключается в том, что к ребёнку нужен особый подход, ему нужно всё объяснить и показать, успокоить при необходимости. Электроды на теле ребёнка фиксируются на тех же местах, что и у взрослых, и должны соответствовать возрасту ребёнка. Как накладывать электроды для ЭКГ на тело, вы уже ознакомлены. Чтобы не разволновать маленького пациента, важно следить за тем, чтобы ребёнок не двигался во время проведения процедуры, всячески поддерживать его и объяснять всё, что происходит.
Очень часто педиатры при назначении ЭКГ детям рекомендуют дополнительные пробы, с физической нагрузкой или с назначением того или иного препарата. Эти пробы проводятся для того, чтобы вовремя выявить отклонения в работе сердца ребёнка, правильно диагностировать то или иное заболевание сердца, вовремя назначить лечение или развеять страхи родителей и врачей.
Как снять ЭКГ. Схема
Для того чтобы прочитать правильно запись на бумажной ленте, которую в конце процедуры выдаёт нам аппарат ЭКГ, безусловно, необходимо иметь медицинское образование. Запись должен внимательно изучить врач — терапевт или кардиолог, для того чтобы своевременно и точно установить диагноз пациенту. Итак, о чём же может нам рассказать непонятная кривая линия, состоящая из зубцов, отдельных сегментов с интервалами? Попробуем разобраться в этом.
Запись проанализирует, насколько регулярны сокращения сердца, выявит частоту сердечных сокращений, очаг возбуждения, проводящую способность сердечной мышцы, определение сердца по отношению к осям, состояние так называемого в медицине сердечных зубцов.
Сразу после прочтения кардиограммы опытный доктор сможет поставить диагноз и назначить лечение либо даст необходимые рекомендации, что значительно ускорит процесс выздоровления или убережёт от серьёзных осложнений, и самое главное — вовремя произведённая ЭКГ сможет спасти жизнь человека.
Нужно учесть то, что кардиограмма взрослого отличается от кардиограммы ребёнка или беременной женщины.
Снимают ли ЭКГ беременным женщинам
В каких же случаях назначают пройти электрокардиограмму сердца беременной женщине? Если на очередном приёме у акушера-гинеколога пациентка пожалуется на боль за грудиной, одышку, большие колебания при контроле артериального давления, головные боли, обмороки, головокружения, то, скорее всего, опытный врач назначит эту процедуру, дабы вовремя отклонить плохие подозрения и избежать неприятных последствий для здоровья будущей мамочки и её малыша. Противопоказаний для прохождения ЭКГ во время беременности нет.
Некоторые рекомендации перед запланированной процедурой прохождения ЭКГ
Перед тем как снимать ЭКГ, пациент обязательно должен быть проинструктирован о том, какие условия нужно выполнить накануне и в день снятия.
- Накануне рекомендуют избегать нервных перенапряжений, а длительность сна должна быть не менее 8 часов.
- В день сдачи необходим небольшой завтрак из пищи, которая легко усваивается, обязательное условие — не переедать.
- Исключить за 1 день продукты, которые влияют на работу сердца, например, крепкий кофе или чай, острые приправы, алкогольные напитки, а также курение.
- Не наносить на кожу рук, ног, грудной клетки крем и лосьоны, действие жирных кислот которых могут ухудшить впоследствии проводимость медицинского геля на коже перед наложением электродов.
- Необходимо абсолютное спокойствие, перед тем как сдать ЭКГ и во время самой процедуры.
- Обязательно в день процедуры исключить физические нагрузки.
- Перед самой процедурой необходимо спокойно посидеть около 15-20 минут, дыхание спокойное, равномерное.
Если у обследуемого наблюдается сильная одышка, то ему нужно проходить ЭКГ не лежа, а сидя, поскольку именно в таком положении тела аппарат сможет чётко записать сердечную аритмию.
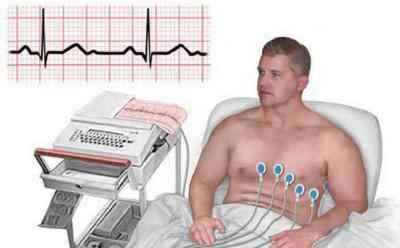
Кардиологи рекомендуют проходить процедуру всем людям, без исключения, после 40 лет один раз в год.
Безусловно, есть состояния, при которых проводить ЭКГ категорически нельзя, а именно:
- При остром инфаркте миокарда.
- Нестабильной стенокардии.
- Сердечной недостаточности.
- Некоторых видах аритмии неясной этиологии.
- Тяжёлых формах стеноза аорты.
- Синдроме ТЭЛА (тромбоэмболии легочной артерии).
- Расслоении аневризмы аорты.
- Острых воспалительных заболеваниях мышцы сердца и околосердечных мышц.
- Тяжёлых инфекционных заболеваниях.
- Тяжёлых психических заболеваниях.
ЭКГ при зеркальном расположением внутренних органов
Ззеркальное расположение внутренних органов подразумевает их расположение в другом порядке, когда сердце находится не слева, а справа. То же касается и других органов. Это довольно редкое явление, тем не менее оно встречается. Когда пациенту с зеркальным расположением внутренних органов назначают пройти ЭКГ, он должен предупредить о своей особенности медсестру, которая будет производить данную процедуру. У молодых специалистов, работающих с людьми с зеркальным расположением внутренних органов, в таком случае возникает вопрос: как снять ЭКГ? Справа (алгоритм снятия в принципе тот же) электроды располагаются на теле в том же порядке, что у обычных пациентов ставились бы слева.
Берегите своё здоровье и здоровье своих близких!
Электрокардиография
Электрокардиография — методика регистрации и исследования электрических полей, образующихся при работе сердца. Электрокардиография представляет собой относительно недорогой, но ценный метод электрофизиологической инструментальной диагностики в кардиологии.
Прямым результатом электрокардиографии является получение электрокардиограммы (ЭКГ) — графического представления разности потенциалов, возникающих в результате работы сердца и проводящихся на поверхность тела. На ЭКГ отражается усреднение всех векторов потенциалов действия, возникающих в определённый момент работы сердца.
https://ru.wikipedia.org/wiki/Электрокардиография
Определение частоты (см. также пульс) и регулярности сердечных сокращений (например, экстрасистолы (внеочередные сокращения), или выпадения отдельных сокращений — аритмии).
Показывает острое или хроническое повреждение миокарда (инфаркт миокарда, ишемия миокарда).
Выявление нарушений внутрисердечной проводимости (различные блокады).
Метод скрининга при ишемической болезни сердца, в том числе и при нагрузочных пробах.
Даёт понятие о физическом состоянии сердца (гипертрофия левого желудочка).
Может дать информацию о внесердечных заболеваниях, таких, как тромбоэмболия лёгочной артерии.
Позволяет удалённо диагностировать острую сердечную патологию (инфаркт миокарда, ишемия миокарда)
Обязательно применяется при прохождении диспансеризации.
Для измерения разности потенциалов на различные участки тела накладываются электроды. Так как плохой электрический контакт между кожей и электродами создает помехи, то для обеспечения проводимости на участки кожи в местах контакта наносят токопроводящий гель. Ранее использовались марлевые салфетки, смоченные солевым раствором.
Каждая из измеряемых разностей потенциалов в электрокардиографии называется отведением. Отведения I, II и III накладываются на конечности: I — правая рука (-) — левая рука (+),
II — правая рука (-) — левая нога (+), I
II — левая рука (-) — левая нога (+).
С электрода на правой ноге показания не регистрируются, его потенциал близок к условному нулю, и он используется только для заземления пациента.
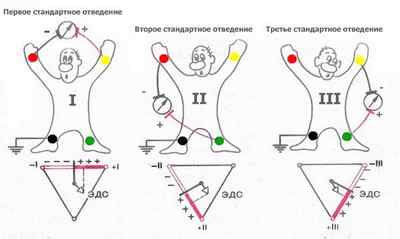
Регистрируют также усиленные отведения от конечностей: aVR, aVL, aVF — однополюсные отведения, они измеряются относительно усреднённого потенциала всех трёх электродов (система Вильсона) или относительно усредненного потенциала двух других электродов (система Гольдбергера, дает амплитуду примерно на 50 % большие).
При так называемом однополюсном отведении регистрирующий (или активный) электрод определяет разность потенциалов между точкой электрического поля, к которой он подведён, и условным электрическим нулём (например, по системе Вильсона). Однополюсные грудные отведения обозначаются буквой V.
Расположение регистрирующего электрода
В 4-м межреберье у правого края грудины
В 4-м межреберье у левого края грудины
На середине расстояния между V2 и V4
В 5-м межреберье по срединно-ключичной линии
На пересечении горизонтального уровня 4-го отведения и передней подмышечной линии
На пересечении горизонтального уровня 4-го отведения и средней подмышечной линии
На пересечении горизонтального уровня 4-го отведения и задней подмышечной линии
На пересечении горизонтального уровня 4-го отведения и срединно-лопаточной линии
На пересечении горизонтального уровня 4-го отведения и паравертебральной линии

Схема установки электродов V1—V6.
Холтеровское мониторирование
Синоним — суточное мониторирование ЭКГ по Холтеру. На теле пациента, который ведет обычный образ жизни, закрепляется регистрирующий блок, записывающий электрокардиографический сигнал от одного, двух, трёх или более отведений в течение суток или более. Дополнительно регистратор может иметь функции мониторирования артериального давления (СМАД), двигательной и дыхательной активности пациента. Одновременная регистрация нескольких параметров является перспективной в диагностике заболеваний сердечно-сосудистой системы.
Стоит упомянуть о семисуточном мониторировании ЭКГ по Холтеру, которое даёт исчерпывающую информацию об электрической деятельности сердца.
Результаты записи передаются в компьютер и обрабатываются врачом при помощи специального программного обеспечения.
Техника регистрации электрокардиограммы. Условия проведения электрокардиографического исследования
ЭКГ регистрируется в специальном помещении, удаленном от возможных источников электрических помех. Кушетка должна находиться на расстоянии не менее 1,5 — 2 м от проводов электросети.
Запись ЭКГ проводится обычно в положении пациента лежа на спине, что позволяет добиться максимального расслабления мышц. Предварительно фиксируют фамилию, имя и отчество пациента, его возраст, дату и время исследования, номер истории болезни.
Наложение электродов
На внутреннюю поверхность голеней и предплечий в нижней их трети с помощью резиновых лент или специальных пластмассовых зажимов накладывают 4 пластинчатых электрода, а на грудь устанавливают один или несколько (при многоканальной записи) грудных электродов, используя резиновую грушу — присоску или приклеивающиеся одноразовые грудные электроды. Для улучшения контакта электродов с кожей и уменьшения помех и наводных токов в местах наложения электродов необходимо предварительно обезжирить кожу спиртом и покрыть электроды слоем специальной токопроводящей пасты, которая позволяет максимально снизить межэлектродное сопротивление.
Подключение проводов к электродам
К каждому электроду присоединяют провод, идущий от электрокардиографа и маркированный определенным цветом. Общепринятой является следующая маркировка входных проводов: правая рука — красный цвет; левая рука — желтый цвет; левая нога зеленый цвет; правая нога (заземление пациента) — черный цвет; грудной электрод — белый цвет. При наличии 6 — канального электрокардиографа, позволяющего одновременно регистрировать ЭКГ в 6 грудных отведениях, к электроду V, подключают провод, имеющий красную маркировку наконечника; к электроду V2 — желтую, уз — зеленую, V4 — коричневую, V5 — черную и Vg — синюю или фиолетовую. Маркировка остальных проводов та же, что и в одноканальных электрокардиографах
Выбор усиления электрокардиографа
Усиление каждого канала электрокардиографа подбирается таким образом, чтобы напряжение 1 mV вызывало отклонение гальванометра и регистрирующей системы, равное 10 мм. Для этого в положении переключателя отведений «О» регулируют усиление электрокардиографа и регистрируют калибровочный милливольт. При необходимости можно изменить усиление: уменьшить при слишком большой амплитуде зубцов ЭКГ (1 mV = 5 мм) или увеличить при малой их амплитуде (1 mV = 15 или 20 мм).
Запись электрокардиограммы
Запись ЭКГ осуществляют при спокойном дыхании.
Вначале записывают ЭКГ в стандартных отведениях (I, II, III),
затем в усиленных отведениях от конечностей (aVR, aVL и aVF) и
грудных отведениях (V1 — V6).
В каждом отведении регистрируют не менее 4 сердечных циклов.
ЭКГ регистрируют, как правило, при скорости движения бумаги 50 мм/сек. Меньшую скорость (25 мм/сек) используют при необходимости более длительной записи ЭКГ, например для диагностики нарушений ритма.
При анализе электрокардиограммы следует оценивать:
— регулярность сердечных сокращений; — подсчет числа сердечных сокращений (600/количество больших клеток между комплексами); — наличие и последовательность следования зубца Р по отношению к комплексу QRS; — форма и ширина желудочков комплексов QRS
http://studfiles.net/preview/6187152/
Как накладывать и снимать электроды для ЭКГ?
Сердце обеспечивает кровью весь организм. Поэтому очень важно сохранить работоспособность главного органа. Одним из путей это сделать является постоянный контроль его состояния. Необходимо хотя бы раз в год посещать кардиолога, чтобы проверить, как работает сердце. Такой визит не доставит никаких неприятных ощущений. Доктор послушает стетоскопом стук сердца, а также запишет электрокардиограмму, при которой в определенных местах накладывают электроды для ЭКГ, что передают информацию на самописец. Доктор получает ленту с кривой в виде множества зубцов, которые говорят ему о состоянии сердца пациента. Но все же важно знать, как правильно должны размещаться электроды для ЭКГ на вашем теле.
Правила наложения электродов для ЭКГ
Чтобы уловить все импульсы сердечной деятельности, необходимо измерять показатели в разных местах тела, так как везде могут быть сбои в ритме или частоте. Заметить это можно, установив электроды в разных местах. Они существуют одноразовые и многоразовые.
Техника наложения предвидит соблюдение нескольких правил:
Некоторые медицинские работники, вместо последнего пункта, используют марлевые прокладки. Но делать это не рекомендуется, так как они быстро высыхают, что приводит к увеличению сопротивления кожи. Единственным заменителем токопроводящей пасты может стать смазывание мест наложения электродов раствором натрия хлорида. Причем, делать это стоит, не жалея вещества.
Одноразовые входят в комплект не всех аппаратов ЭКГ. Их можно найти в тех, которые были выпущены не так давно. С их названия стает понятно, что их использование не предвидит повторного применения в отличие от многоразовых. Кроме этого, многие специалисты утверждают, что одноразовые намного сокращают время на подготовку пациента, более удобны и практичны. Практически все частные клиники используют именно такое оборудование. Одноразовые изготавливаются из серебряной фольги, что уменьшает риск передачи болезней. Также имеет лучшую проводимость, что улучшает контакт. Одноразовые стоит использовать, когда снять ЭКГ нужно быстро, а также при усиленном потоотделении.
Многоразовые являются более крепкими и долгосрочными, поэтому часто используются в государственных больницах. Делают их в виде присосок и прищепок. Для покрытия многоразовых наносят хлораргентум, для присосок – резину. Отличает их от одноразовых более грубое оформление, что немного усложняет прохождение сигнала.
Но, не столь важно одноразовые или многоразовые используется, доктор разберется в показателях прибора.
Чтобы записать электрокардиограмму, необходимо уложить пациента на спину. Для наложения электродов от одежды освобождаются запястья, голени и грудная клетка. Правда, бывают случаи, когда пациент приходит с очень сильной одышкой. В таких случаях противопоказано укладывать его, поэтому ЭКГ записывают в сидячем положении.
Техника проведения данной процедуры также в обязательном порядке требует соблюдения правил безопасности, в частности в работе с электроприборами. Необходимо проверить заземление либо провести его. Но это делается лишь не с портативными аппаратами, которые питаются от сети. Те же, что работают на батареях, заземления не требуют.
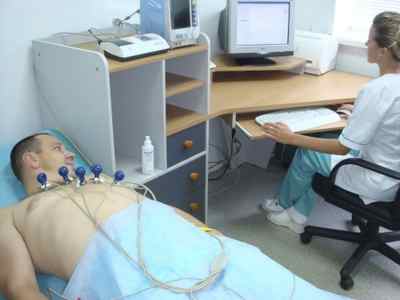
Куда накладывают электроды для ЭКГ?
Для снятия ЭКГ необходимо наложить электроды, которые в свою очередь имеют отведения. Основные точки, где должна быть зафиксирована деятельность, такие:
- правая верхняя конечность;
- левая верхняя конечность;
- правая нижняя конечность;
- левая нижняя конечность;
- грудная клетка.
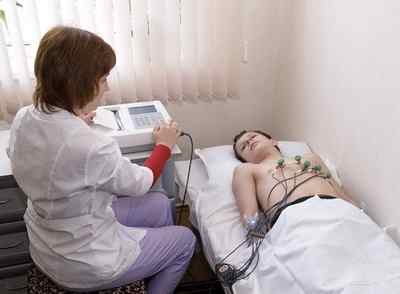
Как накладывать электроды на конечности?
Техника наложения электродов для ЭКГ на конечности предвидит соблюдение некоторого порядка. Он определяется по цвету электрода, а также места, куда его необходимо поставить. Их разделяют таким образом:
- правая рука – красный электрод;
- левая рука – желтый электрод;
- правая нога – черный электрод;
- левая нога – зеленый электрод.
Рассматривая схему их наложения, можно использовать некоторые ассоциации. Первым делом устанавливается электрод на правую руку. Дальше нам пригодится картинка светофора и порядок цветов. То есть, начали с красного, продолжаем установку по желтого, а дальше зеленого электрода. После правой руки устанавливаем оборудование на левую руку и левую ногу. Ну и по остаточному принципу, завершаем процесс наложения электродов на конечности на правой ноге. В случае, когда ЭКГ необходимо записать для человека, у которого отсутствуют ноги либо руки, электроды устанавливаются на культю.
Закрепление необходимых приспособлений происходит с помощью резиновых лент либо специальных зажимов. Размещение пластин происходит голенях и предплечьях из середины, так как там меньше волос.
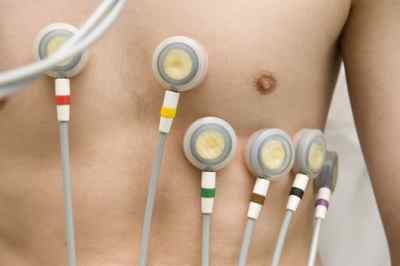
Как наложить электроды на груди?
Грудной электрод, который в основном выглядит, как груша-присоска на область грудной клетки. Часто стараются использовать одноразовый грудной. Наиболее часто используют 6 отведений, информацию с которых и снимают.
Их размещают по такой схеме:
- первое – размещают на четвертом межреберье по правой стороне грудины;
- второе – размещают на четвертом межреберье по левой стороне грудины;
- третье – между предыдущим и следующим положением;
- четвертое – размещают на пятом межреберье с левой стороны срединно-ключичной линии;
- пятое– на той же линии, что предыдущее отведение, только на передней предмышечной зоне;
- шестое– размещают на той же горизонтали, что и предыдущие два отведения, в зоне левой подмышечной области.
Правильное наложение электродов поможет получить необходимые данные, которые укажут на то, есть ли угроза в работе сердца.
http://serdcezdorovo.ru/serdechno-sosudistaya-sistema/ekg/elektrody.html