Гипертрофия межжелудочковой перегородки — опасно ли?
Гипертрофия межжелудочковой перегородки
Гипертрофия межжелудочковой перегородки является частным случаем такого заболевания как гипертрофическая кардиомиопатия. Утолщенная межжелудочковая перегородка может затруднять отток крови из левого желудочка, затрудняя работу сердца.
1 Распространенность и причины гипертрофии

По географическому критерию распространенность ГКМП вариабельна. Кроме того, в разных регионах берутся разные возрастные категории. Указать точные эпидемиологические данные трудно по той причине, что такое заболевание как гипертрофическая кардиомиопатия не имеет специфической клинической симптоматики. С достоверностью можно сказать, что заболевание чаще выявляется у мужчин. Третья часть случаев представлена семейной формой, остальные случаи относятся к ГКМП, не имеющей связи с наследственным фактором.
Причиной, которая приводит к гипертрофии межжелудочковой перегородки (МЖП), является генетический дефект. Этот дефект может возникнуть в одном из десяти генов, каждый из которых участвует в кодировании информации относительно работы сократительного белка протеина в мышечных волокнах сердца. На сегодняшний день известно около двух сотен таких мутаций, в результате которых развивается гипертрофическая кардиомиопатия.
2 Патогенез
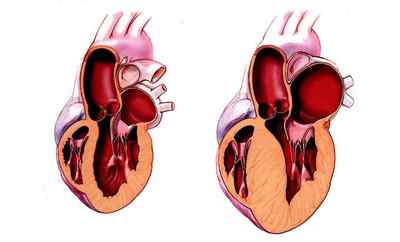
Изменения при гипертрофии межжелудочковой перегородки
Что же происходит при гипертрофии межжелудочковой перегородки? Выделяют несколько взаимосвязанных патологических изменений, которые имеют место при гипертрофии миокарда. Вначале возникает утолщение миокарда в указанной области, разделяющей между собой правый и левый желудочек. Утолщение межжелудочковой перегородки не имеет симметричности, поэтому подобные изменения могут произойти на любом участке. Наиболее неблагоприятным вариантом является утолщение перегородки в выносящем отделе левого желудочка.
Это приводит к тому, что одна из створок митрального клапана, который разделяет левое предсердие и желудочек, начинает контактировать с утолщенной МЖП. В результате давление в этой области (выносящем отделе) возрастает. В момент сокращения миокарду левого желудочка приходится работать с большей силой, чтобы кровь из этой камеры поступала в аорту. В условиях продолжающегося повышенного давления в выходном отделе и при наличии гипертрофии МЖП сердца миокард левого желудочка теряет свою былую эластичность и становится жесткой или ригидной.
Теряя способность адекватно расслабляться в период диастолы или наполнения, левый желудочек начинает хуже выполнять свою диастолическую функцию. На этом цепочка патологических изменений не заканчивается, диастолическая дисфункция влечет за собой ухудшения кровоснабжения миокарда. Возникает ишемия (кислородное голодание) миокарда, которое впоследствии дополняется снижением систолической функции миокарда. Кроме МЖП может увеличиваться и толщина стенок левого желудочка.
3 Классификация
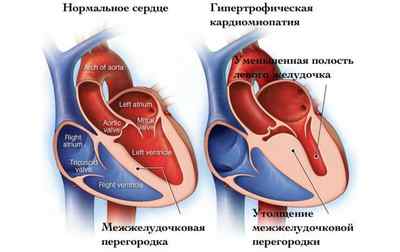
В настоящее время используется классификация, которая основывается на эхокардиографических критериях, позволяющих разграничить гипертрофическую кардиомиопатию на следующие варианты:
4 Симптомы

Боль в грудной клетке
Не всегда наличие гипертрофии межжелудочковой перегородки и левого желудочка имеет какие-то клинические признаки. Пациенты могут прожить достаточно много, и только после семидесятилетнего рубежа у них начинают проявляться первые признаки. Но это утверждение относится не ко всем подряд. Ведь есть такие формы гипертрофии МЖП, которые проявляют себя лишь в условиях интенсивной физической нагрузки. Есть такие варианты, которые при минимальной физической активности дают о себе знать. И все вышеперечисленное связано с тем, в каком отделе межжелудочковая перегородка утолщена. В другом случае единственным проявлением заболевания может стать внезапная сердечная смерть.
В первую очередь, симптомы появятся при обструктивной форме гипертрофии. Самыми частыми жалобами пациентов при гипертрофии МЖП в области выносящего тракта будут следующие:
- одышка,
- боль в грудной клетке,
- головокружение,
- обморочные состояния,
- слабость.
Все указанные симптомы имеют свойство прогрессировать. Как правило, вначале они проявляются при выполнении физической нагрузки. При прогрессировании заболевания симптомы дают о себе знать и в состоянии покоя.
5 Диагностика и лечение
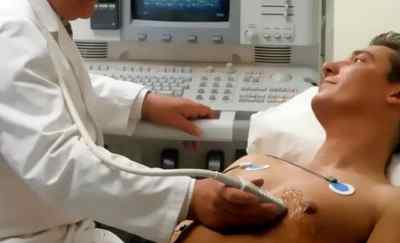
Несмотря на то, что стандартная диагностика должна начинаться с жалоб пациента, впервые гипертрофия МЖП и левого желудочка может быть выявлено с помощью эхокардиографического исследования (ЭхоКГ, УЗИ сердца). Кроме физикальных методов диагностики гипертрофии МЖП и левого желудочка, осуществляемых в кабине у врача, используются лабораторные и инструментальные методы. Из инструментальных методов диагностики применяются следующие:
Все указанные методы диагностики не только используются с той целью, чтобы поставить диагноз ГКМП, но для проведения дифференциальной диагностики в отношении ряда схожих заболеваний.
Нормализация массы тела
Лечение гипертрофической кардиомиопатии ставит перед собой несколько целей: уменьшить проявления заболевания, затормозить прогрессирование сердечной недостаточности, провести профилактику жизнеугрожающих осложнений и др. Как и большинство, если не все кардиологические заболевания, ГКМП требует немедикаментозных мер, которые вносят свою лепту в прогрессирование заболевания. Самыми важными являются нормализация массы тела, отказ от вредных привычек, нормализация физической активности.
Основными группами лекарственных препаратов для лечения гипертрофии МЖП и левого желудочка являются бета-адреноблокаторы, блокаторы кальциевых каналов (верапамил), антикоагулянты, ингибиторы ангиотензинпревращающего фермента, антагонисты рецепторов к ангиотензину, диуретики, антиаритмики 1А клсса (дизопирамид, амиодарон). К сожалению, ГКМП трудно поддается медикаментозному лечению, особенно, если имеет место обструктивная форма и недостаточный эффект от медикаментозной терапии.
На сегодняшний день существуют следующие варианты хирургической коррекции гипертрофии:
- иссечение гипертрофированной сердечной мышцы в области МЖП (миосептэктомия),
- протезирование митрального клапана, пластика митрального клапана,
- удаление гипертрофированных папиллярных мышц,
- алкогольная септальная аблация.
6 Осложнения
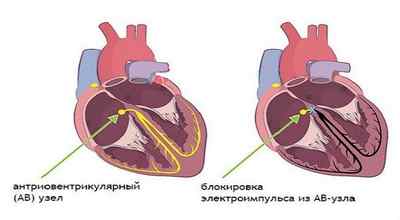
Нарушение проводимости сердца (блокады)
Несмотря на то, что такое заболевание гипертрофическая кардиомиопатия может протекать абсолютно бессимптомно, оно может иметь следующие осложнения:
http://zabserdce.ru/kardiomiopatii/gipertrofiya-mezhzheludochkovoj-peregorodki.html
Гипертрофическая кардиомиопатия — описание и причины заболевания, диагностика, методы терапии и прогноз
Утолщение стенки миокарда (мышечной оболочки сердца) – патологическое состояние. В медицинской практике встречаются различные виды кардиомиопатии. Морфологические изменения главного органа кровеносной системы приводят к снижению сократительной способности сердца, возникает недостаточность кровоснабжения.
Что такое гипертрофическая кардиомиопатия
Заболевание, характеризующееся утолщением (гипертрофией) стенки левого (редко правого) желудочка сердца, называется гипертрофической кардиомиопатией (ГКМП). Мышечные волокна миокарда располагаются хаотично – это характерная особенность заболевания. В большинстве случаев наблюдается асимметричность утолщения, развивается гипертрофия межжелудочковой перегородки.
Патология характеризуется уменьшением объема желудочка, нарушением насосной функции. Сердцу приходится сокращаться часто, чтобы доставлять органам достаточное количество крови. Следствием этих изменений является нарушение сердечного ритма, появление сердечной недостаточности. 30–50 лет – средний возраст пациентов с диагностированной гипертрофической кардиомиопатией. Недуг чаще встречается у мужчин. Патологическое состояние фиксируется у 0,2–1,1% населения.
ГКМП – наследственное заболевание. Возникает в результате мутации генов. Тип передачи измененных наследственных структур – аутосомно-доминантный. Патология бывает не только врожденной. В отдельных случаях мутации возникают под действием неблагоприятных факторов среды. Последствия изменения генетического кода следующие:
- нарушается биологический синтез сократительных белков миокарда;
- волокна мышц имеют неправильное расположение, строение;
- мышечная ткань частично заменяется соединительной, развивается фиброз миокарда;
- измененные кардиомиоциты (клетки мышечной оболочки) работают не скоординированно, с повышенной нагрузкой;
- мышечные волокна утолщаются, происходит гипертрофия миокарда.
К утолщению мышечной оболочки (компенсаторной гипертрофии) приводит один из двух патологических процессов:
Классификация
Критерии, положенные в основу классификации заболевания разные. Выделяют следующие виды недуга:
- асимметричная гипертрофия межжелудочковой перегородки;
- гипертрофическая обструктивная кардиомиопатия;
- асимметричная гипертрофия верхушки сердца (апикальная)
Гипертрофия правого желудочка или левого желудочка
Особенности формирования утолщения
Асимметричная, концентрическая (или симметричная)
Гипертрофия межжелудочковой перегородки, верхушки сердца, переднебоковой стенки, задней стенки
Наличие градиента (разницы) систолического давления в левом желудочке
Степень утолщения миокарда
Умеренная – 15-20 мм, средняя – 21-25 мм, выраженная – более 25 мм
С учетом преобладающих жалоб пациентов выделяют девять форм патологии. При наличии общих симптомов каждый вариант ГКМП имеет специфические признаки. Клинические формы следующие:
- молниеносная;
- псевдоклапанная;
- аритмическая;
- кардиалгическая;
- малосимптомная;
- вегетодистоническая;
- инфарктоподобная;
- декомпенсационная;
- смешанная.
Клинико-физиологическая классификация выделяет четыре стадии развития заболевания. Основным критерием является разность систолического давления в выходном тракте левого желудочка (ВТЛЖ) и в аорте:
- Первая стадия – показатель давления в ВТЛЖ не более 25 мм рт. ст. Жалобы на ухудшение состояния у пациента отсутствуют.
- Вторая стадия – градиент давления около 36 мм рт. ст. Состояние ухудшается при физической нагрузке.
- Третья стадия – разница давления составляет до 44 мм рт. ст. Наблюдается одышка, развивается стенокардия.
- Четвертая стадия – градиент систолического давления в ВТЛЖ более 88 мм рт. ст. Происходит нарушение кровообращения, возможна внезапная смерть.
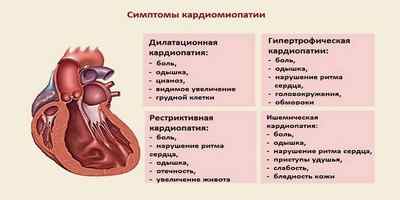
Симптомы гипертрофической кардиомиопатии
Заболевание долгое время может не проявляться. Гипертрофическая кардиомиопатия – основная причина гибели молодых спортсменов, которые не догадывались о наличии наследственного заболевания. 30% больных ГТКП не имеют жалоб и не испытывают ухудшения общего состояния. Симптомы патологии следующие:
- обмороки, головокружения, одышка, кардиалгия, стенокардия и другие состояния, связанные с синдромом малого выброса крови;
- сердечная недостаточность левого желудочка;
- нарушения ритма сердечных сокращений (экстрасистолы, пароксизмы, аритмии);
- внезапная смерть (на фоне полного отсутствия симптомов);
- возникновение осложнений – инфекционного эндокардита, тромбоэмболий.
Диагностика
Первые признаки заболевания проявляются в детском возрасте, но в большинстве случаев его диагностируют в подростковом или у пациентов 30–40 лет. На основе физикального обследования (оценка внешнего состояния) врач ставит первичный диагноз. Осмотр помогает выявить расширение границ сердца, прослушать характерный систолический шум, если имеет место обструктивная форма заболевания, на легочной артерии возможен акцент второго тона. При осмотре шейных вен на гипертрофию, плохую сократимость правого желудочка указывает хорошо выраженная волна А.
К дополнительным методам диагностирования относятся:
- Электрокардиография. При наличии патологии ЭКГ никогда не бывает нормальной. Исследование позволяет установить увеличение сердечных камер, нарушение проводимости и частоты сокращений.
- Рентген грудной клетки. Помогает выявить изменения размеров предсердий и желудочков.
- Эхокардиография. Основной метод для выявления локализации утолщений сердечной стенки, степень непроходимости кровотока, диастолическую дисфункцию.
- Мониторинг электрокардиограммы в течение суток, с применением физической нагрузки. Метод важен для предупреждения внезапной смерти, прогноза заболевания, выявления нарушений сердечного ритма.
- Радиологические методы. Проводится вентрикулография (исследование сердца с введением контрастного вещества), магнитно-резонансная томография (МРТ). Применяют их в сложных случаях для выявления и точной оценки патологических изменений.
- Генетическая диагностика. Важнейший метод для оценки прогноза заболевания. Анализ генотипа проводится у больного и членов его семьи.
Лечение гипертрофической кардиомиопатии
При наличии у больного симптомов гипертрофической кардиомиопатии используется широкий спектр лекарственных средств. При неэффективности медикаментозной терапии в случае обструктивной формы патологии используются хирургические и альтернативные интервенционные методы коррекции. Особая схема лечения назначается для пациентов с высоким риском внезапной смерти или последней стадией заболевания. Цели терапии следующие:
- уменьшение выраженности симптомов и клинических проявлений патологии;
- повышение «качества жизни» больного, улучшение функциональной способности;
- обеспечение положительного прогноза заболевания;
- предупреждение случаев внезапной смерти и прогрессирования болезни.
Медикаментозная терапия
Пациентам с симптомами ГКМП рекомендуется ограничение физических нагрузок. Это правило следует неукоснительно выполнять больным с обструктивной формой заболевания. Нагрузки провоцируют развитие аритмий, обмороки, увеличение градиента давления ВТЛЖ. Для облегчения состояния при умеренно выраженных симптомах ГКМП назначают препараты разных фармакологических групп:
- Бета-блокаторы (Пропранолол, Метопролол, Атенолол) или блокаторы кальциевых каналов (Верапамил). Они снижают частоту сердечных сокращений, удлиняют диастолу (фазу расслабления), улучшают наполнение желудочков кровью, снижают диастолическое давление.
- Антагонисты кальция (Финоптин, Амиодарон, Кардил). Лекарства снижают количество кальция в коронарных артериях, улучшают расслабление структур (диастолу), стимулируют сократимость миокарда.
- Антикоагулянты (Фениндион, Гепарин, Бивалирудин). Лекарственные средства снижают риск развития тромбоэмболии.
- Диуретики (Фуросемид, Индапамед), ингибиторы АПФ (Каптоприл, Рамиприл, Фозиноприл). Препараты рекомендованы для пациентов с сердечной недостаточностью.
- Антиаритмические лекарственные средства (Дизопирамид, Амиодарон).
При ГКМП противопоказан прием сердечных гликозидов, нифедипина, нитритов. Эти лекарственные средства способствуют развитию обструкции.

Оперативное вмешательство
Кардиохирургическое лечение целесообразно при отсутствии эффективности приема фармакологических препаратов. Оперативное вмешательство показано больным, у которых разница давления между левым желудочком (ЛЖ) и аортой более 50 мм рт. ст. в покое и при физической нагрузке. С целью облегчения состояния пациента используются следующие хирургические методики:
- Чрезаортальная септальная миэктомия (СМЭ). Рекомендуется больным, у которых при физической нагрузке возникают обмороки, одышка, боли в грудной клетке. Суть операции заключается в удалении части межжелудочковой перегородки. Эта манипуляция обеспечивает хорошую сократимость ЛЖ и свободное проталкивание крови в аорту.
- Чрескожная алкогольная абляция. Операция назначается пациентам с противопоказания к СМЭ, больным пожилого возраста, у которых в условиях нагрузки наблюдается неадекватные показатели артериального давления. В гипертрофированную межжелудочковую перегородку вводятся склерозирующие вещества (например, спиртовые растворы).
- Двухкамерная электрокардиостимуляция. Методика применяется для больных с противопоказаниями к проведению хирургического вмешательства. Манипуляция улучшает работу сердца, способствует увеличению сердечного выброса.
- Имплантация искусственного митрального клапана. Протезирование рекомендовано пациентам, у которых плохой отток крови происходит не из-за утолщения межжелудочковой перегородки, а в результате выворачивания клапана в просвет аорты.
- Установка ИКД (имплантируемый кардиовертер-дефибриллятор). Показаниями к такой процедуре являются высокий риск внезапной смерти, перенесенная остановка сердца, стойкая желудочковая тахикардия. Для установки ИКД в подключичной области делается надрез, электроды вводятся через вену (их может быть 1–3, в зависимости от модели кардиостимулятора) и устанавливаются под рентгенологическим контролем внутри сердца.
- Трансплантация сердца. Назначается пациентам с последней стадией сердечной недостаточности, при отсутствии эффекта от медикаментозного лечения.
Хирургические операции значительно улучшают состояние больных, повышают переносимость физических нагрузок. Оперативное лечение не защищает от дальнейшего развития патологического утолщения миокарда и осложнений. В послеоперационный период пациенту необходимо регулярно проходить обследования с использованием аппаратных диагностических методик и пожизненно принимать назначенные врачом фармакологические препараты.
Гипертрофическая кардиомиопатия имеет разные варианты развития. Необструктивная форма протекает стабильно, без ярко выраженных симптомов. Следствием продолжительного развития болезни является сердечная недостаточность. В 5–10% случаев утолщение стенки миокарда прекращается самостоятельно, такой же процент вероятности превращения гипертрофической кардиомиопатии в дилатационную (растяжение полостей сердца).
Летальность при отсутствии лечения наблюдается в 3–8% случаев. У половины пациентов наступает внезапная смерть, вызванная тяжелыми желудочковыми аритмиями, полной блокадой сердца, острого инфаркта миокарда. В 15–25% – развивается коронарный атеросклероз. Инфекционный эндокардит, при котором поражаются митральный, аортальный клапаны, возникает как осложнение патологии у 9% больных.
http://vrachmedik.ru/1812-gipertroficheskaya-kardiomiopatiya.html
Что такое гипертрофия миокарда и чем опасен недуг?
В современном мире болезни сердца и сердечно-сосудистой системы являются наиболее распространенными. Гипертрофия миокарда – патологическое увеличение размеров сердца, которое в большинстве случаев затрудняет выполнение им своих функций. Эта патология развивается медленно и имеет хронический характер.
Сердце способно длительное время компенсировать свою работу и только при истощении вызывать нарушения. У некоторых категорий населения увеличение миокарда является нормой, например, у профессиональных спортсменов, людей тяжелого физического труда. Это объясняется необходимостью в перекачивании больших объемов крови для обеспечения кислородом всего организма. В этом случае пропорционально увеличиваются все структуры сердца.
При неравномерной гипертрофии миокарда, при недостаточном сердечном выбросе, мерцательной аритмии, наличии жалоб, данный процесс должен быть рассмотрен как патологический.
Специфика и классификация нарушения
Форма, размер сердца индивидуальны и зависят от телосложения, образа жизни, пола, возраста. Это мышечный орган, который имеет четыре камеры – 2 желудочка и 2 предсердия. Стенка имеет трехслойную структуру – эндотелиальный слой, миокард, слой соединительно тканный.
Миокард – слой высокоспециализированной поперечно полосатой мышечной ткани, густо пропитанный капиллярами и нервными волокнами. Клетки сердца не способны к простому делению, они увеличиваются в объеме за счет накопления различных веществ в цитоплазме.
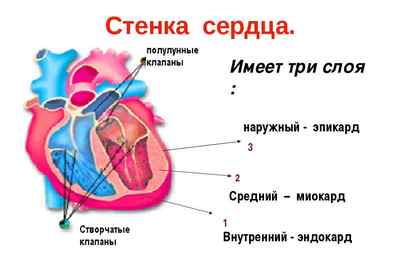
Строение стенки сердца
Кардиомиоциты содержат большое количество сократительных белков – тропонины, миозин, тропомиозин и другие. При нарушении их синтеза нарушается структура и расположение волокон, снижаются функции.
Существует несколько классификаций гипертрофии сердца. По форме:
По времени возникновения:
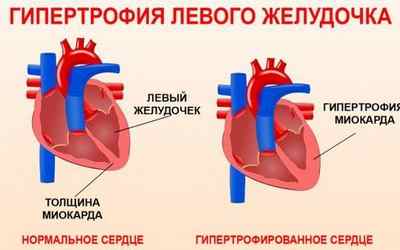
Утолщение стенки левого желудочка
Также выделяют концентрическую и эксцентрическую гипертрофию. В первом случае нарушается соотношение толщины стенок полостей сердца и их объем. При второй форме происходит более выраженное расширение сердечных камер при незначительном увеличении мышечного слоя.
В зависимости от нарушений кровотока различают обструктивную и необстуктивную формы. Также существует классификация по толщине миокарда. В норме этот показатель при эхокардиоскопии составляет не более 15 мм. При умеренной степени стенка утолщается до 20 мм, средней 20-25 мм, выраженная гипертрофия – больше 25 мм.
На основании особенностей клинического течения выделяют несколько стадий развития гипертрофии миокарда:
-

Компенсированная. Активных жалоб человек не предъявляет, нарушений кровотока не наблюдается.
- Субкомпенсированная. Появляются жалобы при быстрой ходьбе, снижается работоспособность, давление в полости левого желудочка повышается до 36 мм рт.ст.
- Декомпенсированная. Возникает чувство одышки, нехватки воздуха, тянущие боли за грудиной при выполнении привычной работы. Давление в ЛЖ – 37-44.
- Выраженная. Состояние, угрожающее жизни, ярко выраженные симптомы даже при ходьбе. Давление в полости сердца поднимается выше 75.
Причины и симптомы поражения разных участков сердца
Гипертрофия миокарда вызвана множеством причин и проявляется разнообразными симптомами, часто имеет в себе генетическую предрасположенность или возникает вторично.
Левый желудочек
Это самая большая камера сердца, из нее выбрасывается кровь в аорту для обеспечения работы всех внутренних органов. При гипертонической болезни, стенозе четырехстворчатого клапана, ожирении, физических нагрузках возрастают затраты энергии для сокращения мышцы, так как следует преодолеть большее давление.
При недостаточности трехстворчатого клапана, расположенного между левым предсердием и желудочком, в период расслабления сердца, желудочек перегружается большим количеством крови.
Орган начинает компенсировать свою функцию за счет увеличения мышечного слоя. Так же усиленная работа данной мышцы необходима при стрессах, эмоциональной нестабильности, недостаточном отдыхе потому, что увеличивается число сердечных сокращений, соответственно и энергии затрачивается больше.
Основным симптомом выступает появление боли за грудиной во время физических и эмоциональных нагрузок, давящего или сжимающего характера. В основе этого симптома – недостаточное поступление кислорода к кардиомиоцитам, обусловленное сужением капилляров при сокращении утолщенной мышцы.
Довольно часто проявлением гипертрофии левого желудочка является аритмия. Человек ощущает замирание сердца, которое затем сменяется частым и усиленным сердцебиением.
Это состояние сопровождается головокружением, потемнением в глазах за счет недостаточного поступления крови к головному мозгу. Другими симптомами выступают одышка, повышение давления, нарушения общего состояния организма.
Левое предсердие
Гипертрофия левого предсердия может возникать как в результате прогрессирования недостаточности левого желудочка, так и быть самостоятельной патологией. Наиболее частые причины возникновения – гипертония и ожирение.
При стенозе митрального клапана необходимы большие затраты энергии для наполнения левого желудочка. При недостаточности трикуспидального клапана часть крови во время сокращения забрасывается обратно в предсердие. В предсердии задерживается остаточный объем крови, соответственно возрастает нагрузка.
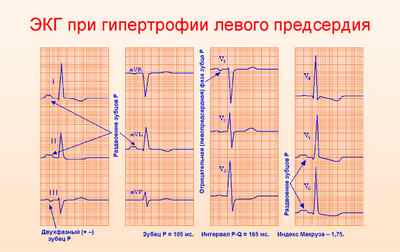
Увеличение стенок левого предсердия на ЭКГ
Довольно длительное время патологический процесс может не сопровождаться клиническими симптомами, сердце использует механизмы компенсации. Одной из основных жалоб при гипертрофии ЛП является одышка.
На начальных стадиях она возникает при усиленных физических нагрузках, быстро проходит при отдыхе. Затем может осложняться кашлем, кровохарканьем, приступами удушья. Почти всегда возникает стенокардия, нарушения ритма. Все эти проявления существенно снижают качество жизни.
Правый желудочек
Гипертрофия правого желудочка всегда является патологией, очень часто возникает как проявление других нарушений сердечно-сосудистой системы. В общей популяции встречается довольно редко, чаще бывает врожденная и возникает у детей.
Наиболее распространенная причина – врожденные пороки (тетрада Фалло, дефект межжелудочковой перегородки, стеноз митрального клапана), поражения клапанного аппарата при инфекционных, аутоиммунных заболеваниях (системная красная волчанка, ревматизм).
Также увеличение правых отделов сердца наблюдается при:
-
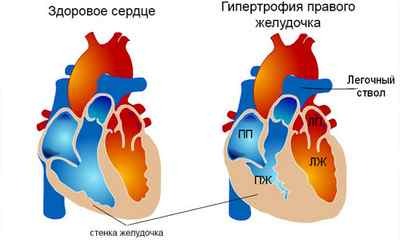
гипертензии малого круга кровообращения;
- хронических обструктивных бронхитах;
- бронхиальной астме;
- легочной форме муковисцидоза;
- пневмосклерозе;
- эмфиземе;
- туберкулезе.
Ярко выраженные жалобы при этом обычно отсутствуют. Возможно появление отеков нижних конечностей, одышки, кашля. Гипертрофия ПЖ чаще диагностируется случайно.
Правое предсердие
Гипертрофия правого предсердия всегда является симптомом уже существующих нарушений. Чаще всего возникает при повышенном давлении в легочных сосудах, при гипертензии, врожденных пороках сердца, хронических заболеваниях дыхательной системы. Симптомы неспецифичны.
Диагностика
Самостоятельно поставить такой диагноз невозможно. Диагностика гипертрофических изменений сердца включает в себя несколько этапов. При первичном приеме врач с помощью объективных методов исследования может предположить заболевания.
Используя перкуссию (постукивание пальцами по передней грудной стенке), он определяет форму и размер сердца, оценивает их соответствие возрасту, телосложению. При пальпации он может почувствовать усиленный сердечный толчок между ребрами. Аускультативно могут определяться различные шумы, усиление тонов сердца.
Для подтверждения диагноза обязательным является проведение инструментальных исследований. Самое простое – ЭКГ. Этот метод позволяет определить наличие нарушений сердечного ритма, отклонение электрического вектора, утолщение миокарда. При усиленном росте мышечного слоя, клетки проводящей системы и кровеносные сосуды не успевают развиваться.
Следовательно, для возбуждения и прохождения электрического импульса необходимо больше времени. При регистрации электрокардиограммы это выглядит как высокие желудочковые комплексы. Вектор электрической активности сердца будет смещен в сторону гипертрофированного отдела.
Более точными являются следующие критерии:
-

Индекс Соколова-Лайона. Определяется как сумма амплитуд зубцов SV1 и RV5. Превышение значения 46 мм с вероятностью в 100% свидетельствует о наличии гипертрофии ЛЖ. У лиц старше 40 лет, не зависимо от пола, верхней границей нормы следует считать 36 мм.
- Корнельский вольтажный индекс. Для его расчета следует определить сумму амплитуд зубца R в отведении aVL и S в V3. Значение более 22 мм с вероятностью 95 % указывает на наличие гипертрофии.
Определить наличие гипертрофии правого предсердия по ЭКГ более затруднительно, специфичные признаки отсутствуют. Косвенно на ее наличие указывают:
На наличие гипертрофии ПП указывают появление остроконечного, с высокой амплитудой зубца Р, снижение высоты S в правых грудных отведениях. Раздвоение зубца Р указывает на неодновременное возбуждение предсердий и расценивается как признак гипертрофии ЛП.
Подтвердить диагноз возможно по результатам УЗИ. При эхокардиоскопии оценивают толщину стенок всех полостей и межжелудочковой перегородки. Рассчитывают объемы крови, ее движение через клапанный аппарат. При ЭхоКС хорошо визуализируются участки с нарушенной сократимостью, определяют давление в каждом отделе сердца и кровеносных сосудах.
Лечение и прогноз
После подтверждения диагноза «гипертрофия сердца» инструментальными способами, следует начинать лечение. Одним из залогов его эффективности будет оптимизация режима двигательной активности и питания, направленного на устранение таких причин, как гиподинамия, атеросклероз, ожирение, стрессы.
Медикаментозная терапия носит симптоматический характер:
-
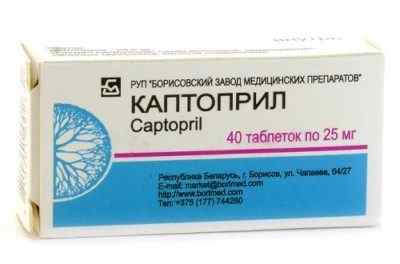
В тех случаях, когда нарушения в работе сердца возникли из-за гипертонии, назначаются гипотензивные препараты. Наиболее широко распространенные группы – ингибиторы АПФ (Каптоприл, Эналаприл) и бета-блокаторы (Метопролол, Атенолол).
- При необходимости назначают статины для снижения уровня холестерина и лечения атеросклероза (Аторвастатин, Ловастатин).
- При появлении отеков применяют диуретики растительного происхождения или синтетические (Фуросемид, Верошпирон).
- Следует контролировать уровень калия и натрия в крови во избежание мерцательной аритмии (Кардиомагнил).
При пороках нередко прибегают к хирургическим операциям, при ревматизме – к гормональной, иммуносупрессивной терапии.
Прогноз при своевременном начале лечения положительный. Почти всегда возможно добиться компенсации сердечной функции, исчезновения всех симптомов заболевания, возвращения к привычному для человека образу жизни.
http://simptomov.com/kardio/gipertrofiya-serdca/
Гипертрофия миокарда — признаки и симптомы. Лечение гипертрофическая кардиомиопатии левого желудочка сердца
При бессимптомном протекании эта болезнь может закончиться внезапной остановкой сердца. Страшно, когда это происходит с внешне здоровыми молодыми людьми, занимающимися спортом. Что случается с миокардом, отчего возникают такие последствия, лечится ли гипертрофия – предстоит разобраться.
Что такое гипертрофия миокарда
Это аутосомно-доминантное заболевание, предает наследственные признаки мутации генов, поражает сердце. Для него характерно увеличение толщины стенок желудочков. Гипертрофическая кардиомиопатия (ГКМП) имеет классификационный код по МКБ 10 №142. Болезнь чаще бывает асимметричной, поражению больше подвержен левый желудочек сердца. При этом происходит:
- хаотичное расположение мышечных волокон;
- поражение мелких коронарных сосудов;
- образование участков фиброза;
- обструкция кровотока – препятствие выбросу крови из предсердия из-за смещения митрального клапана.
При больших нагрузках на миокард, вызванных заболеваниями, спортом, или вредными привычками, начинается защитная реакция организма. Сердцу необходимо справиться с завышенными объемами работы без увеличения нагрузки на единицу массы. Начинает происходить компенсация:
- усиление выработки белка;
- гиперплазия – рост числа клеток;
- увеличение мышечной массы миокарда;
- утолщение стенки.
Патологическая гипертрофия миокарда
При длительной работе миокарда под нагрузками, которые постоянно повышены, возникает патологическая форма ГКМП. Гипертрофированное сердце вынуждено приспособиться к новым условиям. Утолщение миокарда происходит стремительными темпами. При таком положении:
- отстает рост капилляров и нервов;
- нарушается кровоснабжение;
- меняется влияние нервной ткани на обменные процессы;
- изнашиваются структуры миокарда;
- меняется соотношение размеров миокарда;
- возникает систолическая, диастолическая дисфункция;
- нарушается реполяризация.

Гипертрофия миокарда у спортсменов
Незаметно происходит аномальное развитие миокарда – гипертрофия – у спортсменов. При высоких физических нагрузках сердце перекачивает большие объемы крови, а мышцы, приспосабливаясь к таким условиям, увеличиваются в размерах. Гипертрофия становится опасной, провоцирует инсульт, инфаркт, внезапную остановку сердца, при отсутствии жалоб и симптомов. Нельзя резко бросать тренировки, чтобы не возникли осложнения.
Спортивная гипертрофия миокарда имеет 3 вида:
- эксцентрическая – мышцы изменяются пропорционально – характерна для динамических занятий – плавание, лыж, бег на большие дистанции;
- концентрическая гипертрофия – остается без перемен полость желудочков, увеличивается миокард – отмечается при игровых и статических видах;
- смешанная – присуща занятиям с одновременным использованием неподвижности и динамики – гребля, велосипед, коньки.
Гипертрофия миокарда у ребенка
Не исключено появление патологий миокарда с момента рождения. Диагностика в таком возрасте затруднена. Часто наблюдают гипертрофические изменения миокарда в подростковом периоде, когда активно растут клетки кардиомиоцита. Утолщение передней и задней стенок происходит до 18 лет, затем прекращается. Гипертрофия желудочков у ребенка не считается отдельной болезнью – это проявление многочисленных недугов. Дети с ГКМП часто имеют:
- порок сердца;
- дистрофию миокарда;
- гипертоническую болезнь;
- стенокардию.

Причины кардиомиопатии
Принято разделять первичные и вторичные причины гипертрофического развития миокарда. На первые оказывают влияние:
- вирусные инфекции;
- наследственность;
- стрессы;
- употребление алкоголя;
- физические перегрузки;
- избыток веса;
- токсические отравления;
- изменения в организме при беременности;
- употребление наркотиков;
- недостаток в организме микроэлементов;
- аутоиммунные патологии;
- недостаточное питание;
- курение.
Вторичные причины гипертрофии миокарда провоцируют такие факторы:
- недостаточность митрального клапана;
- артериальная гипертензия;
- пороки сердца;
- нейромышечные заболевания;
- дисбаланс электролитов;
- паразитарные процессы;
- легочные болезни;
- ИБС;
- аортальный стеноз;
- нарушение обменных процессов;
- дефект межжелудочковой перегородки (МЖП);
- недостаток кислорода в крови;
- эндокринные патологии.

Гипертрофия левого желудочка сердца
Чаще гипертрофии подвержены стенки у левого желудочка. Одна из причин ГЛЖ – высокое давление, заставляющее работать миокард в ускоренном ритме. За счет возникающих перегрузок левожелудочковая стенка и МЖП увеличиваются в размере. При такой ситуации:
- теряется эластичность мышц миокарда;
- замедляется циркуляция крови;
- нарушается нормальная работа сердца;
- возникает опасность резкой нагрузки на него.
Кардиомиопатия левого желудочка увеличивает потребность сердца в кислороде, питательных веществах. Заметить изменения ГЛЖ можно при инструментальном обследовании. Появляется синдром малого выброса – головокружение, обморок. Среди признаков, сопровождающих гипертрофию:
- стенокардия;
- перепады давления;
- боли в сердце;
- аритмия;
- слабость;
- повышенное давление;
- плохое самочувствие;
- одышка в покое;
- головная боль;
- утомляемость;
- сердцебиение при небольших нагрузках.
Гипертрофия правого предсердия
Увеличение стенки правого желудочка – это не болезнь, а патология, которая появляется при перегрузках в этом отделе. Возникает она вследствие поступления большого количества венозной крови из крупных сосудов. Причиной гипертрофии могут быть:
- врожденные пороки;
- дефекты межпредсердной перегородки, при которых кровь попадает одновременно в левый и правый желудочек;
- стеноз;
- ожирение.
Гипертрофия правого желудочка сопровождается симптомами:
- кровохарканье;
- головокружение;
- ночной кашель;
- обмороки;
- боль в груди;
- одышка без нагрузки;
- вздутие живота;
- аритмия;
- признаки сердечной недостаточности – отеки ног, увеличение печени;
- сбои работы внутренних органов;
- синюшность кожных покровов;
- тяжесть в подреберье;
- расширение вен на животе.

Гипертрофия межжелудочковой перегородки
Один из признаков развития заболевания – гипертрофия МЖП (межжелудочковой перегородки). Основная причина этого нарушения – мутации генов. Гипертрофия перегородки провоцирует:
- фибрилляцию желудочков;
- мерцательную аритмию;
- проблемы с митральным клапаном;
- желудочковую тахикардию;
- нарушение оттока крови;
- сердечную недостаточность;
- остановку сердца.
Дилатация камер сердца
Гипертрофия межжелудочковой перегородки может спровоцировать увеличение внутреннего объема сердечных камер. Такое расширение называется дилатация миокарда. При этом положении сердце не может выполнять функцию насоса, возникают симптомы аритмии, сердечной недостаточности:
- быстрая утомляемость;
- слабость;
- одышка;
- отеки ног и рук;
- нарушения ритма;
Гипертрофия сердца – симптомы
Опасность заболевания миокарда в бессимптомном протекании длительное время. Часто диагностируется случайно при медосмотрах. При развитии болезни могут наблюдаться признаки гипертрофии миокарда:
- боли в груди;
- нарушение сердечного ритма;
- одышка в покое;
- обмороки;
- утомляемость;
- затрудненное дыхание;
- слабость;
- головокружение;
- сонливость;
- отеки.

Формы кардиомиопатии
Необходимо отметить, что заболевание характеризуют три формы гипертрофии с учетом градиента систолического давления. Всем вместе соответствует обструктивный вид ГКМП. Выделяются:
- базальная обструкция – состояние покоя или 30 мм ртутного столба;
- латентная – состояние спокойное, менее 30 мм ртутного столба – им характеризуется необструктивная форма ГКМП;
- лабильная обструкция – спонтанные внутрижелудочковые колебания градиента.
Гипертрофия миокарда – классификация
Для удобства работы в медицине принято различать такие виды гипертрофии миокарда:
- обструктивная – вверху перегородки, по всей площади;
- необструктивная – симптомы выражены слабо, диагностируются случайно;
- симметрическая – поражаются все стенки левого желудочка;
- верхушечная – мышцы сердца увеличены лишь сверху;
- асимметричная – затрагивает только одну стенку.
Эксцентрическая гипертрофия
При этом виде ГЛЖ происходит расширение полости желудочка и одновременно равномерное, пропорциональное уплотнение мышц миокарда, вызванное ростом кардиомиоцитов. При общем увеличении массы сердца относительная толщина стенок остается неизменной. Эксцентрическая гипертрофия миокарда может поражать:
- межжелудочковую перегородку;
- верхушку;
- боковую стенку.
Концентрическая гипертрофия
Для концентрического типа заболевания характерно сохранение объема внутренней полости при повышении массы сердца за счет равномерного увеличения толщины стенок. Существует другое название этого явления – симметричная гипертрофия миокарда. Возникает болезнь как результат гиперплазии органелл миокардиоцитов, спровоцированной высоким давлением крови. Такое развитие событий характерно для артериальной гипертензии.

Гипертрофия миокарда – степени
Для правильной оценки состояния пациента при заболевании ГКМП введена специальная классификация, учитывающая утолщение миокарда. По тому, насколько увеличен размер стенок при сокращении сердца, в кардиологии выделяются 3 степени. В зависимости от толщины миокарда, в миллиметрах определяются стадии:
- умеренная – 11-21;
- средняя – 21-25;
- выраженная – свыше 25.
Диагностика гипертрофической кардиомиопатии
На начальном этапе, при незначительном развитии гипертрофии стенки, выявить заболевание очень непросто. Начинается процесс диагностики с опроса больного, выяснения:
- наличия патологий у родственников;
- смерти кого-то из них в молодом возрасте;
- перенесенных заболеваний;
- факта радиационного воздействия;
- внешних признаков при визуальном осмотре;
- значения артериального давления;
- показателей в анализах крови, мочи.
Находит применение новое направление – генетическая диагностика гипертрофии миокарда. Помогает установить параметры ГКМП потенциал аппаратных и радиологических методов:
- ЭКГ – определяет косвенные признаки – нарушения ритма, гипертрофию отделов;
- рентген – показывает увеличение контура;
- УЗИ – оценивает толщину миокарда, нарушение кровотока;
- эхокардиография – фиксирует место гипертрофии, нарушение диастолической дисфункции;
- МРТ – дает трехмерное изображение сердца, устанавливает степень толщины миокарда;
- вентрикулография – исследует сократительные функции.
Как лечить кардиомиопатию
Основная цель лечения – возвращение миокарда к оптимальным размерам. Мероприятия, направленные на это, проводятся в комплексе. Гипертрофию можно вылечить, когда произведена ранняя диагностика. Важную часть в системе оздоровления миокарда играет образ жизни, который подразумевает:
- соблюдение диеты;
- отказ от алкоголя;
- прекращение курения;
- снижение веса;
- исключение наркотиков;
- ограничение потребления соли.
Медикаментозное лечение гипертрофической кардиомиопатии включает применение лекарств, которые:
- уменьшают давление – ингибиторы АПФ, антагонисты рецепторов ангиотензина;
- регулируют нарушения сердечного ритма – антиаритмики;
- расслабляют сердце препараты с отрицательным ионотропным действием – бета-блокаторы, антагонисты кальция из группы верапамила;
- выводят жидкость – диуретики;
- улучшают прочность мышц – ионотропы;
- при угрозе инфекционного эндокардита – антибиотикопрофилактика.
Результативный способ лечения, изменяющий ход возбуждения и сокращения желудочков – двухкамерная электрокардиостимуляция с укороченной атриовентрикулярной задержкой. Более сложные случаи – выраженная асимметричная гипертрофия МЖП, латентная обструкция, отсутствие эффекта от лекарства – требуют для регрессии участия хирургов. Спасти жизнь пациенту помогают:
- установка дефибриллятора;
- имплантации кардиостимулятора;
- чрезаортальная септальная миэктомия;
- иссечения части межжелудочковой перегородки;
- транскатетерная септальная алкогольная абляция.
Кардиомиопатия – лечение народными средствами
По рекомендации лечащего кардиолога можно дополнить основной курс приемом растительных средств. Народное лечение гипертрофии левого желудочка предполагает использование ягод калины без термообработки по 100 г за день. Полезно употреблять семена льна, положительно действующие на клетки сердца. Рекомендуют:
- взять ложку семян;
- добавить кипяток – литр;
- подержать на водяной бане 50 минут;
- отфильтровать;
- выпить за день – доза 100 г.
Хорошие отзывы имеет в лечении ГКМП овсяный настой для регулирования работы мышц сердца. По рецепту целителей требуется:
- овес – 50 грамм;
- вода – 2 стакана;
- подогреть до 50 градусов;
- добавить 100 г кефира;
- влить сок редьки – полстакана;
- перемешать, выдержать 2 ч., процедить;
- положить 0,5 ст. меда;
- дозировка – 100 г, трижды за день до еды;
- курс – 2 недели.