Обструктивный бронхит у детей: лечение, симптомы
Обструктивный бронхит у детей

Обструктивный бронхит — это заболевание верхних дыхательных путей, при котором наиболее активно поражаются слизистые оболочки трахеи и бронхиального дерева.
Может проявляться в острой форме, приобретать характерные черты хронического обструктивного бронхита и переходить в бронхиальную астму. В основном провоцируют развитием болезни бактериальные и вирусные инфекции.
Бронхи – это разветвленная сеть трубок, причем разного диаметра, пропускающих воздух. Он поступает, проходя через гортань, бронхи и попадает в легкие. Когда в бронхи попадает инфекция, и они воспаляются, происходит нарушение циркуляции воздуха и затрудняется движение воздуха к легким. Обструктивный бронхит по сути является острым бронхитом, который протекает с синдромом бронхиальной обструкции.
Чтобы обструктивный бронхит у детей он не обрел острую или хроническую форму, необходимо знать о его причинах, методах лечения (в этом помогут советы доктора Комаровского) и особенностях профилактики.
Какие причины способствуют развитию недуга?
Давайте для начала рассмотрим само слово «обструктивный». Это название происходит от слова обструкция, которое обозначает сдавливание, сужение или спазм. Понятие «бронхит» произошло от слова бронхи, что означает название лёгочного отдела в теле человека.
Подведём итог: обструктивный бронхит – это сужение бронхов или спазм, в результате которого накопившаяся слизь ни как не может выйти наружу и тем самым затрудняет дыхание.
К причинам обструктвного бронхита у детей относят;
- аллергическое воспаление бронхов – связано с аллергической реакцией ребенка (пыль, пыльца, шерсть животных и др.);
- вирусные инфекции;
- переохлаждение или перегрев;
- пассивное курение – помимо того, что в целом вдыхание табачного дыма приводит к снижению иммунитет, также дым провоцирует чрезмерное выделение слизи, которая и может стать бронхообструкцией;
- загрязненная экологическая обстановка;
- частый плач, во время которого нарушаются естественные функции дыхания;
- родовые травмы и состояние здоровья в первые 2 года жизни ребенка;
- высокая влажность в приводит к образованию грибка помещении, который и провоцирует бронхообструкцию;
Необходимо сразу же после постановки диагноза предпринимать меры. Как лечить обструктивный бронхит у детей будет зависеть тяжести симптоматики, а также возраста ребенка и его самочувствия.
Первые признаки бронхита – насморк и сухой кашель, усиливающийся в ночное время. Больной ребенок ощущает слабость, боли за грудиной, обычно они очень беспокойны, капризны, наблюдается повышенная нервная возбудимость.
У детей старшего возраста острый обструктивный бронхит иногда сопровождается ангиной или шейным лимфаденитом, он имеет затяжное течение.
Симптомы обструктивного бронхита у детей

Чаще всего первый эпизод обструктивного бронхита развивается у ребенка на 2-3-м году жизни. В начальном периоде клиническая картина определяется симптомами ОРВИ – повышенной температурой тела, першением в горле, насморком, общим недомоганием. У детей раннего возраста нередко развиваются диспептические симптомы.
Бронхиальная обструкция может присоединяться уже в первые сутки заболевания или через 2-3 дня. При этом отмечается увеличение частоты дыхания (до 50-60 в мин.) и продолжительности выдоха, который становится шумным, свистящим, слышимым на расстоянии.
Кроме тахипноэ, экспираторной или смешанной одышки у детей с обструктивным бронхитом отмечается задействованность в акте дыхания вспомогательной мускулатуры, увеличение переднезаднего размера грудной клетки, втяжение ее уступчивые мест при дыхании, раздувание крыльев носа.
Кашель у детей с обструктивным бронхитом малопродуктивный, со скудной мокротой, иногда мучительный, приступообразный, не приносящий облегчения. Даже при влажном кашле мокрота отходит с трудом.
Отмечается бледность кожных покровов или периоральный цианоз. Проявления обструктивного бронхита у детей могут сопровождаться шейным лимфаденитом. Бронхообструкция держится 3-7 дней, исчезает постепенно по мере стихания воспалительных изменений в бронхах.
Профилактика
Прежде всего, профилактика обструктивного бронхита у детей заключается в укреплении иммунитета: сохранение грудного вскармливания минимум до года, больше прогулок на свежем воздухе, разнообразное и здоровое питание, приём витаминов, закаливание.
Кроме того, очень важно своевременно и правильно лечить простуды, не допуская развития осложнений. Самолечение – первый враг здоровья. Хотя последствия могут проявляться далеко не сразу. Что и вводит родителей в заблуждение относительно вреда их действий.
Лечение обструктивного бронхита у детей: Комаровский
Подробно о симптомах, а также о том, как лечить обструктивный бронхит у детей расскажет известный специалист — доктор Комаровский. Рекомендуем к просмотру всем родителям.
Этапы лечения
Острый обструктивный бронхит у детей – это серьезная патология, которая длительно не проходит без лечения или осложняется воспалением легких, развитием дыхательной недостаточности и нарушениями метаболизма в тканях тела.
Есть несколько ситуаций, когда наличие обструктивного бронхита у детей требует срочного лечения в условиях стационара:
От госпитализацией и лечения обструктивного бронхита у ребенка при указанных выше симптомах в условиях стационара нельзя отказываться, т.к. под маской обычного бронхита может скрываться опасная острая пневмония.
Целью терапии при данном заболевании является устранение причин, которые его вызвали, снятие бронхиальной обструкции, улучшение функционирования органов дыхания, симптоматическое лечение в зависимости от проявлений. В первую очередь принимаются меры по очищению бронхов от слизи, назначаются бронхорасширяющие и противовоспалительные мероприятия.
Медикаменты
Противовирусные препараты показаны в первые дни болезни. У маленьких детей используют свечи (Генферон), капли в нос (Гриппферон), сиропы (Орвирем), с 3-летнего возраста можно применять таблетированные формы (Арбидол, Кагоцел и т. д.).
Антибактериальная терапия не является обязательным компонентом лечения обструктивного бронхита, а назначение и выбор препарата должны производиться только врачом. Показаниями к подключению антибиотиков служат:
Для того, чтобы уменьшить отек и облегчить прохождение мокроты используется ингаляция с помощью ингалятора-небулайзера с применением особых растворов, при этом создается холодный пар из мельчайших частиц, которые доставляются к легким. Данная процедура легка в применении.
Сухой мучительный кашель и трудно отделяемая мокрота лечатся с помощью препаратов-муколитиков, такие препараты, стимулируют отхождение мокроты у ребенка и оказывают противовоспалительное действие. Для детей используют раствор или сироп, вводятся такие препараты через рот. Отменить муколитические препараты следует при обнаружении у ребенка продуктивного кашля с отделением мокроты.
Средства от кашля

Эффективное лечение основывается на обеспечении отхождения мокроты. Для таких целей назначаются мукорегуляторные средства. Они направлены на разжижение вязкой мокроты и ее скорейшее отхождение. Популярны лекарства:
Очень эффективен препарат «Амброксол». Нередко его назначают в виде ингаляции через небулайзер. Курс лечения вышеназванными средствами длится 7-10 дней.
После такого лечения кашель переходит из приступообразного, мучительного во влажный. Мокрота уже менее вязка, но плохо отходит. При такой стадии мукорегуляторы заменяются отхаркивающими препаратами.
Предпочтение отдается лекарствам растительного происхождения:
Противокашлевые кодеинсодержащие препараты не показаны и могут быть рекомендованы (только врачом) при навязчивом приступообразном сухом кашле с обязательным контролем состояния ребенка и коррекцией лечения.
Массаж и дыхательная гимнастика
Очень полезен массаж для отхождения мокроты. Малышу необходимо легонько постукивать ребром ладони по спинке. Старшим ребятам говорят сделать вдох и медленный плавный выдох, на котором и осуществляют постукивание.
Рекомендуется детям специальная дыхательная гимнастика. Такие упражнения стимулирует организм самостоятельно избавляться от мокроты. Малышам можно порекомендовать надувать шарик или задувать свечу.
http://simptomy-lechenie.net/obstruktivnyj-bronxit-u-detej/
Одышка у детей: причины, симптомы и лечение
Учащенное дыхание, которое в значительной степени превышает показатели нормы, называют одышкой, но это не всегда симптом патологии. Для выяснения причин одышки у детей следует оценить состояние ребенка, возраст и сопутствующие факторы. Количество вдохов в минуту можно оценить в домашних условиях. Лучше всего это сделать, когда малыш спит. На грудную клетку положить ладонь, а в другую взять секундомер. Норма зависит от возраста:
- до 60 раз с рождения и до шести месяцев;
- до 50 – с шести месяцев до года;
- до 40 – с года до пяти лет;
- до 25 – от пяти до десяти лет;
- до 20 – от десяти до четырнадцати лет.
Иногда частое дыхание является следствием незрелости дыхательной системы. Если такое состояние повторяется регулярно и результаты существенно отличаются от нормативных, то надо посетить доктора и пройти обследование.
Причины затрудненного дыхания
Одышка – это следствие недостаточности дыхательной системы, перенесенных заболеваний и некоторых отклонений в состоянии здоровья. Встречается несколько причин одышки у детей. Ввиду того что система дыхания считается полностью сформированной к семи годам, то небольшие отклонения в ее функционировании до этого возраста не считаются патологией. К естественным факторам, которые провоцируют затрудненное дыхание, относится:
- длительный и интенсивный плач;
- большие физические нагрузки;
- стресс;
- попадание инородных предметов в органы дыхания.

Причиной одышки у детей могут быть следующие состояния:
Одышка как симптом некоторых заболеваний
В некоторых случаях затрудненное дыхание (одышка) у ребенка свидетельствует о следующих проблемах со здоровьем:
- пневмония;
- обструктивный бронхит;
- аллергия;
- травмы грудной клетки;
- начальные проявления бронхиальной астмы;
- воспалительные процессы в дыхательной системе;
- болезни нервной системы;
- сахарный диабет;
- легочная недостаточность;
- ожирение;
- заболевания сердечно-сосудистого характера;
- возникновение новообразований;
- инфицирование организма;
- анемии.
Классификация одышки
Затруднение дыхания бывает физиологическое и патологическое. Рассмотрим виды, причины и симптомы одышки. По продолжительности различают:
- острую – длится около получаса;
- подострую – сохраняется несколько суток;
- хроническую – регулярные рецидивы.
По форме дыхания:
- Инспираторная – одышка на вдохе, провокатором ее выступает сужение или перекрытие верхних дыхательных путей. Встречается при дифтерии гортани, острых респираторных инфекциях.
- Экспираторная – затрудненное дыхание на выдохе, связанное с сужением бронхов вследствие отека слизистых оболочек, воспалительного процесса в бронхах, спазма или скопления слизи.
- Смешанная – проблемы с дыханием на вдохе и выдохе, спровоцированные многообразными причинами.
При различных заболеваниях одышка у ребенка бывает:
- метаболическая – при ацидозе;
- психогенная – при судорогах или сильном стрессе;
- сердечная – при патологии сердечной мышцы;
- легочная – в результате нарушения вентиляции и газообмена легких;
- гиповентиляционная – встречаются у новорожденных, которые перенесли родовую травму;
- церебральная – при повреждениях дыхательного центра.
В зависимости от жалоб, клиники и причин одышка различается по степени тяжести:
- очень тяжелая – затруднение дыхания в состоянии покоя;
- тяжелая – обостряется одышка при ходьбе, необходимы частые остановки;
- средняя – возникает при обычном движении;
- легкая – нарушение дыхания наблюдается при быстрой ходьбе, подъеме по лестнице или в гору;
- начальная – при физических упражнениях или обычной ходьбе.
Как понять и что делать, если у ребенка одышка?
Учащенное, затрудненное дыхание, наблюдающееся даже в состоянии покоя, характеризуется как одышка. Выраженность ее различна, например, ребенок в таком состоянии может себя хорошо чувствовать, играть, с аппетитом кушать. Однако любая физическая нагрузка усиливает одышку и приводит к ухудшению состояния малыша. У него втягиваются межреберные промежутки, вокруг рта и у крыльев носа появляется синюшность. Одышка сопровождается:
- усиленной выработкой секрета бронхиальными железами;
- спазмом гладкой мускулатуры бронхов;
- отеком слизистой оболочки разветвлений дыхательного горла;
- нарушением проходимости трахеи.
Приступ может возникнуть в любое время суток, поэтому родителям надо знать, как облегчить состояние ребенка до приезда доктора.

Оказание помощи малышу, у которого одышка случилась впервые:
- не впадать в панику, так как ваше паническое состояние усилит его приступ;
- успокоить ребенка;
- обеспечить доступ свежего воздуха в комнату, где находится малыш;
- создать в помещении влажный воздух, повесив на батарею мокрую тряпку или полотенце;
- обеспечить малышу свободное дыхание, сняв одежду, стягивающую живот и грудь;
- на ноги положить теплую грелку или сделать ножную горячую ванну;
- напоить ребенка теплой водой;
- растворить в стакане кипятка пять грамм гидрокарбоната натрия (пищевой соды) и попросить малыша вдыхать пары.
Одышка у новорожденного недоношенного малыша
У малюток, которые рождаются раньше срока, возрастает риск возникновения патологий в связи с несовершенным процессом газообмена и сложностями с адаптацией к внешним условиям. Одним из симптомов таких состояний является выраженная одышка. В течение суток дыхание малютки меняется. Во сне частота дыхательных движений составляет 30–50, а в период бодрствования 50–70. Когда дыхание учащается на десять и более процентов, то это свидетельствует об одышке у ребенка, причины, виды и способы устранения которой могут быть следующие. При отсутствии заболеваний тахипноэ появляется при:
- лихорадке;
- возбуждении;
- высокой температуре окружающей среды;
- перегревании.
Причина одышки у новорожденного может быть вызвана:
- фиброэластозом;
- гемолитической анемией;
- болезнью легких;
- заболеваниями сосудов;
- идиопатической сердечной гипертрофией;
- болезнью Фалло (порок сердца);
- нарушениями ЦНС.
Кроме того, если у ребенка отдышка – возможные причины затрудненного вдоха могут быть вызваны попаданием в дыхательные пути инородных предметов, а также при рините, воспалении гортани или легких, бронхите, пневмотораксе и других состояниях. Патологические нарушения дыхания связаны с поражением сердечно-сосудистой и нервной системы:
- высокое внутричерепное давление, причина которого родовая травма;
- менингит;
- судорожный синдром;
- энцефалит;
- водянка головного мозга.

Существует несколько степеней дыхательной недостаточности:
- Гипоксемическая кома – сознания нет, дыхание аритмичное, частое. Вены на шее набухшие, цианоз.
- Дыхание учащается больше чем на 50 процентов от нормы и становится поверхностным. Наблюдается липкий пот, бледность, дерма приобретает землистый оттенок.
- При учащении дыхания на 25 процентов – это умеренная степень. Кожные покровы бледные, около губ – синюшность, наблюдаются признаки тахикардии.
- Легкая степень – одышка незначительная и возникает в беспокойном состоянии, наблюдается усиленное сердцебиение, небольшой цианоз около рта.
Лечение одышки заключается в устранении факторов, которые ее спровоцировали, а так как причин множество, то и подходы к терапии различны. Однако проведение нижеперечисленных мероприятий является общим и заключается в следующем:
- Поддержание постоянной температуры окружающей среды. Недоношенному младенцу надевают на голову шапочку, заворачивают его в теплую пеленку и помещают в специальный инкубатор (кувез), в котором поддерживается одинаковая температура.
- Создание определенного уровня влажности.
- Регулярное переворачивание малютки в кувезе.
- Кормление и профилактика гипогликемии.
- Нормализация газового состава крови при помощи прибора ИВЛ (искусственная вентиляция легких).
Важно помнить, что одышка, которая возникла на фоне патологий, требует срочной госпитализации новорожденного, в противном случае такое состояние может привести к летальному исходу.
Затрудненное и частое дыхание у новорожденных
Нарушение дыхания может появиться у малютки сразу после рождения или через несколько месяцев. Известно несколько причин одышки у новорожденного ребенка:
- попадание в дыхательные пути инородного предмета, дыхание сопровождается хрипами;
- проникновение во внутренние органы, в том числе и легкие младенца, вирусов. В результате наблюдается недостаток кислорода и легким приходится работать с усиленной нагрузкой;
- одышка при появлении младенца на свет благодаря операции кесарева сечения свидетельствует о развитии воспаления легких;
- пороки сердца и другие генетические аномалии также вызывают одышку;
- заложенность носа или физиологический ринит, при кормлении, могут стать причиной одышки у грудничка;
- у ребенка до года различные аллергические реакции, бронхиальная астма выступают провокаторами затрудненного дыхания;
- болезни органов дыхания, которые сопровождаются болью в горле, заложенностью носа, кашлем, температурой, мешают малышу свободно дышать.

Заподозрить одышку родители могут по следующим симптомам:
- приступы беспричинного кашля и удушья;
- испуганный вид малыша;
- учащенное или затрудненное дыхание;
- появление хрипов;
- грудничок делает попытки набрать ртом воздух.
Кроме того, можно посчитать количество вдохов и выдохов в течение минуты. При малейшем подозрении на появление у малютки одышки надо обратиться к специалистам, чтобы они оказали квалифицированную медицинскую помощь. Самым опасным осложнением этого недуга является остановка дыхания, причиной которого является усиленная работа легких в течение длительного времени и отек тканей дыхательной системы.
Нарушение дыхания при нагрузке
Причины одышки у ребенка при физической нагрузке различны. Зачастую возникновение затрудненного дыхания у малыша вследствие физической нагрузки – это обычное явление, которое исчезает через пять минут и не требует лечения. Если нарушение дыхания при подъеме по лестнице или беге проявляется еще и посинением в области глаз, носогубного треугольника или синюшностью дермы, то такое явление сигнализирует о проблемах с сердцем. Причина кроется в ухудшении венозного оттока, недостаточном насыщении крови кислородом и снижением концентрации гемоглобина.

Учащенное дыхание – это один из первых симптомов сердечной недостаточности, который появляется только при нагрузке или наблюдается постоянно. Если у малыша проблемы с дыханием возникают приступообразно и сочетаются с посинением кожи, то такие симптомы характерны для некоторых врожденных пороков сердца.
Затруднение дыхания при некоторых заболеваниях
Причиной одышки у ребенка при простуде является заложенность носа, боль в горле, лихорадка, ринит или состояние, когда болезнь находится в запущенной стадии и уже появились осложнения. При ОРВИ этот симптом встречается довольно часто и характеризуется:
- ощущением нехватки воздуха;
- невозможностью вздохнуть полной грудью;
- к выдоху прилагаются усилия.
Увеличенные гланды и высокая температура при ангине приводят к недостатку кислорода и провоцируют одышку. Для облегчения состояния ребенка, до прихода доктора, рекомендуется уложить его в кровать, давать пить как можно чаще, сбить температуру. Если появилось свистящее дыхание на вдохе, лающий кашель у ребенка и одышка – причина, скорее всего, кроется в патологии дыхательной системы. Предположительно развился круп. Проблема с дыханием спровоцирована воспалительным процессом и сужением просвета трахеи. Кашель и одышка также могут наблюдаться вместе при астме, бронхите, пневмонии, бронхиолите, заболеваниях сердечно-сосудистой системы.
Терапия одышки у ребенка
Лечение зависит от причин, вызвавших нарушение дыхания. Если провоцирующим фактором выступает заболевание, то рекомендуется комплексная терапия, направленная на его устранение. В противном случае возможны осложнения и увеличение частоты приступов. Таким образом, причины и лечение одышки у детей взаимосвязаны. Подбор лекарств, а также дозировка, схема их приема осуществляется индивидуально. Примерный перечень медикаментов, которые назначаются для борьбы с этим недугом:
- Бронхолитики – «Сальбутамол», «Атровент».
- Бронходилататоры – «Фенотерол», «Эуфиллин», «Кленбутерол».
- Сердечные гликозиды – «Дигоксин», «Коргликон».
- Глюкокортикостероиды – «Пульмикорт».
- Антиаллергические – «Налкром», «Кларитин», «Фенистил».
- Муколитики – «Амброксол».
- Отхаркивающие – «Мукалтин».
- Противокашлевые – «Бронхолитин».
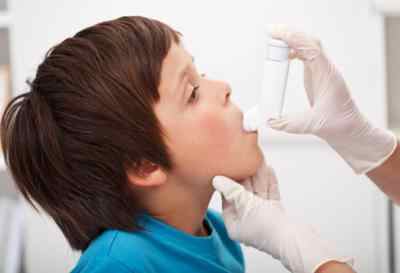
Об особенностях лечения симптомов одышки у ребенка и причинах, их спровоцировавших, расскажет лечащий доктор. Заниматься самолечением не рекомендуется.
Профилактика
Выполнение нижеперечисленных мероприятий помогут предотвратить проблемы с дыханием:
- ежедневные прогулки на свежем воздухе;
- прохождение плановых медицинских осмотров;
- умеренные регулярные физические нагрузки;
- щадящее закаливание;
- рацион по возрасту;
- лечение болезней верхних дыхательных путей;
- отказ от курения в присутствии малыша.
С целью профилактики возможно использование средств нетрадиционной медицины для укрепления иммунитета и дыхательной системы. Перед их использованием необходима консультация лечащего доктора. Наиболее часто применяют следующие рецепты:
- Отвар из ромашки и мелиссы, взятых в равных частях. Пить в течение дня по несколько глотков.
- Настой из боярышника, ромашки, зверобоя и мелиссы (смешиваются в равных количествах). Оказывает укрепляющее действие.
- Смесь из половинки сока лимона, трех столовых ложек меда и зубчика чеснока. Принимать по пять грамм ежедневно.
Профилактические мероприятия зависят от типа нарушения дыхания. При физиологической одышке особое внимание уделяют физической активности малыша и правильному питанию, а своевременное лечение патологических процессов, провоцирующих одышку, предупреждает развитие приступов.

При возникновении у ребенка одышки желательно сразу обратиться к доктору, так как это может являться симптомом тяжелого заболевания (сердечной недостаточности, бронхиальной астмы, новообразования).
http://fb.ru/article/385437/odyishka-u-detey-prichinyi-simptomyi-i-lechenie
Бронхит у детей: обструктивный, острый, аллергический. Первые признаки, явные симптомы и эффективные способы лечения бронхита у детей.


Надсадный кашель любимого чада, нередко со свистом и хрипами, буквально повергает родителей в панику, и совсем не зря. Ведь его игнорирование, беспечное «покашляет и перестанет», может привести к трагическим последствиям. Неутешительная статистика свидетельствует — основной причиной смерти детей до 4-x лет являются именно проблемы с органами дыхания. Чаще всего в этом виновата пневмония, возникшая, как одно из осложнений бронхита. Поэтому не стоит заниматься самолечением или не обращать внимания на кашель, чтобы не упустить время для обращения к доктору.
Что такое бронхит
Перевернутое развесистое деревце, с многочисленными разветвлениями и маленькими веточками, — такими можно увидеть бронхи на рентгеновском снимке. Если следовать аллегории, корнями «дерева» являются гортань и нос, стволом — трахея, большими и маленькими ветками, заполняющими ткань легких, — бронхи, а крошечные альвеолы выполняют роль листиков. Зараженный вирусами и бактериями воздух, попадая при дыхании в организм, чаще всего избавляется от опасных составляющих в носоглотке, вызывая ринит, фарингит или ангину.
Иногда, особенно, если организм ослабленный, микробам удается попасть глубже и стать причиной возникновения бронхита или воспаления легких. В этом случае внутренняя поверхность бронхов отекает и сужается, а в ответ на возникающее воспаление начинает образовываться огромное количество слизи. Избавляясь от нее, бронхи сокращаются, и возникают спазмы. При наличии трех составляющих — отека, большого количества слизи и бронхоспазмов — педиатр диагностирует бронхит.
Бронхит у детей — виды
Бронхит может быть первичным, когда воспалительный процесс начинается в бронхах, и вторичным, сопутствуя кори, коклюшу, гриппу и другим заболеваниям. По длительности течения и частоте возникновения детские бронхиты можно условно разделить на три вида:
1. Острый — заболевание длится от 10 до 21 дня. К этому виду относятся также:
— обструктивный — с синдромами бронхиальной обструкции, чаще страдают дети от 2 до 3 лет;
— бронхиолит — воспаление бронхиол, болеют малютки на первом году жизни. Опасен возможностью развития острой дыхательной недостаточности, лечится только в условиях стационара.
2. Рецидивирующий — три-четыре раза в течение года доктор диагностирует бронхит;
3. Хронический — если на протяжении двух лет хотя бы один раз в год ребенок болел длительными (от 3-x месяцев) бронхитами.
Бронхит у детей классифицируют и по причинам его возникновения:
— вирусный — причинами заболевания являются аденовирусы, грипп или парагрипп;
— бактериальный — возбудители: стафилококк, хламидии, стрептококк, гемофильная палочка, микоплазма;
— аллергический — возникает от воздействия внешних раздражителей: цветочной пыльцы, шерсти домашних любимцев, табачного дыма, бытовой химии, пыли и выхлопных газов.
Признаки (симптомы) бронхита у детей
Бронхит у детей развивается постепенно, а симптомы его зависят от вида заболевания. Главным отличием данного недуга от других, протекающих с кашлем, — наличие температуры и обильной мокроты. Наиболее характерные признаки детского бронхита:
— повышенная температура — от незаметной 37,5 градусов до пугающих родителей показателей градусника 39?С;
— сильная слабость, сонливость;
— затрудненное и неглубокое дыхание;
В зависимости от причины возникновения бронхита, могут присоединяться дополнительные симптомы.
Острый бронхит у детей
Пятая часть детских бронхитов является самостоятельным заболеванием, вызванным бактериями, а 80% — как следствие воздействия вирусов или осложнения бактериального характера после их внедрения. Началом заболевания может послужить воспаление верхних дыхательных путей со слабостью и повышением температуры. Затем подключается сухой кашель, постепенно переходящий в мокрый. Это случается обычно на пятый-шестой день от начала болезни и является утешительным признаком — значит, организм успешно справляется с вирусом.
Обильная мокрота становится настоящим испытанием для малышей — не в состоянии выплюнуть, они заглатывают ее, чем могут вызвать рвоту. В самом начале болезни температура может быть 38-38,5 градусов, хотя при легкой форме болезни она вполне способна остаться на уровне 37-37,2 градуса. Успешно протекающий бронхит вылечивается за 10-20 дней, однако сроки зависят от правильности выбранного комплекса мер и состояния иммунной системы малыша. Если лечение не было начато вовремя, или мамочка самостоятельно пытается справиться с бронхитом, возможны неприятные и опасные осложнения.
Обструктивный бронхит у детей
Обычные бронхиты — не очень приятны, как любая болезнь, но протекают сравнительно не тяжело и податливо поддаются домашнему лечению. Совсем другое дело, когда присоединяется обструкция (сужение) бронхов. Обструктивный бронхит — весьма распространенное заболевание у маленьких деток в силу довольно узкого просвета бронхов у малышей младше трех лет. Почти всегда болезнь связана с вирусной инфекцией. Кроме физиологических особенностей, предпосылками к формированию недуга является склонность к аллергическим реакциям, весьма частым предрасполагающим фактором является пассивное курение. Яркие проявления заболевания ввергают родителей в паническое состояние:
— изнуряющий приступообразный кашель, порой вызывающий рвоту;
— громкое и хриплое дыхание со свистом;
— аномальные движения тела — при каждом вдохе грудная клетка вздувается, а промежутки между ребрами втягиваются.
Существуют также некоторые симптомы, при появлении которых необходимо срочно обратиться за помощью к доктору:
— появление одышки — частота дыхания увеличивается не менее, чем на 10% по сравнению с нормой. Для самых маленьких деток, от одного до трех лет, количество вдохов-выдохов при бронхите не должно быть больше сорока в минуту. Считать лучше во время сна малыша, так как во время беспокойства, игры или плача одышка может быть связана с эмоциями;
— обструкция сочетается с интоксикацией, которая проявляется тошнотой, высокой температурой, сильной слабостью и отсутствием аппетита;
— посинение ногтей и носогубного треугольника — эти признаки свидетельствуют о недостаточном поступлении кислорода.
Побыстрее показать кроху доктору необходимо и тогда, когда обструкция наблюдается у ребенка до года. Во всех этих случаях, скорее всего, потребуется немедленная госпитализация, мамочке следует быть к этому готовой. Но даже если бронхит протекает по обычному сценарию, не следует игнорировать регулярные осмотры врача — он прослушает и осмотрит кроху, подкорректирует дозировку медикаментов, даст полезные советы по уходу и лечению.
Важно! Частые обструкции способны стать причиной возникновения бронхиальной астмы, а под личиной бронхита может скрываться пневмония!
Аллергический бронхит у ребенка
Это заболевание возникает как под воздействием бактерий и вирусов, особенно стафилококка, так и становится результатом нападения аллергенов — цветочной пыльцы, пыли, шерсти кошечек или собак. Порой у маленьких деток сложно отличить аллергический бронхит от астмы, так как бронхоспазм у них выражен не явственно. Основным симптомом является упорный кашель, часто возникающий на фоне физических нагрузок и отрицательных эмоций. Кашель вначале сухой и мучительный, позднее может стать влажным, и особенно донимает малыша в ночное время. Чаще всего температура остается нормальной, ребенку докучают лишь слабость и потливость. Рецидивы болезни могут повторяться по два раза в месяц. Продолжительность недуга — от нескольких часов до трех недель. Характерно, что у малыша, страдающего, например, аллергией на любимую киску, при выходе из дома все признаки болезни исчезают без следа. У трети больных аллергический бронхит способен перейти в астму.
Лечение бронхита у детей
Большинство мамочек уверено, что справиться с бронхитом без антибиотиков не удастся. На самом деле, как и на любое другое вирусное заболевание, противомикробные препараты на бронхит не действуют. Они эффективны лишь в некоторых случаях, которые будут рассмотрены позже. Что же поможет малышу справиться с недугом?
1. Обильное питье — мокрота разжижается и легче откашливается, не засыхая на стенках бронхов;
2. Жаропонижающее средство при температуре выше 38 градусов;
3. Влажность в детской комнате должна быть не менее 70%, а температура не превышать 20-21 градус. Помещение нужно регулярно проветривать, проводить влажную уборку, можно задействовать увлажнители воздуха;
4. Свежий воздух больному просто необходим. В острой фазе можно выносить малыша на балкон, даже, если есть такая возможность, организовать на нем дневной сон. Позднее, когда температура спадет, полезно выводить ребенка на неспешные прогулки.
5. Медикаменты, разжижающие мокроту и способствующие ее выводу, должен назначать доктор. Дело в том, что только он сможет учесть все факторы риска. Например, муколитики, которые делают мокроту менее вязкой и способствуют ее отхождению, способны вызвать у малышей до двух лет нешуточные проблемы — они попросту не способны избавиться от огромного количества слизи, и она скапливается в легких. Нужны ли ингаляции — тоже решит доктор, и выберет наиболее подходящий препарат.
Основное лечение бронхита ведется в трех направлениях:
— избавление от сухого мучительного кашля;
— снятие отека бронхов и очищение их от мокроты;
— борьба с вирусом.
Свистящее дыхание и одышка сигнализируют об огромном количестве скопившейся жидкости. В этом случае доктор, учитывая возраст ребенка, назначает ингаляции, физиотерапевтические процедуры, лечебный массаж. Мама может помочь малышу согревающими компрессами, прогреванием солью или гречкой. Хорошо помогает компресс с использованием теплого подсолнечного масла — в нем нужно смочить марлечку, отжать и положить на правую сторону грудки и спинки малыша. Сверху накрыть целлофаном, слоем ваты и закрепить бинтом или одеждой. Делать компресс лучше на ночь и только при отсутствии повышенной температуры.
Внимание! Горчичники и банки строжайше запрещены для детей, младше 5 лет, и при наличии повышенной температуры!
Доктор обязательно выберет наиболее эффективный комплекс мер, а маме остается строго следовать его рекомендациям.
Используются ли антибиотики при лечении бронхита у детей
В некоторых случаях применение антибиотиков вполне оправдано и даже необходимо. Доктор назначает эти препараты, если:
— высокая температура держится более четырех дней;
— присутствует гнойная мокрота;
— на фоне временного улучшения и проведении лечения у ребенка новый резкий скачок температуры и ярко выраженные признаки интоксикации;
— анализ крови свидетельствует о наличии воспалительного процесса.
Чаще всего антибиотики назначаются крохам до полугода, страдающим бронхиолитом, и детям с признаками бактериального бронхита.
Профилактика бронхита у детей
Любой недуг всегда лучше предупредить, чем долго и мучительно лечить. Есть нехитрые правила, которые помогут избежать неприятного и порой опасного заболевания:
— в комнате, где находится ребенок, курить недопустимо;
— по возможности стараться следить за влажностью воздуха в помещении и не допускать появления в нем резких запахов;
— закалять малыша, не кутать его, свести заболевания ОРВИ до минимума;
— следить за обеспечением нормального носового дыхания, бороться с длительным насморком. Если доктор советует удаление аденоидов — стоит прислушаться к рекомендациям;
— полноценный отдых детворы и оздоровительные поездки на море способствуют укреплению иммунитета и ставят барьер перед нежелательными инфекциями.
Что говорит о бронхите у детей доктор Комаровский
В 99% случаев бронхит — это вирусная инфекция, лечение которой не требует применения антибиотиков. И лишь 1% — это бактериальный бронхит, в постановке диагноза которого ошибиться невозможно. Обычные бронхиты лечатся традиционно — теплое питье, постельный режим, прием жаропонижающих препаратов. Главное требование — недопустимость самолечения, необходимые медикаменты должен назначать врач. Исход болезни и способы профилактики заключаются в конкретных действиях родителей, а обращение к доктору должно быть своевременным.
Как лечить бронхит у детей, Видео:
Как снять приступ одышки у ребенка?

Одышка у детей не всегда является признаком болезни. Для определения причины такого состояния необходимо объективно оценить сопутствующие факторы и возраст ребенка.
В некоторых случаях учащенное дыхание может быть спровоцировано незрелостью дыхательной системы.
Если одышка у малыша проявляется регулярно, то необходимо обязательно пройти обследование и проконсультироваться с врачом. Таким симптомом могут сопровождаться серьезные патологии, угрожающие жизни маленького пациента.
Как оказать первую помощь при анафилактическом шоке у детей? Ответ узнайте прямо сейчас.
Что такое одышка?

Одышка представляет собой состояние, при котором дыхание учащается и отличается от показателей нормы в значительной степени.
Спровоцировать приступ могут естественные причины или патологические процессы, развивающиеся в организме.
В детском возрасте одышка может возникать на фоне формирования дыхательной системы и ее незрелости. Если симптом сохраняется дольше пяти минут и становится регулярным, то необходимо пройти обследование в медицинском учреждении.
Нормативные значения дыхания в зависимости от возраста
Выявить отклонения в дыхательном ритме можно самостоятельно без проведения медицинского обследования ребенка.
Проводить подсчет вдохов рекомендуется в момент сна малыша, положив ладонь на его грудную клетку. Дополнительно надо будет подготовить секундомер.
Если полученные показатели отличаются от нормы, то ребенка надо обследовать в кратчайшие сроки.
Одышка может сопровождать серьезные патологические процессы, которые на протяжении длительного времени способны развиваться практически бессимптомно.

Нормой считаются следующие показатели (количество вдохов в минуту):
- с рождения до шести месяцев — до 60 раз;
- от шести месяцев до одного года — до 50 раз;
- от года до пяти лет — до 40 раз;
- от пяти до десятилетнего возраста — до 25 раз;
- от десяти до четырнадцати лет — до 20 раз.
к содержанию ?
Совет от редакции
Существует ряд заключений о вреде моющей косметики. К сожалению, не все новоиспеченные мамочки прислушиваются к ним. В 97 % детских шампуней используется опасное вещество Содиум Лаурил Сульфат (SLS) или его аналоги. Множество статей написано о воздействии этой химии на здоровье как деток, так и взрослых. По просьбе наших читателей мы провели тестирование самых популярных брендов. Результаты были неутешительны — самые разрекламированные компании показали в составе наличие тех самых опасных компонентов. Чтобы не нарушить законных прав производителей, мы не можем назвать конкретные марки. Компания Mulsan Cosmetic, единственная прошедшая все испытания, успешно получила 10 баллов из 10. Каждое средство произведено из натуральных компонентов, полностью безопасно и гипоаллергенно. Уверенно рекомендуем официальный интернет-магазин mulsan.ru. Если вы сомневаетесь в натуральности вашей косметики, проверьте срок годности, он не должен превышать 10 месяцев. Подходите внимательно к выбору косметики, это важно для вас и вашего ребенка.
Нормальные причины для возникновения
Почему может появиться отдышка у ребенка? Дыхательная система ребенка проходит несколько этапов формирования. Заканчивается этот процесс к семилетнему возрасту.
Данный нюанс позволяет считать некоторые отклонения в работе органов дыхания своеобразной нормой. К числу таких проявлений относится одышка.
Если нарушение дыхания наблюдается у ребенка младше семи лет, то признаком заболевания оно может не являться.
К естественным причинам возникновения одышки относятся следующие факторы:
- результат эмоционального напряжения;
- чрезмерные физические нагрузки;
- попадание инородных тел в органы дыхания или на их слизистые оболочки;
- интенсивный и продолжительный плач.
к содержанию ?
Какими заболеваниями может быть вызвана?

Одышка у ребенка может возникнуть на фоне любых заболеваний, связанных с дыхательной системой (ОРЗ, ОРВИ, ринит, ангина, бронхит и пр.).
Дыхание нарушается за счет отеков слизистых оболочек, заложенности носа или присутствия мокроты, которыми сопровождаются данные болезни.
Если признаков простуды у малыша нет, но одышка ярко выражена, то такой признак может указывать на прогрессирование более серьезных воспалительных процессов в органах, косвенно связанных с дыхательной системой.
Одышка может сигнализировать о начале развития следующих патологических процессов:
- воспалительные процессы в органах дыхания;
- первые проявления бронхиальной астмы;
- прогрессирование анемии;
- заболевания нервной системы;
- патологии сердечно-сосудистой системы;
- поражение организма инфекциями;
- обструктивный бронхит;
- сахарный диабет;
- формирование опухолей;
- пневмония;
- легочная недостаточность;
- развитие аллергической реакции;
- травмы органов дыхания;
- ожирение (как дополнительный симптом).
к содержанию ?
Классификация

Одышка классифицируется на несколько категорий в зависимости от причины и продолжительности затруднения дыхания.
Симптоматика может сохраняться у ребенка на протяжении нескольких дней.
По продолжительности одышку подразделяют на острую (затруднение дыхания в течение тридцати минут), подострую (сохранение симптомов нарушения дыхания в течение нескольких суток) и хроническую форму (рецидивы одышки возникают регулярно).
По форме внешнего дыхания одышка подразделяется на три типа:
к содержанию ?
Как проявляется?
Как понять, что у ребенка одышка, как определить симптомы?
Симптомы одышки всегда ярко выражены. Ребенок испытывает нехватку кислорода, за счет чего его дыхание учащается в значительной степени.
Если одышка спровоцирована патологическими процессами в организме, то дополнительно у малыша могут возникать боли различной локализации, покраснение лица, отечность кожных покровов или аритмией.
При поражении органов дыхания учащенные вдохи и выдохи возникают одновременно с кашлем, хрипами или признаками интоксикации организма.
Если одышка сопровождается бледностью кожных покровов, повышением температуры и ознобом, то выявить причину такого состояния способен только врач.
Одышка может дополняться следующими состояниями:
- затруднение глотания;
- посинение кожных покровов;
- дезориентация в пространстве;
- головокружения.
к содержанию ?
Диагностика
В диагностике одышки участвуют несколько специалистов. Если симптом возникает у ребенка регулярно, то дополнительно придется пройти обследование у кардиолога, иммунолога, пульмонолога, эндокринолога и других профильных врачей.
На подготовительном этапе осмотра малыша обязательно сдаются общий и биохимический анализ крови и мочи, а легкие прослушиваются фонендоскопом. Дальнейшая схема обследования зависит от полученных данных и индивидуальных особенностей детского организма.
При диагностике используются следующие методики:
-
спирография;
- УЗИ органов грудной клетки;
- биопсия легких;
- электрокардиография;
- КТ и МРТ органов грудной клетки;
- бодиплетизмография;
- бронходилатационные пробы;
- рентген органов грудной клетки.
к содержанию ?
Что делать?
Если у ребенка появились симптомы одышки, то в первую очередь малышу необходимо оказать первую медицинскую помощь. Если приступ повторяется, то для выяснения его причины необходимо в кратчайшие сроки пройти обследование в медицинском учреждении.
Одышка опасна для жизни малыша. Если не предпринять мер по ее устранению или лечению заболеваний, которые ее спровоцировали, то маленький пациент может погибнуть от удушья и нехватки кислорода.
Действия при одышке:
- обеспечение доступа свежего воздуха;
- освобождение груди, живота и шеи от тесной одежды;
- согревание конечностей (если нет высокой температуры);
- теплое питье (при отсутствии затрудненного глотания);
- ингаляция содовым раствором.
к содержанию ?
Как снять приступ?

Терапия одышки у ребенка зависит от факторов, которые спровоцировали данное состояние.
Если причиной учащенного дыхания стали патологические процессы, то необходимо их комплексное лечение. Препараты и процедуры подбираются индивидуально.
Для лечения одышки допустимо использование некоторых народных средств, но только в качестве профилактики или в составе комплексной терапии. Если регулярно устранять приступы рецептами альтернативной медицины, то патологические процессы будут продолжать прогрессировать.
Список медикаментов, используемых при лечении одышки, зависит от разновидности заболевания, спровоцировавшего приступы. Назначить максимально эффективную терапию может только лечащий врач.
Если не устранить основную причину одышки, то прогрессирование патологии приведет к возникновению осложнений и учащению приступов.
Примеры препаратов, применяемых при лечении одышки:
Инъекции с медикаментами длительного действия (Кленбутерол, Сальтос).
к содержанию ?
Народные средства
Рецепты альтернативной медицины можно использовать в качестве профилактики одышки, укрепления дыхательной и иммунной системы ребенка. Основным средством терапии ни одно из народных средств не является.
При подборе вариантов альтернативного лечения важно учитывать индивидуальные особенности детского организма (некоторые компоненты из рецептов относятся к возможным аллергенам).
Примеры народных средств:
к содержанию ?
Профилактика

Одышка может быть физиологической или патологической.
Меры профилактики разных ее видов отличаются.
В первом случае необходимо уделять особое внимание состоянию органов дыхания ребенка, его физической активности и питанию.
Патологическая одышка подразумевает своевременное лечение заболеваний, которые могут спровоцировать учащенное дыхание.
При возникновении подозрений на отклонения от нормы необходимо в кратчайшие сроки пройти обследование и выяснить причину нарушения работы дыхательной системы.
Помочь предотвратить одышку у ребенка могут следующие меры профилактики:
- исключение курения в присутствии ребенка;
- правильное и полноценное питание малыша;
- регулярные физические нагрузки;
- своевременное лечение заболеваний органов дыхания;
- прохождение плановых медосмотров;
- полноценные прогулки на свежем воздухе;
- щадящее закаливание с раннего возраста.
Возникновение одышки у ребенка является тревожным сигналом и поводом для обращения к врачу. Даже, если учащенное дыхание возникает по естественным причинам, откладывать обследование малыша не стоит.
Таким симптомом могут сопровождаться бронхиальная астма, сердечная недостаточность и злокачественные опухоли.
Затрудненное дыхание у ребенка. Что делать? Доктор Комаровский расскажет в этом видео:
Убедительно просим не заниматься самолечением. Запишитесь ко врачу!