Гипертоническая болезнь
Гипертоническая болезнь
Гипертоническая болезнь (ГБ) – (эссенциальная, первичная артериальная гипертензия) – хронически протекающее заболевание, основным проявлением которого является повышение артериального давления (Артериальная Гипертония). Эссенциальная артериальная гипертензия не является проявлением заболеваний, при которых повышение АД – один из многочисленных симптомов (симптоматическая АГ).
Классификация ГБ (ВОЗ)
1 стадия — есть увеличение АД без изменений внутренних органов.
2 стадия — увеличение АД, есть изменения внутренних органов без нарушения функций (ГЛЖ, ИБС, изменения глазного дна). Наличие по крайней мере одного из следующих признаков поражения
— Гипертрофия левого желудочка(по данным ЭКГ и ЭхоКГ);
— Генерализованное или локальное сужение артерий сетчатки;
— Протеинурия(20-200 мкг/мин или 30-300мг/л), креатинин более
130 ммоль/л(1,5-2 мг/% или 1,2-2,0 мг/дл);
— Ультразвуковые или ангиографические признаки
атеросклеротического поражения аорты, коронарных, сонных, подвздошных или
3 стадия — повышенное АД с изменениями внутренних органов и нарушениями их функций.
-Сердце: стенокардия, инфаркт миокарда, сердечная недостаточность;
-Головной мозг: преходящее нарушение мозгового кровообращения, инсульт, гипертоническая энцефалопатия;
-Глазное дно: кровоизлияния и экссудаты с отеком соска
зрительного нерва или без него;
-Почки: признаки ХПН (креатинин более 2,0 мг/дл);
-Сосуды: расслаивающая аневризма аорты, симптомы окклюзирующего поражения периферических артерий.
Классификация ГБ по уровню АД:
Оптимальное АД: СД 180 (=180), ДД >110 (=110)
Изолированная систолическая АГ СД >140(=140), ДД
Общее периферическое сопротивление сосудов
Общий центральный кровоток
Так как в венозном русле депонируется около 80% крови, то даже небольшое увеличение тонуса приводит к значительному подъему Артериального давления, т.о. наиболее значимым механизмом является увеличение Общего периферического сопротивления сосудов.
Нарушения регуляции приводящие к развитию ГБ
Нейрогормональная регуляция при сердечно-сосудистых заболеваниях:
А. Прессорное, антидиуретическое, пролиферативное звено:
РААС (AII, альдостерон),
Ингибиторы активатора плазминогена
В.Депрессорное, диуретическое, антипролиферативное звено:
Система натрийуретических пептидов
Тканевой активатор плазминогена
Важнейшую роль в развитии ГБ играет повышение тонуса симпатической нервной системы (симпатикотония).
Вызывается как правило экзогенными факторами. Механизмы развития симпатикотонии:
облегчение ганглионарной передачи нервных импульсов
нарушение кинетики норадреналина на уровне синапсов (нарушение обратного захвата н/а)
изменение чувствительности и/или количества адренорецепторов
снижение чувствительности барорецепторов
Влияние симпатикотонии на организм:
-Увеличение Частоты сердечных сокращений и сократимости сердечной мышцы.
-Увеличение тонуса сосудов и как следствие увеличение Общего периферического сопротивления сосудов.
-Увеличение тонуса емкостных сосудов — увеличение Венозного возврата — Увеличение АД
-Стимулирует синтез и высвобождение ренина и АДГ
-Развивается резистентность к инсулину
-нарушается состояние эндотелия
-Усиливает реабсорбцию Na — Задержка воды — Повышение АД
-Стимулирует гипертрофию сосудистой стенки (т.к. является стимулятором пролиферации гладкомышечных клеток)
Роль почек в регуляции АД
-регуляция гомеостаза Na
-регуляция гомеостаза воды
синтез депрессорных и прессорных субстанций, в начале ГБ работают как прессорные так и депрессорные системы, но затем депрессорные системы истощаются.
Влияние Ангиотензина II на сердечно сосудистую систему:
-действует на сердечную мышцу и способствует ее гипертрофии
-стимулирует развитие кардиосклероза
-стимулирует синтез Альдостерона — увеличение реабсорбции Na — повышение АД
Локальные факторы патогенеза ГБ
Вазоконстрикция и гипертрофия сосудистой стенки под влиянием местных Биологически активных веществ (эндотелин, тромбоксан, etc. )
В течение ГБ влияние различных факторов изменяется, сначала привалируют нейрогуморальные факторы, затем когда давление стабилизируется на высоких цифрах преимущественно действуют местные факторы.
Осложнения гипертонической болезни:
Гипертонические кризы — внезапное повышение АД с субъектиивной симптоматикой. Выделяют:
Нейровегетативные кризы — неврогенные нарушения регуляции (симпатикотония). Как результат значительное повышение АД, гиперемия, тахикардия, потливость. Обычно приступы кратковременны, характерен быстрый ответ на терапию.
Отёчные — задержка Na и Н 2 О в организме, развивается медленно (в течении нескольких дней). Проявляются в одутловатости лица, пастозности голени, элементы отёка головного мозга (тошнота, рвота).
Судорожные (гипертоническая энцефалопатия) — Срыв регуляции мозгового кровотока.
Глазное дно — кровоизлияние, отёк соска зрительного нерва.
Инсульты — под влиянием резко повышенного АД возникают мелкие аневризмы сосудов ГМ и в дальнейшем при повышении АД могут разорваться.
1. Измерение АД в спокойном состоянии, в положении сидя не менее двух раз с
интервалом 2-3 минуты, на обеих руках. Перед измерением на протяжении не
менее одного часа избегать больших физических нагрузок, не курить, не пить
кофе и крепкие напитки, а также не принимать гипотензивные препараты.
Если больной обследуется впервые, то для того чтобы
избежать”случайных повышений”, целесообразно провести повторное измерение в
течении суток. У больных моложе 20 лет и старше 50 лет с впервые выявленной
гипертонией рекомендуется измерение АД и на обеих ногах.
Нормальное АД ниже 140/90 мм рт. ст.
2. Общий анализ крови: утром натощак.
При длительном течении гипертонической болезни возможны увеличения
содержания эритроцитов, гемоглобина и показателей
|Показатели |мужчины |женщины |
|Гемоглобин |130-160 г/л |115-145 г/л |
|Эритроциты |4,0-5,5 х 1012/л |3,7-4,7 х 1012/л |
|Гематокрит |40-48% |36-42% |
3. Общий анализ мочи(утренняя порция): при развитии нефроангиосклероза и
ХПН- протеинурия, микрогематурия и цилиндрурия. Микроальбуминурия (40-
300мг/сутки) и клубочковая гиперфильтрация (в норме 80-130 мл/мин х 1,73
м2) свидетельствуют о второй стадии заболевания.
4. Проба Зимницкого(суточная моча собирается в 8 баночек с интервалом в 3
часа): при развитии гипертонической нефропатии — гипо-и изостенурия.
5. Биохимический анализ крови: утром натощак.
Присоединение атеросклероза приводит чаще всего к гиперлипопротеинемии II и
IIА: повышение общего холестерина, липопротеидов низкой плотности;
IIB: повышение общего холестерина, липопротеидов низкой плотности,
IV: нормальное или увеличенное количество холестерина, увеличение
При развитии ХПН- повышения уровня креатенина, мочевины.
Норма- Креатинин: 44-100 мкмоль/л(М); 44-97 мкмоль/л(Ж)
-Мочевина: 2,50-8,32 мкмоль/л.
6. ЭКГ признаки поражения левого желудочка ( гипертонического сердца )
I. -Признак Соколова-Лайона: S(V1)+R(V5V6)>35 мм;
-Корнельский признак: R(aVL)+S(V3)>28 мм для мужчин и >20 мм для
-Признак Губнера- Унгерлейдера: R1+SIII>25 мм;
-Амплитуда зубца R(V5-V6)>27 мм.
II. Гипертрофия и/или перегрузка левого предсердия:
-Ширина зубца РII > 0,11 с;
-Преобладание отрицательной фазы зубца Р(V1) с глубиной > 1 мм и
длительностью > 0,04 с.
III. Балльная система Ромхильта- Эстеса(сумма в 5 баллов указывает на
определеную гипертрофию левого желудочка, 4 балла- на возможную
-амплитуда з. R или S в отведениях от конечностей > 20 мм или
амплитуда з. S(V1-V2)>30 мм или амплитуда з. R(V5-V6)-3 балла;
-гипертрофия левого предсердия: отрицательная фаза Р(V1)>0,04 с — 3
-дискордантное смещение сегмента ST и з. Т в отведении V6 без
применеия сердечных гликозидов — 3 балла
на фоне лечения сердечными гликозидами — 1 балл; -отклонение ЭОС
влево 0,09 с — 1 балл; -время
внутреннего отклонения>0,05 с в отведении V5-V6 — 1 балл.
7. ЭхоКГ признаки гипертонического сердца.
I. Гипертрофия стенок левого желудочка:
-толщина ЗСЛЖ > 1,2 см;
-толщина МЖП > 1,2 см.
II. Увеличение массы миокарда левого желудочка:
150-200 г — умеренная гипертрофия;
200 г — высокая гипертрофия.
8. Изменения глазного дна
— По мере нарастания гипертрофии левого желудочка уменьшается
амплитуда первого тона на верхушке сердца, при развитии недостаточности
могут регистрироваться третий и четвертый тоны.
— Акцент второго тона на аорте, возможно появление негромкого
систолического шума на верхушке.
— Высокий тонус сосудов. Признаки:
— более пологая анакрота;
— инцизура и декротический зубец смещены к вершине;
— амплитуда декротического зубца снижена.
— При доброкачественном течении кровоток не снижен, а при кризовом
течении — уменьшены амплитуда и рэографический индекс (признаки снижения
1. Хронический пиелонефрит.
В 50% случаев сопровождается АГ, иногда злокачественного течения.При
— наличие в анамнезе почечнокаменной болезни, цистита ,пиелита, аномалий
— не характерные для гипертонической болезни симптомы: дизурические
— боль или неприятные ощущения в пояснице;
— постояный субфебрилитет или периодическая лихорадка;
— пиурия, протеинурия, гипостенурия, бактериурия(диагностический титр 105
бактерий в 1 мл мочи), полиурия, наличие клеток Штернгеймера-Мальбина;
— УЗИ: асимметрия размеров и функционального состояния почек;
— изотопная рентгенография: уплощение , асимметричность кривых;
— экскреторная урография: раширение чашечек и лоханок;
— компьютерная томография почек ;
— биопсия почек : очаговый характер поражения;
— ангиография: вид “обгорелого дерева”;
— из общих симптомов: преимущественное повышение диастолического давления,
редкость гипертонических кризов, отсутствие коронарных, церебральных
осложнений и относительно молодой возраст.
2. Хронический гломерулонефрит.
— задолго до появления артериальной гипертензии появляется мочевой синдром;
— в анамнезе указание на перенесенный нефрит или нефропатию;
— рано возникающие гипо- и изостенурия, протеинурия более 1г/сут,
гематурия, цилиндрурия, азотемия, почечная недостаточность;
— гипертрофия левого желудочка выражена слабее;
— нейроретинопатия развивается сравнительно поздно, при этом артерии лишь
слегка сужены, вены нормальные, кровоизлияния редки;
— часто развивается анемия;
— УЗ-сканирование, динамическая синтиграфия (симметричность размеров и
функционального состояния почек);
— биопсия почек: фибропластические, пролиферативные, мембранозные и
склеротические изменения в клубочках, канальцах и сосудах почек, а также
отложение иммуноглобулинов в клубочках.
Это вторичный гипертензивный синдром, причиной которого является
стеноз магистральных почечных артерий. Характерно:
— артериальная гипертензия устойчиво держится на высоких цифрах, без
особой зависимости от внешних влияний;
— относительная резистентность к гипотензивной терапии;
— аускультативно может выслушиваться систолический шум в околопупочной
области, лучше при задержке дыхания после глубокого выдоха, без сильного
— у больных атеросклерозом и аортоартериитом наблюдается сочетание двух
клинических симптомов- систолического шума над почечными артериями и
асиммитирии АД на руках( разница более 20 мм рт.ст.);
— на глазном дне резкий распространенный артериолоспазм и нейроретинопатия
встречаются в 3 раза чаще, чем при гипертонической болезни;
— экскреторная урография: снижении функции почки и уменщение ее размеров на
— секторальная и динамическая сцинтигрфия : асимметрия размеров и функций
почек при гомогенности внутриорганного функционального состояния;
— в 60% повышена активность ренина плазмы (положительная проба с
каптоприлом- при введении 25-50мг активность ренина повышается более чем на
150% от исходной величины);
— 2 пика суточной активности ренина плазмы (в 10 и 22 ч), а при
гипертонической болезни 1 пик (в 10 ч);
— ангиография почечных артерий с катетеризацией аорты через бедренную
артерию по Сельдингеру: сужение артерии.
Врожденная аномалия, характеризующаяся сужением перешейка аорты , что
создает различные условия кровообращения для верхней и нижней половины тела
. В отличии от гипертонической болезни характерно :
— слабость и боли в ногах, зябкость стоп, судороги в мышцах ног;
— полнокровие лица и шеи, иногда гипертрофия плечевого пояса, а нижние
конечности могут быть гипотрофичны, бледны и холдны на ощупь;
— в боковых отделах грудной клетки видна пульсация подкожных сосудистых
коллатералей, осбенно когда больной сидит, наклонившись вперед с вытянутыми
— пульс на лучевых артериях высокий и напряженный , а на нижних конечностях
малого наполнения и напряжения или не пальпируется;
— АД на руках резко повышено, на ногах -понижено (в норме на ногах АД на 15-
20 мм рт.ст. выше чем на руках);
— аускультативно грубый систолический шум с максимумом во II-III межреберье
слева у грудины, хорошо проводится в межлопаточное пространство; акцент II
— рентгенологически определяется выраженная пульсация слегка расширенной
аорты выше места коарктации и отчетливая постстенотическая дилататция
аорты, отмечается узурация нижних краев IV-VIII ребер.
Связана с понижением эластичности аорты и ее крупных ветвей
вследствие атероматоза, склероза и кальциноза стенок.
— преобладает пожилой возраст ;
— повышение систолического АД при нормальном или сниженном диастолическом,
пульсовое давление всегда повышено ( 60-100мм рт.ст.);
— при переходе больного из горизонтального положения в вертикальное
систолическое АД понижается на 10-25 мм.рт.ст., а для гипертонической
болезни характерно повышение диастолического давления;
— свойственны постуральные циркуляторные реакции;
— другие проявления атеросклероза: скорый, высокий пульс, загрудинная
пульсация, неодинаковое наполнеие пульса на сонных артериях, расширение и
интенсивная пульсация правой подключичной артерии, смещение влево
перкуторной границы сосудистого пучка;
— аускультативно на аорте акцент II тона с тимпаническим оттенком и
систолический шум, усиливающийся при поднятых руках ( симптом Сиротинина-
— рентгенологические и эхокардиографические признаки уплотнения и
Гормонально-активная опухоль хромаффинной ткани мозгового вещества
надпочечников, параганглиев, симпатических узлов и продуцирующая
значительное количество катехоламинов.
— при адреносимпатической форме на фоне нормального или повышенного АД
развиваются гипертонические кризы, после падения АД отмечаются профузное
потоотделение и полиурия; характерным признаком является увеличение
экскреции ванилил-миндальной кислоты с мочой;
— при форме с постоянной гипертензией клиника напоминает злокачественный
вариант гипертонической болезни , но могут быть значительное похудание и
развитие явного или скрытого сахарного диабета;
— положительные пробы: а) с гистамином ( введенный внутривенно гистамин
0.05мг вызывает повышение АД на 60-40 мм рт.ст. в течении первых 4 мин), б)
пальпация области почек провоцирует гипертонический криз;
7.Первичный альдостеронизм (синдром Конна).
Связан с увеличением синтеза альдостерона в клубочковом слое коры
надпочечников, в большинстве обусловлен солитарной аденомой коры
надпочечников. Характерно сочетание гипертонии с:
-нервно-мышечными расстройствами ( парестезиями, повышенной судорожной
готовностью, преходящими пара- и тетраплигиями);
В лабораторных анализах:
— уменьшение толерантности к глюкозе;
— щелочная реакция мочи, полиурия ( до 3 л/сут и более), изостенурия ( 1005-
— не поддается терапии антагонистами альдостерона.
Положительные пробы на ренин-ангиотензин-альдостероновую систему:
— стимулирующее воздействие двухчасовой ходьбы и диуретика ( 40 мг
— при введении ДОКА ( 10 мг в день в течении 3 дней) уровень альдостерона
остается высоким, тогда как во всех других случаях гиперальдостеронизма его
Для топической диагностики опухоли:
— ретропневмоперитонеум с томографией;
— АГ, выраженное ожирение и гипергликемия развиваются одновременно;
— особенности отложения жира: лунообразное лицо, мощный торс, шея, живот;
руки и ноги остаются тонкими;
— расстройства половых функций;
-багрово-фиолетовые стрии на коже живота, бедер, грудных желез, в области
— кожа сухая, угреватая, гипертрихоз;
— снижение толерантности к глюкозе или явный сахарный диабет;
— острые язвы желудочно-кишечного тракта;
-полицитемия ( эритроцитов более 6(1012/л), тромбоцитоз, нейтрофильный
лейкоцитоз с лимфо- и эозинопенией;
— повышенная экскреция 17-оксикортикостероидов, кетостероидов,
-отсутствие наследственной предрасположености к гипертонической болезни;
— хронологическая свазь между травмой черепа или заболеванием головного
мозга и возникновением гипертензии;
— признаки внутричерепной гипертензии (сильные, не соответствующие уровню
АД головные боли, брадикардия, застойные соски зрительных нервов).
Наименование болезни – Гипертоническая болезнь
Степень повышения АД – 1,2 или 3 степень повышения АД
Степень риска – низкая, средняя, высокая или очень высокая
Пример: Гипертоническая болезнь IIстадии ,3 степени повышения АД, очень высокого риска.
Цели лечения Артерияльной Гипертонии.
Максимальное снижение рисков развития сердечно-сосудистых осложнений и смертности от них по средством:
— нормализации уровня АД,
— коррекции обратимых факторов риска (курение, дислипидемия, диабет),
— защита органов мешеней (органопротекция),
— лечение сопутствующих патологий (ассоциированных состояний и сопутствующий заболеваний).
http://studfiles.net/preview/1659922/
Эссенциальная (первичная) гипертензия ?
В последние десятилетия в связи с ухудшением экологии, увеличением стрессов, потребления продуктов питания с излишним содержанием химических веществ, возрос уровень заболеваний сердечно-сосудистой системы и артериальной гипертензии в целом. Гипертензия – это заболевание, не только вызывающее субъективный дискомфорт, но и опасное отдаленными последствиями и осложнениями.
Итак, артериальной гипертензией считается длительное, стойкое повышение цифр свыше 140 мм рт ст для систолического, «верхнего» давления и 90 для диастолического, «нижнего» давления, измеренного манжетой на плече у пациента в покое. Гипертензия может быть вторичной, или симптоматической и возникать при заболеваниях разных органов человека, например, сердца и аорты, щитовидной железы, надпочечников, почек, головного мозга, почечных сосудов. Но чаще (в 90 – 95% случаев) развивается первичная, или эссенциальная гипертензия. Это тип повышения давления, при котором видимые заболевания других органов отсутствуют.
Ранее первичная гипертензия называлась гипертонической болезнью, в настоящее время термины гипертензия и гипертония считаются равнозначными.
В здоровом организме поддержание динамического равновесия кровяного давления обеспечивается тонусом сосудов и их нейро-гуморальной регуляцией, объемом циркулирующей крови (ОЦК) и концентрацией натрия в крови. При первичной гипертензии происходит нарушение процессов регуляции этих параметров. Какие причины могут вызвать нарушения, так до сих пор точно и не выяснено.
Распространение первичной гипертензии составляет среди лиц старше 40 лет 20 – 25%, причем у женщин заболевание встречается несколько чаще. Так же, как и симптоматические гипертензии, эссенциальная подразделяется на степени и стадии течения, что важно учитывать для назначения лечения и определения риска развития осложнений и внезапной сердечной смерти.
В зависимости от максимальных цифр давления, первичная гипертензия может быть:
1 степени тяжести – при уровне АД 140/90 — 159/99
2 степени – 160/100 до 179/109
3 степени – выше 180/110 мм. рт. ст.
Выделяют следующие стадии течения болезни:
I стадия. Характеризуется не постоянным повышением уровня давления, во время эмоционального напряжения, физической нагрузки. Поражение органов – мишеней и осложнения отсутствуют. Может длиться в течение многих лет.
II стадия. Давление повышено постоянно, но хорошо снижается гипотоническими препаратами. Чаще возникают гипертонические кризы. Поражение органов – мишеней, наиболее чувствительных к постоянно повышенному давлению крови в артериях, диагностируемое клинически и инструментально.
К ним относятся:
— гипертрофия миокарда,
— ангиопатия сетчатки глаз (патология сосудов сетчатки), атеросклероз аорты, сонных, бедренных и других артерий,
— дисциркуляторная энцефалопатия,
— поражение почек – наличие белка в моче, повышение уровня креатинина в сыворотке крови.
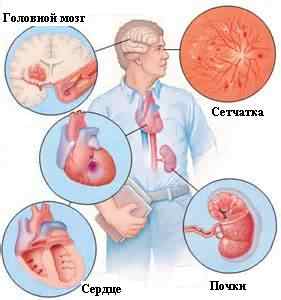
III стадия. Значительное, стойкое повышение давления, купируемое приемом только комбинаций антигипертензивных препаратов. Частые гипертонические кризы. На этой стадии уже возникают осложнения — инсульт, инфаркт, стенокардия, сердечная недостаточность, нефропатия, расслаивающая аневризма аорты, кровоизлияние в сетчатку глаза.
Причины первичной гипертензии
В отличие от симптоматических гипертензий, в основе эссенциальной не лежат какие-то видимые органические поражения других органов. Такой тип гипертонии чаще развивается при длительном психоэмоциональном напряжении, особенно у лиц, занятых напряженным умственным трудом, и у жителей крупных городов с большим количеством психических раздражителей. Также подвержены первичной гипертонии люди с тревожно – мнительным типом личности, постоянно находящиеся в состоянии хронического стресса и тревоги. Это обусловлено повышенным уровнем гормонов стресса в крови (адреналин, норадреналин), вырабатываемых в надпочечниках, а также в постоянной стимуляции адренорецепторов сосудов. Сосуды постоянно пребывают в повышенном тонусе, увеличивая сопротивление току крови, вследствие чего возрастает кровяное давление. Сужение артерий почек приводит к нарушению образования в них веществ, осуществляющих регуляцию объема крови в сосудистом русле (ренин, ангиотензиноген). Возникает порочный круг, так как на этом этапе почки запускают механизм задержки натрия и воды в организме, что еще больше провоцирует повышение давления.
Кроме психогенных причин заболевания, на развитие первичной гипертонии могут оказать влияние следующие факторы риска:
— наследственность
— повышенное употребление в пищу поваренной соли (более 6 г в сутки)
— неправильное питание
— мужской пол
— возраст старше 55 – 60 лет, хотя часто гипертония возникает у лиц 35 – 40 лет
— курение
— ожирение
— климакс у женщин
— малоподвижный образ жизни
— повышение холестерина в крови
— сахарный диабет
— вегето – сосудистая дистония
Симптомы первичной гипертензии
На протяжении многих лет повышение давления может оставаться незамеченным для человека, так как плохое самочувствие он связывает с переутомлением и не контролирует уровень давления. Основные жалобы при эссенциальной гипертонии:
— головная боль в затылочной области, чаще возникающая по уторам в горизонтальном положении, после стресса или физической нагрузки
— носовые кровотечения
— тошнота
— общая слабость
— быстрая утомляемость
— раздражительность
— чувство постоянной усталости и «разбитости»
— головокружение
— ощущение учащенного сердцебиения
При поражении органов мишеней появляются такие симптомы, как:
— со стороны глаз — нарушение зрения,
— головного мозга — эмоциональная неустойчивость, тревожность, расстройства сна, снижение слуха, шаткость походки,
— почек – увеличение или уменьшение суточного объема мочеиспускания, увеличение ночного мочеиспускания, утренние отеки лица, особенно области под глазами
— сердца – одышка при ходьбе или в покое, боли в левой половине грудной клетки, учащенное, замедленное или нерегулярное сердцебиение, отеки нижних конечностей
При развитии осложнений клиническая картина дополняется соответствующей клинической картиной.
Диагностика эссенциальной гипертонии
Диагноз первичной гипертонии может быть установлен на основании обследования, в ходе которого не выявлено значимых органических изменений других органов, послуживших причиной высокого давления. Если в ходе обследования внутренних органов не нашлось заболевания, вызывающего вторичную гипертензию, то врач предполагает у пациента первичную гипертензию. Если выявлены патологические изменения внутренних органов, врач должен тщательно интерпретировать результаты и понять, это состояние явилось причиной или следствием гипертензии.
Для того, чтобы исключить первоначальные заболевания головного мозга, почек, сердца и аорты, эндокринной системы, может потребоваться много времени на уровне поликлинического звена, поэтому многих пациентов госпитализируют в терапевтический стационар для обследования. Особенно, если возникает злокачественное течение артериальной гипертензии у лиц моложе 30 лет – стойкое, значительное повышение давления до очень высоких цифр. В последнем случае врачу следует думать о симптоматической гипертензии.
При дифференциальной диагностике первичной и вторичной гипертензии врач, кроме осмотра пациента и измерения давления на обеих руках, применяет такие методы диагностики:
1. Лабораторные методы.
— анализы крови и мочи – рутинные исследования
— биохимический анализ крови – уровень холестерина, глюкоза, печеночные ферменты, показатели работы почек — мочевина и креатинин.
— гормональные исследования крови могут быть назначены при подозрении на гипо- и гипертиреоз, опухоли гипофиза и надпочечников (болезнь Иценко — Кушинга, феохромоцитома)
— гликемический профиль, тест толерантности к глюкозе – выявляют нарушения обмена углеводов (сахарный диабет)
2. Инструментальные методы.
— ЭКГ. На 1 стадии может быть без особенностей. Во 11 – 111 стадиях появляются признаки гипертрофии и ишемии миокарда, перенесенного инфаркта миокарда.
— УЗИ щитовидной железы, почек, внутренних органов. Позволяет не только выявить патологию почек, вызвавшую причину гипертензии (гломерулонефрит, пиелонефрит), но и наоборот, оценить степень поражения почечной ткани при первичной гипертензии.
— Эхокардиография. Могут быть обнаружены пороки сердца и аорты, гипертрофия миокарда, нарушения сократимости, расширение камер сердца, нарушение тока крови по ним, снижение сердечного выброса, атеросклероз аорты.
— Суточное мониторирование АД и ЭКГ. Проводится для более полного представления об условиях повышения давления в течение суток, связи с физической нагрузкой, отдыхом, приемом пищи и т.д.
— Рентгенография грудной полости. Вспомогательный метод в диагностике пороков сердца, могущих вызвать вторичную гипертензию. При первичной гипертензии 11 – 111 стадии позволяет обнаружить гипертрофию миокарда, дилатацию полостей сердца при застойной сердечной недостаточности.
— Коронарография. Проводится, если у пациента развивается стенокардия, проявляемая клинически и/или по ЭКГ, был перенесен инфаркт миокарда, а также для оценки степени поражения коронарных сосудов атеросклерозом.
— МРТ головного мозга может быть назначено при подозрении на нейрогенную природу вторичной гипертензии, например при опухоли головного мозга, черепно – мозговой травме, менингоэнцефалите. При вторичной гипертензии оценивается степень дисциркуляторной энцефалопатии.
— МРТ почек и надпочечников показано при подозрении на рениному (опухоль почки из клеток, вырабатывающих ренин), хромаффиному, феохромоцитому (опухоли надпочечников).
Лечение первичной гипертензии
Лечение гипертонии начинается с коррекции образа жизни и немедикаментозных методов терапии. Образ жизни для пациента с эссенциальной гипертонией складывается из следующих мероприятий:
— Отказ от курения и злоупотребления алкоголем. Доказано, что яды, содержащиеся в сигаретах, и алкоголь, попадая в организм, токсически действуют на внутреннюю стенку сосудов и вызывают ее повреждение.
— Ограничение употребления поваренной соли в пищу до 5 – 6 г в сутки. Соль, а именно содержащийся в ней натрий, способствует задержке жидкости в организме, увеличивая объем крови в сосудах.
— Правильное питание. Следует исключить из рациона «вредные» продукты — фаст фуд, пряные, копченые, острые, соленые, жирные и жареные блюда. Рекомендуется увеличить содержание в пищи свежих овощей и фруктов, молочных изделий, злаковых и крупяных изделий. Для правильной работы всего организма пищу нужно принимать в одно и то же время, около 4 – 6 раз в день. Выбор низкокалорийных продуктов питания без искусственных добавок вкупе с режимом питания также помогут нормализовать уровень холестерина в крови и снизить избыточный вес при ожирении.
— Правильная организация физической активности. Для поддержания хорошего состояния сердечно – сосудистой системы не обязательно заниматься тяжелой атлетикой, экстремальными видами спорта или проводить каждый вечер в тренажерном зале. Вполне достаточно будет утренней и вечерней зарядки с комплексом несложных упражнений, если у пациента в настоящий момент нет к этому противопоказаний, и врачом не рекомендовано соблюдать строгий постельный режим.
Отлично помогает от повышенного давления систематическое выполнение следующей гимнастики:
К немедикаментозным методам лечения относятся:
— аутотренинг
— психотерапия
— иглорефлексотерапия
— фитотерапия (валериана, зверобой, шалфей, пустырник, мята, мелисса и др. травы)
— электросон
Эти методы могут помочь при начальной стадии гипертензии, когда еще нет поражения органов – мишеней и осложнений. В противном случае назначаются лекарственные препараты, один или их комбинация:
— ингибиторы АПФ (ангиотензинпревращающего фермента) и АРА II (антагонисты рецепторов к ангиотензину II) не только действуют на основной механизм задержки натрия и жидкости в организме, но и защищают органы – мишени от дальнейшего пагубного влияния высокого давления. Препараты – лизигамма, престанс, фозикард, зокардис, хартил; лориста, валсартан и др.
— бетта – адреноблокаторы и антагонисты кальция снижают тонус периферических сосудов, уменьшая сосудистое сопротивление. Препараты – беталок, рекардиум, небилет; амлодипин, фелодипин и др.
— диуретики выводят лишнюю жидкость из организма. Препараты – диувер, арифон, индапамид, верошпирон, гидрохлортиазид и др.
— другие группы препаратов при стенокардии, сердечной недостаточности, инфаркте и иных осложнениях – нитраты, антиагреганты, статины.
Предпочтительно лечение начинать с немедикаментозных методов (на I стадии), при отсутствии эффекта назначить какой-либо один препарат с малой дозы. На стадии поражения органов – мишеней, при развитии осложнений, при стойком повышении давления до значительных цифр рекомендуется прием комбинации препаратов. Комбинированные препараты – Эксфорж (валсартан + амлодипин), Лозап плюс (гидрохлортиазид + лозартан), Аритель плюс (гидрохлортиазид + бисопролол) и многие другие.
Осложнения гипертензии
Неконтролируемое высокое давление без лечения может привести к развитию гипертонического криза. Это состояние, длящееся от нескольких часов до нескольких суток, характеризующееся стойким повышением давления до значительных цифр, иногда выше 220 мм. рт. ст. Для пациентов, которые переносят плохо даже незначительный подъем давления, кризом может считаться повышение АД до 150/100 и выше, сопровождающееся выраженным ухудшением самочувствия.
Для криза характерны очень резкая головная боль, не купирующаяся обезболивающими препаратами, мигренозного характера, тошнота, рвота, не приносящая облегчения, головокружение, невозможность находиться в вертикальном положении, покраснение кожи лица, боли в сердце, чувство нехватки воздуха или одышка.
Первая помощь при гипертоническом кризе заключается в приеме под язык таблетки каптоприла или нифедипина. Госпитализация показана при ишемии миокарда, сахарном диабете, перенесенном инфаркте или инсульте.
Во время криза могут развиться другие осложнения эссенциальной гипертензии:
— острый инфаркт миокарда
— транзиторная ишемическая атака
— острый геморрагический или ишемический инсульт
— расслаивающая аневризма аорты
— кровоизлияние в сетчатку глаза с потерей зрения
— острая сердечная недостаточность
— отек легких
— острая почечная недостаточность
Каждое из этих состояний требует экстренной госпитализации в терапевтическое или кардиологическое отделение. Профилактикой осложнений является регулярный, непрерывный прием назначенных препаратов. Дозировку следует снижать постепенно до полной отмены препарата.
Для оценки прогноза пациентов с гипертонией разработана шкала оценки факторов риска (Фремингемская модель). В ней используется пять групп риска осложнений и смерти от сердечно – сосудистых причин в течение ближайших 10 лет.
1. Незначительный риск – менее 5%
2. Низкий риск – 5 – 15%
3. Умеренный риск – 15 – 20%
4. Высокий риск – 20 – 30%
5. Очень высокий риск – более 30%.
Группа риска, в которой находится тот или иной пациент, определяется следующими критериями:
— отсутствие или наличие факторов риска
— степень повышения АД
— наличие поражения органов – мишеней и ассоциированных клинических состояний (инфаркт, инсульт, нефропатия, стенокардия, и др).
Например, пациент с отсутствием факторов риска, без поражения других органов и без осложнений, с незначительным нестойким повышением АД попадает в группу незначительного риска, то есть прогноз благоприятный. А пациент с несколькими факторами риска, с поражением органов, перенесший инфаркт или инсульт, при постоянном повышении АД более 180/100 мм. рт. ст. имеет очень высокий риск сердечной смерти, то есть прогноз неблагоприятный.
http://medicalj.ru/diseases/cardiology/1260-essencialnaya-gipertenziya
Первичная и вторичная гипертония: лечение и профилактика
Резкое повышение кровяного давление опасно летальным исходом. Первичная гипертония самая опасная, так как протекает незаметно. Вторичная гипертензия может вызвать инсульт или инфаркт.

Артериальная гипертензия делится на первичную и вторичную. В 90% случаев имеет место непосредственно гипертоническая болезнь, которая сопровождается систематическим повышением артериального давления. Причину отклонения АД от нормы установить сложно.
Выделяют факторы, влияющие на развитие заболевания. Путем их коррекции приводят кровное давление в норму.
В 10% случаев повышенное артериальное давление является симптомом других заболеваний, влияющих на кровообращение и работу сердца. Нормализация АД в этом случае зависит от успешного лечения основной болезни.
Формы заболевания
II степень – 160–179/100–109 мм рт. ст. Скачки АД иногда сменяются периодами спада. Чаще случаются резкие и длительные приступы, поражаются органы-мишени.
III степень – 180/110 мм рт. ст. и выше. Возникают осложнения в виде атеросклероза, заболеваний сердца. Органы-мишени (почки, мозг, глаза, сердце) сильно поражены.
Развивается как признак поражения почек, которому всегда сопутствует нарушение кровоснабжения. При заболеваниях почек (громерулонефрит, пиелонефрит, камни, опухоли, опущение) в клетках накапливается натрий. Он задерживает лишнюю жидкость в стенках сосудов, сужая их. Возникают спазм и гипертония.
Обнаруживает расстройства желез внутренней секреции. В том числе тиреотоксикоз, феохромоцитома, гипертиреоз, первичный гиперальдостеронизм (синдром Конна). При снижении деятельности половых желез также повышается давление. Увеличенное поступление в кровь гормонов провоцирует сужение артерий и вызывают развитие болезни.
Прослеживается при атеросклерозе, коарктации аорты. Причиной повышенного давления становятся бляшки или разница между кровоснабжением нижней и верхней частей тела.
Наблюдается при повреждении или воспалении спинного и головного мозга. Например, опухоли, травмы, бульбарный полиомиелит, энцефалит. Сдавливаются сосуды, а давление повышается.
Причины первичной гипертонии
Первичная (эссенциальная) гипертензия развивается вследствие нарушения тонуса артерий, которое приводит к повышению кровяного давления. На сосудистый тонус влияют различные внешние обстоятельства.
В первую очередь — это хронический стресс! Он приводит к гипертонической болезни, которая проявляется тревожностью, головными болями, паническими атаками. Нервная система реагирует на раздражитель повышенной выработкой стрессовых гормонов, которые поступают в кровь и оказывают сосудосуживающее действие.

Возбуждение передается сердечной мышце, учащается сердцебиение. При длительном и частом эмоциональном перенапряжении организм привыкает к новым условиям и принимает высокое давление как норму.
Состояние осложняется генетической предрасположенностью к патологии. Врачи часто говорят, что гипертония передается по наследству. Среди других факторов риска можно выделить недостаток физической активности, особенности профессии, неправильное питание, злоупотребление алкоголем и солью, курение, метеозависимость и возрастные изменениями.
Соответственно лечение первичной гипертонии базируется на борьбе с психическими расстройствами и изменением образа жизни. Прием лекарственных препаратов, понижающих давление на начальном этапе развития недуга не рекомендуется. Исключение составляют частые его скачки и гипертонический криз.
Причины вторичной гипертонии
Вторичная (симптоматическая) гипертензия вызывается заболеваниями органов, участвующих в процессе кровообращения.
Болезни почек неизбежно сопровождаются подъемом артериального давления. Это объясняется тем, что почки являются самыми кровоснабжаемыми органами. Они участвуют в кроветворении и вырабатывают ренин, сужающий кровеносные сосуды.
Заболевания эндокринной системы приводят к росту артериального давления за счет нарушения процесса выработки гормонов. Расстройства желез внутренней секреции (гипофиз, щитовидная железа, надпочечники, половые железы) провоцируют увеличенный выброс в кровь гормонов, резко повышающих АД. Формируется гипертоническая болезнь, осложненная гипертоническими кризами.
Повреждения и опухоли мозга могут служить причиной вторичной гипертензии. Этому способствуют внутричерепное давление и нарушения нервной системы.
Среди сердечно-сосудистых заболеваний особо выделяется врожденный порок сердца – коарктация аорты. Давление в артериях верхней половины тела повышается, а в артериях нижней половины – снижается. Разница обнаруживается при измерении его на руках и ногах или после проведения ЭКГ.
Вторичная артериальная патология может быть вызвана применением лекарственных средств. Некоторые капли от насморка, противовоспалительные и противозачаточные препараты стимулируют выделение гормонов и имеют побочным действием повышение АД.
Лечение вторичной гипертонии начинается с назначения одного препарата. Если лекарство слабо нормализует кровяное давление, врач может добавить в схему лечение второй препарат. В подавляющем большинстве случаев прием лекарственных препаратов для гипертоников становится пожизненной рекомендацией.
Первая помощь при высоком давлении
Прогрессирование болезни увеличивает вероятность гипертонического криза. Резкий скачок давления опасен последствиями для головного мозга и сердца и может угрожать жизни человека. В некоторых случаях медицинскую помощь требуется оказать в течение нескольких минут. Лучше вызвать скорую помощь, чем ждать когда симптомы исчезнут.
До прибытия врача следует:
- Восстановить ровное дыхание, принять удобную лежачую или сидячую позу.
- Согреть стопы грелкой или икроножные мышцы горчичниками.
- Принять лекарство, заранее подобранное врачом на случай криза.
- Не есть, можно выпить воды.
- Принять под язык нитроглицерин при появлении боли в груди.
Лечение гипертонии и профилактика повышения давления
Хронический характер артериальной гипертензии не позволяет говорить об излечении болезни. Цель терапии – избежать осложнений и продлить период без обострений. Успешное лечение предполагает регулярные измерения уровня АД и следование назначениям врача.

Способы терапии легкой и умеренной форм:
Важно контролировать свое давление в течение дня! Посещать врача раз в месяц и применять рекомендации для профилактики. Не стоит забывать, что курение и алкоголь могут вызвать гипертонический криз в самый неподходящий момент. И скорая помощь может просто не успеть спасти жизнь человеку.
Автор статьи Иванова Светлана Анатольевна, врач-терапевт
http://giperton.com/pervichn-vtorichnay.html
Гипертоническая болезнь
Гипертоническая болезнь (эссенциальная артериальная гипертензия, первичная артериальная гипертензия) – это хроническое заболевание, для которого характерно длительное стойкое повышение артериального давления. Диагноз гипертонической болезни, как правило, выставляется путем исключения всех форм вторичной гипертензии.
По рекомендациям Всемирной организации здравоохранения (ВОЗ), нормальным считается артериальное давление, которое не превышает 140/90 мм рт. ст. Превышение данного показателя свыше 140–160/90–95 мм рт. ст. в состоянии покоя при двукратном измерении во время двух врачебных осмотров свидетельствует о наличии у пациента гипертензии.
Гипертоническая болезнь составляет примерно 40% в общей структуре сердечно-сосудистых заболеваний. У женщин и мужчин она встречается с одинаковой частотой, риск развития повышается с возрастом.
Своевременное правильно подобранное лечение гипертонической болезни позволяет замедлить прогрессирование заболевания и предотвратить развитие осложнений.
Причины и факторы риска
Среди основных факторов, способствующих развитию гипертонической болезни, называют нарушения регуляторной деятельности высших отделов центральной нервной системы, контролирующих работу внутренних органов. Поэтому заболевание часто развивается на фоне повторяющихся психо-эмоциональных стрессов, воздействия на организм вибрации и шума, а также работы в ночное время. Немаловажную роль играет генетическая предрасположенность – вероятность появления гипертонической болезни повышается при наличии двух и более близких родственников, страдающих данным заболеванием. Гипертоническая болезнь нередко развивается на фоне патологий щитовидной железы, надпочечников, сахарного диабета, атеросклероза.
К факторам риска относятся:
- климактерический период у женщин;
- избыточная масса тела;
- недостаточная физическая активность;
- пожилой возраст;
- наличие вредных привычек;
- чрезмерное потребление поваренной соли, которое может вызывать спазм кровеносных сосудов и задержку жидкости;
- неблагоприятная экологическая обстановка.
Классификация гипертонической болезни
Существует несколько классификаций гипертонической болезни.
Заболевание может принимать доброкачественную (медленно прогрессирующую) или злокачественную (быстро прогрессирующую) форму.
В зависимости от уровня диастолического артериального давления выделяют гипертоническую болезнь легкого (диастолическое артериальное давление меньше 100 мм рт. ст.), умеренного (100–115 мм рт. ст.) и тяжелого (более 115 мм рт. ст.) течения.
В зависимости от уровня повышения артериального давления выделяют три степени гипертонической болезни:
Классификация гипертонической болезни:
Артериальное давление (АД)
Систолическое АД (мм рт. ст.)
Диастолическое АД (мм рт. ст.)
По рекомендациям Всемирной организации здравоохранения (ВОЗ), нормальным считается артериальное давление, которое не превышает 140/90 мм рт. ст.
На доклинической стадии развивается транзиторная гипертензия (периодическое временное повышение артериального давления, обычно связанное с какой-либо внешней причиной – эмоциональными потрясениями, резкой переменой погоды, иными заболеваниями). Проявлениями гипертонической болезни являются головные боли, локализующиеся обычно в области затылка, носящие распирающий характер, ощущение тяжести и/или пульсации в голове, а также головокружение, шум в ушах, вялость, быстрая утомляемость, расстройства сна, сердцебиение, тошнота. На данной стадии поражения органов-мишеней не происходит.
С прогрессированием патологического процесса у пациентов возникает одышка, которая может проявляться при физических нагрузках, беге, ходьбе, подъеме по лестнице. Больные предъявляют жалобы на повышенную потливость, гиперемию кожных покровов лица, онемение пальцев верхних и нижних конечностей, ознобоподобный тремор, продолжительные тупые боли в области сердца, носовые кровотечения. Артериальное давление устойчиво держится на уровне 140–160/90–95 мм рт. ст. В случае задержки жидкости в организме у пациента наблюдается отеки лица и рук, скованность движений. При спазме кровеносных сосудов сетчатки глаз могут появляться вспышки перед глазами, пелена, мелькание мушек, снижается острота зрения (в тяжелых случаях – вплоть до полной его потери при кровоизлиянии в сетчатку). На данной стадии заболевания у пациента проявляется микроальбуминурия, протеинурия, гипертрофия левого желудочка, ангиопатия сетчатки глаза.
Как на первой, так и на второй стадии заболевания возможно возникновение неосложненных кризов.
Для поздней стадии гипертонической болезни характерно наличие вторичных изменений органов-мишеней, что обусловлено изменениями сосудов и нарушением внутриорганного кровотока. Проявляться это может хронической стенокардией, острым нарушением мозгового кровообращения (геморрагический инсульт), гипертонической энцефалопатией.
На поздней стадии заболевания развиваются осложненные кризы.
Вследствие длительной повышенной нагрузки на сердечную мышцу происходит ее утолщение. При этом энергетическое обеспечение клеток сердечной мышцы ухудшается, нарушается поступление питательных веществ. У пациента развивается кислородное голодание миокарда, а затем и ишемическая болезнь сердца, повышается риск развития инфаркта миокарда, острой или хронической сердечной недостаточности, летального исхода.
При прогрессировании гипертонической болезни происходит поражение почек. На начальных стадиях заболевания нарушения обратимы. Однако в отсутствие адекватного лечения протеинурия нарастает, в моче повышается количество эритроцитов, нарушается азотовыделительная функция почек, развивается почечная недостаточность.
У пациентов с длительно протекающей гипертонической болезнью наблюдается извитость кровеносных сосудов сетчатки глаза, неравномерность калибра сосудов, их просвет уменьшается, что приводит к нарушениям тока крови и может становиться причиной разрыва стенок сосудов и кровоизлияний. Постепенно нарастают изменения в диске зрительного нерва. Все это приводит к снижению остроты зрения. На фоне гипертонического криза возможна полная потеря зрения.
При поражении периферических сосудов у пациентов с гипертонической болезнью развивается перемежающаяся хромота.
При стойкой и продолжительной артериальной гипертензии у пациента возникает атеросклероз, характеризующийся распространенным характером атеросклеротических изменений сосудов, вовлечение в патологический процесс артерий мышечного типа, чего не отмечается в отсутствие артериальной гипертензии. Атеросклеротические бляшки при гипертонии располагаются циркулярно, а не сегментарно, вследствие чего просвета кровеносного сосуда сужается быстрее и значительней.
Наиболее типичным проявлением гипертонической болезни являются изменения артериол, приводящие к плазматическому пропитыванию с последующим развитием гиалиноза или артериолосклероза. Этот процесс развивается вследствие гипоксического повреждения эндотелия сосудов, его мембраны, а также мышечных клеток и волокнистых структур сосудистой стенки. Более всего плазматическому пропитыванию и гиалинозу подвержены артериолы и артерии мелкого калибра головного мозга, сетчатки глаза, почек, поджелудочной железы и кишечника. При развитии гипертонического криза патологический процесс доминирует в том или ином органе, что и определяет клиническую специфику криза и его последствия. Так, плазматическое пропитывание артериол и артериолонекроз почек приводят к острой почечной недостаточности, а этот же процесс в четвертом желудочке головного мозга становится причиной внезапной смерти.
При злокачественной форме гипертонической болезни в клинической картине преобладают проявления гипертонического криза, что заключается в резком повышении артериального давления, обусловленном спазмом артериол. Это редкая форма заболевания, чаще развивается доброкачественная, медленно прогрессирующая форма гипертонической болезни. Однако на любой стадии доброкачественной гипертонической болезни может возникнуть гипертонический криз со свойственными ему морфологическими проявлениями. Гипертонический криз развивается, как правило, на фоне физического или эмоционального перенапряжения, стрессовых ситуаций, смены климатических условий. Состояние характеризуется внезапным и значительным подъемом артериального давления, продолжительностью от нескольких часов до нескольких дней. Криз сопровождается интенсивной головной болью, головокружением, тахикардией, сонливостью, чувством жара, тошнотой и рвотой, не приносящей облегчения, болевыми ощущениями в области сердца, чувством страха.
У женщин и мужчин гипертоническая болезнь встречается с одинаковой частотой, риск развития повышается с возрастом. Читайте также:
Диагностика
При сборе жалоб и анамнеза у пациентов с подозрением на гипертоническую болезнь особое внимание уделяется подверженности больного воздействию неблагоприятных факторов, способствующих гипертензии, наличию гипертонических кризов, уровню повышения артериального давления, длительности имеющихся симптомов.
Основным методом диагностики является динамическое измерение артериального давления. Для получения неискаженных данных измерять давление следует в спокойной обстановке, за час прекратить физические нагрузки, прием пищи, кофе и чая, курение, а также прием лекарственных препаратов, способных повлиять на уровень артериального давления. Измерение артериального давления можно проводить в положении стоя, сидя или лежа, при этом рука, на которую накладывают манжету, должна находиться на одном уровне с сердцем. При первичном обращении к врачу артериальное давление измеряется на обеих руках. Повторное измерение проводят через 1-2 минуты. В случае асимметрии артериального давления более 5 мм рт. ст. последующие измерения проводятся на той руке, где были получены более высокие показатели. При отличии данных повторных измерений за истинное принимается среднее арифметическое значение. Кроме того, пациента просят в течение некоторого времени измерять артериальное давление в домашних условиях.
Лабораторное обследование включает общий анализ крови и мочи, биохимический анализ крови (определение уровня глюкозы, общего холестерина, триглицеридов, креатинина, калия). С целью изучения почечной функции может быть целесообразным проведение проб мочи по Зимницкому и по Нечипоренко.
Инструментальная диагностика включает магниторезонансную томографию сосудов головного мозга и шеи, ЭКГ, эхокардиографию, УЗИ сердца (определяется увеличение левых отделов). Также могут понадобиться аортография, урография, компьютерная или магниторезонансная томография почек и надпочечников. Проводится офтальмологическое обследование с целью выявления гипертонической ангиоретинопатии, изменений диска зрительного нерва.
При длительном течении гипертонической болезни в отсутствие лечения или в случае злокачественной формы заболевания у пациентов повреждаются кровеносные сосуды органов-мишеней (головного мозга, сердца, глаз, почек).
Лечение гипертонической болезни
Основными целями лечения гипертонической болезни являются снижение артериального давления и предотвращение развития осложнений. Полное излечение гипертонической болезни не представляется возможным, однако адекватная терапия заболевания дает возможность остановить прогрессирования патологического процесса и свести к минимуму риск возникновения гипертонических кризов, чреватых развитием тяжелых осложнений.
Лекарственная терапия гипертонической болезни в основном заключается в применении гипотензивных препаратов, которые угнетают вазомоторную активность и выработку норадреналина. Также пациентам с гипертонической болезнью могут назначаться дезагреганты, диуретики, гиполипидемические и гипогликемические средства, седативные препараты. При недостаточной эффективности лечения может быть целесообразной комбинированная терапия несколькими гипотензивными препаратами. При развитии гипертонического криза артериальное давление следует снизить на протяжении часа, иначе возрастает риск развития тяжелых осложнений, в том числе летального исхода. В этом случае антигипертензивные препараты вводятся инъекционно или в капельнице.
Независимо от стадии заболевания пациентам одним из важных методов лечения является диетотерапия. В рацион включаются продукты, богатые витаминами, магнием и калием, резко ограничивается употребление поваренной соли, исключаются спиртные напитки, жирные и жареные блюда. При наличии ожирения калорийность суточного рациона должна быть уменьшена, из меню исключают сахар, кондитерские изделия, выпечку.
Больным показана умеренная физическая нагрузка: лечебная физкультура, плаванье, пешие прогулки. Терапевтической эффективностью обладает массаж.
Пациентам с гипертонической болезнью следует отказаться от курения. Важно также уменьшить подверженность стрессам. С этой целью рекомендуются психотерапевтические практики, повышающие стрессоустойчивость, обучение техникам расслабления. Хороший эффект обеспечивает бальнеотерапия.
Эффективность лечения оценивается по достижению краткосрочных (снижение артериального давления до уровня хорошей переносимости), среднесрочных (предотвращение развития или прогрессирования патологических процессов в органах-мишенях) и долгосрочных (предотвращение развития осложнений, продление жизни больного) целей.
Возможные осложнения и последствия
При длительном течении гипертонической болезни в отсутствие лечения или в случае злокачественной формы заболевания у пациентов повреждаются кровеносные сосуды органов-мишеней (головного мозга, сердца, глаз, почек). Нестабильное кровоснабжение данных органов приводит к развитию стенокардии, нарушений мозгового кровообращения, геморрагического или ишемического инсульта, энцефалопатии, отека легких, сердечной астмы, отслоения сетчатки, расслоения аорты, сосудистой деменции и пр.
Своевременное правильно подобранное лечение гипертонической болезни позволяет замедлить прогрессирование заболевания и предотвратить развитие осложнений. В случае дебюта гипертонической болезни в молодом возрасте, быстрого прогрессирования патологического процесса и тяжелого течения заболевания прогноз ухудшается.
Гипертоническая болезнь составляет примерно 40% в общей структуре сердечно-сосудистых заболеваний.
Профилактика
В целях предотвращения развития гипертонической болезни рекомендуются:
- коррекция избыточного веса;
- рациональное питание;
- отказ от вредных привычек;
- адекватная физическая активность;
- избегание физического и психического перенапряжения;
- рационализация режима труда и отдыха.
Видео с YouTube по теме статьи: