Сердечная недостаточность у новорожденных детей: симптомы, причины, лечение, профилактика, осложнения
Сердечная недостаточность у новорожденных детей
Сердечной недостаточностью называют неспособность сердечно-сосудистой системы обеспечивать нормальное кровообращение. Данное заболевание развивается вследствие слабого сокращения сердечных мышц и выталкивания малого объёма крови, недостаточного для потребностей организма.
Согласно многолетним исследованиям, к основным причинам возникновения острой сердечной недостаточности у новорожденных относят:
- Нарушение сократимости миокарда при аритмии, тяжёлой степени анемии, а также при таких болезнях, как: кардиомиопатия, миокардит и другие метаболические расстройства;
- Врождённый порок сердца. Присутствующие с рождения физиологические недостатки в работе сердца могут вызвать нарушения в его работе.
В зависимости от того, какая именно часть сердца не справляется со своей прямой функцией, появляются и различные симптомы. Как они проявляются:
При сердечной недостаточности левого желудочка застой крови начинается в малом круге циркуляции крови, а именно – в лёгких. В этом случае у новорожденного наблюдаются такие признаки:
- Одышка. Ребёнку тяжело дышать даже после самых простых движений, а иногда, если случай особенно тяжёлый, то и в состоянии полного покоя;
- Хрипы при дыхании. В процессе дыхания можно явственно распознать сухие, металлического звучания хрипы;
- Цианоз. Его первый признак — части тела, расположенные на периферии – ступни, ладони, губы – приобретают выраженный синюшный оттенок;
- Харканье кровью. Распознать его просто — во время одышки ребёнок может закашляться и в слюне появится кровь.
Если со своей работой не справляется правый желудочек, то кровь застаивается в большом круге кровообращения. И в этом случае симптомы проявляются следующим образом:
- Отекание рук и ног. Это можно заметить, если надавить пальцем на мягкую ткань икры ребенка. Появится вмятина, которая рассосётся лишь спустя некоторое время;
- Жалобы на боль под правым ребром. Этот симптом свидетельствует о застое крови в печени.
Диагностика сердечной недостаточности у ребенка
Если сердечная недостаточность проявляется, как следствие порока развития сердца, то её диагностируют в самом раннем возрасте и такие дети находятся под постоянным наблюдением врачей. В случае же острой сердечной недостаточности, возникшей в результате травмы миокарда, врачи проведут ряд исследований, чтобы подтвердить или исключить опасное заболевание системы кровообращения:
- Анализ крови. Для диагностики сердечной недостаточности у новорожденного проводятся биохимический и гематологический анализы. Они показывают уровень гемоглобина, количество лейкоцитов и тромбоцитов, глюкозу, ферменты печени, креатинин;
- Анализ мочи. Делается общий. Он показывает, нет ли осложнений, связанных с работой почек;
- Инструментальные методы исследования: электрокардиограмма, эхокардиограмма и рентген грудной клетки. Благодаря этим методам исследования специалист может максимально точно определить наличие сердечной недостаточности, а также её причины и локализацию.
Для точной постановки диагноза обычно назначается комплексное обследование, включающее в себя несколько видов диагностики.
Осложнения
Чем же опасна сердечная недостаточность? Она может иметь ряд довольно тяжёлых последствий. Таких, например, как:
- Заболевания бронхов и респираторные инфекции. Застой крови в легких создаёт благоприятные условия для размножения бактерий и вирусов;
- Печёночная недостаточность, желтуха. Также может быть вызвана застоем венозной крови в печени;
- Анорексия. Наблюдается из-за нарушения всасываемости жиров;
- Внезапный летальный исход из-за нарушения сердечного ритма.
Профилактика данного вида заболевания отчасти заключается в здоровом образе жизни родителей малыша до момента зачатия и соблюдение всех рекомендаций во время беременности. Своевременно выявить проблемы с сердцем у грудничка на стадии беременности и предотвратить развитие серьёзных осложнений поможет такой вид обследования, как допплерометрия.
Лечение сердечной недостаточности – это целый комплекс мер, направленных на восстановление нормальной работы сердечной мышцы. Процесс этот достаточно длительный, включающий в себя разнообразные методики и реабилитационные мероприятия.
Что можете сделать вы
Следует иметь в виду, что грудной ребёнок с острой, внезапно возникшей сердечной недостаточностью нуждается в срочной госпитализации и первой помощи! Хроническая же сердечная недостаточность или склонность к ней, а также восстановление после больничного лечения, возможны и в домашних условиях.
Что делает врач
Если острая сердечная недостаточность была вызвана повреждением миокарда, то лечение направлено на то, чтобы устранить это повреждение: провести хирургическое вмешательство, или излечить заболевание, повлёкшее нарушение работы сердечной мышцы. Следует иметь в виду, что лечение сердечной недостаточности – это порой пожизненный курс поддерживающих мероприятий:
- Приём медикаментов;
- Диета;
- Лечебная физкультура;
- Профилактика осложнений.
Профилактика
По сути, сердечная недостаточность – это осложнение какого-либо заболевания сердца. Если родителям известно о наличии такого заболевания, то малыш должен постоянно находиться под наблюдением врачей, соблюдать все предписания специалистов. В этом случае можно предупредить возникновение сердечной недостаточности. Если же она вызвана физиологическими причинами и является острой, то говорить о профилактике в этом случае не имеет смысла – предвидеть внезапное развитие этой болезни невозможно.
http://detstrana.ru/service/disease/newborns/serdechnaya-nedostatochnost/
Сердечная недостаточность у детей

Если болезни сердца у новорожденных и грудных малышей, а также у деток постарше выявляются вовремя, это позволяет успешно их лечить и во многих случаях спасти ребенка, не допустив появления осложнений и необратимых изменений.
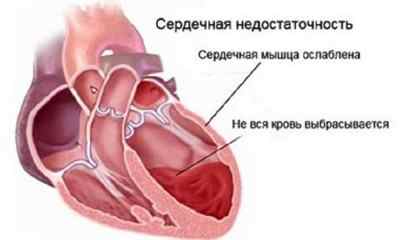
Однако иногда тревожные симптомы остаются незамеченными. Из-за этого у крохи может развиться сердечная недостаточность. И поэтому всем родителям стоит знать, как определить такую проблему у малыша, чтобы своевременная терапия устранила это опасное для жизни ребенка состояние.
Сердечной недостаточностью (сокращенно – СН) называют состояние, при котором вследствие сниженной сократительной способности сердечной мышцы нарушается кровообращение внутри сердца и за его пределами. При такой патологии миокард неспособен обеспечить нужный выброс крови, из-за чего страдает весь организм ребенка.
Чаще встречается хроническая недостаточность, которая развивается из-за разных патологий сосудов и сердца. Основная опасность такого состояния заключается в наличии скрытой стадии течения, поэтому без своевременной ранней диагностики патология переходит в тяжелую и угрожающую жизни ребенка.
У новорожденных СН зачастую провоцируется врожденными сердечными пороками, особенно, если они тяжелые или комбинированные. У грудничков развитие СН возможно как из-за врожденных пороков, так и вследствие врожденного миокардита. Если у ребенка грудного возраста развивается инфекционный эндокардит, поражение клапанов также способно привести к появлению СН.
У детей старше 7 лет причиной СН нередко выступает ревматизм, проявлением которого являются приобретенные клапанные пороки и поражение сердечной мышцы.
любом возрасте ребенка СН могут вызывать:
- Кардиомиопатии.
- Хронические тахиаритмии.
- Болезни почек, при которых начинается олигурия либо анурия.
- Серьезные болезни легких, например, хроническая пневмония или фиброзирующий альвеолит.
- Травмы.
- Перегрузки органа из-за избыточной инфузионной терапии.
- Тяжелые анемии.
- Операции на сердце.
В детском возрасте сердечная недостаточность проявляется:
- Одышкой.
- Слабостью.
- Повышенной утомляемостью.
- Потливостью.
- Тахикардией.
- Синюшностью кожи.
- Кашлем.
- Увеличением печени.
- Набуханием вен на шее.
- Отеками.
Более развернутый ответ на вопрос, что такое сердечная недостаточность и как ее лечить, можно услышать в следующем видеоролике.
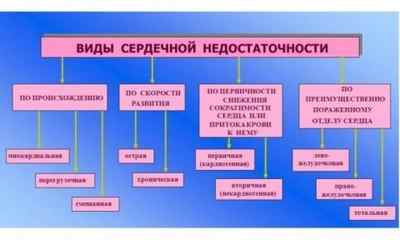
Классификация
Как уже было отмечено, СН у детей разделяют на:
Если учитывать изменения в организме ребенка, можно выделить:
- Диастолическую СН, когда полости плохо наполняются в диастолу.
- Систолическую СН, когда сердечный выброс уменьшается вследствие неспособности миокарда к нормальному сокращению либо при его объемной перегрузке.
Кроме того, такая паталогия бывает:
В зависимости от тяжести состояния выделяют такие стадии СН:
- I – симптомы отсутствуют в спокойном состоянии и проявляются лишь при нагрузке.
- II А – клинические проявления есть в покое и проявляются повышением ЧСС на 25-30%, повышением ЧД на 30-50%, а при правожелудочковой СН – выступанием печени из-под ребер на 2-3 см.
- II Б — симптомы проявляются повышением ЧСС на 30-50%, повышением ЧД на 50-70%, появлением цианоза, кашля, влажных хрипов в легких, а при правожелудочковой СН – не только выступанием печени, но и набуханием вен не шее.
- III – при левожелудочковой СН такая стадия характеризуется значительным увеличением ЧД и ЧСС, а также развитием отека легких, а при правожелудочковой – увеличением печени и отечным синдромом.
Диагностика
Заметив у ребенка признаки сердечной недостаточности, важно сразу же обратиться к педиатру, который направит кроху к кардиологу и на такие обследования:
- Аускультация.
- Эхокардиография с допплером.
- ЭКГ.
- Рентгеноскопия.
Острая сердечная недостаточность требует немедленной реакции родителей и врачей. Ребенку нужна неотложная помощь, которая устранит гипоксию, разгрузит сосуды, улучшит сократительную способность органа, ликвидирует электролитные расстройства. Для этого ребенку дают кислород, мочегонные лекарства, препараты для расширения сосудов, витамины, спазмолитики, гликозиды и другие медикаменты. При этом назначать любые лекарства ребенку с больным органом должен только врач.
При хронической СН терапия будет направлена на:
- Устранение тахикардии, одышки и задержки жидкости.
- Защиту миокарда, мозга, сосудов и почек.
- Улучшение качества жизни ребенка и прогноза.

В сложных случаях прибегают к операции, которая может представлять собой применение кардиопротеза, выполнение кардиомиопластики или пересадку сердца. Большое значение в лечении и восстановлении детей с СН также имеет режим дня, сбалансированный рацион, дозированные физические нагрузки.
Еще больше о сердечной недостаточности у детей смотрите в передаче \»Жить здорово!\».
http://www.o-krohe.ru/serdce/serdechnaya-nedostatochnost/
Sosudinfo.com
Достаточно быстро развивается такое заболевание, как детская сердечная недостаточность. Очень важно при проявлении первых признаков посетить специалиста. Сердечная недостаточность у детей характеризуется нарушениями сердечной деятельности. Данная патология развивается в результате недостаточного снабжения кровью тканей и органов больного.
Частое проявление недуга приходится на младенческий возраст. Развивается заболевание по причине врожденного порока сердца, легочной болезни, фиброэластоза, вирусных миокардитов. Развивается сердечная недостаточность медленно, неприметно для родителей.
Возникновение патологии
Сердечная недостаточность представляет собой такое состояние, в результате которого происходят нарушения в кровообращении внутри сердца и за его границами. Это происходит по причине снижения сократительной способности мышцы сердца. Миокард при данной патологии не может реализовать необходимый выброс крови, поэтому возникает болезненность всего организма ребенка.
К одной из распространенных причин проявления у новорожденного ребенка сердечной недостаточности относится врожденный порок сердца, который может быть тяжелым и комбинированным. Для грудных детей сердечная недостаточность может возникнуть вследствие врожденного порока либо врожденного миокардита. Когда у детей до года возникает эндокардит инфекционного характера, поражаются клапаны тогда не избежать появления патологии.

Причины развития недуга могут быть следующими:
- миокардит;
- эндокардит;
- генетический наследственный синдром;
- перикардит;
- нервно-мышечные болезни;
- легочная гипертензия;
- васкулиты;
- болезни соединительной ткани;
- пневмония.
Нередко у детей, возраст которых превышает 7 лет, следствием болезни является ревматизм. Причины его проявления в приобретенных клапанных пороках, поражении мышцы сердца.
Сердечную недостаточность также могут вызывать:
- кардиомиопатия;
- тахиаритмия хронической формы;
- заболевания почек, вследствие которых появляется анурия;
- тяжелые легочные заболевания (хроническая стадия пневмонии, альвеолит фиброзирующий;
- различное травмирование;
- сердечные перегрузки из-за чрезмерного инфузионного лечения;
- анемии тяжелой формы;
- хирургическое вмешательство на сердце.

Симптомы болезни
Признаки при сердечной недостаточности у ребенка могут быть различными исходя из того, в каком отделе сердца происходит большее поражение.
Симптомы развития патологии у грудных детей проявляются следующим образом:
- беспокойство;
- частый плач;
- нарушение дыхания;
- постоянное выделение пота.
Во время кормления малыш быстро теряет силы, прекращая сосать грудное молоко, плачет.
Симптомы у детей дошкольного возраста:
У подростков во время развития организма возникает одышка, которой многие не придают особого значения. При возникновении болезни признаки болевых ощущений в груди также не беспокоят. А вот при проявлении кашля на фоне таких малоприятных ощущений в районе сердца вынуждает детей и их родителей обратиться к доктору. Также могут проявляться симптомы, связанные с бледностью кожи и посиневшие губы.

В данном случае, необходимо незамедлительно оказать медицинскую помощь ребенку. Так как при прогрессировании, сердечная недостаточность у детей может привести к тахикардии, когда число сокращений сердца доходит до 90 ударов на минуту. У дошкольников можно наблюдать набухание вен на шее.
При возникновении отечности на ногах, в районе поясницы, это указывает на хроническое течение болезни. Для подростков проявление припухлости видно по утрам. Припухлость у грудных детей возникает не часто, а если проявляется, то на щеках, либо под глазами.
Детская сердечная недостаточность быстро прогрессирует, если ребенку меньше 1 года.
Тогда у ребенка могут наблюдаться:
- при дыхании клокочущие звуки;
- резко усиливается одышка;
- мощный кашель;
- хрипы;
- мокрота пенистая, красноватого цвета;
- кожные покровы бледные;
- пот холодный.
При таких проявлениях необходима срочная помощь медиков, для спасения жизни малышу.
Если вовремя не диагностировать недуг, может развиться острая форма болезни, сопровождающийся отеком легких. Поэтому ребенку нужно оказать первую доврачебную помощь. Следует открыть окна для прохождения свежего воздуха в комнату. Далее, ему нужно сесть в полулежащее положение, положив под спину подушки. Может понадобиться кислородная подушка.

Как лечить патологию
Для лечения сердечной недостаточности потребуется правильный подход. Изначально врач должен уточнить диагноз и определить фактор, который спровоцировал патологию. Затем, исходя из клинических и эхокардиографических исследований, определяется стадия тяжести болезни. Перед тем как составить схему излечения, необходимо выявить сопутствующие болезни. Сердечную недостаточность у детей лечат в стационарных условиях.
Лечение патологии направлено на ряд мероприятий.
При активном развитии ревматизма доктор может прописать антибиотики. В основном это пенициллин. Курс излечения длится 7-14 дней. Бывает, что появляется потребность в совмещении пенициллина и стрептомицина.
При пороке сердца, сопровождающегося проявлением недостаточности кровообращения, ребенку прописывают кардиотонические и сердечно — сосудистые средства.
Также врач может прописать адонизид, настойки из лекарственных растений – ландыша, весеннего горицвета. Лечение длится 10 суток с употреблением препаратов 3 раза на день.
Когда проявления нарушенного кровотока ярко выражены, появляется потребность в серьезных способах излечения, с использованием сильных лекарственных средств. Потребуется внутримышечное введение кордиамина, строфантина, раствора глюкозы.
Добиться хороших результатов поможет наперстянка. Доза назначается с расчета возраста ребенка. Прием осуществляется 3 раза на день. На первоначальном этапе излечения необходима полная терапевтическая доза. Когда проявятся первые признаки улучшения самочувствия, доза уменьшается. Лечить при помощи наперстянки можно и в качестве поддерживающего эффекта, принимая низкую дозу. Тогда препарат можно пить в течение продолжительного времени.

Если диагностирована сердечная недостаточность у детей, лечение может проходить с использованием препаратов мочегонного действия.
При систолической сердечной недостаточности детям назначают сердечные гликозиды.
Негликозидные кардиотоники необходимы при возникновении брадикардии, падении артериального давления.
Часто для лечения систолической сердечной недостаточности используют диуретики, ингибиторы.
Использование бета-адреноблокаторов необходимо, если заболевание протекает стабильно.
Ограничивают прием мочегонных препаратов и дигоксина, если возникла сердечная недостаточность у детей в диастолической форме.
По возвращении домой после лечения, врач назначит необходимое питание и препараты, для домашнего приема. Рекомендации для каждого из детей индивидуальны, зависят от состояния и формы заболевания.
Особое внимание необходимо уделить физическим нагрузкам. В зависимости от стадия болезни, детям могут быть запрещены:
- бег;
- активные игры;
- ходьба в быстром темпе.
Дети школьного возраста не посещают уроки физкультуры. Если патология тяжелой формы, рекомендуют полупостельный режим, прогулки в положении сидя.
Благоприятным прогноз лечения будет в том случае, если вовремя устранить причину, вызвавшую патологию. Это возможно, при своевременно проведенной диагностике, соблюдая все предписания доктора. Родители должны знать, что нельзя детям самостоятельно давать лекарства либо повышать дозу уже прописанного препарата. Неправильно подобрав фармакологическое средство, можно серьезно нанести вред ребенку.
http://sosudinfo.com/heart/serdechnaya-nedostatochnost-u-detej.html
Сердечная недостаточность у ребенка: как своевременно выявить симптомы угрожающей чаду болезни
Большинство заболеваний протекает наиболее сложно и грозит самыми тяжёлыми последствиями, появляясь у детей.
Их организм ещё не получает нужной устойчивости к болезням, а выявление симптомов бывает осложнено.
Поэтому столь важно следить за состоянием ребёнка и внимательно относиться к любым тревожным сигналам. Далее в статье очень нужная и важная информация о том, каковы симптомы и лечение сердечной недостаточности у детей.
Общая информация
Сердечная недостаточность у детей связана со снижением сократительной способности миокарда (сердечной мышцы). Выталкиваемое за раз количество крови не обеспечивает потребности органов и тканей, вызывая отёки, сложности с дыханием и общее недомогание.
Несвоевременно выявленная сердечная недостаточность – серьёзная угроза для жизни вашего чада. Поэтому разберёмся в причинах и симптомах болезни.
Причины развития и факторы риска
Причины заболевания почти не отличаются у детей разного возраста:
- врождённые пороки сердца;
- перенесённая травма, операция на сердце или тяжёлое инфекционное заболевание;
- миокардиты;
- заболевания лёгких, почек, ревматизм;
- прочие болезни сердца и сосудов.
Особенно велика вероятность заболевания в следующих случаях:
- ребёнок имеет плохую наследственность (имелись проблемы с сердцем у одного или обоих родителей);
- у малыша наблюдается ишемическая болезнь;
- чадо страдает хронической аритмией или гипертонией.
Классификация: степени заболевания
У детей и взрослых существует два этапа сердечной недостаточности – хронический и острый. Второй является осложнением и связан с резким усилением симптомов, при которых патологию уже невозможно не заметить.
В первом случае возникают проблемы с наполнением сердца кровью, во втором – со снижением его сократительной способности и недостаточным выбросом крови.
Также сердечная недостаточность подразделяется на левожелудочковую, или сердечно-лёгочную, при которой под ударом оказываются лёгкие, входящие в малый круг кровообращения, и правожелудочковую, которая затрагивает печень и почки. Кашель и затруднённое дыхание характерны для первого типа, отёки и проблемы с селезёнкой – для второго.
Выделяют четыре стадии заболевания:
- На первой симптомы остаются почти незаметными, физические нагрузки вызывают значительную усталость и одышку, ребёнок старается избегать активных игр.
- На второй стадии ускоряется сердцебиение, повышается темп дыхания при левожелудочковом типе либо печень начинает выпирать из-под нижнего ребра на несколько сантиметров.
- Третью стадию характеризуют ускоренный до полутора раз сердечный ритм, одышка, кашель и хрипы в лёгких либо выпирание печени вместе с заметным увеличением шейных вен.
- Наихудшие из симптомов четвёртой стадии – отёк лёгких или общая отёчность организма в зависимости от типа заболевания.
Признаки, позволяющие выявить болезнь, зависят от возраста. Характерно, что на ранних стадиях выявить их, а тем более связать с сердечной недостаточностью, почти невозможно. Они не заметны со стороны и не отвлекают внимание ребёнка. Однако постепенно симптомы проявляются всё сильнее и становятся постоянным фактором, сильно снижающим качество жизни. У младенцев о заболевании говорят:

- беспокойство;
- плаксивость;
- неровное дыхание;
- потливость;
- быстрая потеря интереса к груди во время кормления;
- срыгивания;
- беспокойный сон.
Выявление болезни упрощается с возрастом. Привлекают внимание родителей:
- необычно низкая подвижность, проведение большого количества времени сидя или лёжа;
- одышка, не только появляющаяся при физической активности, но и со временем становящаяся постоянным спутником;
- кашель и хрипы;
- головокружения;
- болезненные ощущения за грудиной;
- бледность кожи;
- обмороки;
- синеватость губ либо пальцев;
- лёгкая утомляемость;
- потемнения в глазах, чёрные «мушки» перед ними;
- нарушения в работе желудка и кишечника, тошнота и рвота;
- возможны набухание шейных вен и отёчность нижней половины тела – признаки поздней стадии сердечной недостаточности.
У детей заболевание лечится исключительно в стационарных условиях, и чем быстрее врач обследует ребёнка, тем выше шансы успешного лечения без осложнений.
Появление тревожных сигналов: к какому врачу обратиться
Нередко родители обращаются к педиатру или ЛОРу из-за кашля и одышки, а настоящая причина проблем выявляется уже в кабинете врача.
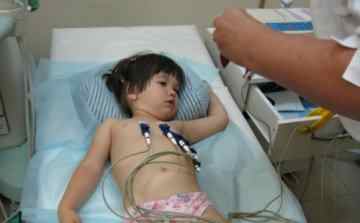
Другим вариантом является самостоятельное выявление симптомов и обращение к педиатру.
В любом случае в итоге ребёнок должен попасть на приём к кардиологу, который подтверждает или исключает заболевание.
Заметить сердечную недостаточность можно и в ходе обследования другими специалистами при следующих способах диагностики:
- Мануальном обследование, или аускультации, когда врач ощупывает брюшную полость пациента. Этот способ позволяет выявить увеличение страдающих при болезни внутренних органов.
- Измерении артериального давления и частоты сердечного ритма.
- Рентгеноскопии грудной клетки, в ходе которой можно заметить слишком большой размер сердца или накопившуюся в лёгких жидкость.
- ЭКГ, ЭхоКГ или томографии.
- Сдаче анализа крови.
Диагностика: как распознать по отклонениям в результатах обследования
Уточнением диагноза, стадии сердечной недостаточности и назначением лечения занимается кардиолог. Необходимые методы обследования включают:
- ЭКГ;
- ЭхоКГ;
- томографию;
- рентгенографию грудной полости;
- анализ крови;
- суточное ношение допплер-монитора, снимающего кардиограмму и показывающего полную картину сердечных сокращений.
Смотрите видео, в котором о заболеваниях сердца расскажет детский врач-кардиолог:
Эффективность и сроки избавления от болезни зависят от своевременности выявления проблемы. Обязательным спутником медикаментозной терапии является постельный режим, исключающий нагрузки на сердце.
Терапия ведётся в следующих направлениях:
- Стимулирование способности сердечной мышцы к сокращению: для этого пациенту дают сердечные гликозиды (например, дигоксин).
Лекарство начинают вводить в виде внутривенных инъекций, со временем переходя на таблетки.
Весь курс лечения происходит в стационарных условиях. Излишне напоминать, что приём лекарств должен строго соответствовать указаниям лечащего врача и контролироваться им.
Хорошим дополнительным средством лечения (именно дополнительным!) является народная медицина.
Диета и образ жизни
Какая диета при сердечной недостаточности должна быть у ребенка? Диета является одним из важнейших факторов реабилитации и должна соответствовать рекомендациям врача после выписки.
Нужно есть много свежих фруктов и молочных продуктов. Пища должна содержать значительное количество калия и небольшой объём соли, дабы избегать отёчности. Рекомендуется пищу солить не на этапе готовки, а во время подачи на стол.

Физические нагрузки должны соответствовать состоянию ребёнка.
Имевшим сердечную недостаточность первой степени показаны аэробные нагрузки, прогулки (пешие летом и лыжные зимой).
Обычно они освобождаются от занятий физкультурой или переводятся в особую группу.
После заболевания второй степени к быстрой ходьбе и бегу нужно относиться очень аккуратно, а после третьей предпочтительны прогулки в сидячем положении.
Меры профилактики
Никогда не столкнуться с сердечной недостаточностью у своих детей (или застраховаться от возвращения болезни) помогут меры профилактики. Соблюдать их несложно, однако это поможет сделать жизнь ребёнка здоровой, а его самочувствие – стабильно замечательным:
- Физическая активность. Даже умеренные занятия спортом (пешая дорога до школы или подъём по лестнице вместо лифта) значительно снижают риски сердечной недостаточности.

Стоит прислушиваться к ребёнку, когда он заявляет о сытости, и не приучать к чрезмерному количеству жирной пищи, выпечки и сладостей.
Каковы же прогнозы при лечении сердечной недостаточности у детей? В большинстве случаев своевременное врачебное вмешательство и точное следование рекомендациям докторов способны эффективно избавлять от симптомов заболевания.
И в завершение еще много полезной информации о сердечно-сосудистой недостаточности (острой и хронической) и других заболеваниях сердца у детей:
http://oserdce.com/serdce/serdechnaya-nedostatochnost/u-detej.html
Симптомы сердечной недостаточности у новорожденных
В части случаев сердечная недостаточность является следствием процессов, протекавших еще внутриутробно (при недостаточности атриовентрикулярных клапанов или выраженном аортальном стенозе, фиброэластозе эндокарда). Однако при большинстве ВПС патологическая нагрузка на сердце плода практически отсутствует, но возникает и быстро нарастает при переходе к постнатальному кровообращению. Характерным примером являются коарктация аорты и тотальный аномальный дренаж легочных вен. С другой стороны, при больших септальных дефектах сердечная недостаточность имеет отсроченный характер и развивается только после физиологического снижения общего легочного сопротивления у новорожденных, ближе к концу первого месяца жизни.
При пороках с шунтом слева направо (ДМЖП, большой ОАП, атриовентрикулярный канал и т. п.) возникает сердечная недостаточность преимущественно застойного характера с известными симптомами — устойчивой тахикардией в покое или при небольшой нагрузке, одышкой, кашлем, свистящим дыханием, застойными хрипами в легких, усталостью при кормлении, увеличением печени, отеками на лице или периферии, потливостью. Так как в данном возрасте имеются слабая хрящевая, мышечная и эластическая поддержка проходимости дыхательных путей, маленькие диаметры бронхов, плохо развитая коллатеральная вентиляция альвеол (поры Kohn и каналы Lambert) и большое количество слизистых желез, легко возникает гиповентиляция легких. Причины такого состояния ребенка нередко трактуются ошибочно, респираторные нарушения рассматривают как признаки пневмонии и проводят соответствующее, как правило, необоснованное лечение. Однако истинной причиной одышки в этих случаях является не воспалительный процесс, а задержка жидкости в малом круге кровообращения, интерстициальный отек легких. Появление влажных хрипов свидетельствует об отеке альвеол. В свою очередь повышение резистентности малых бронхов дает картину свистящего дыхания и хрипов. Если сужение дыхательных путей прогрессирует, это может привести к развитию ателектазов, эмфиземы легких.
Для ВПС обструктивного характера (синдром гипоплазии левого сердца, аортальный стеноз, коарктация аорты) более свойственны симптомы низкого сердечного выброса — слабый пульс, холодные конечности, плохое наполнение капилляров, тахикардия, гипотрофия. Нередко развивается дисфункция органов, страдающих от относительной ишемии, наиболее часто — почек.
При поражении контрактильного миокарда гипоксического или ишемического происхождения симптоматика носит комбинированный характер (низкий выброс в сочетании с застойными явлениями).

Аускультация сердца позволяет выявить шум, связанный с ВПС, иногда — глухость тонов.
Одним из серьезных последствий ВПС является задержка физического развития. Считается, что изменения веса отражают кратковременные нарушения питания, а изменения роста — долговременные. В соответствии с этим у новорожденных наблюдается преимущественно дефицит веса, в течение первого года жизни имеется отставание от нормы как веса, так и роста, а у больных старше года в большей мере страдает рост.
Причины отставания в физическом развитии разнообразны. С одной стороны, у детей с ВПС и сердечной недостаточностью примерно на 20% снижено поступление питательных веществ в организм. Это связано с отсутствием аппетита, утомлением при кормлении, искусственным ограничением жидкости. Кроме того, нарушаются процессы всасывания (отек кишечника, расстройства моторики, энтеропатии с потерей белка, уменьшение объема желудка из-за гепатомегалии). С другой стороны, в среднем на 40% увеличен расход энергии (из-за повышенной работы дыхательной системы и сердца), особенно «стоимость» физической активности.
Инструментальные методы исследования при сердечной недостаточности у ребенка
Инструментальные методы играют вспомогательную роль в диагностике сердечной недостаточности. Из традиционных методов наиболее важна рентгенография грудной клетки, которая выявляет гиперволемию или застой в малом круге кровообращения, увеличение тени сердца. Степень кардиомегалии приблизительно можно определить по кардиоторакальному индексу (КТИ более 0,6). Однако нередко расширение сердца происходит в переднезаднем направлении (например, при увеличении правого желудочка), и КТИ изменен незначительно. Поэтому при первичном обследовании ребенка желательно выполнение и бокового снимка. Увеличение тени сердца на рентгенограмме отражает объемную перегрузку; гипертрофия сердца лучше определяется на ЭКГ. Последнее исследование также эффективно в выявлении таких причин сердечной недостаточности, как нарушения ритма и ишемия миокарда.
Визуальное усиление легочного рисунка наступает при отношении объемов легочного и системного кровотоков, близком к 2:1. Рентгенография грудной клетки также важна в аспекте дифференциальной диагностики с заболеваниями легких и средостения, могущими вызвать сердечную недостаточность.
Конечно, наиболее информативным исследованием является ЭхоКГ, позволяющая определить как характер ВПС, так и степень поражения сердца (дилатация камер сердца, изменения ударного и сердечного индексов, фракции укорочения и т. д.).
http://meduniver.com/Medical/cardiologia/161.html
Сердечная недостаточность у детей – что нужно знать родителям
Своевременная диагностика проблем с сердцем у ребенка, правильная тактика и адекватная терапия – это основа успешного лечения и залог скорейшего выздоровления малыша. Для этого необходимо вовремя заметить тревожные симптомы.
Сердечная недостаточность у детей представляет собой сочетанный клинический синдром, развивающийся в связи с внезапным нарушением кровотока, обусловленный резким снижением сократительной способности сердца и/или расстройствами ритма, которые значительно снижают насосную функция сердца.
Сердечная недостаточность может возникать при развитии:
- выраженных воспалительных процессов миокарда (кардитов);
- острых инфекционных и/или токсических заболеваниях;
- отравлениях;
- жизнеугрожающих нарушениях ритма;
- кардиомиопатиях;
- пороках сердца;
- васкулитах;
- тромбоэмболиях;
- разрушении клапанов сердца.
При сердечной недостаточности у ребенка возникает:
- значительное изменение сократительной способности миокарда в результате перегрузки правых или левых отделов сердца и/или стойком нарушении обменных процессов в миокардиоцитах;
- первичное изменение метаболических и энергетических процессов в сердечной мышце при острых интоксикациях, инфекционных и/или аллергических заболеваниях, острой гипоксии, кардитах.
Метаболические изменения в миокарде проявляются циркуляторными и нейроэндокринными нарушениями.
Диагностика сердечной недостаточности основана на анализе жалоб, данных анамнеза заболевания, клинического обследования ребенка и инструментальных методов (УЗИ сердца, ЭКГ, доплерокардиография, рентгенологическое исследование), а также определения ЦВД.
Лечение малыша с диагностированной недостаточностью сердечной деятельности зависит от причины болезни и типа и тяжести недостаточности, возраста ребенка. Терапия направлена на устранение причины, устранение гипоксических нарушений, коррекцию электролитных изменений, разгрузку кровообращения, улучшение сократительных свойств миокардиоцитов.
Основными причинами острой недостаточности сердца являются:
- повреждение клеток и структур миокарда в результате воспаления, воздействия инфекционных, аллергических агентов, экзогенных интоксикаций, кардиомиопатий и других факторов;
- чрезмерной пред – и постнагрузкойобъемом и/или давлением, (при пороках сердца);
- тяжелые нарушения ритма (тахи – или брадиаритмия);
- сочетание нескольких причин.
Острая или хроническая сердечная недостаточность у детей наиболее часто развивается:

- при инфекционно-воспалительном поражении миокарда (токсических, бактериальных или вирусных кардитах);
- при врожденных кардитах или миокардиопатиях, вызванных исходной слабостью миокарда;
- при пороках сердца (врожденных или приобретенных);
- при тяжелой патологии легких (острой гипоксии, тяжелых приступах бронхиальной астмы, муковисцидозе, врожденных пороках бронхолегочной системы);
- при электролитной недостаточности;
- при тяжелых аритмиях;
- при острых нефритах;
- при развитии новообразований в полости сердца, клапанного аппарата;
- при тяжелых анемиях;
- при нервно-мышечной патологии;
- при васкулитах;
- при заболеваниях соединительной ткани.
Механизм развития
В зависимости от механизма развития острой сердечной недостаточности условно выделяют две ее формы:
- энергетически – динамическую;
- гемодинамическую.

Энергетически-динамическая форма развивается в связи с первичным нарушением энергетических процессов или стойких метаболических изменениях в миокардиоцитах и структурах сердца (недостаточность повреждения).
Эта форма возникает при миокардитах, миокардиодистофиях, кардиомиопатиях, токсических повреждениях миокарда при бактериальных, вирусных инфекциях, токсической пневмонии, экзогенных отравлениях.
Гемодинамическая форма обусловлена чрезмерной перегрузкой сердца с вторичными метаболическими расстройствами, которые развиваются на фоне гипертрофических процессов в миокарде (недостаточность перенапряжения). Эта форма острой сердечной недостаточности развивается при различных пороках сердца, аритмиях.
При развитии сердечной недостаточности выделяют ее основные клинические формы:
- правожелудочковая;
- левожелудочковая;
- тотальная.
Главную роль для обеспечения компенсаторных реакций миокарда имеют:
- активация симпатоадреналовой системы – выброс катехоламинов при значительном снижении сокращения сердечной мышцы. При этом развивается спазм коронарных сосудов, учащение сердечных сокращений (тахикардия), централизация кровообращения с активацией сократительной способности миокарда, но этот адаптационный механизм быстро истощается;
- механизм Франка-Старлинга – усиление сокращения миокарда и повышение венозного возврата к сердцу;
- стимуляция ренин-ангиотензиновой системы способствует задержке воды и натрия почками, формируются альвеолярные и/или периферические отеки;
- стойкое снижение насосной функции сердца и минутного выброса крови приводит к гипертрофии миокарда с постепенной дилатацией желудочков.
В зависимости от степени и скорости нарушения сердечного оттока и вероятности включения адаптационных механизмов возникает острая или хроническая недостаточность миокарда. При отсутствии активации компенсаторных механизмов у ребенка развивается острая недостаточность сердца – сердечная астма, отек легких или кардиогенный шок. При постепенном развитии недостаточности миокарда адаптационные механизмы активируются с достаточно длительной поддержкой сократительной способности сердечной мышцы с постепенным формированием застойной сердечной недостаточности.
Симптомы сердечной недостаточности у детей
Признаки сердечной недостаточности у детей зависят от клинической формы патологии, тяжести состояния и причины болезни.
К общим симптомам, которые проявляются при развитии данного патологического состояния, относятся:

- слабость, повышенная утомляемость, вялость ребенка;
- стойкая бледность кожных покровов;
- головокружения, периодические обмороки, потемнения в глазах;
- учащение сокращений сердца;
- одышка;
- синюшность носогубного треугольника, пальцев рук;
- сухой кашель;
- нарушения сна;
- отеки.
Левожелудочковая
Причинами развития острой левожелудочной недостаточности сердца являются патологические процессы в миокарде: воспаление, инфекционно-аллергическое поражение, врожденные нарушения (острые кардиты врожденные или приобретенные, кардиомиопатии) или нарушения клапанного аппарата левых отделов сердца.
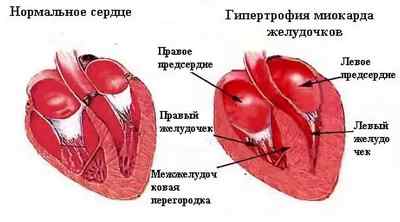
При этом происходит значительное уменьшение насосной функции левого желудочка, его перегрузка и развитие ретроградной гипертензии малого круга. Эти патологические процессы вызывают спазм сосудов и гидростатического давления в артериолах и венулах с пропотеванием жидкости в альвеолы, связанной с увеличением проницаемости капилляров и развитием основных признаков недостаточности миокарда по левожелудочковому типу – сердечной астмы и отека легких.
При постепенном развитии сердечной недостаточности по левожелудочковому типу родители замечают:
- одышку, усиливающуюся в горизонтальном положении или при физической нагрузке;
- боли в области сердца;
- периодический сухой кашель;
- выраженную слабость ребенка;
- потливость;
- цианоз носогубного треугольника;
- головокружения, потемнения в глазах;
- нарушения сна, беспокойство и страх смерти.
Острый приступ сердечной астмы возникает чаще ранним утром – малыш беспокоен, предъявляет жалобы на боль и тяжесть в груди, нехватку воздуха, ребенок занимает вынужденное положение – сидя, при принятии горизонтального положения – симптомы усугубляются. Отмечается одышка, частый непродуктивный болезненный кашель со скудной прозрачной мокротой.
При усугублении сердечной недостаточности и в результате повышения проницаемости капилляров альвеол происходит скопление жидкости в альвеолах с развитием отека легких. Это состояние проявляется усилением кашля, приобретающего влажный оттенок с выделением пенистой мокроты, постепенно приобретающей розовый цвет. Отмечается шумное, клокочущее дыхание с усилением одышки. Ребенок жалуется на тяжесть в груди, беспокоен, при отсутствии медицинской помощи отмечается потеря сознания.
Правожелудочковая
Острая недостаточность сердца по правожелудочковому типу развивается при возникновении патологических состояний с внезапным и стойким уменьшением активности кровотока в большом

круге кровообращения и перегрузкой правых отделов сердца в результате развития:
- пороков сердца;
- тяжелых приступов бронхиальной астмы;
- синдрома дыхательных расстройств;
- острой гипоксии;
- гидроторакса;
- тяжелого муковисцидоза;
- сложных пороков бронхолегочной системы.
При развитии данных патологий отмечается перегрузка правых отделов сердца с последующим повышением венозного давления и быстрого развития застойных явлений большого круга кровообращения с последующим нарушением функции печени и почек.
Это состояние развивается внезапно с приступа удушья, тяжести в грудной клетке, болей в области сердца, выраженной слабости, профузного холодного пота, с нарастанием цианоза. Отмечается видимое выбухание вен шеи, гепатомегалия и ее болезненность, учащение пульса и снижение давления. Отсутствие своевременной медицинской помощи может привести к развитию кардиогенного шока.
Тотальная недостаточность миокарда характеризуется проявлением совокупности признаков, которые наблюдаются при лево – и правожелудочной недостаточности:
- одышка, тяжелое дыхание;
- тахикардия;
- резкая вялость и бледность;
- тотальный цианоз (носогубного треугольника и дистальных отделов конечностей);
- болезненный кашель;
- выбухание шейных вен;
- увеличение и болезненность печени;
- отеки конечностей;
- стойкое снижение давления.
Патология протекает тяжело и возникает чаще в неонатальном периоде при сочетанных врожденных пороках сердца, транспозициях крупных сосудов, врожденных кардимиопатиях или кардитах с септицемией, стойких метаболических расстройствах, тяжелой асфиксии.
Кардиогенный шок
Это состояние у детей развивается при резком снижении сократительной способности миокарда левого желудочка, которое развивается:
- при тяжелых, жизнеугрожающих аритмиях;
- при острых обширных миокардитах;
- дилятационной кардиомиопатии;
- при остром разрушении клапанов сердца;
- при острой дистрофии миокарда;
- при инфаркте миокарда.

Также кардиогенный шок может развиваться при септицемии, массивных ожогах.
При развитии кардиогенного шока резко снижается сердечный выброс, а также пульсовое и артериальное давление.
Патология проявляется – стойкой мраморностью кожных покровов, нарастающим акроцианозом, учащением дыхания, выбухание шейных вен, холодным потом, олигурией, прогрессирующим снижением артериального давления, различными видами нарушения сознания.
У новорожденных
У новорожденных данная патология развивается при врожденных кардитах и миокардиодистрофиях, врожденных пороках сердца (гипоплазии левого желудочка, недостаточности клапанов, транспозиции магистральных сосудов, сочетанных пороках), тяжелых аритмий, анемий, сложных метаболических изменений миокарда.
Сердечная недостаточность в раннем неонатальном периоде по клиническим проявлениям диагностируется сложно, поскольку ее проявления сходны с симптомами бронхолегочной патологии:
- одышка, нарастающая при незначительной физической нагрузке, плаче;
- стойкая, нарастающая бледность;

- цианоз;
- повышенная потливость;
- срыгивания;
- отказ от еды, повышенная утомляемость при кормлении грудью;
- нарушения сна или беспокойство при длительном нахождении ребенка в горизонтальном положении;
- покашливание, влажные, часто дистанционные хрипы;
- кратковременные потери сознания.
Выявить кардиологическую патологию в раннем возрасте помогают дополнительные инструментальные обследования – ЭКГ, УЗИ сердца, рентгенография.
Лечение данной патологии у детей проводят на основании клинических и инструментальных исследований, полного спектра необходимых лабораторных обследований, консультаций узких специалистов. При этом важным фактором является уточнение диагноза с определением формы и степень тяжести патологии для выбора тактики лечения.
При развитии у малыша тяжелой сердечной недостаточности необходимо обеспечить покой и возвышенное положение в кровати. Щадящее питание с ограничением соли, суточного объема жидкости и с полным исключением рациона острой, жирной и жареной пищи, продуктов, стимулирующих образование газов и стимулирующих напитков (крепкий чай, энергетики с кофеином или кофе).
Малышей грудного возраста необходимо кормить сцеженным грудным молоком из бутылочки или из рожка, реже питание осуществляют через зонд или парентерально.
Основой лечебной тактики при недостаточности миокарда является:
- назначение сердечных гликозидов;
- применение диуретиков;
- использование в схеме терапии кардиотропных лекарственных средств;
- назначение препаратов для улучшения микроциркуляции;
- коррекция электролитных нарушений;
- мягкие успокаивающие и кардиотонические препараты;
- лечение сопутствующих патологий, санация очагов хронической инфекции.
Первая помощь
При появлении у малыша признаков недостаточности миокарда по левожелудочковому типу с появлением симптомов сердечной астмы и постепенным развитием отека легких необходимо:
- срочно вызвать бригаду «скорой помощи»;
- успокоить ребенка;
- придать ему возвышенное положение в постели с опущенными ногами;
- обеспечить проходимость дыхательных путей, снять стесняющую одежду, пояс, галстук или шейный платок, обеспечить доступ свежего воздуха (открыть окно или форточку).
На доврачебном этапе необходимо провести ингаляцию кислорода с 30% этанолом (15 минут) чередуя с ингаляциями увлажненного кислорода (15 -20 минут).

Ребенка госпитализируют в специализированный стационар (кардиологическое отделение) или в реанимационное отделение при тяжелом состоянии и развитии кардиогенного шока.
При уточнении диагноза определяется тактика лечения с обязательным проведение оксигенотерапии, стабилизации состояния больного и терапии основного заболевания, вызвавшего развитие недостаточности миокарда, консультация кардиохирурга (при пороках или других врожденных аномалиях сердца).
При развитии кардиогенного шока обязательно проводиться:
- инфузионная терапия (реополиглюкин, глюкоза с кокарбоксилазой);
- введение глюкокортикостероидов;
- применение симпатомиметиков;
- назначаются препараты магния и калия;
- седативная терапия (ГАМК, дроперидол).
Развитие сердечной недостаточности у ребенка – сложное патологическое состояние, приводящие к постепенному истощению всех компенсаторных возможностей организма, а при отсутствии своевременной диагностики и адекватного лечения считается жизнеугрожающим состоянием, приводящие к инвалидизации и летальным исходам.
Особенно при возникновении кардиомиопатий, кардитов, пороков сердца и тяжелых аритмий. Поэтому раннее установление причины развития данного клинического синдрома и лечение основного заболевания – основа благоприятного прогноза для здоровья и жизни ребенка.
врач-педиатр Сазонова Ольга Ивановна
http://www.malyshzdorov.ru/serdechnaya-nedostatochnost-u-detey-chto-nuzhno-znat-roditelyam/