Аневризма брюшного отдела аорты: симптомы, диагностика, лечение
Аневризма брюшного отдела аорты: симптомы, диагностика, лечение
Аорта является самой большой непарной артерией. Она принадлежит большому кругу кровообращения и питает все органы нашего организма кровью. Аорта делится на 3 отдела и 2 части – брюшную и грудную. Чаще всего (в 95 % случаев) встречается аневризма брюшного отдела аорты, о которой мы сегодня и поговорим.
Аневризма – это расширение или выпячивание аорты. Данное заболевание до сих пор является основой многих дискуссий, потому как врачи не могут прийти к единогласному мнению, какая степень расширения сосудистой стенки может быть диагностирована как аневризма. Ранее диагноз подтверждался при увеличении аорты в 2 раза или при расширении ее диаметра более чем на 3 см. Но с учетом того, что аорта имеет диаметр от 15 до 32 см, понятие «более чем на 3 см» явно достаточно расплывчато. Поэтому в 1991 году благодаря исследованию американских ученых аневризмой начали считать патологическое расширение просвета аорты на 50 % больше ее нормального диаметра. Но и это определение остается довольно условным.
Данный вопрос становится особенно важным при выборе тактики хирургического вмешательства, однако, увы, до сих пор остается открытым. Между тем от аневризмы ежегодно умирает около 15 000 американцев в год. В большинстве случаев ее просто не успевают диагностировать.
Какой врач занимается лечением аневризмы?
Лечит это заболевание сосудистый хирург, так как основное лечение проблемы оперативное. Если же операция не показана, больному следует наблюдаться у терапевта, кардиолога или интерниста (специалиста по внутренним заболеваниям), внимательно следить за своим состоянием. Аневризма достаточно коварна, она может начать расти внезапно, увеличивая риск самого серьезного ее осложнения — разрыва.
Кто находится в группе риска?
Аневризма диагностируется как у мужчин, так и у женщин (у последних, правда, значительно реже). Однако замечено, что у мужчин старше 65 лет она возникает чаще. Во многом это связано со страстью многих к курению, которое особенно пагубно в преклонном возрасте.
Итак, в группу риска входят:
- люди, страдающие артериальной гипертензией;
- курильщики;
- лица, в семье которых уже была диагностирована аневризма брюшного отдела аорты либо другие сердечно-сосудистые заболевания и/или патологии периферического кровообращения;
- обладатели избыточного веса и люди, ведущие малоподвижный образ жизни.
Внимание! Как доказывают исследования, многие аневризмы передаются по наследству от предков.
Виды аневризм брюшного отдела аорты: классификация
Аневризма брюшного отдела аорты делится на несколько видов в зависимости от ее формы, локализации и патологических особенностей:
По патологическим особенностям выделяют следующие виды аневризм:
Различают ее и по локализации:
Каковы причины появления аневризмы?
- Атеросклероз, при котором сосудистая стенка становится толстой и теряет эластичность, а на ее стенках образуется жир в виде атеросклеротических бляшек. В состав бляшек входит вредный холестерин и другие жиры. Пока врачи до конца не определили, как именно атеросклероз влияет на развитие аневризмы, но предполагается, что вследствие этого заболевания появляются нарушения кровообращения в сосуде и прекращается поставка питательных веществ. В результате сосудистая ткань повреждается, далее следует ее расщепление. В итоге ставится диагноз \»аневризма брюшного отдела аорты\».
- Сахарный диабет, который «любит» поражать кровеносные артерии. Его часто сопровождают ретинопатия, нефропатия, аневризма.
- Генетика. При некоторых врожденных синдромах (Элерса — Данлоса, Марфана, кистозного медионекроза Эрдгейма и др.) страдают артерии, в том числе и брюшная аорта. Часто можно проследить взаимосвязь между аневризмой отдела брюшной аорты и генетическими заболеваниями.
- Инфекционные заболевания. К ним относятся болезни, которые поражают внутренний слой сердца (эндокарт), – сифилис, экдокардит, сальмонеллез и т. д.
- Травмы, полученные в живот. Например, при сильном ударе в область груди или живота может быть поражена аорта.
- Воспалительные процессы. Неспецифический аортоартериит, к примеру, вызывает ослабление стенки аорты. Правда, никакой конкретной информации по данному вопросу пока нет. А вот невоспалительные заболевания сосудистой стенки зачастую возникают из-за атеросклеротических бляшек.
В целом чаще всего причиной развития аневризмы становятся курение, гиподинамия и возраст. Крайне важно вовремя диагностировать ее. Аневризмы грудного и брюшного отделов аорты имеют разную симптоматику, которую мы сейчас рассмотрим.
Каковы симптомы аневризмы аорты брюшного отдела?
Чаще всего аневризма вообще не дает о себе знать и диагностируется совершенно случайно в ходе обследования. Так как она смещает органы, нарушая их жизнедеятельность, диагноз может быть поставлен неправильно, потому крайне важно провести УЗИ брюшной полости. Врачи отмечают, что особенно «скрытна» аневризма грудного отдела. Она может не проявляться вообще либо вызывать боль в груди, кашель и отдышку. В случае ее увеличения актуальность приобретает аневризма брюшного отдела аорты.
Из немногочисленных симптомов аневризмы выделяют несколько, которые возникают вместе или по отдельности:
И косвенными признаками дает о себе знать аневризма брюшного отдела аорты. Симптомы ее настолько различны, что заподозрить в них истинную проблему очень трудно. Это связано с тем, что растущая аневризма может нарушать работу разных органов и систем. В результате ее можно спутать с почечной коликой, панкреатитом или радикулитом.

Ишиорадикулярный синдром вызывает боли в области нижнего отдела спины (в частности, поясницы) и нарушение чувствительности в ногах наряду с расстройством движений.
Абдоминальный синдром проявляется рвотой, отрыжкой, диареей либо запором, а также отсутствием аппетита, что влечет за собой потерю веса.
Хроническая ишемия ног выражается в нарушении кровообращения (ноги холодные), мышечной боли во время ходьбы и в покое, периодической хромоте.
Урологический сидром сообщает о себе нарушениями мочеиспускания, болью, ощущением тяжести в пояснице и даже появлением в моче эритроцитов.
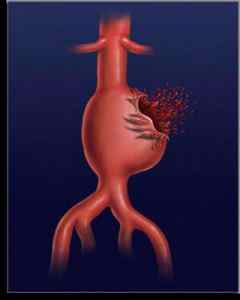
Разрыв аневризмы брюшного отдела аорты начинается с усиления болезненности в животе, общей слабости и головокружении. Порой боль отдает в поясницу, пах или промежность. В этом случае больной нуждается в незамедлительной медицинской помощи, так как состояние чревато смертью. Зачастую аневризма прорывается в средний отдел тонкой кишки, желудок или двенадцатиперстную кишку, реже – в толстый желудок. Когда разрывается аневризма брюшного отдела аорты, симптомы ее могут сопровождаться тошнотой и рвотой. В левой области живота пальпируется образование, медленно увеличивающееся и с сильной пульсацией. Его границы не прощупываются.
При разрыве аневризмы симптомы очень яркие, но их легко спутать с другими опасными для здоровья состояниями, поэтому при любой острой боли в животе или груди обязательно вызывайте скорую помощь.
Диагностика заболевания
Первый диагностический этап – осмотр врачом, который при пальпации ощущает сильную пульсацию в области живота, это и есть аневризма брюшного отдела аорты. Диагностика ее включает в себя исследования, которые позволяют визуализировать происходящее в брюшной полости. Прежде всего это УЗИ, а также компьютерная томография (КТ) и мультиспиральная компьютерная томография аорты (МСКТ).
Если подозревается аневризма брюшного отдела аорты, УЗИ дает возможность практически со стопроцентной уверенностью подтвердить ее наличие. Оно показывает точную локализацию аневризмы, состояние сосудистой стенки, место разрыва, если он имеет место.
Проводится КТ либо МСКТ с целью выявить кальциноз, расслоение, тромбоз внутримешковый, угрозу разрыва или уже имеющийся разрыв.
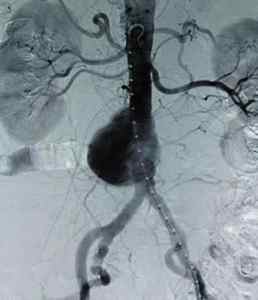
В случае если указанные выше диагностические исследования не позволяют точно поставить диагноз (хотя такое бывает достаточно редко), назначается аортография. Метод позволяет в реальном времени осмотреть аорту и ее ветви путем введения в сосуд специальной жидкости. Показан он в том случае, если есть подозрение на поражение висцеральных и почечных артерий, неизвестно состояние дистального кровеносного русла.
Осложнения аневризмы брюшного отдела аорты
Данное состояние опасно не только для здоровья, но и для жизни. Прежде всего, аорта способна вызвать эмболию (закупорку) артерий, инфекционные осложнения, развить сердечную недостаточность.
Расслаивающая аневризма брюшного отдела аорты – опасное осложнение, которое заключается в ее разрыве и попадании крови в слои сосудистого тела. Если расслаиваются все 3 слоя и аорта прорывается полностью, происходит интенсивная кровопотеря.
Но, конечно, самое страшное осложнение аневризмы – это ее разрыв. Многие пациенты с невылеченной аневризмой умирают в течение 5 лет. Перед разрывом человек ощущает сильную боль внизу живота и в области поясницы. Если аневризма брюшного отдела аорты разорванная, течение заболевания характеризуется профузным кровотечением, что ведет к шоку и смерти. Поэтому при острой боли в области живота и груди непременно вызывайте скорую помощь, так как медлить опасно. Как показывает статистика, лишь 3 % больных погибают сразу после разрыва аорты, другие же живут от 6 часов до 3 месяцев. В большинстве случаев они погибают в течение суток. Как же лечат аневризму? Рассмотрим ниже.
Лечение аневризмы отдела брюшной аорты
Многие ошибочно полагают, что при диагнозе \»аневризма брюшного отдела аорты\» лечение может быть только хирургическим. На самом деле здесь все индивидуально.
Если аневризма не достигает в диаметре 4,5 см, то операция не показана, потому как она сама может нести в себе больший риск для жизни, чем сам увеличившийся в размерах сосуд. Обычно такая тенденция наблюдается у пожилых мужчин, которые страдают сопутствующими заболеваниями и в придачу не прекращают курить (а при подобном диагнозе перестать курить просто необходимо!). Для них предпочтительна выжидательная тактика, ведь риск разрыва аорты при таком диаметре составляет всего лишь около 3 % в год. В этом случае раз в полгода пациент вынужден делать УЗИ с целью выяснить размеры аорты. Если сосудистая стенка постепенно расширяется, то это является основным показанием к операции, потому как вероятность ее разрыва увеличивается на 50 %.
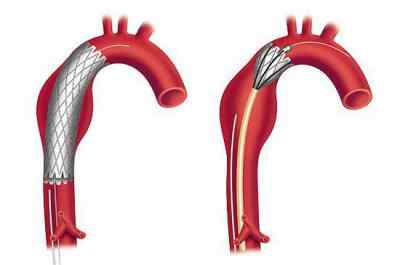
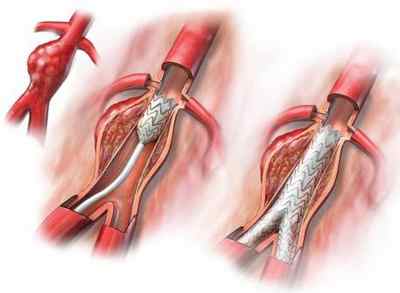
Людям пожилого возраста, у которых выявлена аневризма брюшного отдела аорты, лечение желательно проводить при помощи эндоваскулярного, малоинвазивного метода. В ходе операции пациенту вводят в артерию катетер, через который входит стент. Оказавшись в аорте, он раскрывается и обхватывает артерию, тем самым замещая пораженный участок ее тела. К преимуществам операции относится более легкая переносимость и небольшой восстановительный период – всего несколько дней. Но и этот метод имеет свои нюансы, потому проводится далеко не всем. Основной недостаток этой операции – в 10 % случаев отмечается дистальная миграция установленного стенда.
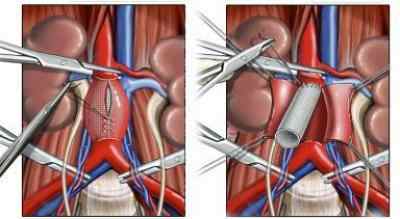
Если поставлен диагноз \»аневризма брюшного отдела аорты\», операция зачастую открытая. В ходе ее проведения пораженный участок аорты удаляют и заменяют его протезом, изготовленным из дакрона (синтетическая ткань на основе полиэстера). Дабы обеспечить доступ к аорте, используется срединная лапаратомия. Длительность операции обычно составляет около 2-3 часов. После хирургического вмешательства остается заметный шрам.
Пациент восстанавливается около двух недель. Возобновление трудовой деятельности в некоторых случаях возможно лишь после 4-10 недель. Пациенту категорически запрещены физические нагрузки, показан покой и прогулки.
Противопоказания к проведению открытой операции
Запрещено хирургическое вмешательство при следующих состояниях:
- Недавно перенесенный инфаркт (не меньше месяца).
- Сердечная и легочная недостаточность.
- Почечная недостаточность.
- Пораженные подвздошные и бедренные артерии.
Реабилитационный период после операции
Безусловно, на наличие осложнений после операции влияют возраст и сопутствующие заболевания пациента. Также состояние больного может ухудшиться, если его организм уже ослаблен (ВИЧ, онко, диабет), имеет место ожирение и болезни сердца. Более того, запланированная заранее операция дает пациенту больше шансов выжить и выздороветь, чем экстренное вмешательство при разрыве аневризмы аорты.
Осложнения могут проявиться как реакция на общий наркоз, который не все переносят, развитие инфекции, повреждение внутренних органов и кровотечения. В совсем небольшом количестве случаев операция заканчивается летальным исходом.
Если операция запланирована, врачи рекомендуют за неделю до ее проведения прекратить прием препаратов, разжижающих кровь, и противовоспалительных препаратов (аспирина и др.). Обязательно проинформируйте своего врача о том, какие именно медикаменты вы принимаете на данный момент, перед операцией.
Риск рецидива чрезвычайно мал, но, если человека вдруг начинает беспокоить боль в области спины или живота, тошнота, рвота, онемение ног или общее плохое самочувствие, стоит немедленно обратиться к врачу.
Профилактика аневризмы
Аневризма брюшного отдела аорты возникнет у вас с меньшей вероятностью, если вы откажетесь (а в идеале вообще не приобретете эту привычку) от курения, будете контролировать давление и свой вес. Также важно вести активный и здоровый образ жизни. Будьте здоровы!
http://fb.ru/article/281378/anevrizma-bryushnogo-otdela-aortyi-simptomyi-diagnostika-lechenie
Каковы признаки аневризмы брюшной аорты?
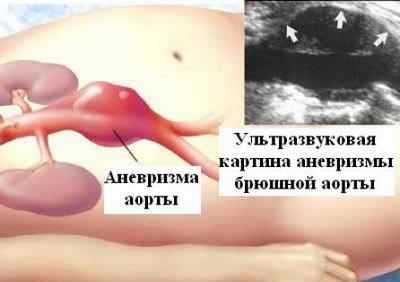
Самым распространенным заболеванием, среди патологий сосудистой стенки, является аневризма брюшной аорты. Это опасная болезнь, если вовремя не обнаружить образование и не принять меры по его лечению и удалению, прогноз может оказаться весьма печальным.
Это происходит из-за того, что аорта является самым крупным сосудом человеческого организма, каждую секунду через нее проходит огромное количество крови. Любая аневризма имеет склонность к росту и последующему разрыву. Если произойдет разрыв аневризмы брюшной аорты, то исход будет крайне неблагоприятным.
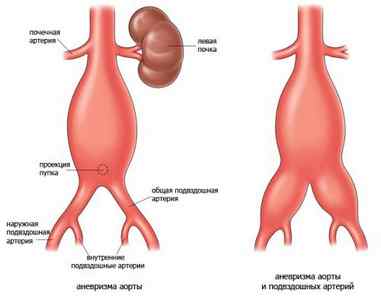
Классификация
Аневризма брюшины имеет сложную классификацию, которая определяется несколькими признаками:
- Локализация. По месту своего нахождения дефект может быть супраренальным, инфраренальным и тотальным. Первые два положения означают нахождение образования над местом ответвления от аорты других сосудов, и под ним. Тотальная локализация означает дефект аорты на всем протяжении;
- Диаметр. Еще один важный признак, исходя из его значения, принимаются решения о лечении или удалении аневризмы. Аномалия до 5 см является малой, от 5 до 7 см – средней, более 7 – большой. Если речь идет об образовании, которые в несколько раз больше окружности самой аорты, то она называется гигантской;
- Характер. По характеру можно различать аневризму без осложнений и с осложнениями (например, разрывы, расслаивание сосудистых стенок, тромбоз);
- Форма. Бывает мешотчатой и веретенообразной. В первом случае аневризма образуется на одной из сторон стенки аорты и начинает увеличиваться в виде мешочка, напоминая собой ягоду на кусте. Вторая форма является более сложной, поскольку дефект образуется на всей окружности;
- Строение стенки выпячивания. Оно может быть истинным, ложным и расслаивающим. Истинная аневризма охватывает все слои сосудистой стенки, ложная представлена в виде рубца, а расслаивающая образована из крови, попавшей между разошедшимися слоями стенки.
Кроме заявленных классифицируемых видов, аневризма имеет разделение по описанию А.А. Покровского:
- Первый тип – аневризма инфраренального отдела аорты с характерным для нее перешейком с небольшой протяженностью.
- Второй тип – инфраренальная аневризма с перешейком, достигающим места разветвления аорты на более мелкие сосуды.
- Третий тип – инфраренальная аневризма с распространением на разветвление аорты и захватом начала артерий.
- Четвертый тип означает тотальную или повсеместную аневризму брюшного отдела аорты.
Так же аномалия может быть воспалительной, не воспалительной, врожденная и приобретенная.
Причины возникновения
Самым частым фактором, провоцирующим возникновения дефекта аорты, являются атеросклеротические бляшки. Более 80% случаев возникшей аневризмы приходится на поражение атеросклерозом слоев сосудистой стенки.
- Воспаление. Заболевания, провоцирующие воспалительный процесс – туберкулез, сифилис, микоплазмоз, неспецифический аортоартериит, бактериальный эндокардит, ревматизм;
- Генетика. Дефекты в генетическом плане влияют на разрастание образования, например, дисплазия соединительной ткани;
- Травмы. Стенки сосудов могут быть подвержены травматическому воздействию;
- Последствия оперативного вмешательства. В редких случаях анастомозы на аорте переходят в аневризмы;
- Грибковые заболевания. Зарегистрированы случаи, когда иммунодефицит или заражение крови были причинами развития грибкового поражения аорты.
Факторы риска
Факторами риска для развития сосудистой патологии в брюшной полости могут стать:
Стоит упомянуть и риск для разрыва уже имеющейся аневризмы в брюшной полости. Это гипертонический криз, неадекватная нагрузка и травмы живота.
Как и большинство аномалий иных локализаций, аневризмы брюшного отдела в начальной стадии развиваются бессимптомно. Проводя обследование организма в плане профилактики или уточнения другого диагноза, можно обнаружить характерное образование на брюшной аорте.
Самым распространенным признаком при увеличении образования в брюшной полости, становится боль. Это происходит из-за того, что растущее образование начинает оказывать давление на расположенные рядом нервы. Часто боль отдает в нижнюю часть живота и спины, поэтому при диагностике данной патологии может возникнуть необходимость дифференцировать его с похожими по симптомам болезнями.
Другие симптомы могут быть менее характерными для аневризмы, прежде всего это относится к проявлениям желудочно-кишечной патологии: тошнота, рвота, проблемы со стулом. К этому приводит близость брюшной аорты и кишечника.
Еще одним вариантом развития болезни становятся симптомы по урологической линии из-за давления на почки и мочеточник: кровь в моче, расстройство мочеиспускания.
Болезненные ощущения в пояснице, проблемы с движением ног могут возникнуть из-за компрессии нервов спинного мозга и некоторых позвонков. Последствием этого давления может стать хроническая ишемия, результатом которой будет перемежающая хромота и трофические симптомы.
Признаки разрыва
В спокойном состоянии, даже при склонности к росту, аневризма не доставляет больному сложностей, связанных с риском для жизни. Однако, картина резко меняется, когда происходит разрыв аневризмы.
Основным комплексом признаков, позволяющих заподозрить разрыв аневризмы, становится: сильная боль, коллапс и пульсация брюшной стенки.
В зависимости от направления разрыва формируются характерные признаки:
- Разрыв в забрюшинное пространство: постоянная боль, отдает в бедра и промежность. Кровь изливается в небольшом количестве, около 200 мл;
- Разрыв в пространство брюшины: быстрое развитие, геморрагический шок. Кожа становится бледной, выступает холодный пот, пульс становится нитевидным и частым, артериальное давление резко падает. Живот характерно увеличивается, становится резко болезненным, при обследовании можно обнаружить большое количество жидкости в полости. Это самый опасный вид разрыва аневризмы, поскольку даже в условиях стационара его сложно купировать, здесь практически 100% летальны исход;
- Разрыв в нижнюю полую вену: начинается слабость, одышка, учащенное сердцебиение. Кроме этого начинают отекать нижние конечности. Локально ощущается боль, пульсация. Плюс данного вида разрыва в том, что вся симптоматика проявляется постепенно, давая возможность принять экстренные меры;
- Разрыв в 12-перстную кишку: профузное желудочно-кишечное кровотечение, коллапс, кровавая рвота и кал, пропитанный кровью (мелена).
Диагностика
Диагностика данного состояния начинается тогда, когда обнаружены некоторые признаки наличия этой патологии. Подтвердить свои предположения врач может уже при осмотре. Если у пациента нет жировой прослойки на животе, то в положении лежа можно наблюдать пульсирующий участок над пупком. С помощью пальпации этого участка обнаруживается характерное образование, с плотной структурой и безболезненное. С помощью аускультации специалист выслушивает на этом участке систолический шум.
Чтобы уточнить и подтвердить результаты осмотра, врач назначает дополнительные методы исследования:
Помимо инструментальной диагностики, необходимо сделать общие анализы крови и мочи, выявить биохимические показатели, наличие холестерин, уровень глюкозы.
Методы лечения
Терапевтическое лечение аневризмы невозможно, так как нет лекарств, устраняющих данный дефект сосудистой стенки. Эта аномалия является абсолютным показателем для хирургического вмешательства.
Операция по резекции аневризмы до недавних пор считалась оптимальной. С ее помощью через лапаротомический разрез удалялась поврежденная часть аорты, а на ее место вставал гомопрансплантат. Если дефект распространялся на разветвленные части сосуда, то изготавливался специальный протез, заменяющий природные ткани.
Летальность такого метода составляет до 8% всех случаев. Кроме того, для такого вида оперативного вмешательства существуют противопоказания:
- Инфаркт миокарда, развившийся меньше месяца до операции;
- Недавнее острое нарушение мозгового кровообращения;
- Недостаточность сердечной, легочной или почечной системы.
Научные достижения позволяют уменьшить появление осложнений. Эндопротезирование является оптимальным вариантом, в его ходе через небольшой разрез на одной из бедренных артерий вводят стент-графт, контролируя его продвижение до брюшной аорты при помощи рентгенотелевидения. Лечение аневризмы с помощью этого метода помогает изолировать образование, одновременно создавая новое русло для течения крови.
Разумеется и здесь существуют риски и осложнения, например сдвижение стента в сторону от аневризмы. Однако даже такая вероятность крайне мала.
Аневризма брюшной аорты является непредсказуемым заболеванием. Однако можно с уверенностью утверждать, что без лечения вероятность летального исхода практически 100%. Особенно это касается средних и больших образований, склонных к росту.
Что касается разрыва аорты, то в большинстве случаев больные погибают еще до оказания профессиональной медицинской помощи. Если же их удается довезти до стационара и провести экстренную операцию, то шансы выжить оказываются лишь у 10% пациентов.
В случае обнаружения аневризмы и последующем удалении ее с помощью современных методов лечения, прогноз благоприятный, к прежнему образу жизни возвращаются около 70% больных.
http://sosude.ru/anevrizma/bryushnoy-aorty.html
Способ хирургического лечения больных с аневризмой инфраренального отдела аорты
Владельцы патента RU 2441605:
Изобретение относится к медицине, а именно к сосудистой хирургии, и может быть использовано при лечении больных с аневризмой инфраренального отдела аорты. Производят мобилизацию шейки аневризмы аорты. Пересекают ее между двумя зажимами, пережимающими шейку аневризмы в ее дистальной части. Перевязывают общие подвздошные артерии. Затем осуществляют ушивание периферического конца аорты обвивным швом прочной проленовой нитью на атравматической игле. При этом непосредственно перед затягиванием проленовой нити на периферическом конце аорты опорожняют аневризматический мешок от тромботических масс. Затем объем аневризмы уменьшают на 1 /2 и более от начального ее объема. Причем ушивают аневризму матрацным и обвивным швами прочной проленовой нитью на атравматической игле. Способ позволяет снизить интраоперационную кровопотерю, травматичность оперативного вмешательства, использовать его при любых размерах аневризмы, а также упростить технику наложения проксимального анастомоза за счет хорошего угла для обзора и манипуляций хирурга.
Изобретение относится к медицине, а именно к сосудистой хирургии, и может быть использовано при лечении больных с аневризмой инфраренального отдела аорты.
В настоящее время известны стандартные способы внутримешкового протезирования аорты и полной резекции аневризмы при аневризмах инфраренального отдела аорты. Известен способ хирургического лечения с использованием техники операции без вскрытия и иссечения аневризмы, основанный на «выключении» аневризмы из кровотока (Казанчян П.О., Попов В.А. Осложнения в хирургии аневризм брюшной аорты. — М.: Издательство МЭИ, 2002. — 304 с.). Известен также способ хирургического лечения больных с аневризмой инфраренального отдела аорты без вскрытия и иссечения аневризмы (Серажитдинов А.Ш., Владимирский В.В. Хирургическое лечение аневризмы брюшной аорты // Традиционные и новые направления сосудистой хирургии и ангиологии: Сб. науч. работ; вып.5 / Под ред. А.А.Фокина. — Челябинск, 2009. — С.91-93). Наиболее близким по технической сущности и достигаемому результату является способ хирургического лечения больных с аневризмой инфраренального отдела аорты (прототип) (Хубулава Г.Г., Сазонов А.Б. Хирургическое лечение аневризм инфраренального отдела аорты. СПб., 2009. — 144 с.).
При всех достоинствах известного способа, принятого за прототип, основанного на проведении операции без вскрытия и иссечения аневризмы, на «выключении» аневризмы из кровотока, следует отметить, что известный способ может быть применен при небольших по размеру аневризмах и при достаточной длине шейки аневризмы. При средних и больших размерах аневризмы использование известного способа приводит к гемодинамически значимому перегибу бранш протеза, которые перегибаются через оставленную аневризму, что может привести к тромбозу бранши. Кроме того, наличие достаточно большого образования, то есть самой аневризмы, затрудняет хирургу формирование проксимального анастомоза в связи с сужением и углублением доступа. А оставление тромбированного аневризматического мешка в послеоперационном периоде может привести к длительной лихорадке и инфекционным осложнениям.
Техническим результатом, на достижение которого направлено создание данного изобретения, является повышение эффективности способа лечения больных с аневризмой инфраренального отдела аорты за счет уменьшения интраоперационной кровопотери, а также снижения травматичности операции и расширение области применения способа.
Поставленный технический результат достигается тем, что в способе хирургического лечения больных с аневризмой инфраренального отдела аорты, основанном на проведении операции без вскрытия и иссечения аневризмы, мобилизации шейки аневризмы аорты, пересечении ее между двумя зажимами, пережимающими шейку аневризмы в ее дистальной части, перевязывании общих подвздошных артерий и ушивании периферического конца аорты обвивным швом прочной проленовой нитью на атравматической игле, непосредственно перед затягиванием проленовой нити на периферическом конце аорты опорожняют аневризматический мешок от тромботических масс, затем объем аневризмы уменьшают на 1/2 объема и более от начального ее объема ушиванием аневризмы матрацным и обвивным швами прочной проленовой нитью на атравматической игле.
Способ осуществляют следующим образом.
Операцию начинают с обязательной ревизии бедренных сосудов больного доступом по линии Кена. Далее производят срединную лапаротомию от мечевидного отростка до лона. Затем обнажают аорту по передней стенке, выделяют только неизмененную «шейку» аневризмы, где с помощью диссектора обходят аорту. Боковую и заднюю стенки аорты не выделяют во избежание ятрогенного кровотечения. Вводят внутривенно 5000 единиц гепарина. Шейку аневризмы в ее дистальной части пережимают двумя зажимами, между которыми пересекают аорту. При условии, если аневризма не распространена на внутренние подвздошные артерии, то общие подвздошные артерии перевязывают дважды капроновыми лигатурами. Если же общие подвздошные и внутренние подвздошные артерии вовлечены в аневризматический процесс, то их не выделяют во избежание кровотечения, а из ран на бедрах перевязывают наружные подвздошные артерии.
Дистальный (периферический) конец пересеченной аорты ушивают обвивным швом проленовой нитью 3/0 над или под зажимом. Непосредственно перед затягиванием обвивного шва на культе аорты аневризму опорожняют путем выдавливания из нее тромботических масс, и объем аневризмы уменьшают на 1/2 и более от ее начального объема в зависимости от исходного размера аневризмы путем ушивания ее матрацным и обвивным швами прочной проленовой нитью на атравматической игле. Если аневризма распространена на общие подвздошные артерии, то последние уменьшают обвивным швом, а при выраженном кальцинозе или «рыхлости» стенки аневризмы уменьшение в объеме аневризмы и подвздошных артерий проводят с использованием при ушивании синтетических прокладок тканного протеза, пропитанного желатином, чтобы избежать подтекания крови из вколов на ретроградном кровотоке. После уменьшения объема аневризмы формируют проксимальный анастомоз бифуркационного протеза с аортой по типу «конец в конец». Так как объем аневризмы значительно уменьшен, то формирование проксимального анастомоза происходит с хорошим углом для обзора и манипуляций хирурга. Далее снимают зажим с аорты. Укладывают протез без перегибов в забрюшинном пространстве сбоку или поверх редуцированной аневризмы.
Бранши бифуркационного протеза внебрюшинно выводят в раны на бедрах. Дистальные анастомозы формируют двумя бригадами хирургов по типу «конец в бок» с общими бедренными артериями над устьями глубоких артерий бедер при необходимости (гемодинамически значимый стеноз) с предварительной эндартерэктомией из общей бедренной артерии и глубокой артерии бедра.
Бранши бифуркационного протеза включают в кровоток поочередно. Проводят тщательный гемостаз. Послойное ушивание ран.
Пример. Больной Б., 61 год, и/б №30637/1409, поступил в клинику факультетской хирургии в отделение хирургии сосудов СамГМУ 09.12.2008 г. с жалобами: на наличие пульсирующего образования в околопупочной области. Больным себя считал около года, когда отметил появление округлого образования в околопупочной области, пульсация которого усиливалась при повышении артериального давления. При ультразвуковом исследовании, выполненном в поликлинике по месту жительства, диагностирована аневризма брюшной аорты, в связи с чем и был госпитализирован в отделение сосудистой хирургии. Страдает на протяжении последних 10 лет гипертонической болезнью, систематической гипотензивной терапии не получал. Курит в течение 30 лет.
Объективно: Общее состояние удовлетворительное. Астенического телосложения. При осмотре в околопупочной области видно пульсирующее округлое образование; в проекции брюшного отдела аорты пальпируется пульсирующее образование 10×8 см, плотноэластической консистенции, безболезненное, при аускультации над которым выслушивается систолический шум. Дистальный пульс на нижних конечностях сохранен удовлетворительных характеристик. Лабораторные показатели в пределах возрастной нормы. УЗДГ БЦС — без гемодинамически значимых стенозов. ЭХО-кардиоскопия — признаки атеросклероза аорты. Нарушение диастолической функции левого желудочка по гипертоническому типу. Без снижения сократительной способности миокарда. ЭКГ — срединное положение электрической оси сердца, ритм синусовый, признаки гипертрофии левого желудочка. Ультразвуковое исследование и компьютерная томография аорты и подвздошных артерий: брюшной отдел аорты на уровне почечных артерий 20 мм, на расстоянии 2 см от уровня почечных артерий девиация аорты вправо с веретенообразным аневризматическим расширением, распространяющимся до бифуркации аорты, размером 70×63 мм с пристеночным тромбозом. Общая подвздошная артерия справа расширена до 23 мм, общая подвздошная артерия слева расширена до 14 мм.
После обследования поставлен клинический диагноз:
Основной — Атеросклероз. Аневризма инфраренального отдела аорты.
Сопутствующий — Гипертоническая болезнь II стадия, II степень, высокий риск. ИБС. Н I.
После предоперационной подготовки, включающей дезагреганты, ангиопротекторы, метаболическую терапию, фурановые препараты, 16.12.2010 выполнена операция — бифуркационное аортобедренное протезирование.
Обезболивание — эндотрахеальный наркоз и эпидуральная анестезия.
Продолжительность операции = 3 часа 15 минут.
Объем интраоперационной кровопотери = 400 мл.
Описание операции: Доступом по линии Кена в верхней трети бедер выделены бедренные артерии. Слева и справа все сосуды хорошо пульсируют, с диффузными атеросклеротическими изменениями, без значимых стенозов, диаметр общих бедренных артерий 10 мм. Произведена срединная лапаротомия. На протяжении 3 см ниже почечных артерий диаметр аорты 18 мм, далее девиация аорты вправо с веретенообразной аневризмой 80×70 мм, распространяющаяся до бифуркации и на начальные отделы общих подвздошных артерий. Введено внутривенно 5000 единиц гепарина. Шейка аневризмы пережата двумя зажимами на 3 см ниже почечных артерий, затем аорта пересечена между ними. Общие подвздошные артерии перевязаны дважды на неизмененных участках капроном. Дистальный (периферический) конец пересеченной аорты ушит обвивным швом проленовой нитью 3/0. Непосредственно перед затягиванием обвивного шва на культе аорты из аневризмы опорожнены тромботические массы и далее объем аневризмы уменьшен более чем на 1/2 от ее начального объема ушиванием матрацным и обвивным швами проленовой нитью 2/0. Сформирован проксимальный анастомоз по типу «конец в конец» бифуркационного протеза «Bi-Braun» 18-9-9-40 с аортой. Бранши протеза выведены на бедра внебрюшинно и анастомозированы слева и справа по типу «конец в бок» с общими бедренными артериями над устьями глубоких артерий бедер без эндартерэктомии. После включения кровотока все сосуды хорошо пульсируют. Проведена ревизия на гемостаз и инородные тела, послойное ушивание ран.
Послеоперационный период протекал гладко, без осложнений. Выписан из стационара на 9 сутки после операции. Осмотрен пациент через 6 и 12 месяцев после операции — жалоб не предъявляет; общее состояние удовлетворительное; живот при пальпации мягкий, безболезненный. Пульсация на браншах протеза и дистальная на нижних конечностях удовлетворительных характеристик. При контрольном ультразвуковом исследовании и компьютерной томографии — аневризм в области проксимального и дистальных анастомозов не определяется, в области редуцированной аневризмы патологических образований не определяется.
Таким образом, данный способ является эффективным при хирургическом лечении больных с аневризмами инфраренального отдела аорты при использовании техники операции с редукцией аневризмы и без вскрытия ее просвета.
Данный способ применен у 29 пациентов с аневризмами инфраренального отдела аорты. Все больные были оперированы в плановом порядке в отделении сосудистой хирургии клиники факультетской хирургии СамГМУ. Размер аневризмы брюшной аорты колебался от 4 до 12 см и составил в среднем 6,5 см. Отдаленный срок наблюдения составил от 2 до 22 месяцев после операции.
Описанная выше методика позволяет выполнить операцию без вскрытия или резекции аневризмы, тем самым сократить объем интраоперационной кровопотери, обусловленной ретроградным кровотоком из поясничных артерий при вскрытии аневризматического мешка либо ятрогенным кровотечением при выделении боковых и задней стенок аневризмы, позволяет избежать перевязки поясничных артерий, упростить вмешательство и уменьшить его время. Эта методика может быть применена при любых размерах аневризмы инфраренального отдела аорты и независимо от длины шейки аневризмы с хорошим углом для обзора и манипуляций хирурга. Отсутствуют механические предпосылки для перегиба браншей протеза в области редуцированной аневризмы.
Основным клиническим критерием эффективности данного способа лечения явилось снижение объема интраоперационной кровопотери и, как следствие, количества кардиальных осложнений и летальных исходов. Проведенный анализ результатов лечения показал его высокую эффективность, и всем больным вне зависимости от размеров аневризмы удалось при минимальной травматичности оперативного вмешательства выполнить протезирование измененного участка инфраренального отдела аорты.
Проведенный заявителями поиск по научно-техническим и патентным источникам информации и выбранный из перечня аналогов прототип позволили выявить отличительные признаки в заявленном техническом решении, следовательно, заявленный способ лечения аневризм инфраренального отдела аорты удовлетворяет критерию изобретения «новизна». А проведенный заявителями дополнительный поиск известных технических решений с целью обнаружения в них признаков, сходных с признаками отличительной части формулы заявляемого технического решения, и сравнения свойств заявляемого и известных технических решений, обусловленных наличием в них указанных признаков, показал, что у заявляемого способа лечения проявляются свойства, не совпадающие со свойствами, проявляемыми указанными признаками в известных технических решениях, чем обуславливается достижение заявляемого положительного эффекта.
Следовательно, заявляемый способ лечения удовлетворяет критерию изобретения «изобретательский уровень».
Критерий изобретения «промышленная применимость» подтверждается тем, что предлагаемый способ лечения аневризм инфраренального отдела аорты может быть успешно использован в лечебных учреждениях России и СНГ.
Способ хирургического лечения больных с аневризмой инфраренального отдела аорты, основанный на проведении операции без вскрытия и иссечения аневризмы, мобилизации шейки аневризмы аорты, пересечении ее между двумя зажимами, пережимающими шейку аневризмы в ее дистальной части, перевязывании общих подвздошных артерий и ушивании периферического конца аорты обвивным швом прочной проленовой нитью на атравматической игле, отличающийся тем, что непосредственно перед затягиванием проленовой нити на периферическом конце аорты опорожняют аневризматический мешок от тромботических масс, затем объем аневризмы уменьшают на 1/2 объема и более от начального ее объема ушиванием матрацным и обвивным швами прочной проленовой нитью на атравматической игле.
http://www.findpatent.ru/patent/244/2441605.html
Аневризма брюшной аорты без упоминания о разрыве (I71.4)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Под аневризмой брюшной аорты подразумевают :
- любое расширение диаметра инфраренального отдела брюшной аорты на 50% по сравнению с супраренальным;
- любое локальное веретенообразное расширение аорты диаметром на 0,5 см больше, чем диаметр нормальной аорты;
- любое мешковидное выпячивание стенки аорты (как явный признак патологического процесса).
Классификация
Этиология и патогенез
Этиология
К развитию аневризм приводят как врожденные заболевания (синдром Марфана, дефекты развития аортальной стенки, врожденная неполноценность эластики и др.), так и приобретенные (атеросклероз, сифилис, туберкулез, синдром Такаясу, ревматизм и др.), а также травмы живота. Аневризмы могут возникать и в области сосудистого шва после операций на аорте. Однако основной причиной образования аневризм брюшного отдела аорты в настоящее время является атеросклероз (80-95%). У 3% людей старше 50 лет, страдающих атеросклерозом, наблюдается аневризма брюшной аорты, а в возрасте старше 65 лет – у 6,5%.
Патогенез
Развитие аневризм брюшной части аорты, обусловлено в первую очередь дегенеративными или воспалительными изменениями стенки аорты.
Наиболее частое поражение инфраренального сегмента аорты зависит от следующих факторов:
— резкого уменьшения кровотока по брюшной части аорты дистальнее почечных артерий, поскольку около 23% от минутного объема крови поступает к внутренним органам, а 22%—к почкам;
— нарушение кровотока по vasa vasorum, вызывающего дегенеративные и некротические изменения в стенке аорты с замещением ее рубцовой тканью;
— постоянной травматизации области бифуркации брюшной части аорты о близлежащие костные образования (промонториум);
— бифуркация брюшной части аорты—практически первое непосредственное препятствие на пути кровотока, где впервые возникает «отраженная волна», что повышает гемодинамическую нагрузку на стенку аорты, и наряду с повышенным периферическим сопротивлением в артериях нижних конечностей приводит к увеличенному боковому давлению в инфраренальной части аорты.
Все эти факторы приводят к дегенерации и фрагментации эластического каркаса стенки аорты и атрофии ее средней оболочки. Основную роль каркаса аорты начинает выполнять наружная оболочка, которая не может адекватно предотвратить постепенное расширение просвета аорты. Отмечено также, что стенка аневризмы содержит меньше коллагена и эластина, нежели нормальная стенка аорты. Выявляется значительная фрагментация эластина. Передняя стенка аневризмы в норме содержит больше коллагеновых и эластических волокон, чем и обусловлена ее большая прочность. Задняя и боковые стенки аорты содержат меньше эластических структур и поэтому менее прочны. Разрывы аневризм брюшной части аорты в связи с этим происходят в основном в забрюшинное пространство. Напряжение стенки сосуда зависит, по закону Лапласа, от радиуса сосуда, поэтому возможность разрыва аневризмы большого диаметра увеличивается.
Эпидемиология
Признак распространенности: Крайне редко
Соотношение полов(м/ж): 5
Аневризма брюшной аорты обнаруживается, по данным различных авторов, в 0,16—1,06% всех вскрытий. Соотношение числа мужчин и женщин составляет 5:1. С увеличением возраста частота заболевания резко возрастает — для мужчин, умерших в возрасте до 50 лет, частота аневризм брюшной части аорты составляет 6%, свыше 60 лет—10%, свыше 70 лет—12%. Среди аневризм аорты аневризмы брюшной части аорты составляют большинство—80%. У 95-96% больных аневризмы, как правило, расположены ниже почечных артерий. Существует также прямая зависимость между размерами аневризм и их склонностью к разрывам. При малых аневризмах (диаметр аорты до 5 см.) выживаемость в течение 1 года составляет 75%, в течение 5 лет — 48%. Если диаметр аневризмы больше 6 см, то выживаемость в течение года — 50%, в течение 5 лет — лишь 6% .
Факторы и группы риска
- Возраст. Аневризма аорты чаще возникает у людей старше 60 лет.
- Табакокурение. Курение является одним из основных факторов риска формирования аневризмы грудной аорты. С увеличением стажа курения, повышается риск образования аневризмы.
- Артериальная гипертония. Повышенное артериальное давление повреждает кровеносные сосуды в организме и тем самым увеличивается риск развития аневризмы аорты.
- Атеросклероз. Повышение уровня холестерина и других веществ, которые могут повредить внутренний слой кровеносных сосудов, так же является важным фактором формирования аневризм.
- Пол. У мужчин аневризма аорты образуется чаще, чем у женщин. Однако женщины с аневризмой аорты имеют более высокий риск разрыва, чем мужчины.
- Раса. Аневризма аорты чаще возникает у белых людей, чем у людей других рас.
- Семейный анамнез. Если у кого-то в семье были случаи выявления аневризмы аорты, то его кровные родственники имеют повышенный риск развития аневризмы. У таких людей высока тенденция формирования аневризм в более молодом возрасте и выше риск ее разрыва.
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Наиболее постоянным симптомом являются боли в животе. Они локализуются обычно в околопупочной области или в левой половине живота, могут быть непрерывными ноющими или приступообразными; иногда иррадиируют в поясничную или паховую область, у некоторых больных локализуются преимущественно в спине. Боли возникают вследствие давления аневризмы на нервные корешки спинного мозга и нервные сплетения забрюшинного пространства. Нередко больные жалуются на чувство усиленной пульсации в животе, ощущение тяжести и распирания в эпигастральной области, вздутие живота. Иногда снижается аппетит, появляются тошнота, рвота, отрыжка, запоры, похудание, что связано с компрессией желудочно-кишечного тракта либо с вовлечением в патологический процесс висцеральных ветвей брюшной аорты. Аневризма брюшной аорты может протекать бессимптомно. При осмотре больных в горизонтальном положении нередко выявляют усиленную пульсацию аневризмы. При пальпации в верхней половине живота, чаще слева от средней линии, определяют пульсирующее опухолевидное образование плотно-эластической консистенции, безболезненное или малоболезненное, чаще неподвижное. При аускультации над образованием выявляют систолический шум, проводящийся на бедренные артерии.
Диагностика
Ультразвуковое продольное и поперечное В-сканирование брюшной аорты, производится в трех стандартных позициях; под диафрагмой, на уровне висцеральных ветвей и над бифуркацией. В зависимости от эхографической картины предложено выделять три степени расширения диаметра брюшной аорты (В. А. Сандриков с соавт., 1996):
I степень — расширение брюшной аорты (диффузное или локальное): под диафрагмой и на уровне висцеральных ветвей — до 3 см; над бифуркацией — до 2,5 см;
II степень — формирующаяся аневризма брюшной аорты: под диафрагмой и на уровне висцеральных ветвей — до 4 см; над бифуркацией — до 3,5 см;
III степень — аневризма брюшной аорты: под диафрагмой и на уровне висцеральных ветвей — от 4 см; над бифуркацией — от 3,5 см (в том числе аневризма малых размеров — до 5 см).
При аневризме расширение брюшной аорты визуализируется как образование округлой формы, имеющее четкий наружный контур, анэхогенную центральную часть и гипоэхогенные пристеночные наложения с неровным нечетким контуром. Скорость кровотока в области аневризмы снижена, а поток крови носит турбулентный характер.
Для ангиографической диагностики аневризм брюшной аорты чаще применяется аортография по Сельдингеру в двух проекциях. Однако у больных с окклюзией подвздошных артерий или при наличии данных о расположении верхнего уровня аневризмы показано выполнение транслюмбальной аортографии. В выявлении супраренальных аневризм целесообразна катетеризация аорты через подмышечную артерию. Основным ангиографическим признаком аневризмы является расширение просвета определенного сегмента аорты по сравнению с выше- или нижележащим ее участком. Исходя из рентгенологической картины, аневризмы диаметром до 3 — 5 см считаются малыми, до 5 — 7 см — средними, До 7 — 16 см — большими, более 16 см — гигантскими. Вместе с тем истинная величина аневризмы может не соответствовать ее размерам на аортограмме из-за наличия пристеночного тромбоза. Кроме того, в случае полного тромбирования аневризмы контрастируете я лишь центральная часть аневризматической полости, создавая иллюзию неизмененной аорты. Перед началом аневризмы аорта изгибается влево. У большинства аневризм отсутствует контрастирование поясничных артерий.
На обзорной рентгенограмме органов брюшной полости при аневризме брюшной аорты выявляются тень аневризматического мешка и кальциноз стенки. В отличие от кальциноза аорты при атеросклерозе обызвествленная стенка аневризмы визуализируется наподобие выпуклой по отношению к позвоночнику дугообразной линии. Нередко видна узурация веретенообразная аневризма брюшного отдела аорты.
При рентгеноконтрастном исследовании органов, желудочно-кишечного тракта определяется смещение желудка, двенадцатиперстной кишки в сторону от центра брюшной полости. Внутривенная урография у больных с аневризмами дает сведения об отклонениях в положении мочеточников, их компрессии извне, пиелоэктазиях.
При КТ аневризма брюшной аорты имеет вид округлого образования с ровным контуром и тонкой стенкой, нередко с очагами кальциноза. Вдоль внутренней поверхности стенки находятся пристеночные тромбы в форме полулунного или плоского образования, изменяющего правильность сечения аорты.
МРТ также информирует о структуре аневризмы, состоянии ее контуров и висцеральных ветвей брюшной аорты, наличии тромботических масс, зон расслоения.







