Аритмия в положении лежа, 5 ответов, 11 комментариев, Консультация-форум «Кардиология, Кардиолог»
АРИТМИЯ В ПОЛОЖЕНИИ ЛЕЖА
Для предметного обсуждения изложите, пожалуйста, проблему по схеме:
• Рост, вес, возраст? Опишите жалобы подробно и хронологически. Давление в динамике? В положении стоя и сидя жалоб вовсе нет?
• ВСЕ данные обследования (все заключения, все страницы ВСЕХ ХОЛТЕРОВ, все ЭКГ пр.) отсканируйте или сфотографируйте, затрите личные данные, залейте ОДНИМ (. ) архивом на любой файлобменник (например, http://www.fayloobmennik.net или http://files.mail.ru) и дайте ссылку здесь, в личку или на имэйл.
С уважением, Александр Юрьевич.
Мобильный телефон: +38 (066) 194-83-81
+38 (096) 909-87-96
+38 (093) 364-12-75
Viber, WhatsApp и Telegram: +380661948381
СКАЙП: internist55
ИМЭЙЛ: internist55@ukr.net
Это была не реклама, а подпись к моей консультации. Я не даю рекламу, и не нуждаюсь в ней. Никого на прием не зазываю. Мне работы хватает! Но если возникли вопросы – звоните по телефону или по скайпу!
Не стесняйтесь. Помогу, чем смогу!
Очная консультация возможна для харьковчан и тех, кто может приехать в Харьков.
Платные скайп-консультации. Новые информационные технологии восстановительной медицины.Диагностика и лечение на клеточном уровне. ВРТ-ВЕГАТЕСТ.Электронный паспорт здоровья с оценкой биологического возраста. Видеокомпьютерный психоанализ. Кроуноскопия -визуализация ауры..Кардиоритмография-Омега-М. РОФЭС-диагностика. Моникор. Биометрическое тестирование способностей детей и взрослых.Гидролизат плаценты-продление жизни на 10-20 лет.
Психотерапия.. Обучение саногенному мышлению. Остеопатия. Гомеопатия. Рефлексотерапия. Продажа аппаратов для домашнего лечения — Камертон,ДеВита—РИТМ ,ДеВита-АП .ДеВита-Космо. ДеВита Энерджи. Функциональное питание. Коррекция веса. Открытка \»Долголетие\». Разумруд -2. Детензор-терапия.
37 лет врачебного стажа.
Наш девиз — Врачуя душу,лечим тело.
Прием по записи.Тел — (499) 732-29-43
(495) 943-37-57
Сайт — www.obraz-zdorovja.ru
Хотите стать партнером компании ДЕТА-ЭЛИС? Тогда Вам сюда — http://office.deta-elis.ru/26
С уважением Ген.Директор НПЦИиОМ \»Образ Здоровья\»
http://www.consmed.ru/kardiolog/view/944306/
Аритмия в положении лёжа
Разные люди обладают своим индивидуальным пульсом, который для них является абсолютно нормальным. Для одних он выше, для других, наоборот, ниже, обычно показатель колеблется в диапазоне 60–80 ударов в минуту. Когда человек чувствует нарушения в работе сердца, вполне вероятно развитие аритмии.
Здоровые люди, находясь в покое, не ощущают, как работает их сердце, чувствуя только небольшие удары. Для пациентов с фибрилляцией предсердий любой сбой в нормальном функционировании «мотора» становится ощутимым.
Причины возникновения аритмии
В медицине принята определенная классификация аритмий, каждая из которых развивается вследствие сочетания определенных факторов, характерных именно для этого вида болезни. Но возможно выявить некоторую сходность причин, провоцирующих все разновидности недуга:
Нарушение сердечного ритма не всегда несет в себе угрозу для человеческой жизни ввиду того, что в первоисточнике такой физиологической реакции может лежать повышенная физическая нагрузка или секс. Но также есть некоторые заболевания, провоцирующие аритмические приступы во время сна.
Симптомы заболевания
Аритмия в каждом конкретном случае проявляется индивидуально. Обычно люди, находясь в положении лёжа, не чувствуют никакого сердечного дискомфорта, но стоит им оказаться на левом боку, как сразу начинается проявляться ощутимое сердцебиение.

Особого внимания требует ночная аритмия, которая может приводить к крайне негативным последствиям для здоровья
Обычному здоровому человеку для избавления от неприятного дискомфорта достаточно полежать на спине и все проходит само по себе. Тех, у кого есть патология, ожидает многократное повторение симптоматики, стоит только оказаться в лежачем положении. Ввиду этого, при проявлении болезни нужно обращать внимание на некоторые признаки, характерные для одного из видов аритмии:

Сердце состоит из двух фрагментов – левого и правого, между которыми расположена перегородка
При проявлении любого из симптомов, необходимо немедленно обратиться в медицинское учреждение. Игнорировать проявления заболевания нельзя ввиду того, что возможные осложнения, возникающие при прогрессировании болезни, могут повлечь за собой катастрофические последствия для организма, вплоть до летального исхода.
Причины возникновения приступов
Люди, страдающие заболеваниями сердечно-сосудистой системы, четко чувствуют сердцебиение, лежа на левой половине тела. Возникает такая чувствительность из-за того, что нагрузка на сердце увеличивается. Во время того, как ложишься на левый бок, происходит сжатие миокарда, тем самым дополнительно нагружая сердце и провоцируя обострение симптоматики.
Сердечный цикл изменяется по-разному. Аритмию, которая носит пароксизмальный характер, считают самой опасной. Приступы заболевания способствуют появлению тяжелых патологий. При частом биении сердца миокард может увеличиваться в размерах. Это указывает на плохую его функцию. Происходит развитие сердечной недостаточности. Внутри сердца происходит появление тромбоэмболических образований. Отрываясь от мышечной стенки сердца они станут поступать с кровью к разным любому органам. При этом сосудистая жидкость и кислород не поступают, это очень опасно, потому, любой человек должен иметь понятие, каким образом распознаются аритмические приступы, как поступить, чтобы улучшилось состояние, даже если он живёт совершенно один.
Сердечная аритмия наступает в соответствии с совершенно разными причинами, начиная простым переутомлением или физическими нагрузками, завершая серьезными патологиями сердца, когда аритмию считают клиническим проявлением.
Ввиду этого врачи дают рекомендации по изменению позы для сна и отдыха в целом. Наиболее предпочтительно ложиться на спину. Такая позиция позволит всему организму полностью расслабиться, не создавая при этом дополнительной нагрузки сердцу. Аритмические приступы при такой позиции перестают беспокоить пациента. Кроме того, от привычки спать на левом боку следует отказаться людям, страдающим проблемами с артериальным давлением, а именно когда оно повышенное.
Во время сна на правом боку зажатия сердца не происходит, но происходит сдавливание правой доли легкого, что также доставит дискомфорт больному, пока он будет отдыхать. Людям с диагностированными нарушениями сердечно-сосудистой деятельности необходимо приучать себя к постоянному контролю положения своего тела во время сна и отдыха, а также стараться засыпать лежа на спине.
Диагностические мероприятия
При первых признаках дискомфорта в области сердца, необходимо сразу же обращаться за помощью в медицинское учреждение. Врач проведет первичный осмотр, позволяющий отсеять органические повреждения органа и нарушения в работе щитовидки. Проведя полное обследование и собрав детальный анамнез, специалист назначает необходимую терапию.

При появлении симптомов аритмии специалист должен провести детальное обследование, чтобы выявить сердечные патологии или болезни щитовидной железы
В выявлении всех видов нарушений сердечного ритма большую роль играет точность, с которой пациент расскажет о беспокоящей его симптоматике и возникающих ощущениях. Кардиолог фиксирует частоту, с которой происходят сокращения сердца, насколько она низкая или, наоборот, повышенная, продолжительность приступа, и с какой периодичностью он повторяется. Помимо этого, записывается наличие слабости, головной боли, обмороков и иных, выходящих за рамки обычного состояния, ощущений.
Еще один важный момент, это выяснение обстоятельств, при которых происходят приступы. Сопровождают их физические нагрузки или же пациент, наоборот, находится в состоянии покоя. Как протекает сам приступ, проявляется он резкими болезненными ощущениями или нарастает постепенно. После этого доктор назначает проведение клинических исследований, дающих более полную картину текущего состояния пациента.
В качестве основных диагностических мероприятий можно выделить:

Чтобы диагностировать патологию, врач проводит опрос пациента, чтобы узнать о наличии патологии щитовидной железы или сердечно-сосудистой системы
Чтобы спровоцировать у пациента приступ аритмии, его подвергаю сильным физическим нагрузкам. В настоящее время, подтвержден эффект от диагностических мероприятий, проведенных при помощи внедрения в камеры сердца тонких электродов повышенной чувствительности. Они позволяют отследить проводимость импульса и выявить нарушения в сокращениях. Методика выявляет не только патологии определенной зоны, но и дает представление о результатах проводимой медикаментозной терапии. Повышает также точность поставленного диагноза.
Способы лечения
Назначить лечебные мероприятия может только специалист, принимая во внимание вид заболевания и насколько велика его тяжесть. Самостоятельно назначать себе какое-то лечение при аритмии крайне опасно, последствия могут оказаться смертельными. В основе терапевтически мер лежат мероприятия, направленные на снижение симптоматики болезни, повышение выживаемости в отдельные периоды, ликвидацию последствий и возможных осложнений. Для лечения могут применяться как медицинские препараты, так и операции.

Чтобы подобрать максимально эффективную терапию, очень важно выявить и устранить причины развития данной патологии
Лекарственные средства для лечения аритмии подразделяются на три типа: препараты, справляющиеся с предсердным видом недуга, направленные на лечение желудочковых нарушений, и универсальная группа, воздействующая на оба типа болезни. Аритмия лечится посредством хирургического вмешательства, только в случае, когда у пациента выявлены иные заболевания сердечно-сосудистой системы.
Восстановить нормальный сердечный ритм и полностью избавить пациента от недуга помогает процедура, называемая радиочастотной абляцией. Для ее проведения используется специальный катетер, которым прижигают специально определенную сердечную область малых размеров. В дальнейшем она будет выступать в качестве блокады для проведения импульса.
Помимо этого, на вооружении современной медицины для борьбы с нарушениями сердечного ритма находится специальный аппарат, называемый кардиостимулятором. С его помощью сердцу навязывается и поддерживается определенная частота сокращений.
В случаях возникновения аритмии во время перенесенного инфаркта, лечение проводится посредством хирургического вмешательства. Операция проходит на открытом сердце, в это время пациенту вырезают пострадавшую мышцу, препятствующую нормальной сердечной деятельности.
Профилактические мероприятия
Всем известно, что предупреждение заболевания всегда разумнее, чем его последующее лечение. В отношении нарушений сердечного ритма предусмотрен широкий спектр профилактических мероприятий. Среди основных можно выделить:
Проведение профилактических мероприятий болезни не предполагает больших временных или денежных затрат. В основе здорового тела лежит правильный и активный образ жизни. Соблюдение несложных предписаний позволит значительно снизить риски развития недуга.
И немного о секретах.
Вы когда-нибудь пытались избавиться от варикоза самостоятельно? Судя по тому, что вы читаете эту статью – победа была не на вашей стороне. И конечно вы не понаслышке знаете что такое:
- вновь и вновь наблюдать очередную порцию сосудистых звездочек на ногах
- проснуться утром с мыслью, что бы-такое одеть, чтобы прикрыть вздувшиеся вены
- страдать каждый вечер от тяжести, расписания, отеков или гудения в ногах
- постоянно бурлящий коктейль из надежды на успех, томительного ожидания и разочарования от нового неудачного лечения
А теперь ответьте на вопрос: вас это устраивает? Разве можно с этим мирится? А сколько денег вы уже \»слили\» на неэффективные мази, таблетки и кремы? Правильно – пора с ними кончать! Согласны? Именно поэтому мы решили опубликовать эксклюзивное интервью с главой Института Флебологии Минздрава РФ Виктором Михайловичем Семеновым, который рассказал, как за одну-две недели победить ВАРИКОЗ и уберечь себя от рака и тромбов в домашний условиях. Читать дальше.
http://stopvarikoze.ru/aritmiya/na-boku.html
Экстрасистолия в покое

Саратовский государственный медицинский университет им. В.И. Разумовского (СГМУ, СМИ)
Уровень образования — Специалист
1990 — Рязанский медицинский институт имени академика И.П. Павлова
Экстрасистолия может возникать при любой сердечной патологии. Но почти половина подобных аритмий обусловлена психоэмоциональными перегрузками, вегетососудистыми расстройствами, рефлекторными влияниями со стороны внутренних органов, приемом некоторых лекарственных препаратов, электролитным дисбалансом, употреблением тонизирующих напитков. Именно к этой половине обычно относятся причины экстрасистолии покоя.
Виды экстрасистолии
Экстрасистолия – изменение ритма сердца, вызванное внеочередными электрическими импульсами. Они формируются в дополнительном очаге повышенной активности во время диастолы и влияют на функциональную однородность миокарда. При отсутствии сердечных патологий появление внеочередных электрических сигналов (экстрасистол) может спровоцировать повышенный тонус блуждающего или симпатического нерва.
В связи с этим выделяют симпатические и вагусные (брадикардические) экстрасистолы. Вагусные проявляются в покое, нередко после приема пищи и на фоне брадикардии, исчезают после физической нагрузки. Симпатические внеочередные импульсы, напротив, образуются во время занятий спортом, при других физических нагрузках и пропадают в состоянии покоя.
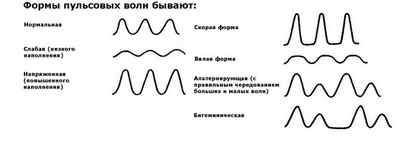
Кроме того, экстрасистолии классифицируют:
- предсердные;
- антриовентрикулярные;
- желудочковые;
- единичные;
- залповые;
- редкие (не более пяти в минуту);
- частые;
- органические;
- функциональные;
- ранние;
- поздние.
Воздействие экстрасистолии на сердечную деятельность в большей мере характеризуется частотой внеочередных импульсов, локализацией эктопического очага и особенностями заболевания сердца.

Причины развития экстрасистолии покоя
Специалисты отмечают влияние повышенного тонуса блуждающего нерва на развитие наджелудочковых экстрасистолий. Вагусные воздействия (рефлексы), влияющие на функциональность сердца, зарождаются обычно при:
- аксиальной грыже пищеводно-желудочного отверстия в диафрагме;
- деформации стенок пищевода;
- забросе содержимого желудка в пищевод;
- пневматозе желудка;
- вздутии живота;
- ожирении;
- запоре;
- затруднениях продвижения пищи по ЖКТ;
- камнях в желчном пузыре;
- аденоме предстательной железы;
- фибромиоме матки.
У пациентов с неустановленной этиологией экстрасистолии необходимо исследовать органы, расположенные в брюшной полости. Кроме того, рефлекторную экстрасистолию (внеочередные импульсы, вызванные рефлексами) могут спровоцировать патологические процессы в области средостения и легких, шейный спондилоартроз. Иногда патологические рефлексы посылают очаги инфекции.
Внеочередные импульсы, формирующиеся при воздействии на небольшие расширенные участки внутренних сонных артерий, при продолжительном надсадном кашле, в процессе глотания, при положении лежа и при определенных патологиях мозга, тоже считают рефлекторными.

Симптоматика вагусной экстрасистолии
На проявления вагусной экстрасистолии влияют многие обстоятельства, в частности: индивидуальная раздражимость, сократительная функция сердца, частота нормального ритма и уровень преждевременности внеочередных импульсов.
Основной признак возникновения внеочередных электрических сигналов на фоне брадикардических нарушений сердечного ритма – понижение частоты сокращений сердца. Нередко оно сочетается со скачками давления. При физических нагрузках симптомы экстрасистолии почти не проявляются, заметны исключительно в состоянии покоя – тем четче, чем реже сердцебиение. Пациент ощущает, будто что-то вроде мешка с воздухом мешает нормальной работе сердца, особенно в положении лёжа на левом боку. Наблюдаются:
- перебои сердечного ритма;
- усталость;
- головокружение;
- ощущение сдавленности или загрудинной саднящей боли;
- снижение мышечного тонуса;
- панические атаки;
- нехватка воздуха.

Повышенный тонус блуждающего нерва выражается:
- низкой частотой сокращений сердца (40-60 в минуту);
- учащением сердечных сокращений при вдохе;
- предрасположенностью к гипотонии;
- сбоями в работе вегетососудистой системы («мраморность» и синюшность конечностей, отделение холодного пота в области стоп и ладоней, спонтанная крапивница).
О наличии вагусной экстрасистолии говорят:
- увеличение числа внеочередных импульсов при воздействии рефлексов на блуждающий нерв;
- снижение числа экстрасистол или их исчезновение при смене положения тела или после выполнения нескольких физических упражнений;
- уменьшение количества внеочередных импульсов или их устранение после введения атропина.
Диагностика и терапия экстрасистолии покоя
Диагностика рефлекторной экстрасистолии нередко вызывает затруднения. Однозначный диагноз выставляют, если внеочередные импульсы исчезают вслед за устранением негативного раздражения. Усложняет ситуацию тот факт, что на проявления рефлекторной формы экстрасистолии влияет неустойчивая работа вегетативной нервной системы. Кроме того, рефлексы порой участвуют в формировании или учащении внеочередных электрических сигналов при органических сердечных поражениях. Подобные обстоятельства делают дифференцированную диагностику органической и рефлекторной экстрасистолии практически невыполнимой. Точный диагноз выставляется ретроспективно.
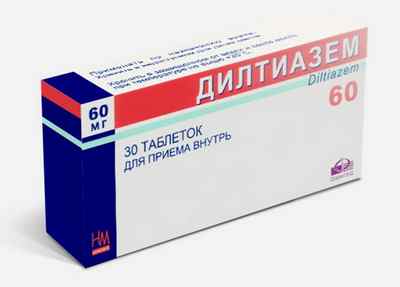
Лечение вагусной экстрасистолии
При наличии сердечных патологий пациенту назначаются соответствующие медикаментозные средства. Антиаритмические препараты обладают весьма серьезными побочными эффектами, поэтому употреблять их можно исключительно по назначению специалиста и в рекомендованных дозировках. При брадикардии показаны Дилтиазем, Панангин, Карбамазепин, при скачках кровяного давления – Бисопролол, Атенолол, Метопролол, при более тяжелом течении патологии – Амиодарон, Пропафенон.
Если симптомы экстрасистолии доставляют пациенту физические страдания при отсутствии сердечно-сосудистых патологий, перед назначением лекарственных средств ему на фоне приема легких успокоительных препаратов обычно рекомендуют пересмотреть образ жизни. Нередко причина возникновения экстрасистол заключена в рефлекторном ответе организма на функциональные сбои, поэтому больному необходимо:
- нормализовать питание (запоры, метеоризмы вызывают повышение уровня диафрагмы);
- контролировать вес тела (сдавливание диафрагмы вызывает соответствующие рефлексы);
- почистить желчный пузырь и печень (переполненный желчью пузырь провоцирует рефлекторную активность блуждающего нерва).
Экстрасистолы, подлежащие терапии
Иногда даже при отсутствии сердечных недугов внеочередные электрические импульсы способны ощутимо влиять на работоспособность организма. Частые сокращения сердца, понижая выброс крови в единицу времени, могут вызывать потерю сознания с последующим развитием стенокардии. Предсердные экстрасистолы провоцируют мерцание предсердий. Наибольшую неприятность способны принести частые многоочаговые залповые желудочковые импульсы – они могут предвещать развитие мерцания желудочков.
Признаками опасных патологий сердца нередко выступают проявившиеся в положении лежа:
- аллоритмии (внеочередной импульс возникает регулярно вслед за несколькими нормальными сокращениями сердца);
- политопные экстрасистолы (внеочередные импульсы формируются в разных очагах);
- залповые импульсы (свыше пяти в минуту);
- внеочередные импульсы, возникающие после мерцательной аритмии (при любом раздражении мерцание может вернуться).
Эти состояния требуют обязательной профилактической терапии.
Народные рецепты
Перечень народных средств терапии вагусной экстрасистолии достаточно велик. Но они применимы только в качестве вспомогательных методов в составе комплексного лечения. Проконсультировавшись со специалистом, можно воспользоваться «бабушкиными» рецептами:
В большинстве своем пациенты с экстрасистолией в противоаритмическом лечении не нуждаются. Сдержанность специалистов при назначении стабилизаторов ритма объяснима: осложнения, связанные с их приемом, зачастую опаснее проявлений внеочередных импульсов.
http://cardioplanet.ru/zabolevaniya/aritmiya/ehkstrasistoly-pri-smene-polozheniya-tela
Как объяснить появление перебоев в сердце при остеохондрозе, особенности патологии и методы лечения
Грудной остеохондроз – заболевание, которое часто встречается, иногда комбинируется с другими, к примеру: с аритмией. При возникновении заболевания важно разобраться в причинах возникновения, признаках и понимать особенности лечения. Заболевание тяжело диагностируется, и симптомы дают знать о заболевании поздно. Часто люди и не подозревают о том, что остеохондроз вызывает аритмию.
Диагностика проблемы
Внимание! Грудной отдел позвоночника не столь подвижен как шейный. В нем меньше свободы движений, так как грудные позвонки вместе с ребрами и грудиной образуют прочный каркас, защищающий органы грудной полости. По сравнению с поясничными нагрузка на грудные позвонки не так велика.
Остеохондроз: особенности
Каковы причины заболевания?
Патологические процессы в грудном отделе позвоночника встречаются нечасто. Распространенный пример – сколиоз и нарушение осанки, которые приводят к различным заболеваниям. Но нарушения ритма сердца могут появляться и при остеохондрозе шейного отдела.

Кардиограмма
Вызвать остеохондроз могут различные причины: компрессия корешков спинного мозга, в редких случаях – сдавливание спинного мозга, нарушение кровоснабжения, повреждения позвонков. В зависимости от проблем при шейном и грудном остеохондрозе отличается симптоматика.
Симптомы заболевания
Симптоматика заболевания обширна, перебои в сердце при остеохондрозе – не главный показатель. Симптомы могут появляться и при аритмии. Среди основных выделяют следующие:
- Проявления зависят от местоположения грыжи.
Если находится в верхней части, то боль появляется в поясе верхних конечностей и грудной клетке, в области живота. Поражение нижней части ведет к ухудшению подвижности бедер, может нарушиться работа органов таза.
- Различают боковые и срединные грыжи.
Симптоматика первой обратима и не так выражена, как у срединной, которая вызывает боль в течение долгого времени и практически не поддается лекарствам.
- Компрессия спинного мозга считается редким явлением.
При ее возникновении пациенты сталкиваются с сильной болью, сопровождающейся онемением нижних конечностей, расстройством функций органов таза.
- Характерны дорсаго и дорсалгия.
Первый симптом генерирует острую и сильную боль. Возникает при долгом нахождении в одном положении и резкой его смене. Второй развивается скрытно, постепенно усиливаясь. К концу дня боли могут проходить, если прогуляться.
Самые сильные боли вызывает межреберная невралгия, именуемая торакалгией. Ощущения сходны с болями острых почечных колик. Невралгия мимикрирует под признаки сердечно-сосудистых заболеваний, хотя причина кроется в дегенеративно-воспалительных изменениях позвоночника. Часто из-за сходства симптомов путают со стенокардией, но длится недолго и отпускает через несколько минут, а вот невралгия длится долго. Торакалгия развивается из-за сжатия межреберных нервов. Из-за «мимикрирующей» симптоматики назначается неправильное лечение, не относящееся к рассматриваемому заболеванию.
Лечение при грудном остеохондрозе традиционно. Больному назначают постельный режим длительностью 5-7 дней, нестероидные противовоспалительные лекарства, обезболивающие для снятия болей, иногда миорелаксанты для устранения спазмов мышц.
Существует народное лечение: патогенетическое и симптоматическое. К первому относят ЛФК, массаж, диету, но методы не так эффективны, как второй вид. Симптоматические направлены на устранение симптомов болезни. Используют сборы трав, компрессы и мази.
По одному рецепту на каждое лекарство:
Первый – спиртовая настойка из 4-х столовых ложек птичьего горца, полевого хвоща с добавлением листка лесной земляники, 2-х столовых ложек аптечного репейника и 1-й столовой ложки барбариса. Залить 800 граммами этилового спирта. Принимать 4 раза в день по 25 капель.
Второй полегче. Всего лишь компресс из сырой тертой картошки с медом. Смешать в пропорциях 1:1, приложить к воспаленному участку.
И последний – мазь из несоленого свиного сала и одной ложкой измельченных шишек хмеля. Наносить на пораженный участок.
Боли в сердце
Что необходимо знать об аритмии при остеохондрозе?
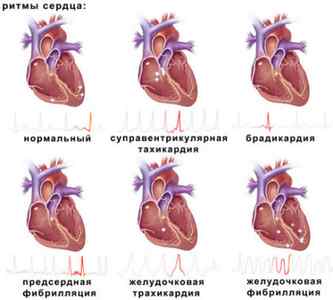
Остеохондроз и аритмия часто встречаются вместе. Сердечная аритмия включает разные нарушения в темпе сердечных сокращений. Понятие объединяет ряд заболеваний с различными отклонениями от здорового сердечного ритма. Это тахикардия – увеличение ритма сокращений сердечной мышцы; мерцательная аритмия – нерегулярное сокращение сердечной мышцы; брадикардия – нарушение синусового ритма и другие заболевания.
Симптомы аритмии сердца
Симптоматические признаки разновидностей аритмии отличны друг от друга. Существуют следующие виды аритмии:
Признаками синусовой тахикардии могут быть: усиленное сердцебиение, одышка, повышенная утомляемость, общая слабость. Синусовая брадикардия часто сопровождается болезненными ощущениями в сердце. Синусовая аритмия проявляется у молодых людей в возрасте до 20 лет, при беременности. Выражается в изменении сердечных сокращений при вдохе и выдохе. Не влияет на общее состояние, не нуждается в терапии.
При мерцательной аритмии выражено нарушение ритма сердечных сокращений, что свидетельствует о тяжелых заболеваниях сердечно-сосудистой системы. Показатели аритмии: грудная дрожь, болевые ощущения в сердце, замедленность пульса, неустойчивость тонов сердца.
Причины аритмии
Причинами любого вида аритмии становятся сердечно-сосудистые заболевания, различные миокардиты, пороки сердца и ряд других заболеваний. В эту категорию попадает и остеохондроз.
К любой разновидности аритмии приводят: заболевания эндокринной системы, болезни желудочно-кишечного тракта, почек, нервной системы, черепно-мозговые нарушения, психологические проблемы, превышения дозы лекарств, болезни крови и ряд других.
Курение, алкогольная зависимость, тяжелый физический и умственный труд, злоупотребление стимулирующими препаратами, бесконтрольный прием лекарственных препаратов — частые причины возникновения и развития аритмии.
Лечение аритмии
Любые виды заболевания, если представляют опасность для жизни, обязательны к терапии. Лечение снижает вероятность развития заболевания, однако для эффективного лечения необходимо устранить болезнь-первоисточник.
Лекарственные препараты, применяемые при терапии аритмии – противоаритмические препараты, имеют разнонаправленное действие в зависимости от вида аритмии, назначаются лечащим врачом. Некоторые виды аритмии обязательны к оперативному лечению.
Внимание! Самолечение при данных заболеваниях категорически противопоказано.
При лечении аритмии применяются народные средства, дающие устойчивый положительные результат в комплексном сочетании с медицинскими препаратами и под наблюдением лечащего врача.
Ягоды черной смородины помогают нормализовать сердечный ритм. Ягоды ирги обладают разжижающим кровь эффектом. Листья земляники дают положительный результат при лечении различных видов аритмии. Устойчивый терапевтический эффект дают овощи: черная редька, семена укропа, репа, сырой картофель, свежие помидоры.
Сок лимона применяется во многих рецептах народных средств для лечения заболевания. Особое место в лечении аритмии занимает боярышник, который стимулирует деятельность сердечной мышцы, восстанавливает сердечный ритм, нормализует давление.
Успокоительные растительные средства помогают при лечении аритмии – мелисса, валериана, цветки календулы, чайная мята, эвкалипт. Микроэлементы магний и калий, в больших количествах содержащиеся в пшеничных отрубях, тыквенных семечках, кедровых и грецких орехах, натуральном шоколаде, кураге, изюме, инжире, бананах, помогают восстановить сердечно-сосудистую систему, нарушенный сердечный ритм.
Особенности связи остеохондроза и аритмии
Многие не понимают, может ли два заболевания зависеть друг от друга. На самом деле аритмия при остеохондрозе грудного отдела позвоночника – распространенное явление. Для остеохондроза характерно следующее возникновение экстраситол:

Профилактика
Особенностями можно назвать симптоматику аритмии в положении лежа, сидя, стоя. Сильное напряжение возникает в области груди и между лопатками. При ходьбе симптоматика отсутствует. Лечение от остеохондроза и аритмии должно быть комплексным. Только в этом случае можно ожидать положительных результатов.
http://lechiserdce.ru/aritmiya/735-pereboev-v-serdtse-pri-osteohondroze.html
Изматывающая и опасная аритмия ночью

Нарушение сердечного ритма в ночное время связано с неврозом, нарушением деятельности вегетативной нервной системы, синдромом апноэ (остановки дыхания), повышением артериального давления, заболеваниями системы пищеварения. Аритмия ночью может быть в виде брадикардии, блокады проводимости, экстрасистолии, пароксизмальной тахикардии. Для лечения требуется поиск и коррекция фоновой патологии, прием медикаментов.
Читайте в этой статье
Причины появления аритмии ночью
Главным фактором преимущественно ночного нарушения ритма сердца является нарушение баланса между симпатической и парасимпатической регуляцией сокращений миокарда. Ночь называют «царством вагуса», то есть блуждающего нерва, который относится к парасимпатическому отделу. Именно благодаря ему в этот период снижается артериальное давление, замедляется пульс.
Если активность вагуса падает, то это усиливает симпатические влияния на проводящую систему. Под действием гормонов стресса ускоряется пульс, частота дыхания, возрастает сердечный выброс и давление крови. Тахикардия, экстрасистолия и приступы мерцания или фибрилляции возникают, как правило, на фоне симпатикотонии.
Заболевания, при которых возникают ночные формы аритмии:
- невроз, паническая атака, депрессия;
- нейроциркуляторная дистония;
- артериальная гипертензия с ночным повышением давления;
- синдром ночного апноэ (остановки дыхания при храпе);
- ишемическая болезнь сердца;
- сахарный диабет;
- кардиомиопатия;
- нарушение содержания калия и магния в крови;
- заболевания щитовидной железы;
- никотиновая и алкогольная зависимость;
- анемия;
- инфекции;
- интоксикации, в том числе и лекарственными препаратами.
Чаще всего причиной ночного нарушения ритма бывает синдром ночного апноэ. Он возникает при слабости мышц или увеличении объема мягкого неба. Эта патология диагностируется преимущественно у мужчин, страдающих избытком веса, принимающих снотворные или злоупотребляющих алкоголем.
Каждый эпизод остановки дыхания сигнализирует головному мозгу об опасности, происходит выброс гормонов стресса. Это приводит к ускорению сердечного ритма, а в период апноэ он резко замедляется. Такие колебания частоты сердечных сокращений вызывают различные формы аритмии, приступы стенокардии, перепады уровня артериального давления, которые ухудшают кровоснабжение миокарда и головного мозга.
А здесь подробнее о причинах и симптомах мерцательной аритмии.
Симптомы приступов во время сна
Перепады частоты пульса вызывают у пациентов ощущение сердцебиения, тревоги или внезапной паники, дискомфорт или боль в области сердца, затруднение при дыхании. Внезапные пробуждения и ночные кошмары могут быть признаками нарушения ритма сердца. При возникновении экстрасистолии могут быть толчки в груди или «переворачивание» сердца.
По утрам у больных появляется типичные проявления низкого качества сна:
- сильная слабость, разбитость;
- головокружения при подъеме с постели;
- раздражительность;
- нарушение памяти;
- трудность при выполнении работы, требующей концентрации внимания.
К этим признакам может присоединиться бледность кожи, похолодание конечностей, нарушение зрения в виде мелькания точек перед глазами, обморочные состояния из-за неэффективного сердечного выброса при серьезных нарушениях ритма сердца.
Проявления в лежачем положении
Не всегда пациенты полностью осознают свои ощущения в период приступов нарушения ритма. Поэтому нужно учитывать и косвенные признаки, которые могут означать наличие ночной аритмии:
- беспокойный сон с частыми пробуждениями;
- храп;
- повышенная двигательная активность во сне;
- ощущение недосыпания, дневная сонливость;
- потливость;
- частые позывы на мочеиспускание, недержание мочи.
Почему ночная аритмия сочетается с бессонницей
Нарушение сердечного ритма приводит к тому, что отделы сердца утрачивают способность к координированным сокращениям, в желудочки поступает недостаточное количество крови, ее выброс в артериальную сеть уменьшается. При замедлении проводимости в случае атриовентрикулярной блокады или при брадикардии понижается минутный объем сердца.
Низкое поступление крови, особенно при сочетании с остановкой дыхания, распознается головным мозгом как сигнал опасности, что вызывает пробуждение ото сна. Поверхностный и прерывистый сон нарушает работу нервной и сердечной системы, приводя к возникновению замкнутого круга. Ночная аритмия и синдром апноэ являются факторами риска внезапной остановки сердца.
Так ли опасно состояние
Ночная аритмия может трансформироваться в фибрилляцию желудочков и остановку кровообращения, что равнозначно наступлению клинической смерти. У пациентов с поражением миокарда или пороками сердца, тяжелой формой стенокардии в период приступа может развиться отек легких.
При полной блокаде проведения сердечных импульсов резко падает выброс крови из желудочков и артериальное давление, это опасно прекращением питания головного мозга и сердца с необратимыми последствиями.
Мерцательная аритмия, риск которой возрастает при синдроме ночного апноэ, часто становится причиной образования кровяных сгустков в сердце и их продвижения по артериальной сети. Тромбоэмболия головного мозга заканчивается инсультом, а закупорка венечных артерий сердца вызывает инфаркт.
Диагностика состояния
Для выявления ночной аритмии наиболее информативен метод суточного мониторирования по Холтеру. Эта методика позволяет зафиксировать приступ нарушения ритма и изменения миокарда, которые он вызывает.
Помимо этого, пациентам показано исследование основных параметров гемодинамики для оценки влияния аритмии на системное кровообращение. Для этого используют:
- чреспищеводную электрическую стимуляцию для определения скрытых форм аритмии, нарушения проводимости при действии раздражителя;
- УЗИ сердца помогает изучить структуру камер, клапанов, оценить внутрисердечное кровообращение;
- анализы крови на содержание холестерина, глюкозы, свертывающую активность;
- тилт-тест определяет нарушения ритма при смене горизонтального положения на вертикальное.
Смотрите на видео о причинах аритмии ночью и ее лечении:
Лечение аритмии ночью
Для эффективного избавления от ночных нарушений ритма сердца требуется устранение синдрома апноэ, повышения уровня артериального давления, избавление от невроза, кардиологической и эндокринной патологии.
При наличии храпа необходима консультация отоларинголога и использование специальных приспособлений, масок для сна. Для облегчения состояния могут быть назначены и антиаритмические средства (Аймалин, Изоптин, Лидокаин, Кордарон), успокаивающие медикаменты (Алора, Ново-пассит, Персен).
Если нарушение ритма возникает на фоне заболеваний пищеварительной системы, то облегчение его проявлений достигается при восстановлении нормальной работы желудка, желчного пузыря и кишечника, при выявленной ваготонии применяют Изадрин или Атропин.
Отсутствие эффекта от медикаментозной терапии может быть поводом для проведения радиочастотной абляции, установки кардиостимулятора или дефибриллятора.
А здесь подробнее об аритмии после инсульта.
Аритмия в ночное время возникает при изменении тонуса парасимпатического отдела нервной системы, на фоне ночного апноэ, гипертонии. Провоцирующими факторами могут быть стрессы, переутомление, прием кофеинсодержащих и алкогольных напитков. Проявлениями ночного нарушения ритма являются частые пробуждения, снижение качества сна, ощущение перебоев или боли в сердце.
Для диагностики проводится суточное мониторирование ЭКГ. Эффективность лечения возрастает, если удается устранить причину аритмии. Пациентам рекомендуется провести медикаментозную терапию, при слабом результате показано оперативное вмешательство.
С сердцем не шутят. Если случился приступ мерцательной аритмии, то необходимо не только его купировать, снять в домашних условиях, а и распознать своевременно. Для этого стоит знать признаки и симптомы. В чем заключается лечение и профилактика?
Иногда аритмия и брадикардия возникают одновременно. Или же аритмия (в том числе мерцательная) на фоне брадикардии, с тенденцией к ней. Какие лекарства и антиаритмики пить? Как проходит лечение?
Учащенное, нерегулярное сердцебиение при климаксе встречается довольно часто. Дополнительно может прыгать давление, сердце стучать чаще ночью. Если ситуация не критична, то вместо препаратов проводится лечение народными средствами.
Возникает аритмия после еды по самым разным причинам. Это может быть и переедание, и проблемы с ЖКТ. Почему? Точно скажет только врач. Лечение направлено в первую очередь на устранение провокаторов учащенного сердцебиения.
Для тех, кто подозревает у себя проблемы с ритмом сердца, полезно знать причины и симптомы мерцательной аритмии. Почему она возникает и развивается у мужчин и женщин? В чем отличия пароксизмальной и идиопатической мерцательной аритмии?
Повышенный пульс при нормальном давлении может быть как симптомом патологии, так и вполне нормальным явлением — результатом неправильного образа жизни.
Зачастую аритмия и инфаркт неразрывно сопровождают друг друга. Причины появления тахикардии, мерцательной аритмии, брадикардии кроются в нарушении сократительной способности миокарда. При усилении аритмии проводится стентирование, а также купирование желудочковых аритмий.
Выявляется дыхательная аритмия у детей, подростков и взрослых зачастую на ЭКГ. Причины могут крыться в неправильном образе жизни, чрезмерных нагрузках. Симптомы — нарушения дыхания, холодные конечности и прочие. Показания синусов на ЭКГ влияют на выбор лечения.
Возникает аритмия после инсульта при наличии проблем с сердцем, атеросклеротических бляшек и прочих факторов. Появляется мерцательная аритмия также из-за возвращения к нездоровому образу жизни.







