Атеросклероз брюшной аорты: симптомы и лечение
Опасность атеросклероза брюшной аорты: симптоматика и лечение болезни
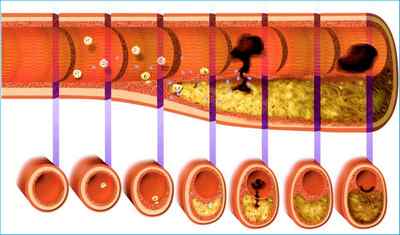
Малоподвижный образ жизни и неправильное питание приводят к различным болезням. Особенно негативно на здоровье человека влияет употребление пищи, в которой содержится много холестерина. Такая еда приводит к развитию многиз заболеваний, в том числе и атеросклероза брюшной аорты. Атеросклероз брюшного отдела аорты – это нарушение, во время которого происходит отложение холестериновых бляшек. После происходит их кальцинация, что ведёт к закупорке просвета, усложняя кровяной ток. Во время заболевания уменьшается эластичность сосудистых стенок. Атеросклероз брюшной аорты диагностируют в большинстве случаев у людей в зрелом возрасте.
Эти бляшки образуются в результате проблем с жировым обменом. Когда просвет аорты закрывается на 70%, у больного осуществляется развитие ишемической болезни. Появляется атеросклероз брюшной аорты по таким причинам:
- ожирение;
- предрасположенность;
- пренебрежение спортом;
- проблемы с эндокринной системой;
- инфекции;
- злоупотребление сигаретами, спиртными напитками;
- чрезмерная любовь к жирным блюдам;
- хроническая усталость и нервное перенапряжение.
Всё вышеперечисленное провоцирует атеросклероз аорты брюшной полости. Опасность недуга заключается в том, что при полном перекрытии сосуда органы умирают, а затем наступает кончина больного.
Классификация
В медицине болезнь классифицируют с помощью трёх способов. В основе первой системы лежит ознакомление с клинической картиной, а после определение степени ишемических расстройств. Существуют такие разновидности атеросклеротического состояния:
Симптоматика
Врачи считают, что в большинстве случаев недуг проявляется болевыми ощущениями, которые носят умеренный характер. Боль в животе может появляться в разной области. Выделяют также такие симптомы болезни:
- боль во время питания, причина заключается в плохом кровообращении;
- нарушение работы кишечника;
- снижение веса.
Установить симптомы можно лишь в медицинском учреждении, там же вы сможете получить и грамотное лечение. Врачи не рекомендуют самостоятельно ставить себе диагноз, обращая внимание только на симптомы, а после без консультации у лечащего доктора начинать приём медицинских препаратов. Такой подход усугубит состояние и приведёт к непоправимым последствиям. Также медики отмечают, что до прохождения диагностики употреблять обезболивающие средства, а также препараты, выполняющих стимуляцию ЖКТ, не стоит. Эти действия затруднят установление точного диагноза.
Важно! Интенсивность боли нарастает вместе с заболеванием. Если доктор не смог поставить диагноз, больному могут предложить пройти специальную операцию, цель которой – определить причины болевых ощущений.
Нестенозирующая разновидность болезни характеризуется процессом изменения стенок сосудов. При этой форме больной не чувствует традиционной боли, вместо неё испытывает общую слабость, появляются шум в ушах, онемение рук и ног, кружится голова. У некоторых пациентов при снижении скорости кровотока не проявляются никакие симптомы.
Диагностика
При исследовании недуга медицинские работники прибегают к специальной классификации, где имеется несколько стадий:
Что касается самой диагностики, обычно больного сразу направляют к гастроэнтерологу из-за выраженных проблем с ЖКТ. Врач не находит никаких проблем по своей части, и в результате человек вынужден пройти разноплановые обследования. Чтобы выявить уменьшение кровотока в брюшном отделе, прибегают к следующим исследованиям:
- УЗИ и ФГС;
- аортоангиографии;
- анализу липидов крови и обследованию её свёртываемости;
- дуплексному сканированию, благодаря этому способу специалисты выявляют болезнь на ранней стадии.
По медицинской статистике, в основном у людей пожилого возраста отмечается запущенная стадия заболевания. Их госпитализируют в больницу, когда организму нанесён серьёзный вред. Чтобы предотвратить недуг, следует регулярно проходить медосмотры.
Комплексное лечение данной болезни назначает только лечащий врач. Он выбирает лекарственные препараты исходя из возраста и состояния пациента, а также с учётом того, как выражаются признаки, а также какова степень прогрессирования недуга. Под запретом народные рецепты, используемые без консультации с доктором, так как это может привести к аллергической реакции.
Лечение осуществляется с помощью средств:
- разжижающих кровь;
- оказывающих антиоксидантное воздействие;
- снижающих естественный процесс производства холестерина;
- уменьшающих липидную выработку;
- с сосудорасширяющим эффектом;
Лечение препаратами является не единственной мерой борьбы с заболеванием, больному также назначается диета. Под этим понятием при атеросклерозе подразумевается полный отказ от жареных блюд, особенно в период обострения. Когда наметится улучшение состояния, пациенту разрешается ввести в рацион жиры животного происхождения. Самым важным фактором считается работа над массой тела, для этого нужно ежедневно заниматься гимнастикой. Также чтобы сбросить лишний вес, можно прибегнуть к пешим прогулкам. Профилактика недуга заключается в употребление чеснока, настойки боярышника, рябины. Если к заболеванию имеется генетическая предрасположенность, необходимо раз в год сдавать специальные анализы крови, с помощью которых определяется липидный спектр.
Осложнения
Многие люди не осведомлены, к чему может привести заболевание, если его вовремя не диагностировать и не начать лечить. На фоне сильной закупорки сосудов возникает воспаление органов брюшной полости. При этом состояние больного резко ухудшается, постепенно возрастает интенсивность болей. Если своевременно его не госпитализировать, развивается гангрена ног, а после и вовсе наступает смерть. К менее опасным осложнениям врачи относят инсульт, почечную недостаточность. Запомните, что узнав о болезни своевременно, каждый больной сможет продолжать вести полноценный образ жизни.
http://kardiodocs.ru/vessels/ateroskleroz/ateroskleroz-bryushnoj-aorty-simptomy-i-lechenie.html
Атеросклероз брюшного отдела аорты: что это такое и как лечить?
Атеросклероз брюшной аорты – что это такое? Атеросклероз брюшного отдела аорты – довольное распространенное заболевание, особенно среди населения среднего и старшего возраста. Оно развивается вследствие отложения атеросклеротических бляшек на внутренней оболочке сосуда.
Бляшка начинает постепенно увеличиваться в размерах, все более сужать сосудистый просвет и нарушать нормальный ток крови, что будет приводить к соответствующей симптоматике. Кроме того, ткани вокруг бляшки будут постоянно воспалены.
Брюшной отдел аорты – это крупный отдел кровеносной системы организма, которая отвечает за кровоснабжение всех органов брюшной полости и нижних конечностей.
Соответственно, от ее ветвей получают обогащенную кислородом кровь желудок, тонкий и толстый кишечник, печень, селезенка, поджелудочная железа, малый и большой сальник, брюшина (серозная оболочка, выстилающая изнутри брюшную полость) и половые органы. Эти органы будут страдать в первую очередь, а затем признаки будут видны и на ногах.
Причины развития заболевания
Атеросклероз брюшной аорты может развиваться из-за комплексного воздействия целого ряда причин. Большая часть из них сопутствует жизни огромного количества людей, и порой избавиться от них очень трудно. Выделяют несколько групп факторов риска.
Вот примерный перечень всех возможных причин:
- наследственная предрасположенность;
- нерациональное питание, в особенности потребление большого количества фаст-фуда и жирной пищи;
- избыточный вес;
- средний, зрелый и пожилой возраст – в среднем, старше 40 лет;
- мужчины заболевают раньше и чаще, чем женщины;
- алкоголь и курение;
- артериальная гипертензия (повышенное кровяное давление);
- уже имеющиеся нарушения в обмене липидов;
- сахарный диабет;
- метаболический синдром – сочетание абдоминального ожирения, нарушенная толерантность к глюкозе, повышенная концентрация триглицеридов и высокое давление;
- гормональный дисбаланс и заболевания эндокринной системы;
- малоподвижный стиль жизни;
- частые стрессовые ситуации;
- частые инфекционные и вирусные заболевания;
Помимо этого причиной развития патологии может быть недостаточность защитных иммунных механизмов.
Виды патологического нарушения
Существует определенная классификация форм атеросклероза брюшного отдела аорты. Классификация основана на степени выраженности клинических признаков.
Помимо этого при классификации учитываются изменения в сосудах и данные лабораторных и инструментальных исследований.
Итак, выделяют четыре формы атеросклероза брюшной аорты.
Доклиническая стадия – в этом периоде больные ни на что не жалуются, их ничего не беспокоит. При назначении анализов, в частности липидограммы, общее количество липидов будет в норме. Будет привлекать внимание только высокий уровень холестерина и липопротеидов низкой плотности. Именно эти фракции являются атерогенными, то есть способствующими образованию бляшек. В самих сосудах даже при тщательном обследовании никаких, даже минимальных, изменений не будет обнаружено. На этой стадии пациенты нуждаются в постоянном наблюдении врача, так как она опасна прогрессированием патологического процесса.
Латентный клинический период – в этой стадии изменения в анализах будут сохраняться или даже усиливаться. Симптомов поражения сосудов все еще не будет, однако при ангиографии (исследовании сосудов), доплерографии и ультразвуковом исследовании сосудов будут выявляться изменения. Изменения могут быть различными — от начальных липидных полосок до кальцинирования бляшек. Это так называемая скрытая стадия болезни.
Период неспецифических проявлений – в это время симптоматика проявляется несколько стерто. Многие люди начинают думать, что это повышенное давление, потому ощущают головные боли, иногда «мушки» перед глазами, перебои в работе сердца, периодические приступы жгучей боли за грудиной (стенокардия, или «грудная жаба»), иногда могут проявляться нарушения пищеварения и проблемы с ногами. Может даже развиться инфаркт миокарда либо инсульт. При этом в сосудах при инструментальных методах обследования будут выявляться характерные холестериновые бляшки значительных размеров.
Последняя форма — хроническая артериальная окклюзия, запущенный процесс закупорки сосудов. Часто возникает как исход неправильной терапии либо вообще ее отсутствия. Естественно, и анализы, и данные обследований выдают плохие результаты: некоторые сосуды полностью закупорены, общий холестерин, липопротеиды низкой плотности повышены, нарушено соотношение различный липидных фракций.
Клинические проявления наиболее выражены, и в некоторых органах уже происходят необратимые дистрофические и некротические изменения. На этой стадии часто необходимы хирургические методы лечения.
Клинические проявления атеросклероза
При атеросклерозе брюшного отела аорты поражаются желудочная, печеночная, селезеночная, верхняя и нижняя брыжеечные артерии, маточная, яичниковая/яичковая артерии, а также подвздошные, бедренные, подколенные, большеберцовые, малоберцовые, артерии тыла стопы и все отходящие от них мелкие ветви.
Поражение может быть диффузным, то есть затрагивающим сразу большое количество сосудов.
При этом будут наблюдаться симптомы со стороны пищеварительной системы и со стороны нижних конечностей.
Пищеварительные нарушения будут выражаться в следующих симптомах:
При поражении нижних конечностей симптомы будут несколько другие:
- Кожа ног будет бледной, иногда синюшной, холодной на ощупь.
- На нижних частях ног будет нарушаться рост волос.
- Ногти будут деформироваться и разрушаться.
- Больные будут предъявлять жалобы на частое ощущение «мурашек» в ногах.
- Почти невозможно хождение на большие расстояния – люди вынуждены часто останавливаться из-за жгучей боли и онемения в ногах при ходьбе, похолодания ног, ощущения «мурашек» (в медицине это имеет название «синдром перемежающейся хромоты», или «признак Рибо»).
- Дистальные (нижние) отделы ног быстро худеют, визуально выглядят меньше».
- Появляются длительно незаживающие трофические язвы из-за плохого кровоснабжения кожи.
- Малейшие повреждения кожи могут привести к образованию вышеуказанных трофических язв.
Впоследствии бледная кожа может синеть, а затем багроветь – это характерный признак назревающей гангрены (омертвения участка ткани, который контактирует с кислородом).
Методы диагностики заболевания

Окончательный диагноз заболевания выставляется на основании анализа жалоб больного, а также данных лабораторных и инструментальных методов исследования.
Жалобы могут быть не совсем специфическими, и их часто можно отнести к проявлениям заболевания желудочно-кишечного тракта (имеются в виду пищеварительные признаки). Для этого больным и назначают дополнительное обследование.
Особое значение имеют биохимическое исследование крови и липидограмма.
Биохимия крови дает полную картину состава крови, может показать наличие анемии, нарушения соотношения различных форменных элементов, а также показывает общий уровень холестерина. В норме он не должен превышать 5,2 ммоль/л у здоровых людей.
Липидограмма назначается для развернутого анализа содержания всех видов липидов в крови.
В организме существуют такие виды жиров:
- общий холестерин;
- липопротеиды низкой, очень низкой, промежуточной и высокой плотности;
- триглицериды;
- хиломикроны.
При любом виде атеросклероза будет наблюдаться увеличение концентрации общего холестерина и связанного с липопротеидами низкой плотности, повышение уровня триглицеридов и снижение количества холестерина, связанного с липопротеидами высокой плотности. Это наиболее типичная картина заболевания.
Среди инструментальных методов исследования выделяют ангиографию (исследование сосудов с помощью контрастных веществ), методы ультразвукового внутрисосудистого исследования, компьютерную и магнитно-резонансную томографию (КТ и МРТ).
С помощью этих методов можно увидеть точное расположение бляшек, ее размеры, форму, степень закупорки сосудистого просвета, места разрушения сосудов и предотвратить поражение здоровых участков.
Лечение атеросклероза брюшной аорты

Лечебные мероприятия при данном заболевании направлены сразу на несколько звеньев процесса. Сразу стоит сказать, что лечение не будет быстрым, первые результаты можно будет увидеть только через год.
Для начала, необходимо индивидуально подобрать диету, которая будет предусматривать исключение из рациона продуктов с высоким содержанием холестерина и животных жиров. В питании должны преобладать свежие овощи, фрукты и ягоды, зелень, нежирное мясо и рыба, а также морепродукты. Нужно больше диетических, нежных блюд. Следует избегать употребления в пищу фаст-фуда, жирного, жареного, копченого, солений, сладкого и бобовых культур.
Практически на всех стадиях атеросклероза назначают медикаментозное лечение. Оно предусматривает прием антиатеросклеротических препаратов. К ним относятся статины (Ловастатин, Аторвастатин, Розуастатин, Акорта), фибраты (Фенофибрат), анионообменные смолы (Колестипол, Холестирамин), желчные секвестранты и препараты никотиновой кислоты (Никотинамид, витамин группы В3). Врачи рекомендуют принимать их вечером, перед сном, потому что основная доля природного холестерина синтезируется в нашем организме именно ночью, в период с 4-х до 6 часов утра. Кроме этого, есть много рекомендаций по приему витаминов и минералов, так как они будут улучшать общее состояние и защитные силы организма, и будут служить своеобразным барьером от заболеваний.
Лишний вес – огромная проблема для больных атеросклерозом. Для его снижения нужно регулярно заниматься спортом, хотя бы ходить каждый день минимум по получасу. Ориентируясь на состояние здоровья и физической подготовки, можно добавлять упражнения различной интенсивности.
По желанию можно применять народные средства – семена льна, мед, прополис, лечебные травяные настойки (консервативные методы лечения).
В тяжелых случаях назначают оперативное вмешательство. Обязательно стоит отказаться от вредных привычек – курения и употребления спиртного.
Об атеросклерозе аорты расскажет эксперт в видео в этой статье.
http://diabetik.guru/info/ateroskleroz-bryushnoj-aorty.html
Причины и лечение атеросклероза брюшного отдела аорты
Атеросклероз брюшного отдела аорты – это образование на ее внутренней поверхности холестериновых бляшек, вследствие чего стенки утолщаются, затвердевают от оседающих солей кальция, теряют эластичность.
Аорта представляет собой самую большую артерию, разносящую кровь от сердца ко всем внутренним органам. Имеет вид изогнутой дуги:
Большая часть всех заболеваний аорты приходится на ее брюшной отдел, отвечающий за кровоснабжение нижней части органов малого таза, ног.
Кровоснабжение внутренних органов брюшной полости и нижних конечностей затрудняется, что приводит к кислородному голоданию, некрозу тканей питаемых органов. Развиваются осложнения не совместимые с жизнью.
Причины заболевания
Существует несколько теорий возникновения атеросклероза. Общепризнанной является липидная, доказывающая причину нарушений жирового, холестеринового обмена. Благоприятствуют ее развитию факторы:
- вредные привычки;
- гипертония;
- малоподвижный образ жизни;
- нарушение обмена веществ;
- повышенный холестерин;
- стресс, депрессивное состояние;
- гормональные сбои;
- лишний вес;
- сахарный диабет;
- заболевания щитовидной железы;
- наследственная предрасположенность.
При обнаружении у себя нескольких из перечисленных проблем, нужно пройти медицинское обследование.
Симптомы болезни
На начальной стадии атеросклероз брюшного отдела диагностируется крайне редко, так как протекает бессимптомно.

Уже по мере прогрессирования появляются жалобы на:
- острую боль в районе живота;
- тошноту;
- отрыжку;
- изжогу;
- вздутие живота;
- нарушение стула;
- снижение веса.
Методы диагностики
Чтобы выявить нарушение кровотока, поставить достаточно точный диагноз, нужно провести следующие обследования:
- анализ крови на липидный комплекс, свертываемость;
- УЗИ органов брюшной полости;
- гастроскопию (ФГС);
- дуплексное сканирование брюшного отдела;
- ангиографию.
Последнее исследование «ангиографию», благодаря возможности получать полную информацию о состоянии сосудов, называют методом \»золотого стандарта\» – самого качественного из доступных средств диагностики заболеваний.
Периоды развития заболевания
Атеросклероз брюшной аорты может развиваться бессимптомно, никак не проявляясь. Ученые выделяют периоды развития заболевания:
Чем опасен атеросклероз брюшной аорты
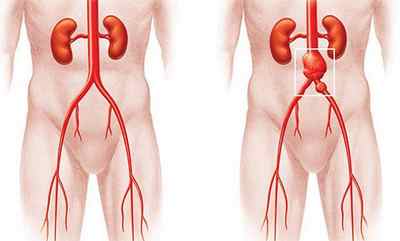
Больные могут принимать начальные симптомы атеросклероза за проявления гипертонической болезни, не обращаюсь к врачу. Только почувствовав пульсацию живота, боль, чувство распирания, люди решаются пройти обследование, которое констатирует развитие аневризмы.
Разрыв аневризмы
Аневризмой аорты называется ее необратимое расширение или выпячивание части стенки наружу. Опасным является быстрое прогрессирование заболевания. В среднем за год ее диаметр увеличивается на 0,5 см. Эластичность стенок артерий с прогрессированием атеросклероза уменьшается, при резком увеличении давления аорты, может произойти ее разрыв. Большой объем крови попадает в брюшину, человек умирает. Статистика говорит, что 30% таких случаев имеет летальный исход.
Почечная недостаточность
Первыми ощущают недостаток кровообращения почки. Они уменьшаются в размере, происходит замена здоровой ткани соединительной, что приводит к следующими нарушениям:
- отечность конечностей;
- редкое мочеиспускание;
- изменение состава мочи, определяемое анализами.
При возникновении холестериновой бляшки в брюшной аорте, возможен ее тромбоз. Развивается почечная недостаточность, возникающая по причине постепенного некроза тканей почки.
Инфаркт кишечника
Не менее грозное осложнение — инфаркт кишечника. Это некроз стенки кишечника, развивающийся из-за блокировки кровяного потока из аорты в брыжеечные артерии, питающие кишечник. Причиной является тромб или оторвавшаяся холестериновая бляшка.
Требует срочного хирургического лечения, так как некроз кишки осложняется перитонитом, часто (от 50 до 100% случаев) заканчивается летальным исходом.
Острая боль в животе, тошнота, рвота заставляют приступить к детальному обследованию. Своевременная диагностика добавляет шансов для положительного прогноза.
Продолжением висцеральных кровеносных сосудов, отходящих от аорты, являются бедренные артерии. При их непроходимости, развивается гангрена нижних конечностей, 30% случаев заканчивающаяся ампутацией.
Особенности лечения
Тактику лечения, особенно на последних стадиях атеросклероза брюшной аорты, выбирают только после полного, тщательного обследования, постановки диагноза основного и сопутствующих заболеваний, консультаций у кардиолога, сосудистого хирурга, гастроэнтеролога или других специалистов.
Операция на аорте
Операцию при атеросклерозе брюшной аорты проводят, когда без хирургического вмешательства невозможно восстановить нормальный кровоток артерий.
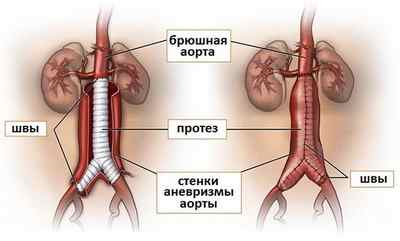
Различают следующие методы:
- Тромбэндартериэктомия – иссечение тромба с измененной оболочкой артерии.
- Резекция сосуда с протезированием – удаление участка поврежденного сосуда, вживление синтетического протеза или аутоартериального трансплантата.
- Постоянное обходное шунтирование – использование искусственной артерии или аутоартериального трансплантата для заместительного кровоснабжения органов вместо непроходимого.
- Боковая пластика – увеличение проходимости сосуда за счет вживления в пораженную стенку заплаты.
- Операция «переключения» артерий – перераспределение кровотока из русла с пораженными сосудами в другое русло с удовлетворительной проходимостью.
Лекарственная терапия
Считается, что для лечения атеросклероза или его последствий в 80% случаев помогает прием лекарственных препаратов. Такое лечение совмещают с диетическим питанием, лечебной физкультурой.
Препараты от повышенного холестерина:
- Статины – угнетают функцию печени по выработке холестерина. Отрицательно влияют на пищеварительную систему. Параллельно больным необходимо принимать лекарства для улучшения работы сердечно-сосудистой системы, органов пищеварения.
- ЖК-секвестранты – связывают холестерин, желчные кислоты, которые синтезируются из холестерина. Тем самым активируется расходование холестерина из организма для нормального пищеварения. Имеют противопоказания при длительном применении.
- Фибраты – способствуют расщеплению жирных структур, выведению их с желчью. Противопоказаны при болезнях печени.
- Препараты никотиновой кислоты – снимают спазмы сосудов, имеют сосудорасширяющий эффект.
Профилактика
Профилактика атеросклероза состоит из отказа от вредных привычек, перехода к здоровому образу жизни, включающий лечебную физкультуру, прогулки на свежем воздухе, а главное – диетическое питание.
Диетическое питание
Диета для больных атеросклерозом – это минимум жиров животного происхождения, разнообразие витаминов, минеральных солей, ненасыщенных жирных кислот.
Образование холестерина происходит в печени и тонком кишечнике. Помогает этому процессу высококалорийная пища с большим содержанием жиров, углеводов.
Нужно убрать из рациона: сало, жирные мясо или рыбу, сметану, творог, твердый сыр, сливки, сливочное масло, субпродукты. Вредны острые, жареные блюда, алкоголь, шоколад, кондитерские изделия, сладкие газированные напитки.
Это позволит снизить калорийность пищи до допустимых 2000-2500 калорий.
Органические кислоты содержат фрукты и овощи, нормализуют обмен веществ, тормозят превращение углеводов в жиры. Поэтому полезны капуста, помидоры, огурцы, морковь, яблоки, айва, смородина.
Избыточный холестерин выводится с желчью. Следовательно, все желчегонные продукты – помощники в борьбе с холестерином — растительные масла, мед, редьку, свеклу, другие продукты, богатые клетчаткой.
Разрушению холестерина способствуют присутствие витаминов: C, B2, B6, PP и минеральных солей: йода, магния, марганца, кобальта. Поэтому разнообразное питание должно круглый год содержать большое количество растительной пищи, богатой перечисленными веществами: овощи, фрукты, ягоды, зелень.
Яйца употреблять нужно, но умеренно (не более трех за неделю). Яйца содержат холин, понижающий уровень холестерина. Он вырабатывается из метонина, содержащегося в белке яиц, твороге.
Из молочных продуктов к постоянному употреблению пригодны нежирные творог, кефир.
Масло растительное (оливковое, кукурузное, льняное, кунжутное) полезно, но не более 1-2 столовых ложек/день.
Народные средства
В целях улучшения обмена веществ, процесса желчеотделения и кровообращения больные атеросклерозом часто используют лекарственные растения: шиповник, боярышник, подорожник, валериану, пустырник, зверобой, одуванчик. Из них готовят отвары или настойки.

Вот некоторые из них:
При атеросклерозе нельзя использовать:
- спиртовые настойки, травмирующие слизистую оболочку кишечника;
- чесночные, перцовые препараты;
- грелку, горячие компрессы;
- уринотерапию.
Фитотерапия
Большее доверие при лечении травами вызывает фитотерапия под контролем врача. Растительные препараты не могут полностью заменить медикаментозное лечение, но подходят для профилактики болезни.
Из-за отсутствия побочного действия, применяются длительными курсами, устраняя проявления атеросклероза, сопутствующих заболеваний.
Многокомпонентные сборы комплексного действия: \»Травы Алтая\» – \»Атеросклероз\», сбор трав 35, 38:
- улучшают обмен веществ:
- очищают сосуды;
- снимают спазм;
- разжижают кровь;
- повышают тонус сосудов;
- успокаивают нервную систему;
- насыщают витаминами, минеральными веществами.
Фитотерапевты, по результатам наблюдений за лечением больных, констатируют улучшение биохимических показателей крови, постепенное оздоровление, улучшение общего состояния сердечно-сосудистой системы.
Литература
Материал подготовлен авторами проекта
согласно редакционной политике сайта.
http://sosudy.info/ateroskleroz-bryushnoj-aorty
Симптомы и лечение атеросклероза брюшного отдела аорты
Аорта – это наиболее крупный сосуд в организме человека, который подразделяется на грудную и брюшную ветки, несущие кровь к органам, расположенным в соответствующих полостях.
Атеросклероз брюшной аорты – это заболевание, при котором на внутренних стенках главной артерии вследствие нарушения липидного обмена откладываются в форме налета и бляшек холестерин и другие жиры.
В результате этого, сами стенки становятся плотными и неэластичными, а просвет, по которому движется кровь, значительно сужается. Это становится причиной ишемии, а если участок аорты полностью перекрывают кальцинированные бляшки, то возникает летальный исход. Атеросклероз может поражать как весь сосуд, так и отдельные его участки.
Поскольку аорта имеет достаточно большой диаметр и прочные стенки, то болезнь дает о себе знать только в пожилом возрасте. Чаще всего признаки заболевания проявляются у лиц старше 50 лет. Лечение недуга достаточно длительное.
Факторы, способствующие развитию атеросклероза
Спровоцировать развитие атеросклероза аорты брюшной полости могут следующие факторы:

- Гипертония, при которой диастолическое давление повышается более чем на 90 мм ртутного столба, а систолическое более 140.
- Неправильное питание, в результате чего в организм попадает большое количество вредного холестерина.
- Малоподвижный образ жизни.
- Вредные привычки, такие как употребление алкоголя или наркотиков или курение.
- Изменение гормонального фона в результате менопаузы или заболеваний эндокринной системы.
- Нарушение обмена веществ.
- Инфекционные болезни.
- Нарушения в работе иммунной системы.
- Наследственная предрасположенность.
- Частые стрессовые ситуации.
Симптомы болезни
Существует несколько стадий заболевания, которые отличаются степенью поражения сосуда. На начальном этапе болезнь себя никак не проявляет, а обнаружить атеросклеротические бляшки можно только с помощью компьютерной томографии. Постепенно состояние брюшной аорты ухудшается, и возникают следующие симптомы:

- Тяжесть и неприятные ощущения в области живота.
- Частые ноющие боли в животе, которые возникают после приема пищи, не имеют места локализации и могут отдавать в поясницу или паховую область. Болевые ощущения исчезают самостоятельно через несколько часов.
- Пищеварение нарушается, появляются частые запоры и поносы.
- После приема пищи появляется тошнота или изжога.
- В области живота с левой стороны от пупка появляется ощущение пульсации и напряжения.
- Пациент начинает терять вес.
Если вовремя не начать лечение поражаются почки. Об этом свидетельствует нарушение мочеиспускания, боли в области поясницы и появление отеков лица и конечностей.
В том случае, если аорта поражена в области ее разделения на левую и правую подвздошные артерии, то это может стать причиной нарушения кровообращения в ногах. Симптомы патологии следующие:
- Снижение тонуса мышц нижних конечностей.
- Онемение и холодность ног.
- Отсутствия пульсации артерий на стопах.
- Отеки ног.
- Проблемы с эрекцией у мужчин.
- Язвы на пальцах и стопах на поздних стадиях заболевания.

От аорты отходят висцеральные артерии, питающие внутренние органы в результате их тромбоза возникают следующие симптомы:
- Сильные болевые ощущения в области живота, развивающиеся в результате отмирания клеток кишечника.
- Нарушение перистальтики кишечника.
- Тошнота и рвота.
- Нарушение трудоспособности.
- Запоры, чередующиеся с диареей.
- Повышение температуры тела, озноб.
Результатом тромбоза становится перитонит, который может вызвать летальный исход.
Болезнь выявить достаточно сложно, поскольку симптомы ее начинают проявляться поздно, и могут указывать на другие заболевания пищеварительной системы. На закупорку аорты указывает систолический шум выше пупка по средней линии живота и неравномерная плотность сосуда при пальпации.
Для подтверждения диагноза и определения на сколько сужена аорта используют ультразвуковое исследование или компьютерную томографию. Также необходимо сдать анализ крови на холестерин.
Как лечить заболевания
Для того чтобы лечение заболевания было эффективным, необходимо не только регулярно принимать препараты, назначенные врачом, но и менять образ жизни, устраняя факторы способствующие повышению уровня холестерина.
При подборе препаратов для лечения заболевания врач учитывает:
- Возраст пациента.
- Вес.
- Наличие вредных привычек.
- Состояние здоровья пациента.
- Хронические заболевания.
Для лечения атеросклероза брюшной аорты используют препараты из разных фармакологических групп. Лекарство, схему и длительность приема, а также дозировку может назначить только врач по результатам анализов.
К группе статинов относят препараты, позволяющие блокировать фермент, под воздействием которого в печени вырабатывается холестерин. Понижение уровня этого вещества в гепатоцитах приводит к появлению большого количества рецепторов к липопротеидам низкой плотности.
Также они обладают противовоспалительным эффектом, восстанавливают эластичность сосудов, снижают риск развития остеопороза и онкологических заболеваний.
Статины подразделяют на природные (Симвастатин, Ловастатин) и синтетические (Аторвастатин, Флувастатин).
- Заболевания печени в острой форме.
- Тяжелые нарушения функции почек.
- Повышенная чувствительность к компонентам.
При применении этих препаратов в редких случаях развиваются побочные эффекты в виде аллергических реакций, тошноты, боли в мышцах, нарушений памяти и мышления, бессонницы или головокружения.
Не стоит полностью полагаться на препараты. В период лечения необходимо придерживаться диеты и отказаться от вредных привычек.
Производные фиброевой кислоты, связываясь с желчной кислотой, сокращают выработку холестерина. К таким лекарствам относят Тайколор, Липантил, Гемфиброзил.

При употреблении средств может возникать боль в мышцах, нарушение пищеварения, аллергические реакции. Нельзя применять эти лекарства при гиперчувствительности к компонентам, тяжелых нарушениях функции почек и печение, а также в период беременности и лактации.
В некоторых случаях возможна комбинация фибратов со статинами.
Гиполипидемические средства
Препараты этой группы препятствуют всасыванию холестерина в кишечнике. Это приводит к тому, что запасы его в печени уменьшаются, а выведение из крови увеличивается. К таким средствам относят Эзитимиб.
Гиполипидемические средства в отличие от статинов не подавляют выработку холестерина в печени и не связывают желчные кислоты как фибраты. Не рекомендуется использовать их при повышенной чувствительности к компонентам или тяжелых нарушениях функции печени.
При применении средств могут возникать диарея, усталость, боль в мышцах и костях или аллергические реакции.
Препараты никотиновой кислоты
Никотиновая кислота позволяет понизить уровень холестерина и триглицеридов путем уменьшения скорости синтеза ЛПОНП. Он понижается из-за уменьшения количества свободных жирных кислот, выделяющихся из жировой ткани.
Наиболее выраженным побочным эффектом при приеме никотиновой кислоты является расширение сосудов кожи, вызывающее жар и покраснение. Чаще всего он развивается на начальном этапе лечения, а в дальнейшем ослабевает. Для того чтобы избежать проявлений, прием никотиновой кислоты начинают с минимальных доз, которые постепенно увеличивают.
Также для того чтобы уменьшить побочный эффект, препарат комбинируют с Аспирином. Также никотиновую кислоту часто назначают вместе с фибратами.
Если атеросклероз брюшной аорты привел к образованию аневризмы, диаметр которой более 4 см, проводят хирургическую операцию, иссекая пораженный участок сосуда и ушивая дефект или замещая его сосудистым протезом.
Если произошел разрыв аневризмы, необходимо срочное хирургическое вмешательство.
Народные средства
При атеросклерозе брюшной аорты используют следующие народные средства:

- Настойка боярышника. Для ее приготовления 200 г свежих ягод боярышника заливают 300 мл 70% медицинского спирта и настаивают в темном месте неделю. Процеживают и принимают по 3 мл утром и вечером перед употреблением пищи. Прием продолжают 3 месяца, затем делают перерыв на 4 недели и прием возобновляют.
- Лечебный настой. Смешивают в одинаковой пропорции траву спорыша, пустырника и валерианы. 3 г сбора заливают 200 мл кипящей воды и настаивают 40 минут. Процеживают и выпивают мелкими глотками. Употребляют средство раз в сутки в течение 2 месяцев.
- Настойка чеснока. Большую головку чеснока измельчают, помещают в посуду из темного стекла и заливают спиртом. Дают настояться, в течение недели периодически взбалтывая. Процеживают и принимают по 15 капель утром и вечером в течение 6 месяцев.
- Настойка калины. 200 г спелых ягод калины нужно измельчить и добавить 50 г меда. Затем злить 400 мл натурального вина приготовленного из красных сортов винограда. Дать настояться неделю и процедить. Принимать по 5 мл трижды в день перед едой. Лечить заболевание продолжать не менее полугода.
- Настойка корня хрена. Для приготовления средства 2 столовых ложки измельченного корня заливают 100 мл водки и настаивают неделю в темном месте. Процеживают и принимают по 20 капель дважды в день на протяжении 4 месяцев.
- Сок тыквы. Ежедневно натощак нужно выпивать 100 мл сока выжатого из мякоти спелой тыквы. Готовить средство нужно непосредственно перед применением. Такое лечение продолжать не менее 3 месяцев.
Для того чтобы понизить уровень холестерина в крови аорты и укрепить сосуды, необходимо правильно питаться. Пищу принимают небольшими порциями не менее 4 раз в день. Продукты употребляют в отварном, запеченном, тушеном виде или готовят на пару. Также уменьшают количество поваренной соли в блюдах. Предпочтение нужно отдавать свежим овощам и фруктам.
http://holesterinstop.ru/ateroskleroz/bryushnoj-aorty-simptomy-lechenie.html
Атеросклероз брюшной аорты: симптомы и лечение
Атеросклеротические изменения могут затрагивать любые крупные сосуды, включая брюшную аорту. Общая доля такой патологии среди всех видов атеросклеротических изменений составляет не более 20% от всего количества. Те, кто сталкивается с атеросклерозом брюшной аорты, иногда не подозревают, что это такое же опасное патологическое изменение, как, например, атеросклероз артерий головы. Между тем, проблема атеросклеротических трансформаций в этой крупной артерии может привести к ряду негативных последствий.
Классификация заболевания
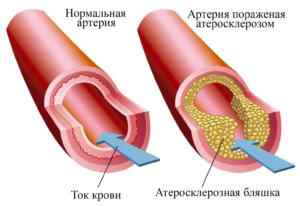
Суть заболевания, известного под названием атеросклероза аорты брюшной полости, состоит в возникновении на внутренней поверхности этого крупного сосуда холестериновых «заплаток», с помощью которых организм пытается остановить разрушение интимы (внутренней оболочки) аорты. По мере развития недуга у больных могут развиваться различные функциональные изменения, затрагивающие как внутренние органы, расположенные в забрюшинном пространстве, так и тазовые органы, и нижние конечности.
Официальная клиническая классификация выделяет несколько разновидностей заболевания в зависимости от степени изменений в сосудах артерии:
По локализации участка, в котором располагаются основные холестериновые отложения, атеросклероз брюшной аорты делится на три вида:
Для каждой формы и разновидности атеросклероза брюшной аорты характерны определенные симптомы и специфические изменения функций внутренних органов, поэтому при диагностике важно уточнить классификацию патологии.
Особенности недуга
Аорта является крупнейшим участком кровеносной системы, снабжающим жизненно важные органы необходимым количеством жидкости, кислородом и питательными веществами. Так как внутренний диаметр у нее достаточно большой, для прогрессирования атеросклероза брюшного отдела аорты требуется больше времени, чем на развитие заболевания других сосудов. Поэтому в 95% случаев патология диагностируется у глубоко пожилых людей.
В отличие от атеросклеротических изменений головы, нижних конечностей и сердца, отложения липопротеидов на стенках брюшной аорты и подвздошных артерий не сопровождается типичными клиническими признаками, однозначно свидетельствующими о начале атеросклероза.
Симптоматика заболевания нередко стерта и не вызывает подозрений относительно сосудистых аномалий.
В большинстве случаев атеросклероз этого участка кровеносной системы сопровождают абдоминальные боли. Их зачастую принимают за симптомы заболеваний ЖКТ, из-за чего атеросклероз брюшной аорты не лечится и прогрессирует дальше.
Симптомы атеросклероза аорты
При атеросклерозе брюшного отдела аорты симптоматика зависит от участка, в котором располагается основной массив холестериновых отложений. В любом случае патология будет отражаться на работе кишечника, из-за чего появятся:
- тупые боли в области желудка, которые возникают во время приема пищи, а также при физических или эмоциональных нагрузках;
- газообразование, урчание в животе, нарушения стула, которые провоцирует замедление перистальтики и возникающие в результате этого гнилостные процессы в кишечнике;
- снижение веса на фоне ухудшения работу ЖКТ.
Если атеросклеротические изменения располагаются в области бифуркации (раздвоения брюшной аорты), наблюдается несколько иная симптоматика, в которую вовлекаются практически все органы забрюшинного пространства и малого таза.
Помимо нарушения пищеварения у пациентов возникают:
- ухудшение эректильной функции;
- ухудшение чувствительности ног;
- хромота;
- развитие гангрены нижних конечностей.
При образовании кальцинатов на стенках артерии у пациентов наблюдается выраженная отечность ног. При этом, несмотря на быстрый прогресс и нарастание симптомов, атеросклероз брюшной полости может быть упущен из вида из-за схожести клинической картины с почечными патологиями.
Лечение и профилактика

Заболевание считается неизлечимым, поэтому при атеросклерозе аорты лечение продолжается всю жизнь. Устранение симптоматики — важная, но не самая главная часть терапии атеросклероза брюшной аорты. Куда более важную роль играют меры по уменьшению уровня вредных липидов в крови, восстановлении питания органов и тканей, затронутых патологическими процессами. Если привести эти показатели в норму, симптомы ослабнут. Однако полного их исчезновения нельзя добиться даже при радикальном вмешательстве.
Общие рекомендации для больных
При атеросклерозе любых сосудов ведущую роль играет соблюдение здорового образа жизни и понимание больным сложившейся ситуации. К сожалению, неприятие болезни в пожилом возрасте случается достаточно часто. Поэтому врачу важно донести до пациента необходимость соблюдения следующих мер:
возникновение на них холестериновых бляшек. Поэтому после постановки диагноза важно исключить эти факторы из жизни.
Общие положения важны на любой стадии болезни. На доклинической и латентной стадии их соблюдение поможет избежать прогрессирования болезни. При ишемической и терминальной стадиях они помогут отодвинуть катастрофу сосудов или вовсе избежать ее.
Основные лечебные мероприятия при поражении липопротеидами низкой плотности (ЛНП) брюшного отдела аорты проводятся консервативно, то есть с применением комплекса лекарственных средств. Он включает несколько групп препаратов:
- секвестранты холевой кислоты (Колестипол, Колекстран, Холестирамин и другие) — для нормализации уровня ЛНП в крови за счет уменьшения синтеза этих веществ в печени;
- фибраты (Ципрофибрат, Клофибрат и другие) — препараты для регуляции липидного обмена и нормализации уровня липидов в сыворотке крови, укрепления стенок аорты и улучшения микроциркуляции крови;
- статины (Аторвастатин, Симвастатин, Флувастатин и другие) — препараты для нормализации метаболизма жиров в организме и сыворотке крови за счет подавления некоторых ферментов;
- антиагреганты (Аспирин Кардио, Тромбо Асс, Аспикор и другие) — препараты, разжижающие кровь и улучшающие микроциркуляцию крови;
- ингибиторы АПФ (Эналаприл, Лизиноприл и другие) — препараты. Позволяющие регулировать АД и поддерживать его в рамках нормы.
Дополнительно используют комплексные препараты витаминов, включающих вещества, влияющие на устойчивость сосудов к влиянию негативных факторов.
Хирургические методы
Если лечение проявлений и симптомов нарушений проводимости аорты медикаментами не приводит к положительным результатам, используют хирургическое лечение. Так как диаметр аорты слишком большой для установки стента, при ее поражении применяют только полостную операцию, в ходе которой удаляют пораженный участок аорты и заменяют его протезом.
Хирургическое вмешательство проводят только в случае высокого риска закупорки аорты или ее разрушения (разрыва аневризмы).
Профилактика
Полностью исключить опасность возникновения атеросклероза невозможно, поэтому меры профилактики направлены на раннее выявление атеросклеротических изменений. Для этого рекомендуется с 40-летнего возраста ежегодно сдавать кровь на холестерин и глюкозу, контролировать артериальное давление. В возрасте старше 55 лет такие анализы стоит сдавать чаще — раз в полгода.

При обнаружении заболевания на ранних стадиях (доклинической и латентной) вероятность возникновения запущенных форм атеросклероза, требующих хирургического лечения, снижается до минимума. Хорошим подспорьем в борьбе с имеющимися атеросклеротическими отложениями станет бесхолестериновая диета, умеренная физическая активность и отказ от вредных привычек.
Возможные осложнения
Атеросклероз аорты, расположенной в области живота, опасно многими осложнениями. Самые распространенные из них связаны с тотальной закупоркой аорты или ее разрывом. Такие ситуации заканчиваются летальным исходом в 90% случаев. Смертельную угрозу несут и другие осложнения:
- гангрена ног;
- стенокардия;
- кардиосклероз;
- инсульт;
- инфаркт.
При появлении в пожилом возрасте такие состояния нередко приводят к летальному исходу или полной утрате пациентом самостоятельности. Спрогнозировать их появление можно на основании клинической картины и результатов инструментальных и лабораторных исследований. Снизить вероятность риска можно только в случае применения комплексного лечения и соблюдения всех рекомендаций лечащего врача.
Видео: Аневризма брюшной аорты. Кто в группе риска?
http://bloodvessel.ru/ateroskleroz/ateroskleroz-bryushnoj-aorty-simptomy-i-lechenie







