Дисплазия митрального клапана, Митральная дисплазия собак
Дисплазия митрального клапана собак (митральная дисплазия)

Определение болезни, краткая характеристика, распространение
Митральная дисплазия является весьма распространенным врожденным пороком сердца у собак (Cavalier Health).
Дисплазия митрального клапана является аутосомно-рецессивным врожденным пороком сердца собак, который характеризуется нарушением формирования и развития комплекса митрального клапана (Otoni C., Abbott J.A., 2012).
Митральная дисплазия собак — дефект створок митрального клапана, сухожильных хорд и / или папиллярных мышц вызывает недостаточность митрального клапана и регургитацию крови в левое предсердие, что приводит к перегрузке левого предсердия и левого желудочка, вызывая левостороннюю дилатацию сердца, вторичную гипертрофическую кардиомиопатию, застойную сердечную недостаточность, аритмии, редко – митральный стеноз (De Majo M. et al., 2003).
Параллельно при дисплазии митрального клапана у собак может регистрироваться другие пороки сердечно-сосудистой системы:
- трикуспидальная дисплазия (Domanjko-Petric A., 2004);
- гипертрофическая кардиомиопатия;
- субаортальный стеноз (Fernandez del Palacio M.J. et al., 1998).
К митральной дисплазии предрасположены собаки пород:
- бультерьер
- ротвейлер
- ньюфаундленд
- немецкая овчарка
- немецкий дог
Клинические признаки митральной дисплазии у собак
При дисплазии митрального клапана клинические признаки проявляются у молодых собак (1 — 2 лет), но могут развиться и в более позднем возрасте (иногда старше 8 лет). При данном заболевании симптомы вариабельные и неспецифические:
- общая слабость
- непереносимость физических нагрузок
- обмороки
- асцит
- бледность слизистых оболочек
- иногда может встречаться кашель
Диагноз при дисплазии двухстворчатого клапана собак
Предварительный диагноз может быть установлен с учетом данных анамнеза, породной предрасположенности, путем выслушивания с голосистолического шума и рентгенологических признаков кардиомегалии. На рентгенограммах обычно выявляют признаки левосторонней кардиомегалии. Также болезнь может осложнять кардиогенный отек легких.
Для постановки окончательного диагноза у собак, больных дисплазией митрального клапана, требуется проведения эхокардиографии в В- и M-режимах, а также допплерэхокардиографии.
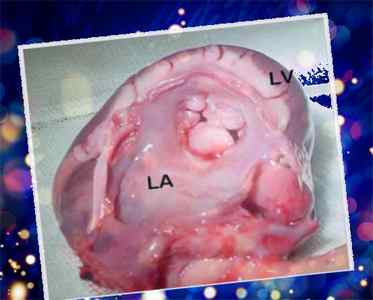
Выраженная митральная дисплазия у собаки
Дифференциальный диагноз при дисплазии двухстворчатого клапана собак должен включать в себя список схожих по клиническому течению заболеваний:
- субаортальный стеноз
- дефект межжелудочковой перегородки (Guglielmini C. et al., 2002)
- двухкамерный правый желудочек (Fukushima R. et al., 2011)
- гипертиреоз
- кардиомиопатии
- мышечная дистрофия Дюшенна
- инфекционный эндокардит
- легочный стеноз
- эндокардиоз митрального клапана
- дирофиляриоз
Прогноз для животных с клиническими признаками застойной сердечной недостаточности, как правило, неблагоприятный, но при слабовыраженных формах дисплазии двухстворчатого клапана у собак течение болезни может быть субклиническим (скрытым) в течение нескольких лет.
Медикаментозная терапия в настоящее время – это наиболее рекомендуемый вариант лечения, состоящая из ограничение уровня физической нагрузки, назначения атенолола, пимобендана и добавок таурина (Boswood A., 2010). Также используют при необходимости симптоматическую терапию.
Хирургическое вмешательство может применяться в тяжелых случаях. Рядом ученых были успешно использованы такие оперативные методы, как замена митрального клапана сердца у собак (Behr L. et al., 2007).
Литература по митральной дисплазии собак
^Наверх
Полезно знать
© VetConsult+, 2016. Все права защищены. Использование любых материалов, размещённых на сайте, разрешается при условии ссылки на ресурс. При копировании либо частичном использовании материалов со страниц сайта обязательно размещать прямую открытую для поисковых систем гиперссылку, расположенную в подзаголовке или в первом абзаце статьи.
http://vetconsultplus.ru/052016/Displazija-mitralnogo-klapana-Mitralnaja-displazija-sobak.html
Синдром дисплазии соединительной ткани сердца у детей
Е.Н. Басаргина
Научный центр здоровья детей РАМН, Москва Синдром дисплазии соединительной ткани сердца (ДСТС) у детей включает пролапс атриовентрикулярных клапанов, аномально расположенные хорды, аневризмы межпредсердной перегородки. ДСТС привлекает пристальное внимание педиатров из-за высокой популяционной частоты и риска развития таких осложнений как митральная регургитация, нарушение ритма сердца, а в некоторых случаях наступления смерти. Среди возможных патогенетических механизмов развития синдрома ДСТС рассматривается дефицит ионов магния. На основании анализа литературы и собственных данных делается вывод об эффективности и целесообразности применения магния оротата (Магнерот) у детей для коррекции нарушений метаболизма коллагена, лежащего в основе синдрома ДСТС. Терапия магнием оротатом у детей с синдромом СТДС приводит к уменьшению признаков пролапса клапанов, частоты выявления митральной регургитации, уменьшению выраженности клинических проявлений вегетативной дисфункции, частоты желудочковых аритмий, сопровождается повышением уровня внутриэритроцитарного магния.
Ключевые слова: дети, синдром дисплазии соединительной ткани сердца, лечение, магния оротат.
Dysplasia of the heart connective tissue among children
Ye.N. Basargina
Scientific Center of Children\’s Health, Russian Academy of Medical Sciences, Moscow Dysplasia of the heart connective tissue among children includes atrioventricular valve prolapse, abnormally positioned cords, aneurysms of the interatrial septum. Dysplasia of the heart connective tissue draws steadfast attention of the pediatricians due to the high population recurrence and risks, leading to such complications, as mitral regurgitation, cardiac rhythm disturbances and in some cases fatal outcome. Among probable pathogenetic mechanisms of dysplasia development, researcher considers magnesium ion deficiency. Based on the analysis of literature and own data, she draws a conclusion that it is effective and expedient to apply magnesium orotat (magnerot) among children for the correction of the collagen (accounted for dysplasia) metabolism disorders. Magnesium orotat based therapy among children, suffering from dysplasia of the heart connective tissue, reduces the indications of the valve prolapse, recurrence of mitral regurgitation, intensity of the clinical manifestations of the vegetative dysfunction, recurrence of the arrhythmias and is accompanied by the increase of the endoglobular magnesium level.
Key words: children, dysplasia of the heart connective tissue, treatment, magnesium orotat.
В структуре заболеваний сердечно-сосудистой системы у детей значительное место занимают функциональные нарушения и состояния, связанные с дисплазией соединительной ткани (ДСТ) сердца. В классификации Нью-Йоркской ассоциации кардиологов данные аномалии выделены в самостоятельный «синдром ДСТ сердца» [1].
Клинические проявления этих наследственных аномалий многолики и разнообразны, в связи с чем врач нередко затрудняется объединить множество симптомов воедино и увидеть за частной симптоматикой системную патологию, обусловленную ДСТ.
ДСТ — одно из часто встречающихся полиорганных заболеваний, обусловленных генетически детерминированным мезенхимальным дефектом, заключающимся в количественном и качественном изменении коллагена, приводящим к неполноценности соединительнотканного матрикса организма.
В соответствии с Омской классификацией (1990), врожденная ДСТ разделяется на 2 группы: к 1-й группе относят дифференцированные ДСТ. Они имеют определенный генный дефект, тип наследования и характерную клиническую симптоматику (синдромы Марфана, Элерса–Данло, Холта–Орама, несовершенный остеогенез и эластическая псевдоксантома). Во 2-ю группу включены недифференцированные ДСТ, характеризующиеся полиморфизмом стигм дизэмбриогенеза, представленных с различной частотой в фенотипе, с висцеральными проявлениями без четко выраженной симптоматики [2]. В этой группе также выделяют определенные комплексы фенотипических признаков, напоминающие фенокопии дифференцированных форм ДСТ (МАSS-фенотип, КСЧ-фенотип и др.). Среди недифференцированных дисплазий различают сочетание внешних фенотипических признаков дисплазии с признаками дисплазии одного или нескольких внутренних органов, а также изолированную ДСТ, при которой поражается лишь один орган, и отсутствуют внешние фенотипические признаки.
Присутствие соединительной ткани во всех органах и системах, общность ее происхождения из мезенхимы с гладкой мускулатурой, кровью и лимфой, ее полифункциональность предполагают многообразие симптоматики недифференцированной ДСТ, связанной с возникновением диспластических изменений, в том числе и в органах кровообращения, которые составляют интегрирующую систему, играющую ведущую роль в жизнеобеспечении организма. К важнейшим висцеральным фенотипическим проявлениям недифференцированной ДСТ относят: пролапс митрального и других клапанов сердца, ложные хорды желудочков, аневризму аорты и синусов Вальсальвы, двустворчатый аортальный клапан и ряд других изменений, которые могут быть как одиночными, так и множественными. Все эти состояния привлекают пристальное внимание исследователей, что связано с их относительно частой встречаемостью в популяции, а также с высоким риском развития серьезных осложнений и наступления внезапной смерти. Следует обратить внимание на то, что наряду с «синдромом ДСТ сердца» эти врожденные аномалии клиницисты обозначают термином «малые аномалии развития сердца» [3].
Клиническая симптоматика у пациентов с аномалиями развития сердца отличается большим разнообразием, что обусловлено количеством, локализацией малых структурных аномалий, а также вегетативной дисфункцией, клинические проявления которой могут быть выраженными в различной степени или вовсе отсутствовать. Вегетативные нарушения наблюдаются при недифференцированной ДСТ с довольно высокой частотой, по данным разных авторов, у 25–50% детей с дисплазией. При этом дети предъявляют многочисленные жалобы на повышенную утомляемость, общую слабость, нарушения сна, цефалгию, головокружение, склонность к пред- и обморочным состояниям, боли в области сердца и др. Высокая частота встречаемости малых аномалий развития сердца (максимален удельный вес аномально расположенных хорд желудочков и пролапса клапанов сердца) при синдроме вегетативной дисфункции свидетельствует о существенном значении ДСТ в генезе развития данных состояний.
Аномально расположенные хорды (АРХ) лишь в последние годы стали рассматриваться как проявление «синдрома ДСТ сердца». В отличие от истинных хорд АРХ прикрепляются не к створкам клапанов, а к стенкам желудочков и представляют собой дериват внутреннего мышечного слоя примитивного сердца, возникающего в эмбриональном периоде при «отшнуровке» папиллярных мышц. Гистологическое исследование показало, что АРХ имеют фиброзное или смешанное фиброзно-мышечное строение. В 95% случаев АРХ располагаются в полости левого и в 5% — правого желудочка [4]. В зависимости от расположения в полости сердца выделяют диагональные, поперечные и продольные АРХ. У детей чаще встречаются АРХ с диагональным (22,1%), затем с продольным (7,5%) и, наконец, поперечным (4,6%) расположением [5].
Пролапс митрального клапана (ПМК) — одна из наиболее распространенных и клинически значимых аномалий клапанного аппарата сердца у детей, при которой одна или обе створки митрального клапана прогибаются во время систолы желудочков в левое предсердие. ПМК не заболевание, а синдром, присущий разным нозологическим состояниям, что объясняется разнообразием механизмов формирования митрального пролабирования.
Принято выделять первичный («идиопатический») и вторичный ПМК. Принадлежность первичных форм ПМК к недифференцированной ДСТ в настоящее время не подлежит сомнению и находит подтверждение во внешних и висцеральных фенотипических особенностях пациентов с этим синдромом. Вторичный ПМК развивается на фоне воспалительного, коронарогенного, травматического поражения сердца и обусловлен нарушением сократимости миокарда левого желудочка и дисфункцией папиллярных мышц.
Первичный ПМК характеризуется благоприятным течением и хорошим долговременным прогнозом, однако пристальное внимание педиатров и кардиологов к данному синдрому обусловлено риском развития таких тяжелых осложнений, как митральная регургитация, нарушения ритма сердца, инфекционный эндокардит и др. [6–8].
Гемодинамически значимая митральная регургитация обычно связана с миксоматозным перерождением структур клапанного аппарата и характеризуетсядиффузным поражением фиброзного слоя, деструкцией и фрагментацией коллагеновых и эластических волокон, усиленным накоплением гликозамингликанов во внеклеточном матриксе [9]. У половины больных с ПМК гистологическими и гистохимическими методами обнаружено миксоматозное перерождение также и проводящей системы сердца и внутрисердечных нервных волокон [10]. Макроскопически створки клапана выглядят утолщенными, увеличенными в размерах, «вздутыми». Прикрепляющиеся к створкам хорды на всем протяжении фрагментарно утолщены, с участками надрывов. Миксоматозно измененная ткань утрачивает обычную плотность. При нормальном уровне внутрижелудочкового давления створки митрального клапана с нарушенной архитектоникой коллагеновых фибрилл выбухают в полость левого предсердия вследствие их избыточности, а также удлинения прикрепляющихся к створкам хорд [11].
Высокая распространенность в детском возрасте, тяжесть возможных последствий не могут не привлекать пристального внимания к проблеме своевременной диагностики и адекватного лечения первичного ПМК, которое должно включать как воздействие на ДСТ в целом и на ДСТ сердца в частности и складываться из мероприятий симптоматической и патогенетической терапии. Симптоматическая терапия при этом позволяет провести коррекцию основных клинических проявлений и осложнений заболевания с учетом характера, выраженности и субъективной переносимости симптомов, индивидуальных особенностей вегетативного гомеостаза и включает применение различных вегетотропных и психотропных средств, при необходимости — антиаритмических препаратов. Стратегия патогенетического лечения ДСТ сердца сводится к коррекции нарушений метаболизма коллагена с использованием витаминов, анаболических средств, препаратов магния. Рост цепей коллагена и созревание его молекулы происходит под влиянием ферментов пролин- и лизилгидроксилаз, кофактором которых является аскорбиновая кислота. Витамин С усиливает синтез коллагена (особенно I и III типов), стимулируя проколлагеновую мРНК. Известно благоприятное действие на состояние коллагена витамина В6. Кофакторная форма этого витамина — пиридоксаль-5-фосфат — имеет отношение к окислительному дезаминированию лизина и оксилизина (аминокислот, обеспечивающих прочность поперечных связей молекулы коллагена). В качестве лекарственных препаратов, стимулирующих коллагеноообразование, могут с успехом использоваться негормональные средства анаболического действия. Пониженное содержание глютамина и производных глютаминового цикла, установленное у пациентов с ДСТ, обосновывает курсовое применение анаболиков (оротат магния, оротат калия, рибоксин).
Среди возможных механизмов ДСТ, в том числе и сердца, в последнее время все большее внимание уделяется дефициту магния. Установлено, что в условиях магниевой недостаточности фибробласты вырабатывают неполноценный коллаген. Предполагается, что дефицит магния в первую очередь сказывается на активности магнийзависимой аденилатциклазы, обеспечивающей удаление дефектного коллагена [12–17]. Это, в свою очередь, приводит к слабости соединительнотканного аппарата митрального клапана, представляющего собой сложную структуру, которая включает соединительнотканное атриовентрикулярное кольцо, створки, сухожильные хорды, папиллярные мышцы. В ряде исследований показано, что латентная тетания (признанное проявление магниевой недостаточности) выявляется у 85% больных с ПМК и, наоборот, данная клапанная аномалия встречается у каждого четвертого пациента с латентной тетанией.
Имеются сведения о положительном влиянии терапии препаратами магния на клапанные структуры при ПМК, что выражается в уменьшении глубины пролабирования створок митрального клапана либо в исчезновении эхокардиографических признаков пролабирования [18–20]. В последние годы также получены сведения об успешном применении препаратов магния с антиаритмической целью [21–30]. Кроме того, частое сочетание экстрасистолии с ПМК в детской популяции делает возможность такой терапии еще более привлекательной.
Многие авторы указывают на взаимосвязь ПМК и других видов ДСТ сердца с нарушениями его ритма [23, 24]. Частота выявления желудочковых экстрасистол колеблется от 18 до 91%, наджелудочковых экстрасистол — в пределах 16–80% [25, 26]. Патогенетическими факторами нарушения сердечного ритма считаются миксоматозная дегенерация проводящей системы сердца и створок (особенно задней), а также митральная регургитация [27, 28]. В генезе наджелудочковых аритмий особое значение придается раздражению субэндокардиальных участков левого предсердия регургитирующей струей крови, что приводит к развитию очагов эктопического возбуждения [29]. В числе причин желудочковых нарушений ритма рассматривают гиперсимпатикотонию, аномальную тракцию папиллярных мышц, аномальное расположение (поперечное, диагональное) трабекул в полости желудочка [5, 30].
Проблема желудочковых аритмий (ЖА) у детей широко изучается. Однако до сих пор остается дискутабельным вопрос о необходимости проведения антиаритмической терапии при бессимптомной идиопатической мономорфной ЖА у больных без органического заболевания сердца. В этой ситуации использование традиционных антиаритмических средств, способных оказать лишь «косметический эффект» представляется нецелесообразнымс учетом возможных побочных эффектов, включая их кардиотоксическое, а в ряде случаев и проаритмогенное действие.
Ион магния известен как универсальный регулятор биохимических процессов и кофактор более 300 ферментов. Магний, являясь естественным антагонистом кальция, оказывает мембраностабилизурующее действие, способен удерживать калий в клетке и препятствовать симпатикотоническим влияниям, что дает возможность использовать препараты магния для лечения нарушений сердечного ритма. Сочетание же нарушений ритма сердца и ДСТ сердца позволяет рассматривать препараты магния в качества перспективного средства патогенетического лечения данной патологии.
В серии работ, проведенных в НЦЗД РАМН на базе кардиологического отделения, отделения функциональной диагностики и лаборатории патофизиологии, установлена зависимость выраженности клинических проявлений первичного ПМК, включая степень вегетативной дисфункции и аритмического синдрома, от дефицита магния. Изучение внутриклеточной (в эритроцитах) концентрации магния продемонстрировало отчетливое нарушение магниевого гомеостаза у детей с первичным ПМК и нарушением ритма сердца (НРС). Это позволило обосновать необходимость применения с патогенетической целью препарата магния у данной категории больных. С этой целью был использован комплексный препарат Магнерот (Worwag Pharma, Германия), представляющий собой комбинацию магния и нестероидного анаболика — оротовой кислоты. Наряду с анаболическим действием оротовая кислота, индуцируя синтез протеинов, участвует в обмене фосфолипидов, являющихся составной частью клеточных мембран, необходимых для фиксации внутриклеточного магния. Выбор препарата был также обусловлен антиаритмическими свойствами иона магния, характерными для антиаритмических препаратов I и IV класса (мембраностабилизирующие и антагонисты кальция), а также отсутствием побочных эффектов, которые могут появляться при применении традиционной антиаритмической терапии.
Препарат применяли в виде монотерапии в дозе 40 мг/кг в сутки в течение первых 10 дней приема, затем — по 20 мг/кг в сутки в течение 6 мес. В результате терапии содержание магния в эритроцитах возросло, однако оставалось пониженным (рис. 1).

Рис. 1. Изменение содержание магния в эритроцитах у детей с ПМК и НРС в результате 6-месячной терапии оротатом магния
Примечание:
НРС — нарушение ритма сердца;
ПМК — пролапс митрального клапана.
Через 6 мес от начала применения оротата магния жалобы уменьшились у 52% и исчезли у 12% детей. Изменился характер кардиального шума, выслушиваемого у пациентов с ПМК, что можно объяснить уменьшением степени пролабирования и регургитации. При эхокардиографическом исследовании выявлено уменьшение степени пролабирования передней створки митрального клапана, у части детей — задней створки. Кроме того, у 33% пациентов исчезла митральная регургитация и у 17% детей уменьшилась ее степень со II до I.
Антиаритмический эффект отмечен у большинства больных. Так, в 50% случаев зафиксировано полное восстановление нормального ритма, у ряда пациентов уменьшилось количество парасистол, предсердных экстрасистол, в том числе исчезли блокированные экстрасистолы и эпизоды желудочкового ритма. Следует отметить, что антиаритмический эффект чаще отмечался у пациентов с желудочковой парасистолией, чем с экстрасистолией. Антиаритмический эффект препарата мог быть в этом случае связан с уменьшением скорости диастолической деполяризации в результате антагонизма магния и кальция, что могло привести к исчезновению защитной блокады входа и разрядке парацентра.
Среди прочих эффектов оротата магния при НРС установлено его влияние на продукцию оксида азота, которая, в отличие от контроля, в 60% случаев увеличивалась в 2–2,5 раза (рис. 2). Этот эффект можно рассматривать, как положительный с учетом способности оксида азота корригировать влияние вегетативной нервной системы на сердце и предупреждать тромбообразование. Вероятно, с этим связано уменьшение жалоб пациентов на фоне лечения: реже возникала головная боль, уменьшалась эмоциональная лабильность. За период наблюдения у детей не было отмечено каких-либо неприятных ощущений и болей в области сердца. Важен тот факт, что ни у одного из включенных в исследование пациентов не зарегистрировано побочных эффектов связанных с применением препарата.

Рис. 2. Динамика содержания метаболитов оксида азота в крови на фоне терапии оротатом магния у детей с НРС
Примечание:
НРС — нарушение ритма сердца.
Таким образом, несмотря на высокую распространенность в популяции и тяжесть возможных последствий синдрома ДСТ сердца зачастую выпадает из сферы внимания практических врачей. Очевидно, что наличие ДСТ влияет на особенности течения заболеваний внутренних органов, а дефицит магния имеет непосредственное отношение не только к нарушенному синтезу коллагена как патогенетической основе ДСТ, в том числе и сердца, но и ко многим клиническим проявлениям последней и требует определенной корректировки проводимой терапии. Лечение детей с ПМК с применением оротата магния приводит к уменьшению пролабирования и степени митральной регургитации. У больных с асимптомной идиопатической ЖА препарат магния способствует уменьшению частоты желудочковых комплексов, а у ряда больных — исчезновению ЖА и может быть использован для монотерапии пациентов с идиопатической асимптомной ЖА. Приведенные сведения позволяют рассматривать ДСТ как клиническую форму первичного магниевого дефицита и, соответственно, использовать оротат магния в качестве эффективного средства патогенетического лечения этой формы патологии.
Пролапс митрального клапана и дисплазия соединительной ткани
Заболевание (ПМК) связано с провисанием (прогибом, выбуханием) одной или обеих створок митрального клапана в направлении полости левого предсердия, на 2 мм и более над уровнем митрального кольца, в период систолы желудочка сердца. Пролапс клапана может сопровождаться миксоматозной дегенерацией его створок и митральной регургитацией.
Это самая распространенная форма сердечной патологии связана с наследственным нарушением (дисплазией) структуры и функции соединительной ткани (ННСТ). Частота пролапса митрального клапана колеблется от 3 до 17 %. Особенно часто эта патология выявляется в возрастном интервале от 7 до 15 лет, а после 10 лет чаще встречается у девочек (в 2 раза). У детей с различной кардиальной патологией ПМК выявляется в 10-23 % случаев, достигая наиболее высоких значений при наследственных заболеваниях соединительной ткани.
У взрослых частота выявления ПМК существенно ниже, чем у детей. Средняя продолжительность жизни мужчин и женщин с ПМК не отличается от таковой в популяции в целом, что свидетельствует об оптимистическом прогнозе для подавляющего большинства пациентов. Тем не менее, заболевание сопровождается повышенной частотой развития опасных осложнений даже у молодых людей. Чаще всего наблюдается возрастание митральной регургитации, сопровождаемое дилятацией полостей сердца, мерцательной аритмией и последующей сердечной недостаточностью. Ухудшение состояния больных может возникать внезапно, в связи с резким
возрастанием митральной регургитации из-за разрыва хорд. Иногда возникают бактериальный эндокардит, тромбэмболии и инсульт, возможна внезапная кардиальная смерть.
Сердечная недостаточность у пациентов с ПМК обычно развивается в возрастном интервале от 50 до 70 лет. Частота названных осложнений достигает 5 %.
Этиология и патогенез ПМК. Различают первичный и вторичный пролапсы. Первичный пролапс – является генетической патологией и не связывается с какими-то заболеваниями или пороками развития. Но есть основания утверждать, что в большинстве случаев он является одним из частных проявлений синдрома соединительнотканной дисплазии и сопровождается характерными внешними фенотипическими признаками. Если же такие признаки отсутствуют, ПМК рассматривается как изолированная форма соединительнотканной дисплазии сердца (Э.В. Земцовский, 1998).
Вторичный пролапс – развивается на почве заболеваний воспалительного или коронарогенного характера, сопровождающихся дисфункцией папиллярных мышц и клапанов при ишемической болезни сердца, гипертрофической кардиомиопатии, дефекте межпредсердной перегородки. Он может быть проявлением дефектов питания (дефицит магния), экологического неблагополучия и др.
Заболевание сопровождается нарушением метаболизма, дегенерацией и разрушением коллагена, эластических структур митральных створок, снижением уровня его молекулярной организации (Г.И. Сторожаков с соавт., 2005). За счет кислых мукополисахаридов чрезмерно увеличивается размер створок клапана, которые начинают пролоббировать в предсердие. Поражение преимущественно затрагивает фиброзный слой, играющий роль соединительнотканного скелета митральной створки, приводит к его истончению, прерывистости и снижению прочности створок. Вместе с тем, наблюдается утолщение рыхлого спонгиозного слоя створки клапана.
Электронная микроскопия выявляет в этих случаях надрывы и фрагментацию коллагеновых волокон, а надрывы эндотелия создают условия для развития эндокардита и образования тромбов. Патологический процесс может захватывать клапанное кольцо и хорды, что может стать причиной их растяжения или разрыва. Иногда процесс захватывает соединительнотканные структуры аорты.
У части пациентов ПМК сопровождается митральной регургитацией (МР) различной степени выраженности, которая может быть оценена с помощью доплеровской эхокардиографии:
1 – регургитирующий поток крови проникает в полость левого предсердия более чем на 20 мм,
2 – поток проникает не более чем на половину длины предсердия,
3- поток проникает более чем на половину длины предсердия, но не достигает его «крыши»,
4- поток достигает задней стенки и «крыши», заходит за ушко левого предсердия или в легочные вены.
Выраженность пролабирования митрального клапана в предсердие подразделяется на 3 степени:
Клиника. Большинство лиц, с доказанным (эхокардиографически) ПМК, не предъявляют жалоб. При инструментальном обследовании у них могут не выявляться отклонения, или эти отклонения не имеют четкого клинического значения. Это так называемый «бессимптомный» вариант (феномен) ПМК. Существуют так же «малосимптомный» вариант, как частное проявление синдрома соединительнотканной дисплазии, «клинически значимый» и «морфологически значимый» синдромы ПМК. Для последнего варианта характерны наиболее значительные клинические проявления и неблагоприятный прогноз.
Заболевание чаще встречается у молодых людей с астеническим телосложением, недостаточным весом, повышенной мобильностью суставов, удлиненными руками, пальцами и другими внешними фенотипическими признаками соединительнотканной дисплазии. При расспросе у них выявляются:
– боли в области сердца или за грудиной;
– приступы сердцебиения, перебои в работе сердца;
– предобморочные и обморочные состояния;
– ощущение нехватки воздуха, удушья, дурноты;
– жалобы на общую слабость и повышенную утомляемость;
– чувство страха смерти, тревожность, депрессия и др.
При объективном исследовании выявляются повышение артериального давления, аритмии и блокады сердца, выслушивается систолический шум и систолический «щелчок». Иногда наблюдается «прекардиальный писк», слышимый больным. Изолированный систолический щелчок свидетельствует об отсутствии митральной регургитации, что с большой вероятностью указывает и на благоприятный долгосрочный прогноз.
Наличие позднего систолического шума (изолированного или в сочетании с щелчком) свидетельствует о наличии митральной регургитации, что даже в случае отсутствия признаков сердечной недостаточности, сущетвенно повышает риск возникновения осложнений и ухудшает прогноз,
так как у 15 % пациентов регургитация постепенно возрастает. Интенсивность систолического шума, в некоторой степени, пропорциональна степени регургитации.
Электрокардиографическое исследования в состоянии покоя и при нагрузке, 24-часовое ЭКГ-наблюдение, эхокардиография, данные анамнеза и результаты нагрузочных проб будут способствовать решению вопроса о возможности занятий спортом.
Положением КХЛ «о критериях допуска…» запрещён допуск к тренировкам и соревнованиям хоккеистов в случаях:
– наличия в анамнезе необъяснимых обмороков;
– отягощённого семейного анамнеза по «внезапной кардиальной смерти»;
– наджелудочковым и желудочковым нарушениям;
– удлинённого интервала QT;
– тяжелой митральной регургитации.
В клинической картине ПМК могут иметь место разнообразные симптомы соединительнотканной дисплазии нервной системы, сердца и других органов, проявления вегетативной дисфункции. Это:
– постоянные или приступообразные проявления гипервентиляционного
Существует мнение, что выраженность вегетативной дисфункции не связана с тяжестью патологии сердца и не влияет на прогноз.
Лечение. В случаях бессимптомного течения пролапса митрального клапана и отсутствия осложнений не требуется проведения лечебных мероприятий и прогноз совершенно оптимистичен. Подавляющее число лиц
с пролапсом митрального клапана и гемодинамически незначимой митральной регургитацией в специальном лечении не нуждаются. Рекомендуется лишь периодическое (регулярное) клиническое и инструментальное обследование.
В группу риска входят лица с пролапсом митрального клапана, сопровождающимся митральной регургитацией 2-3 степени, желудочковой экстрасистолией, приступообразными нарушениями желудочкового ритма, нарушения предсердно-желудочковой проводимости (предсердно-желудочковые блокады II степени и выше), синдромом удлиненного QT, обморочными состояниями в анамнезе.
Наличие желудочковых нарушений сердечного ритма является показанием к назначению бета-адреноблокаторов. В случае выраженного утолщения створок или митральной недостаточности отдельным больным показана профилактика инфекционного эндокардита антибиотиками.
Сочетание пролапса с недостаточностью в организме магния требует назначения его препаратов. При внезапных разрывах хорд, сопровождающихся признаками тяжелой регургитации и отёка легких, проводятся соответствующие неотложные мероприятия.
Появление симптомов сердечной недостаточности, выявление мерцательной аритмии, признаков дилатации камер сердца, снижение толерантности к физической нагрузке должны побудить к решению вопроса о сроке оперативного лечения митральной недостаточности.
Многие из перечисленных выше симптомов свидетельствуют о психовегетативной дисфункции и астении, но это не является признаком тяжести клапанной патологии. Более того, пролапс митрального клапана может существовать и без вегетативой дисфункции. Вегетативная дисфункция коррегируется адекватными мероприятиями.
Неотложная помощь необходима во время приступов, которые могут
привести к «внезапной аритмической смерти» из-за фибрилляции желудочков. Больного следует уложить, успокоить, впрыснуть в ротовую полость изокет или дать нитроглицерин под язык, вызвать кардиологическую скорую помощь и наблюдать. В случае наступления клинической смерти проводится сердечно-легочно-мозговая реанимация – непрямой массаж сердца и искусственная вентиляция легких.
Профилактические мероприятия. Кроме названных выше, большое значение имеет своевременное обнаружение проявлений дисплазии соединительной ткани на стадии набора детей и подростков в спортивные школы. Диспластические изменения ведут к дисфункции различных органов и систем. Одно из частых ее проявлений дисплазия соединительной ткани сердца (4-12%), ведущая к формированию пролапса митрального клапана и сопровождающаяся вегетативной дистонией.
Особенно внимательно следует относиться к подросткам, желающим заниматься баскетболом, гандболом, волейболом, прыжками в высоту и часто обладающим специфической внешностью.
Клинико-морфологические проявления дисплазии соединительной ткани:
– высокий рост и недостаточный вес, астеническое телосложение, непропорционально длинные конечности, тонкие длинные пальцы рук, сколиозы, выраженные кифозы, лордозы или синдром «прямой спины», деформации грудной клетки, плоскостопие,
– гипермобильность суставов, склонность к вывихам и подвывихам, обусловленная слабостью связочного аппарата, признак «большого пальца и запястья», нарушение соотношения длинны 1-го и 2-го пальцев стопы, с образованием сандалевидной щели,
– уменьшение мышечной массы, в том числе и массы сердца, что ведет к снижению сократительной способности миокарда,
– патология органов зрения (близорукость, увеличение длины глазного яблока, плоская роговица, дислокация хрусталика, синдром голубых склер),
– гиперэластичность, истончение кожи и стрии на поясничной части спины, склонность к травматизации и последующему образованию келоидных рубцов или шрамов в виде «папиросной бумаги», подкожные узелковые образования, чаще на нижних конечностях,
– варикозные расширения вен нижних конечностей (у обследуемого и у его родственников), аневризмы средних и мелких артерий,
– бронхолегочные аномалии и поражения затрагивают бронхи и альвеолы (эмфизема, бронхоэктазы, простая и кистозная гипоплазия, спонтанный пневмоторакс,
– нефроптоз (опущение почек) и сосудистые нарушения в почках, энурез,
– ранний кариес и генерализованный пародонтоз,
– дефекты речи, аутизация.
Совершенно справедливо мнение, что “… существующая система медицинского обеспечения спортивной деятельности, детского и юношеского спорта, нуждается в серьезном совершенствовании” (Г.Д. Алексанянц, Г.А. Макарова, В.А. Якобашвили, 2005). В частности, ими предлагается при первичном медицинском обследовании учитывать:
А – общепризнанные критерии допуска к занятиям избранным видом спорта;
Б – степень вероятности скрытой патологии (пре- и перинатальную патологию, заболевания, перенесенные в раннем детстве, конституциональные особенности организма);
В – степень вероятности возникновения патологии в процессе мышечной деятельности, возрастающей по напряжению (патологическая наследственность, все перчисленные факторы риска, включая профессиональные, связанные со спецификой избранного вида спорта).
Риски по позициям “Б” и “В” требуют разработки комплекса дополнительного обследования и четких рекомендаций для тренеров по нагрузкам и их ограничению. Большую роль в выявлении «слабых звеньев» играет расспрос, анкетирование родителей.
Предлагаемая, названными выше авторами, система дополнительных мероприятий при первичном медицинском обследовании позволит значительно уменьшить существующую сегодня опасность столкновения с опаснейшими нарушениями ритма сердечных сокращений у спортсменов.
Серьезным осложнением ПМК является инфекционный эндокардит, который иногда возникает и в условиях полного отсутствия признаков митральной регургитации. Поэтому необходимо активное выявление и санация очагов хронической инфекции в носоглотке, полости рта и др. Профилактика антибиотиками при ПМК показана в случаях:
– систолического шума и систолического щелчка;
– изолированного систолического щелчка и эхокардиографических
признаках митральной регургитации;
– изолированного систолического щелчка и эхокардиографических
признаках миксоматозной дегенерации створок МК.
http://einsteins.ru/subjects/mops/theory-mops/prolaps
Дисплазия соединительной ткани сердца — патология, требующая систематического внимания
Волокнистые структуры организма могут иметь дефекты. Они связаны с изменениями в коллагеновых волокнах генетического характера и относятся к проблеме, которую обозначают как дисплазия соединительной ткани.
Патология распространяет свое влияние на многие системы и органы там, где присутствует соединительная ткань, нарушая их здоровье. Большая доля проблем такого характера в общем количестве заболеваний приходится на ткани сердца. О том, что это такое, дисплазия соединительных тканей сердца у взрослых и детей, расскажем в данной статье.
Особенности недуга у взрослых и детей
Болезнь может обозначить себя сразу после рождения человека или проявляться постепенно в течении жизни. У детей, новорожденных дисплазия соединительных тканей сердца присутствует чаще всего как фактор, вызывающий нарушения ритмов. Это: наджелудочковая или желудочковая экстрасистолия. Могут быть и врожденные пороки сердца, и другие нарушения.
Во взрослом возрасте выявление причины нарушений, если это дисплазия соединительной ткани, также актуально, как и в ранние годы. Диагноз проясняется с трудом.
Классификация
Однозначной общепринятой классификации заболевания еще пока не существует. Один из вариантов разделить нарушения по разновидностям, это классификация их по синдромам. Дисплазия соединительной ткани, которая поражает ткани сердца и вызывает его заболевания, включает:
- Клапанный синдром:
- дегенерация клапанов,
- всевозможные пролапсы, вызванные нарушениями соединительной ткани.
- Сосудистый синдром – недостаток компонентов в стенках сосудов, болезненные изменения в артериях, которые имеют эластический тип:
- тонус сосудов изменяется и отличается от нормы,
- давление в артериях склонно к пониженным показателям.
- Торакодиафрагмальное сердце – камеры имеют нормальное строение, но размеры их уменьшенные ( часто провоцирует заболевание деформация грудной клетки).
- Аритмический синдром встречается у больше половины пациентов с дисплазией соединительной ткани. Причиной является нарушение метаболизма в мышцах сердца. Аритмии могут быть инициированы клапанным синдромом. Возможны проблемы:
- пароксизмальные тахиаритмии,
- внутрижелудочковые и атриовентрикулярные блокады,
- желудочковая экстрасистолия,
- нарушения в работе водителей ритма,
- синдром перевозбуждения в работе желудочков.
- Синдром внезапной смерти – это явление может быть вызвано действием одного или нескольких одновременно перечисленных выше синдромов.
Синдром дисплазия соединительных тканей сердца в 1990 году был определен как группа заболеваний, которые вызывают болезни сердца из-за органических нарушений в соединительных тканях. Синдром включает варианты неполноценного развития соединительной ткани, которые объединяет общее название – диспластическое сердце.
Причины возникновения
Нарушения строения соединительной ткани могут быть разной природы:
- Врожденные:мутация генов, которые ответственны за создание ферментов, необходимых при синтезе коллагена и тех, что непосредственно отвечают за формирование и пространственную организацию волокон коллагена.
- Приобретенные:
- недостаточное питание,
- неблагополучная экологическая обстановка.
Симптомы дисплазии соединительной ткани сердца

Признаки аномальных явлений в работе сердца, связанных с дисплазией соединительной ткани могут быть разнообразными, потому что есть множество вариантов проявления болезни в организме. Чаще наблюдаются вегетативные нарушения и общее недомогание.
- нарушение сна,
- повышенная утомляемость,
- болезненные ощущения в сердце,
- слабое самочувствие,
- цефалгия,
- частые предобморочные состояния.
Причины, обуславливающие болезни сердца, являются одновременно симптомами возможной дисплазии соединительной ткани:
- Особенности строения сосудов, сердца и его структурных частей:
- аневризма перегородки между предсердиями,
- гипоплазия аорты или легочного ствола,
- нарушение функционирования митрального клапана — пролабирование его створок,
- проблемы, связанные с хордами: избыточная подвижность, удлинение;
- аневризмы, располагающиеся на коронарных артериях,
- функциональные нарушения проводящей системы,
- клапаны трикуспидальный и митральный имеют на створках избыточную ткань,
- легочный ствол или аорта расширены в проксимальной части,
- составляющие клапанов имеют дегенеративные изменения,
- нарушения в строении крепления хорд,
- овальное окно,
- клапаны имеют неприродное число створок,
- миокардиальные мостики,
- аномалии перегородки между желудочками.
- Конституциональные особенности:
- поворот сердца вокруг продольной и сагиттальной оси,
- «капельное” сердце,
- «висячее” сердце.
- Деформации позвоночника и грудной клетки, провоцирующие болезни сердца.
Про данные УЗИ сердца при дисплазии межпредсердной перегородки, митрального клапана, левого желудочка и другие методы диагностики недуга читайте ниже.
Диагностика
Раннее определение проблемы очень важно, потому что дает возможность поддержать состояние больного и не допустить прогрессирования болезни и, связанных с ней последствий.
- электрокардиография,
- Допплер-эхокардиография,
- электрокардиография суточного мониторирования.
Лечебные мероприятия при заболеваниях соединительной ткани основаны на, большей части, общеукрепляющих действиях немедикаментозного характера. Целью их проведения является улучшение кровообращения и питание тканей недостающими для их полноценного функционирования компонентами. Немаловажным является подобрать для пациента распорядок дня, предусматривающий полезные нагрузки и своевременный отдых.
Терапевтическое
Терапевтическое лечение дисплазии сердца:
- лечебная физкультура – подбирают нагрузки с учетом индивидуальных особенностей больного;
- психотерапия,
- физиотерапия,
- аутотренинг,
- водные процедуры,
- массаж позвоночника,
- упражнения йоги,
- иглорефлексотерапия.
Медикаментозное
Прием препаратов, направленных на следующий результат:
- обогащение организма магнием,
- метаболического характера, подпитывание тканей необходимыми аминокислотами,
- средства, увеличивающие коллагенообразование;
- уменьшение проявлений вегето-сосудистой дистонии,
- приведение в спокойное состояние нервной системы,
- предупреждение нейродистрофии миокарда,
- профилактика антибактериальными препаратами инфекционного эндокардита.
Применяются препараты, если есть назначение врача:
- магнерот,
- коэнзим,
- панангин,
- витамины,
- карнитин,
- препараты, содержащие жирные кислоты.
Народные методы
Допускается лечение настоями и отварами трав, предварительно следует согласовать назначение с врачом.
Профилактика
Если в семье есть люди, у которых выявлена проблема нарушения соединительной ткани, то важно:
- чтобы всех членов семьи наблюдал один специалист,
- семейный врач берет на себя координирование наблюдения членов семьи другими специалистами,
- в таких семьях в качестве профилактики обозначают мероприятия по заблаговременному планированию семьи.
Осложнения

Пациенты с проблемой нарушений строения соединительной ткани должны быть в поле наблюдения специалистов. Если состояние тканей не поддерживать своевременно, а вызванные этим явлением болезни не пролечивать, то возможно дальнейшее прогрессирование патологии и тяжелые последствия.
Соединительная ткань без специальной терапии может подвергаться деградации, перерождению и вызывать необходимость хирургического вмешательства, если это возможно, например, замена клапана. Если операция невозможна, то необратимые явления могут привести к летальному исходу
Давайте поговорим про прогноз при синдроме дисплазии соединительной ткани с поражением сердца. Если пациент соблюдает рекомендации специалиста, относится со вниманием к своему здоровью, периодически проходит профилактические курсы лечения, то возможен позитивный прогноз с нормальным качеством жизни.
Еще больше полезной информации об особенностях дисплазии соединительной ткани сердца :
Что такое стеноз или дисплазия митрального клапана сердца
Пороки сердца, к большому сожалению, одно из самых распространенных заболеваний на сегодняшний день. Пороки митрального клапана в этом отношении играют одну из ключевых ролей. В большинстве случаев речь идет о сочетании сужения неокончательно смыкания створок. Но встречается не так редко (в трети всех случаев) и изолированный вид стеноза. Заболевания клапанов сердца опасно, но излечимо.
Сначала следует разобраться с тем, что же это за орган такой, от которого столько зависит. Это образование, которое соединяет ткани, располагается он между левым предсердием и левым желудочком. Структура его состоит их пары тонких створок (верхней и нижней), которые отличаются подвижностью. Главная роль его такова: когда кровь из желудочка направляется в предсердие, то створки растворяется, чтобы пропустить кровяной поток, который идет из желудочка в аорту, после чего створки закрываются с целью не пропустить кровь обратно в предсердие. Идеальный вариант заключается в том, что клапанные створки закрываются полностью и тогда отверстие между желудочком и предсердием закроется.
Однако при нарушении всего этого процесса нормальная соединительная клапанная ткань постепенно вытесняется рубцовой. В результате этого образуются сращения промеж створками. Именно такое положение является патологией и носит название стенозом митрального клапана. Этот недуг относится к тем сердечным порокам, которые были приобретены. Признаки у него следующие: соединительная ткань створок клапана подвергается поражению, в результате этого образуется воспаление. Особенно это опасно при ревматизме. Рубцовые изменения способствуют сужению отверстия промеж предсердия и желудочка, в результате чего кровь просто не может поступать из предсердия.
В результате этого, давление в левом предсердии значительно повышается и начинается его гипертрофирование, которое заключается в утолщении стенок. Кровь в левый желудочек начинает поступать не в полном объеме, то есть в аорте её недостаточно. Если это не начать лечить, то в довольно скором времени кровь просто перестанет в нужно количестве поступать не только к сердцу, но и во весь организм, то есть нарушается гемодинамика. Если вовремя на начать лечение (здесь необходим хирургический подход), то сердечная мышца подлежит быстрому изнашиванию, её функция циркуляции кровяного потока по всему организма становится невыполнимой, и питание всех тканей человеческого организма находится под угрозой. Ведь, кровь – это своеобразное топливо и если кровообращение нарушено, то ни к чему хорошему это не приводит.

Причины стеноза
Чаще всего болезни клапанов сердца таят в себе причины ревматизма (то есть острой лихорадки сердца). Надо отметить, что почти все приобретенные сердечные пороки вызваны именно этим заболеванием. А потом может развиться и ревмокардит, это когда соединительная и мышечная ткани такого важного органа, как сердце подвергаются процессу воспаления.
Симптомы заболевания
Клинические признаки недуга могут сильно варьироваться в зависимости от того, на какой стадии находится болезнь. В разных странах классификация отличается.
В начальной стадии (она ещё называется стадией компенсации) никаких клинических симптомов увидеть нельзя. Это объясняется тем, что сердце и остальные органы человеческого организма на это стадии вполне способы самостоятельно справляться с нарушениями, для этого используются компенсаторные механизмы. Примечательно то, что на такой стадии недуг может находиться не один год, если клапанное кольцо не сильно сужено (не больше 3-х квадратных см), то это может длиться много лет.
Вторая стадия называется субкомпенсацией, она возникает по мере того, как сужение прогрессирует, и механизмы приспособления организма уже не способны самостоятельно этому противостоять. Просто нагрузка на сердце уже очень большая. И вот здесь уже есть возможность наблюдать первые симптомы – начинается одышка при физических упражнениях или просто нагрузках, она может сопровождаться болью в области между лопатками с левой стороны. А ещё человек может явственно ощущать, что сердце его работает с перебоями, бьется неравномерно, сердцебиение учащается. Примечательно что пальцы на концах могут становиться фиолетового или голубого цвета, то же самое касается ушей. Человеку постоянно холодно, причем холодать могут только руки или ноги. А ещё нередко все это сопровождает мерцательная аритмия.
Декомпенсационная стадия сопровождается уже полной дистрофией мышечной системы (речь идет о сердечной мышце). В легких начинает застаиваться кровь, её становится все больше, потом все это переходит уже на весь организм. Чувство одышки ощущается уже постоянно, больной способен полноценно дышать, только если он полусидит. Опасность заключается в том, что все это может стать причиной отека легких, а это уже непосредственная угроза жизни.
Потом ко всем этим симптомам начинает добавляться кашель, человек начинает харкать кровью, стопы и голени отекают, внутриполостной отек способствует значительному увеличению живота, печень наполняется кровью и ощущаются сильные боли справа. В результате этого не исключен цирроз печени в кардинальной форме. Однако и с этой стадией ещё можно справиться, если начать интенсивную медикаментозную терапию.
Последняя стадия называется терминальной, негативные изменения в организме уже носят необратимый характер. Артериальное давление становится все меньше, отекает уже все тело. Обмен процессов не только в сердце, но и в других органах полностью нарушен, результатом является прекращение жизни человека.

Как осуществляется диагностика
Для того, чтобы поставить верный диагноз, необходимо руководствоваться следующими данными:
1 Клинический осмотр. Если кожные покровы бледные, а на щеках так называемый «митральный румянец», то это нехорошие признаки. Голени и стопы отекают, живот значительно увеличивается. Давление сильно понижается, а пульс при этом слабый, но частый. Когда осуществляется прослушка груди то явственно слышна шумы, носящие патологический характер, а тон такой, что напоминает перепела (он так и называется «тон перепела»). Это объясняется тем, что через внутренне отверстие кровь пробирается с трудом, ещё сопровождается хрипом в легких. Если ощупать живот, то можно понять, что печень стала больше. 2 Лабораторное исследование. При кровяном анализе становится понятно, что лейкоцитов гораздо больше, кровь свертывается. Анализ мочи тоже показывает патологии, так как деятельность почек также нарушена. Биохимический анализ крови показывает, что плохо работают не только почки, но и печень. Иммунологические исследования позволяют понять, что наблюдается ещё и ревматизм. 3 Инструментальное исследование. Проведенное ЭКН показывает, что в левом предсердии есть гипертрофированные изменения, сердечный ритм нарушен. При суточном мониторинге ЭКГ выявляются сердечные негативные изменения, которые происходят даже в бытовых условиях. Это очень важно, так как однократное ЭКГ, проводящееся в состоянии покоя, этого не покажет.

При рентгене груди видно, что в легких есть застойные признаки, конфигурация сердца изменяется, так как его камеры расширены. Визуализация внутри сердца возможна посредством УЗИ, можно увидеть насколько изменена его толщина, сужено отверстие. Также выявляется степень выраженности нарушения гемодинамики (то есть давление в левом предсердии повышается и происходит оценка, насколько нарушен кровоток.
Стеноз бывает незначительным, выраженным и критическим. Степень определяется площадью атриовентикулярного отверстия. Именно на основании этих показания определяется тактика хирургического вмешательства, если стеноз имеет площадь более 1,5 кв. см, то здесь речь идет однозначно о необходимости операции.
Если диагноз не совсем ясный или осуществляется оперативное лечение, то можно выполнить катеризацию сердечных полостей, при этом нужно определить насколько велика разница давления в желудочке и левом предсердии.
Как осуществляется лечение
Лечение может быть медикаментозным, хирургическим и комбинированным. При тактике выбора необходимо учитывать индивидуальные показатели каждого пациента, в зависимости от того, насколько сильно развит стеноз.
Если речь идет о первой стадии заболевания, то есть когда клинических проявлений не видно и операции не нужна, то целесообразно применить медикаментозное лечение, направленное на то, чтобы прекратить застой крови в сосудах. В этом отношении неплохо себя показали мочегонные препараты.
Вторая и третья стадии (в случае если размер стеноза достиг полутора кв.см.) предусматривают оперативное лечение, лекарства при этом должны приниматься на регулярной основе.
Когда у больного четвертая, то нужна операция, с её помощью есть возможность продления жизни человека. Однако, не на долгое время, поэтому очень часто от операции отказываются, так как велик риск умереть сразу после неё.
На пятой стадии, операционное вмешательство противопоказано, так как гемодинамика явно нарушена, изменении во внутренних органах носят необратимый характер, и можно использовать только лечение медикаментами, это позволит снизить мучительные ощущения больного.

К операционному вмешательству есть определенного рода противопоказания, их следует принимать во внимание:
- У больного ярко выраженная стадия декомпенсации, стадия течения порока терминальная.
- Пациент помимо всего прочего, страдает от острых заболеваний инфекционного характера.
- Наблюдаются соматически недуги, которые находятся в стадии декомпенсации (речь в первую очередь идет о заболевании сахарным диабетом и бронхиальной астмой).
- Заболевания сердечно-сосудистой системы, носящие острый характер. Самый распространенный вариант – инфаркт миокарда, инсульт, гипертонический криз и осложненные нарушения ритма, которые наблюдаются впервые).
Стеноз больных клапанов сердца — как жить при этом
Если у человека диагностировано такое заболевание, то ему придется поменять свой образ жизни кардинальным образом. Ему следует хорошо, а самое главное правильным образом питаться, придерживаться в этом отношении строго режима. Жидкости не следует пить много, поваренную соль если не совсем исключить из рациона, то точно существенно ограничить. Трудовой режим должен быть таким, чтобы оставалось достаточно времени для полноценного отдыха, чтобы была возможность полного восстановления сил. Обязательно надо хорошо высыпаться, относительно физических нагрузок – тяжелые должны быть исключены. Стрессовые ситуации должны быть сведены к минимуму, если нужно, то надо поменять работу, если на ней сплошные стрессы, как говорится, здоровье дороже. Побольше гулять на свежем воздухе.

Дисплазия митрального клапана
Это ещё одна разновидность заболевания сердца. Дисплазия митрального клапана проявляется сильной утомляемостью, у человека болит или кружится голова, сильная одышка, боли кардиального характера, повышенное сердцебиение.
Человек может падать в обморок, плохо спасть и плохо есть. Дисплазия лечится чаще всего симптоматически (седативные и антиаритмические средства зарекомендовали себя очень хорошо). Если регургитация ярко выражена, то целесообразно применить протезирование митрального клапана.
Заболевание является дефектом, который характеризуется тем, что одна или две створки предсердного клапана выбухают. Очень опасно то, что в кардиологической практике дисплазия выявляется у 10% детей. Чаще всего этим недугом страдают люди, уже имеющие различные сердечные заболевания. Так, 37% пациентов уже имеют врожденные пороки, ещё больше – до 47% болеют ревматизмом, ну а наибольшую группу риска составляют те люди, у которых плохая в этом отношении наследственность. Здесь можно говорить о 100% случаях. Примечательно то, что в большинстве случаев этот недуг поражает женщин, возрастом от 35 до 40 лет.
Причины возникновения заболевания
Если говорить строго, то самостоятельным заболеванием это не является, скорее речь идет о синдроме клинико-анатомического характера, причем встречается он в самых разнообразных формах. Бывает вторичный и вторичный пролапс клапана (ещё одно название).
Первый или идиопатический пролапс, обусловлен тем, что соединительная ткань с рождения имеет деформацию. Здесь встречаются и другие виды аномалий (неправильное прикрепление, укороченный код). Моно здесь говорить и о некоторых наследственных синдромах.
Если говорить о вторичной форме недуга, то здесь можно наблюдать прямую связь с инфарктом миокарда, миокардитом, ревматизмом и травмами груди.
Симптомы заболевания
Особенно ярко выражены симптомы у детей, чаще всего речь идет о паховой и пупочной грыже, плоскостопии, сколиозе, косоглазии, Может деформироваться грудная клетка. Большое количество, страдающих этим недугом, нередко очень часто простывают, болеют ангиной.
У взрослых людей наблюдаются перебои в работе сердца, человек постоянно потеет, его тошнит, а ещё он постоянное ощущает наличие комка в горле. Не хватает воздуха, голову мучает мигрень. На прогрессирующей стадии недуга наблюдается сильная одышка, человек очень быстро утомляется. Депрессия, повышенная тревожность – все это тоже есть, когда наблюдается стеноз артерий. Последствия могут быть самыми страшными, вплоть до внезапной смерти.
Лечение пролапса митрального клапана артерий сердца
Применяются методы немедикаментозного лечения, такие как аутотренинг, физиотерапевтическое и психотерапевтическое воздействие. Очень важно, чтобы пациент соблюдал режим дня, правильно питался, спал достаточное количество времени, много гулял.
Для предупреждения развития инфаркта миокарда применяется медикаментозное лечение, чаще всего для этого используются седативные препараты.
Осложнения без лечения
Если вовремя не







