Тампонада сердца: причины, симптомы, признаки, неотложная помощь
Тампонада сердца: причины, симптомы, признаки, неотложная помощь
Неотложные состояния сердечно-сосудистой системы значительно могут повлиять на состояние здоровья пациента, вплоть до того, что могут привести к летальному исходу. Одним из таких состояний является скопление крови в полости сердечной сумки.
Что же это за процесс?
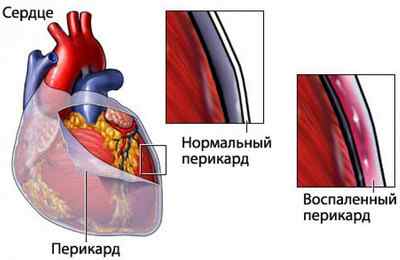
Тампонада сердца – это заболевание, которое развивается вследствие кровоизлияния в перикардиальную полость. Оно может происходить из-за травмы сердца (проникающие ранения грудной клетки, прокол осколками ребер при их переломах). Нередко данное состояние возникает во время проведения малоинвазивных процедур (при проколе сердечной сумки) или после них. В результате этого между перикардом (соединительнотканной сумкой) и эпикардом (наружной оболочкой сердца) начинает скапливаться кровь. Тампонада сердца приводит к сдавливанию органа, из-за чего он не может сокращаться правильно. В итоге страдает гемодинамика всего организма.
Если выпот крови массивный, сердце может перестать сокращаться вообще (асистолия или остановка сердца). Из-за этого, неотложная помощь при ней просто необходима, так как при ее неоказании возможен летальный исход. Какие же формы имеет тампонада сердца и каковы причины ее развития?
Этиология кровоизлияния в перикард
В первую очередь к развитию выпота приводят травматические поражения сердечных оболочек. Они могут быть как внешними, так и внутренними. К внешним причинам относят проникающие ранения грудной клетки и малые неинвазивные мероприятия. Внутренние факторы развития тампонады – катетеры в полости сердца, вводимые через сосуды.
Тампонада сердца кровью может развиться и в результате расслаивающей аневризмы аорты. Однако в данном случае счет идет на часы, а жизнь пациента висит на волоске. Аневризма обычно диагностируется поздно и в большинстве случаев приводит к смерти.

Частой причиной кровотечения является инфаркт миокарда, особенно при разрыве сердечной мышцы.
Нередко, но случается, что кровотечение в перикард появляется при проведении антикоагулянтной терапии. Мельчайший разрыв стенок сердца приведет к незначительной кровопотере, которая при применении противосвертывающих средств не останавливается в течениие длительного времени.
Крайне редко, но случается, что развивается спонтанная тампонада сердца. Причины в таком случае может и не быть либо она кроется в генетическом дефекте стенок сосудов и сердечных оболочек. Подобную форму кровотечения называют идиопатической
Формы заболевания
Различают острую и хроническую формы. Как же они проявляются?
Острая тампонада сердца характеризуется внезапным началом и резким проявлением клинических симптомов. В норме в полости перикарда присутствует жидкость. Объем ее небольшой, около 40 мл. При острой тампонаде объем излившейся крови может превышать нормальные количества, однако опасность для жизни составляет объем более 250 мл. Уже при таком количестве крови сердце не может адекватно сокращаться, что создает угрозу жизни.
Хроническая тампонада сердца – это менее опасный по своим проявлениям процесс. Имеет более благоприятное течение за счет эластичности перикарда. Кровоизлияние происходит постепенно, что позволяет перикарду компенсировать его перегрузку растяжением. За счет этого при хронической тампонаде возможно излияние крови объемом более чем 250 мл без особого вреда для сердца и всего организма в целом.
В чем же проявляется клиника каждой из форм?
Клинические признаки заболевания
Главными и решающими симптомами, позволяющими заподозрить развитие тампонады, являются:
- Дискомфорт в груди. Обычно сопровождается чувством распирания грудной клетки, сдавления в ней. При тампонаде могут сдавливаться и близлежащие сосуды и нервы, что вызовет картину невралгии или ишемии конечностей или туловища.
- Нарастающая одышка. Развивается обычно из-за того, что растянутый перикард сдавливает устья легочных вен. Из-за этого происходит переполнение кровью малого круга кровообращения, нарастание легочной гипертензии и — как следствие – возникновение одышки.
- Падение артериального давления. Наблюдается вследствие потери части крови и выхода ее из сосудистого русла.
- Венозная гипертензия.
- Низкая сократимая способность сердца совместно с ослаблением тонов.
Последние три признака образуют триаду Бека, которая считается золотым стандартом диагностики и признаком того, что развилась тампонада сердца. Симптомы у некоторых людей могут проявляться в различной степени, однако если есть три классических признака, диагноз кровоизлияния в перикард может быть достоверным.
Диагностика
Даже при наличии достоверных клинических симптомов лечение не следует начинать без инструментального подтверждения диагноза. Для этого используются такие методы, как общий осмотр, электрокардиограмма, УЗИ сердца, эхокардиография.
При общем осмотре выявляется набухание яремных вен, цианоз кожи. При аускультации клапанов выслушиваются глухие тоны во всех точках. Кроме того, характерна тахикардия и выраженная одышка.
ЭКГ-признаки тампонады сердца неспецифичны. Выявляются синусовая тахикардия и снижение общего вольтажа.
При рентгенографии, если выпот небольшой, изменений выявлено не будет. Однако если в перикард вылилось достаточно много крови, для сердца будет характерна сглаженность его контуров, увеличение размеров органа.
На УЗИ выявляется жидкость между перикардиальными листками.
ЭХО-КГ является наиболее достоверным и информативным методом. Она позволяет определить как наличие жидкости в полости перикардиальной сумки, так и коллапс правого желудочка в диастоле.
Неотложная терапия
Учитывая риск для здоровья, первое, что требуется, если развивается тампонада сердца, – неотложная помощь.
Мероприятия первостепенной терапии включают в себя экстренный перикардиоцентез. Он проводится под контролем эхокардиографии с обязательным мониторированием артериального давления, пульса и температуры.
Особенностью крови, получаемой при перикардиоцентезе, является то, что жидкость не сворачивается, сколько бы она ни стояла.
Далее в зависимости от показаний пациенту назначаются антибиотики (их использование обязательно, так как есть риск заноса инфекции непосредственно в сосудистое русло при кардиоцентезе). Параллельно проводится и склерозирующая терапия (для скорейшего заживления травмы, нанесенной иглой).
При продолжающемся скоплении экссудата рекомендуется поставить катетер в перикардиальную полость, однако следует помнить, что при его постановке значительно возрастает риск инфицирования раны.
Дальнейшая тактика врача
При купировании острой тампонады сердца можно приступить к поддерживающей терапии. Она проводится посредством введения инфузионных растворов – плазмы крови или метаболических препаратов (“Карнитин”, “Милдронат”). Они способствуют восстановлению нормальных процессов в миокарде, ускоряют регенерацию после полученных поражений.
При наличии осложнений после тампонады проводится соответствующая терапия, направленная на купирование данных состояний.
При благоприятном исходе, через несколько дней после кровоизлияния, если причина ее была установлена и устранена, пациент может быть выписан из стационара и продолжить лечение дома. Если же развиваются какие-либо осложнения, то лучше всего задержать его в отделении несколько дольше, так как исход предсказать крайне сложно.
Прогноз при тампонаде, если были приняты все необходимые меры, считается благоприятным. Если же помощь не была оказана грамотно и своевременно, он становится неблагоприятным, причем вплоть до фатального.
Осложнения
Тампонада сердца имеет высокую склонность к развитию осложнений. Они делятся на острые, возникающие непосредственно во время кровоизлияния, и поздние, более характерные для отдаленного периода.
Во время острой фазы выпота чаще всего развиваются аритмии. Они связаны как непосредственно с нарушением механической сократимости сердца, так и воздействием на водители ритма. Известны случаи, когда после перенесенной тампонады пациента всю оставшуюся жизнь беспокоили срывы ритма.
Также при острой форме заболевания высок риск развития инфаркта миокарда. Он может возникнуть из-за ишемии коронарных сосудов вследствие их сдавления растянутым перикардом. Лечение его необходимо проводить только после купирования перикардиального выпота.
К поздним осложнениям можно отнести аритмии и блокады проведения импульсов, развитие фибринозного перикардита.
Осложнением после проведенной пункции перикарда может служить блокада (если была повреждена одна из ножек пучка Гиса или волокна Пуркинье) или кардиальный склероз, распространяющийся от места введения иглы.
Профилактика заболевания
Как же можно предотвратить развитие данного состояния, зачастую угрожающего жизни?
Принципов профилактики много, однако все они сходятся на одном – лечение сопутствующих заболеваний с проведением тщательной диагностики. Только своевременное обращение к врачу позволяет достоверно и правильно поставить диагноз тампонады и принять соответствующие меры.
Немаловажным является и соблюдение условий безопасности труда, ведь повреждение грудной клетки часто наблюдается на производстве во время работы без спецодежды.
К сожалению, крайне малое количество людей смогут определить, что у них развилась тампонада сердца. Что это такое и как с ней бороться, знают лишь единицы. Именно из-за этого и высока частота случаев данного неотложного состояния. Если разъяснить пациентам подробный алгоритм действий при появлении симптомов сдавления сердца кровью, то это позволит значительно уменьшить число случаев развития осложнений и повысить качество оказываемой помощи.
Тампонада сердца, признаки, симптомы, лечение, причины
Долгие годы считали, что тампонада сердца — ургентное состояние, проявляющееся снижением ударного объема сердца, падением АД, застоем по большому кругу кровообращения.
В настоящее время это понятие значительно расширено. Любое повышение давления в полости перикарда, ограничивающее деятельность сердца, называют тампонадой сердца.
Любое накопление выпота в полости перикарда приводит к повышению давления в нем и сдавлению камер сердца, а иногда к диастолическому коллапсу. В силу меньшего давления в предсердиях в первой стадии происходит резкое ухудшение их наполнения. Во всех камерах сердца уменьшается диастолическое наполнение, что приводит к повышению венозного давления и снижению ударного объема сердца. Однако сердечный выброс долгое время остается практически нормальным за счет компенсаторной тахикардии.
Тампонада сердца часто развивается при неопластическом и туберкулезном перикардитах и существенно реже при вирусном.
При оценке состояния больного врачу важно изучить инструментально-лабораторные показатели, сконцентрировав свое внимание на признаках повышения венозного давления, парадоксального пульса и т.д. При этом важно не упустить некоторые моменты.
Анализируя данные инструментального обследования, целесообразно обратить внимание:
- на ЭКГ амплитуда зубцов обратно пропорциональна объему жидкости в полости перикарда;
- наличие (или отсутствие) диастолического коллапса правого предсердия и передней стенки правого желудочка косвенно свидетельствует о величине давления в полости перикарда;
- наличие дилатации нижней полой вены (отсутствие ее коллапса на вдохе).
В клинической практике обнаружение экссудата в полости перикарда не носит проблемного характера. Тактика ведения пациента при наличии показаний к пункции известна. Сложность представляют больные с небольшим объемом жидкости в перикарде (расхождение листков перикарда менее 10 мм в диастолу). Если у больного с экссудатом в полости перикарда имеются анамнестические указания на клинику острого перикардита, лечение осуществляют по стандартной схеме с использованием НПВС и колхицина. Однако нередко встречают больных, у которых случайно выявлена жидкость в полости перикарда. Как правило, они не предъявляют жалобы на одышку, боли и не считают себя больными. При тщательном анамнезе признаков острого перикардита не удается выявить, а клинико-лабораторные исследования не позволяют выявить туберкулез либо рак.
Проведено рандомизированное исследование оптимальной клинической тактики в таких случаях. В исследование включены 29 больных в возрасте 43,7+11,2 года, у которых выявлена жидкость в полости перикарда, 14 из них только наблюдали. Каждые 4 нед им выполняли ЭхоКГ, определяли уровень СРВ, Д-димера, фибриногена. Во второй группе из 15 больных начато лечение противовоспалительными препаратами. Больные с четными номерами в каждой группе получали симвастатин, 20 мг в сутки. Исходный уровень общего ХС, ЛПНП и ТГ не имел решающего значения. У всех больных был отмечен повышенный уровень СРБ (>5 мг/л). Продолжительность лечения составила 12 нед. Благодаря плейотропному противовоспалительному действию статина снизился уровень СРБ, и наблюдали тенденцию к снижению толщины эхонегативного пространства в диастолу. Выжидательная тактика не привела к достоверному уменьшению объема жидкости в перикарде и оказалась хуже, чем лечение противовоспалительными препаратами. Наиболее эффективно было лечение, сочетавшее противовоспалительные препараты и статины. Контрольная ЭхоКГ через 12 мес, выполненная у 23 больных, показала, что эхонегативное пространство сохранилось у 3 из 6 больных первой подгруппы (толщина слоя 2,1±1,1 мм), у 1 больного из 5 второй подгруппы (толщина слоя 1,5 мм), у 1 больного из 6 в третьей подгруппе (толщина слоя 1,9 мм) и ни у одного больного из 6 в четвертой подгруппе.
Таким образом, тактика активного лечения более эффективна.
Серьезная проблема — изменения гемодинамики у больных в период эвакуации экссудата. Большая скорость эвакуации жидкости часто приводит к стойкой гипотонии. Четких рекомендаций, с какой скоростью производить эвакуацию, не существует. Накопленный опыт позволяет считать, что эвакуация около 1 л жидкости необходимо осуществлять в течение не менее 30-40 мин. При такой скорости эвакуации отмечена гипотония у 4 из 17 больных. Даже при соблюдении скоростного режима эвакуации экссудата примерно у каждого пятого больного развивается стойкая гипотония. Это состояние требует введения прессорных аминов и гликозидов. Гипотония сохраняется до 3-5 сут. Такие изменения АД побудили изучить некоторые показатели гемодинамики у больных после перикардиоцентеза. Изучены давление в правом предсердии, уровень мозгового натрийуретического пептида, фракция выброса левого желудочка и давление в легочной артерии. Оказалось, что сразу же после пункции перикарда и эвакуации экссудата (около 1,0 л) фракция выброса снижается либо остается без существенной динамики, давление в полости правого предсердия и легочной артерии существенно не изменяется. Уровень мозгового натрийуретического пептида иногда даже нарастает. Увеличение фракции выброса, снижение уровня давления в полостях сердца и уровня мозгового натрийуретического пептида наблюдают с 4-5-х суток и достоверны они уже к 7—10-м суткам.
Отсутствие немедленных положительных изменений при эвакуации большого объема экссудата необъяснимо. Предполагают, что, с одной стороны, происходит резкое увеличение объема всех камер сердца. При этом непропорционально увеличивается нагрузка на правые отделы сердца из-за возросшего венозного притока. Однако такие изменения гемодинамики наблюдают у больных без выраженных периферических отеков. С другой стороны, можно предположить, что возникает аналог синдрома сдавления. Функция поперечнополосатых мышц при синдроме сдавления восстанавливается далеко не сразу после прекращения компрессии из-за резкого ухудшения микроциркуляции. Подтверждение этого — отмеченный некоторый рост тропонина I, уровня норадреналина, ангиотензина II у больных после эвакуации большого объема жидкости. Найдено только одно подтверждение отсутствия быстрой положительной динамики уровня мозгового натрийуретического пептида после перикардиоцентеза.
Таким образом, нерешенным остается вопрос ведения больных как с малым объемом жидкости в перикарде, так и с выраженным объемом экссудата. Очевидно, что только эвакуация жидкости недостаточна. В первые 3—7 сут необходимы контроль гемодинамики и медикаментозная поддержка.
Развивается, когда перикардиальный выпот вызывает гемодинамически значимое сдавление сердца. Проявления зависят от скорости накопления жидкости в перикарде. Острая тампонада может произойти, если в относительно ригидной околосердечной сумке накапливается 100-200 мл. Хроническое накопление в перикарде вплоть до 1000 мл жидкости не вызывает клинической картины тампонады.
Причины тампонады сердца
Острая тампонада
- Травма сердца.
- Ятрогенные:
- Расслаивающая аневризма аорты.
- Спонтанное кровотечение:
- Разрыв сердца после ИМ.
«Подострая» тампонада
- Злокачественное новообразование.
- Идиопатический перикардит.
- Уремия.
- Инфекции:
- Облучение.
- Гипотиреоидизм.
- После перикардиотомии.
- Системная красная волчанка.
Симптомы и признаки тампонады сердца
- Проявляется, как правило, либо остановкой сердечной деятельности (обычно электромеханическая диссоциация) или гипотензией со спутанностью сознания, ступором, шоком.
- Состояние пациентов, у которых тампонада сердца развивается медленно, нередко характеризуется признаками острого заболевания, но не является критическим:
Важные физикальные признаки
- Большинство данных осмотра неспецифичны:
- Тахикардия (за исключением гипотиреоза и уремии).
- Гипотензия (с или без шока) с ортостатическои гипотензией.
- Повышенный венный пульс (часто более 10 см) с выраженным систолическим снижением волны х, но без диастолического снижения волны у. Когда венный пульс виден и остается статичным или возрастает со вдохом, он указывает на сопутствующее сдавление перикарда (симптом Куссмауля).
- Аускультация выявляет приглушение сердечных тонов. Иногда выслушивается шум трения перикарда, что свидетельствует о небольшом количестве выпота.
- Проверяют наличие парадоксального пульса (снижение пульса при пальпации и систолического АД более чем на 10 единиц на вдохе). Признак может быть настолько выраженным, что пульс и тоны Короткова полностью теряются во время вдоха. Парадоксальный пульс измеряется манжеткой тонометра или артериальным катетером, если он до этого установлен. Прочие состояния, которые вызывают парадоксальный пульс, включают острую гипотензию, обструктивные заболевания дыхательных путей и эмболию легких.
- Прочие физикапьные признаки: акроцианоз (ушные раковины, нос), учащенное дыхание, гепатомегалия и симптомы основного заболевания, вызвавшего экксудативный процесс.
Причины гипотензии и увеличения венного пульса
- Тампонада сердца.
- Констриктивный перикардит.
- Рестриктивный перикардит.
- Тяжелая бивентрикулярная недостаточность.
- Инфаркт правого желудочка.
- Эмболия легочной артерии.
- Напряженный пневмоторакс.
- Астматический статус.
- Злокачественная обструкция верхней полой вены и сепсис (например, лимфома).
Тампонада сердца: тактика лечения
Тампонаду сердца следует предполагать у пациентов с гипотензией, увеличенным венным пульсом, снижением АД, тахикардией и тахипноэ (в отсутствие изменений со стороны легких), парадоксальным пульсом, особенно при наличии предрасполагающих факторов.
Методы исследования
- Рентгенография: размеры сердца могут не отличаться от нормы (например, острый гемоперикард после травмы сердца). Когда жидкость в перикарде накапливается медленно (>250 мл), тень сердца расширяется и приобретает шарообразную конфигурацию. Объем выпота не соотносится со степенью гемодинамических нарушений. Иногда наблюдают признаки отека легких.
- ЭКГ: обычно выявляют синусовую тахикардию, низкий вольтаж комплексов ORS и вариабельные изменения сегмента ST. В случае значительного выпота происходит электрическая альтернация ритма сердца: морфология комплексов QRS варьирует с каждым последующим сокращением вследствие изменения положения сердца за счет жидкости в сердечной сумке.
- ЭхоКГ: подтверждает наличие перикардиального выпота. Диагноз «тампонада» имеет клиническое значение. Ультрасонографические признаки, свидетельствующие о тампонаде, включают спадание камер сердца во время диастолы (правое предсердие или желудочек, выводящий тракт правого желудочка); значительные колебания кровотока через отверстие клапана; расширенную нижнюю полую вену, диаметр которой незначительно изменяется в связи с дыханием либо вообще не меняется.
- По возможности регистрируют кривую изменения центрального венозного давления, для которой характерно значительное снижение волны х и отсутствие снижения волны у.
Тактика ведения
- После подтверждения диагноза выполняют следующие мероприятия.
- Во время подготовки к дренированию перикарда кровообращение больного поддерживают временно с помощью внутривенной инфузии коллоидов (500-100 мл безотлагательно) и начинают введение инотропных препаратов (например, эпинефрин).
- У пациентов с адекватным уровнем АД с осторожностью проводят системную вазодилатацию гидралазином или нитропруссидом на фоне инфузионной терапии (нагрузка объемом), что способствует увеличению сердечного выброса. Способ не рекомендуется для широкого применения, поскольку может привести к острому ухудшению.
- Полость перикарда срочно пунктируют под контролем УЗИ или рентгеноскопии. В случае сердечно-сосудистого коллапса пункцию немедленно проводят без визуализации.
- Хирургическое дренирование показано, если выпот возник вследствие травмы.
- Интубации и вентиляции с положительным давлением следует избегать, поскольку уменьшается сердечный выброс.
- В случае остановки сердечной деятельности компрессия грудной клетки пациента имеет небольшое значение либо не имеет такового, так как нет места для дополнительного наполнения сердца
- Больным уремией также необходим гемодиализ.
- Устанавливают причину выпота. Перикардиальную жидкость отправляют на цитологическое, микробиологическое исследования (в том числе на микобактерии туберкулеза), при необходимости определяют гемоглобин, глюкозу и амилазу.
Дальнейшее лечение зависит от основной причины.
Сердечная тампонада: признаки, течение, диагностика, первая помощь, лечение
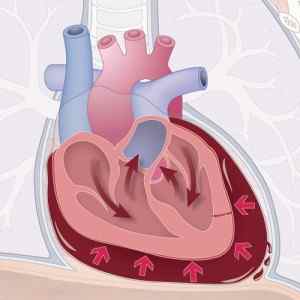
Тампонада сердца – это патология его гемодинамики, при которой происходит накапливание жидкости в полости перикарда, то есть между листками перикарда (внешняя оболочка сердца из соединительной ткани) и эпикардом. К примеру, тампонада сердца кровью может образоваться вследствие кровотечения в сердечную сумку при открытых и закрытых травмах грудной клетки или в результате проведения инвазивных и малоинвазивных процедур на сердце.
Формы течения заболевания
Сдавливание сердечных полостей и повышение внутриперикардиального давления ведут к затрудненности нормальных сердечных сокращений, нарушению диастолического наполнения желудочков и значительному уменьшению сердечного выброса. В итоге тампонада сердца способна вызвать острую сердечную недостаточность, шоковое состояние и полное прекращение сердечной деятельности.
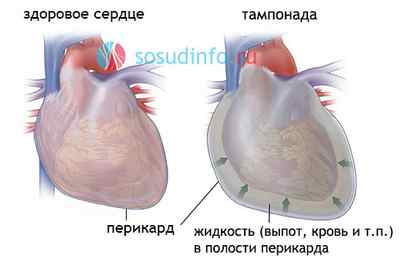
Нормальный объем жидкости в сердечной сумке не превышает 20—40 мл. Критическим же может быть уже то состояние, при котором объем жидкости достигает 250 мл. Порой этот объем достигает даже 1000 мл и более: это возможно в том случае, если выпот увеличивается постепенно и сердечная сумка успевает растягиваться, таким образом приспосабливаясь к растущему объему экссудата. Эти клинические проявления характерны для хронической формы тампонады.
Острая тампонада сердца прогрессирует стремительно, а ее течение непредсказуемо. Так, в случае нарушения целостности аорты или сердечной мышцы больной может резко потерять сознание и впасть в геморрагический коллапс, при котором необходима срочная хирургическая операция – во избежание летального исхода.
Видео: возникновение тампонады сердца (eng)
Причины и симптомы сердечной тампонады
Причинами тампонады сердца чаще всего становятся следующие факторы:
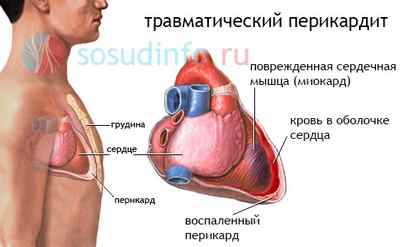
тампонада и перикардит из-за травмы
Признаки тампонады сердца – это последствия резкого падения сердечного выброса, снижения насосной функции и системного венозного застоя. Так, к самым явным симптомам тампонады сердца относятся:
- Дискомфорт в груди;
- Нарастающая одышка;
- Повышенная тревожность, «страх смерти»;
- Внезапная слабость;
- Побледнение кожи и обильное потоотделение;
- Падение артериального давления;
- Венозная гипертензия;
- Малая подвижность сердца, сопровождаемая глухими сердечными тонами.
Последние три симптома образуют так называемую «классическую триаду Бека», то есть классическую симптоматическую картину при кардиотампонаде. Однако проявляется она при ярко выраженной патологии (при травме сердца и др.). В большинстве же случаев болезнь прогрессирует поступательно, а симптомы во многом схожи с симптомами сердечной недостаточности:
Иногда тампонада сердца долгое время может вообще никак себя не проявлять, что грозит в итоге таким осложнением, как перикардит – воспаление серозной оболочки сердца. Именно поэтому наличие у человека даже отдельных из приведенных выше симптомов тампонады (особенно это касается АД и ВД) уже должно вызывать настороженность.
Диагностика паталогии
Диагностирование тампонады сердца осуществляется с помощью следующих методов:
1. Физикальное исследование, в ходе которого может быть обнаружены такие доказательства тампонады сердца, как:
- психомоторное возбуждение;
- цианоз, или синюшность, слизистых оболочек и кожных покровов;
- расширение яремных вен, находящихся на шее;
- приглушенные или глухие тоны сердца;
- системное снижение артериального давления (системная гипотензия);
- учащенное поверхностное дыхание (тахипноэ);
- увеличение частоты сердечных сокращений (тахикардия);
- резкое уменьшение или исчезновение пульсовых волн – на вдохе и увеличении их на выдохе (парадоксальный пульс) и др.
2. Рентгенографическое исследование грудной клетки не выявляет изменений его контуров, а лишь показывает увеличенную в размерах тень сердца со сниженной пульсацией, округлость ее формы, а также отсутствие в легких венозного застоя.
3. Ультразвуковое исследование сердца показывает наличие жидкости в пространстве между листками перикарда.
4. Электрокардиография, или ЭКГ, способна показать лишь неспецифичные проявления тампонады: синусовую тахикардию и снижение вольтажа, а в отдельных случаях – также электрическую альтернацию.
5. Эхокардиография представляет максимальную информационную ценность при кардиотампонаде: она дает возможность установить присутствие избыточной жидкости и выявить диастолический коллапс правого желудочка в ранней фазе диастолы.
Видео: тампонада сердца на эхокардиографии
Первая помощь и лечение тампонады сердца
Неотложная помощь в данном случае заключается в экстренном удалении биологической жидкости, скопившейся в полости перикарда, путем пункции, выполняемой под местной анестезией, и путем откачивания излишков жидкости. «Откачка» жидкости может выполняться и посредством хирургического вмешательства, если тампонада имеет травматический или послеоперационный генез. Дренирование заполненной жидкостью полости поможет резко снизить внутриперикардиальное давление.
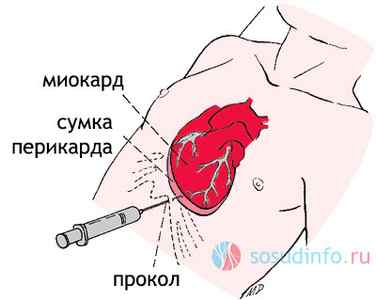
Пункционный перикардиоцентез (ПКЦ) выполняется под постоянным контролем эхокардиографии либо рентгеноскопии, а также с обязательным непрерывным мониторингом АД, ЧСС, ЦВД. Полученная в ходе ПКЦ жидкость, какое бы количество эритроцитов она ни содержала, не будет сворачиваться, если она действительно извлечена из перикардиальной полости. Затем она отправляется на цитологическое и бактериологическое исследование, а пациенту вводятся гормональные препараты, антибиотики, склерозирующие средства – в зависимости от показаний.
В том случае, если после принятия данных мер экссудат продолжает скапливаться, пациенту можно установить специальный катетер, который обеспечит нормальный отток лишней влаги.
Следующим этапом лечения тампонады сердца станет поддерживающая инфузионная терапия, то есть введение ноотропных препаратов или плазмы крови, а завершающим этапом – лечение основного заболевания. Медикаментозная терапия при кардиотампонаде применяется, если нет возможности вывести жидкость из сердечной сумки немедленно.
Таким образом, прогноз при тампонаде перикарда является условно благоприятным: если больному будет своевременно и правильно оказана необходимая медицинская помощь, патологическое состояние полностью купируется, трудоспособность больного восстанавливается. Главное же условие исключения или снижения риска рецидива – это полное устранение причины тампонады сердца.
Видео: пункция при тампонаде, вызванной перикардитом (eng)
http://sosudinfo.ru/serdce/tamponada/
Что такое тампонада сердца, гемотампонада: причины и лечение

Автор статьи: Ячная Алина , хирург-онколог, высшее медицинское образование по специальности \»Лечебное дело\».
Из статьи вы узнаете, что такое тампонада сердца, почему она возникает. Что происходит при патологическом процессе, насколько это опасно для жизни. Разные виды сердечной тампонады, как поставить диагноз и лечить заболевание.
Тампонада сердца – заполнение полости перикарда (наружной оболочки сердца или сердечной сумки) жидкостью, которая сдавливает предсердия и желудочки извне, нарушая движение крови внутри сердечных полостей. При гемотампонаде сердца или гемоперикарде в сердечной сумке скапливается не жидкость, а кровь; это также критическое состояние.
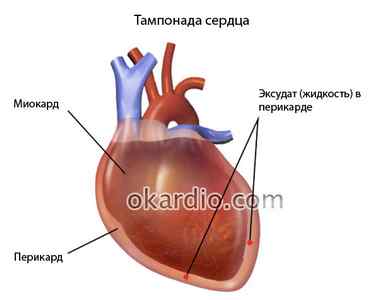
В норме между листками перикарда, или сердечной сумки, находится 20–40 мл серозной жидкости, которая обеспечивает физиологическую подвижность мышцы сердца при сокращениях. Значительное увеличение количества этой жидкости или поступление крови, гноя в полость перикарда может привести к тампонаде сердца.
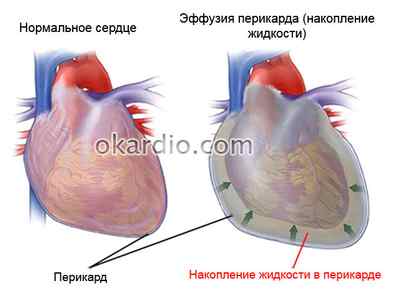
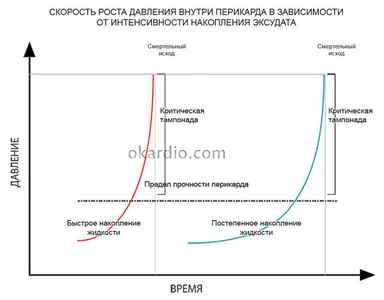
Объем, способный вызвать блокаду миокарда, зависит от скорости поступления жидкости. При быстром накоплении клинические проявления будут уже при 250 мл, а при 500 мл наступит остановка сердца. Медленное поступление жидкости позволяет перикарду адаптироваться, растянуться и вместить до 1–2 литров выпота, без критических нарушений в работе миокарда.
При физиологических условиях давление в полости сердечной сумки равно нулю, увеличение количества содержимого между листками ведет к его повышению. Нормальное давление в желудочках сердца 5–12 мм рт. ст., пока есть разница между уровнем давления в перикарде и в полости желудочков, сохраняется возможность движения крови при сокращениях сердца. Чем меньше разрыв в уровне давления, тем меньше венозной крови может поступить в орган при каждом ударе. Выравнивание давления ведет к остановке сердца.
Нажмите на фото для увеличения
Основные патологические механизмы нарушений кровотока при тампонаде сердца, независимо от ее причины:
Тампонада и гемотампонада сердца – острое, критическое состояние. При отсутствии своевременной помощи приводит к смерти. Возможность полного излечения зависит от причины тампонады:
- хорошо лечатся вирусные и бактериальные формы воспаления сердечной сумки (непосредственная причина выпота);
- при опухолевом процессе или болезни почек излечение зависит от стадии заболевания;
При гемоперикарде возможность излечения зависит:
- от степени повреждения миокарда и (или) аорты;
- времени проведения экстренной операции;
- технических ресурсов стационара.
Лечением тампонады занимаются торакальные, общие и сосудистые хирурги.
Причины двух патологий
Причины тампонады
Это осложнение экссудативного или выпотного перикардита (воспалительного процесса в сердечной сумке) различной причины:
http://okardio.com/bolezni-serdca/tamponada-510.html
Что такое тампонада сердца, чем опасна, симптомы и лечение
Тампонада сердца представляет собой ситуацию, при которой в полости перикарда скапливается перикардиальная жидкость в большем объеме, чем в норме. Увеличение объема экссудата (в норме около 30 миллилитров) приводит к сдавливанию сердца, желудочки и предсердия при этом переходят в режим ограниченного наполнения кровью — не хватает объема из-за сдавливания.
Уменьшение объема желудочков и предсердий приводит к системному венозному застою и уменьшению сердечного выброса. К этому присоединяется также повышение диастолического давления , которое с течением времени может перейти в хроническое состояние. И все эти частные нарушения приводят к опасному общему нарушению состояния организма.
Характерным симптомом для тампонады сердца является сильнейшая одышка, которая возникает даже при отсутствии физической нагрузки. Одышка может сопровождаться обмороками, которые явно указывают на необходимость срочной откачки лишней перикардиальной жидкости (пункция перикарда).
Тампонада сердца — что это
Тампонада сердца — это клиническое состояние, которое развивается вследствие быстрого увеличения объема перикардиальной жидкости в сердечной сумке.
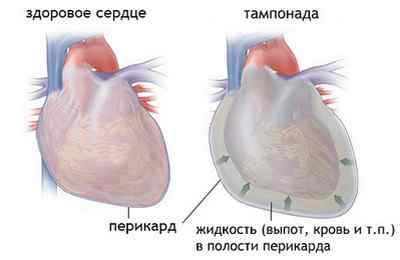
Между листками сердечной сумки имеется небольшое количество серозной жидкости (перикардиальная жидкость), играющей роль смазки. Она способствует нормальному движению сердечной мышцы при сокращениях. Если в полости перикарда увеличивается объём этой жидкости, либо туда поступает гной или кровь, развивается тампонада сердца.
Также существует такое понятие как «гемотампонада» — синдром, при котором происходит скопление крови в полости перикарда. Данное состояние возникает из-за разрыва аорты или сердечной мышцы, а также ранений сердца либо крупных сосудов.
Причины тампонады сердца
Тампонада сердца может развиться по различным причинам, среди которых выделяются:
- Травматическое повреждение грудной клетки;
- Разрыв аневризмы аорты;
- Вирусные заболевания — ВИЧ, краснуха, свинка, герпес;
- Внутренние кровотечения после операций на сердце;
- Грибковые инфекции — кандидоз, гистоплазмоз;
- Постинфарктный разрыв сердца;
- Бактериальные инфекции — туберкулёз, сифилис, гонорея, хламидиоз;
- Лечение в течение длительного времени антикоагулянтами;
- Злокачественные новообразования — рак лёгкого, лимфатического узла или молочной железы, а также распространение метастазов;
- Почечная недостаточность во время гемодиализа;
- Лучевое поражение;
- Аутоиммунные заболевания — системная красная волчанка, системный склероз, ревматоидный артрит;
- Сбои в метаболизме — сахарный диабет, нарушения работы надпочечников или щитовидной железы.
Гемодинамика при тампонаде сердца
Степень нарушения движения крови при сердечной тампонаде имеет зависимость больше от скорости скопления экссудата и уровня растяжимости перикарда, чем от количества жидкости. У здорового человека в сердечной сумке находится около 20-40 миллилитров серозной жидкости, а давление внутри перикарда составляет 0 мм рт.ст.
Поскольку перикард может адаптироваться к изменениям среды, при медленном поступлении жидкости объёмом около литра внутриперикардиальное давление повышается незначительно.
Если же экссудат копится очень быстро, даже в маленьких количествах возможен резкий скачок давления внутри перикарда, которое вызывает сдавливание сердца, а также верхней и нижней полых вен. При этом нарушается отток крови к желудочкам, и это приводит к уменьшению их наполняемости в момент расслабления, снижению ударного объёма и выброса крови.
У здорового человека в конце фазы сокращения давление в правых камерах сердца составляет, соответственно, 7 мм рт.ст в предсердии и 5 мм рт.ст. в желудочке. В левом предсердии давление имеет значение в 14 мм рт.ст, в левом желудочке — 12 мм рт.ст.
Существует компенсаторный механизм, позволяющий сердцу сохранить наполнение камер кровью и нормальный выброс её в круги кровообращения. Он заключается в увеличении центрального венозного давления, повышении частоты сердечных сокращений, а также повышении периферического сопротивления.
Тампонада сердца, сопровождающаяся сниженным давлением внутри перикарда, может развиться при гиповолемии у пациентов с обезвоживанием в тяжёлом состоянии.
Симптомы тампонады сердца
Клинические проявления тампонады сердца достаточно характерные, поэтому нередко возможно определить данный синдром без
инструментальных методов исследования.
Симптомы сердечной тампонады при быстром наполнении жидкости:
- Постепенно усиливающееся диспноэ;
- Частое поверхностное дыхание;
- Синюшность кожных покровов и слизистых оболочек;
- Страх умереть;
- Сильное сердцебиение;
- Холодное потоотделение;
- Головокружение;
- Потеря сознания — если у больного острая тампонада сердца;
- Усиливается слабое состояние пациента;
- Болевые ощущения в сердечной области имеют давящий характер;
- Увеличенная печень;
- Кашель;
- Хриплый голос;
- Нарушения глотательного акта.
Если экссудат накапливается в сердечной сумке медленно, симптомы проявляются не так остро:
- Болевые ощущения под правыми ребрами;
- Чувство тошноты, рвота;
- Увеличенный живот, отечность ног.
На осмотре при проведении перкуссии можно отметить, что сердечные границы значительно расширены, толчок не определяется, отмечается тахикардия. При медленном образовании сердечной тампонады отмечается скопление жидкости в брюшной полости и боли при пальпации печени.
Диагностика тампонады сердца
Для подтверждения диагноза применяются следующие методы:
- Общий осмотр — при сердечной тампонаде обнаруживают посинение кожи и слизистых оболочек, расширенные шейные вены, приглушение сердечных тонов, снижение АД, поверхностное дыхание и тахикардию.
- Рентгенография грудной клетки демонстрирует увеличение площади тени сердца, понижение пульсации, круглую форму органа и отсутствие в лёгких застоя крови в венозной системе.
- УЗИ сердца позволяет обнаружить застой экссудата в околосердечной сумке.
- Электрокардиографическое исследование сердца показывает уменьшение амплитуды зубцов, изменчивую морфологию комплексов P, T, QRS в разных циклах, а также синусовую тахикардию.
- Эхокардиографическое исследование — наиболее точно позволяет судить о наличии скопившегося экссудата. Кроме того, данный метод исследования позволяет обнаружить коллапс правого желудочка в начале фазы сокращения.
Лечение тампонады сердца

Тампонада сердца затрудняет нормальную работу органа, что влечёт за собой серьёзные последствия для всего организма. Поэтому, в первую очередь, пациенту с сердечной тампонадой необходимо оказать срочную медицинскую помощь, которая заключается в откачивании избытка жидкости из перикардиальной полости.
Удаление экссудата осуществляется путём пункции внешней оболочки сердца, выполняемой под локальной анестезией. В некоторых случаях (травма грудной клетки или тампонада, обусловленная кардиологической операцией) жидкость выкачивают путём хирургического вмешательства. Эти мероприятия способствуют быстрому понижению давления в околосердечной сумке.
Прокол перикарда осуществляется при постоянном мониторировании с помощью эхокардиографического или рентгенографического исследования. Кроме того, выполняется непрерывный контроль артериального давления, частоты сердечных сокращений и центрального венозного давления.
Полученный экссудат отправляют на бактериологическое и цитологическое исследование. Больному вводят гормоны, антибактериальные и склерозирующие медикаменты, учитывая рекомендации лечащего врача.
Следующий этап терапии тампонады сердца заключается в купировании главного заболевания, послужившего причиной развития данного клинического синдрома.
Если имеется риск рецидива сердечной тампонады, проводится хирургическое вмешательство — иссечение околосердечной сумки либо полное её удаление.
Прогноз и профилактика тампонады сердца
Тампонада сердца — опасный клинический синдром, угрожающий жизни и здоровью пациента. При отсутствии срочной медицинской помощи возможен летальный исход болезни. В случае со скоплением крови в полости перикарда (гемотампонада) — прогноз достаточно неутешительный — смерть наступает примерно у половины пациентов.
Возможность полного выздоровления полностью зависит от причины, повлекшей формирование сердечной тампонады. Вирусные, бактериальные или грибковые инфекции лечатся, как правило, успешно.
Профилактика сердечной тампонады заключается в своевременной терапии воспалительных процессов в перикарде, качественном выполнении кардиологических операций, контроль за состоянием свёртывающей системы крови при лечении антикоагулянтами, а также своевременном лечении различных заболеваний, которые могут послужить причиной развития тампонады сердца.
http://serdcet.ru/tamponada-serdca.html
Тампонада сердца
Тампонада сердца – это своеобразный клинически острый синдром, который имеет прямую связь с грубым нарушением работы сердца и его гемодинамики из-за стремительного скопления жидкости в перикарде и повышения давления внутри перикарда. Тампонада сердца может характеризоваться дискомфортом в груди, выраженной отдышкой, тахипноэ, синусовой тахикардией, парадоксальным пульсом, понижением артериального давления, выбуханием яремных вен, обмороками или шоком.
Постановка диагноза «тампонада сердца» основывается на данных физикального исследования, ЭКГ, эхокардиографии, рентгенографии, проведении катетеризации правых отделов сердца. При тампонаде сердца может быть показана экстренная пункция перикарда, а некоторых случаях — перикардиотомия.
Тампонада сердца причины
При тампонаде сердца нарушение гемодинамики зависит не столько от объема жидкости, сколько от скорости ее поступления и степени вместительности перикарда. При нормальном состоянии полость перикарда вмещает в себя около 30-40 мл жидкости, а давление внутри него составляет 0 мм ртутного столба. Из-за адаптационной способности медленное поступление и накопление до 2 литров выпота в перикарде приводит к не столь выраженному повышению давления в его полости. Но при резком поступлении даже незначительного количества экссудата (около 100 мл) происходит внезапный скачок давления внутри полости перкиарда, который приводит к сдавлению сердца и расположенных рядом с ним участков нижней и верхней полых вен. Из-за этого формируется препятствие току крови в область желудочков, что приводит к снижению их накопления во время диастолы, сокращению объема сердечных ударов и выброса.
Известно, что в конце диастолы уровень давления в правом желудочке и предсердии равен 8 и 6 мм рт.ст., при этом в левом желудочке и предсердии – до 16 и 12 мм ртутного столба. Тампонада сердца развивается в том случае, когда давление становится одинаковым конечному диастолическому уровню давления в желудочках.
Тампонада сердца является критическим состоянием, которое обуславливается постепенным накоплением жидкости в перикарде, существенным повышением давления внутри перикарда, нарушением наполнения диастолического давления желудочков, которое приводит к резкому сокращению сердечного выброса. По своим клиническим признакам тампонада сердца может быть и острой, и носить хронический характер.
Тампонада сердца развивается из-за скопления в полости перикарда различной по характеру жидкости и газа. Жидкость, скапливаемая в полости, может быть представлена в виде: крови, лимфы, гнойного содержимого, транссудата и экссудата.
Зачастую, острая тампонада сердца развивается из-за гемоперикарда – кровотечения в полость перикарда, развивающегося при закрытых или открытых травмах грудной клетки или сердца. Также она может развиваться из-за вмешательств на органы грудной клетки (биопсия миокарда, установка венозного центрального катетера, исследование сердца с помощью зонда, операции на органы дыхания или сердечной системы). Известны случаи, когда острая тампонада сердца развивалась из-за инфаркта миокарда, который сопровождался спонтанным разрывом сердца; расслоения аневризмы аорты; при лечении препаратами против повышенной свертываемости крови (антикоагулянтами).
Тампонада сердца осложняет течение туберкулезного, идиопатического или гнойного перикардитов, недоброкачественных опухолей органов грудной клетки, почечной недостаточности, микседемы и системных заболеваний (красная волчанка и пр.).
Тампонада сердца симптомы
Признаки тампонады сердца характеризуются резким ограничением насосной работы сердца и его выброса. Пациенты предъявляют жалобы в основном неспецифического характера. Как правило, к ним относятся: ощущение сдавливания в груди и тяжесть, паническое ощущение остановки сердца, одышка нарастающего характера, сильная слабость, холодный пот.
При очном осмотре пациента выявляют часто цианоз кожи и слизистых, тахикардию, возбуждение психомоторного генеза, частое поверхностное дыхание, парадоксальный пульс, гипотонию. При аускультации выслушиваются глухие тоны в сердце. При острой картине тампонады сердца из-за мощной работы симпатоадреналовой системы может стоять на одном уровне артериальное давление в течение некоторого времени и отмечаться улучшение работы венозного возврата.
Клиника тяжелой и при этом острой тампонады сердца, которая вызывается разрывом аорты или миокарда, может проявить себя развитием обморока и коллапса геморрагического характера. Данные состояния требуют неотложного проведения хирургической операции, без которой наступает летальный исход.
При медленном развитии, признаки тампонады сердца похожи на симптоматику сердечной недостаточности. Пациентов беспокоят: слабость, умеренный болевой синдром в правой половине грудной клетки, потеря аппетита, нарастание одышки при физической нагрузке, асцит и гепатомегалия.
Заподозрить тампонаду сердца можно при совместном развитии у пациента тахипноэ, одышки, повышенного давления внутри перикарда, пониженного АД при отсутствии симптомов левожелудочковой недостаточности.
Важно провести ЭКГ или ЭхоКГ, рентгенологическое обследование, а в отдельных случаях и чрезпищеводное ЭхоКГ.
Тампонада сердца лечение
Из-за угрожающего жизни больного состояния при тампонаде сердца показана экстренная эвакуация жидкости из перикарда посредством пункции перикарда (перикардиоцентез) или хирургическое вмешательство. Чтобы обеспечить гемодинамическую поддержку, необходимо провести инфузионную терапию с внутривенным введением ноотропных препаратов, плазмы.
Перикардиоцентез проводится под контролем рентгеноскопии или ЭхоКГ, с постоянным наблюдением за артериальным давлением, частотой сердечных сокращений и внутриперикардиальным давлением. Стойкий клинический эффект пункции перикарда при тампонаде сердца выявляется уже при заборе 30-50 мл жидкости из его полости.
После эвакуации выпота, в область перикарда могут быть введены антибактериальные лекарственные препараты (Цефалоспорины или антибиотики пеницилиннового ряда), гормональные средства, склерозирующие препараты. Для предупреждения рецидива накопления жидкости, в полость перикарда устанавливают дренаж с целью постоянной эвакуации экссудата.
Если имеется высокий риск развития повторной тампонады сердца, то предпочтение в лечении данного заболевания отдают оперативному вмешательству (перикардиотомии), которое обеспечивает наиболее полную эвакуацию жидкости из полости перикарда. При проведении перикардиотомии делают отверстие в стенке перикарда для дренирования полости и производят ревизию его внутренней поверхности с целью обнаружения опухолевых очагов или гемоперикарда вследствие травмы.
Если вовремя не диагностировать тампонаду сердца, то практически во всех случаях наступает смерть больного. Ситуация может быть непредсказуема при развитии тампонады сердца и гемоперикарда из-за разрыва сердца или получения серьезной травмы, расслоения аневризмы аорты. Ранняя диагностика и оказание медицинской неотложной помощи при данном заболевании прогнозирует благоприятный исход и течение процесса реабилитации.
Профилактические меры при тампонаде сердца заключаются в своевременном лечении перикардитов, соблюдении техники вмешательств во время инвазивных процедур, наблюдении за состоянием свертывающей системы крови при лечении препаратами антикоагулянтной группы, лечение сопутствующих заболеваний.
Тампонада сердца неотложная помощь
Доврачебная помощь при тампонаде сердца заключается в определенных лечебных мероприятиях. Тампонада сердца развивается из-за травмирования органов грудной клетки или сердца, пневмотораксе, инфаркте миокарда и т.п. При многочисленных переломах ребер производят наложение круговой иммобилизующей бинтовой повязки и проводят перкуссию органов грудной клетки с целью выявление глухих тонов, характерных для тампонады. При открытом и клапанном пневмотораксе, которые открываются снаружи, производится в первую очередь наложение на рану окклюзионной повязки.
При ушибе сердца, в первую очередь, болевой синдром снимают внутривенным введением 50% раствора Анальгина в дозировке 2 мл или 2% раствора Промедола в дозировке 2 мл. При тампонаде сердца производят экстренные медицинские мероприятия, которые заключаются в быстром проведении пункции полости перикарда, одновременно со срочной транспортировкой пациента в положении полулежа на носилках в стационар.
В таком же положении больному проводится пункция перикарда в расположенной в верхнем углу точке между медиальным отрезком реберной дуги слева и мечевидным отростком. Забор экссудата производится иглой типа Дюфо, которая имеет широкий просвет. Пункцию производят под косым направлением кверху позади поверхности грудины и реберных дуг под углом 30° по отношению к поверхности грудной клетки.
Во время прокола перикарда из просвета иглы истекает кровь непрерывной струей. В полости перикарда иглу оставляют на протяжении транспортировки больного до его определения в операционную, проведения торакотомии и заключительной остановки кровотечения.







