Желудочковая тахикардия: симптомы и лечение
Желудочковая тахикардия
Желудочковая тахикардия – приступ учащенного сердцебиения желудочков до 180 ударов и более. Правильность ритма обычно сохранена. При желудочковой тахикардии так же, как и при суправентрикулярной (наджелудочковой), приступ обычно начинается остро. Купирование пароксизма часто происходит самостоятельно.
Пароксизмальная желудочковая тахикардия – самый опасный вид нарушения ритма. Это связано с тем, что, во-первых, этот вид аритмии сопровождается нарушением насосной функции сердца, приводя к недостаточности кровообращения. И, во-вторых, высока вероятность перехода в трепетание или фибрилляцию желудочков. При таких осложнениях прекращается координированная работа миокарда, а значит, происходит полная остановка кровообращения. Если в данном случае не оказать реанимационные мероприятия, то последует асистолия (остановка сердца) и смерть.
Классификация желудочковых тахикардий
Согласно клинической классификации выделяют 2 вида тахикардий:
- продолжительность более 30 секунд;
- выраженные гемодинамические нарушения;
- высокий риск развития остановки сердца.
- небольшая продолжительность (менее 30 секунд);
- гемодинамические нарушения отсутствуют;
- риск развития фибрилляции или остановки сердца по-прежнему велик.
Особое внимание следует уделить, так называемым, особым формам желудочковых тахикардий. Они имеют одну общую особенность. При возникновении таковых резко повышается готовность сердечной мышцы к развитию фибрилляции желудочков. Среди них выделяют:
- возобновление пароксизмов после периодов нормального сердцебиения с источником ритма из синусового узла.
- такая форма может возникнуть при одновременном наличии нескольких патологических очагов источника ритма.
- характеризуется либо разными путями проведения нервного импульса из одного эктопического очага, либо правильным чередованием двух источников нервного импульса.
- ритм неправильный;
- по своему типу является двунаправленной;
- очень высокая ЧСС (частота сердечных сокращений) до 300 ударов в минуту;
- на ЭКГ — волнообразное нарастание с последующим снижением амплитуды желудочковых QRS-комплексов;
- склонность к рецидивам;
- в дебюте пароксизма определяется удлинение интервала Q-T (по ЭКГ) и возникновение ранних экстрасистол (преждевременных сокращений миокарда).
Этиология и распространенность патологии
Согласно мировым данным, порядка 85% случаев желудочковых тахикардий приходится на лиц, страдающих ишемической болезнью сердца (ИБС). У двух пациентов из ста, страдающих этим заболеванием, причину найти вообще не удается. В этом случае говорят об идиопатической форме. Мужчины в 2 раза больше подвергнуты таким пароксизмам.
Существует 4 основные группы причин возникновения пароксизмальных желудочковых тахикардий:
- инфаркт миокарда;
- постинфарктная аневризма;
- реперфузионные аритмии (возникают при обратном восстановлении нарушенного кровотока коронарной артерии).
- дисплазия левого желудочка;
- удлинение или укорочение интервала Q-T;
- WPW-синдром;
- катехоламининдуцированная триггерная полиморфная желудочковая тахикардия.
- миокардиты, кардиосклероз и кардиомиопатии;
- врожденные и ревматические пороки сердца, последствия оперативных вмешательств;
- амилоидоз и саркоидоз;
- тиреотоксикоз;
- передозировка лекарственными препаратами (к примеру, сердечными гликозидами);
- «сердце спортсмена» (измененная структура миокарда, развивающаяся вследствие высоких нагрузок на сердечную мышцу).
- случаи возникновения желудочковой тахикардии при отсутствии всех вышеописанных состояний.
Механизм развития желудочковой тахикардии
Науке известны три механизма развития желудочковых пароксизмов:
Клинические проявления заболевания
- чувство учащенного сердцебиения;
- ощущение «кома в горле»;
- резкое головокружение и немотивированная слабость;
- чувство страха;
- побледнение кожи;
- боль и жжение за грудиной;
- часто наблюдаются потери сознания (в основе лежит недостаточность кровоснабжения головного мозга);
- при нарушении координированного сокращения миокарда происходит острая сердечно-сосудистая недостаточность (начиная от одышки или отека легких и заканчивая летальным исходом).
Диагностика патологии
Для того, чтобы определить тип пароксизмальной тахикардии и удостовериться в том, что имеет место быть именно желудочковая форма, достаточно нескольких методов диагностики. Основным из них является электрокардиография (ЭКГ).
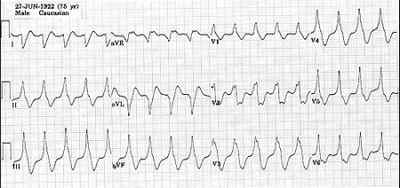
ЭКГ при желудочковой тахикардии Существует также ряд косвенных симптомов, по которым можно предположить наличие желудочкового типа пароксизмальной тахикардии. К таковым относятся все вышеописанные симптомы, плюс некоторые простейшие физикальные исследования и их результаты:
- при прослушивании работы сердца (аускультации) – учащенное сердцебиение с глухими сердечными тонами, которые невозможно подсчитать;
- слабый пульс на лучевой артерии (определяется на запястье) или его отсутствие (если невозможно «прощупать»);
- резкое снижение артериального давления (АД). Часто АД вообще не удается определить, во-первых, из-за его очень низкого уровня и, во-вторых, из-за слишком высокой ЧСС.
При отсутствии ЭКГ-признаков желудочковой тахикардии, но наличии подобных симптомов, целесообразно проведение Холтеровского мониторирования. Одна из основных задач этих обоих инструментальных исследований – определение наличия желудочковой тахикардии и ее дифференциальная диагностика от наджелудочковой формы с аберрантным проведением (при расширенном QRS-комплексе).
Дифференциальная диагностика желудочковой тахикардии
Первостепенное значение в определении желудочковой тахикардии имеет ее дифференцировка с суправентрикулярной формой с аберрантным проведением импульса (т.к. при обоих видах комплекс QRS расширен). Такая необходимость обусловлена различиями в купировании приступа и возможными осложнениями. Это связано с тем, что желудочковый пароксизм тахикардии значительно опаснее.
Признаки желудочковой тахикардии:
Признаки наджелудочковой тахикардии с аберрантным проведением:
Лечение пароксизмальной желудочковой тахикардии
Неустойчивая желудочковая тахикардия обычно не требует никакого лечения, однако, ее прогноз на порядок ухудшается при наличии сопутствующих поражений сердца. При классической устойчивой тахикардии обязательно экстренное купирование пароксизмального приступа.
Перед проведением медицинских манипуляций по восстановлению нормального сердечного ритма при данной патологии важно учесть следующие факторы:
Этапы купирования приступа пароксизмальной желудочковой тахикардии:
При любой тахикардии с расширенный QRS-комплексом (в том числе и наджелудочковой с аберрантным проведением) и выраженными нарушениями гемодинамических показателей показана электрическая кардиоверсия (электроимпульсная терапия). Для этого используется разряд 100 – 360 Дж. При отсутствии эффекта внутривенно одновременно вводится раствор Адреналина с одним из антиаритмических препаратов (Лидокаин, Амиодарон).
Если желудочковая тахикардия не сопровождается нарушением кровообращения и выраженным снижением артериального давления (АД), то сначала применяют Лидокаин. При отсутствии эффекта показана электроимпульсная терапия (ЭИТ).
В случае улучшения общего состояния больного и повышения АД, но при все еще нарушенном сердечном ритме, целесообразно использование Новокаинамида. Если состояние не улучшилось после ЭИТ, внутривенно вводят раствор Амиодарона. В случае успешного купирования приступа желудочковой тахикардии обязательным является введение одного из вышеописанных антиаритмических препаратов в течение суток.
Важно помнить:
- при полной атриовентрикулярной блокаде введение раствора Лидокаина недопустимо;
- при желудочковой тахикардии типа «Пируэт» купирование пароксизма необходимо начать с внутривенного введения раствора Магния сульфата.
Если желудочковая тахикардия не сопровождается нарушением функции левого желудочка (нет снижения АД и признаков дефицита кровообращения), прогноз благоприятный и риск повторного приступа и внезапной сердечной смерти минимальный. В противном случае наоборот.
Пароксизм тахикардии типа «Пируэт» при любом варианте течения имеет неблагоприятный прогноз. В этом случая высока вероятность развития фибрилляции желудочков и внезапной сердечной смерти.
Профилактика желудочковой тахикардии
В основе профилактики заболевания лежит постоянный прием антиаритмических противорецидивных препаратов. Индивидуальный эффективный подбор лекарств возможен лишь у половины больных. В настоящее время применяют либо Соталол, либо Амиодарон. При перенесенном инфаркте миокарда в качестве профилактики желудочковых тахикардий выступают такие препараты, как:
- статины – снижают уровень холестерина в крови (Аторвастатин, Ловастатин);
- антиагреганты – препятствуют образованию тромбов (Аспирин, Полокард, Аспирин-кардио);
- ингибиторы АПФ – снижают АД и расслабляют сосудистую стенку, тем самым снижая нагрузку на сердечную мышцу (Эналаприл, Лизиноприл);
- бета-блокаторы (Бисопролол, Метопролол).
При повторяющихся приступах на фоне приема вышеописанных препаратов для предупреждения последующих пароксизмов используют:
- имплантацию кардиовертера-дефибриллятора, который в случае нарушения ритма в автоматическом режиме выдает определенный разряд для восстановления нормальной сердечной деятельности;
- радиочастотную аблацию – физическое удаление патологических путей проведения нервных импульсов внутри сердца;
- пересадка сердца (в крайнем случае, при невозможности иного лечения).
Таким образом, желудочковая тахикардия – наихудший вариант пароксизмальной тахикардии, нередко сопровождающийся серьезными осложнениями. При таком нарушении сердечного ритма высока вероятность летального исхода.
http://www.webmedinfo.ru/zheludochkovaya-tahikardiya.html
Пароксизмальная желудочковая тахикардия
Желудочковые тахикардии тесно связаны с желудочковой экстрасистолией и в основе их патогенеза также лежат:
1) повторный вход возбуждения (re-еntry) с локализацией в проводящей системе сердца или в самом миокарде желудочков;
2) эктопический очаг повышенного автоматизма в желудочках;
3) эктопический очаг триггерной осцилляторной активности.
ЖТ возникает, как правило, у лиц с выраженными патологическими изменениями в миокарде.
Лишь изредко она наблюдается у здоровых молодых лиц и носит доброкачественный характер. ЖТ связана со следующей патологией: инфаркт миокарда, рубцовые изменения миокарда, острая ишемия миокарда, выраженная гипертрофия миокарда. ЖТ может быть следствием врожденной мембранной или анатомической патологии проводящей системы сердца: аритмогенная дисплазия правого желудочка, синдром Бругады, синдром удлинения QT, Романи-Уорда и Джервелла-Ланге-Нильсена. ЖТ может также развиться вследствие медикаментозной гипокалиемии и гипомагниемии, а также вследствие аритмогенного действия антиаритмических препаратов, особенно первого и третьего класса.
Появление приступов ЖТ является показателем высокого риска внезапной смерти от фибрилляции желудочков. Как правило, ЖТ имеет внезапное начало и внезапный конец с ЧСС более 140 в минуту. Желудочковый пароксизм с меньшей частотой сердечного ритма называется ускоренным желудочковым ритмом. Такая тахикардия может носить хронический характер – хроническая ЖТ. Поскольку ЖТ появляется часто на фоне уже имеющейся патологии сердца, она сопровождается аритмогенным коллапсом или сердечной недостаточностью. Для реципрокных и тригерных ЖТ характерно начало ее с ЖЭ. Очаговая автоматическая ЖТ начинается без экстрасистолы и возникает на фоне тахикардии при физической или эмоциональной нагрузке.
ЭКГ признаки ЖТ
1. Внезапное начало и внезапный конец с ЧСС 140-200 в минуту, редко 100-130 в минуту.
2. Широкий QRS, более 0,12 с.
3. Наличие атриовентрикулярной диссоциации.
4. Поскольку волна возбуждения желудочков не проходит ретроградно к предсердию и синусовому узлу, предсердия имеют свой собственный медленный ритм на фоне частого ритма желудочков. При этом положительный зубец Р может быть виден, но редко. Иногда предсердное возбуждение попадает в просвет между двумя желудочковыми волнами и проводится на желудочки, и тогда наблюдается феномен захвата с появлением узкого комплекса QRS. Появление этого феномена является 100-процентным доказательством желудочковой тахикардии.
5. В дифференциальной диагностике ЖТ от наджелудочковой тахикардии с широким комплексом QRS может помочь форма QRS в некоторых отведениях: а) для ЖТ в отведении V1 типична форма QRS монофазная типа R или S, или двухфазная типа qR ,либо QR, или rS. При наджелудочковых тахикардиях с широким комплексом QRS характерна форма rSR.

Рис. 22. На первой и третьей ЭКГ ЖТ. На второй ЭКГ виден сливной комплекс, делающий заключение о ЖТ достоверным.
Пароксизмальные тахикардии с широким QRS в тактической плане в неотложной кардиологии выделены в одну группу «пароксизмальные тахикардии с широким комплексом QRS». Это определяет тактику купирования подобного приступа. В условиях неотложной терапии при тахикардии с широким QRS у ранее неизвестных пациентов купирование проводится так, как будто имеется приступ ЖТ.
Каждый случай тахикардии с широким QRS нуждается в электрофизиологическом исследовании в условиях специализированного отделения. При этих исследованиях решается вопрос о характере тахикардии. Если она наджелудочковая, то проводится абляция дополнительных путей проведения. Если желудочковая, то определяются механизмы ее возникновения: re-еntry, триггерный или автоматический. При возможности проводится абляция. В случае неудачи и неэффективности ААП проводится установка ИКД. Знание механизмов возникновения желудочковой тахикардии позволяет проводить оптимальную антиаритмическую терапию.
На основании холтеровского мониторирования можно выделить следующие типы желудочковых тахикардий:
1. Нестойкая желудочковая тахикардия – от секунд, минимум три комплекса с широким комплексом QRS, до 30 секунд.
2. Пароксизм стойкой желудочковой тахикардии с длительностью более 30 секунд.
3. Хроническая непрерывно рецидивирующая ЖТ (Рис.23).

Рис 23. На верхней ЭКГ – пароксизм нестойкой ЖТ. На второй ЭКГ – вероятная ЖТ. На третей ЭКГ – хроническая ЖТ.
Полиморфная веретеновидная ЖТ типа «пируэт»
Этот тип ЖТ имеет характерную хорошо различимую форму – ЧСС 150-250, широкий QRS > 0,12, веретеновидные изменения амплитуды и направленности волн ЭКГ.
Приступы короткие и рецидивирующие, сопровождающиеся приступами головокружения и обмороками. Приступы возникают главным образом при врожденных формах синдрома удлинения QT (QT нормализованный > 0,44 с), а также при удлинении его вследствие приема антиаритмических препаратов 1 и 3 классов, или при выраженной гипокалиемии и гипомагниемии (рис.24).

Рис. 24. На верхних ЭКГ – синдром удлинения QT – Романи-Уорда. На нижней ЭКГ – ЖТ типа «пируэт».
Купирование приступов ЖТ
Купирование приступа пароксизмальной тахикардии с широким комплексом QRS проводится по принципам купирования приступов желудочковой тахикардии. Средством выбора при этом является ЭИТ.
1. При выраженной гемодинамической нестабильности (коллапс, сердечная астма, отек легкого) – необходима срочная ЭИТ (360-400 Дж). При отсутствии пульса – сердечно-легочная реанимация, ЭИТ и капельное введение в подключичную артерию 1,0 мл 0,1% адреналина. При восстановлении ритма – лидокаин 50-70 мг, амиодарон 300-400 мг, мексилитин 125-250 мг.
2. Медикаментозное купирование тахикардии с широким комплексом QRS:
а) лидокаин 80-120 мг внутривенно струйно. При восстановлении ритма (в 30%) 400-600 мг капельно 4 часа;
б) при отсутствии эффекта от лидокаина через 10-20 минут можно вводить 1-1,5 г новокаинамида под контролем АД. При сниженном АД вводить 0,5 мл 0,2% норадреналина, либо 0,5 мл 5% мезатона. В случае эффекта (70%) каждые 3-4 часа 0,5-1г новокаинамида внутримышечно. В случае гипотонии вместо новокаинамида можно использовать этацизин 2,5% 6 мл в/в за 3 минуты с последующим введением дизапирамида 150 мг 1% р-ра за 3 минуты;
в) при отсутствии эффекта от этапов а) и б) можно предполагать наличие суправентрикулярной тахикардии с широким QRS. С учетом быстрого времени полураспада лидокаина и новокаинамида можно через 10-20 минут ввести болюсно 2 мл АТФ за 2-3 с;
г) при отсутствии эффекта от АТФ, учитывая его быстрое разрушение через 2-3 минуты, можно начать введение амиодарона 300-400 мг в/в струйно за 3 минуты. При успехе дальнейшая поддерживающая терапия амиодароном перорально 800-1000 мг в сутки.
При отсутствии эффекта от амиодарона проводится ЭИТ.
Купирование идиопатической формы ЖТ
Обычно наблюдается в молодом возрасте до 40 лет. Комплекс QRS имеет форму блокады правой ножки пучка Гиса. Купируется в/в струйно 5-10 мг изоптина, либо 2-3 мл АТФ болюсно в/в, либо 5-10 мл 1% пропронолола в/в за 5 минут.
Купирование приступа ЖТ типа «пируэт»:
а) Отмена ранее принимавшихся антиаритмических препаратов.
б) Коррекция электролитных нарушений: гипокалиемии, гипомагниемии.
в) В/в введение 20% сернокислой магнезии на 20 мл 5% глюкозы.
г) В/в введение лидокаина или бета-адреноблокаторов.
Строго противопоказаны дигоксин, сотолол и амиодарон.
Поддерживающая антиаритмическая терапия при ЖТ
При коронарогенных ЖТ амиодарон 300-600 мг в сутки или соталол 80-240 мг в сутки.
У больных с некоронарогенными приступами ЖТ устойчивыми или неустойчивыми при отсутствии эффекта от амиодарона и соталола можно попытаться использовать препараты 1 группы ААП: пропофенон, этацизин, этмозин, аллопенин.
Эффективность профилактической антиаритмической терапии ЖТ проверяется путем проведения холтеровского мониторирования или путем проведения ЭФИ.
При идиопатической форме мерцательной аритмии с профилактической целью используется изоптин или антиритмики 1 и 3 группы.
При врожденном синдроме удлинения QT профилактически используются бета-адреноблокаторы, показана имплантация ИКД. При ЖТ у пациентов с синдром Бругады может использоваться хинидин, дизопирамид, амиодарон. Необходим ИКД.
При аритмогенной дисплазии правого желудочка с приступами ЖТ — верапамил, пропафенон, бета-адреноблокаторы, амиодарон, абляция, вентрикулотомия, имплантация ИКД.
Показанием к абляции при пароксизмальной стойкой или нестойкой ЖТ и желудочковой экстрасистолии является:
1. Частая мономорфная желудочковая экстрасистолия более 1000 в сутки, неподдающаяся антиаритмической терапии, с установлением их очага при ЭФИ.
2. Приступы гемодинамически значимой мономорфной ЖТ резистентной к антиаритмической терапии.
3. Идиопатическая ЖТ у молодых лиц.
4. Частые разряды ИКД у больных ЖТ резистентные к антиаритмической терапии.
У больных с аневризмой сердца с приступами желудочковой тахикардии, не поддающейся антиаритмической терапии, показана аневризмоэктомия.
http://xn--80ahc0abogjs.com/kardiologiya_730/paroksizmalnaya-jeludochkovaya-tahikardiya.html
Все нюансы о пароксизмальной желудочковой тахикардии: опасна ли и как ее лечить
Тахикардия представляет собой состояние, которое может нести потенциальную угрозу жизни пациента.
Особенно это относится к форме этой патологии, которая носит название желудочковая пароксизмальная тахикардия (ЖПТ), так как она не только значительно ухудшает функцию кровообращения, но и может привести к самым печальным последствиям для пациента.
Описание и классификация
Основное отличие ЖПТ от других форм тахикардии заключается в том, что очаг частых электрических импульсов, которые вызывают нарушение работы сердца, генерируется в желудочках или межжелудочковой перегородке.
Желудочки начинают сокращаться значительно чаще, чем предсердия, и их деятельность становится диссоциированной (несогласованной). Результатом могут стать тяжелые нарушения гемодинамики, резкое падение АД, фибрилляция желудочков, сердечная недостаточность.
Согласно клинической классификации, пароксизмальная желудочковая тахикардия может быть устойчивой или неустойчивой. Разница между ними заключается в том, что неустойчивые формы патологии практически не влияют на гемодинамику, но значительно повышают риск внезапной смерти.
Причины и факторы риска
Чаще всего развитие ЖПТ связано с тяжелыми поражениями миокарда, и всего в 2% случаев у пациентов диагностируется тахикардия невыясненной этиологии (идиопатическая). В число основных причин патологии входят:
- Ишемическая болезнь сердца (85% случаев) и инфаркт миокарда;
- Постинфарктные осложнения (кардиосклероз);
- Аневризма левого желудочка;
- Острый миокардит, развившийся как следствие аутоимунных и инфекционных заболеваний;
- Кардиомиопатии (гипертрофическая, дилатационная, рестриктивная);
- Пороки сердца, врожденные или приобретенные;
- Пролапс митрального клапана;
- Аритмогенная желудочковая дисплазия;
- Некоторые системные заболевания (амилоидоз, саркоидоз);
- Тиреотоксикоз;
- Синдром Романо-Уорда и синдром преждевременного возбуждения желудочков;
- Гипо- и гиперкальциемия;
- Перенесенные операции на сердце или наличие катетера в его полостях;
- Врожденные патологии сердца;
- Токсическое воздействие некоторых лекарственных препаратов (в частности, сердечных гликозидов) при передозировке или отравлении.
Кроме того, ЖПТ иногда наблюдается у беременных женщин из-за активизации обменных процессов в организме и давления увеличивающейся матки на область сердца. В этом случае тахикардия проходит после родов и не влечет за собой каких-либо последствий для здоровья.
Симптомы и признаки на ЭКГ
Обычно приступ пароксизмальной желудочковой тахикардии имеет ярко выраженное начало и окончание, и обычно длится от нескольких секунд до нескольких часов (иногда несколько суток). Начинается он с сильного толчка в области сердца, после чего у пациента наблюдаются следующие симптомы:
- Усиление сердцебиения, которое ощущается даже без прощупывания пульса;
- Снижение артериального давления;
- Бледность кожных покровов;
- Жжение, боль или дискомфорт в области грудной клетки;
- Головокружение, «дурнота»;
- Чувство сдавливания в области сердца;
- Сильный страх смерти;
- Слабость и обмороки.
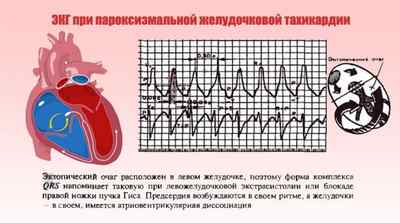
На ЭКГ патология характеризуется следующими признаками:
- Отсутствие связи зубцов Р с желудочковыми комплексами (в некоторых случаях зубцы полностью скрыты в измененных желудочных комплексах), что означает диссоциацию в деятельности желудочков и предсердий;
- Деформация и расширение комплексов QRS;
- Появление комплексов QRS нормальной ширины среди деформированных желудочковых комплексов, которые по форме напоминают блокаду ножек пучка Гиса на ЭКГ.
Диагностика и неотложная помощь при приступе
Диагностика ЖПТ включает следующие исследования:
- Сбор анамнеза. Проводится анализ общего самочувствия пациента, условий, при которых возникают приступы тахикардии, выявление факторов риска (сопутствующие заболевания, генетические факторы, наличие патологии у близких родственников).
- Общий осмотр. Проводится измерение артериального давления и ЧСС, осмотр кожных покровов, прослушивание сердечного ритма.
- Анализы крови и мочи. Общие анализы позволяют выявить сопутствующие нарушения (рекомендуем изучить расшифровку общего анализа крови у взрослых в таблице), а биохимический анализ крови – уровень холестерина, триглицеридов, электролитов крови и т.д.
- Электрокардиограмма. Основное исследование, с помощью которого проводится дифференциальная диагностика ЖПТ.
- Холтеровское мониторирование. Суточное холтеровское мониторирование на ЭКГ сердечного ритма, позволяющее определить количество эпизодов тахикардии в сутки, а также условия, при которых они возникают.
- Эхокардиография. Позволяет оценить состояние структур сердца, выявить нарушения проводимости и сократительной функции клапанов.
- Элетрофизиологическое исследование. Проводится для выявления точного механизма развития ЖПТ с помощью специальных электродов и аппаратуры, которые записывают биологические импульсы с поверхности сердца.
- Нагрузочные тесты. Используются для диагностики ишемической болезни сердца, которая является наиболее частой причиной патологии, а также наблюдения за тем, как изменяется желудочковая тахикардия в зависимости от возрастающей нагрузки.
- Радионуклидное исследование. Дает возможность выявить зону поражения сердечной мышцы, которая может быть причиной ЖПТ.
- Коронарография сосудов сердца с вентрикулографией. Исследование сосудов и полости сердца на предмет сужения артерий сердца и аневризмы желудочков.
Дифференциальная диагностика желудочковой пароксизмальной тахикардии проводится с суправентикулярной тахикардией, сопровождающейся аберрантным проведением электрического импульса и уширенными комплексами QRS, блокадой пучка Гиса, тахизависимыми внутрижелудочковыми блокадами.
В качестве лекарственных средств для купирования приступов применяются лидокаин, этмозин, этацизин, мекситил, новокаинамид, аймалин, дизопирамид. Не рекомендуется использовать методы раздражения блуждающего нерва, а также препараты верапамил, пропранолол и сердечные гликозиды.
Лечение и реабилитация
Лечение ЖПТ осуществляется в индивидуальном порядке, в зависимости от состояния пациента и причины патологии.
В качестве терапевтических мер в основном используется электроимпульсное лечение (восстановление сердечного ритма с помощью импульсов электрического тока), при невозможности его применения – соответствующие лекарственные препараты, а в самых сложных случаях – хирургические операции.
Консервативная (медикаментозная) терапия ЖПТ включает применение следующих средств:

- Антиаритмические препараты, которые восстанавливают и поддерживают сердечный ритм;
- Блокаторы бета-адренорецепторов – сокращают ЧСС и понижают артериальное давление;
- Блокаторы кальциевых каналов – восстанавливают нормальный ритм сердечных сокращений, расширяют сосуды, снижают АД;
- Жирные кислоты Омега 3 – снижают уровень холестерина в крови, препятствуют образованию тромбов и обладают противовоспалительным действием.
Хирургическое лечение проводится при наличии следующих показаний:
- Случаи фибрилляции желудочков в анамнезе;
- Серьезные изменения гемодинамики у пациентов с постинфарктным ЖПТ;
- Стойкая экстрасистолическая аллоритмия;
- Частые, рецидивирующие приступы тахикардии у больных, перенесших инфаркт миокарда;
- Нарушения, патологии и заболевания, резистентные к медикаментозной терапии, а также невозможность использования других методов лечения.
В качестве методик хирургического лечение применяется вживление электрических дефибрилляторов и кардиостимуляторов, а также разрушение источника аритмии с помощью радиочастотного импульса.
В этом видео-ролике рассказывается о новых исследованиях и возможностях лечения данного заболевания:
Прогноз и возможные осложнения
В число возможных осложнений ЖПТ входят:
- Гемодинамические нарушения (застойная недостаточность кровообращения и т.д.);
- Фибрилляция и мерцание желудочков;
- Развитие сердечной недостаточности.

Прогноз для пациента зависит от частоты и интенсивности приступов, причины патологии и других факторов, но в отличие от наджелудочковой пароксизмальной тахикардии, желудочковая форма в основном считается неблагоприятным диагнозом.
Так, у пациентов со стойкой ЖПТ, возникающей на протяжении первых двух месяцев после инфаркта миокарда, продолжительность жизни не превышает 9 месяцев.
Если же патология не связана с крупноочаговыми поражениями сердечной мышцы, показатель в среднем составляет 4 года (медикаментозная терапия может увеличить продолжительность жизни до 8 лет).
Меры профилактики
Чтобы избежать приступов тахикардии в будущем, необходимо по возможности исключить факторы, которые могут привести к их возникновению (например, стрессовые ситуации), регулярно посещать лечащего врача, принимать прописанные медикаменты, а в сложных случаях – проходить плановую госпитализацию для дополнительных исследований и определения дальнейшей тактики лечения.
Предупредить развитие ЖПТ можно с помощью следующих мер:
- Профилактика и своевременное лечение заболеваний, которые могут вызвать патологию;
- Отказ от вредных привычек;
- Регулярные занятия физкультурой и прогулки на свежем воздухе;
- Сбалансированное питание (ограничение потребления жирной, жареной, копченой и соленой пищи);
- Контроль массы тела, а также уровня сахара и холестерина в крови;
- Регулярные (как минимум раз в год) профилактические осмотры у кардиолога и проведение ЭКГ.
Поэтому при первом же подозрении на приступ необходимо срочно обратиться за медицинской помощью, а также пройти полное обследование для выявления причин патологии и назначения адекватного лечения.
http://oserdce.com/serdce/aritmii/zheludochkovaya-paroksizmalnaya-taxikardiya.html
36. Диагностика и лечение желудочковой пароксизмальной тахикардии.
Желудочковая пароксизмальная тахикардия (ЖТ) — в большинстве случаев это внезапно начинающийся и так же внезапно заканчивающийся приступ учащения желудочковых сокращений до 150–180 уд. в мин (реже — более 200 уд. в мин или в пределах 100–120 уд. в мин), обычно при сохранении правильного регулярного сердечного ритма.
Желудочковая пароксизмальная тахикардия стоит на первом месте среди всех жизнеугрожающих аритмий (как желудочковых, так и наджелудочковых), так как не только крайне неблагоприятна для гемодинамики сама по себе, но и реально угрожает переходом в трепетание и фибрилляцию желудочков, при которых координированное сокращение желудочков прекращается. Это означает остановку кровообращения и, при отсутствии реанимационных мероприятий, — переход в асистолию («аритмическая смерть»).
Нарушения ритма и проводимости могут протекать как бессимптомно, так и манифестировать яркой симптоматикой, начиная от ощущений сердцебиения и заканчивая развитием выраженной артериальной гипотензии, стенокардии, синкопальных состояний и проявлений острой сердечной недостаточности.
Диагностика желудочковых пароксизмальных тахикардий основывается на данных ЭКГ и физикальном обследовании.
Уточнение клинического варианта желудочковой тахикардии осуществляется с помощью суточного мониторирования ЭКГ по Холтеру.
В дифференциальной диагностике и оценке прогноза при желудочковой тахикардии может помочь проведение внутрисердечного электрофизиологического исследования (ЭФИ) и регистрация чреспищеводной ЭКГ.
Для определения прогноза желудочковых пароксизмальных тахикардий большую роль играют данные функциональных показателей сердца, определяемых при проведении эхокардиографии
Цели обследования и динамического наблюдения пациентов с желудочковой пароксизмальной тахикардией
1. Убедиться в том, что имеется действительно желудочковая, а не суправентрикулярная, тахикардия с аберрантным проведением электрического импульса и уширенными комплексами QRS.
2. Уточнить клинический вариант желудочковой пароксизмальной тахикардии (по данным холтеровского мониторирования ЭКГ).
3. Определить ведущий механизм желудочковой тахикардии (реципрокная, автоматическая или триггерная желудочковая тахикардия). С этой целью проводится внутрисердечное ЭФИ и программируемая электрическая стимуляция сердца.
4. По возможности уточнить локализацию эктопического очага. С этой целью проводится внутрисердечное ЭФИ.
5. Оценить прогностическое значение желудочковой тахикардии, риск возникновения фибрилляции желудочков и внезапной сердечной смерти. С этой целью проводится внутрисердечное ЭФИ, сигнал-усредненная ЭКГ с определением поздних потенциалов желудочков, ЭхоКГ с оценкой глобальной и регионарной функции левого желудочка и др. исследования.
6. Подобрать эффективные лекарственные средства для купирования и профилактики рецидивов желудочковой тахикардии (под контролем ЭКГ и холтеровского мониторирования ЭКГ), а также оценить целесообразность хирургических методов лечения тахикардии (внутрисердечное ЭФИ).
Большинство больных с желудочковыми пароксизмальными тахикардиями госпитализируются в экстренном порядке в отделения кардиологической реанимации.
В этих отделениях решаются первая, вторая и пятая задачи обследования. Остальные диагностические задачи решаются обычно в специализированных отделениях (кардиологических и кардиохирургических).
ЭКГ-признаки желудочковых пароксизмальных тахикардий
ЭКГ-признаки желудочковых тахикардий типа “пируэт”
Мониторирование ЭКГ по Холтеру
Пробы с физической нагрузкой
Внутрисердечное электрофизиологическое исследование и чреспищеводное электрофизиологическое исследование
Внимательный анализ клинической картины, ЭКГ, Холтеровского мониторирования, нагрузочных проб (тредмил-теста), результатов пробной терапии дает основания для определения наиболее вероятного механизма желудочковой тахикардии по критериям, приведенным ниже.
Дифференциальная диагностика желудочковых пароксизмальных тахикардий
Дифференциальная диагностика желудочковых пароксизмальных тахикардий и суправентрикулярной предсердной тахикардии с широкими комплексами QRS (аберрантное проведение) имеет первостепенное значение, поскольку лечение этих двух нарушений ритма основано на разных принципах, и прогноз желудочковых пароксизмальных тахикардий гораздо более серьезен, чем наджелудочковой предсердной тахикардии.
Разграничение желудочковых пароксизмальных тахикардий и суправентрикулярной предсердной таикардии с аберрантными комплексами QRS основано на следующих признаках:
При желудочковых тахикардия в грудных отведениях, в том числе в отведении V1:
Комплексы QRS имеют монофазный (типа R или S) или двухфазный (типа qR, QR или rS) вид.
Трехфазные комплексы типа RSr не характерны для желудочковых пароксизмальных тахикардий.
Продолжительность комплексов QRS превышает 0,12 с.
При регистрации чреспищеводной ЭКГ или при внутрисердечном электрофизиологическом исследовании удается выявить АВ-диссоциацию, что доказывает наличие желудочковой тахикардии.
Для наджелудочковой предсердной таикардии с аберрантными комплексами QRS характерно:
В отведении V1 желудочковый комплекс имеет вид rSR (трехфазный).
Зубец Т может не быть дискордантным основному зубцу комплекса QRS.
Продолжительность комплекса QRS не превышает 0,11–0,12 с.
При регистрации чреспищеводной ЭКГ или при внутрисердечном электрофизиологическом исследовании регистрируются зубцы Р, соответствующие каждому комплексу QRS (отсутствие АВ-диссоциации), что доказывает наличие наджелудочковой пароксизмальной тахикардии.
Таким образом, самым надежным признаком той или иной формы предсердной тахикардии является наличие (при желудочковых пароксизмальных тахикардиях) или отсутствие (при наджелудочковых предсердных тахикардиях) АВ-диссоциации с периодическими “захватами” желудочков, что в большинстве случаев требует проведения внутрисердечного или чреспищеводного электрофизиологического исследования с целью регистрации на ЭКГ зубцов Р.
Краткий алгоритм дифференциальной диагностики аритмий с широкими комплексами можно представить следующим образом:
Необходима оценка ранее снятых ЭКГ для исключения имевшейся блокады пучка Гиса и синдрома WPW.
При их отсутствии остается отграничить наджелудочковую тахикардию с преходящей блокадой от желудочковой тахикардии.
При тахизависимых внутрижелудочковых блокадах ширина комплекса QRS редко превышает 0.12сек, при желудочковой тахикардии она обычно больше 0.14 сек.
При тахизависимой блокаде в отведении V1 желудочковые комплексы чаще трехфазные и напоминают таковые при блокаде правой ножки, а при желудочковой тахикардии они, как правило, одно- или двухфазные, часто в отведениях V1-V6 направлены в одну и ту же сторону.
При оценке ЭКГ-картины необходимо оценивать (но не переоценивать!) состояние гемодинамики: оно обычно быстрее и существеннее ухудшается при желудочковых тахикардиях.
Уже при обычном клиническом (физикальном) обследовании больного с пароксизмальной тахикардией, в частности, при осмотре вен шеи и аускультации сердца, часто можно выявить признаки, характерные для каждого вида пароксизмальной тахикардии. Однако эти признаки недостаточно точны и специфичны, и основные усилия медперсонала должны быть направлены на обеспечение ЭКГ-диагностики (желательно мониторной), обеспечения доступа к вене и непосредственной доступности средств терапии.
Так, при наджелудочковой тахикардии с АВ-проведением 1:1 наблюдается совпадение частоты артериального и венозного пульса. Причем пульсация шейных вен однотипна и носит характер отрицательного венозного пульса, а громкость I тона остается одинаковой в разных сердечных циклах.
Лишь при предсердной форме наджелудочковой пароксизмальной тахикардии наблюдается эпизодическое выпадение артериального пульса, связанное с преходящей АВ-блокадой II степени.
При желудочковой тахикардии наблюдается АВ-диссоциация: редкий венозный пульс и гораздо более частый артериальный. При этом периодически появляются усиленные “гигантские” волны положительного венозного пульса, обусловленные случайным совпадением сокращения предсердий и желудочков при закрытых АВ-клапанах. I тон сердца при этом также меняет свою интенсивность: от ослабленного до очень громкого (“пушечного”) при совпадении систолы предсердий и желудочков.
Устойчивая мономорфная (классическая) желудочковая тахикардия относится к тяжелым и опасным для жизни аритмиям, при этой форме желудочковых тахикардий требуются неотложное купирование и эффективная профилактика пароксизмов.
При неустойчивой желудочковой тахикардии ( 4Б градация по B. Lown ) немедленное вмешательство обычно не требуется, но ухудшается прогноз больных с органическим поражением сердца.
Купирование пароксизмов желудочковой тахикардии
При оказании экстренной помощи при пароксизмальных желудочковых нарушениях сердечного ритма врач должен получить ответы на следующие вопросы:
Есть ли в анамнезе заболевания сердца, щитовидной железы, эпизоды нарушений ритма или необъяснимых потерь сознания.
Следует уточнить, не отмечались ли подобные явления среди родственников, не было ли среди них случаев внезапной смерти.
Какие лекарственные средства пациент принимал в последнее время.
Некоторые лекарственные средства провоцируют нарушения ритма и проводимости – антиаритмические препараты , диуретики , холинолитики и т.д.
Кроме того, при проведении неотложной терапии необходимо учитывать взаимодействие антиаритмических препаратов с другими лекарственными средствами.
Большое значение имеет оценка эффективности использованных ранее с целью купирования нарушений ритма препаратов. Так, если пациенту традиционно помогает одно и то же лекарственное средство, имеются достаточно вески основания предполагать, что это же средство будет эффективным и на сей раз.
Кроме того, в затруднительных диагностических случаях уточнить характер нарушений ритма можно ex juvantibus. Так, при тахикардии с широкими QRS эффективность лидокаина свидетельствует, скорее, в пользу желудочковой тахикардии, а АТФ, напротив, в пользу тахикардии узловой.
Не было ли обмороков, удушья, боли в области сердца, непроизвольного мочеиспускания или дефекации, судорог.
Необходимо выявить возможные осложнения аритмии.
Общие принциы купирования пароксизма желудочковой тахикардии
Даже при отсутствии уверенности в желудочковом происхождении тахикардии с широкими комплексами ее купирование проводится по принципам купирования пароксизма желудочковой тахикардии.
При выраженных нарушениях гемодинамики проводят экстренную электрическую кардиоверсию .
При синхронизированной кардиоверсии чаще всего эффективен заряд 100 Дж.
Если во время желудочковой тахикардии пульс и АД не определяются, используют разряд 200 Дж, а в отсутствие эффекта — 360 Дж.
При невозможности немедленного использования дефибриллятора кардиоверсии предшествует прекордиальный удар, непрямой массаж сердца и искусственная вентиляция легких.
При утрате больным сознания (сохранение или немедленный рецидив желудочковой тахикардии / фибрилляции желудочков) дефибрилляция повторяется на фоне в/в струйного (при отсутствии пульса – в подключичную вену или внутрисердечно) введения адреналина — 1.0 мл 10% р-ра на 10.0 мл физраствора.
При отсутствии пульса введение необходимо произвести в подключичную вену или внутрисердечно.
Вместе с адреналином вводятся антиаритмические препараты (обязательно под контролем ЭКГ!):
Лидокаин в/в 1-1,5 мг/кг или
Бретилия тозилат (Орнид) в/в 5-10 мг/кг или
Амиодарон в/в 300-450мг.
Необходима немедленная отмена препарата, который мог вызвать желудочковую тахикардию.
Необходимо отменить следующие лекарственные препараты: хинидина ( Кинидин Дурулес ), дизопирамида , этацизина ( Этацизин ), соталола ( Сотагексал , Соталекс ), Амиодарона , нибентана , дофетилида, ибутилида, а также трициклических антидепрессантов, солей лития и других препаратов, провоцирующих изменения QT.
Медикаментозное купирование пароксизма желудочковой тахикардии проводится в следующем порядке — по этапам:
Лидокаин в/в 1-1,5 мг/кг однократно струйно в течение 1.5-2 минут (обычно 4-6 мл 2% раствора на 10 мл физраствора).
При отсутствии эффекта и стабильной гемодинамике продолжать введение по 0.5-0.75 мг/кг каждые 5-10 мин. ( до общей дозы 3 мг/кг в течение часа).
После купирования пароксизма желудочковой тахикардии профилактически вводят в/м 4.0-6.0 мл 10% р-ра лидокаина (400-600мг) каждые 3-4часа.
Лидокаин эффективен в 30% случаев.
Лидокаин противопоказан при выраженных нарушениях поперечной проводимости.
При желудочковой тахикардии типа «пируэт» , развившейся на фоне удлиненного QT, купирование можно начинать с в/в введения магния сульфата 10.0-20.0 мл 20% р-ра (на 20.0 мл 5% р-ра глюкозы в течение 1-2 мин. под контролем АД и частоты дыхания) с последующим в/в капельным введением (в случае рецидивов) 100 мл 20% р-ра магния сульфата на 400 мл физраствора со скоростью 10-40 капель/мин.
При отсутствии эффекта — проводится электроимпульсная терапия.
В дальнейшем (на втором этапе) тактика лечения определяется сохранностью функции левого желудочка, то есть наличием сердечной недостаточности.
У больных с сохранной функцией левого желудочка (более 40%):
Новокаинамид в/в 1000мг (10мл 10%р-ра) струйно медленно под контролем АД, или в/в инфузия со скоростью30-50 мг/мин до общей дозы 17 мг/кг.
Новокаинамид эффективен до 70% случаев.
Пременение новокаинамида ограничено, так как у большинства больных с желудочковыми тахикардиями имеется недостаточность кровообращения, при которой новокаинамид противопоказан!
Или соталол 1.0-1.5 мг/кг ( Сотагексал , Соталекс ) – в/в инфузия со скоростью 10мг/мин. Ограничения к применению соталола те же, что у новокаинамида .
У больных со сниженной функцией левого желудочка (менее 40%):
Амиодарон в/в 300мг (6мл 5% раствора) в течение 5-10 минут в 5% р-ре глюкозы.
При неэффективности амиодарона следует переходить к электрической кардиоверсии.
При наличии эффекта необходимо продолжить терапию по следующей схеме:
Общая суточная доза амиодарона в первые сутки должна составлять около 1000 (максимально до 1200) мг.
Для продолжения медленной инфузии 18 мл амиодарона (900 мг) разводят в 500 мл 5% р-ра глюкозы и вводят сначала со скоростью 1 мг/мин. в течение 6 часов, затем — 0.5 мг/мин. — последующие 18 часов.
В дальнейшем, после первых суток инфузии, можно продолжить поддерживающую инфузию со скоростью 0.5мг/мин.
При развитии повторного эпизода желудочковой тахикардии или при фибрилляции желудочков можно дополнительно ввести 150 мг амиодарона в 100мл 5% раствора глюкозы в течение 10мин.
После стабилизации состояния Амиодарон назначается внутрь для поддерживающей терапии.
При отсутствии эффекта от проводимой на втором этапе терапии проводится электроимпульсная терапия, либо переходят к третьему этапу лечения.
У больных с частыми рецидивами желудочковой тахикардии, особенно при инфаркте миокарда, для повышения эффективности повторных попыток электроимпульсной терапии — вводится бретилия тозилат (орнид) 5мг/кг внутривенно в течение 5 минут на 20-50 мл физраствора.
При отсутствии эффекта через 10 минут можно повторить введение в удвоенной дозе.
Поддерживающая терапия – 1-3 мг/мин бретилия тозилата в/в капельно.







