Реабилитация после шунтирования нижних конечностей
Реабилитация после шунтирования нижних конечностей

автор: врач Свитич Э.И.
Операция шунтирования артерий нижних конечностей – одна из наиболее часто применяемых процедур при облитерирующем атеросклерозе.
Вызванное сужением или закупоркой просвета сосуда нарушение тока крови является причиной болей, нарушения питания кожи, ногтей, появления язв. В конечном итоге запущенный атеросклероз нижних конечностей может привести к гангрене – самому опасному осложнению этого заболевания. Именно поэтому при появлении подозрительных симптомов нельзя медлить с визитом к врачу, а если диагноз уже установлен и показана операция, нельзя откладывать лечение или вовсе отказываться от него.
Шунтирование сосудов нижних конечностей относится к сосудистой хирургии. Хирургическое вмешательство по созданию шунта – классическая операция, хорошо известная каждому сосудистому хирургу. Смысл ее состоит в создании нового кровеносного сосуда вместо пораженной атеросклерозом артерии путем подшивания синтетического протеза или собственной вены пациента выше и ниже места препятствия кровотоку.
Следует помнить, что конечный результат вмешательства во многом зависит не только от опыта и мастерства хирурга, но и от общего состояния пациента, в особенности его сердечно-сосудистой системы.
Если жизненно важные функции больного до операции были в пределах нормы, уже на следующие (а при небольших операциях в те же) сутки после шунтирования он сможет самостоятельно передвигаться. Но в связи с частым возникновением т.н. реперфузионного отека голени пациенту необходимо избегать положения стоя и сидя. Поэтому первые 2-3 суток прооперированный больной все-таки должен значительную часть дня проводить в койке, чередуя отдых с ходьбой и специальными упражнениями.
На протяжение нахождения пациента в стационаре проводится регулярное обследование состояния шунта, свертывающей системы крови, назначается антибактериальная, антикоагулянтная терапия. Это обязательные компоненты любой реабилитации после шунтирования.
В современных клиниках пациента выписывают уже на третий – шестой день после проведения подобной операции.
Как таковая, послеоперационная реабилитация и заканчивается в эти сроки, в дальнейшем все зависит от «принятия» шунта организмом и исходного состояния конечности. Чтобы не допустить прогрессирования атеросклероза, больному в дальнейшем следует соблюдать рекомендованную врачом диету, выполнять упражнения для улучшения кровоснабжения ног, ходить или плавать, соблюдая индивидуально рассчитанные нормы.
Сроки восстановления после шунтирования артериальных сосудов нижних конечностей сугубо индивидуальны и зависят от наличия осложнений, качества трансплантата, состояния кровеносной и эндокринной систем пациента, а также от типа операции шунтирования сосудов ног.
http://hirurgs.ru/content/reabilitatsiya-posle-shuntirovaniya-nizhnikh-konechnostei
После операции на сосудах ног
Хирурги в настоящее время успешно оперируют как на артериях, так и на венах. Каждая из таких операций имеет свои особенности, которые, в свою очередь, определяют правила поведения больного после выписки из стационара. О том, какая произведена операция, пациенту обязательно скажет врач.
После аорто-бедренного шунтирования, которое делают, как правило, по поводу атеросклероза, послеоперационная тактика зависит от того, на каком отрезке артерии произведено хирургическое вмешательство. Если сделана реконструктивная операция в области развилки (бифуркации) брюшного отдела аорты, основная широкая часть протеза (основная бранша) вшивается в брюшную аорту выше места закупорки, а две более узкие — ниже и соединяются с бедренными артериями. При этом протез проходит через область пахового сгиба. Синтетические гофрированные протезные трубки достаточно упруги. Однако у сидящего человека протез сгибается до 90 градусов, а в положении на корточках или при езде на мотоцикле, мотороллере, велосипеде из-за наклона тела перегиб еще больше, что затрудняет кровоток, снижает его скорость. Этого надо избегать, иначе на стенках протеза будут откладываться форменные элементы крови, а это ведет к сужению искусственного сосуда, его тромбозу. Поэтому перенесшим подобную операцию не следует долго сидеть не двигаясь. Сидеть надо чуть откинувшись назад, чаще менять положение ног и туловища. В течение месяца-двух после операции не рекомендуется поднимать тяжести, следует носить бандаж, поддерживающий мышцы живота, постоянно укреплять их с помощь лечебной гимнастики.
Иногда хирурги используют для пластики поверхностную вену бедра, располагая ее в подкожной клетчатке в области сгиба коленного сустава.
Таким больным следует избегать длительного сгибания ноги в коленном суставе, не рекомендуется сидеть, положив ногу на ногу.
Мне хотелось бы обратить особое внимание на распространенную ошибку, которую допускают больные, полагая, что операция избавляет их от необходимости бросить курить. Это опасное заблуждение: при наличии артериальных протезов даже небольшие спазмы сосудов, возникающие при курении, снижая скорость кровотока, приводят к постепенному сужению просвета новых артериальных путей и их тромбозу.
Повторные операции на сосудах более сложны, а в иных случаях и невозможны. Вот почему, перенеся такую операцию, нужно найти в себе силы и категорически отказаться от курения.
Если послеоперационная рана зажила хорошо, дома больной может вымыться под душем, а через месяц после выписки из больницы — в ванне. Русская баня или сауна ему вообще противопоказаны. Область швов не следует тереть мочалкой, а делать это надо нежно, мягко, намыленными ладонями.
После душа можно смазать швы жидкостью Новикова. Если в месте шва есть краснота, припухлость, а тем более заметно пульсирующее образование, ни в коем случае по своему усмотрению нельзя делать компрессы, примочки.
Необходимо обратиться к хирургу, лучше к ангиохирургу.
После поясничной симпатэктомии, которую делают страдающим облитерирующим эндартериитом, обычно отмечается потепление ног. Это хороший признак. Однако он ни в коей мере не дает основания больным вести себя легкомысленно. Как и до операции, им необходимо беречь ноги от холода и сырости, микротравм, расчесов, потертостей, следить за состоянием кожи стоп и пальцев, ежедневно мыть ноги и смазывать их питательным кремом.
Даже при хорошем самочувствии не следует допускать физические перегрузки, долго ходить, бегать. Но это не значит, что надо себя обездвижить. Необходимо систематически тренировать сосуды. Вот несколько простых упражнений.
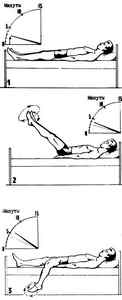
Лечь на кровать и три минуты держать ноги в горизонтальном положении.
Приподнять их и удерживать под углом в 45 градусов в течение одной минуты.
Опустить одну ногу с кровати и подержать так две минуты. То же другой ногой.
Когда ноги приподняты или опущены, совершать стопами круговые движения вправо и влево, а также сгибать и разгибать стопы.
Этот комплекс упражнений (а он займет всего 6 минут) следует выполнять постоянно дважды в день.
Больным, оперированным по поводу заболеваний артерий, нельзя загорать, перегреваться. Полезно обильное питье, если нет склонности к отекам. Больше надо включать в рацион овощей и фруктов.
Необходимо периодически наблюдаться у специалиста и лечиться по его указанию.
А теперь несколько советов тем, кому произведена операция на венах ног.
После удаления подкожных варикозно расширенных вен, если нет изъязвлений на коже (трофических расстройств), пациент в течение одного-двух месяцев должен регулярно носить эластический бинт. Затем в течение года следует носить подобранный по размеру эластический чулок.
У пациентов, которые перенесли ранее тромбоз глубоких вен, удаление расширенных подкожных вен менее эффективно. Венозный отток при этом нормализуется не полностью, наблюдаются частичный застой лимфы, изъязвления на коже. Таким людям приходится постоянно носить эластические бинты или с разрешения врача чулки.
Эластический бинт позволяет направить кровоток по глубоким венозным сосудам, улучшая их проходимость.
Если после операции язвочки на коже не зарубцевались, остались участки уплотнения мягких тканей и большие пигментные пятна, под бинт следует подложить поролоновые подушечки, предварительно прокипятив их и обернув стерильным бинтом. После выписки из больницы бинты надо носить в течение полу года.
Больные обычно хуже себя чувствуют в теплое время года, но тем не менее из-за жары или косметических соображений летом не бинтуют ноги. И совершают непоправимую ошибку! Ведь именно летом возрастает опасность микротравм, укусов мошек и комаров.
Эластические чулки или бинты летом надо носить обязательно, но не синтетические, а хлопчатобумажные. Хлопчатобумажные бинты можно сделать самим. Ширина такого бинта — 12—15 сантиметров, длина — 2,5 метра.
Больные должны знать, что нелеченые грибковые заболевания стоп так же, как экзема и микротравмы, способствуют вспышкам рожистого воспаления, в результате чего может появиться слоновость.
Страдающие мокнущей экземой или повышенной потливостью ног тем более должны пользоваться хлопчатобумажными или фланелевыми бинтами.
Следует избегать всего, что затрудняет венозный отток: тяжелой физической нагрузки, длительной работы стоя. Надо следить за своим весом, бороться с кашлем, запорами, затрудненным мочеиспусканием, поскольку натуживание увеличивает давление в венах ног.
Категорически запрещаеться носить корсеты, круглые резиновые подвязки, неудобную обувь.
Во время менструации женщин иногда беспокоит усиление боли в ногах. Волноваться не следует: это явление преходящее. Но в этот период следует особенно тщательно бинтовать ноги.
Улучшают венозное кровообращение морские купания, плавание в водоемах, сероводородные или родоновые ванны, если, конечно, нет противопоказаний в связи с сопутствующими заболеваниями.
http://mediinfa.ru/article/surgery/posle-operacii-na-sosudax-nog
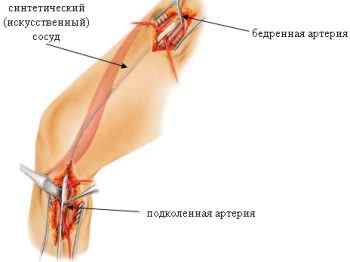
Особенности аорто-бедренного шунтирования

Заболевание периферических артерий обычно связано с закупориванием сосудов ног холестериновыми бляшками. Для восстановления кровообращения во избежание худших последствий назначают операцию по шунтированию. Ее цель – создать новый кровоток из собственных сосудов или искусственных аналогов.
Показания к шунтированию
При отсутствии результата от консервативного и медикаментозного лечения на помощь больному приходит сосудистая хирургия.
Закупоренные артерии – результат выраженного атеросклероза. К нему могут приводить такие проблемы, как:
- повышение в крови уровня холестерина и других липидов;
- сахарный диабет;
- избыточный вес;
- болезнь Бюргера;
- аутоиммунные васкулиты;
- курение.
При отсутствии медицинского наблюдения данные болезни часто приводят к сужению сосудистого просвета в ведущей артерии нижних конечностей.
Скопление бляшек на внутренних стенках приводит к:
- ослабленному кровообращению;
- кислородному голоданию;
- болевому синдрому;
- образованию некротических язв.
Если купировать процесс не удается, то операция – единственный способ предотвратить начало гангрены и последующую ампутации ног.
Лазерное лечение вен также может дать осложнение в виде закупорки.
Когда операция невозможна, хирург принимает решение о полном удалении пораженного сосуда.
Подвздошно-бедренное шунтирование применяется при односторонней закупорке артерии в тазу.
При закупорке обеих подвздошных артерий выполняют подмышечно-бедренное шунтирование.
При синдроме Лериша или поражении брюшной аорты — аорто-бедренное шунтирование.
Техника выполнения
Процедура практикуется уже много лет, а современные методы исследования и использование передового оборудования помогают избежать многих осложнений.
Подготовка к процедуре
Перед операцией врач анализирует состояние здоровья пациента, принимая решение о возможности проведения шунтирования артерии. Обычно назначаются:
- общий анализ крови;
- ЭКГ;
- анализ мочи;
- ультразвуковое исследование сосудов;
- коагулограмма.
Перед операцией всем пациентам обязательно бреют ноги, так как попадание инородного тела в надрез может спровоцировать развитие инфекции.
За неделю лечащий врач пересматривает схему приема препаратов, отменяя те, что влияют на свертываемость крови. Дополнительный курс антибиотиков снижает риск возникновения абсцесса.
Накануне следует ограничиться легким ужином без хлеба, сырых фруктов и овощей, молочных продуктов.
Чаще используют полный наркоз, который заглушает боль и погружает пациента в сон.
Спинальная анестезия – более легкий вариант для тех, кому противопоказан первый способ. Анестезиолог делает инъекцию в спину в районе позвоночника. В результате оперируемый не чувствует ничего ниже грудного отдела.
Описание процедуры
Шунт бывает двух видов:
- синтетический (использование протеза);
- аутовенозный (выделяется участок подкожной вены).
Порядок действий следующий:
Иногда врач не извлекает бедренную артерию, а использует часть ее в качестве трансплантата.
Сразу после процедуры

Следующие сутки или двое пациент проводит в реанимации под постоянным наблюдением врачей и приборов.
При необходимости ставят капельницу с обезболивающим, так как отхождение от наркоза сопровождается неприятными ощущениями. В редких случаях показано ношение кислородной маски сроком до 12 часов.
Сколько времени займет процедура?
Операция длится от 1 часа до 3, в зависимости от глубины расположения вен и артерий.
Противопоказания и возможные осложнения
Неожиданности во время или после шунтирования возникают крайне редко и обычно связаны либо с фоновыми заболеваниями, либо с общим неудовлетворительным состоянием организма.
Врачу и пациенту следует быть готовым к возникновению таких проблем, как:
- Тромбоз шунта. Закупорка может случиться как в процессе операции, так и через долгое время после. Это значит, что остальные сосуды нижних конечностей нездоровы. Резкое ухудшение кровоснабжения сопровождается болью и является показанием к срочной операции. В редких случаях, когда шунтирование невозможно, ногу спасти не удается.
- Чрезмерная потеря крови. Назначается переливание и повтор процедуры.
- Проблемы с сердцем. Наркоз и постороннее вмешательство добавляет сердцу нагрузки, что может быть фатальным при поражениях сердечных сосудов. Такие больные уже после проводят несколько дней в реанимации.
- Почечная недостаточность. Сама по себе возникает крайне редко. Обычно фоном идут уже имеющиеся заболевания. Хирург решает проблему диализом.
- Лимфорея. Паховая область богата на лимфатические сосуды, функция которых – обеспечить вены межтканевой жидкостью. Истечение лимфой грозит возникновением на месте разреза очаговых инфекций. Процесс может длиться до нескольких недель и лечится локально.
- Отечность. После вмешательства приток крови к ноге усиливается и провоцирует появление отека.
- Нарушение кожной чувствительности. Операционный порез травмирует нервные окончания в кожных покровах, что приводит к частичному онемению верха бедра, а также прооперированных зон. Обычно со временем проходит само и никак не влияет на способность двигаться.
- Гной и нарушение целостности швов замедляет выздоровление и способствует образованию неэстетичных рубцов.
Реабилитационный период
Среднее время пребывания в больнице
После операции пациент находится под пристальным наблюдением врачей до 10 дней.
Уход после бедренно-подколенного шунтирования
Больничные процедуры
До выписки пациенту могут назначаться:
- Холодные двадцатиминутные компрессы в области разрезов. Оказывают анестезирующий эффект и снимают отечность.
- Специализированная обувь и чулки препятствуют возникновению тромбоза.
- Спирометр восстанавливает легкие, провоцируя кашель и учащенное дыхание.
- Регулярное обследование швов предупреждает инфекции и любые деформации.
Домашний уход
Правильное отношение к собственному организму в домашних условиях ускорит послеоперационное выздоровление и поможет быстрее восстановить нормальный образ жизни.
Несколько важных правил:
- В течение месяца противопоказано вождение. Боль отвлекает на себя внимание, а отек препятствует нормальному функционированию ноги.
- По совету врача обязателен ежедневный пеший моцион. Время прогулки постепенно увеличивается. Такая «зарядка» восстанавливает общий тонус и ускоряет обменные процессы, которые в свою очередь положительно влияют на регенерацию.
- Физиотерапевт подскажет, какие процедуры восстанавливают кровообращение.
- Во время сна или отдыха полезно подкладывать под ноги валики или подушки для дополнительного оттока крови и снятия отека.
- Насчет купания лучше посоветоваться с врачом. Он проинструктирует о том, можно ли мочить шов.
- Обязателен отказ от курения и алкоголя.
Рекомендации по восстановлению
Доказано, что положительный настрой способствует повышению иммунитета, что особенно необходимо при реабилитации после хирургического вмешательства.
Операция шунтирования не ликвидирует основное заболевание, приведшее к закупорке артерии, а лишь спасает конечность от ампутации. Поэтому необходимо и дальше продолжать лечиться.
- Принимать средства, разжижающие кровь (Аспирин, Плавикс). Они препятствуют образованию тромбоза как в родных артериях, так и в протезированных.
- Лечить высокое давление.
- При избыточном весе сесть на диету и снизить уровень жира в рационе. Вредный холестерин – главный компонент бляшек, закупоривающих сосуды. Он содержится в основном в продуктах животного происхождения. В растительном масле его нет вообще.
- Нельзя позволять себе вести сидячий образ жизни. Умеренная активность принесет только пользу. Сосуды прекрасно срастаются, и человек может не бояться разрыва артерий от сокращения мускулатуры.
Тревожные симптомы, требующие немедленного обращения к врачу:
Шунтирование бедренной артерии – частая операция, направленная на обход закупоренных артерий. Результат зависит не только от профессионализма врачей, но и ответственности самого пациента. Здоровый образ жизни и выполнение всех рекомендаций снизят риск возникновения осложнений и помогут нормализовать кровообращение.
http://noginashi.ru/zabolevaniya-sosudov/osobennosti-aorto-bedrennogo-shuntirovaniya.html
Симптомы и лечение облетерирующего атеросклероза нижних конечностей
Атеросклероз нижних конечностей — это потеря эластичности и сужение кровеносных сосудов, снабжающих кровью ноги и ступни.
При атеросклерозе артерий нижних конечностей уменьшается кровоток, что приводит к повреждению нервов и тканей ног.
Причины атеросклероза сосудов нижних конечностей
Атеросклероз нижних конечностей характеризуется отложением жирового материала на внутренние стенки артерий. Из-за этого просвет артерий уменьшается, а стенки их теряют эластичность и не могут расширяться, дабы, при необходимости, (например, при большей физической нагрузке, когда мышцам нужно больше кислорода), обеспечить больший приток крови к ногам. В конце концов, мышцы ног начинают испытывать недостаток питания и в покое – в таких случаях говорят, что развился облитерироющий атеросклероз нижних конечностей. Чаще всего, данной патологией, страдают мужчины старше 50 лет. Так же в группу риска входят люди с:
- повышенным уровнем холестерина;
- диабетом;
- ишемической болезнью сердца;
- болезнью почек, при которой необходим гемодиализ;
- цереброваскулярными заболеваниями.
Симптомы атеросклероза нижних конечностей
Классическими симптомами атеросклероза нижних конечностей являются — боль, усталость, жжение или дискомфорт в мышцах ног (икры или бедра). Эти симптомы обычно появляются при ходьбе или при другой физической нагрузке и, по началу, все проходит, как только человек отдохнет. Но со временем, все чаще, боль появляется и при значительно меньшей нагрузке. Затем, даже во время отдыха, в ногах чувствуется онемение, а кожа становится бледной и прохладной. Когда атеросклероз нижних конечностей принимает более тяжелую форму, появляются такие симптомы, как:
- Импотенция;
- Боли и судороги в ногах, в ночное время;
- Боль или покалывание в одной или обеих ногах (боль может быть настолько серьезной, что для больного становится невыносимым даже вес простыни);
- Усиление боли при поднятой ноге и уменьшение болевых ощущений, когда ноги опущены вниз.
- Кожа ног принимает синюшный оттенок;
- Незаживающие раны, преимущественно в районе щиколоток.
Другие симптомы атеросклероза сосудов нижних конечностей:
- Снижение артериального давления в пораженной конечности;
- Выпадение волос на обеих или одной ноге;
- Слабый пульс или совершенное отсутствие пульсации в конечности.
При ухудшении состояния, добавляются такие признаки, как:
- Атрофия мышц ног;
- Выпадение волос на пальцах ног;
- Болезненные, темного цвета, не кровоточащие, медленно заживающие язвы на ногах;
- Кожа ног синюшная, блестящая и выглядит натянутой;
- Утолщенные ногти на ногах;
- Анализы крови показывают высокий холестерин или даже наличие диабета.
Диагностика атеросклероза сосудов нижних конечностей
Исследования необходимые для точной постановки диагноза:
Лечение атеросклероза нижних конечностей
После того, как будут распознаны симптомы атеросклероза, лечение следует начинать с «разгрузки» ног, то есть если и не лежать целый день, то чередовать нагрузку с отдыхом, например, нельзя идти из последних сил — как только ноги начинают болеть – давать им отдых.
- Бросить курить — обязательно. Курение сужает артерии, снижает способность крови переносить кислород, и увеличивает риск образования тромбов.
- При диабете – носить удобную обувь, точно по размеру. Обращать внимание на любые порезы, царапины или повреждения. Если что-то плохо заживает – срочно к врачу.
- Держать артериальное давление под контролем.
- Диета, при атеросклерозе нижних конечностей, главным образом заключается в том, что если есть необходимость – похудеть.
- При высоком холестерине – есть пищу с низким содержанием жиров.
- Постоянно контролировать сахар в крови.
Лекарства могут быть необходимы для управления расстройства, в том числе:
- Время от времени проводить аспиринотерапию.
- Если назначен цилостазол – принимать обязательно.
Когда нет другого выхода, на помощь приходи хирургия. В зависимости от симптомов облитерирующего атеросклероза нижних конечностей, рекомендуют такие операции, как:
- Ангиопластика и стенирование периферических артерий.
- Периферийное шунтирование нижних конечностей.
- В тяжелых случаях – ампутация.
Лечебная гимнастика при атеросклерозе нижних конечностей (видео)
Прогноз при атеросклерозе нижних конечностей
Если должным образом следить за своими ногами и выполнять все рекомендации врача, то атеросклероз нижних конечностей можно контролировать и не доводить дело до ампутации ног.
http://gravina.ru/lechebnaya-gimnastika/lechebnaya-gimnastika-pri-ateroskleroze.html
Как лечить ноги после шунтирования?
Шунтирование коронарных артерий выполняют лицам, страдающим ишемической болезнью сердца. Цель проведения такой операции — улучшить кровоток в направлении сердечной мышцы. Шунтирование показано при неэффективности лекарственной терапии и прогрессировании состояния, что требует оперативного вмешательства по жизненным показаниям.
Операция шунтирования заключается во взятии отрезка вены, обычно крупной подкожной вены ноги, которую подшивают одним концом к аорте, а другим — к ветви коронарной артерии. Так для крови создается новый путь, минуя закупоренный или пораженный участок коронарной артерии.
Почему при шунтировании используют вены с ног?
Именно вены с ног во время шунтирования берут наиболее часто (хотя и не во всех случаях). Это обусловлено тем, что такие вены, как правило, бывают относительно «чистыми» в плане поражения атеросклерозом. Помимо этого, вены с ног крупнее и длиннее других вен человеческого организма, которые доступны для взятия. К тому же после взятия участка вены с ноги кровоснабжение не нарушается, и в дальнейшем, обычно, не возникает никаких проблем. Первые недели после шунтирования в ноге могут наблюдаться небольшие боли, особенно во время ходьбы или при длительном стоянии. Однако со временем подобное неудобство проходит, и пациент чувствует себя абсолютно нормально. Кроме того, в месте, откуда был взят отрезок вены, может ощущаться жжение. Обычно это происходит в ночное время или во время стояния, однако с постепенным восстановлением кровообращения в месте изъятия вены подобные проявления исчезают.
Лечение ноги после шунтирования
Длина разрезов и их число на ногах у пациентов различаются в зависимости от количества венозных шунтов, которые планируется выполнить во время операции.
После шунтирования, наложенные на разрезы швы, промывают антисептическими растворами, и делают перевязки. На 8 — 10 сутки в случае заживления швы снимают, а также удаляют страховочный электрод. После этого область разрезов можно аккуратно промывать теплой водой с мылом.
Для лечения или предупреждения воспалительных явлений в участках ног, откуда брали венозные отрезки, и развивающейся из-за этого венозной недостаточности назначают:
- Воздействие переменным низкочастотным магнитным полем от аппаратов «Полюс 1» или «Биомагнетикс Систем 750 П», длительность процедуры 15-20 минут, лечебный курс включает 8-10 процедур.
- Воздействие электростатическим переменным полем от аппарата «Хивамат-200» продолжительностью 10 — 15 минут, лечебный курс состоит из 8 — 10 процедур.
- облучение ультрафиолетовыми лучами (субэритемные дозы) через день, лечебный курс состоит из 5-6 процедур.
Даже, если мелкие вены на ноге заменяют функции подкожной вены, как правило, отмечается некоторый отек голеностопных суставов. Всем пациентам рекомендуют на протяжении дня в течение 4-6 недель после операции носить поддерживающие эластичные чулки или бинты, которые способствуют улучшению кровообращения в ногах и уменьшению отечности. Кроме того, в сидячем положении необходимо удерживать ногу в приподнятом состоянии. Отек, как правило, спадает через 6-8 недель.
http://nmedicine.net/kak-lechit-nogi-posle-shuntirovaniya/
Гимнастика
Упражнения лечебной гимнастики после аортокоронарного шунтирования

Аортокоронарное шунтирование – хирургическая операция, позволяющая вернуть прежнюю проходимость сосудов сердца. Данная процедура позволяет восстановить нормальный кровоток с помощью создания искусственного шунта, не позволяющего образовывать застой кровотока в закупоренном сосуде. Благодаря данной операции снижается риск возникновения тромбов, а также поддержание работы сердечной мышцы (предупреждение возникновения инфаркта миокарда).
Лечение с помощью аортокоронарного шунтирования осуществляется хирургом-кардиологом. Данная операция достаточно сложная и требует серьезных навыков и умений. Кроме того, процедура требует немало сил со стороны пациента, потому как восстановительный этап длится несколько месяцев.
Восстановительный этап после любого оперативного вмешательства включает в себя целый комплекс процедур, направленных на поддержание жизнедеятельности организма и стабилизацию состояния человека. Для этого больному производят лекарственную терапию, основной задачей которой является направленное действие на предупреждение воспаления и быстрое восстановление сердечной деятельности.
Зачем нужна лечебная гимнастика после проведения шунтирования? Для скорейшего выздоровления, а также для улучшения состояния мышцы сердца в послеоперационном периоде, большое значение имеет правильная и эффективная реабилитация пациента, составляющей которой является лечебное дыхание и ЛФК.
Оздоровительная физкультура после аортокоронарного шунтирования позволяет:
- включить в работу всех органов кровообращения;
- постепенно увеличить нагрузки на миокард, для привыкания организма;
- обеспечить стабильную работу всех органов кровообращения, в том числе и внесердечных – это позволяет значительно снизить нагрузку на сердечную мышцу;
- предупредить развитие воспалительных процессов в грудной клетке;
- восстановить обменных процессов в миокарде;
- произвести общее укрепление мышечной системы сердца для оптимального сокращения миокарда;
- снизить количества осложнений после оперативного вмешательства;
- быстро восстановить общего иммунитета и сил организма.
Кроме того, лечебная гимнастика после АКШ позволяет снизить риск развития возникновения тромбофлебитов вен нижних конечностей, инфильтратов, способствует заживлению рубцов и нормальному срастанию поврежденных во время операции тканей.

Правила тренировок
Реабилитационные, в том числе и физические мероприятия после проведения операции на сердце назначаются уже через несколько дней после процедуры. Сначала данный процесс представляет собой упрощенные минимальные физические задания, направленные на нормализацию правильного дыхания пациента, а также на полноценное восстановление сил организма.
Существует ряд правил, требуемых для правильного осуществления физических мероприятий после аортокоронарного шунтирования:
- любые, даже минимальные упражнения после операции следует выполнять только после совета специалиста, который подбирает комплекс индивидуально для каждого больного, исходя из его состояния и сложности операции;
- дозировка нагрузки, а также комплекс заданий назначается врачом, тренировка должна происходить под его контролем;
- занятия не должны носить тренировочный характер и не должны нести высокую нагрузку на мышечную систему организма;
- выполнение заданий следует выполнять в минимальных объемах, постепенно увеличивая нагрузку на организм;
- выполнение оздоровительной физкультуры должно иметь регулярность (упражнения должны делаться периодически) для наиболее результативных значений;
- рекомендуется делать гимнастику в утреннее время за 20-30 минут до приема пищи или за 1-2 часа до сна;
- при выполнении упражнений необходимо тщательно и регулярно контролировать пульс, артериальное давление и частоту сердечных сокращений пациента;
- при возникновении даже минимального ухудшения состояния больного, следует прекратить занятие и проверить работу систем организма;
- гимнастические движения следует проводить с параллельным медикаментозным лечением и диетотерапией, назначенной лечащим врачом.

Противопоказания
Физкультура после любой операции должна проходить в особо щадящем режиме, но, как и все лечебные процедуры, физкультура имеет ряд противопоказаний, ограничивающих круг лиц, допускаемых для выполнения заданий. Основными противопоказаниями для проведения манипуляций после аортокоронарного шунтирования являются:
- первые 3 дня после осуществления манипуляции существует высокий риск расхождения швов;
- тяжелое состояние больного;
- стабильное ухудшение состояния пациента после проведения нескольких упражнений;
- возникшие ранние осложнения после выполнения операции.
Проведение лечебной физкультуры возможно только после устранения сбоев в работе систем и органов.

Дыхательные упражнения
Данный вид физкультуры несет достаточно большое значение в оздоровительном процессе после операции. Дыхательные упражнения, как вид оздоровительной терапии, способствуют нормализации обменных процессов в сердце, что приносит достаточное насыщение крови кислородом и приводит к наиболее быстрому заживлению. Кроме того, терапевтические дыхательные движения стабилизируют электролитический баланс работы сердца и способствуют нормализации ритма.
Дыхательная гимнастика может выполняться как в лежачем положении, когда человек находится в раннем послеоперационном периоде, так и стоя, в более позднем периоде.
Основные задания для проведения дыхательной гимнастики после операции включают в себя:
- зажать правую ноздрю пальцем, сделать максимальный вдох левой ноздрей, потом закрыть левую и сделать постепенный полноценный выдох правой ноздрей; упражнение повторить в обратной последовательности;
- при возможности поднятия конечностей: медленно поднимите обе руки вверх, при этом осуществите глубокий вдох, затем постепенно опустите руки, тихонько выдыхая воздух; повторите упражнение 5-7 раз;
- лежа на спине, сделайте глубокий вдох и задержите дыхание на несколько секунд, потом медленно выдохните; повторите данное задание 5-7 раз;
- в положении лежа на спине, ноги прямые, руки вдоль туловища; медленно выполните глубокий вдох и согните ноги в коленных суставах, выполняя скользящее движение стопой, потом осуществите глубокий выдох, принимая в это время исходное положение туловища; повторить задание 5-10 раз.
Если во время проведения дыхательной гимнастики пациент почувствовал головокружение или тошноту, помутнение в глазах, следует прекратить выполнение занятия. Если занятие проходит нормально, то комплекс упражнений поможет сердцу скорее нормализоваться после операции, а также восстановить нормальный кровоток и кислородный обмен в тканях.

Физические упражнения
Терапевтическая гимнастика после шунтирования проводится как в послеоперационном периоде, когда больной находится в постели, так и в период нормализации работы систем организма и восстановлении возможности больного вставать.
Примерный комплекс упражнений в положении лежа на спине:
ЛФК необходимо проводить в свободной, не стесняющей дыхание и движения одежде. Для наилучшего эффекта следует делать 2-3 подхода в течение дня. Начинать физические упражнения следует с наиболее простых для больного заданий, постепенно увеличивая нагрузку, по мере разогревания мышц.
- произвести сгибание и разгибание стоп, 5-10 раз для каждой ноги;
- сгибание и разгибание кистей рук, 50-10 подходов для каждой;
- производить сгибательные и разгибательные движения рук в локтевых суставах, при этом кистями касаясь плеч; выполнить 5-10 раз.
- сделать глубокий медленный вдох и выдох, поднимая руки перпендикулярно телу;
- согнуть ногу в колене, а затем медленно опустить ее в исходное положение; повторить упражнение для второй ноги. 5-10 повторений.
- лежа на спине, положить руки ладонями вверх, затем выполнить медленный вдох и разогнуть руки в разные стороны, параллельно выполнив разворот стоп кнаружи, далее вернуться в исходное положение, осуществив при этом глубокий выдох;
- согнутые ноги в коленях произвольно двигать в разные стороны в течение 1-2 минут;
- поднять руку и коснуться ей согнутой в колене ноги, расположенной с аналогичной стороны тела, потом занять обычную позу; повторить задание для второй половины туловища; количество – 5-10 раз для каждой половины;
- лечь прямо; на вдохе раскинуть руки в обе стороны, при этом сделать поворот головы в правую сторону, на выдохе – вернуться в исходное положение. Далее выполнить задание с поворотом головы в левую сторону; выполнить движение 4-6 раз;
- сжать руки в кулак и осуществить быстрые круговые движения обеими кистями в течении 30 секунд;
- согнуть ноги в коленях; осуществить произвольное разгибание конечностей в свободном темпе; время выполнения 30-60 секунд;
- напрячь ягодичные мышцы, затем расслабиться; повторить 5-10 раз.

Упражнения в сидячем положении
Данные физические движения должны производиться параллельно с проведением дыхательной гимнастики. Занятие включает в себя:
Основной целью лечебной гимнастики является направленное действие на восстановление организма. Важно помнить, что все движения должны выполняться в тихом темпе, также не вызывать у пациента чувства дискомфорта и тяжести. Только полноценные и регулярные тренировки с постепенным увеличением нагрузки будут иметь позитивный эффект и будут способствовать адекватной медицинской терапии.
http://gimnastikasport.ru/lechebnaya/lfk/posle-aksh.html
Отёки ног после шунтирования
Шунтирование – хирургический метод лечения заболеваний сердца. Благодаря операциям на сердце удается спасти тысячи людей. Коронарное шунтирование помогает вылечить людей с ишемической болезнью сердца — болезнь номер один среди известных патологий сердца, от которых умирают люди – заболевание вызывает инфаркт миокарда.
Как проводится операция по коронарному шунтированию
Аортокоронарное шунтирование (АКШ) относится к сложным операциям на сердце. Для проведения требуется вскрывать грудную клетку, подключать во время операции искусственное кровообращение. Несмотря на трудности, кардиохирурги, проделывая операции тысячами ежегодно, относят процедуры к операциям не самой высокой степени сложности.
Чаще пациенту требуется достаток терпения и целеустремленности, чтобы пройти реабилитационный период после хирургического вмешательства. Часто возникают послеоперационные осложнения, которые требуется преодолеть: боли в грудине (срастается 4-6 месяцев, возникают отёки ног после шунтирования, анемия, неполадки в легких). Но трудности преодолимы, если присутствует стремление жить полноценно и активно.
У больных ишемической болезнью сердца закупориваются артерии, снабжающие сердце кровью. Закупорка происходит бляшками, которые формируются в сосудах, сужают просвет – атеросклероз. По указанной причине миокард не получает необходимое количество крови, перестает нормально функционировать. В результате возникает стенокардия и инфаркт.
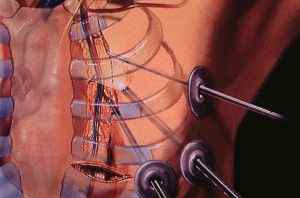
Налаживая нормальное кровоснабжение сердца, имплантируют шунты (участки сосудов) в обход закупоренным артериям, берутся из прочих частей тела. Чаще участки вен берут в ногах. Количество шунтов зависит от числа закупоренных артерий (ряд либо несколько).
Почему возникают отёки ног после шунтирования
Участки вен для проведения операции чаще берут с ног, сосуды в конечностях меньше поддаются атеросклерозной закупорке. Сосуды ног по сравнению с прочими в организме обнаруживают достаточную длину, крупные. Удалив вену с ноги, кровообращение не нарушается, процесс восстановления длится безболезненно.
Послеоперационный отёк ног считается нормальным явлением, проходит через 1-2 недели после проведения шунтирования. Если отёк не сходит, назначаются дополнительные исследования, по результатам назначается требуемое медикаментозное лечение либо специальные процедуры.
Организму требуется время на перестройку кровоснабжения, маленькие вены не способны немедленно справиться с полным оттоком крови с ног, возникают отёки голени. Развивается венозная недостаточность, проявляющаяся симптомом отёка ног.
Диагностика при отёках ног после операции
Если послеоперационные отёки не сходят длительное время, приносят большой дискомфорт больному, показано пройти диагностику ног и выявить причину состояния.
Симптомы нарушений ног после шунтирования
В случае с отёками ног непосредственно после операции (длится до двух недель) срочных манипуляций и сильного беспокойства не должно возникать. Происходящее считается нормальным восстановительным процессом после серьёзного хирургического вмешательства.

Если процесс затянулся, намного позже возникают затруднения, присмотритесь к симптомам:
- отёк ног;
- быстрая утомляемость ног;
- сильное жжение;
- изменение цвета кожи на ногах.
Признаки сигнализируют о необходимости срочного обращения к врачу для прохождения обследования.
Лечение отёков ног после шунтирования
Чтобы убрать отёки ног немедленно после операции и в дальнейшем периоде, придётся соблюдать ряд правил и принимать своевременные меры.
Послеоперационные отёки в стационарных условиях помогают снять специальные аппараты «Полюс 1», «Биомагнетикс Систем» и «Хивамат- 200». Действие аппаратов основывается на положительном влиянии низкочастотного магнитного поля и электростатического переменного поля на ткани и сосуды ног. Процедуры длятся 10 — 15 мин, курс лечения занимает до 10 дней.
В больницах часто применяются облучение ультрафиолетом проблемных зон на ногах. Процедура делается через день, длится не больше 6 сеансов.
Часто хирурги, проводившие операцию по шунтированию, назначают для снятия отёков ног ручной лимфатический дренаж. Процедура проводится обученным массажистом. Самостоятельно проводить нельзя, возможно усугубить ситуацию с отёками и болевыми ощущениями после шунтирования. Массаж проводится по специальной методике, заключается сначала в легком поглаживании ног, потом в интенсивном надавливании в местах расположения лимфатических узлов.
В послеоперационный период на протяжении нескольких месяцев доктора советуют придерживаться диеты. Нельзя употреблять в пищу жареную острую и жирную еду, меньше пить жидкости. Не злоупотреблять солью, приправа препятствует нормальному выведению лишней жидкости в организме.
При горизонтальном положении тела (лежа) под ноги следует подкладывать подушку либо валик с одеяла. Высокое положение ног способствует хорошему оттоку крови и лимфы. Если до операции больной любил часто сидеть в позе «нога на ногу», потребуется полностью отказаться от позиции. Подобное положение тела способствует образованию отёчности ног.
Компрессионные чулки помогут в сложной ситуации. Но самостоятельно носить без назначения врача нельзя. Сдавливающие колготки либо чулки способны больным больше навредить, чем принести пользу.
Медикаментозное лечение назначает исключительно оперирующий хирург или врач, специализирующийся по заболеваниям сосудов. Доктор правильно подберет препараты, рассчитает дозировки. Сказанное касается ситуации обнаружения тромбов в венах. Единственно доктор назначает разжижающие кровь препараты для устранения послеоперационной затромбированности сосудов ног.
Правила для снятия отёков ног после операции по шунтированию
Придерживаясь перечня простых правил, возможно сделать послеоперационный период реабилитации не настолько болезненным, уменьшить отёки ног. Нельзя принимать горячую ванну либо душ до полного восстановления организма. Крайне полезен в упомянутых случаях контрастный душ. Процедура улучшает кровоснабжение организма, не дает скапливаться лишней жидкости в ногах.
Нельзя резко давать организму и ногам чрезмерные нагрузки. Это приведет к большему отёку. Во время прогулок полезно чередовать ходьбу с отдыхом (разрешено присесть на скамеечку).
В летнее время не нужно проводить много времени на солнце – жара способствует увеличению отёчности, больной замечает, что нога отекла сильнее. В период реабилитации нужно носить свободную одежду, которая не будет чересчур сдавливать тело, не воспрепятствует нормальному кровообращению, что даст возможность выводить лишнюю жидкость из организма.
Озвученные правила и медицинские манипуляции помогут быстрее вернуться к нормальной активной жизни без отёков и болей в ногах, со здоровым сердцем после операции по коронарному шунтированию. Следует набраться терпения, полностью выполнять рекомендации врача.
http://otnogi.ru/simptomy/otyoki/nog-posle-shuntirovaniya.html
Лечебные физические нагрузки после аортокоронарного шунтирования
Любая операция на сердце, включая аортокоронарное шунтирование, обязательно должна сопровождаться реабилитационным периодом, который закрепит результат и поддержит организм в нужной форме. В противном случае все усилия врачей могут оказаться напрасными.

Также важен и дальнейший период после прохождения реабилитации, требующий от пациента соблюдение правил рациона специального питания и определенной программы физических нагрузок, цель которых поддерживать мышечную ткань в тонусе.
Суть реабилитация
Весь процесс реабилитации после АКШ может занимать от трех до пяти месяцев и содержать в себе целые индивидуальные комплексы мероприятий. К таким комплексам относится составление индивидуальной схемы питания для конкретного человека с учетом всех особенностей организма. Также предусматривается ряд регулярных физических упражнений с четким распределением нагрузки, как на отдельные участки тела, так и на весь организм.
Весь процесс базируется на нескольких основных принципах, к которым относится:
- систематическое увеличение нагрузки согласно специально разработанному плану занятий, предусматривающему ряд легких физических упражнений;
- полное исключение спиртных напитков и отказ от курения;
- корректировка ежедневного рациона питания с учетом полного или частичного отказа от любой жирной пищи;
- мероприятия по устранению лишнего веста посредствам специальной диеты, разработанной диетологами и эндокринологами;
- постоянный контроль над общим состоянием организма и мониторинг уровня холестерина на протяжении всей жизни.
- комплекс постепенно возрастающих и строго дозированных физических упражнений по индивидуальной схеме.

Послеоперационные меры
В большинстве случаев обязательными мерами, проводимыми после операции, являются:
- Снятие швов в установленные сроки;
- Необходимость в течение минимум одного месяца носить специальные компрессионные чулки, которые служат для восстановления кровообращения в нижней части тела и существенной уменьшают появление отеков;
- Допускается незначительная физическая нагрузка даже в день запланированной операции, которая осуществляется в виде комплекса приседаний и дыхательных упражнений;
- В процессе восстановления организма, постепенно подключаются лечебная физическая культура (ЛФК) в виде специальных тренажеров. Также вводятся нагрузочные мероприятия в виде плавательных упражнений, легкого бега и прогулок на свежем воздухе с дыхательными упражнениями.
В некоторых клиниках к этому процессу подключают отдельные сеансы психологической помощи. По мере возрастания нагрузок, осуществляется непрерывный мониторинг состояния здоровья при помощи квалифицированных специалистов разного профиля и современного медицинского оборудования.
По завершении начального периода реабилитации, через полтора или два месяца, проводятся специальные тесты на стресс, где организм подвергается кратковременно высоким физическим нагрузками и оценивается степень его реакции.
ЛФК — формы и методы
Лечебная физкультура (ЛФК) представляет собой специально разработанный комплекс физических упражнений, которые нацелены на восстановление нормальной физической формы организма и проводится на фоне правильно поставленного дыхания. Во многих медицинских учреждениях такие мероприятия проводятся под присмотром и руководством лечащего врача или инструктора.

Лечебная гимнастика для людей после аортокоронарного шунтирования условно разделяется на два основных вида, которые выполняются постоянно. К таким видам относится:
- гигиеническая гимнастика;
- лечебная гимнастика.
Гигиеническая гимнастика проводится в утреннее время независимо от местонахождения больного. Это может быть здание медицинского комплекса или собственная квартира. Проводится гимнастика в течение 10-20 минут после сна и желательно на свежем воздухе. Такие процедуры призваны нормализовать работу сердца и сосудистой системы, улучшает обмен веществ и оказывает тонизирующее влияние на весь организм в целом. Порядок упражнений и нагрузки зависят от физического состояния больного и срока после операции АКШ.
Лечебная физкультура направлена на укрепление всех систем организма и призвана решать конкретно поставленные задачи перед пациентом. Такие упражнения имеют четко определенную степень нагрузки на отдельные участки организма и для ее выполнения используют тренажеры.
По методам проведения ЛФК можно условно разделить на:
- групповая;
- индивидуальная;
- консультативная.

Индивидуальные занятия в большинстве случаев осуществляются с теми пациентами, которые на ранних стадиях реабилитационного периода ограничены в возможности передвигаться или нуждаются в специальной программе по различным причинам.
Групповые занятия проводят уже на более поздних стадиях, когда организм уже достаточно окреп и может переходить на общие физические упражнения.
Также в специальные группы собирают тех людей, в специфику занятий которых включена работа над конкретной проблемой, не решаемой на общих занятиях по стандартной методике.
Консультативные методы используются уже на поздней стадии, непосредственно перед выпиской больного. На таких занятиях работают инструкторы индивидуально и обучают человека тем физическим упражнениям, которые он должен регулярно выполнять самостоятельно, и которые направлены на конкретное решение его личной проблемы.
Распределение физических нагрузок
Все упражнения по физическим нагрузкам условно разделяют на три основных части:
На вступительную часть обычно отводится примерно 10-15% всего времени. Они осуществляются для того чтобы постепенно организм подготовить к предстоящим нагрузкам, в противном случае резкие нагрузки могут привести к растяжению мышц. Вступительная часть в основном состоит из дыхательной гимнастики и легких упражнений без использования нагрузки на мышцы и кровеносную систему.
Основная часть занимает примерно 70-80% общего времени и направлена на решение конкретных задач. На этом этапе задействуются силовые нагрузки с применением тренажерных комплексов. Все упражнения проводятся при соблюдении правильного дыхания.
Завершающая часть занятий проводится в самом конце и занимает примерно 10% времени. На этой стадии происходит плавное снижение нагрузки и упражнения для расслабления организма. Основными являются дыхательная гимнастика и ходьба, после чего проводится мониторинг состояния каждого пациента в виде замера давления и частоты дыхания.
Также все профилактические занятия можно условно разделить на активные и пассивные. При активных занятиях, все упражнения проводятся пациентами самостоятельно, используя собственные силы. При пассивных процедурах, упражнения проходят при помощи специальных тренажеров или инструктора.
Важно помнить, что именно регулярные занятия физкультурой являются неотъемлемой частью здоровья человека. Успешное восстановление качества жизни после операции АКШ невозможно без дозированных физических нагрузок.
http://cardio-life.ru/operacii/fizicheskie-nagruzki-posle-aksh.html







