Формулировка клинического диагноза
Ибс формулировка диагноза примеры
Реваскуляризация (ЧТКА, АКШ)
Блокада ?-рецепторов устраняет влияние катехоламинов на сердечную мышцу, уменьшает ее потребности в О2, урежает ЧСС, снижает АД, уменьшает сократительную способность миокарда (т.е. отрицательные хронотропный и инотропный эффекты), что приводит к снижению потребления кислорода миокардом и устраняет дисбаланс между его потребностью и доставкой к ишемизированной зоне миокарда.
Принцип применения всех ?-блокаторов (ББ) един: их надо назначать в дозах, дающих явный эффект ?-блокады, что проявляется урежение ЧСС в покое. При лечении ББ в покое ЧСС не должна превышать 55-60 ударов в минуту.
Показания к применению ББ:
1) приступы стенокардии напряжения
3) артериальная гипертензия
ББ различаются: по селективности действия в отношении b1-адренорецепторов, расположенных в сердце; по наличию или отсутствию дополнительных свойств, в первую очередь способности вызывать вазодилатацию; наличию или отсутствию собственной симпатомиметической активности; по продолжительности действия. Предпочтение при лечении больных ИБС следует отдавать селективным ББ, не имеющим собственной симпатомиметической активности, обладающим значительным периодом полувыведения. Такие препараты имеют все положительные свойства ББ; при их назначении снижается риск побочных эффектов по сравнению с неселективными ББ; их можно принимать 2 или 1 раз в сутки.
ББ подразделяются на:
1. Селективные, блокирующие преимущественно ?1-рецепторы
2. Неселективные, блокирующие ?1-?и ?2-рецепторы
3. C вазодилатирующими свойствами:
Абсолютным противопоказанием к назначению ББ является выраженная брадикардия, атрио-вентрикулярная блокада II –III ст., СССУ, тяжелая левожелудочковая недостаточность. ХОБЛ служат относительным противопоказанием; в этих случаях можно с осторожностью использовать высокоселективные ББ. Неселективные ББ могут ухудшить кровоток в ногах при перемежающейся хромоте, развившейся вследствие атеросклероза периферических артерий. При этом заболевании также возможно назначение селективных ББ. СД 2 типа не является противопоказанием к назначению ББ, при СД 1 типа ББ следует назначать с осторожностью.
При приеме ББ достаточно часто наблюдаются побочные эффекты: синусовая брадикардия, различные блокады сердца, артериальная гипотония, слабость, ухудшение переносимости ФН, нарушения сна, кошмарные сновидения.
АК также обеспечивают контроль ишемии миокарда. Их делят на две подгруппы: дигидропиридиновые (нифедипин, амлодипин) и недигидропиридиновые (верапамил, дилтиазем). В фармакодинамике дигидропиридинов преобладает эффект периферической вазодилатации, что повышает симпатический тонус и способствует развитию тахикардии той или иной степени; такое действие АК может быть нежелательным. Дигидропиридины не влияют на сократимость миокарда и атриовентрикулярную проводимость, поэтому их можно назначать больным с синдромом слабости синусового узла, нарушенной атриовентрикулярной проводимостью, выраженной синусовой брадикардией. В некоторых ситуациях дигидропиридиновые АК становятся средствами первого выбора, когда противопоказан прием других антиангинальных препаратов.
В фармакодинамике недигидропиридиновых АК преобладают отрицательные инотропное и хронотропное эффекты, способность замедлять атриовентрикулярную проводимость. Эти свойства сближают их с ББ. Недигидропиридиновые препараты обладают антиаритмическими свойствами в отношении наджелудочковых аритмий. Однако их нельзя назначать при синдроме слабости синусового узла, нарушенной атриовентрикулярной проводимости. Описанные выше особенности определяют специфику назначения разных АК отдельным группам больных.
В целом АК оказывают достаточно выраженный антиангинальный эффект. Действие дигидропиридиновых АК имеет определенное сходство с эффектом нитратов; их можно использовать тогда, когда нитраты плохо переносятся больными. Недигидропиридиновые АК часто назначают в тех случаях, когда прием ББ противопоказан.
У больных со стабильной стенокардией напряжения и без сердечной недостаточности используют антагонисты кальция, возможно сочетание их с ?-блокаторами.
У больных с сопутствующими хр. обструктивными заболеваниями легких, ишемической болезнью мозга, синдромом Рейно, аортальной и митральной недостаточностью, диастолической сердечной недостаточностью, перемежающейся хромотой предпочтительным является назначение антагонистов кальция. У больных с аортальным и митральным стенозом АК нежелательны.
http://studfiles.net/preview/6234076/page:4/
Структура и примеры формулировок диагнозов
Главная > Документ
Структура и примеры формулировок диагнозов
Гипертоническая болезнь I стадии. Степень АГ 2. Дислипидемия. Риск 2 (средний). ХСН 0 стадии.
Гипертоническая болезнь II стадии. Достигнутая степень АГ 3. Дислипидемия. Гипертрофия левого желудочка. Риск 4 (очень высокий). ХСН 0 стадии.
Гипертоническая болезнь III стадии. Степень АГ 2. ИБС. Стенокардия напряжения II ФК. Риск 4 (очень высокий). ХСН IIА стадии (II ФК).
Гипертоническая болезнь II стадии. Достигнутая степень АГ 2. Атеросклероз аорты, сонных артерий. Риск 3 (высокий). ХСН I стадии (II ФК).
Гипертоническая болезнь III стадии. Достигнутая степень АГ 1. Облитерирующий атеросклероз сосудов нижних конечностей. Перемежающаяся хромота. Риск 4 (очень высокий). ХСН IIБ стадии (II ФК)
Гипертоническая болезнь I стадии. Степень АГ 1. Сахарный диабет 2 типа, легкая форма, компенсация. Риск 3 (высокий). ХСН 0 стадии.
Гипертоническая болезнь II стадии. Степень АГ 3. Дислипидемия. Гипертрофия левого желудочка. Ожирение II степени. Нарушение толерантности к глюкозе. Гиперурикемия. Риск 4 (очень высокий). ХСН I стадии (II ФК).
Гипертоническая болезнь III стадии. Достигнутая степень АГ 3, риск 4 (очень высокий). Гипертонический криз от дд/мм/гг. ИБС: стенокардия напряжения II ФК, постинфарктный кардиосклероз от … г. ХСН IIА стадии (II ФК). Остаточные явления перенесенного острого нарушения мозгового крообращения от … г.
Мочекаменная болезнь. Хронический калькулезный пиелонефрит, ремиссия. Вторичная ренопаренхиматозная АГ 2 степени, риск 3 (высокий). ХСН 0 стадии.
Диффузный токсический зоб, гипертиреоз. Симптоматическая АГ 2 степени, риск 3 (высокий). ХСН I стадии (I ФК).
Феохромоцитома правого надпочечника. Степень АГ 3. Гипертрофия левого желудочка. Риск 4 (очень высокий). ХСН 0 стадии.
Стабильные формы ИБС
ИБС: стенокардия напряжения II ФК. ХСН II А стадии (II ФК).
ИБС: стенокардия напряжения II ФК, постинфарктный кардиосклероз (. г). Хроническая аневризма левого желудочка. Недостаточность митрального клапана II степени (ишемическая). Фибрилляция предсердий, постоянная форма, тахисистолический вариант. ХСН III стадии (IV ФК). Асцит. Правосторонний гидроторакс. Анасарка. Кардиальный фиброз печени.
ИБС: стенокардия напряжения II ФК, безболевая ишемия миокарда. Гипертоническая болезнь II стадии. Степень АГ 2, риск 4 (очень высокий). Сахарный диабет 2 типа, тяжелая форма, субкомпенсация. ХСН II А стадии (II ФК).
ИБС: аорто-коронарное шунтирование от … г. ХСН II А стадии (II ФК).
Нестабильные формы ИБС
ИБС: острый коронарный синдром с подъемом сегмента ST. Острая сердечная недостаточность класс I по Killip.
ИБС: острый коронарный синдром без подъема сегмента ST. Риск 3 балла по системе TIMI. Острая сердечная недостаточность класс I по Killip.
ИБС: нестабильная (прогрессирующая) стенокардия, постинфарктный кардиосклероз ( . г). ХСН II А стадии (II ФК).
ИБС: нестабильная (впервые возникшая) стенокардия. ХСН I стадии (II ФК).
ИБС: острый Q-инфаркт миокарда, передне-перегородочный от дд/мм/гг., тип 1, риск 8 баллов по системе TIMI. Неполная блокада левой ножки пучка Гиса. Острая сердечная недостаточность, класc IV по Killip. Отек легких. Кардиогенный шок.
ИБС: острый не Q-инфаркт миокарда, задне-диафрагмальный дд/мм/гг., тип 2, риск 5 баллов по системе TIMI. Пароксизмальная желудочковая тахикардия. Острая сердечная недостаточность, класc II по Killip.
ИБС: рецидивирующий не Q-инфаркт миокарда, передне-боковой, от дд/мм/гг., тип 4б, риск 10 баллов по системе TIMI. Фибрилляция предсердий, пароксизмальная форма, купированная ЭИТ …г. Острая сердечная недостаточность, класс III по Killip.
ИБС: заживающий Q-инфаркт миокарда, передний, от дд/мм/гг., тип 1. Частая желудочковая экстрасистолия. Острая сердечная недостаточность, класс I по Killip.
Хроническая ревматическая болезнь сердца
Ревматическая болезнь сердца. Комбинированный митрально – аортальный порок: сочетанный митральный порок с преобладанием стеноза левого атриовентрикулярного отверстия 3 степени, стеноз устья аорты 1 степени. Фибрилляция предсердий, постоянная форма, тахисистолия. ХСН IIА стадии (III ФК).
Ревматическая болезнь сердца. Сочетанный митральный порок (умеренный стеноз, незначительная регургитация). Легочная гипертензия 1 степени. ХСН IIБ стадии (III ФК).
Ревматическая болезнь сердца. Сочетанный митральный порок. Протезирование митрального клапана (протез Мединж – 23) от . г. ХСН IIА стадии (II ФК).
Неревматические пороки сердца
Кальцинированный аортальный стеноз тяжелой степени, степень кальциноза II. Синкопальные состояния. ХСН 0 стадии.
Кальцинированный аортальный стеноз умеренной степени. ИБС: стенокардия напряжения III ФК. ХСН I стадии (III ФК).
Синдром Элерса — Данло. Пролапс митрального клапана 2 степени. Недостаточность митрального клапана 3 степени. Пароксизмальная наджелудочковая тахикардия. ХСН I стадии (II ФК).
Недостаточность аортального клапана умеренной степени (перенесенный инфекционный эндокардит от … г.). ХСН 0 стадии.
Инфекционный эндокардит, подострый, первичный, вызванный Strept. Viridans, с поражением митрального клапана, недостаточность митрального клапана 3 степени, ХСН IIА стадии (II ФК). Острый гломерулонефрит. ХПН I стадии.
Инфекционный эндокардит, подострый, вторичный с поражением аортального клапана, врожденный двустворчатый аортальный клапан, недостаточность аортального клапана 2 степени. ХСН I стадии (I ФК).
Инфекционный эндокардит, подострый, вторичный, с поражением митрального клапана. Недостаточность митрального клапана 2 степени. Ревматическая болезнь сердца. Сочетанный митральный порок. ХСН IIА стадии (II ФК).
Грипп. Острый очаговый миокардит, легкая форма. Наджелудочковая экстрасистолия. ХСН 0 стадии.
Острый диффузный миокардит, неуточненной этиологии. Желудочковая экстрасистолия. Пароксизм желудочковой тахикардии от …. ХСН IIА стадии (III ФК).
Идиопатическая дилатационная кардиомиопатия. Фибрилляция предсердий, постоянная форма, тахисистолия. ХСН IIА стадии (III ФК).
Гипертрофическая кардиомиопатия, обструктивная форма. Стенокардия напряжения II ФК, желудочковая экстрасистолия. ХСН I стадии (II ФК).
Идиопатическая рестриктивная кардиомиопатия. ХСН IIБ стадии (III ФК).
Аритмогенная дисплазия правого желудочка. Пароксизмальная устойчивая желудочковая тахикардия. Имплантация кардиовертера-дефибриллятора от … г. ХСН 0 стадии.
Фибрилляция/трепетание предсердий
Фибрилляция предсердий, постоянная форма, нормосистолия.
Фибрилляция предсердий, персистирующая, тахисистолия.
Фибрилляция предсердий, пароксизмальная форма, пароксизм от дд/мм/гг., купированный ЭИТ.
Фибрилляция предсердий, впервые выявленная, неизвестной давности, нормосистолия. ХСН I стадии (II ФК).
Трепетание предсердий, правильная форма (2:1), пароксизм от дд/мм/гг.
Трепетание предсердий, неправильная форма, персистирующая.
Желудочковые нарушения ритма
ИБС: постинфарктный кардиосклероз (. г.). Желудочковая экстрасистолия, политопная (класс III по Lown). ХСН IIА стадии (III ФК).
Гипертрофическая кардиомиопатия, необструктивная форма. Пароксизмальная желудочковая тахикардия. ХСН I стадии (II ФК).
ИБС: стенокардия напряжения III ФК, постинфарктный кардиосклероз (… г.). АВ-блокада II степени (Мобитц I). ХСН IIБ стадии (III ФК).
http://gigabaza.ru/doc/78572.html
Классификации и примеры формулировки диагнозов (Кардиология и эндокринология)
Страницы работы


Содержание работы
классификации и примеры формулировки диагнозов
Острый коронарный синдром включает ИМ и нестабильную стенокардию (такой диагноз правомочен только в течение суток с момента возникновения клиники, за это время необходимо уточнить, что именно у больного).
1. По степени повышения АД (устанавливается в случае впервые диагностированной АГ и у пациентов, не получающих антигипертензивные препараты)
Примеры формулировки диагноза. 1. ИБС. Впервые возникшая стенокардия напряжения;
1. ИБС. Впервые возникшая стенокардия напряжения.
2. ИБС. Стабильная стенокардия напряжения. ФК IV.
3. ИБС. Стабильная стенокардия напряжения. ФК II. Постинфарктный кардиосклероз. ХСН
Дифференциальная диагностикапри стенокардии проводится со всеми состояниями,
которые могут вызвать появление болей в области сердца. Этот синдром получил название кардиалгии.
Прежде всего, необходимо дифференцировать стенокардию с острым инфарктом миокарда. Кроме того,
боли в области сердца могут быть обусловлены перикардитом, патологией позвоночника (остеохондроз),
пневмонией с сухим плевритом. Не следует забывать о возможности появления стенокардитических болей
у пациентов с аортальным пороком сердца.
Основной целью лечения ишемической болезни сердца можно считать увеличение
продолжительности жизни пациентов и повышение ее качества.
Этого можно добиться снижением темпов прогрессирования атеросклеротического поражения
коронарных артерии, предупреждением развития острых форм ИБС (инфаркт миокарда), переводом
больного в более низкий функциональный класс.
Для решения первой из задач, прежде всего, следует в максимальной степени снизить влияние
модифицируемых факторов риска. Необходимо отказаться от курения, нормализовать вес пациента.
Следует провести мероприятия, направленные на нормализацию артериального давления. При наличии
сахарного диабета обязательным условием является полная компенсация нарушений углеводного обмена.
Поскольку стенокардия обусловлена атеросклеротическим_ поражением, гиполипидемическую
терапию следует считать единственным методом этиологического воздействия. К сожалению в
многоцентровых исследованиях не удалось доказать существенного влияния изолированной диетотерапии
при наличии клинически выраженного коронарного атеросклероза. Это объясняется тем, что даже самые
жесткие ограничение в характере питания позволяют снизить исходный уровень холестерина не более чем
на 10%. Поэтому, несмотря на всю важность диетических мероприятий, изолированно их можно
рекомендовать лишь лицам с факторами риска и незначительной гиперхолестеринемией. Основанное
требование диете это ограничение животных жиров и легко усваиваемых углеводов. Большинству же
пациентов приходится прибегать к медикаментозным воздействиям.
В настоящее время доказана эффективность статинов в снижении уровня атерогенных
фракций липидов в крови и профилактике прогрессирования ИБС. Эти средства являются ингибиторами
ГМГ-КоА-редуктазы — ключевого фермента синтеза холестерина. В качестве примера можно при вести
такие препараты, как симвастатин (Вазилип, «KRKA»), который назначается в дозах 10-45 мг в сутки
однократно перед сном, правастатин 10-40 мг 1 раз в сутки. При наличии повышенного уровня
триглицеридов целесообразно назначение аторвастатина (Аторис, «KRKA») в дозе 10-20 мг 1 раз в сутки.
Прием статинов должен производиться пожизненно, так как примерно через месяц после отмены препарата
уровень холестерина возвращается к исходному.
Показанием для назначения статинов служат атерогенные изменения липидного состава
плазмы, о которых уже говорилось выше. Кроме того, их применение является обязательным для всех
больных с ишемической болезнью сердца, независимо от исходного содержания липопротеидов. До каких
же значений следует снижать уровень холестерина в крови? У здоровых лиц и пациентов с факторами
риска целевое значение общего ХС крови составляет
http://studopedia.su/2_19424_primeri-formulirovki-diagnoza.html
Диагностика и лечение хронической ишемической болезни сердца Диагностика хронической ИБС (ч1)
2. ДИАГНОСТИКА ХРОНИЧЕСКОЙ ИБС
2.1. Диагноз ИБС формируется на основе:
- Расспроса и сбора анамнеза;
- Физикального исследования;
- Инструментальных исследований;
- Лабораторных исследований.
2.2. Задачи врача в ходе диагностического поиска:
- Поставить диагноз и определить форму ИБС;
- Определить прогноз заболевания — вероятность осложнений;
- Исходя из степени риска, определить тактику лечения (медикаментозное, хирургическое), периодичность и объем последующих амбулаторных обследований.
На практике диагностическая и прогностическая оценки проводятся одновременно, а многие диагностические методы содержат важную информацию о прогнозе.
Степень риска осложнений при хронической ИБС определяют по следующим основным показателям:
- Клиническая картина (выраженность ишемии миокарда) заболевания
- Анатомическая распространенность и выраженность атеросклероза крупных и средних коронарных артерий;
- Систолическая функция левого желудочка;
- Общее состояние здоровья, наличие сопутствующих заболеваний и дополнительных факторов риска.
2.3. Классификации ИБС
Существует несколько классификаций ИБС. В российской клинической практике широко применяется классификация, основанная на Международной Классификации Болезней IX пересмотра и рекомендациях Комитета экспертов ВОЗ (1979 г). В 1984 г с поправками ВКНЦ АМН СССР эта классификация была принята в нашей стране.
Классификация ИБС (по МКБ-IX 410—414,418)
1. Стенокардия напряжения:
1.1. Стенокардия напряжения впервые возникшая;
1.2. Стенокардия напряжения стабильная с указанием функционального класса (I—IV);
1.3. Стенокардия напряжения прогрессирующая;
1.4. Стенокардия спонтанная (вазоспастическая, особая, вариантная, Принцметала);
2. Острая очаговая дистрофия миокарда;
3. Инфаркт миокарда:
3.1. Крупноочаговый (трансмуральный) — первичный, повторный (дата);
3.2. Мелкоочаговый — первичный, повторный (дата);
4. Кардиосклероз постинфарктный очаговый;
5. Нарушение сердечного ритма (с указанием формы);
6. Сердечная недостаточность (с указанием формы и стадии);
7. Безболевая форма ИБС;
8. Внезапная коронарная смерть.
Примечания:
Внезапная коронарная смерть — смерть в присутствии свидетелей, наступившая мгновенно или в пределах 6 часов от начала сердечного приступа.
Впервые возникшая стенокардия напряжения — продолжительность заболевания до 1 мес. с момента появления.
Стабильная стенокардия — продолжительность заболевания более 1 месяца.
Прогрессирующая стенокардия — увеличение частоты, тяжести и продолжительности приступов в ответ на обычную для данного больного нагрузку, уменьшение эффективности нитроглицерина; иногда изменения на ЭКГ.
Спонтанная (вазоспастическая, вариантная) стенокардия — приступы возникают в покое, трудно поддаются действию нитроглицерина, могут сочетаться со стенокардией напряжения.
Постинфарктный кардиосклероз — ставится не ранее, чем через 2 месяца с момента развития инфаркта миокарда.
Нарушение сердечного ритма и проводимости (с указанием формы, степени).
Недостаточность кровообращения (с указанием формы, стадии) — ставится после диагноза «постинфарктный кардиосклероз».
2.4. Примеры формулировки диагноза
В Международной Классификации Болезней X пересмотра стабильная ИБС находится в 2 рубриках.
В клинической практике удобнее пользоваться классификацией ВОЗ, поскольку в ней учтены разные формы заболевания. Для статистических нужд в здравоохранении используют МКБ-10.
2.5. Формы хронической ИБС
2.5.1. Стенокардия напряжения;
Симптомы
Признаки типичной (несомненной) стенокардии напряжения (все 3 признака):
Встречаются атипичные варианты иррадиации (в эпигастральную область, в лопатку, в правую половину грудной клетки). Главный признак стенокардии напряжения — четкая зависимость возникновения симптомов от физической нагрузки.
Эквивалентом стенокардии могут быть одышка (вплоть до удушья), ощущение «жара» в области грудины, приступы аритмии во время физической нагрузки.
Эквивалентом физической нагрузки может быть кризовое повышение артериального давления с увеличением нагрузки на миокард, а также обильный прием пищи.
Признаки атипичной (возможной) стенокардии
Диагноз атипичной стенокардии ставится, если у пациента присутствуют любые 2 из 3 вышеперечисленных признаков типичной стенокардии.
Неангинозные (нестенокардитические) болевые ощущения в грудной клетке
2.5.1.1. Функциональные классы стенокардии
В ходе расспроса, в зависимости от переносимой физической нагрузки различают 4 функциональных класса стенокардии (по классификации Канадского кардиологического общества):
Таблица 2. «Функциональные классы стенокардии»
2.6.4. Ультразвуковое исследование сонных артерий
Исследование проводят пациентам с диагнозом ИБС и умеренным риском тяжелых осложнений для оценки выраженности и распространенности атеросклероза. Выявление множественных гемодинамически значимых стенозов в сонных артериях заставляет переквалифицировать риск осложнений на высокий, — даже при умеренной клинической симптоматике. Кроме того, УЗИ сонных артерий проводят всем пациентам с ИБС, которым планируется хирургическая реваскуляризация миокарда.
2.6.5. Рентгенологическое исследование при хронической ИБС
Рентгенологическое исследование грудной клетки проводят всем больным с ИБС. Однако наиболее ценно это исследование у лиц с постинфарктным кардиосклерозом, сердечными пороками, перикардитом и другими причинами сопутствующей сердечной недостаточности, а также при подозрении на аневризму восходящей части дуги аорты. У таких больных на рентгенограммах можно оценить увеличение отделов сердца и дуги аорты, наличие и выраженность нарушений внутрилегочной гемодинамики (венозный застой, легочная артериальная гипертензия).
2.6.6. Эхокардиографическое исследование
Исследование проводят всем больных с подозреваемым и доказанным диагнозом хронической ИБС. Основная цель эхокардиографии (ЭхоКГ) в покое — дифференциальная диагностика стенокардии с некоронарогенной болью в груди при пороках аортального клапана, перикардитах, аневризмами восходящей аорты, гипертрофической кардиомиопатии, пролапсе митрального клапана и другими заболеваниями. Кроме того, ЭхоКГ — основной способ выявления и стратификации гипертрофии миокарда и левожелудочковой дисфункции.
2.6.7. Лабораторные исследования
Лишь немногие лабораторные исследования обладают самостоятельной прогностической ценностью при хронической ИБС. Самым важным параметром является липидный спектр. Остальные лабораторные исследования крови и мочи позволяют выявить ранее скрытые сопутствующие заболевания и синдромы (СД, сердечная недостаточность, анемия, эритремия и другие болезни крови), которые ухудшают прогноз ИБС и требуют учета при возможном направлении больного на оперативное лечение.
Липидный спектр крови
Дислипопротеидемия, нарушение соотношения основных классов липидов в плазме, — ведущий фактор риска атеросклероза. При очень высоком содержании холестерина ИБС развивается даже у молодых людей. Гипертриглицеридемия — также значимый предиктор осложнений атеросклероза.
2.4. Примеры формулировки диагноза
1. ИБС, атеросклероз коронарных артерий. Стенокардия напряжения впервые возникшая.
2. ИБС, атеросклероз коронарных артерий. Стенокардия напряжения и (или) покоя, ФК IV, желудочковая экстрасистолия. НК0.
3. ИБС. Стенокардия вазоспастическая.
4. ИБС, атеросклероз коронарных артерий. Стенокардия напряжения, функциональный класс III, постинфарктный кардиосклероз (дата), нарушение внутрисердечной проводимости: атриовентрикулярная блокада I степени, блокада левой ножки пучка Гиса. Недостаточность кровообращения II Б стадии.
В Международной Классификации Болезней X пересмотра стабильная ИБС находится в 2 рубриках.
(I00-I99) Класс IX. Болезни органов кровооб-ращения
(I20—25) Ишемическая болезнь сердца
I25 Хрониче-ская ишемиче-ская болезнь сердца
Атеросклеротическая сердечно-сосудистая болезнь, так описанная
Атеросклеротическая болезнь сердца
Перенесенный в прошлом инфаркт миокарда
Аневризма коронарной артерии
Бессимптомная ишемия миокарда
Другие формы ишемической болезни сердца
Хроническая ишемическая болезнь сердца, неуточненная
(I00-I99) Класс IX. Болезни органов кровооб-ращения
(I20—25) Ишемическая болезнь сердца
I20 Стенокардия [грудная жаба]
Стенокардия с документально подтвержденным спазмом
Другие формы стенокардии
В клинической практике удобнее пользоваться классификацией ВОЗ, поскольку в ней учтены разные формы заболевания. Для статистических нужд в здравоохранении используют МКБ-10.
2.5. Формы хронической ибс
2.5.1. Стенокардия напряжения
Признаки типичной (несомненной) стенокардии напряжения (все 3 признака):
1) боль в области грудины, возможно с иррадиацией в левую руку, спину или нижнюю челюсть, длительностью 2—5 мин. Эквивалентами боли бывают одышка, ощущение «тяжести», «жжения».
2) Вышеописанная боль возникает во время сильного эмоционального стресса или физической нагрузки;
3) Вышеописанная боль быстро исчезает после прекращения физической нагрузки либо после приема нитроглицерина.
Встречаются атипичные варианты иррадиации (в эпигастральную область, в лопатку, в правую половину грудной клетки). Главный признак стенокардии напряжения — четкая зависимость возникновения симптомов от физической нагрузки.
Эквивалентом стенокардии могут быть одышка (вплоть до удушья), ощущение «жара» в области грудины, приступы аритмии во время физической нагрузки.
Эквивалентом физической нагрузки может быть кризовое повышение артериального давления с увеличением нагрузки на миокард, а также обильный прием пищи.
Признаки атипичной (возможной) стенокардии
Диагноз атипичной стенокардии ставится, если у пациента присутствуют любые 2 из 3 вышеперечисленных признаков типичной стенокардии.
Неангинозные (нестенокардитические) болевые ощущения в грудной клетке
1) Боли локализуются справа и слева от грудины;
2) Боли носят локальный, «точечный» характер;
3) После возникновения боли продолжаются более 30 минут (до нескольких часов или суток), могут быть постоянными или «внезапно прокалывающими»;
4) Боли не связаны с ходьбой или иной физической нагрузкой, однако возникают при наклонах и поворотах корпуса, в положении лежа, при длительном нахождении тела в неудобном положении, при глубоком дыхании на высоте вдоха;
5) Боли не изменяются после приема нитроглицерина;
6) Боли усиливаются при пальпации грудины и/или грудной клетки по ходу межреберных промежутков.
http://studfiles.net/preview/6459710/page:6/
Формулировка диагноза ИБС (ишемической болезни сердца): пример
Ишемическая болезнь сердца (ИБС) – опасная патология, вызванная недостаточным кровоснабжением сердечной мышцы. Заболевание может проявляться в острой и хронической форме. Нередко недостаток кровоснабжения приводит к летальному исходу. Симптомы заболевания будут зависеть от его формы. Отличаться будет и формулировка диагноза ИБС.
Описание патологического процесса
Более 50% случаев смертей в пожилом возрасте связаны с ишемической болезнью сердца. Патология является серьезной проблемой современной кардиологии. В большей степени заболевание поражает мужчин трудоспособного возраста (до 65 лет). Результатом ишемии часто становится инвалидизация пациента. В основе патологического процесса лежит дисбаланс между потребностью сердечной мышцы в кровоснабжении и реальным поступлением крови к органу.
В результате заболевания наступает кислородное голодание. Страдают все органы и системы пациента. В зависимости от формулировки диагноза ИБС будут отличаться и проявления патологического процесса. Сюда относят как острые, так и хронические ишемии миокарда.

Причины заболевания
Более чем в 90% случаев развитие недуга связано с атеросклерозом коронарных артерий. Патологический процесс может развиваться с различной степенью выраженности. При незначительном сужении просвета симптомы могут практически не проявляться. При полной сосудистой окклюзии возрастает риск летального исхода. Диагноз «ИБС: острый коронарный синдром» является поводом для госпитализации пациента.
На фоне уже имеющегося атеросклеротического поражения у мужчин и женщин пожилого возраста нередко развивается тромбоэмболия артерий. Проявляется спазм, который еще больше усугубляет обструкцию коронарных сосудов.
Риск развития заболевания увеличивается при повышенном уровне липидов в крови пациента. С проблемами сталкиваются люди с избыточной массой тела, употребляющие в пищу жирные продукты, богатые холестерином. Гиперлипидемия может развиваться у представителей сильного пола уже после 40 лет. У женщин патология проявляется чаще всего с наступлением менопаузы.
Еще одним негативным фактором, провоцирующим ишемическую болезнь сердца, является артериальная гипертензия. Эта патология повышает риск нарушений работы сердечно-сосудистой системы в несколько раз. На ранней стадии заболевание может никак себя не проявлять. Пациент не ощущает повышенного давления и продолжает вести привычный образ жизни. Ишемическая болезнь сердца может быть выявлена при диагнозе «гипертоническая болезнь ii стадии степень 2». Как правило, происходит это, когда пациент попадает в медицинское учреждение по скорой помощи. У больного развивается гипертонический криз.
Значительно возрастает риск столкнуться с ишемической болезнью сердца у мужчин и женщин с вредными привычками. У представителей сильного пола в возрасте 35-50 лет значительно повышается риск летального исхода при условии выкуривания в день более 20 сигарет. Женщинам достаточно курить периодически, чтобы столкнуться с неприятными симптомами. Пациенты, страдающие от алкоголизма, с заболеваниями сердца сталкиваются значительно раньше.
Провоцировать развитие ишемической болезни может также сахарный диабет, малоподвижный образ жизни, неправильное питание, постоянные стрессы. Риск развития патологического процесса значительно возрастает при сочетании сразу нескольких негативных факторов.

Классификация ИБС
Что означает диагноз «ИБС»? Это значит, что к своему здоровью необходимо относится с особым вниманием, регулярно посещать кардиолога для проведения профилактических осмотров. Выраженность ишемии, скорость ее развития, причины – все это будет зависеть от формы патологического процесса.
Внезапная коронарная смерть – наиболее опасная форма ишемической болезни. Это непредвиденное состояние, связанное с полным прекращением кровоснабжения сердечной мышцы. Лишь в 20% случаев удается успешно реанимировать пациента.
Риск летального исхода снижается при формулировке диагноза «ИБС: стенокардия напряжения». Приступы ишемии периодически проявляются на фоне стресса или чрезмерной физической нагрузки. При своевременной медицинской помощи состояние пациента улучшается. Стенокардию делят на три подгруппы: стабильную, нестабильную и спонтанную.
Инфаркт миокарда – разновидность ишемической болезни сердца, приводящая нередко к летальному исходу. Патологический процесс связан с резким прекращением кровоснабжения сердечной мышцы. Инфаркт может быть мелкоочаговым или крупноочаговым. Если жизнь пациента удалось спасти, в дальнейшем может развиваться постинфарктный кардиосклероз. Что это такое? Это состояние при котором клетки сердечной мышцы заменяются рубцовой тканью.
Сердечная недостаточность – еще одна форма патологического процесса. Это синдром, который приводит к нарушению насосной функции сердца вследствие закупорки сосудов. На ранней стадии заболевание может никак себя не проявлять. Риск для жизни возникает при запущенной сердечной недостаточности.

Варианты формулировки диагноза ИБС
В Международной классификации болезней ИБС относят к классу XI – болезни органов кровообращения. Выделяют хроническую ишемическую болезнь сердца и острую стенокардию. Возможные формулировки диагноза ИБС:
- фибрилляция предсердий;
- аневризма коронарной артерии;
- нестабильная стенокардия;
- стенокардия неутонченная;
- аневризма сердца;
- бессимптомная ишемия миокарда и т. д.
В медицинских картах пациентов можно встретить и другие названия патологического процесса. Однако международный классификатор чаще всего используют для формулировки диагноза ИБС (пример можно увидеть выше). Это дает возможность специалисту быстро сориентироваться, если пациент попадает на лечение с другой страны.
Симптоматика
Как проявляется ишемическая болезнь сердца? Симптомы и лечение будут зависеть от формы патологического процесса. В целом заболевание может иметь волнообразное течение с периодами ремиссий и обострений. Треть пациентов вообще не ощущают каких-либо признаков патологического процесса и узнают о своем состоянии при первом сердечном приступе или во время профилактического обследования. Ишемическая болезнь сердца может развиваться постепенно. По мере развития патологического процесса будут меняться и его формы.
Чаще всего заболевание проявляет себя на фоне чрезмерных физических нагрузок или стресса. Проявляются такие неприятные признаки, как одышка, загрудинные боли, слабость конечностей. Многие пациенты жалуются на повышенную утомляемость, головокружение. В некоторых случаях выявить заболевание удается после потери сознания. При диагнозе «ИБС: пароксизмальная фибрилляция предсердий» выявить патологический процесс удается на фоне уже развивающейся сердечной недостаточности. У пациента появляется выраженная отдышка, развиваются отеки нижних и верхних конечностей.
Перед сердечным приступом у больных могут проявляться также психоэмоциональные симптомы – панические атаки, страх смерти. При внезапном коронарном синдроме больной теряет сознание, может отсутствовать дыхание и пульс. От правильно оказанной первой помощи зависят шансы на жизнь пациента.

Диагностика заболевания
На основании одних лишь отдельных признаков выявить ишемическую болезнь сердца невозможно. Диагноз кардиолог ставит в условиях стационара. Используются специальные инструментальные методики. На обследование пациент направляется после характерных жалоб – быстрого утомления, отеков конечностей, боли за грудиной.
Важным методом обследования любых заболеваний сердечно-сосудистой системы является электрокардиограмма (ЭКГ). Прибор регистрирует электрическую работу сердца. Если имеются какие-либо отклонения в работе миокарда, это будет сразу выявлено. По имениям графика можно определить локализацию патологических изменений сердечной мышцы. С помощью ЭКГ могут быть выявлены острые и хронические заболевания. В некоторых случаях назначается более глубокое исследование – суточное мониторирование ЭКГ. Методика дает возможность выявить отклонения в работе сердца, которые возникают периодически.
УЗИ сердца – еще одна методика, доступная во многих медицинских учреждениях. В ходе сканирования тканей сердца удается определить размеры органа, его патологические изменения. Кроме тог,о методика позволяет оценить состояние сердца при физических или лекарственных нагрузках.
Большое значение имеют лабораторно-диагностические анализы. Исследование позволяет выявить форму ишемической болезни сердца. Симптомы и лечение напрямую будут зависеть от типа патологического процесса. Пациенту обязательно необходимо сдать кровь на анализ. О развитии заболевания будет свидетельствовать увеличение числа определенных ферментов. Также специалист будет изучать уровень липидов и холестерина в крови.
Лечение заболевания
Выбор методики терапии напрямую зависит от формулировки диагноза ИБС. Однако есть основные направления, которые будут одинаковые для всех типов ишемической болезни сердца. Все методики лечения делят на медикаментозные и немедикаментозные. Широко применяется эндоваскулярное лечение. В наиболее сложных случаях специалисты прибегают к хирургическому вмешательству.
Немедикаментозная терапия включает, в первую очередь, изменение образа жизни. Пациенту необходимо отказаться от курения и алкоголя, скорректировать питание, больше времени проводить на свежем воздухе. Ограничения также будут зависеть от формулировки диагноза. С недостаточностью клапанов при ИБС больному придется отказаться от чрезмерной физической активности. Некоторым пациентам приходится менять профессию или выходить на пенсию раньше положенного срока.

При ишемической болезни сердца особое внимание следует уделить питанию. Чтобы ограничить нагрузку на сердечную мышцу, необходимо снизить уровень потребления соли и воды. Это позволит уменьшить проявление отеков. Замедлить процесс прогрессирования атеросклероза позволит низкокалорийная диета. От жиров животного происхождения рекомендуется полностью отказаться. Диета пациенту составляется с учетом индивидуальных особенностей его организма.
Продлить жизнь пациенту при ишемической болезни сердца позволяет комплексная медикаментозная терапия. Назначаются адреноблокаторы, антиаритмические препараты. При гипертонической болезни дополнительно используются средства, нормализующие артериальное давление. Уменьшить отеки позволяют диуретики. Если лекарственная терапия, проводимая в условиях стационара, не показывает хороших результатов, пациент направляется на консультацию к кардиохирургу.
Для восстановления нормального кровоснабжения поврежденного участка проводится аортокоронарное шунтирование. Создается обходное сосудистое русло, через которое кровь может полноценно поступать к сердечной мышце. Оперативное вмешательство может проводиться на работающем сердце или с использованием искусственного кровообращения.
При незначительных поражениях применяются малоинвазивные методики. Коронарная ангиопластика – это баллонное расширение поврежденного сосуда. Создается просвет, необходимый для нормального кровоснабжения сердца.
Осложнения ишемической болезни сердца
Профилактика ИБС имеет большое значение. Отказ от своевременной терапии может привести к серьезным осложнениям, угрожающим жизни пациента. Инфаркт миокарда – одно из опасных последствий, к которому приводит отказ от обращения за помощью. Из-за закупорки просвета сосудов нарушается кровоснабжение сердечной мышцы. В большинстве случаев развивается некроз пораженной ткани. О развитии инфаркта могут свидетельствовать следующие признаки: сильная боль за грудиной, развивающаяся в спокойном состоянии, усиливающееся чувство страха, привычные обезболивающие препараты не улучшают состояния. При таких симптомах скорую помощь необходимо вызывать незамедлительно.
Стоит учитывать, что при инфаркте миокарда могут развиваться и нехарактерные симптомы. Иногда присутствуют симптомы «острого живота» — вздутие, тошнота, диарея. У некоторых пациентов появляется астматический синдром. Пациент начинает задыхаться без видимых на то причин. При этом у больного наблюдается спутанность сознания и речи.
У больных сахарным диабетом нередко развивается инфаркт без каких либо симптомов. Единственным признаком патологического процесса будет повышенная утомляемость после работы, которая ранее давалась легко.
Сердечная недостаточность – еще одно опасное осложнение ишемической болезни. Сократительная способность миокарда резко снижается. Пациент не может выполнять простые действия. Даже при незначительной физической нагрузке появляется отдышка. Острая сердечная недостаточность опасна отеком легких и летальным исходом. При хронической форме заболевания нарушается полноценное кислородное снабжение органов.

Прогноз лечения
Полностью вылечить ишемическую болезнь сердца, к сожалению, невозможно. Однако при правильной терапии и соблюдении всех предписаний специалиста больной может прожить еще много лет. Напрямую прогноз зависит от взаимодействия различных факторов. Так, при сочетании гипертонической болезни и ИБС шансы на полноценную жизнь резко снижаются. К неблагоприятным факторам относят также избыточный вес, сахарный диабет.
Профилактика заболевания
Здоровый образ жизни, периодические профилактические обследование, своевременное обращение за медицинской помощью при любых неприятных симптомах – лучшая профилактика ИБС. Большое значение имеет правильное питание. Сбалансированный рацион снизит вероятность появления холестериновых бляшек.
Пересмотреть образ жизни придется, если уже был поставлен диагноз «Ишемическая болезнь сердца». Остановить развитие патологического процесса невозможно. Однако своевременное лечение и отказ от вредных привычек позволят значительно замедлить прогрессирование заболевания.
http://fb.ru/article/410547/formulirovka-diagnoza-ibs-ishemicheskoy-bolezni-serdtsa-primer
Постановка диагноза ИБС
При наличии такого симптома как боль за грудиной, очень важной является верная постановка диагноза. Дело в том, что похожие симптомы могут наблюдаться у нескольких видов заболеваний внутренних органов. Это касается легких и ЖКТ.
Причиной болевого синдрома в грудном отделе может оказаться невралгия, остеохондроз, травма грудной клетки в анамнезе.
Ишемическая болезнь сердца – это состояние, характеризующееся острым или хроническим поражением миокарда вследствие недостаточного снабжения его кровью.
- Вся информация на сайте носит ознакомительный характер и НЕ ЯВЛЯЕТСЯ руководством к действию!
- Поставить ТОЧНЫЙ ДИАГНОЗ Вам может только ВРАЧ!
- Убедительно просим Вас НЕ ЗАНИМАТЬСЯ самолечением, а записаться к специалисту!
- Здоровья Вам и Вашим близким!
Диагноз ИБС – это не одно конкретное заболевание, а целый ряд патологических состояний, различающихся по симптоматике и методам лечения.
Термин «ишемическая болезнь» объединяет несколько заболеваний:
Правильно диагностировать заболевание – чрезвычайно важная задача, т. к. патология миокарда опасна для жизни человека.
Общие диагностические мероприятия
Точность диагностики ИБС достигается комплексным подходом в проведении различного рода исследований.
Опрос и осмотр пациента
Это первый этап проведения диагностических исследований. Происходит выявление основных жалоб, выяснение наличия сопутствующих заболеваний.
Проводится осмотр: прослушивание сердца и легких, измерение артериального давления и пульса.
Лабораторные исследования
- Ферменты креатинфосфокиназа (КФК), аспартатаминотранфераза (АСТ), аланинаминотрансфераза (АЛТ) содержатся в клетках печени, мышц, миокарда. Когда при инфаркте погибают клетки миокарда, или имеется сердечная недостаточность, концентрация перечисленных ферментов в крови резко возрастает.
- Белок трпопонин участвует в сокращении сердечной мышцы. Увеличение его количества указывает на проблемы с миокардом, вплоть до инфаркта.
- Изменение уровня калия и натрия может сопровождаться нарушениями ритма сердечных сокращений.
- Определение уровня концентрации холестерина, липидов высокой, низкой плотности и т. д. Данные показатели позволяют увидеть, есть ли в организме нарушение липидного обмена.
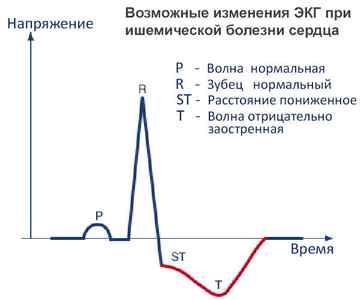
Инструментальные исследования
- Это метод оценки электрической оценки работы сердца. Обладает очень высокой информативностью.
- Датчики, прикрепляемые во время обследования к телу пациента, улавливают электрическую активность работающей сердечной мышцы.
- ЭКГ может показать нарушения в работе сердца, аритмию, нарушение обменных процессов, гипертрофию желудочков, инфаркт и участки миокарда, где он произошел.
- Данный вид обследования назначают в том случае, если ЭКГ не показала существующую проблему.
- Метод называется по имени его создателя – Норманна Холтера.
- Он в 1952 году предложил отслеживать ЭКГ не в состоянии покоя, а при обычной физической нагрузке в течение 24 часов.
- Расшифровка записей регистрации позволяет выявить жизненно-опасные аритмии.
- Этот метод инструментального исследования основан на том, что при существующей ишемии сердечной мышцы, сердце не получает кислорода по своей потребности.
- В момент физической нагрузки состояние ишемии усугубляется.
- Вот именно в этот момент все изменения в работе сердца становятся очевидными на ЭКГ.
- То есть данный метод – это проведение электрокардиографического обследования в момент влияния физической нагрузки на организм.
- В лабораторных условиях нагрузка дозируется в виде ходьбы или езды на велоэргометре.
- Манипуляция проводится под контролем специалиста.
- При появлении первых опасных симптомов (на ЭКГ или в виде одышки, головной боли, тошноты) исследование завершается.
- Но функциональные пробы не всегда могут с точностью диагностировать ИБС. Бывает, что положительные результаты данные пробы дают при пролапсе митрального клапана, гипертрофии левого желудочка и т. д.
- Если пациенту не рекомендуется проводить пробы с физической нагрузкой, то их заменяют фармацевтическими средствами.
- Суть метода такова: больному вводят внутривенно специальные препараты для того, чтобы вызвать кратковременную ишемию сердечной мышцы. После этого отслеживают изменения на кардиограмме.
- Это альтернатива фармакологическим и функциональным пробам.
- Через пищевод вводится зонд, который увеличивает число сокращений сердечной мышцы.
- Одновременно проводится мониторинг ЭКГ.
- При появлении первых клинических симптомов или изменений на ЭКГ, исследование прекращается.
- Данный метод позволяет визуально увидеть анатомию и работу сердца.
- В частности – все участки миокарда, размеры желудочков, толщину стенок.
- С помощью УЗИ можно определить наличие аритмии и функциональные сердечные показатели.
- Исследование проводится как планово, так и в экстренном порядке.
- Суть метода: пациенту в вену вводят контрастное вещество, а затем делают рентгеновские снимки грудной клетки.
- Контрастное вещество очень хорошо выделяет коронарные сосуды, по которым передвигается вместе с потоком крови.
- Это позволяет сделать выводы о степени проходимости сосудов, о конкретных местах сужения, их протяженности.
Можно ли использовать народные средства в лечении ишемической болезни сердца, читайте далее.

Примеры формулировки диагноза ИБС
Для правильной формулировки диагноза ишемической болезни сердца нужно четко следовать классификации заболевания, применяемой в настоящее время.
ИБС классифицируется следующим образом:
- Возникшая впервые (до 1 месяца).
- Стабильная:
- I функциональный класс (I ф. кл.) – приступы возникают только при увеличенных физических нагрузках.
- II ф. кл. – возникновение болевого синдрома при прохождении 500 м в обычном темпе или подъеме на 2 этаж.
- III ф. кл. – приступы после 200 м пешком или подъеме на 1 этаж.
- IV функциональный класс (IV ф. кл.) – болевой синдром возникает в состоянии покоя или при прохождении пешком менее 100 м.
- Прогрессирующая стенокардия (нестабильная). Прогрессирование болезни идет быстрыми темпами.
- Ангиоспатсическая стенокардия (вазоспастическая). Возникает из-за спазма коронарных сосудов в состоянии покоя.
- передний;
- передне-перегородочный;
- верхушечный;
- нижний;
- задний;
- циркулярный;
- правого желудочка.
По виду:
- с наличием зубца Q;
- без зубца Q.
По периодичности:
- рецидивирующий (в течение 1 месяца после первого);
- повторный (спустя месяц и более после первого).
- хроническая ФП – продолжительность больше 7 суток;
- персистирующая ФП – от 2 до 7 суток;
- пароксизмальная ФП – продолжительность меньше 2 суток.
По частоте сокращений:
- I – симптомы, возникающие при нагрузке;
- IIA – симптомы застойных явлений в одном круге кровообращения;
- IIБ – симптомы застоя во всех кругах кровообращения;
- III – дистрофия, крайнее истощение организма.
Классификация функционального класса по NYHA:
- I – ограничение по физическим нагрузкам отсутствует;
- II – легкая утомляемость, одышка, боль за грудиной при небольшой нагрузке (пешком за 6 минут больной проходит от 300 до 400 м);
- III – выявляется ограничение по физической нагрузке (за 6 мин. больной может пройти от 150 до 300 м);
- IV – возникновение симптомов сердечной недостаточности в состоянии покоя (за 6 мин. пациент проходит менее 150 м).
По приведенной классификации выстраивается формулировка диагноза ИБС. Например: стабильная стенокардия напряжения IV ф. кл.; или: коронарный синдром Х, стабильная стенокардия III ф. кл., пароксизмальная ФП, СН I стадии.
Симптоматика
Симптомы ИБС зачастую схожи с симптоматикой других заболеваний. Особенно сложно дифференцировать ишемию и поражения легких. Это такие заболевания как плеврит, бронхиальная астма, бронхит и другие. Дело в том, что при этих болезнях возникают те же симптомы, что и при проблемах с сердцем.
Ишемическая болезнь может развиваться десятилетиями. Она может видоизменяться. Поэтому симптомы и признаки ИБС также меняются, в зависимости от формы заболевания:
- боль возникает за грудиной при физической или эмоциональной нагрузке, и проходит после ее прекращения в течение 10 – 15 минут;
- болевые ощущения могут иррадиировать в руку, нижнюю челюсть, спину;
- приступ купируется нитроглицерином;
- возможно появление тошноты, повышенного потоотделения;
- сердцебиение, нарушение ритма сердечных сокращений.
- приступ загрудинной боли не проходит в течение нескольких часов и не снимается нитроглицерином;
- повышение температуры тела;
- удушье;
- аритмия.
- одышка при малейшей физической нагрузке;
- усиление сердцебиения;
- сильнейшая утомляемость;
- аритмия (брадикардия или тахикардия).
Чем характеризуется стабильная форма стенокардии при ИБС и какие методы лечения наиболее эффективны — мы расскажем здесь.
Отсюда вы сможете больше узнать о нестабильной форме стенокардии при ИБС.







