Клиническая картина симптомы, Легочная эмболия
Клиническая картина
Тромбоэмболия легочной артерии может проявляться тремя более или менее определенными клиническими синдромами. Первый является характерным для послеоперационного периода при больших хирургических вмешательствах и связан с обструкцией ствола легочной артерии тромбом, исходящим чаще всего из глубоких вен нижних конечностей («массивная легочная эмболия»). Второй тип, обычно имеющий место у больных с сердечными заболеваниями, ведет к инфарктам легкого. При третьем типе рецидивирующий поток мелких эмболов, оседающий в периферических ветвях легочной артерии, вызывает прогрессивную редукцию легочного сосудистого-ложа и последующую легочную гипертензию («облитерирующая легочная гипертензия»). Первый тип часто драматически фатален; второй обычно представляет собой острое заболевание со всеми возможными степенями тяжести; третий может не вызывать непосредственно клинических симптомов и его можно заподозрить только при появлении признаков легочной гипертензии.
Различия между этими тремя клиническими картинами могут быть неотчетливыми, а патологические изменения не так различны, как указано выше. Так, патологоанатомические и, вероятно, клинические симптомы инфаркта могут возникать при массивной легочной эмболии, а иногда при рецидивирующей микроэмболии.
Массивная легочная эмболия. Хорошо известно классическое описание пожилого, возможно, страдающего ожирением больного, который примерно на 10-й день после операции просит судно и умирает внезапно, обычно во время акта дефекации. Точная причина смерти при массивной легочной эмболии не вполне понятна. Внезапная редукция кровотока должна определенно быть основным, а может быть, и единственным фактором, ведущим к остановке сердца. Еще не установлена роль, которую играет действие вагусного рефлекса. Дефекация сама по себе вызывает резкие колебания венозного давления, которые могут привести к отрыву периферического венозного тромба. Тот же механизм может сработать, когда массивная легочная эмболия возникает непосредственно после напряжения, вызванного вставанием с постели.
Если эмболия не является сразу же смертельной, у больного внезапно наступает шок и возникает ощущение боли за грудиной, связанное с недостаточностью коронарного кровотока. Тяжелейшая одышка, обморочное состояние и острое ощущение страха следуют за этими проявлениями, сопровождаясь цианозом, тахикардией, профузным потом и коллапсом. Если больной остается в живых, то на ЭКГ могут появиться признаки напряжения правого сердца и быстро развиться сердечная недостаточность с застоем. В этой стадии можно вспомнить, что больной раньше страдал варикозным расширением вен или тромбофлебитом либо у него имелись симптомы тромбоза глубоких вен. Ретроспективно «температурная свечка», которая имела место неделей раньше, могла быть предостерегающим симптомом небольшой легочной эмболии.
У больных, выживающих после массивной легочной эмболии, иногда можно видеть характерные изменения на рентгенограмме грудной клетки. Двустороннее увеличение корней указывает на обструкцию обеих легочных артерий, тогда как обструкция одной легочной артерии выражается односторонним ее расширением. Другим методом диагностики легочной эмболии является скеннирование легких после внутривенного введения макроагрегированного альбумина человеческой сыворотки. Вводят внутривенно 0,5 мл 2% суспензии сывороточного альбумина, меченного I131 и разбитого на частички по 10—50 (х в диаметре. Частички уносятся кровотоком в легочные артериолы и капилляры. Регистрация сцинтилляций указывает, в каких участках отсутствует радиоактивность и, следовательно, кровоснабжение. Количество применяемого агрегированного альбумина слишком мало, чтобы оказать неблагоприятное действие в виде артериального блока. Важное значение имеет интерпретация скеннограммы в комплексе с рентгенограммой грудной клетки, поскольку такая патология, как пневмония или плевральный экссудат, также может дать участки с отсутствием радиоактивности. Эта методика безопаснее легочной ангиографии, требующей катетеризации сердца, но она имеет меньшее дифференциально-диагностическое значение. Она также требует, чтобы больной, который может находиться в очень тяжелом состоянии, не двигался-в течение 15—20 минут, а это не всегда возможно. Легочная ангиография — более точный метод подтверждения диагноза, но ее часто не считают необходимой. Приемлемая легочная ангиограмма может быть получена с помощью упрощенной и относительно безопасной методики, при которой рентгеноконтрастное вещество быстро вводится в периферическую вену [85].
При легочной эмболии может быть применен радиоактивный ксенон, но этим методом можно определить только отсутствие перфузии при обструкции, касающейся по меньшей мере целой доли. Более мелкие эмболии распознать таким способом невозможно.
Дифференциальная диагностика. Вначале может быть трудно отличить массивную легочную эмболию от инфаркта миокарда. Ранние симптомы шока и боли за грудиной являются общими для обоих заболеваний и боль за грудиной при легочной эмболии действительно связана с ишемией миокарда. Для исключения поражения миокарда может быть полезным определение сывороточных трансаминаз и ЭКГ, но, если даже указывают на наличие изменений в миокарде, диагноз массивной легочной эмболии не исключается, поскольку она часто осложняется инфарктом миокарда. ЭКГ менее ценна из этих двух методов, так как в ранних стадиях легочной эмболии она заведомо вариабельна. К счастью, в практике точное разграничение этих двух состояний не является неотложной необходимостью, поскольку первые этапы лечения одинаковы. Спонтанный пневмоторакс можно исключить по физикальным признакам и рентгенологической картине.
Коллапс и боль при расслаивающей аневризме аорты имеют близкое сходство с таковыми при инфаркте миокарда. Эти признаки зависят от места расслоения и степени обструкции аорты и ее ветвей.
Шок при травме или после операции может напоминать таковой при эмболии, как и бактериемический шок вследствие септицемии (например, при осложняющей инфекции мочевых путей). В каждом из этих случаев имеется низкое венозное давление, которое выражается в коллапсе периферических вен и низком давлении в яремных венах.
Полный коллапс легкого обычно возникает через 24—28 часов после операции, тогда как легочная эмболия чаще развивается в более поздние сроки— в конце первой или в течение второй послеоперационной недели [36]. При массивном коллапсе обычно имеются характерные физикальные данные и диагноз окончательно устанавливается после рентгенографии.
Инфаркт легкого. Большинство случаев инфарктов легкого, связанных с легочной эмболией, возникает у больных среднего возраста или пожилых с тромбозом вен нижних конечностей вследствие постельного режима и наличием уже упоминавшихся других условий. У более молодых лиц основная масса случаев обусловлена беременностью или родами, которые сочетаются с тромбозом вен таза или нижних конечностей. Другими причинами являются ревмокардит с фибрилляцией предсердий, обусловливающей тромбоз правого предсердия, и врожденные пороки сердца, локализующиеся в трехстворчатом клапане, клапане легочной артерии, а также в межпредсердной и межжелудочковой перегородках.
Патологическая анатомия инфаркта легкого. Богатая васкуляризация и податливость легочной ткани допускают возникновение интенсивной закупорки с образованием инфаркта и дальнейшим выраженным кровотечением вследствие разрыва перерастянутых и подвергшихся затем некрозу капилляров. Центральный некроз в участке инфаркта постепенно замещается фиброзным рубцом, пигментированным гемосидерином и имеющим значительно меньшие размеры, чем инфаркт. Бронхиолы в области инфаркта иногда сохраняются, так как имеют независимое кровоснабжение, и могут оставаться в рубце или около него в виде бронхоэктатических каверн. Бактериальная инфекция может возникать в области инфаркта, если вызвавший его эмбол сам был инфицирован, однако инфаркт, особенно в некротической стадии, имеет склонность инфицироваться из бронхов и кровеносного русла. Присоединение инфекции превращает инфаркт в абсцесс. Поскольку инфаркты обычно вызываются блоком мелких легочных артерий, они имеют тенденцию вовлекать в процесс плевру и сопровождаться плевритом, плевральным экссудатом и плевральными сращениями. В верхних долях локализуется лишь около 10% легочных инфарктов [28, 44, 67]. Несоответствие кровотока между верхушкой и основанием легкого в вертикальном или полусидячем положении (в котором находится большинство больных) является общепризнанным и наиболее вероятным объяснением большей подверженности нижних долей этой патологии.
Клиническая картина (симптомы и признаки). Инфаркт легкого чрезвычайно многолик и пет ни одного клинического или рентгенологического его проявления, которого нельзя было бы найти при большинстве других заболеваний органов дыхания. При инфаркте легкого очень часты плевритические боли. Нередко возникает плевральный экссудат. Кровохарканье, «классический» симптом инфаркта легкого, возникает лишь примерно в 50% случаев, а источник эмболии клинически определяется только в 60% [44]. Может иметь место выраженный лейкоцитоз (достигающий 20 000 в 1 мм 3 ) при неосложненном инфаркте. Кашель и мокрота без кровохарканий встречаются нечасто, если нет также респираторного заболевания, связанного с другими факторами. Степень одышки различна и связана с выраженностью плевритической боли. Лихорадка обычно невысокая (37,2—37,7°, в течение 3—7 дней), хотя иногда в первые 48 часов температура может достигать 38,9° или быть выше. В большинстве случаев отмечается тахикардия, превышающая 100 в минуту, обычно не имеющая прямой связи со степенью лихорадки. Цианоз отсутствует, за исключением случаев обширных инфарктов или если они сопровождаются сердечной недостаточностью.
Инфицирование легочного инфаркта может выражаться быстрым ухудшением клинического состояния и появлением симптомов, подозрительных на абсцесс легкого щи эмпиему: упорной лихорадки, возрастающей тахикардии, недомогания, потливости и повышения числа лейкоцитов сверх обычной высшей величины в 20 000 в 1 мм 3 для неосложненных инфарктов. Гноеродный стафилококк — один из наиболее опасных бактериальных агентов, и если это госпитальная инфекция, то, вероятно, он окажется устойчивым к обычно применяемым антибиотикам.
Физикальные данные при инфаркте легкого обусловлены тремя факторами — плевритом, подъемом диафрагмы и уплотнением в легком, хотя не обязательно присутствуют все три и не в каждом случае они выражены одинаково. Шум трения плевры можно определить не только в области рентгенологических изменений, но также и на противоположной стороне, поскольку легочная эмболия часто двусторонняя. Признаки двусторонних изменений должны сразу дать повод к диагностике эмболического инфаркта. Тяжелые плевриты может сопровождать чувствительность и гиперестезия грудной клетки.
Рентгенологические данные. При инфаркте легкого имеется 4 основных типа рентгенологических изменений:
1. Плевральные тени — экссудат или утолщение плевры.
2. Легочные тени, гомогенные или пятнистые, напоминающие уплотнения при пневмонии или бронхопневмонии, изредка округлые и хорошо отграниченные.
3. Горизонтальные линейные тени — не ограниченные сегментами, обычно расположенные периферически у основания и, возможно, связанные с утолщением плевры или мельчайшими участками периферического легочного ателектаза (рис. 31 ).
4. Подъем купола диафрагмы с ограничением его подвижности или изредка с парадоксальной его подвижностью при истинном параличе.
Инфицированный легочный инфаркт может давать рентгенологическую картину абсцесса.
Часто упоминаемая «клиновидная» тень встречается на самом деле редко. Во многих случаях рентгенологические проявления легочного инфаркта имеют двусторонний характер. При односторонних изменениях чаще поражается правая сторона. Рентгенологическая картина неспецифична, но горизонтальные линейные тени, особенно двусторонние, подтверждают клинический диагноз инфаркта легкого. Рентгенологическая картина часто изменяется весьма быстро, в частности в связи с новым инфарктом могут дополнительно появляться линейные и другие тени. Поэтому для диагностики в трудных случаях полезно повторять рентгенограммы через короткие интервалы.
Дифференциальная диагностика. Дифференциальная диагностика при инфаркте легкого включает пневмонию с ее аспирационными типами, например при мегаэзофагусе, послеоперационные ателектазы, туберкулез легких, абсцесс легкого, бронхогенный рак, спонтанный пневмоторакс, сухой плеврит и различные типы плевральных экссудатов. Реже приходится дифференцировать с легочной эозинофилией. В некоторых случаях исключить пневмонию трудно или невозможно и вначале приходится назначать лечение для обоих состояний.
При послеоперационном ателектазе плевритические боли появляются не всегда. Обычно имеется кашель и могут выслушиваться хрипы. Откашливание секрета затруднено. Рентгенологическая тень при послеоперационном ателектазе имеет строго сегментарную или долевую локализацию.
Возникновение необъяснимой лихорадки, одышки или болей в груди у пожилого субъекта, особенно лежачего, либо у больного после операции или у женщины после родов должно вызвать подозрение на легочную эмболию и необходим тщательный осмотр с целью выявить предшествующие флеботромбоз или тромбофлебит. Нередко тромбоз периферических вен может клинически проявляться только после развития инфаркта легкого. Инфаркт иногда может быть на редкость бессимптомным, особенно если его маскируют признаки имеющейся сердечной недостаточности. В некоторых случаях его можно заподозрить по появлению тахикардии или сердечной аритмии, например при фибрилляции предсердий [68].
Нельзя не подчеркнуть, что «классические» клинические симптомы инфаркта легкого — внезапная плевритическая боль, кровохарканье, чувствительность в области голени и, наконец, рентгенологические признаки легочного уплотнения — изредка все вместе имеются в каждом отдельном случае. Инфаркт легкого может быть нераспознан из-за его «молчаливости» и, вероятно, почти в половине случаев он не диагностируется. Весьма подозрительными в отношении этого диагноза являются рецидивирующие двусторонние изменения в легких либо в виде болей, либо проявляющиеся рентгенологически.
Рецидивирующая обструктивная легочная тромбоэмболия (облитерирующая легочная гипертензия). Тромбоэмболическая легочная сосудистая патология, ограниченная мелкими сосудами, иногда вызывает достаточную обструкцию кровотока, чтобы развилась легочная гипертензия [25]. В тяжелых случаях возникает характерная клиническая картина прогрессирующего повышения давления в легочной артерии. Больные жалуются на одышку, слабость при напряжении, обмороки при нагрузке и стенокардические боли. Физикальные данные при этом состоянии включают усиленный верхушечный толчок, выбухание в левой парастернальной области из-за гипертрофии правого желудочка, усиление II тона на легочной артерии, иногда с небольшим расщеплением, и щелчок после I тона, а также прогрессивное расширение сердца. Давление в большом круге обычно нормальное, а сердечные шумы могут быть различно выражены или отсутствовать. Возможны проявления инфаркта легкого или венозного тромбоза. Явная сердечная недостаточность возникает позже, ее первыми признаками являются растяжение вен и застойная печень. Могут развиться периферические отеки или асцит: цианоз, если он появляется, также представляет собой поздний симптом.
Типичными изменениями ЭКГ являются высокий заостренный зубец Р, увеличенный зубец R в VI отведении и отрицательный зубец Т в правом и центральном прекордиальных отведениях.
Рентгенологические изменения весьма различны, но обычно выявляется увеличение сердца, расширение главного ствола легочной артерии и ее проксимальных ветвей с редукцией сосудистого рисунка в периферических отделах легких [16, 30, 62, 83]. В случаях с четким анамнезом инфаркта легкого при ангиографии, как правило, обнаруживается обструкция крупных легочных артерий. При отсутствии в анамнезе инфаркта легкого и явного источника эмболии ангиография часто выявляет увеличение крупных легочных артериальных стволов без их очевидной обструкции. Легочный сосудистый рисунок может быть нормальным, но в более тяжелых случаях определяется общее его обеднение и мелкие ветви представляются истонченными и не достигают периферии легких [30, 62, 83]. В обоих случаях при повышении легочной гипертензии становится видным расширение главных легочных артерий, правого желудочка, а иногда также правого предсердия. Следует помнить, что легочная ангиография чревата выраженным риском при высоком давлении в легочной артерии и сниженном сердечном выбросе.
Значение распознавания эмболической легочной гипертензии заключается в том, что она потенциально поддается лечению. К сожалению, легочная гипертензия обычно не выявляется до тех пор, пока не произойдет облитерация почти 2/3 сосудистого ложа, и это препятствует, ранней диагностике. Важно помнить о возможности тромбоэмболии при беременности или в послеродовом периоде, поскольку, будучи просмотренной, она может прогрессировать с развитием тяжелой облитерирующей легочной гипертензии. Редкая эмболия трофобластами может быть исключена определением хорионического гонадотропина в моче. Диагноз «первичной» легочной гипертензии никогда не следует ставить у беременных или недавно перенесших беременность. При подозрении на рецидивирующую легочную эмболию, как причину имеющейся легочной гипертензии, больные должны получать длительную антикоагулянтную терапию, если не имеется выраженных противопоказаний.
http://www.medical-enc.ru/organy-dyhaniya/embolia-klinicheskaya-kartina.shtml
Эмболия легочной артерии
Эмболия (тромбоэмболия) легочной артерии – это внезапная закупорка ствола или ветвей артерии, снабжающей легкие кровью, эмболом (embolos и embolon в переводе с греческого -клин, затычка). Эмбол — это циркулирующее в крови образование, чаще всего — сгусток крови (тромб), в нормальных условиях не встречающееся. Оно способно вызвать закупорку кровеносного сосуда. Это тяжелое состояние с высокой летальностью.
Эмболия легочной артерии может не проявляться совсем (немые эмболии), а может и развиваться стремительно, быстро приводя к развитию острой сердечной недостаточности. В основном эмболия легочной артерии проявляется тахикардией, болью к груди, одышкой, кровохарканьем, повышением температуры, хрипами в грудной клетке, цианозом, коллапсом. Однако в зависимости от преобладания и сочетания этих симптомов выделяют:
- легочно-плевральный синдром, для которого характерны одышка, боли в груди, кашель сухой или с мокротой;
- кардиальный синдром, при котором беспокоят боль за грудиной, дискомфорт в грудной клетке, тахикардия, падение артериального давления, возможен коллапс и даже обморок;
- церебральный синдром, для которого характерны потеря сознания, судороги, гемиплегия (паралич руки и ноги с одной стороны тела).
Чаще всего эмболом бывает тромб. Однако это может быть:
- жир;
- костный мозг;
- инородные тела;
- газы, особенно воздух;
- околоплодные воды у беременных;
- фрагмент разросшейся опухоли;
- некоторые микроорганизмы и паразиты.
Тромб обычно образуется в венах ног, таза или в нижней полой вене. Изредка он образуется в в правых камерах сердца или венах рук. Этому способствуют операции, травмы, сердечная недостаточность, постельный режим и другие состояния, при которых замедляется ток крови, повреждаются сосуды, сгущается кровь. Эмболия тромбом называется тромбоэмболией легочной артерии (ТЭЛА).
Факторы риска тромбоэмболии легочной артерии:
Также тромб может образоваться и у здоровых людей – дальнобойщиков, у часто совершающих длительные авиаперелеты и у просто долго работающих в положении сидя.
Жир и костный мозг в кровеносное русло могут попасть вследствие травмы. Кроме того, жир может попасть в кровеносное русло в ходе медицинской манипуляции, например, при внутримышечном введении масляных растворов лекарств, если случайно попасть иглой в кровеносный сосуд.
Инородные тела в кровь попадают при травмах и огнестрельных ранениях.
Газы могут попасть в кровеносное русло при операции на открытом сердце, ранениях крупных вен шеи и грудной клетки, а также при декомпрессионной болезни.
У женщин эмболия легочной артерии случается чаще, чем у мужчин. Причем есть два «пика» — после 50 лет и после 60. Это связано с тем, что примерно в этом возрасте происходят физиологические изменения в системе кровообращения.
Вероятность смерти при эмболии легочной артерии зависит от размера эмбола, диаметра и количества закупоренных сосудов и от общего состояния пациента. В зависимости от объема выключенного русла артерии выделяют малую (25 % русла), субмассивную (50 % русла), массивную (более 50 % русла) и острую смертельную (более 75 % русла) эмболию. Эмболия главного ствола легочной артерии приводит к смерти пациента в течение 1-2 часов.
Первая помощь
При первых же признаках эмболии легочной артерии нужно вызвать «Скорую помощь».
Диагностика
Диагностировать эмболию легочной артерии довольно сложно, так как симптомы у нее неспецифические. Обычно делают общий и биохимический анализы крови, ультразвуковое исследование области грудной клетки, ангиографию, компьютерную и магнитно-резонансную томографию, а также электрокардиографию.
Лечение эмболии включает две задачи:
- спасение жизни пациента;
- восстановление кровяного русла.
Пациента с подозрением на эмболию легочной артерии госпитализируют в отделение реанимации. Ему необходимо удалить эмбол, а пока врачи этого не сделают, поддерживается работа сердечно-сосудистой системы и легких. При необходимости для этого используют ИВЛ и кислородную терапию. При необходимости назначают анальгетики.
Кроме того, пациенту вводят антикоагулянты. И продолжают их давать даже когда эмбол уже удален. Лечение этими средствами может длиться от 2 до 6 месяцев в зависимости от вида эмбола и состояния пациента.
В некоторых случаях эмбол рассасывается сам, в некоторых требуется его удаление.
Профилактика
Чтобы предупредить эмболию легочной артерии нужно вести здоровый образ жизни, правильно питаться, следить за своим весом, предохраняться от травм и своевременно лечить инфекционные заболевания.
Примерно у половины перенесших тромбоэмболию легочной артерии она развивается повторно. Эти рецидивы часто угрожают жизни человека. Поэтому необходимо их предупредить.
Людям, склонным к тромбообразованию, рекомендуют компрессионные чулки, которые ускоряют кровообращение в ногах, препятствуя тем самым образованию тромба. Кроме того, таким людям показано применение антикоагулянтов.
Нужно избегать длительного сидячего положения, хотя бы раз в час нужно вставать и разминать ноги.
Во время длительных путешествий нужно пить как можно больше воды, отказаться от алкоголя и кофе.
http://doctorpiter.ru/diseases/601/
Лёгочная эмболия — что это такое и какой прогноз дают врачи
Легочная эмболия – это закупорка легочной артерии, либо её ответвлений каким-либо компонентом, довольно часто регистрируемой среди патологий сердца и сосудов.
В преимущественном количестве случаев, причиной перекрытия артерий становятся тромбы, которые по размерности больше самой артерии.
Также перекрыть проход крови могут и другие тела, находящиеся в сосудах. Общее название этих веществ – эмболы.
Полным названием данной болезни является тромбоэмболия легочной артерии (ТЭЛА).
При неполном перекрытии сосуда и достаточном поступлении крови, ничего не случается. При закупорке большого сосуда, прогрессирует отмирание тканей легких.
При быстром растворении небольших сгустков, повреждения минимальны. При больших размерах тромба, увеличивается и время растворения их в крови, что влечет к обширному инфаркту легких. Его исходом может быть смерть.
Факт! Высокий уровень смертности является одним из печальных показателей легочной эмболии, объясняемый сложностью диагностирования и быстрым течение болезни. Смертельный исход наступает за несколько часов, у многих пациентов.
Классификация ТЭЛА
Тромбоэмболия легкого классифицируется на подвиды в зависимости от того, что перекрыло сосуд.
Перекрыть сосуд, помимо тромбов, могут:
- Шарики воздуха. При попадании воздуха в сосуды;
- Перекрытие тромбированием. Является наиболее регистрируемой разновидностью легочной эмболии;
- Паразиты. Прогрессируют при воздействии паразитирующих червей;
- Адипоцитарная. Некоторые ткани организма, при переломах и травмах (фрагменты мышц, костного мозга и т.д.);
- Газовая. Появляется при быстром всплытии с глубины, которая спровоцирована резким перепадом давления;
- Жировые капли. В случае ненужного попадания маслянистых растворов в сосуды, при уколах;
- Бактериальная. В случае воспалений, может случиться перекрытие сосуда частичками воспаленных тканей, попавших в кровоток;
- Жидкость, находящаяся возле плода у беременной матери;
- Часть прогрессирующей злокачественной опухоли, в момент её распада;
- Блокировка сосуда инородными объектами. Происходит это при дробном огнестреле легких, мелкие частицы могут перекрыть артерию.
Тромбоэмболия легкого
Легочная эмболия разделяется на два подвида, в зависимости от локализирования тромба:
- Тромбирование в малом круге кровообращения;
- Закупорка сосудов большого круга обращения крови.
В свою очередь на три формы разделяет тромбирование малого круга кровообращения:
- Малая форма. Закупоривание до 25% от общего количества сосудов малого круга;
- Субмассивная форма. Перекрытие до 50% сосудов;
- Массивная. Тромбирование до 75% сосудов малого круга.
Разделение при легочной эмболии по синдромам, происходит по степени тяжести протекания болезни:
- Легочно-плевральный. Этому синдрому эмболии характерно перекрытие ответвлений сосудов легочной артерии. В преимущественном большинстве случаев пациенты жалуются на откашливания с кровью и отдышку;
- Кардиальный. Синдром такого типа возникает при множественном перекрытии сосудов. Ему присущи такие показатели как увеличение шейных вен, шум в ушах, сильные толчки в сердце, а также болевые ощущения в грудной клетке, и сбой сердечного ритма;
- Церебральный. Регистрируется чаще всего у людей пожилого возраста, ввиду недостаточной поставки кислорода к тканям мозга. Возможны обмороки, односторонний паралич руки и ноги, неконтролируемое мочеиспускание и выделение кала.
Все классификации делаются для того, чтобы быстрее и эффективнее врачами применялась правильная терапия.
Причины ТЭЛА
Наиболее распространённая причина, вызывающая легочный эмболизм – сгусток крови, или тромб. Тромбом является патологическое образование, которое отсутствует в здоровом организме.
Формирование таких сгустков преимущественно происходит в тазовых венах, а также в венах ног. Иногда формирование тромба может происходить в венах верхних конечностей и правых камерах сердца.
Образование тромба происходит при замедленном кровотоке в венах, который случается при продолжительном пребывании в неподвижном положении. После длительного пребывания, начало движения может спровоцировать отрыв тромба и попадание его в кровь, где по сосудам он может быстро достичь легких.
Тромб образованный в бедренной вене
Жировые капли, выделяющиеся в кровь из костного мозга, также могут стать эмболами для сосудов. Выделение жировых капель происходит при переломе костей, либо вводе маслянистых растворов в кровь.
Однако эта причина, как и провоцирование околоплодной жидкостью регистрируется достаточно редко. Поражения, вызванные такими причинами, чаще всего происходят в сосудах легких маленького размера.
Также иногда сосуды блокируют шарики воздуха, попавшие в кровь, что влечет отдельную патологию – воздушную эмболию.
Провоцировать лёгочную эмболию могу следующие факторы:
- Воды, находящие вокруг плода у беременных женщин;
- Травмы с переломами костей, при которых фрагменты костного мозга попадают в кровь, и могут спровоцировать перекрытие сосуда;
- Воспалительными заболеваниями инфекционного характера;
- Оперативное вмешательство, с установленных на длительный срок катетером в вену;
- Употребление оральных контрацептивов;
- В случае попадания маслянистых растворов в вену, при уколах;
- Значительное количество лишнего веса, ожирение;
- Повреждение крупноразмерных вен грудной клетки;
- Варикоз;
- Инфаркт миокарда, инсульт;
- Увеличенный показатель свертываемости крови;
- Хронические патологии сердца и сосудов.
При отрывании тромба от стенки сосуда, происходит его перемещение вместе с кровью. Достигая центральных вен, он проходит к сердцу, двигаясь по его камерам. Достигнув легочной артерии, поставляющую кровь к легким, для насыщения кислородом.
Малые размеры сосудов, не предоставляют возможности для прохождения тромба большего размера, в следствии происходит перекрытие артерии легкого, либо её ответвлений.
От размера закупоренного сосуда, напрямую зависят проявляемые симптомы тромбоэмболии легких.
Факт! Патологоанатомическое исследование определило, что в 80% случаев легочной эмболии, она не диагностируется.
Симптомы эмболии легкого
Проявление симптоматики при лёгочной эмболии происходит неожиданно, и требует неотложной скорой помощи. Ведь за считанные часы, перекрытый сосуд может привести к смерти пораженного.
В большинстве случаев, эмболию провоцируют какие-либо действия: после длительного нахождения в одном положении, резкие движения и рывки, а также сильный кашель, и напряжения тела.
Первыми сигналами к эмболии легких считают:
- Ощущение постоянной слабости;
- Увеличенные выделения пота;
- Кашель без мокроты.
В случае если перекрытие тромбом произошло в малоразмерных сосудах, то симптомы будут следующие:
- Учащение сердцебиения (тахикардия);
- Отдышка;
- Страх смерти;
- Болевые ощущения в районе грудной клетки при вдохе.
В случае тромбирования сосуда большого размера, либо легочной артерии, происходит недостаток поставки крови, насыщенной кислородом, к другим органам. Смертельные симптомы появляются очень быстро, что влечет к скорой смерти пациента. Эмболия может повлечь отмирание тканей легкого.
Прослеживаются такие симптомы:
- Потери сознания;
- Боли при дыхании;
- Приступы кашля;
- Увеличение шейных вен;
- Откашливание с кровью;
- Увеличенная температура тела;
- Судорожность конечностей;
- Сбой сердцебиения.
Данные симптомы проявляются через пару часов после закупоривания или частичного перекрытия сосуда легкого. В случае рассасывания тромба, они проходят. Если тромб большой, то может случиться посинение кожи и смертельный исход.
Диагностика
В 80 процентах случаев легочная эмболия диагностируется посмертно, так как смерть наступает буквально за несколько часов, после перекрытия легочной артерии.
В случае неполного перекрытия или закупорки мелких сосудов, эмболию легкого диагностируют, основываясь на жалобы пациента и его анамнез.
Для окончательного подтверждения врач, отправляет пациента на дополнительные исследования.
Целями, при осмотре пациента врачом, являются:
- Обнаружить наличие легочной эмболии, так как лечение весьма специфично и требует скорого применения. Оно применяется только при точно подтвержденном диагнозе. Либо опровергнуть подозрения на эмболию;
- Выявить масштабность поражения;
- Определить месторасположение тромбов (особенно важно при дальнейшем оперировании);
- Определить провоцирующий фактор эмбола, и не допустить повторения.
Так как симптоматика лёгочной эмболии схожа с многими другими заболевания, врачи отправляют на обследования следующего типа:
- Клинический анализ крови;
МРТ
Как лечить лёгочную эмболию?
Тромбоэмболия легочной артерии является тяжелым заболеванием, но хорошо поддается лечению. В зависимости от степени перекрытия артерии и сопутствующих отягощений, квалифицированным врачом, назначается курс терапии.
При остром приступе рекомендуется подключение к аппарату искусственной вентиляции легких (на 12-14 часов), для поддержания функций организма, пока тромб не рассосется.
После чего необходимо употребление антикоагулянтов:
- Гепарина;
- Декстрана.
Также регулярно необходимо делать общие анализы и коагулограмму.
Обширная эмболия легких нуждается в срочном оперировании. В процессе операции извлекается тромб из артерии. Оперирование является довольно опасным методом, но иногда без него не обойтись.
Хирургический метод извлечения тромба
Также лечить лёгочную эмболию можно применяя внутривенные уколы тромболитиков. Она проводится в случае обширного поражения сосудов легких. Ввод лекарства происходит через вены любого размера, в тяжелых ситуациях вводится прямо в тромб.
Эффективность такого лечения составляет более девяноста процентов благоприятных исходов. Необходим четкий контроль врача, в виде большого шанса возникновения других осложнений. После проведения такой терапии, применяют лечение антикоагулянтами.
Как предотвратить появление эмболии легких?
Для профилактики предотвращения такого заболевания как легочная эмболия, необходимо придерживаться не сложно списка рекомендаций:
- Здоровый образ жизни;
- Правильное питание;
- В случае перелётов на большие расстояния, следует употреблять много воды, и периодически ходить по салону самолета, для разминки ног;
- Уменьшение времени постельного режима;
- Занятия спортом;
- При работе сидя, следует каждый час делать пятиминутные разминки;
- Людям, без возможности передвижения, необходим массаж тела и особенно конечностей ног;
- Возможное назначение антикоагулянтов, не дающим тромбоцитам склеиваться в тромбы.
У тех, кто уже перенес легочную эмболию, большой шанс к её рецидивам, опасным для жизни человека. Для профилактики в таких случаях, необходимо долго не засиживаться на одном месте.
Регулярно делать разминки. Для лучшего кровотока в ногах, рекомендуется применять компрессионные колготы. Они помогут улучшить кровоток и предотвратят образование тромбов.
Что прогнозируют врачи?
Патология лёгочная эмболия берет на себя большой процент смертности среди пораженных ей людей.
Людям, перенесшим эту болезнь, необходимо длительное наблюдение у врача. Так как есть большой шанс рецидива. А также длительная терапия препаратами, препятствующими формированию тромбов.
При перекрытии основных каналов крови, смерть наступает за пару часов. Так что в случаях легочной эмболии, необходимо скорейшее обследования, и выявление местоположения закупорки сосуда. А также неотложное применения терапии, либо оперирование.
Показатель смертности при оперировании высок, но в тяжелых случаях это дает шанс на жизнь:
- При временной окклюзии полых вен летальность операции составляет до 90%;
- При создании искусственного обращения крови – до 50%.
Заключение
Быстрое реагирование на симптомы лёгочной эмболии может спасти жизнь пациента. Заболевание тяжёлого характера, но поддающееся лечению. Необходима срочная госпитализация и обследования врача, так как летальность при такой патологии высока. Не занимайтесь самолечением и будьте здоровы!
http://moyakrov.info/veny/emboliya/legochnaya
Легочная эмболия или инфаркт легкого – опасная закупорка артерии
Легочная эмболия – это осложнение, которое часто создает серьезную угрозу для жизни. Инфаркт легкого является следствием блокировки просвета легочной артерии. Это состояние проявляется внезапным приступом удушья, дыхание становится поверхностным и быстрым.
Иногда возникает тупая боль за грудиной и сильное беспокойство. Также может появляться лихорадка и кашель. Симптомы инфаркта легкого довольно похожи на симптомы инфаркта миокарда.
Причины легочной эмболии и инфаркта легкого
Легочная эмболия образуется, когда происходит резкое перекрытие протока легочной артерии или ее ветви. Легочная артерия, которая делится на левую и правую, обеспечивает доставку венозной крови из правого желудочка сердца в легкие, где кровь выделяет не нужные газы и насыщается кислородом.
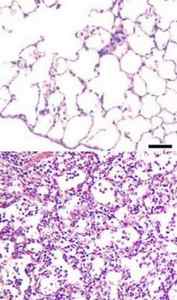
Ткань легких под .
Закупорка в легочной артерии, как правило, является следствием тромбоза глубоких вен, в основном, нижних конечностей. Чтобы образовался затор, тромб должен отделиться от стенок вен и с током крови переместить в правую часть сердца, а затем в легочную артерию. Если в ходе тромбоза глубоких вен возникает легочная эмболия, то говорят о венозной тромбоэмболии.
Эмболия легких является причиной около 7% смертей в больницах Соединенных Штатов. Смертность от этой болезни достигает 30%.
Повышенный риск возникновения закупорки легочной артерии возникает у людей, которые имеют склонность к образованию сгустков крови в сосудах, т.е. у тех, которые:
- долго лежат в постели: это очень существенный фактор риска тромбоза глубоких вен и легочной эмболии, поэтому врачи всегда стараются как можно быстрее подымать на ноги пациентов после операции;
- страдают от недостаточности сердечной мышцы или болезни крови, облегчающей процесс свертывания;
- страдают ожирением;
- прошли серьезные хирургические операции, особенно в области нижних конечностей и брюшной полости;
- болеют злокачественным раком;
- имеют общее заражение;
- перенесли в последнее время тяжелую травму, особенно полиорганную или перелом таза, ближайшей части бедренной кости и других длинных костей нижних конечностей, повреждения спинного мозга связанное с параличом нижних конечностей и длительной неподвижностью;
- имеют повышенную склонность к образованию тромбов, врожденную или приобретенную;
- болеют болезнью Крона или неспецифическим язвенным колитом;
- имеют случаи легочной эмболии в семейной истории;
- имеют варикозное расширение вен нижних конечностей (само варикозное расширение вен не являются фактором риска, но оно усиливает воздействие других факторов риска тромбоза).
Кроме того, риск возрастает, если эти факторы возникают у человека в возрасте старше 40 лет. Кроме того, особую группу риска представляют беременные и женщины в послеродовой период. Увеличение свертываемости крови может возникнуть также у лиц, принимающих лекарства, а также гормональные методы контрацепции (особенно в сочетании с курением). Риск возрастает при использовании гормональной заместительной терапии (таблетки) или приеме селективных модуляторов эстрогеновых рецепторов, например, тамоксифен, ралоксифен.
До недавнего времени легочную эмболию делили на массивную, субмассивную и немассивную. С некоторых пор функционирует новая и улучшенная классификация этого заболевания. Теперь эмболию классифицируют, как заболевание высокого риска (риск смерти оценивается выше 15%) и невысокого риска. В рамках эмболии невысокого риска выделяют состояния промежуточного риска, когда угроза смерти составляет 3-15%, и легочную эмболию низкого риска с вероятностью смерти ниже 1%.
Кроме тромбов, вызвать закупорку легочной артерии могут также:
- околоплодные воды (например, после преждевременной отслойки плаценты);
- воздух (например, при введении катетера в вену или его удалении);
- жировая ткань (например, после перелома длинной кости);
- опухолевые массы (например, при раке почки или раке желудка);
- инородное тело (например, материал, используемый для эмболизации сосудов).
Симптомы и диагностика легочной эмболии и инфаркта легкого
Легочная эмболия проявляется, как правило, через внезапную сильную боль в груди (примерно у половины больных), появляется одышка (более чем 80% пациентов), ускорение дыхания (у 60% пациентов). Кроме того, иногда возникают проблемы с сознанием или даже обморок (кратковременная потеря сознания). Часть пациентов испытывает ускорение ритма сердца (выше 100 ударов в минуту).
В более тяжелых случаях, когда забита большая ветвь артерии, может произойти падение артериального давления (гипотония) и даже шок. Иногда наблюдается кашель (довольно сухой при эмоболии и с кровянистыми выделениями при инфаркте легкого). Кроме того, в ходе легочной эмболии может возникать лихорадка, кровохарканье (у 7%), потливость, ощущение страха. При таких признаках необходимо как можно быстрее вызвать скорую помощь.
Иногда диагностировать эмболию довольно затруднительно, так как симптомы, перечисленные выше, появляются также и при других заболеваниях, таких как воспаление легких или инфаркт. Симптомы также могут быть слабо выраженными и это вводит в заблуждение. Между тем легочная эмболия является состоянием, угрожающим жизни и требует строго стационарного лечения. Многие люди, у которых происходит закупорка легочной артерии, умирают. В тех случаях, когда не доходит до смерти, увеличивается риск повторной эмболии, такие люди должны быть постоянно под контролем врача.
Если клинические проявления указывают на легочную эмболию, также рекомендуется выполнить ультразвуковое исследование вен нижних конечностей. Если в этом исследовании обнаруживают наличие тромбов в венозной системе нижних конечностей, это почти на 100% подтверждает диагноз.
Легочную эмболию всегда необходимо отличать, прежде всего, от:
- заболеваний легких, т.е. астма, хроническая обструктивная болезнь легких (обострение), плевральный пневмоторакс, воспаление легких и плевры, синдром острой дыхательной недостаточности;
- заболеваний сердечно-сосудистой системы, таких как инфаркт миокарда, сердечная недостаточность;
- невралгии межреберного нерва.
Поставить диагноз легочная эмболия иногда очень сложно. Чтобы помочь врачам был создан тест Wellsa. Он представлен ниже. За утверждение каждого из указанных заболеваний начисляется определенное количество баллов:
- Перенесенное в прошлом воспаление глубоких вен или эмболия легких (1,5 балла).
- Недавно проведенная хирургическая операция или иммобилизация (1,5 балла).
- Злокачественная опухоль (1 балл).
- Кровохарканье (1 балл).
- Сердцебиение выше 100 уд/мин (1,5 балла).
- Симптомы воспаления глубоких вен (3 балла).
- Вероятность других диагнозов ниже, чем легочная эмболия (3 балла).
- 0-1: клиническая легочная эмболия маловероятна;
- 2-6: промежуточная вероятность клинической легочной эмболии;
- выше или равна 7: высокая вероятность клинической легочной эмболии.
Лечение легочной эмболии
Метод лечения легочной эмболии зависит от степени тяжести заболевания. В самых тяжелых случаях, связанных с большим риском смерти, применяется тромболитическая терапия или лечение препаратами, которые активируют растворение тромбов крови.
Чаще всего используется альтеплаза или стрептокиназа . Эти препараты вводят внутривенно во время острой фазы заболевания. После их ввода добавляют, как правило, гепарин, то есть вещество предотвращает свертывание крови.
После стабилизации состояния пациента, дают еще один тип препарата – аценокумарол . Этот препарат действует через замедление производства факторов свертывания в печени. Это приводит к снижению. Этот препарат применяется затем постоянно, иногда до конца жизни.
В менее тяжелых случаях эмболии, на первом этапе достаточно лечения гепарином , без тромболитических препаратов, применение которых связано с риском серьезных осложнений (внутричерепные кровотечения у 3%).
Кроме того, в лечении легочной эмболии иногда применяются инвазивные методы: эмболектомия или установка фильтра в главной нижней вене. Эмболектомия заключается в физическом удалении тромбов из легочных артерий. Эта процедура применяется только в тех случаях, когда легочная эмболия очень тяжелая и существуют противопоказания к классической терапии, например, кровотечения из внутренних органов или перенесенные в прошлом внутричерепные кровотечения.
Эмболектомию выполняют также и в том случае, когда проведение тромболитической терапии оказалось неэффективным. Чтобы можно было провести эмболектомию, требуется использование систем искусственного кровообращения. Но, так как эта процедура обременительна для организма, на нее решаются в крайних случаях.
Фильтр вставляют в главную нижнюю вену с целью блокировать проход эмболического материала от нижних конечностей к сердцу и легким. Используется у больных с подтвержденным тромбозом глубоких вен нижних конечностей, у которых невозможно применить тромболизис, потому что имеются критические противопоказания, либо тромболитическая терапия является неэффективной.
Осложнение легочной эмболии – инфаркт легкого
Когда дело доходит до закупорки ветвей легочной артерии, может возникнуть инфаркт легких. Это осложнение касается 10-15% больных легочной эмболией. Инфаркт легкого происходит при перекрытии малых сердечно-легочных сосудов (диаметром меньше 3 мм) и при наличии сопутствующих дополнительных факторов (о чем ниже). Инфаркт легкого – это очаг некроза в легочной ткани, возникающий вследствие недостаточного поступления кислорода к данной «местности» – аналогично инфаркту миокарда.
Это редкое осложнение легочной эмболии, потому что легкие васкуляризированы через две системы – малый круг кровообращения и ветви бронхиальной артерии. Когда одна из систем, доставляющих кислород, подводит, вторая, по крайней мере, частично компенсирует снижение доставки кислорода. На практике, инфаркт легкого обычно возникает у пожилых людей, которые страдают, кроме того, от недостаточности левого желудочка, а также у тех, чьи легкие уже страдают какой-то болезнью: рак, ателектаз, пневмоторакс, воспаление.
Если легочная эмболия осложняется инфарктом легких, симптомы последнего появляются в течение нескольких часов. Это сильная боль в груди (особенно во время вдоха) и кашель, нередко-с кровянистыми выделениями. Иногда присоединяется лихорадка. Зона некроза, как правило, располагается на периферии легких, в основном, в пределах нижней левой или правой доли. Более чем в половине случаев их больше, чем один.
Лечение инфаркта легкого заключается прежде всего в устранении легочной эмболии. Необходима подача кислорода и предотвращение заражения омертвевших тканей.
Стоит помнить о других возможных причинах возникновения инфаркта легкого, таких как:
- серповидно-клеточная анемия;
- воспалительные заболевания сосудов;
- инфекции в рамках сосудов;
- затор, вызванный раковыми клетками, которые могли попасть в сосуды.
Симптомы инфаркта легкого могут напоминать сердечный приступ. В любом случае, их не следует недооценивать.
http://sekretizdorovya.ru/publ/ehmbolija_infarkt_legkogo/4-1-0-355
Что такое легочная эмболия?
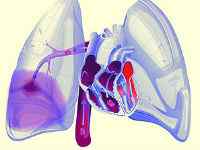
При полной или частичной закупорке легочной артерии или ее ветвей эмболом развивается легочная эмболия. В большинстве случаев эмболом является кровяной сгусток или тромб. Реже это может быть амниотическая жидкость (околоплодные воды), капли жира, фрагмент опухоли, костный мозг, воздушный пузырек, находящийся в кровотоке.
Если крови, поступающей в пораженную часть легких через неповрежденные артерии, достаточно, то гибели тканей не происходит. В случае закупорки крупного сосуда крови может не хватать, и тогда начинается омертвение легочной ткани или инфаркт легких. По статистике, это происходит у 10 % больных с таким синдромом, как эмболия легочной артерии. Повреждение тканей может быть минимальным, в случае если сгустки крови маленькие и быстро растворяются. При крупных сгустках, которые долго растворяются, инфаркт легко может быть обширным, то есть с большой зоной поражения. В этом случае возникает опасность внезапной смерти.
Эмболия легких чаще всего развивается по причине образования кровяных сгустков в венах таза или нижних конечностей. Редко тромбы могут образовываться в правых камерах сердца и венах рук. Такой вид блокировки сосуда имеет название «тромбоэмболия». Формирование сгустков происходит при медленном движении крови по сосудам. Например, при длительном нахождении в одном положении, тромб образовывается в сосудах ног. Когда человек начинает двигаться, сгусток, находящийся в вене, может оторваться, попасть в кровоток, а затем быстро достичь легкого.
Эмбол может состоять из жира, капли которого выделяются в кровь из костного мозга, что может случиться при переломе костей. Сгусток может образоваться при родах из амниотической жидкости, окружающей плод во время беременности. Жировая эмболия легкого, как и блокировка артерии околоплодной жидкостью, встречается редко. Эмболы такого вида обычно формируются в мелких сосудах легких: капиллярах и артериолах. В кровоток могут попасть воздушные пузырьки, которые блокируют легочную артерию и приводят к воздушной эмболии.
Причины образования сгустка в сосуде бывают различными и не всегда ясны. К факторам риска относят следующее:
Если имеет место незначительная легочная эмболия, симптомы могут отсутствовать. Возможны следующие проявления:
- тахикардия;
- внезапное чувство нехватки воздуха;
- боль в груди при глубоком вдохе;
- чувство беспокойства.
При отсутствии инфаркта легких одышка бывает единственным симптомом.
При легочной эмболии ухудшается насосная функция сердца, что приводит к недостаточному снабжению кровью, богатой кислородом, мозга и остальных органов. По этой причине могут наблюдаться такие симптомы:
- головокружение;
- судороги;
- обмороки;
- нарушение сердечного ритма.
При блокировке крупного сосуда или сразу нескольких, может произойти посинение кожи и наступить смерть.
Если в результате эмболии случился инфаркт легкого, у больного наблюдается:
- повышение температуры;
- набухание вен шеи;
- влажные хрипы;
- боль в груди при дыхании;
- кашель;
- кровь в мокроте.
При рецидивирующих эпизодах закупорки мелких ветвей легочной артерии наблюдаются следующие симптомы:
Признаки эмболии легочной артерии появляются внезапно. Инфаркт легкого развивается за несколько часов и сохраняется в течение нескольких дней, прежде чем начнет уменьшаться.
Классификация
Эмболия легочная делится на виды в зависимости от характера субстратов:
Эмболию легкого различают по месторасположению. Она может возникнуть в малом круге кровообращения или в большом. В малом круге чаще всего наблюдаются тромбоэмболии.
Выделяют три синдрома легочной эмболии по степени тяжести: легочно-плевральный, кардиальный, церебральный.
Легочно-плевральный
Такой синдром характерен для малой эмболии, при которой непроходимость сосудов возникает в периферических ветвях легочной артерии. Обычно больные жалуются на одышку и кашель с кровянистой мокротой.
Кардиальный
Развивается при массивной эмболии. Наиболее типичные симптомы: тахикардия, тяжесть и боль за грудиной, набухание вен на шее, систолический шум, сильный толчок сердца. Возможно развитие легочной гипертензии, повышение венозного давления, потеря сознания. При исследованиях может быть обнаружена правожелудочковая ишемия миокарда, тахикардия, блокада правой ножки пучка Гиса, аритмия. Если данных признаков не наблюдается, это не значит, что эмболия отсутствует.
Церебральный
Этот синдром в основном встречается у пожилых людей и связан с недостатком кислорода в мозге. Происходит потеря сознания, судороги, непроизвольные выделения кала и мочи, паралич руки и ноги с одной стороны.
Диагностика

Диагностика эмболии легочной артерии – дело достаточно трудное. Диагноз ставят на основании жалоб больного с учетом имеющихся предрасполагающих факторов. Кроме этого, необходимо пройти ряд исследований при помощи аппаратуры:
Что делать при подозрениях на легочную эмболию
Если дыхание стало поверхностным, появилась боль в груди и чувство страха, необходимо обратиться в больницу.
Не нужно забывать, закупорка легочной артерии – опасное состояние. По статистике, эмболия является одной из самых частых причин внезапной смерти. Следует сразу же вызвать скорую помощь, если есть такие признаки:
- сильное головокружение, обморок, судороги;
- боль в груди, повышение температуры, кашель с кровью в мокроте;
- потеря сознания, общее посинение кожи.
Профилактика
Здоровый образ жизни – лучшая защита от всех болезней. Это в первую очередь правильное питание и поддержание веса в пределах нормы.
Для профилактики эмболии важно остерегаться травм и своевременно лечить инфекционные болезни.
У тех, кто перенес эмболию легочных артерий, велика вероятность повторного ее развития. При этом рецидивы могут быть опасны для жизни. Для их предупреждения, особенно людям склонным к образованию тромбов, следует избегать длительного нахождения в одной позе, например, в сидячем положении. Необходимо периодически разминаться. Для улучшения кровоснабжения в ногах рекомендуется носить компрессионные колготы или чулки, которые также препятствуют тромбообразованию.
Следует пить больше воды, особенно во время путешествий и по возможности исключить из рациона кофе и алкоголь.







