192) Характерные признаки одышки при тэла
192) Характерные признаки одышки при тэла
1. возникает в покое*
2. может сохранятся во сне*
3. проходит после приема нитратов 4. усиливается при нагрузке*
5. увеличивается при ингаляции кислорода
193) Для массивной тэла характерно
1. артериальная гипертония 2. артериальная гипотония* 3. тахипное*
2. расщепление 2 тона на легочной артерии * 3. систолический шум на верхушке
4. диастолический шум в точке Боткина
2. Относительная плотность выше 1020; 3. Содержание белка менее 30гл;
4. Атипичные клетки;
5. Проба Ривальта положительная. *
2. Цирроз печени с портальной гипертензией* 3. Поддиафрагмальный абсцесс*
4. Дивертикулез тонкого кишечника 5. Опухоль яичника*
2. Опухоли легкого*
3. Туберкулеза легких*
4. Травмы грудной клетки* 5. ТЭЛА
2. Туберкулез* 3. Опухоли*
4. Глистные инвазии* 5. Травма
199) Лимфоцитарный состав и незначительное количество мезотелиальных клеток в экссудате выявляется при
1. Туберкулез 2. Опухоль*
3. Ревматоидный артрит* 4. Лимфолейкоз*
3. острой ревматической лихорадки* 4. Метастатических поражений
5. Панкреатита 6. Лейкоза
202) Для шума трения плевры характерно:
1. Слышен одинаково на вдохе и на выдохе* 2. Слышен преимущественно на вдохе
3. Слышен преимущественно на выдохе 4. Имеет прерывистый характер*
203) Для шума трения плевры характерно:
1. После кашля ослабевает
2. Не изменяется после кашля* 3. Имеет прерывистый характер*
4. Слышен преимущественно на выдохе
2. Бронхоэктатическая болезнь* 3. Туберкулез
5. Периферический рак легкого
2. заболевания паренхимы легких*
3. заболевания воздухоносных путей*
4. поражение легочного сосудистого русла* 5. синдром ночного апноэ*
3. бронхиальная астма* 4. кифосколиоз
207) Лечение тэла включает следующие методы
1. антикоагулянтная терапия* 2. гипотензивная терапия
3. иммуностимулирующая терапия
4. тромболитическая терапия* 5. хирургическое лечение*
208) УСТАНОВИТЕ СООТВЕТСТВИЕ: Одному вопросу соответствует несколько ответов
1.Туберкулезная эмпиема 2. Гнойная эмпиема
А)Выраженный синдром интоксикации Б) Отсутствие интоксикации
В) Гектическая лихорадка Г) Образование свищей
Д) Лейкоцитоз со сдвигом влево Е) Лейкопения, лимфоцитоз
209) Одному вопросу соответствует один или несколько ответов
1) Экссудат 2) Транссудат
А)Положительная проба Ривальта Б)Содержание белка более 36 г/л В)Низкий уровень ЛДГ в плевральной жидкости
http://studfiles.net/preview/2074077/page:25/
Течение ТЭЛА, признаки
Клиническая картина, формы ТЭЛА
В связи с тем, что острота клинической картины ТЭЛА зависит прежде всего от локализации процесса, различают тромбоэмболии основного ствола и главных ветвей легочной артерии, тромбоэмболии средних и мелких ветвей легочной артерии.
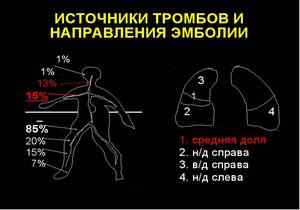
П.М. Злочевский предлагает клинико-анатомическую классификацию ТЭЛА, в большей степени отвечающую современным требованиям клиники. В ее основу положен сравнительно точный суммарный учет величины легочно-сосудистой обтурации в процентном выражении. Расчет делается на основе известных гемодинамических исчислений, согласно которым бассейн правой легочной артерии составляет 55 %, а каждая из нижнедолевых ветвей — 20-25 % малого круга кровообращения. Выделяют следующие клинико-анатомические формы тромбоэмболической обтурации:
Если больной сразу не погибает от ТЭЛА, формируется инфаркт легких. Это происходит по меньшей мере через 24 ч после обтурации легочного сосуда; полное его развитие длится до 5-7 сут, затем начинается организация краевых областей. Инфаркт легкого может закончиться мелкими ателектазами (у 30 % больных); плевритом (почти у 35% больных); пневмонией (в среднем у 90% больных); абсцедированием и эмпиемой (у 5-10 % больных).
Клиническая картина ТЭЛА чрезвычайно многообразна. Существующие классификации ТЭЛА мало удовлетворяют клиницистов, так как в них часто используется субъективный принцип отсчета времени от начала клинических проявлений до наступления летального исхода.
П. М. Злочевский приводит одну из таких классификаций, в которой различают следующие клинические формы:
Автор указывает, что приведенную классификацию можно использовать для характеристики клинического течения тромбоэмболии легочной артерии и ее ветвей; при этом достаточно выделения лишь трех основных вариантов — острого, подострого и рецидивирующего.
Острое течение (у 30-35 % больных) сопряжено с крупной или массивной тромбоэмболией, в части случаев завершается молниеносным или быстрым летальным исходом. При этом на фоне предшествующего полного благополучия развиваются такие симптомы, как острая (кинжальная) боль за грудиной, сочетающаяся с резкой одышкой и цианозом; явления коллапса с одновременным вздутием шейных вен (повышение венозного давления) и возможным быстрым набуханием и болезненностью печени; усиленная пульсация во втором и третьем межреберьях слева, появление акцента 2-го тона над легочной артерией с систолическим, а иногда и диастолическим шумами; ритм галопа у мечевидного отростка.
Подострое течение (у 45-50 % больных) связано, как правило, с нарастающим легочным тромбозом, наслаивающимся на первоначально мелкие или крупные тромбоэмболы и обусловленным нередко запоздалым и неадекватным лечением, и проявляется прогрессирующей дыхательной и правожелудочковой недостаточностью, симптомами плевропневмонии и частым кровохарканьем.
Рецидивирующее течение (у 15-25 % больных) отличается повторными, до 2-5 раз и более, острыми приступами, почти всегда вследствие мелкий тромбоэмболии, чаще с благоприятным исходом. Рецидивы могут протекать под маской кратковременных обмороков, приступов одышки, необъяснимой лихорадки, атипичной стенокардии, пневмонии, сухого плеврита.
Следует иметь в виду, что даже малые, порой \»субклинические\» тромбоэмболии, проявляющиеся внезапной, хотя и небольшой болью при дыхании, ограниченным плевритом, быстро проходящим приступом учащенного дыхания и тахикардией, приступом небольшого коллаптоидного состояния, служат нередко предвестником грозной, часто фатальной тромбоэмболии.
В диагностике ТЭЛА большое значение должно придаваться обследованию венозной системы. В наблюдениях П. М. Злочевского первоисточник тромбообразования в венозной системе был выявлен в 92 % случаев. Автор, имеющий наибольшее число (700) наблюдений ТЭЛА, приводит следующую частоту (в убывающих величинах) и разнообразие клинических симптомов при этом осложнении: одышка (93%), тахикардия (85%), повышение температуры (78%), цианоз (72%), болевой синдром (68%), акцент 2-го тона над легочной артерией (62%), кашель (61 %), хрипы в легких (59%), коллапс (58%), аллергические проявления (57 %), набухание шейных вен (52 %), шум трения плевры (51%), кровохарканье (38%), страх смерти (31%), набухание печени (30%), нарушения сердечного ритма (24%), церебральные нарушения (23 %), систолический шум над легочной артерией (21 %), рвота (21 %), бронхоспазм (10%), непроизвольное мочеиспускание и дефекация (7%), отек легких (3,5%), брадипноэ (3%).
Наиболее закономерными признаками ТЭЛА, независимо от особенностей клинического течения, являются одышка, цианоз, коллапс и кровохарканье (особенно при сочетании их с симптомами плевропневмонии). Коллапс, одышка и ангинозный приступ со страхом смерти наиболее характерны для острого начала заболевания. Подострое течение чаще начинается с признаков плевропневмонии и кровохарканья; Рецидивирующее течение отличается повторными приступами внезапной одышки и кратковременного коллапса. Прогностически неблагоприятны, кроме остроты развития симптомов, нарушения сердечного ритма, брадипноэ, отек легких, а также непроизвольная дефекация. Имеет место определенная зависимость клинических проявлений ТЭЛА от нозологической формы основного заболевания. Так, острое течение осложнения отмечается обычно при инфаркте миокарда; подострое — при сердечной декомпенсации, тяжелой церебрососудистой патологии и злокачественных новообразованиях, рецидивирующее — при частых обострениях хронического тромбофлебита нижних конечностей. Острое течение нередко наблюдается у больных в послеоперационный период.
Н.С. Чекнева сгруппировала многообразные общемозговые и очаговые неврологические нарушения при ТЭЛА в следующие синдромы:
Одышка при ТЭЛА, возникая с самого начала осложнения, протекает, как \»тихая\» одышка (без шумного дыхания, форсированных движений грудной клетки и т.д.). Лишь у части больных, как правило, на фоне предшествующих заболеваний, одышка может носить экспираторный бронхоспастический характер с жестким дыханием и сухими хрипами в легких. Частота дыханий в одну минуту бывает различной (в среднем 30, иногда достигает 72).
Столь же постоянно, как одышка, при ТЭЛА наблюдается тахикардия с частотой сердечных евкращений от 90 до 160 в 1 мин. Среди нарушений ритма превалирует экстр асистолия, хотя возможна и мерцательная аритмия. Нередко наблюдается несоответствие между интенсивностью одышки и тахикардии и общим состоянием больного.
Выраженный цианоз обычно бывает при массивной ТЭЛА, при сверхмассивной (стволовой) ТЭЛА он наиболее резко выражен, вплоть до чугунного цвета. Чаще же доминирует не цианоз, а бледность кожи (она приобретает пепельный оттенок). Если бывает цианоз, то он выявляется обычно на фоне более или менее выраженной бледности (пепельно-серая окраска кожи). В основном выражен акроцианоз, особенно ногтей.
Боль за грудиной и в области грудной клетки может быть разнообразного характера, а не только типа кинжальной и псевдокоронарной. Ее отсутствие еще не свидетельствует об отсутствии ТЭЛА. Гораздо реже болевой синдром встречается у больных с выраженной хронической недостаточностью кровообращения. Боль может быть и плеврального происхождения, тогда она связана с дыханием, а при аускультации легких выслушивается шум трения плевры. Наконец, боль может локализоваться в правом подреберье, сопровождаться парезом кишок, ложноположительными симптомами раздражения брюшины и т. д. (за счет правостороннего диафрагмального плеврита или острого набухания печени, отека стенки и ложа желчного пузыря).
Следует особо подчеркнуть сочетание при ТЭЛА коллаптоидного состояния с повышением венозного давления, что проявляется, с одной стороны, малым пульсом, а с другой,- набуханием шейных вен. При этом артериальное давление снижается дважды: первый раз рефлекторно еще до возникновения болевого синдрома (снижение давления держится не более 15 мин) и второй раз вследствие значительной обтурации легочного сосудистого русла.
Чем длительнее коллапс и чем выше венозное давление, тем обычно более массивна ТЭЛА.
Развивающийся после ТЭЛА инфаркт легкого протекает обычно по типу плевропневмонии. Характерны боль в грудной клетке при дыхании на стороне повреждения, кашель, кровохарканье, повышение температуры тела. При осмотре обнаруживается отставание при дыхании той половины грудной клетки, где развился инфаркт, уменьшение экскурсии легкого. При перкуссии регистрируется притупление перкуторного звука. Так как к инфаркту очень часто присоединяется пневмония (тромбоинфарктная) и экссудативный плеврит, перкуторный звук может быть тупым. В зависимости от того, имеется ли только инфильтрация легочной ткани или также экссудат в плевральной полости, пальпаторные и аускультативные данные носят различный характер.
В первом случае в месте поражения усилены голосовое дрожание и бронхофония, дыхание бронхиальное (или с бронхиальным оттенком) с большим или меньшим количеством звучных влажных (обычно мелкопузырчатых, так как альвеолы заполнены экссудатом) хрипов; во втором случае в месте притупления перкуторного звука голосовое дрожание и бронхофония ослаблены, дыхание ослаблено или не выслушивается, у верхней границы экссудата дыхание бронхиальное, могут быть влажные (в основном мелкопузырчатые) хрипы. При отсутствии экссудата в месте развившегося инфаркта легкого выслушивается шум трения плевры. Все же односторонний экссудативный плеврит (серозно-фиброзный или геморрагический), возникающий в конце 1-2-й недели заболевания,- весьма частое осложнение инфаркта легкого.
Следует иметь в виду, что такая клиническая картина наблюдается далеко не всегда и может не сразу выявиться. Инфаркт легкого небольшой протяженности не проявляется явной тупостью и бронхиальным дыханием. Характерные для плевропневмонии ознобы и высокая температура при инфаркте легких выражены в значительно меньшей степени.
При инфаркте легких легочная ткань пропитана кровью, в связи с чем он получил название геморрагического инфаркта. Вследствие гемолиза, а возможно также за счет поражения печени (застой и даже некрозы в печени) при нем может наблюдаться умеренная желтушность кожных покровов.
http://www.medeffect.ru/first/first-0380.shtml
Тромбоэмболия легочной артерии
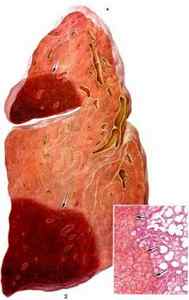
Тромбоэмболия легочной артерии – окклюзия легочной артерии или ее ветвей тромботическими массами, приводящая к жизнеугрожающим нарушениям легочной и системной гемодинамики. Классическими признаками ТЭЛА служат боли за грудиной, удушье, цианоз лица и шеи, коллапс, тахикардия. Для подтверждения диагноза тромбоэмболии легочной артерии и дифференциальной диагностики с другими схожими по симптоматике состояниями проводится ЭКГ, рентгенография легких, ЭхоКГ, сцинтиграфия легких, ангиопульмонография. Лечение ТЭЛА предполагает проведение тромболитической и инфузионной терапии, ингаляций кислорода; при неэффективности – тромбоэмболэктомии из легочной артерии.
Тромбоэмболия легочной артерии
Тромбоэмболия легочной артерии (ТЭЛА) — внезапная закупорка ветвей или ствола легочной артерии тромбом (эмболом), образовавшимся в правом желудочке или предсердии сердца, венозном русле большого круга кровообращения и принесенным с током крови. В результате ТЭЛА прекращается кровоснабжение легочной ткани. Развитие ТЭЛА происходит часто стремительно и может привести к гибели больного.
От ТЭЛА умирает 0,1% населения земного шара ежегодно. Около 90% больным, умершим от ТЭЛА, во время не был установлен правильный диагноз, и не было проведено необходимое лечение. Среди причин смерти населения от сердечно-сосудистой заболеваний ТЭЛА стоит на третьем месте после ИБС и инсульта. ТЭЛА может приводить к летальному исходу при некардиологической патологии, возникая после операций, полученных травм, родов. При своевременном оптимальном лечении ТЭЛА наблюдается высокий показатель снижения уровня смертности до 2 – 8%.
Причины ТЭЛА
Наиболее частыми причинами развития ТЭЛА служат:
- тромбоз глубоких вен (ТГВ) голени (в 70 – 90% случаев), часто сопровождающийся тромбофлебитом. Может иметь место тромбоз одновременно глубоких и поверхностных вен голени
- тромбоз нижней полой вены и ее притоков
- сердечно-сосудистые заболевания, предрасполагающие к появлению тромбов и эмболий в легочной артерии (ИБС, активная фаза ревматизма с наличием митрального стеноза и мерцательной аритмии, гипертоническая болезнь, инфекционный эндокардит, кардиомиопатии и неревматические миокардиты)
- септический генерализованный процесс
- онкологические заболевания (чаще рак поджелудочной железы, желудка, легких)
- тромбофилия (повышенное внутрисосудистое тромбообразование при нарушении системы регуляции гемостаза)
- антифосфолипидный синдром — образование антител к фосфолипидам тромбоцитов, клеток эндотелия и нервной ткани (аутоиммунные реакции); проявляется повышенной склонностью к тромбозам различных локализаций.
Факторы риска тромбозов вен и ТЭЛА — это:
- длительное состояние обездвиженности (постельный режим, частые и продолжительные авиаперелеты, поездки, парез конечностей), хроническая сердечно-сосудистая и дыхательная недостаточность, сопровождаются замедлением тока крови и венозным застоем.
- прием большого количества диуретиков (массовая потеря воды приводит к дегидратации, повышению гематокрита и вязкости крови);
- злокачественные новообразования — некоторые виды гемобластозов, истинная полицитемия (большое содержание в крови эритроцитов и тромбоцитов приводит к их гиперагрегации и образованию тромбов);
- длительный прием некоторых лекарственных препаратов (оральные контрацептивы, заместительная гормональная терапия) повышает свертываемость крови;
- варикозная болезнь (при варикозном расширении вен нижних конечностей создаются условия для застоя венозной крови и образования тромбов);
- нарушения обмена веществ, гемостаза (гиперлипидпротеинемия, ожирение, сахарный диабет, тромбофилия);
- хирургические операции и внутрисосудистые инвазивные процедуры (например, центральный катетер в крупной вене);
- артериальная гипертензия, застойная сердечная недостаточность, инсульты, инфаркты;
- травмы спинного мозга, переломы крупных костей;
- химиотерапия;
- беременность, роды, послеродовый период;
- курение, пожилой возраст и др.
Классификация
В зависимости от локализации тромбоэмболического процесса различают следующие варианты ТЭЛА:
- массивная (тромб локализуется в главном стволе или основных ветвях легочной артерии)
- эмболия сегментарных или долевых ветвей легочной артерии
- эмболия мелких ветвей легочной артерии (чаще двусторонняя)
В зависимости от объема отключенного артериального кровотока при ТЭЛА выделяют формы:
- малую (поражены менее 25% легочных сосудов) — сопровождается одышкой, правый желудочек функционирует нормально
- субмассивную (субмаксимальную — объем пораженных сосудов легких от 30 до 50%), при которой у пациента отмечается одышка, нормальное артериальное давление, правожелудочковая недостаточность мало выражена
- массивную (объем отключенного легочного кровотока более 50%) — наблюдается потеря сознания, гипотония, тахикардия, кардиогенный шок, легочная гипертензия, острая правожелудочковая недостаточность
- смертельную (объем отключенного кровотока в легких более 75%).
ТЭЛА может протекать в тяжелой, среднетяжелой или легкой форме.
Клиническое течение ТЭЛА может быть:
- острейшим (молниеносным), когда наблюдается моментальная и полная закупорка тромбом главного ствола или обеих основных ветвей легочной артерии. Развивается острая дыхательная недостаточность, остановка дыхания, коллапс, фибрилляция желудочков. Летальный исход наступает за несколько минут, инфаркт легких не успевает развиться.
- острым, при котором отмечается быстро нарастающая обтурация основных ветвей легочной артерии и части долевых или сегментарных. Начинается внезапно, бурно прогрессирует, развиваются симптомы дыхательной, сердечной и церебральной недостаточности. Продолжается максимально 3 – 5 дней, осложняется развитием инфаркта легких.
- подострым (затяжным) с тромбозом крупных и средних ветвей легочной артерии и развитием множественных инфарктов легких. Продолжается несколько недель, медленно прогрессирует, сопровождаясь нарастанием дыхательной и правожелудочковой недостаточности. Могут возникать повторные тромбоэмболии с обострением симптомов, при которых нередко наступает смертельный исход.
- хроническим (рецидивирующим), сопровождающимся рецидивирующими тромбозами долевых, сегментарных ветвей легочной артерии. Проявляется повторными инфарктами легких или повторными плевритами (чаще двусторонними), а также постепенно нарастающей гипертензией малого круга кровообращения и развитием правожелудочковой недостаточности. Часто развивается в послеоперационном периоде, на фоне уже имеющихся онкологических заболеваний, сердечно-сосудистых патологий.
Симптомы ТЭЛА
Симптоматика ТЭЛА зависит от количества и размера тромбированных легочных артерий, скорости развития тромбоэмболии, степени возникших нарушений кровоснабжения легочной ткани, исходного состояния пациента. При ТЭЛА наблюдается широкий диапазон клинических состояний: от практически бессимптомного течения до внезапной смерти.
Клинические проявления ТЭЛА неспецифические, они могут наблюдаться при других легочных и сердечно-сосудистых заболеваниях, их главным отличием служит резкое, внезапное начало при отсутствии других видимых причин данного состояния (сердечно-сосудистой недостаточности, инфаркта миокарда, пневмонии и др.). Для ТЭЛА в классическом варианте характерен ряд синдромов:
1. Сердечно – сосудистый:
- острая сосудистая недостаточность. Отмечается падение артериального давления (коллапс, циркуляторный шок), тахикардия. Частота сердечных сокращений может достигать более 100 уд. в минуту.
- острая коронарная недостаточность (у 15-25% больных). Проявляется внезапными сильными болями за грудиной различного характера, продолжительностью от нескольких минут до нескольких часов, мерцательной аритмией, экстрасистолией.
- острое легочное сердце. Обусловлено массивной или субмассивной ТЭЛА; проявляется тахикардией, набуханием (пульсацией) шейных вен, положительным венным пульсом. Отеки при остром легочном сердце не развиваются.
- острая цереброваскулярная недостаточность. Возникают общемозговые или очаговые нарушения, церебральная гипоксия, при тяжелой форме — отек мозга, мозговые кровоизлияния. Проявляется головокружением, шумом в ушах, глубоким обмороком с судорогами, рвотой, брадикардией или коматозным состоянием. Могут наблюдаться психомоторное возбуждение, гемипарезы, полиневриты, менингиальные симптомы.
- острая дыхательная недостаточность проявляется одышкой (от ощущения нехватки воздуха до очень выраженных проявлений). Число дыханий более 30-40 в минуту, отмечается цианоз, кожные покровы пепельно-серые, бледные.
- умеренный бронхоспастический синдром сопровождается сухими свистящими хрипами.
- инфаркт легкого, инфарктная пневмония развивается на 1 – 3 сутки после ТЭЛА. Появляются жалобы на одышку, кашель, боли в грудной клетке со стороны поражения, усиливающиеся при дыхании; кровохарканье, повышение температуры тела. Становятся слышны мелкопузырчатые влажные хрипы, шум трения плевры. У пациентов с тяжелой сердечной недостаточностью наблюдаются значительные выпоты в плевральную полость.
3. Лихорадочный синдром — субфебрильная, фебрильная температура тела. Связан с воспалительными процессами в легких и плевре. Длительность лихорадки составляет от 2 до 12 дней.
4. Абдоминальный синдром обусловлен острым, болезненным набуханием печени (в сочетании с парезом кишечника, раздражением брюшины, икотой). Проявляется острой болью в правом подреберье, отрыжкой, рвотой.
5. Иммунологический синдром (пульмонит, рецидивирующий плеврит, уртикароподобная сыпь на коже, эозинофилия, появление в крови циркулирующих иммунных комплексов) развивается на 2-3 неделе заболевания.
Осложнения
Острая ТЭЛА может служить причиной остановки сердца и внезапной смерти. При срабатывании компенсаторных механизмов пациент сразу не погибает, но при отсутствии лечения очень быстро прогрессируют вторичные гемодинамические нарушения. Имеющиеся у пациента кардиоваскулярные заболевания значительно снижают компенсаторные возможности сердечно-сосудистой системы и ухудшают прогноз.
Диагностика
В диагностике ТЭЛА главная задача – установить местонахождение тромбов в легочных сосудах, оценить степень поражения и выраженность нарушений гемодинамики, выявить источник тромбоэмболии для предупреждения рецидивов.
Сложность диагностики ТЭЛА диктует необходимость нахождения таких пациентов в специально оборудованных сосудистых отделениях, владеющих максимально широкими возможностями для проведения специальных исследований и лечения. Всем пациентам с подозрением на ТЭЛА проводят следующие обследования:
- тщательный сбор анамнеза, оценку факторов риска ТГВ/ТЭЛА и клинической симптоматики
- общий и биохимический анализы крови, мочи, исследование газового состава крови, коагулограмму и исследование Д-димера в плазме крови (метод диагностики венозных тромбов)
- ЭКГ в динамике (для исключения инфаркта миокарда, перикардита, сердечной недостаточности)
- рентгенографию легких (для исключения пневмоторакса, первичной пневмонии, опухолей, переломов ребер, плеврита)
- эхокардиографию (для выявления повышенного давления в легочной артерии, перегрузок правых отделов сердца, тромбов в полостях сердца)
- сцинтиграфию легких (нарушение перфузии крови через легочную ткань говорит об уменьшении или отсутствии кровотока вследствие ТЭЛА)
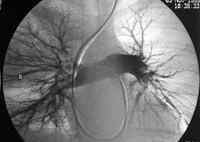
- ангиопульмонографию (для точного определения локализации и размеров тромба)
- УЗДГ вен нижних конечностей, контрастную флебографию (для выявления источника тромбоэмболии)
Лечение ТЭЛА
Пациентов с тромбоэмболией помещают в реанимационное отделение. В неотложном состоянии пациенту проводятся реанимационные мероприятия в полном объеме. Дальнейшее лечение ТЭЛА направлено на нормализацию легочного кровообращения, профилактику хронической легочной гипертензии.
С целью предупреждения рецидивов ТЭЛА необходимо соблюдение строгого постельного режима. Для поддержания оксигенации проводится постоянная ингаляция кислорода. Осуществляется массивная инфузионная терапия для снижения вязкости крови и поддержания АД.
В раннем периоде показано назначение тромболитической терапии с целью максимально быстрого растворения тромба и восстановления кровотока в легочной артерии. В дальнейшем для предупреждения рецидивов ТЭЛА проводится гепаринотерапия. При явлениях инфаркт-пневмонии назначается антибактериальная терапия.
В случаях развития массивной ТЭЛА и неэффективности тромболизиса сосудистыми хирургами проводится хирургическая тромбоэмболэктомия (удаление тромба). Как альтернативу эмболэктомии используют катетерную фрагментацию тромбоэмбола. При рецидивирующих ТЭЛА практикуется постановка специального фильтра в ветви легочной артерии, нижнюю полую вену.
Прогноз и профилактика
При раннем оказании полного объема помощи пациентам прогноз для жизни благоприятный. При выраженных сердечно-сосудистых и дыхательных нарушениях на фоне обширной ТЭЛА летальность превышает 30%. Половина рецидивов ТЭЛА развивается у пациентов, не получавших антикоагулянты. Своевременная, правильно проведенная антикоагулянтная терапия вдвое снижает риск рецидивов ТЭЛА. Для предупреждения тромбоэмболии необходимы ранняя диагностика и лечение тромбофлебита, назначение непрямых антикоагулянтов пациентам из групп риска.
http://www.krasotaimedicina.ru/diseases/zabolevanija_pulmonology/pulmonary-embolism
ТЭЛА – оказание первой неотложной помощи
ТЭЛА (тромбоэмболия легочной артерии) – опасное и тяжелое заболевание, являющееся, отклонением в работе сердечно — сосудистой системы. Когда легочная артерия перекрывается тромбом, то это состояние и называют ТЭЛА. Легочная артерия с разветвлением мелких сосудов похожа на дерево, в любом из которых может произойти закупорка, и тогда кровообращение нарушается, что в 50 % случаев заканчивается смертью.
Заболевание опасно как высокой смертностью, так и тяжелыми состояниями в случае выживания после подострых течений болезни.
Распространение
Поражает ТЭЛА (тромбоэмболия легочной артерии) чаще всего людей пожилого возраста, но может развиться и у людей, имеющих сужение сосудов, проблемы с клапанами в сердце, повышенную свертываемость крови. Есть еще категории пациентов, у которых степень риска получить закупорку легочных сосудов достаточно высока, это пациенты перенесшие операции:
- В малом тазу (по поводу болезней женских и мужских органов);
- на кишечнике и других органах желудочно-кишечного тракта и др.
Эта болезнь возникает как осложнение после оперативных вмешательств, если в анамнезе больного есть тромбофлебит, тромбоз.
Женщины примерно вдвое чаще подвергаются этому смертельному недугу, причем первый всплеск заболеваемости у этой части больных приходится по статистике на возраст после 50 лет.
Интересный факт: наиболее часто подвергаются болезни пациенты, второй группы крови.
Происхождение
Своим возникновением ТЭЛА (тромбоэмболия легочной артерии) обязана сгусткам – эмболам, которые состоят из частиц крови, жира, новообразований, бактерий, коагулирующихся в плотные комочки. Эмболы могут накапливать в себе объем подобных частиц немалого размера, вполне способного заслонить просвет артериального русла в любом месте, даже самом широком.
Зарождение будущей эмболы может произойти в венах рук, ног, таза, в желудочке сердечной мышцы, правом предсердье. Тромбоэмбола прикрепляется к стенке вены, но постепенно током крови отсоединяется от сосуда и движется по сосудам организма.
Причиной ТЭЛА (тромбоэмболия легочной артерии) называют нарушение кровообращения. Если стенки сосудов повреждаются, то в этой зоне кровь начинает свертываться, густеть, чтобы «залатать» истончившееся место. Повреждаются же сосуды в таких случаях:
- При установке катетеров;
- во время операций на сердце;
- при протезировании вен;
- в процессе установки стентов;
- при шунтировании;
- после флеботромбоза;
- при варикозном расширении вен;
- в процессе передавливания сосудов новообразованиями, беременной маткой;
- в результате травм обломками костных фрагментов;
- при заболеваниях крови, когда повышается уровень фибриногена и увеличивается густота крови;
- при малоподвижном образе жизни;
- при ожирении;
- после диагностирования онкологии и др.
Курение и бесконтрольное применение мочегонных средств усугубляют положение, особенно при наличии хотя бы одного из вышеперечисленных факторов.
Симптомы (признаки) ТЭЛА
Признаки разнятся, в зависимости от формы болезни.
Основные:
- Артериальное давление снижено;
- появляется тахикардия и аритмия на фоне одышки в состоянии покоя;
- цианоз – результат нехватки дыхания, от бледно-синего до чугунно-серого цвета, начиная с лица, шеи и ногтей до всей верхней половины туловища.
При острейшем течении:
- Одышка;
- боль в сердце;
- состояние шока;
- замедление или остановка дыхания, вызванные – быстрой и резкой, закупоркой сосудов в легких, причем не на периферийных ответвлениях, а в главном стволе.
При подостром:
Когда перекрываются средние и крупные сосуды, болезнь продолжается месяц и более, при этом один за другим наблюдаются:
- Приступы нехватки кислорода, что ведет к неоднократным инфарктам легочных сосудов;
- возможны обморочные состояния;
- тахикардия;
- боль внутри груди;
- распирание в шейных венах, толчки в сердце.
- судороги, особенно у пожилых.
Хроническое течение:
Хроническая форма ТЭЛА наступает после неоднократной закупорки ответвлений артерии, проходящей через легкие. Запущенная болезнь, перешедшая в хроническую форму, имеет признаки:
- Постоянного ощущения нехватки воздуха;
- цианоза кожных покровов из-за систематических закупорок мелких и средних сосудов легких;
- кашель;
- боль в области грудной клетки.
Существует несколько видов:
- Не массивная ТЭЛА (тромбоэмболия легочной артерии) – поражает мелкие вены. Из симптомов: нехватка дыхания,одышка.
- субмассивная – поражает артерию легких в ее сегментах, считается по тяжести протекания средней. Признаки: нехватка дыхания, сердечная недостаточность;
- массивная – когда перекрывается ствол или основные ветви артерии, питающей легкие. Это наиболее тяжелый вариант. Присутствуют шоковое состояние, одышка, посинение кожи, разбухание шейных сосудов. Протекает быстро, тяжесть состояния нарастает мгновенно и заканчивается смертью;
Диагностика
Распознать ТЭЛА (тромбоэмболию легочной артерии) не всегда удается, так как у 30% симптомы протекают в не типичной форме — иногда повышается температура, у других начинается кашель с выделением крови, бывает боль в животе, сопровождающаяся поносом. Осматривая больного, в первую очередь измеряют давление, слушают сердце, проводят внешний осмотр.
При массивной форме – давление не превышает 90 мм рт.ст., может быть шок, потеря сознания, появляется одышка. Цианоз может достигать половины кожных покровов тела. Присутствует сердечная недостаточность. Шейные вены раздуты. Состояние тяжелое, летальный исход возможен очень быстро.
Субмассивная ТЭЛА – правый желудочек сердца работает с нарушениями, поврежден миокард, а это свидетельствует о перекрытии легочной артерии.
Немассивная форма – поддается диагностике плохо. Должно насторожить то, что одышка не проходит в состоянии покоя, именно этот признак и наталкивает на мысль о тромбе в легких. Во время прослушивания тонов сердца в районе артерии легких слышны шумы.
Для диагностики ТЭЛА используют:
- Компьютерную томография – дает возможность найти тромбы в артериях легких и их ответвлениях;
- УЗИ вен ног – незаменимая диагностическая процедура, которая поможет установить наличие сгустков.
- допплерография – покажет скорость движения крови, если тромб перекрыл артерию хотя бы частично, по уменьшению скорости кровотока это будет видно;
- рентгенография – контрастное вещество помогает точно увидеть картину ТЭЛА и точное место нахождения сгустка. По рентгенограмме грудной клетки определяется: повышение давления в сосудах легких, повышенное расположение наивысшей точки диафрагмы, расширение правосторонних отделов сердца, неполный рисунок сосудов.
- Эхо КГ – наряду с расширением правого желудочка, выявляет наличие сгустков в сердце и других отклонений;
- ангиография – является точным методом для диагностики сосудов легких. На ангиограмме можно увидеть очертания и размеры тромба, а также место его нахождения, после которого не прослеживаются ветки артерии.
- ЭКГ – о том, что у больного тромбоэмболия легочной артерии, свидетельствует выявление синусовой аритмии, а также острого пика Р-зубца, являющегося симптомом чрезмерно нагруженной работы правого предсердия. У 25% пациентов на ЭКГ отслеживаются симптомы легочного сердца – электрическая ось отклонена в правую сторону, есть синдром Мак Гинна-Уайта, правая ножка пучка Гисса в состоянии блокады.
Критерии постановки диагноза:
После проведения всех возможных и необходимых, по мнению врача, методов исследования и анализов, врач дифференцирует все данные, соотносит с симптомами и устанавливает точный диагноз.
- Одышка, боль в груди, кровь при отхаркивании, отечность и синюшность кожи;
- ожирение, онкология, тромбофлебит ног;
- понижение АД, аритмия или тахикардия;
- сосуды легких наполнены неравномерно, несимметрично, есть место раздутия;
- на изображениях КТ, снимках виден тромб;
- нарушена работа правого желудочка, имеется его расширение.
Неотложная помощь при ТЭЛА
Лечение ТЭЛА
Госпитализация и лечение направлены на спасение жизни человека и восстановление кровотока.
Оперативный метод применяют на извлечение тромба из сосуда. Если операция противопоказана, то применяют лечение консервативное, направленное на рассасывание сгустка, для чего вводят фибринолитические лекарственные средства. Эффект может быть ощутим уже через несколько часов.
После гриппа или длительного насморка возможны осложнения. Узнайте об основных симптомах и течении синусита.
http://pulmonologiya.com/legkie/tela/simptomy-tela.html
Тромбоэмболия легочной артерии. Причины, симптомы, признаки, диагностика и лечение патологии.
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста
Тромбоэмболия легочной артерии (ТЭЛА) – угрожающее для жизни состояние, при котором происходит закупорка легочной артерии или ее ветвей эмболом – кусочком тромба, который, как правило, образуется в венах таза или нижних конечностей.
Некоторые факты о тромбоэмболии легочной артерии:
- ТЭЛА не является самостоятельным заболеванием – она представляет собой осложнение тромбоза вен (чаще всего нижней конечности, но вообще фрагмент тромба может попадать в легочную артерию из любой вены).
- ТЭЛА занимает по распространенности третье место среди всех причин смерти (уступает только инсульту и ишемической болезни сердца).
- На территории США каждый год регистрируется около 650 000 случаев тромбоэмболии легочной артерии и 350 000 связанных с ней смертей.
- Эта патология занимает 1-2 место среди всех причин смерти у людей пожилого возраста.
- Распространенность тромбоэмболии легочной артерии в мире – 1 случай на 1000 человек в год.
- 70% больным, погибшим от ТЭЛА, не был вовремя установлен диагноз.
- Около 32% пациентов с тромбоэмболией легочной артерии погибают.
- 10% пациентов погибают в первый час после развития этого состояния.
- При своевременном лечении смертность от тромбоэмболии легочной артерии сильно снижается – до 8%.
Особенности строения системы кровообращения
В организме человека есть два круга кровообращения – большой и малый:
В норме в венах постоянно образуются микротромбы, но они быстро разрушаются. Имеется хрупкое динамическое равновесие. При его нарушении на венозной стенке начинает расти тромб. Со временем он становится более рыхлым, подвижным. Его фрагмент отрывается и начинает мигрировать с током крови.
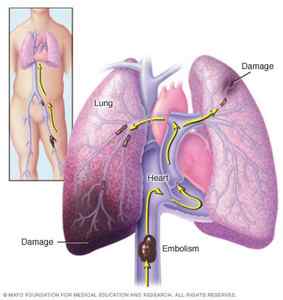
При тромбоэмболии легочной артерии оторвавшийся фрагмент тромба сначала достигает по нижней полой вене правого предсердия, затем попадает из него в правый желудочек, а оттуда – в легочную артерию. В зависимости от диаметра, эмбол закупоривает либо саму артерию, либо одну из ее ветвей (более крупную или мелкую).
Причины тромбоэмболии легочной артерии
Существует много причин тромбоэмболии легочной артерии, но все они приводят к одному из трех нарушений (или ко всем сразу):
- застой крови в венах – чем медленнее она течет, тем выше вероятность образования тромба;
- повышение свертываемости крови;
- воспаление венозной стенки – это также способствует формированию тромбов.
Единой причины, которая бы со 100%-й вероятностью приводила к тромбоэмболии легочной артерии, не существует.
Но есть много факторов, каждый из которых повышает вероятность этого состояния:
-
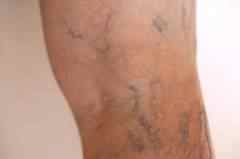
Варикозное расширение вен (чаще всего – варикозная болезнь нижних конечностей).
- Ожирение. Жировая ткань оказывает дополнительные нагрузки на сердце (она тоже нуждается в кислороде, и сердцу становится сложнее прокачивать кровь через весь массив жировой клетчатки). Кроме того, развивается атеросклероз, повышается артериальное давление. Все это создает условия для венозного застоя.
- Сердечная недостаточность – нарушение насосной функции сердца при различных заболеваниях.
- Нарушение оттока крови в результате сдавления сосудов опухолью, кистой, увеличенной маткой.
- Сдавление сосудов отломками костей при переломах.
- Курение. Под действием никотина происходит спазм сосудов, повышение артериального давления, со временем это приводит к развитию венозного застоя и усилению тромбообразования.
- Сахарный диабет. Заболевание приводит к нарушению жирового обмена, в результате чего в организме образуется больше холестерина, который поступает в кровь и откладывается на стенках сосудов в виде атеросклеротических бляшек.
-

Постельный режим в течение 1 недели и более при любых заболеваниях.
- Пребывание в палате интенсивной терапии.
- Постельный режим в течение 3-х дней и более у пациентов с заболеваниями легких.
- Больные, находящиеся в кардиореанимационных палатах после перенесенного инфаркта миокарда (при этом причиной венозного застоя является не только обездвиженность больного, но и нарушение работы сердца).
- Обезвоживание при различных заболеваниях.
- Прием большого количества мочегонных средств, которые выводят жидкость из организма.
-
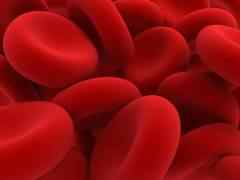
Эритроцитоз – повышение количества эритроцитов в крови, которое может быть вызвано врожденными и приобретенными заболеваниями. При этом происходит переполнение сосудов кровью, повышаются нагрузки на сердце, вязкость крови. Кроме того, эритроциты вырабатывают вещества, которые принимают участие в процессе свертывания крови.
-
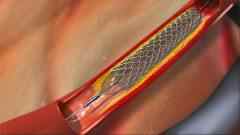
Эндоваскулярные хирургические вмешательства – выполняются без разрезов, обычно для этого в сосуд вводят через прокол специальный катетер, который и повреждает его стенку.
- Стентирование, протезирование вен, установка венозных катетеров.
- Кислородное голодание.
- Вирусные инфекции.
- Бактериальные инфекции.
- Системные воспалительные реакции.
Что происходит в организме при тромбоэмболии легочной артерии?
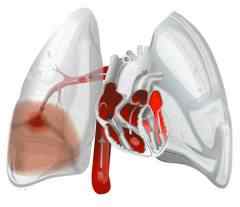
За счет возникновения препятствия для тока крови повышается давление в легочной артерии. Иногда оно может возрастать очень сильно – в итоге резко повышается нагрузка на правый желудочек сердца, развивается острая сердечная недостаточность. Она может привести к гибели больного.
Правый желудочек расширяется, а в левый поступает недостаточное количество крови. Из-за этого падает артериальное давление. Высока вероятность тяжелых осложнений. Чем более крупный сосуд перекрыт эмболом, тем сильнее выражены эти нарушения.
При ТЭЛА нарушается поступление крови в легкие, поэтому весь организм начинает испытывать кислородное голодание. Рефлекторно увеличивается частота и глубина дыхания, происходит сужение просвета бронхов.
Симптомы тромбоэмболии легочной артерии
Врачи часто называют тромбоэмболию легочной артерии «великой маскировщицей». Не существует симптомов, которые бы однозначно указывали на это состояние. Все проявления ТЭЛА, которые можно обнаружить во время осмотра больного, часто встречаются при других заболеваниях. Не всегда тяжесть симптомов соответствует тяжести поражения. Например, при закупорке крупной ветви легочной артерии больного может беспокоить лишь небольшая одышка, а при попадании эмбола в мелкий сосуд – сильная боль в груди.
Основные симптомы ТЭЛА:
- одышка;
- боли в грудной клетке, которые усиливаются во время глубокого вдоха;
- кашель, во время которого может отходить мокрота с кровью (если произошло кровоизлияние в легкое);
- снижение артериального давления (в тяжелых случаях – ниже 90 и 40 мм. рт. ст.);
- частый (100 ударов в минуту) слабый пульс;
- холодный липкий пот;
- бледность, серый оттенок кожи;
- повышение температуры тела до 38°C;
- потеря сознания;
- синюшность кожи.
В легких случаях симптомы отсутствуют вообще, либо возникает небольшое повышение температуры, кашель, легкая одышка.
Если больному с тромбоэмболией легочной артерии не оказана экстренная медицинская помощь, то может наступить гибель.
Симптомы ТЭЛА могут сильно напоминать инфаркт миокарда, воспаление легких. В ряде случаев, если тромбоэмболия так и не была выявлена, развивается хроническая тромбоэмболическая легочная гипертензия (повышение давления в легочной артерии). Она проявляется в виде одышки во время физических нагрузок, слабости, быстрой утомляемости.
Возможные осложнения ТЭЛА:
- остановка сердца и внезапная смерть;
- инфаркт легкого с последующим развитием воспалительного процесса (пневмонии);
- плеврит (воспаление плевры – пленки из соединительной ткани, которая покрывает легкие и выстилает изнутри грудную клетку);
- рецидив – тромбоэмболия может возникнуть повторно, и при этом так же высок риск гибели больного.
Как определить вероятность тромбоэмболии легочной артерии до проведения обследования?
У тромбоэмболии обычно отсутствует четкая видимая причина. Симптомы, которые имеют место при ТЭЛА, могут возникать и при многих других заболеваниях. Поэтому больным далеко не всегда вовремя устанавливают диагноз и начинают лечение.
На данный момент разработаны специальные шкалы для оценки вероятности ТЭЛА у пациента.
Женевская шкала (пересмотренная):
Тромбоэмболия легочной артерии — симптомы и лечение

Кардиолог, стаж 30 лет
Дата публикации 14 мая 2018 г.
Содержание
Что такое тромбоэмболия легочной артерии? Причины возникновения, диагностику и методы лечения разберем в статье доктора Гринберг М. В., кардиолога со стажем в 30 лет.
Определение болезни. Причины заболевания
Тромбоэмболия лёгочной артерии (ТЭЛА) — закупорка артерий малого круга кровообращения кровяными сгустками, образовавшимися в венах большого круга кровообращения и правых отделах сердца, принесёнными с током крови. В результате чего прекращается кровоснабжение лёгочной ткани, развивается некроз (отмирание тканей), возникает инфаркт-пневмония, дыхательная недостаточность. Увеличивается нагрузка на правые отделы сердца, развивается правожелудочковая недостаточность кровообращения: цианоз (посинение кожи), отёки на нижних конечностях, асцит (скопление жидкости в брюшной полости). Заболевание может развиваться остро или постепенно, в течение нескольких часов или дней. В тяжёлых случаях развитие ТЭЛА происходит стремительно и может привести к резкому ухудшению состояния и гибели больного.
Каждый год от ТЭЛА умирает 0,1% населения земного шара. По частоте смертельных исходов заболевание уступает только ИБС (ишемической болезни сердца) и инсульту. Больных ТЭЛА умирает больше, чем больных СПИДом, раком молочной, предстательной желез и пострадавших в дорожно-траспортных проишествиях вместе взятых. Большинству больным (90%), умершим от ТЭЛА, вовремя не был установлен правильный диагноз, и не было проведено необходимое лечение. ТЭЛА часто возникает там, где её не ожидают — у больных некардиологическими заболеваниями (травмы, роды), осложняя их течение. Смертность при ТЭЛА достигает 30%. При своевременном оптимальном лечении смертность может быть снижена до 2-8%. [2]
Проявление заболевания зависит от величины тромбов, внезапности или постепенного появления симптомов, длительности заболевания. Течение может быть очень разным — от бессимптомного до быстропрогрессирующего, вплоть до внезапной смерти.
ТЭЛА — болезнь-призрак, которая носит маски других заболеваний сердца или лёгких. Клиника может быть инфарктоподобная, напоминать бронхиальную астму, острую пневмонию. Иногда первым проявлением болезни является правожелудочковая недостаточность кровообращения. Главное отличие — внезапное начало при отсутствии других видимых причин нарастания одышки.
ТЭЛА развивается, как правило, в результате тромбоза глубоких вен, который предшествует обычно за 3-5 дней до начала заболевания, особенно при отсутствии антикоагулянтной терапии.
Факторы риска тромбоэмболии лёгочной артерии
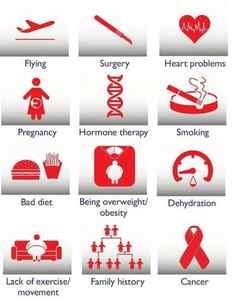
При диагностике учитывают наличие факторов риска тромбоэмболии. Наиболее значимые из них: перелом шейки бедра или конечности, протезирование бедренного или коленного сустава, большая операция, травма или поражение мозга.
К опасным (но не столь сильно) факторам относят: артроскопию коленного сустава, центральный венозный катетер, химиотерапию, хроническую сердечную недостаточность, гормонзаместительную терапию, злокачественные опухоли, пероральные контрацептивы, инсульт, беременность, роды, послеродовой период, тромбофилию. При злокачественных новообразованиях частота венозной тромбоэмболии составляет 15% и является второй по значимости причиной смерти этой группы больных. Химиотерапевтическое лечение увеличивает риск венозной тромбоэмболии на 47%. Ничем не спровоцированная венозная тромбоэмболия может быть ранним проявлением злокачественного новообразования, которое диагностируется в течение года у 10% пациентов эпизода ТЭЛА. [2]
К наиболее безопасным, но всё же имеющим риск, факторам относят все состояния, сопряжённые с длительной иммобилизацией (неподвижностью) — длительный (более трёх суток) постельный режим, авиаперелёты, пожилой возраст, варикозное расширение вен, лапароскопические вмешательства. [3]
Некоторые факторы риска — общие с тромбозами артериального русла. Это те же факторы риска осложнений атеросклероза и гипертонической болезни: курение, ожирение, малоподвижный образ жизни, а также сахарный диабет, гиперхолестеринемия, психологический стресс, низкий уровень употребления овощей, фруктов, рыбы, низкий уровень физической активности.
Чем больше возраст больного, тем более вероятно развитие заболевания.
Наконец, сегодня доказано существование генетической предрасположенности к ТЭЛА. Гетерозиготная форма полиморфизма V фактора увеличивает риск исходных венозных тромбоэмболий в три раза, а гомозиготная форма — в 15-20 раз.
К наиболее значимым факторам риска, способствующим развитию агрессивной тромбофилии, относятся антифосфолипидный синдром с повышением антикардиолипиновых антител и дефицит естественных антикоагулянтов: протеина С, протеина S и антитромбина III.
Симптомы тромбоэмболии легочной артерии
Симптомы заболевания разнообразны. Не существует ни одного симптома, при наличии которого можно было точно сказать, что у больного возникла ТЭЛА.
При тромбоэмболии лёгочной артерии могут встречаться загрудинные инфарктоподобные боли, одышка, кашель, кровохарканье, артериальная гипотония, цианоз, синкопальные состояния (обмороки), что также может встречаться и при других различных заболеваниях.
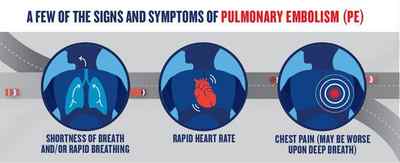
Часто диагноз ставится после исключения острого инфаркта миокарда. Характерной особенностью одышки при ТЭЛА является возникновение её без связи с внешними причинами. Например, больной отмечает, что не может подняться на второй этаж, хотя накануне делал это без усилий. При поражении мелких ветвей лёгочной артерии симптоматика в самом начале может быть стёртой, неспецифичной. Лишь на 3-5 день появляются признаки инфаркта лёгкого: боли в грудной клетке; кашель; кровохарканье; появление плеврального выпота (скопление жидкости во внутренней полости тела). Лихорадочный синдром наблюдается в период от 2 до 12 дней.
Полный комплекс симптомов встречается лишь у каждого седьмого больного, однако 1-2 признака встречаются у всех пациентов. При поражении мелких ветвей лёгочной артерии диагноз, как правило, выставляется лишь на этапе образования инфаркта лёгкого, то есть через 3-5 суток. Иногда больные с хронической ТЭЛА длительное время наблюдаются у пульмонолога, в то время как своевременная диагностика и лечение позволяют уменьшить одышку, улучшить качество жизни и прогноз.
Поэтому с целью минимизации затрат на диагностику разработаны шкалы для определения вероятности заболевания. Эти шкалы считаются практически равноценными, но Женевская модель оказалась более приемлемой для амбулаторных пациентов, а шкала P.S.Wells — для стационарных. Они очень просты в использовании, включают в себя как основные причины (тромбоз глубоких вен, новообразования в анамнезе), так и клинические симптомы.
Параллельно с диагностикой ТЭЛА врач должен определить источник тромбоза, и это довольно трудная задача, так как образование тромбов в венах нижних конечностей часто протекает бессимптомно.
Патогенез тромбоэмболии легочной артерии
В основе патогенеза лежит механизм венозного тромбоза. Тромбы в венах образуются вследствие снижения скорости венозного кровотока из-за выключения пассивного сокращения венозной стенки при отсутствии мышечных сокращений, варикозном расширении вен, сдавлении их объёмными образованиями. На сегодняшний день врачи не могут поставить диагноз расширение вен малого таза (у 40% больных). Венозный тромбоз может развиваться при:
- нарушении свертывающей системы крови — патологическом или ятрогенном (полученном в результате лечения, а именно при приёме ГПЗТ);
- повреждении сосудистой стенки вследствие травм, оперативных вмешательств, тромбофлебита, поражения её вирусами, свободными радикалами при гипоксии, ядами.
Тромбы могут быть обнаружены с помощью ультразвука. Опасными являются те, которые прикреплены к стенке сосуда и двигаются в просвете. Они могут оторваться и с током крови переместиться в лёгочную артерию. [1]
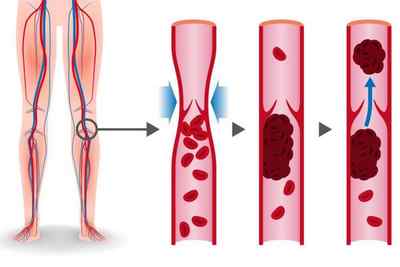
Гемодинамические последствия тромбоза проявляются при поражении свыше 30-50% объёма лёгочного русла. Эмболизация сосудов лёгких приводит к повышению сопротивления в сосудах малого круга кровообращения, повышению нагрузки на правый желудочек, формированию острой правожелудочковой недостаточности. Однако тяжесть поражения сосудистого русла определяется не только и не столько объёмом тромбоза артерий, сколько гиперактивацией нейрогуморальных систем, повышенным выбросом серотонина, тромбоксана, гистамина, что приводит к вазоконстрикции (сужению просвета кровеносных сосудов) и резкому повышению давления в лёгочной артерии. Страдает перенос кислорода, появляется гиперкапния (увеличивается уровень содержания углекислого газа в крови). Правый желудочек дилятируется (расширяется), возникает трикуспидальная недостаточность, нарушение коронарного кровотока. Снижается сердечный выброс, что приводит к уменьшению наполнения левого желудочка с развитием его диастолической дисфункции. Развивающаяся при этом системная гипотензия (снижение артериального давления) может сопровождаться обмороком, коллапсом, кардиогенным шоком, вплоть до клинической смерти.
Возможная временная стабилизация артериального давления создает иллюзию гемодинамической стабильности пациента. Однако через 24-48 часов развивается вторая волна падения артериального давления, причиной которой являются повторные тромбоэмболии, продолжающийся тромбоз вследствие недостаточной антикоагулянтной терапии. Системная гипоксия и недостаточность коронарной перфузии (прохождения крови) обусловливают возникновение порочного круга, приводящего к прогрессированию правожелудочковой недостаточности кровообращения.
Эмболы небольшого размера не ухудшают общего состояния, могут проявляться кровохарканьем, ограниченными инфаркт-пневмониями. [5]
Классификация и стадии развития тромбоэмболии легочной артерии
Существует несколько классификаций ТЭЛА: по остроте процесса, по объёму поражённого русла и по скорости развития, но все они сложны при клиническом применении.
По объёму поражённого сосудистого русла различают следующие виды ТЭЛА:
Клиническое течение ТЭЛА бывает острейшим («молниеносным»), острым, подострым (затяжным) и хроническим рецидивирующим. Как правило, скорость течения заболевания связана с объёмом тромбирования ветвей лёгочных артерий.
По степени тяжести выделяют тяжёлую (регистрируется у 16-35%), среднетяжёлую (у 45-57%) и лёгкую форму (у 15-27%) развития заболевания.
Большее значение для определения прогноза больных с ТЭЛА имеет стратификация риска по современным шкалам (PESI, sPESI), включающий 11 клинических показателей. На основании этого индекса пациент относится к одному из пяти классов (I-V), в которых 30-дневная летальность варьирует от 1 до 25%.
Осложнения тромбоэмболии легочной артерии
Острая ТЭЛА может служить причиной остановки сердца и внезапной смерти. При постепенном развитии возникает хроническая тромбоэмболическая лёгочная гипертензия, прогрессирующая правожелудочковая недостаточность кровообращения.
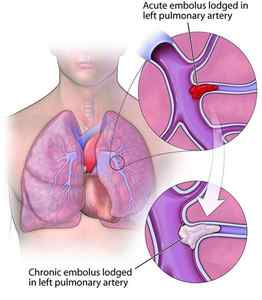
Хроническая тромбоэмболическая лёгочная гипертензия (ХТЭЛГ) — форма заболевания, при которой происходит тромботическая обструкция мелких и средних ветвей лёгочной артерии, вследствие чего повышается давление в лёгочной артерии и увеличивается нагрузка на правые отделы сердца (предсердие и желудочек). ХТЭЛГ — уникальная форма заболевания, потому что может быть потенциально излечима хирургическими и терапевтическими методами. Диагноз устанавливается на основании данных катетеризации лёгочной артерии: повышения давления в лёгочной артерии выше 25 мм рт. ст., повышения лёгочного сосудистого сопротивления выше 2 ЕД Вуда, выявления эмболов в лёгочных артериях на фоне продолжительной антикоагулянтной терапии более 3-5 месяцев.
Тяжёлым осложнением ХТЭЛГ является прогрессирующая правожелудочковая недостаточность кровообращения. Характерным является слабость, сердцебиение, снижение переносимости нагрузок, появление отёков на нижних конечностях, накопление жидкости в брюшной полости (асцит), грудной клетке (гидроторакс), сердечной сумке (гидроперикард). При этом одышка в горизонтальном положении отсутствует, застоя крови в лёгких нет. Часто именно с такими симптомами пациент впервые попадает к кардиологу. Данные о других причинах болезни отсутствуют. Длительная декомпенсация кровообращения вызывает дистрофию внутренних органов, бе







