Острая сердечная недостаточность диагностика
EKZ / СЕРДЦЕ / НЕДОСТАТОЧНОСТЬ
Острая сердечная недостаточность— является следствием нарушения сократительной способности миокарда и уменьшения систолического и минутного объемов сердца, проявляется крайне тяжелыми клиническими синдромами: отеком легких, кардиогенным шоком, острым легочным сердцем.
Острая левожелудочковая недостаточность может развиваться в двух вариантах —
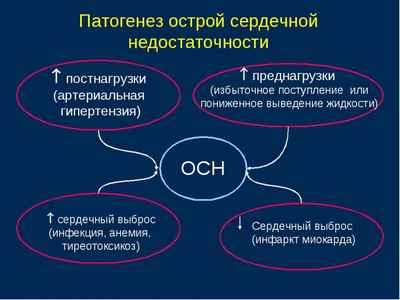
1) СН, проявляющаяся застоем в малом круге кровообращения (отек легких и сердечная астма)
2) СН, проявляющаяся симптомами падения сердечного выброса (кардиогенный шок
Сердечная астма Острое легочное сердце
Патогенез острой левожелудочковой недостаточности
1) Падение сократительной способности миокарда возникает как результат перегрузки, снижения функционирующей массы миокарда.
2)Полноценно работающий правый желудочек создает повышенное давление в малом круге кровообращения.
3) Бронхиолы и легочные капилляры находятся в одном \»интерстициальном ложе\». По мере нарастания гидростатического давления более 28-30 мм рт.ст. происходит проникновение жидкой части крови в интерстициальную ткань и формирование начальной фазы отека легких — \»сердечной астмы\».
4) Далее жидкость проникает в альвеолы (гидростатическое давление более 30 мм рт.ст) – альвеолярный отек, или отек легких.
Факторы, провоцирующие острый отек легких:
Острый ИМ, в том числе с большим объемом поражения ЛЖ
ИМ, осложненный разрывом МЖП; разрывом папиллярных мышц
Декомпенсация хронической СН, обусловленной любым заболеванием сердца
Остро развившаяся клапанная недостаточность (митрального, трикуспидального, аортального)
Резкое повышение системного АД (гипертонический криз)
Острая тахи- или брадиаритмия
Некардиогенные причины отека легких
** Снижение онкотического давления плазмы (гипоальбуминемия)
** Повышенная проницаемость легочной мембраны
— распространенная легочная инфекция
— термическая, радиационная травма легких
— острый геморрагический панкреатит
** Лимфатическая недостаточность (лимфогенный канцероматоз)
— высотная травма лёгких
— острое расстройство функций ЦНС
Клиника острой левожелудочковой недостаточности
** одышка разной выраженности вплоть до удушья,
** приступообразный кашель, сухой или с пенистой мокротой (пена стойкая за счёт содержания белка плазмы крови, трудно отсасывается)
** выделения пены изо рта и носа,
** наличие влажных хрипов, выслушивающихся над всей поверхностью легких и на расстоянии (клокочущее дыхание)
Классификация ОСНпри инфаркте миокарда (на основе Killip T. & Kimball J.)
I. Хрипов в легких и третьего тона нет
II. Хрипы в легких не более, чем над 50% поверхности или третий тон
III. Хрипы в легких более, чем над 50% поверхности (часто картина отека легких)
IV. Кардиогенный шок
ЭКГ при острой левожелудочковой недостаточности.
— Обнаруживаются различные нарушения ритма и проводимости.
— Признаки гипертрофии и перегрузки левых отделов сердца (высокий и широкий Р в I, AVL, высокий R в I и глубокий S в III стандартном, депрессия ST в I, аVL и грудных отведениях)
диффузное затенение легочных полей,
появление «бабочки» в области ворот легких (\»bats wing\»)
перегородочные линии Керли \»А\» и \»В\», отражающие отечность междольковых перегородок
субплевральный отек пo ходу междолевой щели
Признак Сердечная астма Бронхиальная астма
Мокрота Пенистая Слепки бронхов
Цвет мокроты Розовая (примесь крови) Желтоватый оттенок
Характер дыхания Затруднен вдох и выдох Затруднен выдох
Поведение больного Нет газообмена – больной ищет воздух Больной чувствует поступающий воздух
Хрипы От влажных до клокочащего дыхания Сухие, свистящие
удушья Отсутствует Положительное влияние
Дифференциальная диагностика при отеке легких
Для некардиогенного ОЛ: неизмененные границы сердца и сосудистых стволов, отсутствие плеврального выпота
Для кардиогенного отека характерен транссудат (низкое содержание белка)
Для некардиогенного отека — наличие экссудата (белок выпота к белку плазы > 0.7)
Пенистую мокроту при ОЛ следует отличать от пенистой слюны, окрашенной кровью, при эпилептическом приступе или истерии
== Сердечная астма и отек легких — состояния, требующие — немедленной и интенсивной терапии. Подход к лечению больных должен быть дифференцированным в зависимости от причин этого осложнения.
== Основной задачей является борьба c гиперволемией малого круга и повышением гидростатического давления крови в легочных капиллярах
Обязательный объём исследований и манипуляций при ОЛ:
Оценка проходимости дыхательных путей, при ацидозе и артериальной гипотонии — интубация трахеи.
Обеспечение сосудистого доступа.
Мониторинг АД и ЭКГ.
OAK, электролиты крови.
Прикроватная рентгенография и ЭхоКГ.
Принципы лечения ОЛ:
Уменьшение гипертензии в малом круге кровообращения:
— снижения венозного возврата к сердцу;
— уменьшения объема циркулирующей крови (ОЦК);
Воздействие на дыхательный центр
Повышение сократимости миокарда левого желудочка
Мероприятия первого ряда
Придание больному сидячего или полусидячего положения.
Морфин в/в (0,5-1 мл 1% в 10 мл физ.р-ра, струйно, медленно). У больных старше 65 лет лучше применять промедол, т.к. он меньше угнетает дыхательный центр
Фуросемид в/в 4-6 мл 2% р-ра, струйно медленно.
Нитроглицерин под язык.
Ингаляция 40% О2 6-8 литров в мин.
Мероприятия второго ряда
При АД > 100 мм рт ст — нитроглицерин, добутамин.
Причины КШ (механические):
Разрыв перегородки сердца
Разрыв свободной стенки
Острая митральная недостаточность
Разрыв или дисфункция папиллярной мышцы
Причины КШ (немеханические) — синдром малого сердечного выброса
Неадекватность перфузии органов.
Состояние постнагрузки (повышенное АД и системное периферическое сосудистое сопротивление; повышенное давление в системе легочной артерии; эластичность сосудов; вязкость и реологические свойства крови).
Состояние преднагрузки (острый венозный застой).
Дифференциальная диагностика при шоке
Яремные вены: спавшиеся при гиповолемическом шоке; переполненые – истинный КШ; в сочетании с парадоксальным пульсом — тампонада сердца.
Асимметрия пульса и стойкий болевой синдром — расслаивающая аневризма аорты.
Дифференциальная диагностика КШ.
Следует дифференцировать истинный кардиогенный шок от рефлекторного, аритмического, лекарственного.
Поражения правого желудочка, от ТЭЛА, гиповолемии, напряженного пневмоторакса, артериальной гипотензии без шока.
Изменения гемодинамики при различных видах шока
Диагноз ДЗЛА СИ ОПС
Кардиогенный шок повышено снижен повышено
ТЭЛА снижено или норма снижен снижен
Гиповолемический шок снижено снижен повышено
Распространенный шок при сепсисе снижено повышен снижено
Мероприятия при лечении КШ:
Запись и мониторирование ЭКГ,
Биохимический анализ: активность маркеров поражения миокарда, газовый состав крови).
Учитывается количество вводимой (потребляемой) и выделяемой жидкости.
Экстренная реваскулиризация миокарда на фоне внутриаортальной баллонной контрапульсации.
— Гепарин 10 000 ед в/в.
— Аспирин 325 мг внутрь
Истинный кардиогенный шок.
= Результат массивного поражения миокарда, падения его сократительной функции, выраженного нарушения периферического сопротивления.
= Показано восстановление насосной функции миокарда с помощью инотропных препаратов (допамин, добутамин, амринон, норадреналин).
Общие принципы лечения КШ
При АД > 70-90 мм рт. ст. — добутамин, допамин 5 мкг/кг/мин.
При отсутствии эффекта — амринон или милринон начальная доза 0,55 мкг/кг в виде болюса, поддерживающая — 0,375-0,75 мкг/кг/мин).
Варикозное расширение вен нижних конечностей
Катетеризация магистральных и периферических вен
Большие хирургические операции
Синдромы острой легочной эмболии
Массивная эмболия Одышка, синкопальные состояния, цианоз с прогрессирующей системной артериальной гипотензией. (обструкция > 50% легочного кровотока)
Инфаркт легкого Боли в грудной клетке плеврального типа, кашель, кровохарканье, хрипы над легкими, шум трения плевры. (типично для периферической эмболии)
Умеренная эмболия Нормальное АД (при обструкции > 30% легочного кровотока) наличие дисфункции правого желудочка
Малая эмболия Нормальное АД, нет дисфункции правого желудочка
одышка (особенно у больных без заболевания сердца и легких),
боль в грудной клетке (похожая на возникающую при острой ишемии миокарда, а также появляющаяся при плеврите),
кашель (возможно кровохарканье),
сердцебиение, в тяжелых случаях потеря сознания;
при осмотре наиболее характерны тахикардия, тахипноэ,
трескучие хрипы в легких (несоответствие выраженных проявлений дыхательной недостаточности и скудной аускультативной картины в легких),
цианоз, набухание вен шеи, гипотония и шок.
первичной легочной гипертензией,
злокачественным новообразованием в грудной полости,
переломом ребер и просто беспокойством.
ЭКГ признаки острой перегрузки правого желудочка
Тип SI?QIII, возрастание зубца R в отведениях V1,2 и формирование глубокого зубца S в отведениях V4-6, депрессия STI, II, aVL и подъем STIII, aVF, в отведениях V1,2;
Возможно формирование блокады правой ножки пучка Гиса, отрицательных зубцов T в отведениях III, aVF, V1-4)
Перегрузка правого предсердия (высокие остроконечные зубцы P II, III.
Восстановление проходимости сосудистого русла легкого
— Инвазивные методы лечения
Лечение ТЭЛА (при площади закупорки менее 30%, без гемодинамических нарушений)
Гепарин 30-40 тыс. ЕД/сутки , в/в капельно, 5-7 дней
Антикоагулянты непрямого действия: варфарин 10 мг/сутки , 5-7 дней
Тромболитическая терапия (при массивной эмболии)
Стрептокиназа: 250 тыс. ЕД в/в капельно за 30 мин., затем постоянная инфузия 100 000 ЕД/час в течение 24 часов
Урокиназа: 4400 ЕД/кг за 10 мин., затем 4400 ЕД/час в течение 12-24 часов
ТАП (альтеплаза): 10 мг в/в струйно в течение 1-2 мин., затем 90 мг инфузионно в течение 2 часов. Общая доза не более 1,5 мг/кг
Противопоказания к тромболитической терапии
Активное внутреннее кровотечение.
Геморрагический инсульт (менее 2 мес.).
Ранний послеоперационный период (менее 4 дней).
Беременность и послеродовый период менее 10 дней.
Язвенная болезнь желудка и 12-перстной кишки.
Пороки сердца с мерцательной аритмией.
Выраженная печеночная или почечная недостаточность.
1. Ранняя мобилизация больного, ЛФК
2. Применение эластических чулков,
3. Пневмотическая компрессия
4. Умеренная гемодилюция
5. Гепарин 100-200 ед /кг в сутки, п/к
6. Низкомолекулярный гепарин (фраксипарин, фрагмин) 2500 ед п/к , 2 раза в сутки
7. Дезагреганты (аспирин, тиклид,трентал никотиновая кислота,компламин, реополиглюкин )
http://studfiles.net/preview/2074811/
Острая сердечная недостаточность
Острая сердечная недостаточность (ОСН) – это состояние, наступающее в результате резкого ослабления сократительной функции сердечной мышцы, сопровождающееся застойными процессами в малом и большом круге кровообращения, а также нарушением внутрисердечной динамики. Острая сердечная недостаточность приводит к крайне тяжелым осложнениям по причине нарушений функций внутренних органов из-за неспособности миокарда обеспечить необходимое кровоснабжение.
Состояние может возникнуть как обострение хронической сердечной недостаточности или же дебютировать спонтанно у лиц, не имеющих дисфункций сердца в анамнезе. Острая сердечная недостаточность занимает первые места среди причин госпитализации и по показателю смертности во многих странах мира.
Причины острой сердечной недостаточности и факторы риска
Причины, способствующие возникновению острой сердечной недостаточности, делят условно на три группы:
- те, что приводят к увеличению сердечного выброса;
- те, что приводят к резкому и значительному увеличению преднагрузки;
- те, что приводят к резкому и значительному увеличению постнагрузки.
Среди них наиболее частых причин острой сердечной недостаточности:
- расслоение аорты;
- тромбоэмболия легочной артерии;
- пороки сердца (врожденные и приобретенные);
- обострение хронической сердечной недостаточности;
- нестабильная стенокардия;
- анемия;
- аритмии;
- гипертонический криз;
- тампонада сердца;
- осложнения ишемической болезни сердца (инфаркт, острый коронарный синдром);
- напряженный пневмоторакс;
- гипергидратация;
- обострение хронического обструктивного заболевания легких;
- кардиомиопатия у женщин во время беременности;
- тяжелые инфекционные заболевания; и др.
ОСН может развиться на фоне сепсиса, тиреотоксикоза и других тяжелых патологических состояний.
Острая сердечная недостаточность по левому типу (левожелудочковая) образуется при таких патологиях, когда нагрузка приходится преимущественно на левый желудочек: инфаркт миокарда, гипертоническая болезнь, аортальный порок сердца.
Острая сердечная недостаточность по правому типу (правожелудочковая) может быть обусловлена экссудативным перикардитом, стенозом устья легочной артерии, слипчивым перикардитом.
Формы заболевания
Ввиду разнообразия причин, способствующих возникновению острой сердечной недостаточности, она классифицируется в зависимости от преобладающих поражений тех или иных отделов сердца и механизмов компенсации/декомпенсации.
По типу гемодинамики:
Застойную, в свою очередь, делят на:
- острую сердечную недостаточность по левому типу (левожелудочковая, или левопредсердная);
- острую сердечную недостаточность по правому типу (правожелудочковая, или правопредсердная);
- тотальную (смешанную) острую сердечную недостаточность.
Гипокинетическая (кардиогенный шок) бывает следующих видов:
- истинный шок;
- рефлекторный;
- аритмический.
При кардиогенном шоке показатель летальности достигает 80%.
Согласно стандартам Европейского общества кардиологов (принята в 2008 г.) острая сердечная недостаточность подразделяется на следующие формы:
- обострение хронической сердечной недостаточности;
- отек легких;
- кардиогенный шок;
- изолированная правожелудочковая острая сердечная недостаточность;
- острая сердечная недостаточность при остром коронарном синдроме;
- хроническая сердечная недостаточность с гипертензией.
Классификация по степени тяжести основывается на оценке периферического кровообращения:
- класс I (группа А, «теплый и сухой»);
- класс II (группа В, «теплый и влажный»);
- класс III (группа L, «холодный и сухой»);
- класс IV (группа С, «холодный и влажный»).
В зависимости от рентгенологических признаков и проявлений острой сердечной недостаточности (классификация по Киллипу) выделяют:
- класс I – без проявлений признаков сердечной недостаточности;
- класс II – влажные хрипы в нижних отделах легких, симптомы нарушения легочного кровообращения;
- класс III – влажные хрипы в легких, выраженные признаки отека легких;
- класс IV – кардиогенный шок, сужение периферических сосудов, нарушение выделительной функции почек, гипотензия.
Классификация по Килиппу разработана для оценки состояния пациентов с острой сердечной недостаточностью, развившейся на фоне инфаркта миокарда, но может использоваться и для других видов патологии.
Симптомы острой сердечной недостаточности
При острой сердечной недостаточности пациенты предъявляют жалобы на слабость, спутанность сознания. Наблюдается бледность кожных покровов, кожа влажная, холодная на ощупь, отмечается снижение кровяного давления, уменьшение количества выделенной мочи (олигурия), нитевидный пульс. Могут проявляться симптомы основного заболевания, на фоне которого развилась ОСН.
Кроме того, острой сердечной недостаточности свойственны:
- периферические отеки;
- болезненность в эпигастральной области при пальпации;
- одышка;
- влажные хрипы.
Острая левожелудочковая недостаточность
Проявлениями ОСН по левому типу являются альвеолярный и интерстициальный отек легких (сердечная астма). Интерстициальный отек легких развивается чаще на фоне физического и/или нервного напряжения, но также может проявиться во время сна в виде резкого удушья, провоцируя внезапное пробуждение. Во время приступа отмечаются нехватка воздуха, надсадный кашель с характерной одышкой, общая слабость, бледность кожных покровов. Из-за резкого усиления одышки пациент принимает вынужденное положение, сидя с опущенными ногами. Дыхание жесткое, пульс аритмичный (ритм галопа), слабого наполнения.
При прогрессировании застойных явлений в малом круге кровообращения развивается отек легких – острая легочная недостаточность, которая вызывается значительным пропотеванием транссудата в легочную ткань. Клинически это выражается удушьем, кашлем с выделением обильного количества пенистой мокроты с примесью крови, влажными хрипами, цианозом лица, тошнотой, рвотой. Пульс нитевидный, кровяное давление снижается. Отек легких относится к неотложным состояниям, требующим незамедлительного проведения интенсивной терапии из-за высокой вероятности летального исхода.
Острая сердечная недостаточность приводит к крайне тяжелым осложнениям по причине нарушений функций внутренних органов из-за неспособности миокарда обеспечить необходимое кровоснабжение.
Острая левожелудочковая недостаточность может проявляться обмороками, обусловленными гипоксией мозга из-за асистолии или снижения сердечного выброса.
Острая правожелудочковая недостаточность
Острая сердечная недостаточность по правому типу развивается на фоне тромбоэмболии легочной артерии. Застойные явления в большом круге кровообращения проявляются одышкой, цианозом кожных покровов, отеками нижних конечностей, интенсивной болью в области сердца и правом подреберье. Артериальное давление снижается, пульс частый, слабого наполнения. Наблюдается увеличение печени, а также (реже) селезенки.
Признаки острой сердечной недостаточности, обусловленной инфарктом миокарда, варьируют от незначительного застоя в легких до резкого уменьшения сердечного выброса и проявлений кардиогенного шока.
Диагностика
Для постановки диагноза ОСН проводят сбор жалоб и анамнеза, в ходе которого уточняются наличие заболеваний, на фоне которых развилась патология, уделяя особое внимание принимаемым лекарственным препаратам. Затем проводят:
- объективный осмотр;
- аускультацию сердца и легких;
- электрокардиографию;
- эхокардиографию;
- нагрузочные тесты на основе электрокардиографии (тредмил-тест, велоэргометрия);
- рентгенографическое исследование органов грудной клетки;
- магниторезонансную томографию сердца;
- общий анализ крови;
- биохимический анализ крови (уровни глюкозы, электролитов, креатинина, мочевины, печеночных трансаминаз и пр.);
- определение газового состава крови.
При необходимости проводится коронарография, в ряде случаев может потребоваться эндомиокардиальная биопсия.
Для определения поражения внутренних органов выполняют УЗИ брюшной полости.
С целью дифференциальной диагностики одышки при острой сердечной недостаточности и одышки, обусловленной внесердечными причинами, проводят определение натрийуретических пептидов.
Лечение острой сердечной недостаточности
Пациенты с ОСН подлежат госпитализации в кардиореанимационное отделение или отделение интенсивной терапии и реанимации.
Схема скорой помощи на догоспитальном этапе больным с острой сердечной недостаточностью по левому типу включает:
- купирование приступов так называемой дыхательной паники (в случае необходимости при помощи наркотических анальгетиков);
- инотропную стимуляцию сердца;
- оксигенотерапию;
- искусственную вентиляцию легких;
- снижение пред- и постнагрузки на сердце;
- снижение давления в системе легочной артерии.
К неотложным мероприятиям при купировании приступа острой правожелудочковой недостаточности относят:
- устранение основной причины, на фоне которой возникло патологическое состояние;
- нормализацию кровоснабжения легочного сосудистого русла;
- устранение или снижение тяжести гипоксии.
Лечение острой сердечной недостаточности в отделении кардиореанимации проводится под инвазивным или неинвазивным непрерывным мониторингом:
- инвазивный – выполняется катетеризация периферической артерии или центральной вены (по показаниям), с помощью катетера осуществляется контроль кровяного давления, сатурации венозной крови, а также вводятся лекарственные препараты;
- неинвазивный – контролируется артериальное давление, температура тела, число дыхательных движений и сердечных сокращений, объем мочи, проводится ЭКГ.
Терапия острой сердечной недостаточности в отделении кардиореанимации направлена на минимизацию нарушений функций сердца, улучшение показателей крови, оптимизацию кровоснабжения тканей и органов, а также насыщение организма кислородом.
Для купирования сосудистой недостаточности применяют введение жидкости под контролем диуреза. При развитии кардиогенного шока применяют вазопрессорные средства. При отеке легких показаны диуретические препараты, кислородные ингаляции, кардиотонические лекарственные средства.
Показатель пятилетней выживаемости пациентов, перенесших острую сердечную недостаточность, составляет 50%.
До выхода из критического состояния пациенту показано парентеральное питание.
При переводе из реанимационного отделения проводят реабилитацию больного. На этом этапе лечения определяется необходимость оперативных вмешательств.
Схема лечения острой сердечной недостаточности выбирается в зависимости от этиологических факторов, формы заболевания и состояния пациента и осуществляется посредством оксигенотерапии, а также приема лекарственных средств следующих основных групп:
- петлевые диуретики;
- вазодилататоры;
- инотропные препараты; и др.
Медикаментозная терапия дополняется назначением витаминных комплексов, также пациентам показана диета.
Если острая сердечная недостаточность развилась на фоне пороков сердца, аневризмы сердца и некоторых других заболеваний, рассматривается вопрос о хирургическом лечении.
После выписки из стационара продолжается физическая реабилитация пациента, а также осуществляется дальнейший мониторинг состояния его здоровья.
Возможные осложнения и последствия
Острая сердечная недостаточность представляет опасность именно из-за высокого риска развития жизнеугрожающих состояний:
При кардиогенном шоке показатель летальности достигает 80%.
Показатель пятилетней выживаемости пациентов, перенесших острую сердечную недостаточность, составляет 50%.
Отдаленный прогноз зависит от наличия сопутствующих заболеваний, тяжести протекания сердечной недостаточности, эффективности применяемого лечения, общего состояния пациента, его образа жизни и т. д.
Своевременное адекватное лечение патологии на ранних стадиях дает положительные результаты и обеспечивает благоприятный прогноз.
Профилактика
С целью предупреждения развития, а также для предотвращения прогрессирования уже возникнувшей острой сердечной недостаточности рекомендуют придерживаться ряда мер:
- своевременные консультации кардиолога при подозрении на наличие сердечной патологии;
- достаточная физическая активность (регулярная, но не изнуряющая);
- рациональное питание;
- контроль массы тела;
- своевременное лечение и профилактика заболеваний, которые могут приводить к возникновению острой сердечной недостаточности;
- отказ от вредных привычек.
Видео с YouTube по теме статьи:
http://www.neboleem.net/ostraja-serdechnaja-nedostatochnost.php
Острая сердечная недостаточность диагностика

Острая сердечная недостаточность – это патологическое неотложное состояние, которое возникает из-за резкого нарушения сократительной активности миокарда. Сердечная недостаточность характеризуется нарушениями и в большом, и в малом круге кровообращения, а также внутрисердечной патологией. Заболевание может развиться как на фоне уже имеющихся сердечно-сосудистых патологий, так и внезапно, без видимых причин.
Какие бывают виды острой сердечной недостаточности?
В зависимости от того, в каком из отделов сердца начались патологические изменения выделяют правожелудочковую и левожелудочковую недостаточности. Медицинская классификация же основана на типе гемодинамики, то есть на возможности крови циркулировать по сосудам. Итак, кардиологи выделяются следующие виды сердечной недостаточности:
Застойного типа – которая, в свою очередь, может быть:
- Правожелудочковая – характеризуется застойными явлениями во всем теле, которые проявляются в виде генерализованных отеков;
- Левожелудочковая – влечет за собой застой в легочном круге кровообращения. Проявляется это развитием чрезвычайно грозных и опасных для жизни состояний – астмы сердечного генеза или отека легких.
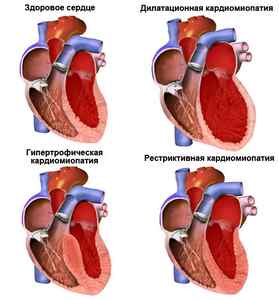
Гипокинетического типа или по-другому – кардиогенный шок – который, в свою очередь, может проявляться как:
- Аритмический шок – возникает вследствие нарушений сердечного ритма;
- Рефлекторный (болевой шок);
- Истинный кардиогенный шок – возникает при обширном поражении миокарда после инфаркта, осложненного повышенным давлением или диабетом.
Отдельно выделяют состояние, при котором происходит резкое ухудшение показателей при хронической недостаточности сердца. Оно также требует неотложной медицинской помощи.
Почему развивается острая сердечная недостаточность?
Всю совокупность факторов можно условно разделить на три группы:
Поражение сердечной мышцы занимает первое место среди факторов, провоцирующих недостаточность. Наиболее часто кардиологи говорят о следующих моментах:
- Инфаркт миокарда, который провоцирует массовое отмирание клеток миокарда, вследствие нарушения кровообращения в сердечной мышце. Чем больше степень поражения, тем более выражены симптомы ОСН. Инфаркт миокарда лидирует среди причин, вызывающих острую сердечную недостаточностью и характеризуется высокой вероятностью летального исхода.
- Миокардит.
- Операции, выполняемые на сердце, и использование систем жизнеобеспечения за счет искусственного кровообращения.
Заболеваний сердечно-сосудистой системы, которые могут вызвать острую сердечную недостаточность, достаточно много:
- Ухудшение состояния при хронической сердечной недостаточности.
- Патологические изменения в системе клапанов сердца и нарушение целостности его камер.
- Аритмии, которые могут быть связаны как с ускорением сердечного ритма, так и с его урежением.
- Патологии дыхательной системы, при которых нарушается адекватная циркуляция крови в малом круге. Сюда относятся такие состояния, как тромбоэмболия легочной артерии, пневмония и бронхит.
- Гипертонический криз – это неотложное состояние, вызванное резким повышением артериального давления до индивидуально высоких цифр.
- Значительное утолщение сердечных стенок.
- Тампонада сердца, при которой происходит патологическое накопление жидкости в близлежащих тканях. Это сдавливает полости сердца и мешает его нормальной работе.
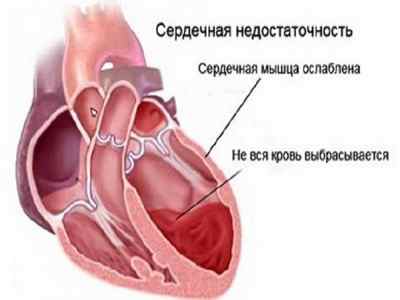
Далеко не всегда ОСН развивается вследствие нарушений в сердечно-сосудистой системе. Иногда этому могут способствовать и другие факторы, вплоть до несчастного случая:
- Различные инфекции, для которых миокард является одним из органов-мишеней.
- Инсульт в тканях головного мозга, последствия которого всегда непредсказуемы.
- Обширные травмы головного мозга или хирургические вмешательства на мозге.
- Отравление лекарственными препаратами или алкоголем, в том числе и хронические.
Симптомы острой сердечной недостаточности
Необходимо помнить о том, что острая сердечная недостаточность – это критическое состояние, вероятность летального исхода при развитии которого, очень высока. При малейшем подозрении на ее развитие нужно немедленно вызвать скорую, запросив бригаду кардиореанимации.
Симптомы правожелудочковой недостаточности:
- Одышка без физической нагрузки, которая переходит в удушье вследствие бронхоспазма;
- Боль за грудиной;
- Синюшность кожных покровов или приобретение кожей желтоватого оттенка;
- Холодный липкий пот;
- Набухание яремных вен, расположенных на шее;
- Увеличение печени в размерах и появление болезненных ощущений в области правого подреберья;
- Гипотензия, нитевидный пульс, ассоциированный с учащенным сердцебиением;
- Отеки в нижних конечностях;
- Накопление жидкости в брюшной полости.
Итак, очевидно, что правожелудочковая ОСН характеризуется преобладанием общих симптомов.
Симптомы левожелудочковой недостаточности:
- Появление одышки, быстро переходящей в удушье;
- Усиленное сердцебиение и аритмия;
- Резкая слабость и бледность кожи;
- Продуктивный кашель с пеной, в которой могут быть следы крови отчего она приобретает розовый оттенок;
- Характерные хрипы в легких.
Для левожелудочковой недостаточности характерны в основном легочные симптомы. Пациент стремится принять сидячее положение, опустив ноги на пол.
Диагностика острой сердечной недостаточности
Необходимо понимать, что из всего списка диагностических методов врач выбирает те, которые уместны в данной ситуации. При стремительном развитии симптомов и повышении вероятности летального исхода ориентироваться приходится только на клиническую картину.
В целом же при диагностике сердечной недостаточности кардиологи прибегают к следующим методам:
- Сбор анамнеза, в том числе и семейного. Врача будут интересовать перенесенные и хронические заболевания сердечно-сосудистой и дыхательной систем, а также несчастные случаи или травмы. Обязательно нужно рассказать кардиологу, какие препараты принимает или принимал пациент, а также особенности образа жизни. Если в семье были случаи внезапной смерти от ОСН или инфаркта, то и об этом обязательно нужно сообщить медикам.
- Общий осмотр пациента, во время которого проводится измерение давления, пульса, а также прослушивания тонов сердца и легких.
- Электрокардиограмма – классический метод выявления признаков нарушения работы отделов сердца.
-
Общий анализ крови – также входит в список обязательных методов диагностики. Кардиолога будут интересовать такие параметры, как уровень лейкоцитов (повышается) и СОЭ (повышается), которые позволяют утверждать, что в организме есть очаг воспаления.
- Общий анализ мочи – помогает выявить не только возможные сердечные патологии, но и другие заболевания, которые могут развиться вследствие ОСН. Наиболее важными диагностическими параметрами являются уровень белка в моче, а также белых и красных кровяных клеток (лейкоцитов и эритроцитов).
- Биохимический анализ крови – позволяет получить более точную информацию о состоянии здоровья пациента. Важными показателями этого обследования являются уровень общего холестерина, а также уровень фракций высокой и низкой плотности. Важным диагностическим признаком также является уровень глюкозы в крови.
- Эхокардиография.
- Определение уровня АлАТ и АсАт – высокоспецифических биомаркеров, указывающих на воспалительный процесс в сердечной мышце.
- Рентген грудной клетки, который позволяет оценить размеры сердца.
- Коронароангиография – метод, который позволяет наглядно оценить адекватность снабжения сердца кислородом. Заключается во введении контрастного вещества в коронарные сосуды и их последующую визуализацию.
- МРТ – новейший метод исследования, который позволяет получить картину послойных срезов сердца.
Лечение острой сердечной недостаточности
ОСН является угрожающим для жизни больного состоянием, поэтому квалифицированная помощь должна быть оказана тотчас же. Бригада кардиореаниматологов проводит следующие мероприятия:
- Восстановление нормального ритма сердца, в случае его нарушения.
- Восстановление нормального кровотока по поврежденным сосудам, если имел место инфаркт миокарда. Для этого внутривенно вводятся специальные вещества, растворяющие тромбы.
- Экстренное хирургическое вмешательство для восстановления целостности сердечной мышцы, если причиной острого нарушения гемодинамики стал ее разрыв.
- Снятие астматического приступа, который явился причиной застойной правожелудочковой недостаточности.
- Устранение тромбоэмболии легочной артерии (в случае правожелудочковой недостаточности).
- Кислородотерапия.
-
Седация пациента и обезболивание, для которого чаще всего прибегают к наркотическим анальгетикам.
- Симуляция сократительной активности миокарда при помощи сердечных гликозидов и кардиотоников.
- Снижение объема циркулирующей крови методом форсирования диуреза и ограничения водного режима (уменьшение объема циркулирующей жидкости).
- Улучшение сосудистого кровообращения.
Необходимо помнить о том, что при наличии малейших подозрений на развитие ОСН необходимо немедленно вызвать карету скорой помощи. Промедление в этом вопросе чревато смертью пациента, особенно если речь идет о молниеносном типе развития. В таком случае у врачей есть не более получаса на проведение всех реанимационных мероприятий.
Профилактика развития острой сердечной недостаточности
На сегодняшний день не существует специфической профилактики ОСН. Все мероприятия, рекомендуемые кардиологами, укладываются в понятие «здорового образа жизни» и сводятся к следующим рекомендациям:
- Регулярные профилактические осмотры у терапевта, кардиолога и других профильных специалистов в зависимости от наличия хронических заболеваний.
- Полный отказ от курения и ограничение потребления спиртных напитков. В случае если у пациента диагностированы хронические заболевания сердца или иных органов и систем, то лучше полностью исключить алкоголь.
- Контроль за массой тела и ее постепенное снижение в случае ожирения.
- Показаны умеренные физические нагрузки, интенсивность которых подбирается в зависимости от состояния здоровья пациента.
- Исключение стрессов и других психоэмоциональных перегрузок. Тщательное соблюдение режима работы и отдыха.
- Соблюдение принципов здорового питания, то есть исключение из рациона быстрых углеводов и насыщенных жиров, особенно животного происхождения.
- Ежедневный самостоятельный контроль артериального давления.
http://bezboleznej.ru/ostraya-serdechnaya-nedostatochnost
Острая сердечная недостаточность: этиология, симптомы, диагностика и лечение
Чаще всего острая сердечная недостаточность (ОСН ) развивается на фоне уже имеющейся кардиальной патологии. Причиной смерти пациентов с ОСН становятся кардиогенный отек легких, кардиогенный шок, острая почечная недостаточность. По статистическим данным экспертов Всемирной организации здравоохранения, острая сердечная недостаточность является одной из наиболее распространенных причин летальных исходов во всем мире.
Острая сердечная недостаточность развивается вследствие нарушения гемодинамики, связанного с патологией миокарда. Мышечная оболочка сердца по той или иной причине теряет способность адекватно сокращаться, тем самым способствуя уменьшению систолического, минутного и ударного объемов крови.
К причинам, вызывающим ОСН, относят:
- ранее перенесенный инфаркт миокарда;
- ишемическую болезнь сердца (ИБС );
- врожденные и приобретенные пороки сердца (в особенности у детей);
- различные кардиомиопатии;
- гипертоническую болезнь;
- артериальную гипертонию;
- сахарный диабет II типа.
Отдельно от причин выделяют факторы риска, способствующие развитию и прогрессии сердечной недостаточности. В отличие от причин, факторы риска возможно исключить, тем самым замедлив прогрессию сердечно-сосудистых заболеваний, а значит и смерть больного. Среди наиболее значимых факторов риска выделяют следующие:
- чрезмерные физические и эмоциональные нагрузки;
- тромбоэмболия легочной артерии (ТЭЛА );
- нарушение ритма сердца (аритмии);
- хроническая и острая почечная недостаточность;
- гипертиреоз;
- терапия лекарственными средствами, обладающими кардиотоксическим действием;
- ожирение 2-й и 3-й степени;
- табакокурение, злоупотребление алкоголем и наркомания;
- мио- и эндокардиты различной этиологии;
- ревматизм и др.
В определенный момент течения кардиологической патологии, «перегонять» кровь миокарду становится не под силу. Одним из приспособительных механизмов сердечной недостаточности является гипертрофия миокарда — увеличение массы мышечной оболочки сердца. В стадии компенсации сердечной недостаточности, мышечный компонент сердца способен сопротивляться неадекватно возросшей гемодинамической нагрузке, однако по прошествии времени наступает стадия декомпенсации, наступающая в результате «слабости» миокарда. Мышечная оболочка испытывает недостаток питания, возникает дистрофия — нарушение питания. В дальнейшем, мышечный компонент замещается фиброзной тканью — соединительнотканным рубцом — неспособным к сокращению.
Запускаются сложные нейрогуморальные процессы, активируется так называемая симпатоадреналовая система, деятельность которой направлена на сужение периферических сосудов. Тем самым при сниженном объеме сердечного выброса на какое-то время обеспечивается поддержание стабильного уровня артериального давления в большом круге кровообращения.
В стадии декомпенсации заболевания, компенсаторные механизмы, направленные на замедление течения патологического процесса, значительно усугубляют течение патологии. Стойкое сужение сосудов приводит к нарушению кровообращения в почках. Развивающаяся при этом почечная вазоконстрикция (сужения просвета сосудов) приводит к ишемии почек, способствующей внутритканевой задержке жидкости.
В то же время под влиянием гипофиза возрастает объем циркулирующей крови, которая, перегружая сердце, повышает артериальное и венозное давление. Под воздействием повышенного давления избыточное количество жидкости перемещается в ткани.
Таким образом, в результате прогрессивного течения сердечной недостаточности наступают следующие виды нарушения гемодинамики:
Организм испытывает нехватку кислорода, которую сердечно-сосудистая система не в состоянии восполнить. Возникает одышка и цианоз — синюшная окраска слизистых оболочек и кожных покровов, обусловленная повышенным содержанием в крови карбоксигемоглобина. В зависимости от того, в каком круге кровообращения возникает застой, цианоз бывает центральным (застой в малом круге ), и периферическом (застой в большом круге )
Гепатомегалия (увеличение печени) развивается в результате застоя в большом круге кровообращения. Гепатомегалия способна завершиться разрастанием фиброзной ткани с последующим склерозом органа.
К недостаточности клапанного аппарата сердца могут привести расширение полостей сердца. Клинически это проявляется набуханием шейных вен, увеличением частоты сердечных сокращений, расширением границ сердца.
Результатом прогрессии сердечной недостаточности может оказаться сердечная кахексия – крайняя степень истощения больного.
Застой в почках провоцирует развитие олигурии — увеличения количества мочи, повышению ее относительной плотности в связи с протеинурией и гематурией
http://vashflebolog.com/heart-failure/ostraya-serdechnaya-nedostatochnost.html
Сердечная недостаточность. Причины, симптомы, признаки, диагностика и лечение патологии.
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста
Сердечная недостаточность – состояние, при котором сердечно-сосудистая система не в состоянии обеспечить достаточное кровообращение. Нарушения развиваются в связи с тем, что сердце сокращается недостаточно сильно и выталкивает в артерии меньше крови, чем необходимо для обеспечения потребностей организма.
Признаки сердечной недостаточности: повышенная утомляемость, непереносимость физических нагрузок, одышка, отеки. С этой болезнью люди живут десятки лет, но без должного лечения сердечная недостаточность может привести к опасным для жизни последствиям: отеку легких и кардиогенному шоку.
Причины развития сердечной недостаточности связаны с длительной перегрузкой сердца и сердечно-сосудистыми заболеваниями: ишемической болезнью сердца, гипертонической болезнью, пороками сердца.
Распространенность. Сердечная недостаточность – одна из самых распространенных патологий. В этом плане она соперничает с самыми распространенными инфекционными заболеваниями. Из всей популяции от хронической сердечной недостаточности страдает 2-3%, а среди людей старше 65 лет этот показатель достигает 6-10%. Затраты на лечение сердечной недостаточности в два раза превышают средства, выделяемые на лечение всех форм рака.
Анатомия сердца
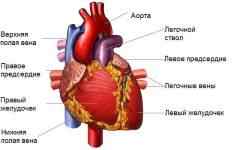
Сердце – это полый четырехкамерный орган, который состоит из 2-х предсердий и 2-х желудочков. Предсердия (верхние отделы сердца) отделены от желудочков перегородками с клапанами (двухстворчатым и трехстворчатым), которые пропускают кровь в желудочки и закрываются, препятствуя ее обратному току.
Правая половина наглухо отделена от левой, поэтому венозная и артериальная кровь не смешиваются.
Функции сердца:
- Сократимость. Сердечная мышца сокращается, полости уменьшаются в объеме, выталкивая кровь в артерии. Сердце перекачивает кровь по организму, выполняя роль насоса.
- Автоматизм. Сердце способно самостоятельно вырабатывать электрические импульсы, вызывающие его сокращение. Эту функцию обеспечивает синусовый узел.
- Проводимость. По особым путям импульсы из синусового узла проводятся к сократительному миокарду.
- Возбудимость – способность сердечной мышцы возбуждаться под влиянием импульсов.
Круги кровообращения.
Сердце перекачивает кровь по двум кругам кровообращения: большому и малому.
- Большой круг кровообращения – из левого желудочка кровь поступает в аорту, а из нее по артериям ко всем тканям и органам. Здесь она отдает кислород и питательные вещества, после чего по венам возвращается в правую половину сердца – в правое предсердие.
- Малый круг кровообращения – из правого желудочка кровь поступает в легкие. Здесь в мелких капиллярах, опутывающих легочные альвеолы, кровь теряет углекислый газ и вновь насыщается кислородом. После этого она по легочным венам возвращается в сердце, в левое предсердие.
Строение сердца.
Сердце состоит из трех оболочек и околосердечной сумки.
- Околосердечная сумка – перикард. Наружный волокнистый слой околосердечной сумки, свободно окружает сердце. Он прикреплен к диафрагме и грудной кости и фиксирует сердце в грудной клетке.
- Наружная оболочка – эпикард. Это тонкая прозрачная пленка из соединительной ткани, которая плотно сращена с мышечной оболочкой. Вместе с околосердечной сумкой обеспечивает беспрепятственное скольжение сердца при расширении.
- Мышечная оболочка – миокард. Мощная сердечная мышца занимает большую часть сердечной стенки. В предсердьях различают 2 слоя глубокий и поверхностный. В мышечной оболочке желудков 3 слоя: глубокий, средний и наружный. Истончение или разрастание и огрубение миокарда вызывает сердечную недостаточность.
- Внутренняя оболочка – эндокард. Она состоит из коллагеновых и эластических волокон, которые обеспечивают гладкость полостей сердца. Это необходимо для скольжения крови внутри камер, в противном случае могут образовываться пристеночные тромбы.
Механизм развития сердечной недостаточности
Хроническая сердечная недостаточность развивается медленно на протяжении нескольких недель или месяцев. В развитии хронической сердечной недостаточности выделяют несколько фаз:
Острая сердечная недостаточность развивается в течение нескольких минут и не проходит стадии, характерные для ХСН. Инфаркт, острый миокардит или тяжелые аритмии приводят к тому, что сокращения сердца становятся вялыми. При этом резко падает объем крови, поступающий в артериальную систему.
Виды сердечной недостаточности
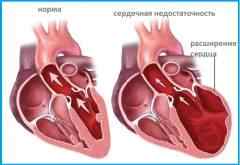
Хроническая сердечная недостаточность – следствие сердечно сосудистых заболеваний. Она развивается постепенно и медленно прогрессирует. Стенка сердца утолщается за счет роста мышечного слоя. Образование капилляров, обеспечивающих питание сердца, отстает от нарастания мышечной массы. Питание сердечной мышцы нарушается, и она становится жесткой и менее эластичной. Сердце не справляется с перекачиванием крови.
Тяжесть заболевания. Смертность у людей с хронической сердечной недостаточностью в 4-8 раз выше, чем у их сверстников. Без правильного и своевременного лечения в стадии декомпенсации выживаемость на протяжении года составляет 50%, что сравнимо с некоторыми онкологическими заболеваниями.
Механизм развития ХСН:
- Снижается пропускная (насосная) способность сердца – появляются первые симптомы болезни: непереносимость физических нагрузок, одышка.
- Подключаются компенсаторные механизмы, направленные на сохранение нормальной работы сердца: укрепление сердечной мышцы, увеличение уровня адреналина, увеличение объема крови за счет задержки жидкости.
- Нарушение питания сердца: мышечных клеток стало намного больше, а количество кровеносных сосудов увеличилось незначительно.
- Компенсаторные механизмы истощены. Работа сердца значительно ухудшается – с каждым толчком оно выталкивает недостаточно крови.
Виды хронической сердечной недостаточности
В зависимости от фазы сердечного сокращения, в которой возникает нарушение:
- Систолическая сердечная недостаточность (систола – сокращение сердца). Камеры сердца сокращаются слабо.
- Диастолическая сердечная недостаточность (диастола – фаза расслабления сердца) сердечная мышца не эластична, она плохо расслабляется и растягивается. Поэтому во время диастолы желудочки недостаточно заполняются кровью.
В зависимости от причины, вызвавшей заболевание:
- Миокардиальная сердечная недостаточность – сердечные заболевания ослабляют мышечный слой сердца: миокардит, пороки сердца, ишемическая болезнь.
- Перегрузочная сердечная недостаточность – миокард ослаблен в результате перегрузки: повышенная вязкость крови, механические препятствия оттоку крови из сердца, гипертензия.
Острая сердечная недостаточность (ОСН) – опасное для жизни состояние, связанное с быстрым и прогрессирующим нарушением насосной функции сердца.
Механизм развития ОСН
- Миокард сокращается недостаточно сильно.
- Резко уменьшается количество выбрасываемой в артерии крови.
- Замедленное прохождение крови через ткани организма.
- Повышение давления крови в капиллярах легких.
- Застой крови и развитие отеков в тканях.
Тяжесть заболевания. Любое проявление острой сердечной недостаточности является опасным для жизни и быстро может привести к летальному исходу.
Существуют два типа ОСН:
Правожелудочковая недостаточность.
Развивается при повреждении правого желудочка в результате закупорки концевых ветвей легочной артерии (тромбоэмболия легочной артерии) и инфаркте правой половины сердца. При этом уменьшается объем крови, перекачиваемой правым желудочком из полых вен, несущих кровь от органов в легкие.
Левожелудочковая недостаточность вызвана нарушением кровотока в коронарных сосудах левого желудочка.
Механизм развития: правый желудочек продолжает накачивать кровь в сосуды легких, отток из которых нарушен. Легочные сосуды переполняются. При этом левое предсердие не в состоянии принять увеличенный объем крови и развивается застой в малом круге кровообращения.
Варианты течения острой сердечной недостаточности:
- Кардиогенный шок – значительное снижение сердечного выброса, систолическое давление менее 90 мм. рт. ст, холодная кожа, вялость, заторможенность.
- Отек легких – заполнение альвеол жидкостью, просочившейся сквозь стенки капилляров, сопровождается тяжелой дыхательной недостаточностью.
- Гипертонический криз – на фоне высокого давления развивается отек легких функция правого желудочка сохранена.
- Сердечная недостаточность с высоким сердечным выбросом – кожа теплая, тахикардия, застой крови в легких, иногда высокое давление (при сепсисе).
- Острая декомпенсация хронической сердечной недостаточности – симптомы ОСН выражены умеренно.
Причины сердечной недостаточности
Причины хронической сердечной недостаточности
Причины острой сердечной недостаточности
Нарушения в работе сердца
- Осложнение хронической сердечной недостаточности при сильных психоэмоциональных и физических нагрузках.
- Тромбоэмболия легочной артерии (ее мелких ветвей). Повышение давления в легочных сосудах приводит к чрезмерной нагрузке на правый желудочек.
- Гипертонический криз. Резкое повышение давления приводит к спазму мелких артерий, питающих сердце – развивается ишемия. Одновременно количество сердечных сокращений резко увеличивается и возникает перегрузка сердца.
- Острые нарушения сердечного ритма – ускоренное сердцебиение вызывает перегрузку сердца.
- Острое нарушение движения крови внутри сердца может быть вызвано повреждением клапана, разрывом хорды, сдерживающей створки клапана, перфорацией створок клапана, инфарктом межжелудочковой перегородки, отрывом сосочковой мышцы, отвечающей за работу клапана.
- Острые тяжелые миокардиты – воспаление миокарда приводит к тому, что насосная функция резко снижается, нарушается сердечный ритм и проводимость.
- Тампонада сердца – скопление жидкости между сердцем и околосердечной сумкой. При этом полости сердца сдавливаются, и оно не может полноценно сокращаться.
- Остро возникшая аритмия (тахикардия и брадикардия). Тяжелые нарушения ритма нарушают сократимость миокарда.
- Инфаркт миокарда – это острое нарушение кровообращения в сердце, которое приводит к гибели клеток миокарда.
- Расслоение аорты – нарушает отток крови из левого желудочка и деятельность сердца в целом.
Несердечные причины развития острой сердечной недостаточности:
- Тяжелый инсульт. Мозг осуществляет нейрогуморальную регуляцию деятельности сердца, при инсульте данные механизмы сбиваются.
- Злоупотребление алкоголем нарушает проводимость в миокарде и приводит к тяжелым нарушениям ритма – трепетанию предсердий.
- Приступ бронхиальной астмы нервное возбуждение и острая нехватка кислорода приводят к нарушениям ритма.
- Отравление бактериальными токсинами, которые оказывают токсическое действие на клетки сердца и угнетают его деятельность. Наиболее частые причины: пневмония, септицемия, сепсис.
- Неправильно подобранное лечение сердечных болезней или самостоятельное злоупотребление лекарственными средствами.
Факторы риска развития сердечной недостаточности:
- ожирение
- курение, злоупотребление алкоголем
- сахарный диабет
- гипертоническая болезнь
- заболевания гипофиза и щитовидной железы, сопровождающиеся повышением давления
- любые заболевания сердца
- прием лекарственных препаратов: противоопухолевых, трициклических антидепрессантов, глюкокортикоидных гормонов, антагонистов кальция.
Симптомы острой сердечной недостаточности
Симптомы хронической сердечной недостаточности
Диагностика сердечной недостаточности
Осмотр. При осмотре выявляется цианоз (побледнение губ, кончика носа и участков, удаленных от сердца). Пульс частый слабого наполнения. Артериальное давление при острой недостаточности снижается на 20-30 мм рт ст. по сравнению с рабочим. Однако сердечная недостаточность может протекать на фоне повышенного давления.
Выслушивание сердца. При острой сердечной недостаточности выслушивание сердца затруднено из-за хрипов и дыхательных шумов. Однако можно выявить:
- ослабление I тона (звука сокращения желудочков) из-за ослабления их стенок и повреждения клапанов сердца
- расщепление (раздвоение) II тона на легочной артерии свидетельствует о более позднем закрытии клапана легочной артерии
- IV тон сердца выявляется при сокращении гипертрофированного правого желудочка
- диастолический шум – звук наполнения крови во время фазы расслабления – кровь просачивается сквозь клапан легочной артерии, вследствие ее расширения
- нарушения сердечного ритма (замедление или ускорение)
Электрокардиография (ЭКГ) проводится обязательно при всех нарушениях работы сердца. Однако данные признаки не являются специфическими для сердечной недостаточности. Они могут возникнуть и при других болезнях:
- признаки рубцовых поражений сердца
- признаки утолщения миокарда
- нарушения сердечного ритма
- нарушение проводимости сердца
ЭХО-КГ с доплерографией (УЗИ сердца+доплер) является наиболее информативным методом диагностики сердечной недостаточности:
- снижение количества выбрасываемой из желудочков крови снижается на 50%
- утолщение стенок желудочков (толщина передней стенки превышает 5 мм)
- увеличение объема камер сердца (поперечный размер желудочков превышает 30 мм)
- снижена сократимость желудочков
- расширена легочная аорта
- нарушение работы клапанов сердца
- недостаточное спадение нижней полой вены на вдохе (менее 50%) свидетельствует о застое крови в венах большого круга кровообращения
- повышение давления в легочной артерии
Рентгенологическое исследование подтверждает увеличение правых отделов сердца и повышение давления крови в сосудах легких:
- выбухание ствола и расширение ветвей легочной артерии
- нечеткие контуры крупных легочных сосудов
- увеличение размеров сердца
- участки повышенной плотности, связанные отечностью
- первые отеки появляются вокруг бронхов. Формируется характерный «силуэт летучей мыши»
Исследование уровня натрийуретических пептидов в плазме крови – определение уровня гормонов, выделяемых клетками миокарда.
Нормальные уровни:
- NT-proBNP – 200 пг/мл
- BNP –25 пг/мл
Чем больше отклонение от нормы, тем тяжелее стадия болезни и хуже прогноз. Нормальное содержание этих гормонов свидетельствует об отсутствии сердечной недостаточности.
Лечение острой сердечной недостаточности
Нужна ли госпитализация?
Этапы оказания помощи пациенту с острой сердечной недостаточностью

Основные цели терапии острой сердечной недостаточности:
- быстрое восстановление кровообращения в жизненно важных органах
- ослабление симптомов болезни
- нормализация сердечного ритма
- восстановление кровотока в сосудах питающих сердце
В зависимости от вида острой сердечной недостаточности и ее проявлений вводят препараты, улучшающие работу сердца и нормализующие кровообращение. После того, как удалось купировать приступ, начинают лечение основного заболевания.
http://www.polismed.com/articles-serdechnaja-nedostatochnost-prichiny-simptomy.html#anchor_0







