Плохие вены на руках и ногах: что делать
Сайт о варикозном расширении вен: симптомы и лечение варикоза
Иногда люди жалуются на плохие вены на руках и ногах. Как ни странно, под одним и тем же словом подразумевается противоположное. На руках плохими считаются те вены, которые тонкие и плохо заметные. На ногах наоборот, таковыми называют толстые синие вены, расположенные близко к поверхности кожи.
Почему плохо видны вены на руках у мужчины
Генетика. Во многом заметность вен зависит от особенностей строения тела. У некоторых с рождения сосуды хорошо визуализируются под кожей.
Подкожно-жировой слой. У худощавых людей вены на руках выделяются сильнее, чем у полных. При ожирении их вообще может быть не видно. Это связано с тем, что вены располагаются под кожей. А один из её слоев способен накапливать жир. Под гипертрофированной подкожно-жировой клетчаткой вены попросту становятся незаметными.
Положение тела. Вены сильнее выделяются, если они имеют больший диаметр. А он, в свою очередь, зависит не только от строения сосуда. Вены могут растягиваться, наполняясь кровью, потому что они эластичные. Кровь венозная в большей мере подвержена силе тяжести, чем артериальная, потому что она течет без насоса. Артериальную кровь толкает сердце, а венозная бежит «самотеком». Поэтому, если ваши руки находятся выше уровня тела, кровь течет вниз. В сосудах её становится меньше. В результате вены менее заметны. Но если руки находятся ниже уровня тела, в венах увеличивается количество крови. Они растягиваются и становятся более заметными.
Физическая работа. Когда вы работаете или занимаетесь спортом, больше крови приливает к мышцам. Естественно, она не остается здесь навсегда. Кровь непрерывно циркулирует по телу. Поэтому то, что пришло через артерии, уходит через вены. Они наполняются кровью и растягиваются. Но стоит вам прекратить работу и расслабиться, как через некоторое время кровоснабжение мышц уменьшится. В результате вены спрячутся, станут менее заметными.
Тренированность мышц. Чем больше мышечная масса, тем больше ей требуется кислорода. Поэтому вместе с мышцами развиваются и кровеносные сосуды. Наверняка вам доводилось видеть бодибилдеров. У них вены толстые, как водопроводные трубы.
Температура воздуха. Венозная стенка имеет мышечный слой. Тонус этих мышц может повышаться, и тогда сосуды сужаются. Он может уменьшаться, и тогда сосуды расслабляются и их диаметр увеличивается. На жаре стенки вен теряют тонус и расслабляются. В результате сосуды становятся толстыми и заметными. Зато организм отдает больше тепла. Это защищает его от перегревания.
Кроме того, при частых внутривенных инъекциях вены могут стать плохими. Они «прячутся», но только в тех местах, куда делаются уколы. В основном это локтевые вены.
Что делать, если плохо видны вены на руках
Что делать, чтобы вены стали более заметными? Можно сделать следующее:
1. Нарастить мышечную массу. Нужно регулярно заниматься спортом. Нагрузку следует давать в первую очередь на руки. Тогда начнут расти мышцы. Совсем скоро к ним подтянутся и вены. Всего лишь год-полтора интенсивных тренировок сделают сосуды на ваших руках значительно более заметными.
2. Скинуть лишний жир. Как уже говорилось, во многом заметность вен зависит от того, насколько толстым жиром они покрыты. Чем меньше жира, тем сильнее выделяются сосуды. Поэтому нужно сбросить пару килограмм, если вы хотите, чтобы вены на руках стали лучше. Для этого следует использовать диету или спортивные нагрузки. Спорт более предпочтителен, так как он и сам по себе ведет к утолщению сосудов.
Остальные способы ведут лишь к кратковременному расширению сосудов. Поэтому применять их на практике нет смысла.
Как попасть иглой в плохую вену на руке
- найти другую вену, если на руке есть ещё не исколотые участки;
- сделать более видимой плохую вену.
Чтобы плохо заметная вена стала хорошо заметной, можно воспользоваться одним из следующих способов:
- приложить к руке теплый компресс (вены расширяются под действием тепла);
- попросить пациента более энергично сжимать и разжимать ладонь;
- похлопать по коже в зоне локализации вены, которую нужно найти.
На ногах плохие вены и шелушатся голени
Шелушение голеней – следствие плохого кровообращения. Это свидетельство поздней стадии развития варикозной болезни нижних конечностей. Помимо шелушения кожи на ней может появиться пигментация, выпадают волосы. Сама кожа нередко утолщается, становится блестящей, будто лакированной. Следующей стадией будет формирования трофических язв – ран, которые долго не заживают и могут быть весьма болезненными.
Не стоит ждать, пока появятся язвы. Если появились трофические нарушения, нужно лечиться. Помогут хирургические методы и малоинвазивные процедуры (склеротерапия, лазеротерапия). Если операция противопоказана или по другим причинам невозможна, требуется использование компрессионного трикотажа. Он подбирается врачом индивидуально.
http://varikostop.ru/varikoznoe-rasshirenie-ven/ploxie-veny-na-rukax-i-nogax-chto-delat.html
Проблемы венозного доступа: мелкие, хрупкие вены и «бумажная» кожа
Причин этому может быть множество.
Старение. Знание особенностей кожи пожилых людей облегчает катетеризацию вен у таких пациентов. Со временем, у человека уменьшается содержание коллагена и эластина в коже, и она становится тонкой, «бумажной».
Также истончается подкожно-жировой слой. С возрастом ослабевает и иммунная система, поэтому повреждения кожи после венепункций заживают хуже. Все это повышает риск травмы, кровотечения из места венепункции, и образования гематом. Обезвоживание и плохое питание, которые довольно часто встречаются у пожилых, увеличивают риск разрывов кожи.
Длительное применение кортикостероидов. Как таблетированные, так и топические формы стероидов могут вызвать атрофию эпидермиса и его травмирование. У многих пациентов с хроническими болезнями легких бывает такая кожа.
Ультрафиолет. Ультрафиолетовые лучи солнца могут разрушать коллаген и эластин в коже, частое воздействие солнечных лучей приводит к легкой травматизации кожи.
Антикоагулянты. У пациентов, принимающих антикоагулянты, повышенный риск кровотечения.
Наследственность. Предрасположенность к истончению кожи может быть наследственной.
Повторные обследования и госпитализации. Частые венепункции, проводимые для получения проб крови или сосудистого доступа, могут повреждать здоровую кожу и еще более травмировать уже поврежденные сосуды. На венах могут образовываться рубцы, образуются мелкие капилляры-коллатерали, и появляются тонкие, хрупкие вены, которые плохо подходят для пункции.
Внутривенное употребление наркотиков. Вены могут повреждаться при введении в них едких растворов наркотиков, в результате чего образуется рубцовая ткань. Иногда при введении наркотиков в мягких тканях образуются абсцессы, если раствор вытекает или случайно вводится под кожу.
Сухая кожа. Мыло смывает естественный жировой слой кожи и высушивает ее, в результате чего кожа более чувствительна к травмам.
Правильный подход
Существуют специальные методики, которые позволяют пунктировать и катетеризировать тонкие вены и защитить легко травмирующуюся кожу.
Что можно посоветовать пациенту?
Можно давать пациентам следующие советы:
- Питаться разнообразной пищей с достаточным количеством белка.
- Пить много воды, чтобы поддерживать тонус кожи и сосудов.
- Пользоваться увлажняющими кремами для рук, чтобы восстановить естественный жировой слой кожи и не пользоваться твердым мылом.
- Ограничить пребывание на солнце.
- Носить одежду с длинными рукавами, чтобы избежать травм кожи.
Список литературы
1. Infusion Nurses Society. Infusion nursing standards of practice. J Infus Nurs. 2011;3(suppl 1):S1—S110.
2. Alexander M, Corrigan A, Gorski L, Hankins J, Perucca R, eds. Infusion Nursing: An Evidence-Based Approach. 3rd ed. St. Louis, MO: Elsevier Saunders; 2010.
3. LeBlanc K, Baranoski S. Prevention and management of skin tears. Adv Skin Wound Care. 2009;22(7):325—332.
4. Gibson LE. Thin skin? Added protection helps. Mayo Clinic. 2011.http://www.mayoclinic.com/health/thin-skin/AN01688.
Как обеспечить венозный доступ у пожилых людей: подсказки
Обеспечение и поддержание венозного доступа у пожилых людей — трудная задача. Старение затрагивает кожу, стенки вен, и кровоток — так, что даже самый опытный специалист не всегда может попасть в вену пожилому человеку. Кожа теряет тонус и эластичность и становится более хрупкой и предрасположенной к травмам. Когда происходит кровоизлияние под кожу, оно распространяется на большую площадь, затрудняя венозный доступ. Также, потеря подкожного жира у пожилых делает вены подвижными, они «перекатываются» под кожей, когда вену пытаются пунктировать. Все эти изменения увеличивают риск разрыва вен, того, что они лопнут, а кожа будет травмирована.
У пожилых часто имеется сразу несколько хронических заболеваний и снижение иммунитета, что делает их уязвимым к инфекциям. Поэтому к асептике при выполнении манипуляций надо относиться очень ответственно, не растирать кожу слишком сильно, чтобы не допускать появления микроцарапин — входных ворот инфекции. У пожилых людей симптомы инфекции могут быть маловыраженными или атипичными. Надо обращать внимание на малейшие изменения сознания, субфебрильную лихорадку, брадикардию или тахикардию, слабость, сонливость и сниженный аппетит.
Вот несколько способов снизить риск венепункции у пожилого человека:
- Постарайтесь не растягивать и не травмировать кожу. По возможности, пользуйтесь мягким жгутом, и не затягивайте его слишком сильно. Если вены достаточно выражены, можно пунктировать вообще без жгута. Никогда не пользуйтесь тугими жгутами у стариков, это может привести к появлению петехий, гематом, или разрыву вен вследствие переполнения их кровью.
- Используйте катетер минимального возможного диаметра. Для назначения растворов и регидратации этого обычно бывает достаточно.
- Обратите внимание на глубину залегания вены. Большинство вен проходят практически параллельно коже, поэтому вводить иглу тоже стоит почти параллельно коже, под углом 10-20 градусов.
- До того, как проколоть кожу, натяните ее над веной, чтобы зафиксировать сосуд. Не зажимайте вену ниже места пункции: вы не увидите, куда колоть.
- Не используйте боковой доступ, прокалывайте кожу прямо над веной, чтобы игла не сместила вену.
- Не торопитесь! Спешка нужна только при реанимации. Работайте медленно и аккуратно — тогда вы сможете ставить катетеры в вены с первого раза.
- Не налегайте на иглу — она и так достаточно острая. Как только почувствуете, что прокололи стенку вены, аккуратно вытащите иглу и проверьте катетер.
- Если попытка пункции и катетеризации вены безуспешна, или появилось большое подкожное кровоизлияние, то аккуратно придавите это место, несколько дольше, чем у молодых пациентов. У пожилых сгусток образуется медленнее, даже если они не принимают антикоагулянты. Если возникает травма кожи, то на 24 часа прикладывают холодный компресс, затем его меняют теплым.
- Тщательно наблюдайте за пациентом, чтобы вовремя заметить симптомы инфильтрации, объемной перегрузки и инфекции. При инфильтрации не всегда бывает немедленный отек, обычно меняется цвет и температура кожи. По возможности, пользуйтесь инфузионными насосами, и устанавливайте низкие показатели давления. При появлении влажных хрипов в легких — инфузию сразу прекращают — это признак объемной перегрузки.
Объясните пациенту, что надо сообщать о боли или отеке в месте катетеризации вены, и расскажите о симптомах осложнений пациенту и его родственникам. После окончания инфузии аккуратно удалите катетер, чтобы не повредить кожу.
Список литературы
Infusion Nurses Society. Infusion Nursing Standards of Practice. J Infus Nurs. 2006;29(1, suppl):S1-S92.
Millam D, Hadaway L. On the road to successful I.V. starts. Nursing. 2003;33(5, suppl 1):S1-S16.
Новые тенденции в инфузионной терапии
Создание культуры безопасности
Сейчас безопасность занимает первое место во всех аспектах организации здравоохранения, это связано с современным анализом медицинских ошибок, и вызванных ими смертей. Большинство экспертов согласны с тем, что это — неизбежное зло, однако их число можно уменьшить. Когда происходит ошибка, самые важные вопросы, на которые нужно получить ответ — это почему, как, когда, где это случилось, и кто это сделал. Нужно стремиться не к наказанию виновного, а к изменению системы — чтобы таких ошибок более не происходило. Анализ ошибок должен быть направлен на улучшение работы системы! Эта культура безопасности включает в себя такие компоненты, как инфекционный контроль, безопасное применение медикаментов, общение с пациентами и работу с персоналом.
Инфекционный контроль
Распространенность травм медицинских работников от уколов иглой продолжает расти. Однако против этого выступают новые технологии и безопасные системы пункции и катетеризации вен. Это снижает контакт персонала с потенциально инфицированной кровью. Медсестры должны принять устройства для безопасного сосудистого доступа, научиться их правильно использовать. Это зависит от нескольких факторов — организационной культуры, высокого качества обучения медсестер, и культуры самого сотрудника, который будет использовать эти устройства.
Нозокомиальные (или внутрибольничные) инфекции — это одно из самых частых осложнений госпитализации, распространенность его составляет от 5 до 10%, или около 2 миллионов случаев в год. Девяносто тысяч этих пациентов умирают, а расходы на их лечение приближаются к 4.5 миллиардам долларов в год (это данные по США). Поэтому важно понимать, что от профилактики нозокомиальной инфекции зависит безопасность пациента.
Четыре основных типа нозокомиальных инфекций — это пневмония, инфекции, связанные с устройствами для инфузии, хирургические инфекции, и инфекции, связанные с мочевыми катетерами. Из них самыми опасными и самыми дорогостоящими в плане лечения являются гематогенные инфекции, связанные с внутривенными устройствами для инфузионной терапии. Сейчас частота таких инфекций в три раза выше, чем это было 30 лет назад.
Небольшой процент септических гематогенных инфекций связан с периферическими венозными катетерами, в соответствии с отчетами клинических исследований, однако поскольку эти устройства распространены очень широко, каждый год вследствие их использования регистрируется большое количество тяжелых и даже смертельных инфекций. Сообщается о таких тяжелых инфекционных осложнениях, как местные инфекции, остеомиелит, тромбофлебит, эндокардит, абсцессы легких, и абсцессы мозга. В одном сообщении говорится, что при наличии катетера у больных ВИЧ-инфекций выше вероятность развития осложнений, чем при его отсутствии. В другом исследовании, в которое были включены более 2000 случаев катетеризации периферических вен, примерно четверть всех портов оказались инфицированными коагулазо-негативными стафилококками (посев проводился после удаления катетера). Эти работы позволяют предположить, что инфекция периферических венозных катетеров сегодня — событие нередкое.
Концепция закрытой инфузионной системы применяется для контейнеров с жидкостью и для назначения длительной комбинированной инфузии, сейчас эта методика распространилась и на системы внутривенных катетеров. Для традиционного катетера, надетого на иглу, в данном случае требуется короткий набор-удлинитель или безыгольный коннектор, или оба эти компонента. В закрытой системе сочетаются все три устройства, что позволяет необходимость присоединения удлинителя непосредственно к порту катетера. Закрытая система предотвращает вытекание крови, снижает травматизацию вены, и снижает вероятность контаминации при выполнении соединений.
Мероприятия по инфекционному контролю при инфузионной терапии в периферические вены должны проводиться по следующим направлениям:
- Жесткие требования по гигиене рук для медицинских работников;
- Дезинфекция кожи пациента подходящим антисептиком до установки катетера и во время смены наклеек. Для взрослых и детей старше 2 месяцев можно использовать препарат на основе 2% хлоргексидина;
- Применение только однодозовых флаконов для всех парентеральных растворов и лекарственных препаратов, где это только возможно;
- Поддержание строгой асептики при установке катетера и уходе за ним.
Гигиена рук с применением спиртовых салфеток высокоэффективна против широкого спектра бактериальных, вирусных и грибковых инфекций. В больнице такие салфетки должны быть в легком и свободном доступе для персонала, так как это — эффективное средство инфекционного контроля, и снижает то время, которые медицинская сестра тратит на обработку рук.
Многие медицинские ассоциации настойчиво рекомендуют применение однодозовых контейнеров для предупреждения септических инфекций. Вспышки малярии, гепатитов В и С, и ВИЧ-инфекции часто связаны с использованием многодозовых контейнеров, например, для физраствора или гепарина, которые применяются для промывания катетеров. Исследования показывают, что многодозовые флаконы часто не маркируются датой открытия, используются после истечения срока годности и для нескольких пациентов сразу.
Применение больших емкостей с физраствором, как средства промывания катетеров также может стать причиной вспышек катетерных госпитальных инфекций. Однодозовые контейнеры могут выпускаться как в форме флаконов, так и в форме предзаполненных шприцов. В таких контейнерах не содержатся консерванты, поэтому их можно использовать только один раз, затем они утилизируются. Single-dose containers may be single-dose vials or prefilled syringes. Никогда нельзя закрывать колпачком иглу такого шприца или второй раз присоединять его к системе для инфузии.
Также очень важным является контроль ошибок, то есть обязательное сообщение о них. Сейчас ошибки разбираются только внутри отделения в добровольном порядке. В этом случае большое количество бумаг, а также страх наказания могут толкать персонал на сокрытие ошибок. Некоторые специалисты утверждают, что сообщение во внешние службы может привести к увеличению числа судебных исков против медицинских учреждений. В этом случае оптимально назначить ответственными за разбор ошибок профессиональные ассоциации, так как понимание причин таких ситуаций только поможет улучшить качество оказываемой медицинской помощи.
Безопасное использование медикаментов
Число нежелательных реакций на лекарственные препараты в США в год достигает 1.9 миллионов случаев, примерно 180000 либо угрожают жизни, либо заканчиваются смертельным исходом. Чаще всего это бывает при использовании сердечно-сосудистых средств, антибиотиков, диуретиков, анальгетиков и антикоагулянтов.
Применение компьютерных технологий при назначений лекарственных средств, позволяют улучшить эту статистику — хотя технология сама по себе никогда не бывает застрахованной от ошибок. Современные инфузионные насосы позволяют программировать концентрацию препарата, дозы и скорость инфузии. В США введено обязательное штрих-кодирование лекарственных средств, что поможет предупредить примерно 200 000 случаев нежелательных реакций и ошибок трансфузии в течение последующих 20 лет. Однодозовая фасовка лекарственных средств, и инфузионных растворов, включая препараты для промывания катетеров, также позволяет снизить процент ошибок.
Общение с пациентами и работа с персоналом
Эффективная работа с персоналом, пациентами и коммуникации между отделениями требуют постоянного внимания и улучшений. Если медсестра получает устное указание от врача о назначении лекарственных препаратов, то необходимо четко повторить полученное указание вслух, обязательно уточнить дозу. Следует избегать применений сокращений, так как это может привести к ошибочному назначению лекарственных препаратов. Например, латинскую букву U, которую используют в качестве сокращения слова «единица» легко принять за цифры 4 или 0, что может привести к увеличению дозы.
Такие осложнения инфузионной терапии, как инфильтрация, экстравазация, тромбоз и инфекция могут приводить к потере конечности, поэтому их классифицируют, как тяжелые. Такое осложнение требует тщательного анализа причины, и понимания того, как произошла ошибка, и что нужно сделать, чтобы предотвратить ее появление в будущем.
Инфузионная терапия — это инвазивная процедура, которая может вызывать тяжелые жизнеугрожающие или инвалидизирующие осложнения. Безопасность пациента требует пристального внимания всех медицинских работников. Медицинские сестры, врачи, пациенты, работники медицинских учебных заведений и администраторы — все они вовлечены в той или иной мере в процесс обеспечения безопасности. Культура безопасной работы важна для каждого человека.
Список литературы
Ballard KA. Patient safety: A shared responsibility. Online Journal of Issues in Nursing. 8(3):4, September 30, 2003.
Burke JP. Infection control-a problem for patient safety. The New England Journal of Medicine. 348(7):651-656, February 13, 2003.
Keepnews D, Mitchell PH. Health systems’ accountability for patient safety. Online Journal of Issues in Nursing. 8(3):2, September 30, 2003.
Koppel R, et al. Role of computerized physician order entry systems in facilitating medication errors. JAMA. 293(10):1197-1203, March 9, 2005.
Rivers D, et al. Predictors of nurses’ acceptance of an intravenous catheter safety device. Nursing Research. 52(4):249-255, July-August, 2003.
ЛЕКАРНА.ру Блог о здоровье и медицине. Советы для здорового образа жизни.
Плохие вены на руках: что делать
У некоторых людей плохие вены на руках. Что значит «плохие»? Это означает, что они очень тонкие или малозаметные. В них неудобно делать инъекции. В результате увеличивается риск осложнений: появляются гематомы на руках после уколов, или медсестра выпускает лекарство мимо вены, где оно затем очень долго рассасывается. Поговорим о том, почему у человека могут быть плохие вены, и что с этим можно сделать.
Почему плохие вены на руках
Основные причины того, что у человека плохие вены на руках:
- Частые инъекции препаратов.
- Инъекционное введение наркотических веществ.
- Наследственность (врожденные особенности строения венозных сосудов).
- Избыточный вес (вену плохо видно под слоем жира).
- Низкий уровень физической подготовки (чаще всего плохие вены у женщин, которые не выполняют тяжелой физической работы).
Временно сделать вену плохо заметной может:
- Переохлаждение.
- Страх.
- Прием некоторых препаратов, увеличивающих тонус венозной стенки.
Если плохо видны вены, это становится проблемой как для человека, так и для медицинского персонала. Повышается риск осложнений. Такие вены чаще прокалываются насквозь, что чревато формированием гематом (синяков). Они могут быть достаточно болезненными. Увеличивается риск, что при установке капельницы лекарство пойдет не в вену, а в окружающую её клетчатку.
Что делать, если плохо видны вены?
Вот что можно сделать, если плохо видны вены на руках:
Несколько раз сжать руку в кулак, выпрямив её. Сделать это просят всех пациентов, которые сдают кровь на анализ или получают внутривенные инъекции медицинских препаратов. Обычно эта небольшая физическая нагрузка позволяет увеличить приток крови к руке и расширить локтевую вену.
Согреться. Когда вам жарко, вены расширяются. Когда холодно, они сужаются. Если вы замёрзли, нужно согреться перед тем как делать инъекцию. Сделать это не трудно. Достаточно выпить 1-2 чашки горячего чая или выполнить физические упражнения (например, поприседать).
Опустить руки. Если позволяет обстановка, заберитесь на возвышенность и свесьте руки вниз. Кровь следует законам гравитации. Она устремится к рукам под силой земного притяжения. Стенки вен очень эластичные. Будучи переполненными кровью, они растянутся и станут более заметными на некоторое время.

Накачать мышцы. Физические тренировки, которые наращивают мышечную массу, одновременно расширяют венозные сосуды. Посмотрите, как выглядят бодибилдеры на фото. Трудно представить себе, что у кого-то из них медсестра не сможет найти вену для осуществления инъекции. Правда, путь это достаточно долгий. Вены заметно улучшатся лишь через несколько месяцев после начала тренировок.
Похудеть. Как только под кожей станет меньше жира, вены станут более заметны глазу. Медсестре будет проще в них попадать.
Как колоть плохие вены?
Если локтевой вены не видно, либо она воспалена, или же если присутствуют другие причины, не позволяющие часто делать инъекции, существует несколько вариантов выхода из этой ситуации:
1. Уменьшить количество инъекций. Чем реже прокалывается вена, тем меньше риск, что она спрячется. Чтобы уменьшить количество уколов, вовсе не обязательно отменять часть препаратов. Добиться такого эффекта можно двумя путями:
- Увеличить дозу, уменьшив кратность введений.
- Вводить по несколько препаратов одновременно в одном шприце или внутривенно капельно.
2. Сделать инъекцию в вену кисти. Реже делаются уколы в вены стоп. И первые, и вторые более болезненные. Но если нет другого выхода, и если невозможно заменить внутривенные инъекции внутримышечными, приходится это делать.
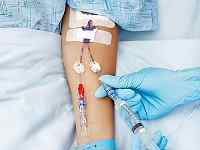
3. Установить периферический венозный катетер. Он позволяет избежать дальнейших прокалываний вен. Катетер оставляется в вене на весь срок лечения. Он фиксируется пластырем или гидрогелем. В дальнейшем все препараты вводятся посредством катетера, и вена не повреждается каждый раз.
Конечно, если вам нужно сделать одну-единственную инъекцию, катетер ставить нецелесообразно. В этом случае, если плохо видны вены, следует прибегнуть к услугам хорошей медсестры. Человек с большим опытом всегда найдет вену, даже самую малозаметную.
Плохо идет кровь из вены
Если у вас берут кровь из вены, и она идет плохо, а рана быстро закрывается тромбом, скорее всего, проблема заключается чрезмерно быстрой сворачиваемости крови. Причин этому может быть много. Она не важна, главное, что нужно понять – это опасно для здоровья.
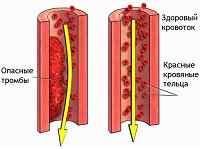
Чем хуже идет кровь из вены, тем выше риск тромбообразования. А внутрисосудистое образование тромбов – самая частая причина смерти современного человека. Если тромб формируется в сердце, наступает инфаркт. Если в головном мозге – возникает инсульт. Если тромб образуется в ноге, он может попасть в легочную артерию. Все эти состояния смертельно опасны. Шансы выжить зависят не столько от врачебной помощи, сколько от диаметра сосуда и величины тромба.
К счастью, существует хороший способ «разжижения» крови и профилактики сердечно-сосудистых заболеваний. Он простой и недорогой. Пойдите в аптеку и купите ацетилсалициловую кислоту в таблетках по 500 мг. Одну таблетку ломайте на 5-6 частей. Принимайте одну часть каждый день. Таким образом, одной пластики препарата за 10 рублей вам хватит на 2 месяца. Такая профилактика болезней сердца должна быть пожизненной.
Есть и другой способ. Если крошить дешевые таблетки для вас неудобно, можете купить препараты подороже. Они уже содержат низкие дозы ацетилсалициловой кислоты – по 75 или 100 мг. Названия: Аспирин Кардио, Аспекард, Кардиомагнил и т.д. Их прием обходится в 100-150 рублей в месяц. Это в 10-20 раз дороже, чем обходится ацетилсалициловая кислота. Зато не нужно ломать таблетки на кусочки.
http://lekarna.ru/2018/02/07/ploxie-veny-na-rukah-chto-delat/
Почему пропали вены на руках?
Ситуация, когда у человека плохие вены на руках может быть связана с тонкими стенками сосудов и капилляров, ухудшению циркуляции крови или другими физиологическими факторами. В основном это неопасное явление и вызывает дискомфорт только при медицинских процедурах (уколы, заборы крови). Нередко недостаточная квалификация медсестры усложняет процедуру, когда они прячутся и их нужно искать. Для установления точной причины и диагноза следует обратиться к доктору, который при необходимости посоветует соответствующее лечение.
Причины отклонения
Очень тонкие кровеносные сосуды на руках и нижних конечностях, которых фактически не видно, пропадают из-за таких факторов:
- сидячий образ жизни;
- недостаток физической активности;
- замерзание организма и резкое сужение сосудов;
- плохое кровообращение;
- индивидуальные особенности организма;
- возрастные изменения;
- низкая мышечная масса;
- нервное напряжение.
Синие вены на ногах и руках зачастую свидетельствуют о расширение сосудов и активизации кровяного потока. Установить точные причины исчезновения вен поможет только соответствующая диагностика у специалиста.
Если такие сосуды выделяются после физической нагрузки, то нужно заняться их укреплением.
Зачастую вены исчезают перед уколами, что связано со стрессом для организма. Через некоторое время они становятся снова видны. Тонкие вены на ногах и на руках могут быть такими из-за физиологических особенностей организма. Лечение, связанное с прячущими кровеносными сосудами, назначается врачом по необходимости. Если вследствие физической активности они появились, это сигнал о том, что нужно вести более активный образ жизни, укреплять сосуды и улучшать циркуляцию крови. Возможно, когда вены пропадают, то ничего делать и не нужно. Встречается неквалифицированный персонал, который не может найти их, но при этом с человеком все хорошо.
Лечение: что делать если вены на руках пропали
Улучшить состояние кровеносной системы можно профилактическими методами. Важно регулярно заниматься спортом, вести подвижный образ жизни и правильно питаться. Лучше исключить алкоголь и никотин. Синтетические препараты назначаются только после соответствующей диагностики и определения заболевания. Назначаются сосудорасширяющие медикаменты, если в этом есть необходимость. В случае когда вены исчезли при установке катетера, забору крови или уколе перевязывают резиновым жгутом конечность, выше места вхождения иглы. Если доктор определяет, что причина такой особенности — нарушение в работе сердечно-сосудистой системы, важно начинать лечение спровоцировавших такое отклонение факторов. Самолечение народными средствами может принести непоправимый вред здоровью человека.
http://etovarikoz.ru/bolezni/pochemu-propali-veny-na-rukah.html
Проступили вены на руках, ногах и груди: о чем этого говорит, опасен ли такой симптом, и как с ним справиться?
Если видны вены на руках или других зонах, то это часто является физиологической особенностью организма человека. Однако в некоторых ситуациях речь может идти и о патологиях, и при таких обстоятельствах человек должен обратить внимание на наличие сопутствующих симптомов.
Прежде всего, следует вспомнить, когда стали видны вены на груди, что этому предшествовало, и проявлялись ли ранее подозрительные симптомы. Обо всем этом необходимо рассказать врачу – кардиологу или флебологу, поскольку только специалист сможет точно определить источник недомогания, и устранить его без последствий для здоровья.
Физиологические особенности, как причина проступивших вен
Почему сильно видны вены на руках или других участках тела? Заметив у себя подобное «отклонение», не спешите паниковать: вполне возможно, что у него есть объяснение, имеющее не патологическую, а физиологическую подоплеку.
Наследственность
У многих людей причиной, почему через кожный покров видны вены на ногах, руках ил груди, является генетика. Таким пациентам необходимо проанализировать семейный анамнез. Возможно, у них есть кровные родственники с подобной проблемой, и волнения по этому поводу совершенно беспочвенны.
Тонкая кожа
У людей с небольшим количеством жировой подкожной клетчатки всегда сильно видно вены на ногах, груди, предплечьях, руках. Такая же физиологическая особенность и у лиц с низкой массой тела. Женщины часто сталкиваются с этой «проблемой» после похудения.
Примечание. В отличие от описанной выше ситуации, большой жировой слой в подкожном пространстве, наоборот, является причиной того, почему не видно вен на руках. У таких людей забор венозной крови на анализы проводится с затруднением, поскольку даже после тесного перевязывания руки жгутом нормально вены могут так и не проступить.
Интенсивные физические нагрузки
Очень часто на руках сильно видны вены по причине интенсивных физических нагрузок у мужчин. Но не застрахованы от этого и женщины.
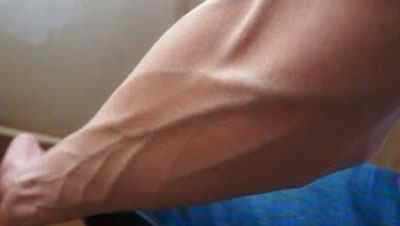
Подъем тяжестей, занятия силовыми видами спорта и другие факторы, связанной с нагрузкой на руки, ноги или грудь, провоцируют усиление кровообращения в этих зонах. Это же, в свою очередь, приводит к тому, что вены начинают просвечивать сквозь кожу.
Изменения в гормональном фоне
Причинами, почему выступают вены на руках и груди у женщин, иногда становятся изменения, происходящие в гормональном фоне. В частности, это касается периодов беременности и менопаузы.
Воздействие высоких температур
Жаркая погода, нахождение в сауне или бане приводит к расширению кровеносных сосудов. Поэтому если было замечено, что при таких обстоятельствах практически всегда просвечивают вены на руках, переживать не стоит. Когда тело немного остынет после воздействия жары, вены опять «спрячутся».
По мере биологического старения организма происходит снижение эластичности и прочности кровеносных сосудов. Кровь в них начинает застаиваться, что является причиной того, почему стали видны вены по всему телу.
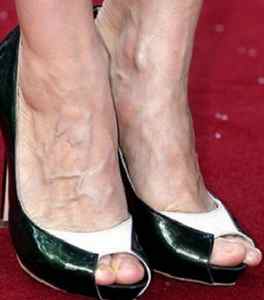
У таких пациентов повышается риск тромбообразования, следствием которого могут стать инсульты или инфаркты. Ввиду такой вероятности лица преклонного возраста должны находиться на особом контроле у врачей – кардиолога и флеболога (сосудистого хирурга).
Ранее рассмотренные физиологические причины, почему вены сильно выделяются на руках, не являются единственным объяснением данному феномену. Иногда он возникает на фоне различных патологий, поэтому, в целях собственной безопасности, человеку с подобной проблемой лучше пройти комплексную диагностику для определения этиологии симптома.
Патологические причины и их опасность
Зеленые вены на теле могут быть сигналом о проблемах со здоровьем. Даже если никаких других симптомов нет, такая аномалия может говорить о болезни. Особое внимание на это необходимо обратить тем людям, у которых вены стали видны через кожу внезапно, а раньше таких проблем не наблюдалось.

Какими могут быть патологические причины такого феномена? Их есть несколько, и они абсолютно одинаковы как для мужчин, так и для женщин.
Важно! Если стали сильно видны вены на теле, и это отклонение является транзиторным симптомом, сопровождающимся тошнотой, звоном в ушах, появлением липкого пота, покраснением лица, сильными головными болями и головокружениями, это может говорить о гипертоническом кризе. Пациенту необходимо немедленно измерить АД, и если верхние показатели поднялись до 220 мм рт. ст., а нижние – больше 140-150, необходимо немедленно вызывать «скорую» помощь!
Когда необходимо обратиться к врачу, и какую диагностику нужно пройти?
Выяснить, почему выпирают вены на теле, далеко не всегда можно самостоятельно. А если к этому отклонению присоединились еще и другие тревожные симптомы, то это значит, что нужно немедленно нанести визит врачу. Консультация специалиста обязательна, если:
- в том участке, где проявилась кожная вена, образовались еще и язвы или ранки;
- кожа изменила цвет, приобрела синюшний или фиолетовый оттенок;
- любые повреждения эпидермиса начали плохо и долго заживать;
- внезапно возник мышечный гипотонус, миалгия;
- сильно выступают вены на руках, и эта аномалия сопровождается отечностью пораженной конечности;
- возникла гипертермия и гиперемия в испещренном кожными венами участке тела;
- в пораженной конечности появилась боль;
- конечность утратила свою подвижность.
Также очень важно обратиться за помощью к врачу – терапевту или кардиологу – в том случае, если у человека стало видно вены по всему телу, а параллельно появились сердечные боли, отдающие в левую руку. Такой симптом может быть предвестником инфаркта миокарда, поэтому медлить с визитом к специалисту недопустимо!

Какие диагностические процедуры могут быть назначены, решает только доктор, после проведения первичного осмотра и опроса. Обычно для уточнения или постановки диагноза назначают:
- общеклиническое исследование крови;
- пробу крови на гормоны;
- тест крови на сахар, холестерин, триглицериды;
- анализ мочи на сахар и белок.
Дополнительно проводится ряд инструментальных исследований:
- КТ и/или МРТ;
- ЭКГ;
- рентгенография больной конечности или грудной клетки.
На основании полученных результатов будет поставлен окончательный диагноз. Только после этого врач решит, что делать, если у пациента на ногах видны вены.
Методы и способы устранения проблемы
Стоит избегать попыток самостоятельно справиться с проблемой. Что делать, если видно вены на ногах, зависит от причины этой аномалии. Поэтому окончательное решение должно обязательно остаться за врачом.
К каким мерам прибегают специалисты? Рассмотрим самые оптимальные и реальные варианты борьбы с данным явлением.
Решение, что делать при тонких, выпирающих, венах на руках, есть и у врачей, занимающихся инструментальным лечением. В частности, речь идет о:
Метод лечения проступивших вен подбирает исключительно специалист. Это очень серьезный вопрос и ответственный шаг, на который можно пойти только после тщательного анализа всех обстоятельств, а также, после выяснения точной причины появления неприятного симптома.
http://skinadvice.ru/vidny-veny.html
Почему выступают вены на руках, диагностика, что делать

Автор статьи: Нивеличук Тарас , заведующий отделением анестезиологии и интенсивной терапии, стаж работы 8 лет. Высшее образование по специальности \»Лечебное дело\».
Из этой статьи вы узнаете: вены на руках выступают, каковы причины. Норма это или патология? Каковы методы решения этой проблемы.
Вены на руках становятся видимыми или выступающими, когда они имеют крупный диаметр и располагаются непосредственно под кожей. Чаще всего так говорят при расширении венозных сосудов на тыльной стороне кистей и на предплечьях.

Выступающие вены на предплечье
В большинстве случаев видимые вены на руках являются следствием физиологических причин (то есть это не болезни, не патология, а просто особенность организма или его реакция, например, на физические нагрузки), хотя отдельные случаи могут быть признаком достаточно опасных сосудистых заболеваний, при которых необходимо лечение. При физиологическом расширении венозных сосудов на кистях и предплечьях лечение проводят лишь по косметическим причинам.
Проблемой выступающих вен на руках занимаются сосудистые хирурги.
Физиологические причины, почему могут выступать вены на руках
Выступающие сосуды могут наблюдаться в следующих ситуациях:
- Наследственность – эта проблема чаще наблюдается у людей, имеющих близких родственников с выделяющимися сосудами на кистях или предплечьях.
- Малое количество подкожной жировой клетчатки. Малый слой подкожной клетчатки и похудение также могут сделать сосуды выступающими на поверхность кожи.
- Физическая нагрузка. Выступающие вены на руках – нередкое явление у людей, часто поднимающих большой вес (например, во время тяжелой физической работы или занятий спортом). Физическая нагрузка вызывает усиление кровотока, мышцы становятся больше и тверже, что приводит к выталкиванию вен к поверхности кожи и расширению их просвета.
- Жаркая погода. Жара может вызывать расширение вен, нарушать функционирование их клапанов. Поэтому венозные сосуды в жаркие дни могут выступать на поверхность кожи.
- Старение. По мере старения сосуды теряют свою эластичность, а клапаны становятся слабыми. Это приводит к застою крови в них и их расширению. Также старение связано с истончением кожи, из-за чего сосудики становятся более видимыми.
- Гормональные изменения. Иногда возникновение этой проблемы связано с нарушением гормонального баланса во время беременности или менопаузы.
Чаще всего причины, почему на руках у женщин выступают вены, объясняются малым количеством подкожной жировой клетчатки и гормональными нарушениями, а у мужчин – физическими нагрузками.
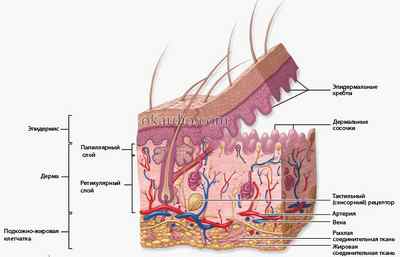
Строение кожи. Нажмите на фото для увеличения
Патологические причины
Достаточно редко данные проблемы могут быть вызваны сосудистыми заболеваниями. Эти болезни включают тромбоз глубоких вен и заболевания периферических сосудов, которые характеризуются нарушением функционирования кровеносных сосудов и ухудшением кровотока.
Например, к нарушению кровотока по сосудам руки может привести сужение подключичной вены, несущей кровь от всей верхней конечности.
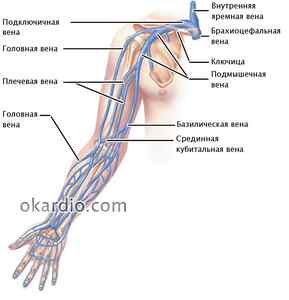
Вены руки
Сосудистые заболевания, вызывающие выступание вен на руках, могут иметь следующие причины (они одинаковы и для мужчин, и для женщин):
- Травма кровеносных сосудов.
- Возраст.
- Другие заболевания, такие как сахарный диабет и артериальная гипертензия.
- Наследственность.
- Физическая неактивность.
- Курение.
Если у человека выступают вены на руках по физиологическим причинам, они не вызывают никаких симптомов, кроме их внешнего вида. Обычно в таких случаях эта проблема чаще всего беспокоит лишь женщин, переживающих из-за непривлекательности их кистей и предплечий.
При наличии сосудистых заболеваний кроме самого выступания сосудиков на руках пациента могут беспокоить:
При выявлении этих симптомов и признаков лучше обратиться к врачу за консультацией.
Диагностика
Дополнительные методы диагностики применяются лишь в случае существования обоснованного подозрения о том, что выступающие сосуды на руках могут быть вызваны сосудистыми заболеваниями, а не физиологическими причинами.
В таких случаях проводят ультразвуковое исследование, позволяющее визуализировать как глубокие, так и поверхностные венозные сосуды, выявить наличие тромбов или других проблем, нарушающих кровоток по ним. Другим методом обследования является венография, которая состоит во введении контраста в вены с последующим рентгенологическим исследованием.
Методы лечения
Видимые расширенные вены на кистях и предплечьях, вызванные физиологическими причинами, с медицинской точки зрения не нуждаются в лечении. Но иногда люди (чаще всего женщины) хотят устранить эту проблему, чтобы улучшить внешний вид своих рук.
Так как выделяющиеся вены на руках могут быть вызваны многими причинами, лечение может проводиться различными методами. В любом случае всем людям полезно здоровое питание, богатое необходимыми минералами и витаминами, которое может помочь коже и сосудам поддерживать их эластичность.
Лечение выступающих сосудов в зависимости от причины их появления:
http://okardio.com/bolezni-sosudov/vystupayut-veny-na-rukah-645.html







