Преждевременная деполяризация желудочков — симптомы, причины, диагностика, лечение, Доктис
Преждевременная деполяризация желудочков
I49.3 Преждевременная деполяризация желудочков
Общие сведения
Желудочковая экстрасистолия (ЖЭ) — преждевременное возбуждение и сокращение желудочков, обусловленное гетеротопным очагом автоматизма в миокарде желудочков. В основе желудочковой экстрасистолии лежат механизмы re-entry и постдеполяризации в эктопических очагах ветвей пучка Хиса и волокон Пуркинье.
Этиология. См. Экстрасистолия.
ЭКГ — идентификация:
- Перед комплексом QRS отсутствует зубец Р
- Комплекс QRS уширен и деформирован, продолжительность і0,12 с
- Укороченный сегмент ST и зубец Т расположены дискордантно по отношению к главному зубцу комплекса QRS
- Полная компенсаторная пауза (сумма предэктопического и постэктопическогго интервалов равна двум интервалам R–R синусового ритма)
Градация желудочковых экстрасистол (по Лауну, 1977)
- I —редкие монотопные экстрасистолы (до 30 экстрасистол за любой час мониторирования)
- II — частые монотопные ЖЭ (свыше 30 экстрасистол)
- III — политопные ЖЭ
- IVa —парные экстрасистолы
- IVb — групповые ЖЭ
- V — ранние ЖЭ «R на T».
Лечение:
- Лечение основного заболевания
- Показания к лекарственной терапии — см. Экстрасистолия
- Коррекция содержания электролитов (калий, магний)
- Лекарственная терапия:
- Пропафенон по 150 мг 3 р/день
- Этацизин по 1 таблетке 3 раза/день
- Соталол 80 мг 2 р/сут (до 240–320 мг/сут)
- Лаппаконитина гидробромид по 25 мг 3 р/сут
- Амиодарон по 800–1600 мг/сут в течение 1–3 нед до достижения эффекта; поддерживающая доза — обычно 200 мг/сут
- Пропранолол 10–40 мг 3–4 р/сут
- Антиаритмические средства IС класса при длительном приёме повышают летальность у больных после перенесённого ИМ и с низкой сократительной функцией миокарда.
Сокращение. ЖЭ — желудочковая экстрасистолия.
http://www.doctis.ru/bolezni/prejdevremennaya-depolyarizaciya-jelydockov/
Все о синдроме ранней реполяризации желудочков
Дата публикации статьи: 29.06.2018
Дата обновления статьи: 9.10.2018
Автор статьи: Дмитриева Юлия (Сыч) — практикующий врач-кардиолог
Синдром ранней реполяризации желудочков (СРРЖ) — сбой, происходящий в фазе расслабления сердечной мышцы, регистрируемый при помощи электрокардиограммы.
Заболевание диагностируется у людей всех возрастов. Оно не зависит от наличия или отсутствия других кардиологических патологий.
Что это за диагноз?
Второе название данного заболевания — синдром преждевременной реполяризации желудочков (СПРЖ).
Деятельность сердца представляет собой чередование двух попеременно сменяющих друг друга фаз — деполяризации и реполяризации.
Деполяризация — само сокращение, реполяризация — процесс расслабления сердечной мышцы, за которым следует новое сокращение. Сбой, происходящий в фазе расслабления, регистрируемый на кардиограмме, при отсутствии признаков какой-либо сердечной патологии — характерная черта СРРЖ. В результате этого сердечная мышца не успевает полноценно расслабиться и восстановиться перед последующим сокращением.
Диагноз долгое время существовал лишь как термин медицинской науки, не вызывая опасений врачей. Проведенные научные исследования, подтвердили взаимосвязь между наличием этого феномена и риском развития аритмических нарушений желудочков, вплоть до внезапной смерти.
Заболевание входит в МКБ 10, имеет код — I45–I45.9 и входит в категорию нарушений проводимости по неуточненным причинам.
Факторы развития болезни
Заболевание, в силу малой изученности, не имеет установленного списка причин его развития.
На основании клинической практики составлен лишь перечень основных возможных провоцирующих факторов:
Синдром чаще диагностируется у мужчин, чем у женщин. Среди них большему риску подвержены спортсмены.
Статистика по возрастному критерию показывает его более частые проявления в молодом возрасте, в сравнении с пожилыми людьми. В некоторых случаях СРРЖ выявляется у детей и подростков.
Симптомы и признаки
Данный синдром не имеет характерной клинической картины. Единственный достоверный симптом СРРЖ — зафиксированные изменения сердечной деятельности во время ЭКГ.
Отклонение в фазе расслабления диагностируется чаще всего случайно, так как синдром не влияет на самочувствие человека до появления первых осложнений. Заболевание чаще всего выявляется в ходе диагностики других сердечно-сосудистых нарушений.
Признаками, которые косвенно могут указывать на наличие синдрома, являются его последствия: частые обмороки и сердечные аритмии.
Среди прочих осложнений, на фоне которых может быть диагностирована преждевременная реполяризация желудочков, можно выделить:
- резкий скачок артериального давления (гипертонический криз);
- нарушение сократительной функции левого желудочка (левожелудочковая недостаточность, отек легких);
- нарушение частоты и глубины дыхания, ощущение нехватки воздуха;
- дисфункция желудочков сердца.
Как заболевание выглядит на ЭКГ?
Расшифровка результатов электрокардиограммы представляет собой анализ ее элементов: формы и величины зубцов, сегментов, интервалов между ними.
Деятельность каждого из отделов сердца обозначается на ЭКГ буквами латиницы:
- Р — деполяризация предсердий;
- сочетание QRS характеризует деполяризацию желудочков;
- cегмент ST показывает временной промежуток, который требуется сердцу для восстановления его прежнего состояния после полной реполяризации;
- направленный вверх зубец Т отвечает за реполяризацию обоих желудочков.
На кардиограмме здорового человека сегмент ST находится на изоэлектрической линии, затем плавно переходит в область зубца Т.
Расшифровать по результатам ЭКГ синдром ранней желудочковой реполяризации можно по характерным графическим признакам:
- сегмент ST повышается на пару миллиметров над отрезком прямой изоэлектрической линии (на распечатке ЭКГ это имеет вид резкого подъема);
- на направленном вверх зубце R присутствуют специфические зазубрины;
- зубец Т также повышен и имеет широкое основание;
- весь комплекс QRS становится длиннее.
На основании выявленных отклонений классифицируют три типа синдрома:
Особенности протекания у детей и подростков
Синдрому подвержены не только взрослые, но и дети. Заболевание встречается достаточно редко, но имеет широкий возрастной диапазон.
Раннюю реполяризацию диагностируют как у младенцев, так и у детей более старших возрастов. Нередко заболеванию подвержены и подростки.
Внешняя симптоматика, указывающая на синдром, также, как и у взрослых — отсутствует. Большинство родителей даже не слышали об этой патологии до проведения процедуры ЭКГ.
При сохранении синусового ритма, СРРЖ у детей является возрастной нормой и не должен быть поводом для паники. У здоровых детей по мере взросления он проходит без лечения.
Иногда для его устранения родителям достаточно скорректировать образ жизни ребенка. Он будет заключаться в обеспечении ребенка сбалансированным питанием, контроле над соблюдением режима дня. Также родителям следует снизить физические и эмоциональные нагрузки ребенка, по мере возможности уменьшить воздействие стрессовых факторов.
В случае с недавно родившимися малышами следует провести полную комплексную диагностику сердца на предмет выявления возможных отклонений. Если речь идет о подростках, то причина проявления данного синдрома часто кроется в активных гормональных изменениях, которые проходят без последствий по мере взросления.
Важный критерий при выборе схемы терапии — факт наличия у ребенка прочих сердечных патологий. Если у него имеется какое-либо заболевание сердца или аномалия его проводящих систем, то синдром требует постоянного врачебного контроля и лечения. Это связано с высоким риском развития аритмических нарушений, которые могут закончиться летальным исходом.
Этапы лечения заболевания у детей не отличаются от последовательности терапии для взрослых. Терапия начинается с лечения лекарственными препаратами и биологически активными добавками. При отсутствии ее эффективности — назначают хирургическую операцию.
Чем опасна патология?
Этот синдром может стать причиной развития аритмических нарушений, таких как:
Длительное течение СРРЖ в сочетании с аритмическими нарушениями опасно тем, что сохраняется высокий риск развития тяжелой желудочковой патологии, такой как фибрилляция.
Во время фибрилляции мышечные волокна желудочков выполняют хаотичные аритмичные сокращения нерегулярного характера. При отсутствии экстренной помощи это состояние заканчивается остановкой сердечной деятельности и фактически приводит к смерти.
Синдром также опасен тем, что может спровоцировать сердечную блокаду, замедлив или полностью прекратив передачу электрических импульсов в сердечной мышце. У больных, на фоне данного синдрома, может развиваться ишемическая болезнь.
Методы проведения лечения
Тактика терапии пациентов зависит от заключения врача-кардиолога. Если пациент не имеет кардиологических отклонений и на фоне выявленного сбоя реполяризации у него сохраняется нормальный синусовый ритм — то специального лечения не проводится.
В качестве профилактики могут быть назначены противоаритмические препараты.
Для предупреждения осложнений на фоне синдрома ранней деполяризации пациентам следует выполнять следующие рекомендации:
При наличии у пациента прочих сердечно-сосудистых патологий лечение заболевания будет иметь медикаментозный характер.
В таблице ниже будут приведены примеры основных групп препаратов, назначаемых при СРРЖ, и их названия:
http://infoserdce.com/serdce/sindrom-rannej-repolyarizatsii-zheludochkov/
Преждевременная деполяризация предсердий и преждевременная деполяризация желудочков
Строение и механизм работы электрической системы сердца
Сердце человека состоит из четырех камер. Две верхние камеры называются предсердиями, а две нижние — желудочками.
Предсердия направляют кровь в желудочки, из желудочков кровь поступает в легкие и другие органы тела. Правый желудочек направляет кровь в легкие, а левый — к другим органам. Сердцебиение (или пульс), который считают при проведении диагностики, является результатом сокращения желудочков сердца.
Сердцебиение регулируется электрической системой сердца. Электрическая система сердца состоит из синусового узла (SA), атриовентрикулярного узла (AV) и специальной ткани желудочков, проводящей электрические импульсы.
Синусовый узел является электрическим регулировщиком ритма сердца. Это небольшой участок клеток, расположенных в стенке правого предсердия. Частота, с которой синусовый узел выпускает электрические импульсы, определяет скорость, с которой бьется сердце в нормальном состоянии. Синусовый узел способствует поддержанию нормального сердцебиения. В состоянии покоя частота электрических импульсов, исходящих от синусового узла, является низкой, поэтому сердце сокращается в нижнем диапазоне нормы (от 60 до 80 ударов в минуту). Во время физических упражнений или в состоянии нервного возбуждения частота импульсов синусового узла увеличивается. У людей, которые регулярно занимаются спортом, частота сердечных сокращений может быть ниже общепринятой нормы в пожилом возрасте, это не должно вызывать беспокойства.
Электрические импульсы проходят от синусового узла сквозь специальные ткани предсердия в атриовентрикулярный узел и через AV-узел к желудочкам, заставляя их сокращаться.
Что такое преждевременная деполяризация желудочков и предсердий?
Преждевременная деполяризация желудочков
Преждевременная деполяризация желудочков (ПДЖ) — это состояние, также известное как преждевременный желудочковый комплекс или желудочковая экстрасистолия.

Рисунок 1. Преждевременная деполяризация желудочков
ПДЖ может ощущаться как обычное учащенное сердцебиение или «пропущенный удар» сердца. При нормальном сердцебиении активность желудочков после предсердий четко согласована, так желудочки могут перекачивать максимальное количество крови, как в легкие, так и к остальным органам тела. При преждевременной деполяризации желудочков они становятся активными раньше времени (преждевременно сокращаются), следовательно, нормальная циркуляция крови нарушается. Однако ПДЖ обычно не представляет опасности и протекает бессимптомно у здоровых людей
Преждевременная деполяризация предсердий
Преждевременная предсердная деполяризация — это состояние, также известное как преждевременный предсердный комплекс или предсердная экстрасистола (ППД). Данное состояние является весьма распространенным и характеризуется возникновением преждевременных сокращений предсердий. В то время как при нормальном сердцебиении электрическая активность сердца регулируется синусовым узлом, при ППД предсердия деполяризуются раньше, чем это необходимо, следовательно, и сокращаются чаще, чем должно быть согласно норме.
Доскольнально природу преждевременной деполяризации предсердий медики объяснить не могут, однако существует несколько заболеваний, предрасполагающих к развитию этого состояния. ППД часто встречается у здоровых молодых и пожилых людей, протекает бессимптомно и не считается чем-то аномальным. Иногда ощущается при прощупывании пульса как «пропущенный удар сердца» или как быстрое сердцебиение. В большинстве случаев для ППД не требуется никакого специфического лечения.
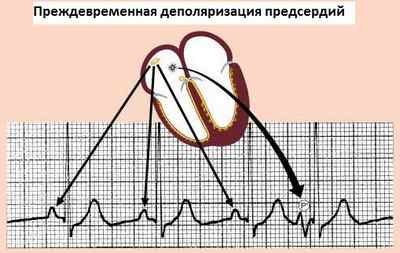
Рисунок 2. Преждевременная деполяризация предсердий
На рисунке 2 можно увидеть, что зубец Р не изменяется, интервал Р-Р постоянен. Данные показатели ЭКГ могут быть присущи как ППД, так и синусовой аритмии.
Причины преждевременной деполяризации предсердий и желудочков
Причины преждевременной деполяризации предсердий
Основными причинами ППД являются такие факторы:
- курение;
- употребление алкоголя;
- стрессы;
- усталость;
- плохой, беспокойный сон;
- прием лекарственных препаратов, вызывающих побочные эффекты со стороны сердца.
Обычно преждевременная деполяризация предсердий не опасна и не является поводом для беспокойства. Нередко предсердная экстрасистолия происходит из-за травмы сердца или заболевания, связанного с функцией сердца.
Причины преждевременной деполяризации желудочков
Основными причинами ПДЖ являются:
- острый инфаркт миокарда;
- клапанная болезнь сердца, особенно пролапс митрального клапана;
- кардиомиопатия (например, ишемическая, дилатационная, гипертрофическая, инфильтративная);
- ушиб сердца (последствие травмы);
- брадикардия;
- тахикардия (избыток катехоламинов);
Некардиологические причины ПДЖ могут быть такими:
- электролитные нарушения (гипокалиемия, гипомагниемия, гиперкальциемия);
- прием лекарственных препаратов (например, дигоксина, трициклических антидепрессантов, эуфиллина, амитриптилина, псевдоэфедрина, флуоксетина);
- прием таких наркотических препаратов, как кокаин, амфетамины;
- употребление кофеина и алкоголя;
- прием анестетиков;
- хирургические вмешательства;
- инфекционные заболевания с тяжелым воспалением;
- стрессы и бессонница.
Симптомы преждевременной деполяризации предсердий и желудочков
Основными симптомами преждевременной деполяризации предсердий являются следующие состояния:
- ощущение интенсивных толчков, происходящих в сердце (такое состояние может быть следствием сокращений желудочка после паузы);
- умеренные гемодинамические нарушения, например, сердцебиение более активное, чем обычно;
- одышка;
- слабость;
- головокружение.
Нередко симптомы отсутствуют вообще, а ППД диагностируется после расшифровки ЭКГ или при прощупывании пульса с обнаружением так называемого «выпадения» одного удара.
Симптомы преждевременной деполяризации желудочков
Иногда симптомы полностью отсутствуют. В ряде других случаев могут присутствовать такие симптомы:
- временное усиление силы сокращения сердца;
- ощущение сильных толчков;
- обморок, тошнота;
- ощущение трепетания сердца;
- боль в груди;
- потливость;
- затрудненное дыхание;
- пульс более 100 ударов в минуту в состоянии покоя.
Методы лечения преждевременной деполяризации предсердий и желудочков
Методы лечения преждевременной деполяризации предсердий
При любых заметных изменениях сердечного ритма, сопровождающихся описанными выше симптомами, необходимо обратиться к врачу. Преждевременная деполяризация предсердий нередко не нуждается в лечении, однако при дискомфорте или плохом самочувствии назначают такие средства, как бета-блокаторы или антиаритмические препараты. Эти препараты обычно подавляют преждевременные сокращения и способствуют нормализации электрической активности сердца.
Методы лечения преждевременной деполяризации желудочков
Преждевременная деполяризация желудочков требует чуть большего внимания как со стороны больного, так и со стороны врача. Если ПДЖ сопровождается такими симптомами, как обморок и приступы тошноты, если больной чувствует боли в сердце, необходима катетерная абляция или установка электрокардиостимулятора. Такой метод лечения, как электрокардиостимулятор, применяется, когда речь идет о неустранимой аномалии электрической активности сердца.
При отсутствии заболевания сердца, а также других нарушений функции сердца, преждевременную деполяризацию желудочков лечить не нужно. Вспомогательные методы лечения это:
- кислородная терапия;
- восстановление баланса электролитов;
- профилактика ишемии или инфаркта.
Существует несколько факторов, на которые необходимо обратить внимание до начала лечения. К ним относятся:
- гипоксия;
- токсичные препараты;
- правильный электролитный баланс.
Ранняя диагностика и правильное лечение ишемической болезни сердца обязательны для успешного восстановления электрической активности сердца.
Лекарственные препараты, применяемые для лечения преждевременной желудочковой деполяризации, это:
- пропафенон, амиодарон;
- бета-адреноблокаторы: бисопролол, атенолол, метопролол и другие;
- омега-3 жирные кислоты, верапамил, дилтиазем, панангин, дифенилгидантоин.
Профилактика
С целью профилактики нарушения электрической активности сердца рекомендуется физическая активность, контроль массы тела, уровня сахара в крови.
Рекомендуются следующие продукты:
- орехи, натуральные масла;
- продукты, богатые клетчаткой и витаминами;
- жирная рыба;
- молочные продукты.
Необходимо ограничить:
Рекомендуется исключить:
- кофеин и никотин (наилучший вариант — полный отказ от курения);
- любые стимуляторы на основе кофеина, препараты для похудения, стимулирующие активность сердца и ЦНС.
По материалам:
© 1998-2016 Mayo Foundation for Medical Education and Research
©1996-2016 MedicineNet, Inc.
Jatin Dave, MD, MPH; Chief Editor: Jeffrey N Rottman, MD
© 2005 — 2016 Healthline Media
Cardiac Health 2016
Suzuki S, Sagara K, Otsuka T, Kano H, Matsuno S, Takai H, Uejima T, Oikawa Y, Koike A, Nagashima
K, Kirigaya H, Yajima J, Tanabe H, Sawada H, Aizawa T, and Yamashita T.

Как после новогодних праздников восстановить нормальную работу организма?

Почему носовая слизь полезна для здоровья?

Какие микроорганизмы живут в магазинных тестерах косметики?

Что общего между чипсами и бытовыми чистящими средствами?

Почему нужно употреблять рыбий жир каждый день?

Искусственное мясо, идентичное натуральному

Бесполезные лекарства или лекарства, которые не стоят ваших денег

Лазерная динамическая эпиляция: революция в борьбе с нежелательными волосами

Лучший способ бросить курить

Гомеопатия — надо ли ее запрещать?
- Нарушения ритма сердца. Вопросы и ответы — вопросы и ответы в разделе \»Кардиология\»
- Боль в груди. Как понять, что болит — заболевания, вызывающие боли в груди; почему нельзя терпеть такие боли. Ишемическая болезнь сердца, стенокардия, инфаркт миокарда: причины, формы, признаки, характер болей, оказание первой помощи
- Электрокардиостимуляторы — что должен знать больной о кардиостимуляторе
- Лечение нарушений ритма сердца. Антиаритмические средства. Дисфункции синусового узла
У нас также читают:
- Что такое капилляриоз? — описание нематодной инфекции, виды возбудителей, способы заражения человека. Симптомы кишечного, легочного, печеночного капилляриоза. Лечение капилляриоза, профилактика паразитарных инфекций
- Теоретические основы диагностики в тибетской медицине
- Другой вариант кольцевого разминания, массаж — видео
- Типичные ошибки в работе психолога-консультанта или благие намерения как болезни роста — о некоторых основных ошибках, допускаемых начинающими психологами в процессе индивидуального, группового и семейного консультирования (психотерапии) вследствие чрезмерной мотивации помогающего поведения и грозящих стать существенным фактором профессионального выгорания специалиста
http://www.medicinform.net/cardio/cardio_pop112.htm
Преждевременная деполяризация (возбуждение) желудочков
К этому виду нарушения ритма относят те случаи, когда сокращения сердца в желудочках наступают преждевременно, вне зависимости от синусового ритма. А именно желудочковые экстрасистолы, тахикардия. Патология встречается у лиц с органическими болезнями сердца, так и без них, может протекать бессимптомно. К факторам риска относят ИБС, мужской пол, возраст, снижение количества калия и магния в крови, кардиомиопатии.
Причины возникновения
- Болезни сердца — пороки сердца с поражением клапанов, ишемия миокарда, миокардит, травма сердца, тахикардия
- Общие патологии — электролитные нарушения, вегетативная дистония, климакс, предменструальный период, гипоксия, гиперкапния, анестезия, инфекция, хирургическое вмешательство, стресс.
- Прием лекарственных препаратов, в том числе антиаритмических, эуфиллина, амитриптилина.
- Употребление алкоголя, наркотических средств, курение.
Признаки преждевременной деполяризации желудочков
Известны несколько механизмов развития заболевания:
- триггерная активность – возникновение импульса преждевременное после постдеполяризации. При этом механизме экстрасистолы появляются при брадикардии, реперфузионных нарушениях ритма при инфаркте, передозировке дигиталисом, ишемии, электролитных нарушениях;
- повторный вход возбуждения – развивается при неоднородности сердечной мышцы, когда в участках ишемического поражения есть участки с различной скоростью проведения импульса;
- автоматизм – осуществляется за счет эктопических очагов желудочков. Механизм связан с электролитными изменениями, ишемией, переизбытком катехоламинов.
Диагностика
Симптоматика состояния разнообразна и протекает как бессимптомно, так и с жалобами на ощущение замирания сердца, пульсации, сердцебиение, слабость. Другие признаки могут быть проявлением основного заболевания, приведшего к аритмии.
При анализе анамнеза следует учитывать наличие структурного поражения сердца, вредных привычек, прием медикаментов. Во время осмотра наблюдается пульсация шейных вен, уменьшение звучности сердечных тонов.
На ЭКГ выявляется не только экстрасистолия, тахикардия, но и заболевание сердца, вызвавшая преждевременную деполяризацию желудочков. Регистрируется деформированный и широкий желудочковый комплекс, компенсаторная пауза. Предсердный комплекс не зависит от желудочкового, экстрасистолы могут быть одиночными и политопными, моно- и полиморфными.
В нашем медицинском центре для уточнения диагноза помимо ЭКГ-исследования, специалист может назначить и другие виды диагностических мероприятий:
- Холтеровское мониторирование ЭКГ.
- УЗИ сердца.
- электрофизиологическое исследование.
Так как заболевание может не проявляться, рекомендуется всем проходить профилактический осмотр с обязательным снятием ЭКГ.
Лечение преждевременной деполяризации желудочков в ОН КЛИНИК
При отсутствии болезней сердца и симптомов обычно не требуется лечения. Рекомендуется отказ от вредных привычек, вызывающих аритмию, коррекция нарушений электролитов, замена лекарственных препаратов. При плохой переносимости экстрасистолии будет полезной седативная терапия, коррекция дисбаланса в работе вегетативной нервной системы.
При имеющемся сопутствующем заболевании, наличии осложнений, тяжелой переносимости приступов назначаются медикаменты или хирургическое лечение (деструкция очага, имплантация кардиовертера). Тактика лечения и прогноз составляется специалистом Международного медицинского центра ОН КЛИНИК индивидуально для каждого пациента.
Преждевременная деполяризация желудочков (I49.3)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Классификация
Этиология и патогенез
Основные механизмы развития экстрасистолии:
Особенности патогенеза желудочковой экстрасистолии:
Эпидемиология
Признак распространенности: Очень распространено
По данным некоторых авторов, это нарушение ритма сердца считают самым распространённым, и при длительном мониторировании ЭКГ его выявляют у 40-75% обследованных (как больных, так и здоровых).
Распространенность желудочковых экстрасистол значительно возрастает при наличии органических заболеваний сердца, особенно сопровождающихся поражением миокарда желудочков, коррелируя с выраженностью его дисфункции. Независимо от наличия или отсутствия патологии сердечно-сосудистой системы частота этого нарушения ритма увеличивается с возрастом. Отмечена также связь возникновения желудочковых экстрасистол со временем суток. Так, в утренние часы они наблюдаются чаще, а ночью, во время сна, — реже.
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Жалобы больных с экстрасистолией зависят от состояния нервной системы. При высоком пороге раздражения больные не ощущают экстрасистол, которые случайно обнаруживаются при врачебном осмотре.Многие больные чувствуют перебои в работе сердца в первые дни и недели после их появления, а затем привыкают к ним.
Ощущение сильного удара или толчка в области сердца вызывается энергичным, с большим ударным объемом, первым сокращением после экстрасистолы и гораздо реже является результатом самой экстрасистолы. При этом чувство кратковременной остановки сердца вызывается длительной компенсаторной паузой. Эти ощущения могут сочетаться, и больные описывают их как перескакивание, переворачивание и замирание сердца. При бигеминии и частых групповых экстрасистолах больные чаще всего ощущают непродолжительное сердцебиение, сжатие, тупые удары или трепетание в области сердца. Боли в области сердца встречается редко и бывают коротким прободающего типа или в виде неопределенной болезненности, связанной с раздражением интерорецепторов вследствие переполнения кровью желудочков во время постэкстрасистолической паузы. Появлению болевых ощущений способствует резкое расширение предсердий вследствие одновременного или почти одновременного сокращения предсердий и желудочков.
Ощущение волны, идущей от сердца к шее или голове, чувство сжатия или прилива крови к шее совпадают с преждевременным сокращением сердца. Они вызваны обратным кровотоком из правого предсердия к шейным венам вследствие одновременного сокращения предсердий и желудочков при закрытом трехстворчатом клапане.
Иногда при экстрасистолии появляются симптомы, связанные с ишемией головного мозга – головокружение, чувство дурноты и другие. Не всегда легко отличить, в какой степени эти симптомы обусловлены невротическими, и в какой – гемодинамическими факторами. Наиболее часто общая симптоматика при экстрасистолической аритмии является выражением вегетативных нарушений.
Объективные симптомы при экстрасистолии
Важным и четким аускультативным признаком является преждевременное появление сердечных сокращений. Они слышны раньше, чем ожидается регулярное сокращение сердца.
Сила первого тона зависит от длительности интервала перед экстрасистолой, наполнения желудочков и положения атриовентрикулярных клапанов в момент экстрасистолического сокращения. Расщепленный первый тон — результат неодновременного сокращения обоих желудочков и неодновременного закрытия трехстворчатого и двухстворчатого клапанов при желудочковых экстрасистолах.
Второй тон, как правило, слабый, потому что малый ударный объем во время экстрасистолии приводит к незначительному повышению давления в аорте и легочной артерии. Расщепленный второй тон объясняют неодновременным захлопыванием полулунных клапанов вследствие изменения соотношения между давлением в аорте и легочной артерии.
При ранних экстрасистолах сокращение желудочков настолько слабо, что не может преодолеть сопротивление в аорте, и полулунные клапаны вообще не открываются, в результате чего второй тон при такой экстрасистоле отсутствует — бесплодные экстрасистолы.
Продолжительная пауза после преждевременного сокращения является важным признаком экстрасистолии. Однако она может отсутствовать, например, при интерполированных экстрасистолах. Самая длинная диастолическая пауза наблюдается после желудочковых экстрасистол; более короткая — после предсердных и узловых экстрасистол. В то же время отличить желудочковые экстрасистолы от наджелудочковых на основании аускультативных данных достаточно сложно.
Регулярная экстрасистолия, получившая название аллоритмии, имеет свои аускультативные особенности. В аллоритмической группе каждое второе сокращение при бигеминии и третье при тригеминии представляет собой экстрасистолу. Во время экстрасистолического сокращения почти всегда наблюдается резкая акцентуация первого тона. Это позволяет отличить экстрасистолическую аллоритмию от аллоритмии при частичной атриовентрикулярной блокаде с соотношением 3:2 или 4:3, при которой сила сердечных тонов не изменяется, и преждевременные сокращения отсутствуют.
Залповые (групповые) экстрасистолы вызывают несколько громких и быстро следующих друг за другом хлопающих тонов, причем после последнего из них наблюдается длительная постэкстрасистолическая пауза. Частые экстрасистолы при выслушивании напоминают аритмию при мерцании предсердий.
Если у больного имеется систолический шум, то он слышен менее отчетливо во время экстрасистол относительно нормальных сокращений. Во время первого после экстрасистолы синусового сокращения выслушивается усиление систолических шумов выброса (стеноз аортального клапана) и ослабление пансистолических шумов регургитации (недостаточность митрального клапана). Исключение из этого правила составляют шумы регургитации при недостаточности трехстворчатого или двухстворчатого клапана при ИБС, сопровождающейся дисфункцией соответствующих папиллярных мышц.
При исследовании пульса определяются длительные постэкстрасистолические паузы, появляется дефицит пульса. При бигеминии с выпадением экстрасистолической пульсовой волны образуется так называемая ложная брадикардия. Пульс остается правильным и замедленным.
При осмотре шейных вен обнаруживают систолическую пульсацию, характерную для желудочковых и особенно узловых экстрасистол, когда предсердия и желудочки сокращаются одновременно. В этот момент трехстворчатый клапан закрыт, и кровь возвращается из правого предсердия к шейным венам.
Блокированные предсердные экстрасистолы представляют собой изолированные внеочередные сокращения предсердий с последующей блокадой проведения импульса на уровне АВ соединения. Аускультативно они не обнаруживаются, думать об их наличии можно только при сочетании положительного венного пульса с длительной паузой артериального пульса.
Отличительные особенности экстрасистолической аритмии при наличии органического заболевания сердца и при его отсутствии.
Диагностика
Изредка желудочковые экстрасистолы могут проводиться ретроградно на предсердия и, достигнув синусового узла, разряжает его; в этих случаях компенсаторная пауза будет неполной.
Лишь иногда, обычно на фоне относительно редкого основного синусового ритма, компенсаторная пауза после желудочковой экстрасистолы может отсутствовать. Это объясняется тем, что очередной (первый после экстрасистолы) синусовый импульс достигает желудочков в тот момент, когда они уже вышли из состояния рефрактерности. При этом ритм не нарушается и желудочковые экстрасистолы называются «вставочными».
Компенсаторная пауза может отсутствовать и при желудочковой экстрасистолии на фоне мерцательной аритмии.
Следует подчеркнуть, что ни один из перечисленных ЭКГ-признаков не обладает 100% чувствительностью и специфичностью.
Для оценки прогностической значимости желудочковой экстрасистолии может быть полезно оценить особенности желудочковых комплексов:
Клиническое значение имеет определение моно-/политопности желудочковой экстрасистолы, которое проводится с учетом постоянства интервала сцепления и формы желудочкового комплекса.
Монотопность говорит о наличии определенного аритмогенного очага. Расположение которого может быть определено по форме желудочковой экстрасистолы:
При мономорфной желудочковой экстрасистоле с непостоянным интервалом сцепления следует думать о парасистолии – одновременной работе основного (синусового, реже мерцания/трепетания предсердий) и дополнительного водителя ритма, расположенного в желудочках. Парасистолы следуют друг за другом через разные промежутки времени, однако интервалы между парасистолами кратны наименьшему из них. Характерны сливные комплексы, которым может предшествовать зубец Р.
— сегмент ST и зубец Т направлены в противоположную сторону от QRS (дискордантность);
— зубцы Т асимметричны, а сегменты ST обычно не имеют начальной горизонтальной фазы, сразу направляясь книзу или кверху.
Холтеровское мониторирование ЭКГ используют для диагностики симптоматических и бессимптомных ЖЭ, для их прогностической оценки и стратификации риска в различных популяциях, а также для оценки эффективности противоаритмической терапии. Исследование показано не только при наличии ЖЭ на стандартной ЭКГ или в анамнезе, но и всем больным с органическими заболеваниями сердца независимо от наличия клиники желудочковых аритмий и выявления их на стандартных ЭКГ. Оно даёт возможность оценить частоту, длительность, моно-/политопность ЖЭ, их зависимость от времени суток, физической нагрузки, изменений сегмента SТ, частоты ритма и других факторов. Исследование необходимо проводить до начала лечения.
Нагрузочные электрокардиографические пробы. С их помощью можно оценить возможный риск развития аритмий при ИБС. Иногда пробы позволяют выявить аритмии, индуцированные физической нагрузкой.
Эхокардиография позволяет определить морфологические и функциональные изменения сердца (клапанные дефекты, гипертрофию миокарда ЛЖ, фракцию выброса ЛЖ, наличие зон гипо- и акинезии, увеличение полостей сердца), которые могут стать причиной аритмии. Сигнал-усреднённая электрокардиография, анализ дисперсии интервала Q-T, исследование вариабельности сердечного ритма и поздних потенциалов желудочков позволяют оценить риск развития потенциально опасных желудочковых аритмий и ВСС.
Внутрисердечное электрофизиологическое исследование. В случае ЖЭ показанием к проведению внутрисердечного электрофизиологического исследования может стать необходимость установить механизм и место возникновения экстрасистолы (при частой монотопной ЖЭ). Индукция с помощью локализованного стимула ЖЭ, полностью идентичных «естественным», подтверждает точность топического диагноза и делает возможным аблацию аритмогенного очага.
Лабораторная диагностика
Дифференциальный диагноз
Осложнения
Групповые экстрасистолии могут трансформироваться в более опасные нарушения ритма: предсердные – в трепетание предсердий, желудочковые – в пароксизмальную тахикардию. У пациентов с перегрузкой или дилатацией предсердий экстрасистолия может перейти в мерцательную аритмию.
Частые экстрасистолии вызывают хроническую недостаточность коронарного, церебрального, почечного кровообращения.
Наиболее опасными являются желудочковые экстрасистолии ввиду возможного развития мерцания желудочков и внезапной смерти.
Более высока вероятность желудочковой тахикардии и фибрилляции желудочков, если:
— наблюдается групповая экстрасистолия.
— ранние желудочковые экстрасистолы
Пройти лечение в Корее, Израиле, Германии, США
Получить консультацию по медтуризму

Пройти лечение в Корее, Турции, Израиле, Германии и других странах
Выбрать иностранную клинику
Бесплатная консультация по лечению за рубежом! Оставьте заявку ниже
Получить консультацию по медтуризму
После отнесения пациента к той или иной категории риска может решаться вопрос о выборе лечения. Независимо от категории желудочковой экстрасистолии необходимо этиотропное лечение там, где это необходимо. Как и при лечении наджелудочковой экстрасистолии, основным методом контроля эффективности терапии является холтеровское мониторирование: снижение числа желудочковых экстрасистол на 75-80% свидетельствует об эффективности лечения.
Тактика лечения для больных с разными в прогностическом плане желудочковыми экстрасистолами:
— У больных с доброкачественной желудочковой экстрасистолией, которая субъективно хорошо переносится больным возможен отказ от антиаритмической терапии.
— Больным с доброкачественной желудочковой экстрасистолией, которая субъективно плохо переносится, а также больным с потенциально злокачественными аритмиями неишемической этиологии предпочтительно назначение антиаритмиков I класса . При их неэффективности – амиодарона или соталола . Данные препараты назначаются только при неишемической этиологии желудочковой экстрасистолии – у постинфарктных больных, согласно данным доказательных исследований, выраженный проаритмический эффект флекаинида, энкаинида и этмозина сопряжен с увеличением риска смерти 2,5 раза! Риск проаритмического действия повышен также при активном миокардите.
Из анитиаритмиков I класса эффективны:
— Пропафенон ( Пропанорм , Ритмонорм ) внутрь по 600-900 мг/сут, или ретардные формы (пропафенон SR 325 и 425 мг, назначаются дважды в день). Терапия обычно хорошо переносится. Возможны комбинации сбетаблокаторами , d,l-соталолом ( Сотагексал , Соталекс ), верапамилом ( Изоптин , Финоптин ) (под контролем ЧСС и АВ-проводимости!), а также с амиодароном ( Кордарон , Амиодарон) в дозе 200-300 мг/сут
— Этацизин внутрь по 100-200 мг/сут. Терапию начинают с назначения половинных доз (по 0,5 табл. 3-4 раза в день) для оценки переносимости. Комбинации с препаратами III класса могут быть аритмогенны. Комбинация с бетаблокаторами целесообразна при гипертрофии миокарда (под контролем ЧСС, в небольшой дозе!).
— Этмозин внутрь по 400-600 мг/сут. Терапия начинается с назначения меньших доз – по 50 мг 4 раза в день. Этмозин не удлиняет интервал QT, обычно хорошо переносится.
— Флекаинид внутрь 200-300 мг/сут. Достаточно эффективен, несколько снижает сократимость миокарда. У части больных вызывает парестезии.
— Дизопирамид внутрь 400-600 мг/сут. Может провоцировать синусовую тахикардию, в связи с чем целесообразны комбиниции с бетаблокаторами или d,l-соталолом.
— Аллапинин – препарат выбора при тенденции к брадикардии. Назначается в виде монотерапии в дозе 75 мг/сут. в виде монотерапии или по 50 мг/сут. в комбинации с бетаблокаторами или d,l-соталолом (не более 80 мг/сут.). Данная комбинация часто целесообразна, поскольку повышает антиаритмический эффект, снижая влияние препаратов на ЧСС и позволяет назначать меньшие дозы при плохой переносимости каждого препарата в отдельности.
— Реже используются такие препараты, как Дифенин (при желудочковой экстрасистолии на фоне дигиталисной интоксикации), мексилетин (при непереносимости других антиаритмиков), аймалин (при WPW-синдроме, сопровождающемся пароксизмальной наджелудочковой тахикардией), Новокаинамид (при неэффективности или напереносимости других антиаритмиков; препарат довольно эффективен, однако крайне неудобен в использовании и при длительном применении может приводить к агранулоцитозу).
— Следует отметить, что в большинстве случаев желудочковой экстрасистолии верапамил и бетаблокаторы неэффективны. Эффективность препаратов первого класса достигает 70%, однако необходим строгий учет противопоказаний. Использование хинидина ( Кинидин Дурулес ) при желудочковой экстрасистолии нежелательно.
Целесообразен отказ от алкоголя, курения, избыточного потребления кофе.У больных с доброкачественными желудочковыми экстрасистолами антиаритмик может назначаться только в то время суток, когда проявления экстрасистолии субъективно ощущаются. В ряде случаев можно обйтись применением Валокордина , Корвалола . У некоторых пациентов целесообразно применение психотропной и/или вегетотропной терапии ( Феназепам , Диазепам, Клоназепам ).
Частая желудочковая экстрасистолия требует парентеральной терапии в случаях ее острого проявления или учащения у больных с высоким риском внезапной смерти. То есть парентеральная терапия показана больным с острым инфарктом миокарда, выраженной дисфункцией миокарда, эпизодами желудочковой тахикардии в анамнезе, а также при электролитных нарушениях и гликозидной интоксикации.
Частота желудочковой экстрасистолии может уменьшаться но фоне терапии бетаблокаторами (преимущественно при инфаркте миокарда). В/в болюсно в острый период и в дальнейшем капельно вводятся амиодарон или лидокаин.
При желудочковой экстрасистолии вследствие гипокалиемии вводится калия хлорид в/в до 4-5 мэкв/кг/сут до достижения верхней границы нормы сывороточного калия . Кратность введения и продолжительность лечения определяют по уровню калия в крови.
При желудочковой экстрасистолии вследствие гипомагниемии показан магния сульфат в/в по 1000 мг 4 р/сут (дозу рассчитывают по магнию) до достижения верхней границы нормы сывороточного магния . При тяжелой гипомагниемии суточная доза может достигать 8-12 г/сут (дозу рассчитывают по магнию).
При желудочковой экстрасистолии вследствие гликозидной интоксикации показан димеркапрол в/в по 5 мг/кг 3-4 р/сут в 1-е сутки, 2 р/сут во 2-е сутки, затем 1 р/сут до устранения симптомов интоксикации + Калия хлорид в/в до 4-5 мэкв/кг/сут до достижения верхней границы нормы сывороточного калия (кратность введения и продолжительность лечения определяют по уровню калия в крови).
В некоторых случаях — при частой желудочковой экстрасистолией (до 20-30 тыс. в сутки) с идентифицированным при электрофизиологическом исследовании аритмогенным очагом и неэффективностью или при невозможности длительного приема антиаритмиков в сочетании с плохой переносимостью или плохим прогнозом – используется радиочастотная аблация .
Основным осложнением желудочковой экстрасистолии, определяющим ее клиническое значение, является внезапная смерть. Желудочковые нарушения ритма ассоциируются с вероятностью развития фатальных аритмий, т. е. с внезапной аритмической смертью. Для определения степени ее риска в реальной клинической практике применяется классификация по B.Lown, M.Wolf, в модификации M.Ryan и риск-стратификация желудочковых аритмий J. T. Bigger. Она предполагает проведение анализа не только характера желудочковой эктопической активности, но и ее клинических проявлений, а также наличия или отсутствия органического поражения сердца как причины ее возникновения.
Биггером (1984) была предложена прогностическая классификация, в которой даны характеристики доброкачетвенных, потенциально злокачественных и злокачественных желудочковых аритмий.
Прогностическая значимость желудочковых аритмий.
http://diseases.medelement.com/disease/3937
Преждевременная деполяризация желудочков
Рубрика МКБ-10: I49.3
Содержание
Определение и общие сведения [ править ]
Желудочковая экстрасистолия (ЖЭ) — это преждевременное по отношению к основному ритму возбуждение, исходящее из миокарда желудочков.
Этиология и патогенез [ править ]
ЖЭ отражают усиление активности клеток водителя ритма. Механизмами ЖЭ считают циркуляцию возбуждения, пусковую активность и усиление автоматизма. Циркуляция возбуждения происходит, когда существует односторонняя блокада в волокнах Пуркинье и вторичная медленная проводимость. Во время активации желудочка участок медленной проводимости активирует блокированную часть системы после восстановления в ней фазы рефрактерного периода, приводя к дополнительному сокращению. Циркуляция возбуждения может вызвать единичные эктопические сокращения или запустить пароксизмальную тахикардию. Усиленный автоматизм говорит о том, что эктопический очаг клеток водителя ритма существует внутри желудочка, у которого имеется подпороговый потенциал для запуска. Если основной ритм не подавляет эктопический очаг, возникает эктопическое сокращение.
При желудочковых экстрасистолах ретроградное проведение импульса на синусный узел, как правило, блокируется, собственный импульс в синусном узле возникает своевременно и также вызывает возбуждение предсердий. Зубец Р обычно не виден на ЭКГ, так как совпадает с комплексом QRS экстрасистолы, однако иногда зубец Р может регистрироваться до или после экстрасистолического комплекса (АВ-диссоциация в экстрасистолических комплексах). Желудочковые экстрасистолии разделяют в зависимости от локализации на правожелудочковые и левожелудочковые
Клинические проявления [ править ]
ЖЭ могут появляться с регулярной последовательностью бигеминия, тригеминия или квадригеминия.
ЖЭ с одинаковой морфологией называются мономорфными или одноочаговыми. Если ЖЭ 2 различных морфологий и более, они называются многоформными, плеоморфными или полиморфными.
Градация желудочковых экстрасистол по Лауну-Вольфу
I — до 30 экстрасистол за любой час мониторирования.
II — свыше 30 экстрасистол за любой час мониторирования.
III — полиморфные экстрасистолы.
IVa — парные экстрасистолы.
IVb — групповые экстрасистолы, триплеты и более, короткие пробежки желудочковой тахикардии .
V — ранние желудочковые экстрасистолы типа R на T.
Предполагалось, что высокие градации экстрасистол (классы 3-5) являются наиболее опасными. Однако в дальнейших исследованиях было установлено, что клиническое и прогностическое значение экстрасистолии (и парасистолии) практически целиком определяется характером основного заболевания, степенью органического поражения сердца и функциональным состоянием миокарда. У лиц без признаков поражения миокарда с нормальной сократительной функцией левого желудочка (фракция выброса больше 50%) экстрасистолия, включая эпизоды неустойчивой желудочковой тахикардии и даже непрерывно-рецидивирующей тахикардии, не влияет на прогноз и не представляет опасности для жизни. Аритмии у лиц без признаков органического поражения сердца называют идиопатическими. У больных с органическим поражением миокарда наличие экстрасистолии считается дополнительным прогностически неблагоприятным признаком. Однако даже в этих случаях экстрасистолы не имеют самостоятельного прогностического значения, а являются отражением поражения миокарда и дисфункции левого желудочка.
Преждевременная деполяризация желудочков: Диагностика [ править ]
ЭКГ критерии желудочковой экстрасистолии
— Широкий и деформированный комплекс QRS (>60 мс у детей до 1 года; >90 мс у детей младше 3 лет; >100 мс у детей от 3 до 10 лет; >120 мс у детей старше 10 лет и взрослых, отличающийся по морфологии от синусового), при этом сегмент ST и зубец Т располагаются дискондартно по отношению к главному зубцу комплекса QRS.
— При левожелудочковых экстрасистолах главный зубец комплекса QRS в отведении V1 направлен вверх, при правожелудочковых — вниз.
— Отсутствие зубца Р (за исключением очень поздних желудочковых экстрасистол, при которых зубец Р регистрируется своевременно, а экстрасистолический комплекс QRS возникает преждевременно, после укороченного интервала Р-Q) перед экстрасистолическим QRS-комплексом.
— Компенсаторная пауза чаще бывает полной; если эктопический импульс повелся ретроградно на предсердия — за аберрантным комплексом QRS выявляется «ретроградный» зубец Р — компенсаторная пауза может быть неполной.
Дифференциальный диагноз [ править ]
Преждевременная деполяризация желудочков: Лечение [ править ]
Экстрасистолия функционального происхождения в большинстве случаев не требует лечения. Это связано с тем, что у детей экстрасистолия не сопровождается субъективными проявлениями и не вызывает нарушений гемодинамики. Особенность детского возраста — развитие нарушений ритма сердца, на фоне выраженного нарушения нейрогенной регуляции сердечного ритма. Учитывая значение вегетативной и нервной системы в патогенезе развития данного нарушения сердечного ритма, значительная роль принадлежит препаратам, нормализующим уровень кардиоцеребральных взаимодействий, что составляет основу так называемой базисной антиаритмической терапии (в нее входят мембраностабилизирующие, ноотропные и метаболические препараты). Ноотропные и ноотропоподобные препараты оказывают трофическое влияние на вегетативные центры регуляции, способствуют усилению метаболической активности и мобилизации энергетических резервов клеток, регуляции корково-подкорковых взаимоотношений, оказывают мягкий и стимулирующий эффект на симпатическую регуляцию сердца. При выявлении признаков аритмогенной дилатации полостей сердца и диастолической дисфункции по данным ЭхоКГ, нарушений процессов реполяризации по данным ЭКГ и тредмил тестов, проводится метаболическая терапия.
При частоте суправентрикулярных и желудочковых экстрасистол более 10 000 в сутки, при наличии заболеваний и состояний, сопряженных с высоким риском развития жизнеугрожающих аритмий, для лечения экстрасистолии используются антиаритмические препараты I-IV класса. Начало лечения и подбор антиаритмических препаратов проводится под контролем ЭКГ и холтеровского мониторирования ЭКГ с учетом доз насыщения и циркадного индекса аритмии. Исключение составляют препараты длительного действия и амиодарон.
1. Для стабилизации вегетативной регуляции: фенибут (по 50-250 мг 3 раза в сутки сроком на 1-1,5 мес), пантогам (по 0,125-0,25 г 2-3 раза в сутки 1-3 мес), пикамилон, глутаминовая кислота, аминалон, кортексин (10 мг, внутримышечно, детям массой тела менее 20 кг — в дозе 0,5 мг на 1 кг массы тела, с массой тела более 20 кг — в дозе 10 мг/сут в течение 10 дней.
2. Метаболическая терапия: кудесан (по 10-11 капель — 0,5 мл 1 раз в день во время еды), элькар (детям в зависимости от возраста, начиная с периода новорожденности от 4 до 14 капель, курс лечения 4-6 нед), липоевая кислота (детям по 0,012-0,025 г 2-3 раза в сутки в зависимости от возраста, сроком на 1 мес), карнитен (детям до 2 лет назначается в дозе 150 мг/кг в сутки, 2-6 лет — 100 мг/кг в сутки, 6-12 лет — 75 мг/кг в сутки, от 12 лет и старше — 2-4 мг/кг в сутки), препараты магния (магнерот, магнеВ6) по 1/4-1 таблетке — 2-3 раза в день, курсом на 1 мес, милдронат (250 мг — 1-2 раза в день, курсом на 3 нед).
3. Мембранопротекторы и антиоксиданты: витамины Е, А, цитохром С (4,0 мл внутримышечно или внутривенно № 5-10), ксидифон, веторон (от 2 до 7 капель 1 раз в день после еды, курсом на 1 мес), актовегин (20-40 мг внутримышечно 5-10 дней).
4. Сосудистые препараты: пентоксифиллин, пармидин (по 1/2-1 таблетке 2-3 раза в день в зависимости от возраста, курсом на 1 мес), циннаризин.
5. Антиаритмические средства I-IV класса: амиодарон, ритмонорм (5-10 мг/кг в сутки, курсом 6-12 мес), атенолол (0,5-1 мг/кг в сутки), бисопролол (0,1-0,2 мг/кг в сутки), соталекс (1-2 мг/кг в сутки), этацизин (1-2 мг/кг в сутки в 3 приема), аллапинин (1-1,5 мг/кг в сутки в 3 приема).
http://wikimed.pro/index.php?title=%D0%9C%D0%9A%D0%91-10:I493







