Брадикардия: симптомы и лечение синусовой брадикардии
Что такое брадикардия сердца и как ее лечить?
Брадикардия – это одна из разновидностей аритмии, при которой частота сердечных сокращений составляет меньше 60 ударов в минуту. У тренированных спортсменов брадикардия может рассматриваться в качестве нормы, однако часто свидетельствует о сердечной патологии. Выраженная брадикардия (менее 40 ударов в минуту) ведет к развитию сердечной недостаточности, вследствие чего может понадобиться имплантация электрокардиостимулятора.
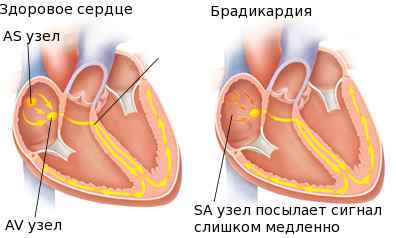
Заболевание может развиваться в двух случаях. Прежде всего, к урежению сердцебиения приводит уменьшение активности синусового узла, когда он генерирует мало электрических импульсов. Такую брадикардию называют синусной. А бывает такая ситуация, когда синусовый узел работает нормально, но электрический импульс не может проходить полноценно по проводящим путям и сердцебиение урежается.

Что это такое?
Под синусовой брадикардией понимают такое изменение сердечного ритма, при котором происходит уменьшение частоты сердечных сокращений до 50—30 ударов в минуту, обусловленное понижением автоматии синусового узла.
Причины данного состояния разнообразны:
- повышение тонуса парасимпатической нервной системы;
- повышение внутричерепного давления (при отёке мозга, опухоли, менингите, кровоизлиянии в мозг);
- влияние лекарственных препаратов (дигиталис, хинидин);
- склеротические изменения в миокарде, затрагивающие синусовый узел;
- воздействие холода;
- отравление свинцом, никотином;
- гипотиреоз (снижение функции щитовидной железы);
- голодание, брюшной тиф, желтуха и др.
Низкий пульс может быть у хорошо тренированных спортсменов и отдельных молодых здоровых людей (например велогонщик Мигель Индурайн имел пульс в покое 28 ударов/мин. Это является нормальным явлением при отсутствии других патологических симптомов, таких как усталость, слабость, головокружение, обмороки, дискомфорт в грудной клетке или затрудненное дыхание.
АВ-блокада может иметь три степени выраженности:
- Выраженная — ЧСС менее 40 уд/минуту
- Умеренная — 40 до 50 уд/минуту
- Легкая — 50 до 60 уд/минуту
При легкой и умеренной брадикардии нарушений кровообращения не развивается, т.к. сердце сокращается и с достаточной силой выталкивает кровь. А выраженная вызывает нарушение работы всех органов и систем, происходят многочисленные нарушения кровообращения, что связано с их кислородным голоданием, так как количество кислорода, поступающее к тканям с кровью, является недостаточным для нормальной жизнедеятельности организма человека. Выраженная брадикардия сопровождается бледностью кожных покровов и слизистых, могут возникнуть судороги и потеря сознания.
Виды брадикардии
Диагноз «Брадикардия» как симптом всегда учитывается в схеме лечения основного заболевания. Изменения могут возникнуть и затронуть любые уровни процесса распространения импульса по мышце сердца, поэтому принято различать следующие виды брадикардии:
Выраженная брадикардия может наступить при рефлекторном воздействии на активные точки: при надавливании на глазное яблоко, в надключичной ямке.
Брадикардия у спортсменов
Является физиологической, то есть, отражает норму. Дело в том, что во время постоянных тренировок сердце привыкает работать на максимальную мощность, чтобы обеспечить повышенные потребности организма в кислороде и питательных веществах, для чего ему приходится прокачивать большой объем крови в течение ограниченного промежутка времени.
То есть, сердце сокращается мощно и сильно, выталкивая за один удар большой объем крови, который необходим органам и тканям тренирующегося человека. Когда спортсмен не тренируется, его сердце, привыкнув сокращаться сильно, по-прежнему мощными толчками прокачивает кровь по сосудам.
Вследствие хорошей силы сокращений сердце может реже биться. Ведь одного мощного сокращения хватает на то, что придать крови сильный импульс, и она относительно долго будет течь по сосудам. Поэтому за счет силы и мощности сокращений, сердцу для прокачки крови вполне достаточно биться реже.
Симптомы брадикардии
Физиологический вид этого заболевания не имеет ярко выраженных клинических проявлений.
Основные симптомы брадикардии возникают при хронических формах. Это — головокружения и слабость, редкий сердечный ритм и ощущение, что сердце замирает, проблемы со сном и памятью.
Чтобы выявить, чем вызвано урежение числа сердечных сокращений, функциональным компонентом или блокадой сердца, делается инъекция атропина. При физиологической брадикардии эта процедура приводит число сердечных сокращений в норму. Отсутствие эффекта означает, что причина заболевания кроется в патологических нарушениях проводимости импульса.
Чем опасна брадикардия?
Физиологическая, легкая и умеренная брадикардия, как правило, к осложнениям не приводят. Основной опасностью выраженной брадикардии и приступов МЭС, являются асистолия (остановка сердца) и клиническая смерть вследствие ишемии головного мозга. Кроме этого, велика вероятность развития тромбоэмболических осложнений – тромбоэмболии легочных артерий, ишемического инсульта или инфаркта миокарда.
Вследствие нарушения проведения импульса при брадикардии может развиться частая желудочковая экстрасистолия или пароксизмальная желудочковая тахикардия, что чревато возникновением фибрилляции желудочков и летальным исходом.
Диагностика
Диагностика брадикардии включает в себя сбор анамнеза, осмотр пациента: определение пульса, выслушивание сердечных тонов, определение дыхательной аритмии (при наличии).
Инструментальное обследование включает в себя проведение электрокардиограммы, а также суточного мониторирования ЭКГ.
При наличии органических форм брадикардии показано проведение УЗИ сердца, ультразвуковой эхокардиографии.
Лечение брадикардии
Физиологическая брадикардия не требует никакого лечения, как и брадикардия, не сказывающаяся на общем самочувствии. К терапии патологической брадикардии приступают после выяснения причины. Принцип лечения заключается в воздействии на первопричину, на фоне чего ЧСС нормализуется.
Медикаментозная терапия заключается в назначении медикаментов, повышающих ЧСС. Это такие лекарства как:
Применение этих препаратов имеет свои особенности, а поэтому их может назначать только врач.
При возникновении гемодинамических нарушений (слабости, быстрой утомляемости, головокружений) врач может приписать пациенту тонизирующие лекарственные средства: настойку женьшеня, элеутерококка, кофеин. Эти препараты ускоряют ЧСС и повышают артериальное давление.
Кардиостимулятор
Когда у человека регистрируется выраженная брадикардия и на этом фоне развивается сердечная недостаточность — прибегают к имплантации в сердце кардиостимулятора. Это приспособление самостоятельно генерирует электрические импульсы. Стабильный заданный сердечный ритм благоприятствует восстановлению адекватной гемодинамики.
Операция проводится под общим обезболиванием и длится около часа. Через подключичную вену под контролем рентгеновского аппарата вводится двойной электрод в правый желудочек и предсердие. Стимулятор подшивается в подключичной области или под кожей на животе.
Пациент проводит в хирургическом отделении не дольше недели.
Как лечить брадикардию народными средствами?
В настоящее время доказанной эффективностью в лечении брадикардии обладают следующие народные методы:
- Смесь из меда, лимона и чеснока. Для ее приготовления следует помыть лимоны и ошпарить кипятком, после чего выдавить из них сок. Затем почистить 10 средних головок чеснока и измельчить их до состояния кашицы. Готовую чесночную кашицу смешать с лимонным соком до получения гомогенной, однородной массы. Затем к чесночно-лимонной массе добавить один литр меда, и всю смесь хорошо перемешать. Готовую массу в закрытой посуде поместить в холодильник и настаивать в течение 10 дней. После чего съедать по 4 чайных ложки каждый день перед приемом пищи.
- Отвар тысячелистника. Для его приготовления следует 50 г сухой травы залить 500 мл теплой воды, после чего довести ее до кипения. Кипятить 10 минут, затем настаивать в течение часа. Готовый отвар процедить и принимать по одной столовой ложке по три раза в день.
- Грецкие орехи, которые следует кушать каждый день. Орехи должны присутствовать в рационе питания человека каждый день. Лучше всего есть орехи на завтрак.
Обычно лечение брадикардии длительное, а народные методы можно использовать сколь угодно долго.
Образ жизни с брадикардией
Легкая и умеренная брадикардия не требует кардинального изменения привычных физических нагрузок или повседневной активности. Достаточно соблюдать принципы здорового образа жизни, основы рационального питания и выработать адекватный режим труда и отдыха.
При выраженной брадикардии с приступами МЭС пациент должен избегать чрезмерных психотравмирующих ситуаций, значимых физических нагрузок.
Обеим категориям пациентов полезно узнать, что при брадикардии желательно употреблять в пищу такие продукты, как грецкие орехи, смесь меда, лимона и чеснока, а также отвар тысячелистника, так как эти продукты благотворно влияют на сократительную способность сердечной мышцы. Всем лицам с заболеваниями сердечно – сосудистой системы нужно избавиться от вредных привычек, соблюдать диету с потреблением низкокалорийных продуктов и чаще отдыхать на свежем воздухе.
Если брадикардия развивается у беременной женщины, способность выносить ребенка зависит от основного заболевания. Как правило, легкая и умеренная брадикардия не влияет на снабжение кислородом плода. Если будущая мама принимает какие- то лекарства, она должна согласовать возможность их приема с лечащим акушером.

Неблагоприятно влияет на прогноз течения брадикардии наличие органических поражений сердца. Значительно отягощает возможные последствия брадикардии возникновение приступов Морганьи—Адамса—Стокса без решения вопроса о проведении электростимуляции. Сочетание брадикардии с гетеротопными тахиаритмиями повышает вероятность тромбоэмболических осложнений. На фоне стойкого снижения ритма возможно развитие инвалидизации пациента.
При физиологической форме брадикардии или ее умеренном характере прогноз удовлетворительный.
Берут ли в армию при брадикардии?
В перечне заболеваний, когда призывник считается негодным к прохождению воинской обязанности, брадикардия отсутствует, поскольку это не заболевание, а диагностический признак патологий работы сердца.
При диагностировании брадикардии молодой человек должен пройти обследование ССС, и только на основании выявленного/не выявленного заболевания решается вопрос о пригодности к службе. По ст. 42-48 негодными к службе признаются юноши с заболеваниями — АВ-блокадой и синдромом слабости синусового узла. При отсутствии этих патологий призывник не освобождается от прохождения воинской службы.
http://medsimptom.org/bradikardiya/
Sosudinfo.com
Брадикардия, что это такое? Почему сердце начинает биться пугающе медленно, а иногда и не очень ровно? Такие вопросы задают те, кто испытал ощущения замедления пульса, сопровождающиеся сильной слабостью и страхом.
Но всегда ли замедленный сердечный ритм опасен? Когда его необходимо срочно лечить, а когда он считается нормой?
Что такое брадикардия и чем она опасна?
Сердечные сокращения принято считать замедленными, если их частота становится:
- менее 60 в минуту у взрослых;
- реже 60-70 в минуту у детей от 1 до 6 лет;
- меньше 100 в минуту у грудничков.

Редкие сокращения сердца приводят к тому, что кровообращение замедляется, ткани и органы недополучают кислород и питательные элементы, замедляется обмен веществ. На фоне голодания жизненно важных систем и органов человек ощущает:
- слабость;
- холодный пот;
- сильную утомляемость даже после привычной работы;
- головокружение;
- потемнение в глазах;
- нарушение зрения из-за мелькания мушек;
- потеря сознания (длительность обморока зависит от тяжести заболевания).
Но чем опасна брадикардия? А тем, что если ее своевременно не начать лечить, то недостаточность кровоснабжения и возникающая в связи с этим симптоматика может спровоцировать следующие осложнения:
- ишемические поражения миокарда, сопровождающиеся приступами стенокардии различной интенсивности;
- возникновение хронической недостаточности кровообращения;
- ВСД, чаще по гипотоническому типу, но возможно и развитие гипертензий;
- приступы Морганьи-Эдамса-Стокса, когда внезапный обморок сопровождается судорогами, вызванными гипоксией головного мозга (от эпилептического припадка он отличается тем, что наступает внезапно, нет предвестников, характерных для эпилепсии);
- внезапная остановка сердца.
У детей при брадикардии симптомы проявляются сильнее чем у взрослых и несут большую опасность для здоровья. Это связано с тем, что в детском организме недостаточно развиты процессы адаптации к неблагоприятным фактором и распределение поступления для питания жизненно важных органов бывает не всегда полноценным. Выраженная брадикардия у детей часто провоцирует развитие судорожных припадков, во время которых возможна остановка сердца и летальный исход.
Почему возникает патология пульса?
Брадикардия сердца может быть:
- патологической;
- физиологической.
Патологическая недостаточность пульса
Развитие патологии возможно по нескольким причинам:
- Органическим. Нарушение проводимости миокарда (сердечная мышца перестает полноценно проводить сократительный импульс на участки сердца). Может возникать из-за слабости синусового узла (водителя ритма, задающего частоту сокращений), различных блокад или некроза миокарда, возникающего при ишемии.
- Токсическим. Инфекционные заболевания, сопровождающиеся сильной интоксикацией организма (менингит, гепатит, брюшной тиф), провоцируют появление в крови фосфорорганических соединений. Эти вещества крови угнетающе действуют на сократительную функцию сердца. Иногда такое может возникнуть из-за избытка в крови ионов калия или натрия. К этой же группе можно отнести отравления газами и некоторыми веществами.
- Гормональные. Угнетение функций щитовидной железы (гипотериоз) и некоторые заболевание надпочечников провоцируют изменение гормонального фона. Недостаточность гормонов часто провоцирует урежение ритма.
- Лекарственные. Прием некоторых медикаментозных препаратов (веропамил, нифедипин, резерпин) угнетающе действует на работу синусового узла.
- Бытовые. Алкоголь и курение вызывают хроническую интоксикацию, угнетающую деятельность водителя сердечного ритма.
- Голодание. Такое чаще всего случается у женщин, стремящихся быстро похудеть. Большинство диет исключают из рациона продукты, содержащие важные для обменных процессов вещества, что приводит к изменению формулы крови и общему клеточному голоданию. Женщины после диеты чувствуют сильную слабость, утомляемость и отмечают, что сердце стало реже биться.
- Экстракардиальные, внесердечные. Возникают из-за непрямого воздействия на сократительную функцию миокарда. К ним можно отнести: раздражение каротидного синуса (находится внизу шеи справа и слева) ношением тугих воротников, при язвенной болезни желудка и кишечника или при повышенном внутричерепном давлении.
- Идеопатические. Когда причины брадикардии выявить не удается, но наблюдается периодический или постоянный недостаток пульса, ставится диагноз идеопатическая брадикардия.
- Беременности. Изменения в организме, связанные с беременностью, могут спровоцировать сбои в работе систем и органов. Такое состояние опасно для беременной и для вынашиваемого ей ребенка. Брадикардические симптомы беременных требуют немедленного обследования и лечения.
Но несмотря на различие причин, все они вызывают опасные для жизни нарушения работы органов. Наиболее опасно урежение, сопровождающееся аритмией (пульс становится неровным, между 2 пульсовыми волнами возникает длительная пауза). Брадиаритмия чаще всего отмечается на фоне органических нарушений и при сильной интоксикации.

Физиологическое уменьшение сердечных сокращений
Не всегда редкие сердечные сокращения свидетельствуют о развитии патологии, в некоторых случаях они бывают и по физиологическим причинам. К разновидностям физиологических брадикардий относят:
- Спортивную. Пульс спортсмена или человека постоянно занимающегося тяжелым физическим трудом даже в состоянии бодрствования может быть 35-40 ударов в минуту. Такое возникает потому, что натренированная нагрузками сердечная мышца без особых усилий разгоняет кровь по органам и тканям, обеспечивая их полноценное питание. При физической нагрузке пульс спортсмена составляет 60-80 ударов (у обычного человека в это время возникает физиологическая тахикардия), а в состоянии покоя урежается.
- Дыхательную. На выдохе биение сердца замедляется, а на вдохе возвращается к норме. Такое изменение частоты сердцебиений связано с тем, что при дыхании колеблется давление внутри грудной клетки. Выявить эту причину легко: достаточно в момент снятия ЭКГ попросить задержать дыхание на короткое время. Задержка дыхания выровняет пульс.
- Покоя. У детей и взрослых в возрасте до 40 лет во время сна может появляться временная атриовентрикулярная блокада, замедляющая пульс до 30-40 ударов. Это состояние является вариантом нормы, и лечение брадикардии не требуется.
- Старческую. В пожилом и старческом возрасте происходит постепенное угасание всех функций организма, снижение активности обменных процессов. Если нет серьезных заболеваний и состояние не причиняет человеку сильного дискомфорта, то урежение пульса у пожилых считается нормальным.
При физиологическом снижении частоты сокращений миокарда нет дискомфорта, самочувствие человека не страдает. Лечебные мероприятия при физиологических брадикардиях не требуются.
Диагностика
Выраженная брадикардия, когда редкий пульс сохраняется длительное время, диагностируется легко. Достаточно снятия ЭКГ. А вот умеренная брадикардия, при которой низкая частота сердцебиений будет чередоваться с нормальной диагностируется сложнее и часто поводом для обследования у кардиолога станет жалоба на хроническую утомляемость. Для выявления патологии назначают:
- ЭКГ. Если даже на момент обследования урежения ритма не будет, то на пленке будут видны признаки слабости синусового узла или обнаружится наличие блокад, позволяющие предположить склонность к брадикардии.
- ЭКГ мониторинг. Снятие ЭКГ через определенное время в течение суток. Обследование проводится следующим способом: на тело пациента крепятся электроды, и человек возвращается к привычному образу жизни. Данные обследования позволяют определить выраженность брадикардических явлений в связи со степенью активности человека.
- Эхокардиография. Исследует состояние миокарда и позволяет обнаружить изменения структуры ткани (некроз, ишемия).
- Биохимия крови. Биохимический состав венозной крови позволяет определить соотношение ее главных компонентов (калия, натрия), а также выявить патологические соединения, возникающие при отравлениях или инфекционно-токсических процессах.
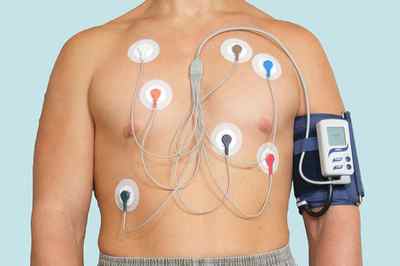
Эти обследования помогают не только выявить предположительную причину, но и определить степень выраженности процесса:
- легкий (50-60 в мин, лечение не требуется);
- умеренно выраженный (40-50 в мин, корректируется диетой и изменением образа жизни);
- выраженный (менее 40 в минуту, нуждается в серьезном лечении).
Лечение брадикардии проводится на основании данных, полученных при обследованиях.
Основы лечения недуга
Как лечить брадикардию? Можно ли ее вылечить в домашних условиях? И всегда ли необходимо лечить этот недуг?
Лечение брадикардии почти всегда проходит в стационаре, в домашних условиях можно вылечить этот недуг, только если он вызван голоданием с целью похудения. Если диета не была очень длительной, а диагностируется только легкая или умеренная брадикардия, то скорректировать нарушения получится полноценным питанием.
Во всех остальных случаях требуется обследование и лечебные мероприятия в стационарных условиях. Дети, вне зависимости от вызвавших патологию причин, лечатся только под наблюдением детского кардиолога.
В зависимости того, что вызвало снижение частоты сердцебиения, проводят:
- устранение провоцирующего фактора (отказ от вредных привычек, пролечивание инфекционных процессов), очень часто этого бывает достаточно для устранения возникшей симптоматики;
- налаживание полноценного режима труда и отдыха;
- подбор адекватной физической нагрузки, соответствующей возрасту и общему состоянию здоровья;
- составление меню для полноценного питания;
- назначение медикаментозных средств.
В тяжелых случаях (обычно при слабости синусового узла или при полных блокадах, когда полностью блокируется проводимость сердечного импульса) лечение брадикардии проводится методом вживления кардиостимулятора. Показанием для имплантации стимулятора ритма послужит снижение пульса ниже 40 в минуту, если есть пауза между сокращениями и паузами свыше 2 секунд или при наличии часто возникающей брадиаритмии.
Если нет нарушений функций работы органов, и общее состояние человека не страдает, то медикаментозного лечения не требуется. Таким людям дают рекомендации относительно режима дня и правильного питания, оставляя их на учете у кардиолога в группе риска по развитию патологии.
Первая помощь больному
Как помочь человеку в домашних условиях, когда он резко бледнеет, а сердце почти не бьется?
В домашних условиях полноценную помощь оказать невозможно, необходимо вызвать «скорую». До приезда «скорой» облегчить состояние больного можно при помощи следующих действий:
- положить пострадавшего на спину и приподнять ноги с помощью подушки или валика (чем выше будет приподнят ножной конец, тем больше станет приток крови к сердцу и головному мозгу);
- если человек в сознании, положить ему под язык таблетку эуфиллина ;
- замерить давление и при гипотензии допустимо дать таблетку преднизолона или изадрина.
Далее нужно дожидаться приезда «скорой» и следить за пульсом и дыханием больного. Если пульс и дыхание исчезли, то до приезда врачебной бригады рекомендуется начать самостоятельную реанимацию: чередуя 15 нажатий на область сердца с 2 вдуваниями воздуха в рот больного.
Брадикардия является серьезным симптомом и может спровоцировать опасные для жизни состояния, вплоть до остановки сердца и летального исхода, поэтому игнорировать ее опасно. Только в редких случаях возникшее в результате физиологических особенностей организма урежение пульса, после врачебного обследования может быть просто оставлены под врачебным наблюдением без назначения лечения.
http://sosudinfo.com/heart/prichiny-i-lechenie-bradikardii.html
Опасна ли брадикардия и возможные последствия?
Брадикардия сердца бывает физиологической или органической. Она проявляется по-разному, что связано с причиной ее возникновения.
Опасность патологической брадикардии заключается в развитии приступов потери сознания. Со стороны сердца наблюдаются последствия различной степени тяжести. Замедленный ритм поддаётся консервативному и хирургическому виду лечения.
Что такое брадикардия, как возникает
Термин брадикардия означает уменьшение частоты сердечного ритма у взрослых до 60 ударов в 1 минуту в покое. Редкое сердцебиение во время сна – это физиологическое состояние организма. Для спортсменов брадикардия – это вариант нормы.
Ночью сердце не нуждается в большом количестве кислорода, поэтому рефлекторно снижается число сердечных сокращений. У тренированных людей брадикардия обусловлена увеличенным выбросом крови из левого желудочка, за счёт чего миокард сокращается реже.
В обоих случаях выявляется умеренный синусовый ритм 50–60 ударов в 1 минуту. Это не представляет никакой опасности.
Патологическая брадикардия развивается при нарушении «проводов» сердца на разных уровнях:
- синусовый узел,
- атриовентрикулярный узел,
- проводящие пути внутри миокарда.
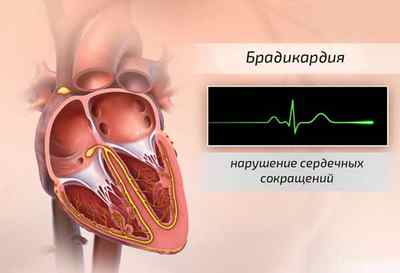
Непосредственная причина синусовой брадикардии – синдром слабости синусового узла. Анатомическое образование состоит из особых клеток и является главным водителем ритма сердца. Вследствие частичной гибели узел теряет активность, в результате чего не может вырабатывать необходимое количество импульсов.
Если разрушаются клетки другого узла – атриовентрикулярного, до желудочков доходит лишь часть импульсов.
При патологии в проводящей системе выявляется синоатриальная или атриовентрикулярная блокада сердца. Хотя синусовый узел функционирует нормально, импульсы блокируются на выходе или проходят частично.
Причины снижения частоты пульса
Замедление ритма обнаруживается при органических заболеваниях сердца. Гибель клеток узлов или пучков Гисса («проводов») происходит из-за нарушения кровообращения миокарда.
Причины брадикардии:
- ишемическая болезнь сердца,
- атеросклеротический кардиосклероз,
- гипертоническая болезнь,
- гипотиреоз,
- отравления фосфороорганическими соединениями,
- длительное голодание,
- инфаркт миокарда,
- токсические инфекции – брюшной тиф, сепсис,
- постинфарктный кардиосклероз.
- последствия приёма некоторых препаратов-бета-блокаторов, Резерпина, Нифедипина, Морфия, Дигоксина.
Эти заболевания приводят к дегенеративным изменениям синусового узла или проводящей системы сердца.
У некоторых больных не удаётся выявить причину брадикардии, тогда она трактуется как идиопатическая.
Редкий пульс выявляется у детей при врождённых пороках сердца, после перенесённых инфекций, при неправильном питании.
Брадикардия у подростков
Одна из причин замедленного ритма у юных ребят – вегетативная дисфункция главного водителя ритма. У юных лиц при опережении роста тела возникает дисбаланс нервной регуляции сердца и других органов.
Синусовая брадикардия у них сочетается с аритмией. Для них характерно учащение ритма при физических упражнениях. При этом у подростков отсутствует патология сердца.
Виды брадикардии
Нарушение ритма иногда выявляется только при эмоциональной или физической нагрузке. Это связано с причиной заболевания.
Различают 3 типа медленного сердцебиения:
- Абсолютную брадикардию можно определить в любое время дня и ночи, независимо от положения и состояния пациента.
- Относительно редкий пульс выявляется при сопутствующих заболеваниях. Причиной является менингит, инфекции, опухоли мозга, пониженная функция щитовидной железы, вегето-сосудистая дистония по гипертоническому типу.
- Экстракардиальная брадикардия – следствие рефлекторных импульсов из внутренних органов. Её вызывает микседема, неврологические заболевания.
Снижение ритма не оставляйте без внимания. Ведь замедленная работа сердца – нередко признак патологии почек, щитовидной железы или неврологических заболеваний.

Симптомы редкого пульса
Умеренная брадикардия протекает без клинических признаков или неприятных ощущений. Лёгкое замедление сердцебиения до 50–60 ударов не отражается на кровообращении.
Снижение частоты ниже 50 в 1 минуту сопровождается такими симптомами, как:
- потливость,
- головокружение,
- слабость, одышка при небольшом физическом усилии,
- потемнение в глазах,
- полуобморочные состояния, вызванные гипоксией (кислородным голодом) мозга,
- чрезмерная утомляемость.
Важно! При появившихся обмороках обследование обязательно. Гипоксию чувствует, в первую очередь, головной мозг. Редкий пульс может привести к различным последствиям со стороны сердца и мозга.
Чем опасна брадикардия
Клинические проявления снижения ритма соответствуют степени нарушения мозгового и коронарного кровообращения.
Последствия брадикардии:
- Снижение частоты пульса при мерцательной аритмии указывает на тяжёлое осложнение – синдром Фредерика.
- Замедление кровообращения сказывается на клетках головного мозга. Одно из опасных последствий – синдром Морганьи-Адамса-Стокса (МАС). После внезапной потери сознания резко бледнеют кожные покровы. Через 15-20 секунд начинаются судороги. Пульс редкий или не прощупывается. Состояние опасно, требует медицинского вмешательства. При затянувшемся приступе МАС может произойти остановка дыхания.
- Снижение сердцебиения меньше 40 в 1 минуту опасно для жизни – нередко заканчивается летальным исходом.
- В пожилом возрасте на фоне атеросклероза церебральных сосудов брадикардия может осложниться ишемическим инсультом. Со стороны сердца при редком пульсе от 50 ударов в 1 минуту развивается хроническая коронарная ишемия. У пожилых людей сочетание атеросклеротического кардиосклероза с редким пульсом приводит к сердечной недостаточности.
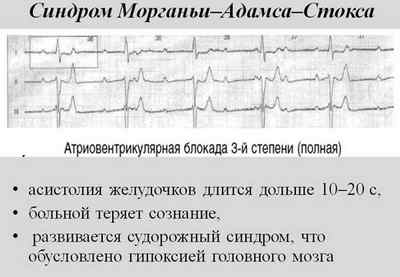
Синдром Морганьи — Адамса — Стокса проявляется при AV-блокаде II и III степени. Сопровождается резким снижением сердечного выброса. Как результат, нарушается кровоснабжение головного мозга с потерей сознания.
Умеренная брадикардия без клинических признаков не требует медицинского вмешательства. При органической патологии сердца, токсической или экстракардиальной форме необходимо лечить основное заболевание.
Для этого применяют консервативные или экстренные мероприятия:
- При синдроме Морганьи–Адамса–Стокса (МАС) применяют временную электростимуляцию, чтобы вывести из острого состояния.
- При невозможности её проведения кладут под язык половину или целую таблетку Изадрина (Эуспирана, или Изупрела) каждые 2-3 часа.
- Вылечить брадикардию можно путём имплантации кардиостимулятора. При неполной или постоянной полной блокаде устанавливают искусственный водитель ритма. Он вырабатывает импульсы с физиологической частотой. После имплантации восстанавливается ритм сердца и гемодинамика, прекращаются приступы потери сознания.
- Если редкий пульс появился после приёма медикаментов, корректируют дозировку.
При замедлении пульса, головокружении, слабости назначают препараты красавки, капли Элеутерококка или Женьшеня. Лечение проводят под контролем кардиограммы.
Внимание! Если при замедлении пульса человек теряет сознание, требуется консультация кардиохирурга.
Обследование
Брадикардию определяют прощупыванием пульса. Диагноз устанавливается по кардиограмме.
На ЭКГ при этом выявляются изменения:
- Синусовая брадикардия.
- Редкий пульс выявляется при синоатриальной CA-блокаде. Водитель ритма в предсердии нормально работает, но импульсы блокируются на выходе из него.
- Брадикардией сопровождается атриовентрикулярная AV-блокада. До желудочков доходит только часть импульсов.
- Иногда снижение сердечного ритма наблюдается при мерцательной аритмии, сочетаясь с фибрилляцией предсердий.
После осмотра на этапе диагностики требуется также изучение работы почек, эндокринной и нервной системы.
При необходимости врач назначает дополнительные обследования:
- мониторирование ЭКГ на протяжении суток,
- велоэргометрия – проба с физической нагрузкой,
- анализ для определения гормонов щитовидной железы,
- эхокардиография,
- чреспищеводное исследование сердца проводят при дифференциальной диагностике.
Если выявлен редкий пульс с неправильным (нерегулярным) сердцебиением, ставят диагноз брадиаритмия.

Армия и брадикардия
Сам факт наличия редкого пульса, выявленного на медосмотре, от службы не освобождает. Но вероятно выявление причины замедленного ритма, из-за которой не призовут в армию. Молодые ребята проходят осмотр по статье 42 расписания болезней. Пригодность к службе определяется по классам.
http://kardiobit.ru/bolezni-serdtsa/bradikardiya/opasna-li-bradikardiya
Симптомы брадикардии у женщин
Синусовая брадикардия сердца — что это такое
Описание заболевания

Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день.
Синусовая брадикардия представляет собой заболевание сердечно-сосудистой системы, при котором частота сердечных сокращений снижается, но ритм сокращений остается синусовым (правильным). То есть данная болезнь является одним из видов сердечной аритмии.
Ритм сердечных сокращения задается синусно-предсердным узлом. У здорового человека частота сердечных сокращений составляет примерно 60 ударов в минуту. У детей дошкольного возраста частота сокращений составляет 70 ударов в минуту, а у новорожденных может достигать 100 ударов в минуту.
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Выделяют несколько видов синусовой брадикардии:
- абсолютную;
- относительную;
- умеренную;
- экстракардиальную;
- токсическую;
- лекарственную;
- идиопатическую.
Абсолютное нарушение синусового ритма может быть обнаружено врачом даже на обычном медицинском осмотре при измерении пульса пациента.
Относительная синусовая брадикардия проявляется после перенесенных инфекционных заболеваний и разного рода травм (подобная форма аритмии наблюдается у спортсменов).
Умеренная (или легкая) брадикардия наблюдается у людей, страдающих синусовой дыхательной аритмией, может встречаться у детей и подростков.
При проблемах в функционировании внутренних органов может развиваться экстракардиальная брадикардия.
При отравлении организма — токсическая.
При приеме некоторых видов лекарственных препаратов развивается лекарственная брадикардия.
Узнайте больше о диагнозе синусовая брадикардия из видео:
Распространенность
Нарушениям синусового ритма на сегодняшний день подвержен каждый шестой житель планеты. Чаще всего ей подвержены мужчины старше 20–30 лет.
На сегодняшний день ежегодно от брадикардии и ее осложнений умирает 100 тысяч человек.
Заболевание развивается вследствие того, что синусовый узел в организме человека перестает вырабатывать электрические импульсы с необходимой частотой.
Причины возникновения и факторы риска
Болезнь возникает вследствие утраты синоартериальным узлом автоматизма. Причин у данного явления несколько:

- при приеме лекарственных препаратов (антагонистов кальция, бета-адреноблокаторов и прочих);
- при повышении внутричерепного давления вследствие травм, отеков, менингита, инсульта или опухолей (экстракардиальная);
- при нейровегетативной регуляции сердечных выбросов с особенностями (у спортсменов);
- при дегенеративных изменениях синусового узла, атеросклерозе коронарных сосудов, миокардите (органическая);
- при возникновении сепсиса, дифтерии, брюшного тифа, менингита, желтухи, уремии или при отравлении тяжелыми металлами (свинцом), никотином, фосфороорганическими нейротоксинами (токсическая).
Нарушение синусового ритма может возникать при:
- наследственной предрасположенности;
- усилении тонуса блуждающего нерва;
- других заболеваниях сердечно-сосудистой системы;
- снижении автоматизма сердца;
- проблемах с дыхательной системой;
- заболеваниях сосудов;
- гиперкалиемии;
- нарушениях функционирования эндокринных желез;
- энцефаломенингите;
- возрастных изменениях.
Этой болезни могут быть подвержены не только взрослые, но и дети. У младенцев проблемы возникают вследствие внутриутробного снижения кислорода в крови плода. Также причиной может стать ядерная желтуха.
У детей старше года причины возникновения заболевания такие же, как и у взрослых.
Симптомы и признаки
Нарушение синусового ритма — проблема, которую распознать, особенно на ранних стадиях, весьма затруднительно, поскольку она не имеет ярко выраженных симптомов. Даже при низкой частоте пульса человек может не ощущать, что болен.

Однако, болезнь может проявляться как хроническая усталость, сопровождаемая головными болями, сонливостью, слабостью.
При более высокой степени выраженности болезни сильнее проявляются и симптомы.
Ярко выраженные симптомы синусовой брадикардии заметны при неврозах, вследствие пониженного артериального давления, приступах стенокардии, болях в животе или шоковом периоде инфаркта.
При этом пациент может ощущать:
- слабость;
- головокружения;
- холодный пот;
- боли в груди;
- постоянную усталость;
- затруднение дыхания;
- нарушения памяти и внимания;
- проблемы с концентрацией;
- отдышку;
- обмороки.
Диагностика и первая помощь
Первоначальную диагностику заболевания можно провести в домашних условиях. Для этого потребуется всего лишь подсчитать частоту пульса. При брадикардии синусовый ритм остается в норме, но частота сердечных сокращений ниже 60 ударов в минуту.
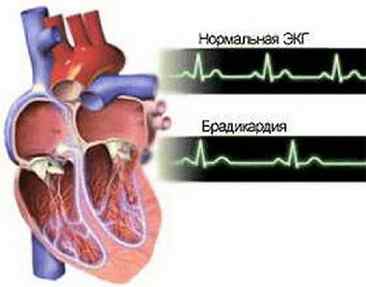
Диагностировать данное заболевания можно при помощи проведения ЭКГ, на котором можно отследить синусовую аритмию. Расшифровку результатов ЭКГ вы найдете в нашей статье.
Как выглядит синусовая брадикардия на ЭКГ:
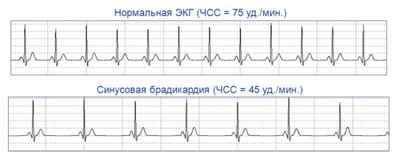
Если болезнь проявляется периодически, для ее исследования назначают холтеровское мониторирование, во время которого в течение суток записывается кардиограмма.
В дополнение к таким исследованиям проводятся анализы крови, в том числе на гормоны, УЗИ сердца, коронарография, велоэргометрия, тредмил-тест.
Лечение и реабилитация
Вялотекущее или невыраженное нарушение ритма обычно не имеет ярких симптомов и поэтому его лечение чаще всего не проводится, поскольку болезнь не считается патологией. В таких случаях врач обычно назначает диету с сокращением сладкого и жирного, витаминные препараты и введение в рацион большего количества свежих фруктов и овощей.

При сопутствующих брадикардии болезнях, лечение направлено преимущественно на них.
При появлении более ярких симптомов, назначается медикаментозное лечение или электрокардиостимуляция. В качестве лекарственных препаратов обычно используют атропин и изопротеренол.
Также могут быть назначены препараты, усиливающие частоту сердечных сокращений — холиноблокаторы и симпатомиметики.
Если болезнь проявляется тяжело, наблюдаются частые обмороки, частота сердечных сокращений снижается, а медикаментозная терапия не дает нужного эффекта, может понадобиться установка электрокардиостимулятора. Данный прибор будет задавать сердцу необходимый ритм.
В случае если болезнь возникла вследствие отравления токсинами, врач назначает дезинтоксикационную терапию. Если проблема вызванна лекарственными препаратами, врач либо меняет дозировку препаратов, ее вызвавших, либо заменят их иными, которые не будут так сильно воздействовать сердце.
При гипотиреозе проводится заместительная терапия с использованием левотироксина. При гиперкалиемии избыток кальция в организме выводят при помощи различных мочегонных средств.
Прогноз, осложнения, возможные последствия
Как и многие сердечно сосудистые заболевания, синусовое нарушение сердечного ритма может сопровождаться разного рода осложнениями:
- остановкой сердца;
- сердечной недостаточностью;
- травмами (особенно при падениях после потери сознания);
- нарушениями кровообращения в мозге;
- усугубление ишемической болезни сердца и возможный инфаркт миокарда.
В некоторых случаях на неблагоприятный прогноз лечения брадикардии оказывают воздействие органические поражения сердца.
Предотвращение рецидивов и меры профилактики

Нарушение синусового ритма — довольно серьезная проблема, которая может усугубить иные болезни сердца.
Для ее предотвращения необходимо принимать некоторые меры профилактики:
- вести здоровый образ жизни;
- заниматься спортом;
- своевременно отдыхать;
- отказаться от вредных привычек;
- лекарственные препараты принимать только под контролем своего лечащего врача;
- своевременно обращаться за медицинской помощью и проходить медосмотры.
Многие люди не всегда уделяют должного значения своему сердцу. Даже малейшие сигналы могут стать свидетельством большой проблемы в организме. Именно поэтому при подозрениях на синусовую брадикардию, необходимо посетить врача и пересмотреть свой образ жизни, чтобы сердце работало без перебоев и проблем.
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Опасность брадикардии
- 1 Причины и симптомы
- 2 Опасна ли брадикардия: последствия
- 3 Методы лечения и профилактики
Многие люди даже не задумываются, насколько опасна брадикардия. У здорового человека норма составляет более 60 ударов в минуту. Когда сердце бьется реже, ухудшается кровообращение, в органы и системы поступает мало кислорода. От этого ухудшается деятельность всего организма, но наиболее опасно кислородное голодание для головного мозга. Человек может потерять сознание, а в худшем случае возможен летальный исход.

Причины и симптомы
Синусовая брадикардия возникает в результате расстройства деятельности синусового узла, который регулирует скорость биения сердца. Чаще это симптом серьезной болезни, которая выводит из строя сердечно-сосудистую систему.
В зависимости от формы, выделяют такие причины возникновения брадикардии:
Легкая и умеренная степень брадикардии (от 60-ти до 40-ка ударов в минуту у взрослых людей) не проявляется клинически. Первые симптомы заметны при снижении пульса до менее 40 ударов. Это приводит к плохому кровообращению и органическому поражению сердца. Первоначальными признаками брадикардии являются:
- головокружение;
- обморок;
- перепады АД (повышение/понижение);
- слабость;
- постоянная усталость;
- боль в центре груди;
- нехватка воздуха;
- затрудненное дыхание;
- нарушение памяти или внимания;
- временные расстройства зрения.
Вернуться к оглавлению
Опасна ли брадикардия: последствия

Брадикардия вызывает сердечную недостаточность и другие негативные последствия.
Если симптомы болезни не проявляются, и человек не ощущает дискомфорта, то брадикардия не опасна для жизни. Однако ее появление свидетельствует о наличии в организме патологии, которую необходимо диагностировать и своевременно лечить. Тогда и брадикардия, и главная болезнь не будут прогрессировать, удастся восстановить здоровье.
Самые частые последствия болезни проявляются в виде:
- Хронических приступов, связанных с физиологией организма. Лечение в таком случае не помогает, потому у больного часто наблюдается головокружение, потеря в пространстве, слабость. Побороть болезнь невозможно, потому выписываются препараты для подавления симптомов.
- Тромбов, образование которых наиболее характерно для людей в пожилом возрасте при частых приступах. Из-за неправильной ЧСС кровь остается в желудочке, постепенно образовывая тромб. Из сердца он может попасть в любой сосуд и забить его. Такое осложнение приводит к самым плачевным последствиям, потому при подозрении пациента направляют на обследование, а затем назначают специальное лечение.
- Сердечной недостаточности, когда левый желудочек неполноценно работает. Это приводит к сбою АД и плохому кровотоку в органы. В результате повышается вероятность инфаркта миокарда и ИБС.
Если симптомы болезни начали проявляться, значит есть большая опасность для жизни. При резком снижении ЧСС человек может стать инвалидом либо умереть.
В первую очередь от ухудшения кровообращения страдает головной мозг: в него попадает малый объем кислорода. Гипоксия способствует судорогам и потере сознания. Это самые опасные симптомы брадикардии, которые могут закончиться остановкой легких или сердца, потому требуют неотложной медицинской помощи.
Вернуться к оглавлению
Методы лечения и профилактики
Заниматься самолечением при брадикардии категорически запрещено. Человек в обязательном порядке обязан проконсультироваться с доктором, чтобы лечение не навредило.
Умеренная степень болезни не требует лечения. Брадикардия является симптомом, потому терапия направлена на искоренение основного заболевания. В первую очередь это касается токсической, органической и экстракардиальной форм болезни. Медицинская форма требует отмены применения препарата. После этого частота сердечных сокращений восстановится самостоятельно.
При выраженной брадикардии, когда кружится голова, чувствуется общее недомогание, снижается артериальное давление или развивается сердечная недостаточность, назначают целенаправленное лечение брадикардии в виде медицинских препаратов («Эфедрин», «Изопреналин») или фитотерапии (корень женьшеня, красавка). Эти лекарства влияют на работу сердца, улучшая кровообращение, повышая АД и ЧСС. В случае возникновения приступа МАС (Морганьи—Адамса—Стокса) проводится хирургическое вмешательство, в процессе которого в сердце вставляется имплантант, стабилизирующий сердечный ритм.
Профилактика заключается в своевременном лечении первопричин болезни и медикаментозной поддержке сердечного ритма по рекомендации доктора. А также следует отказаться от употребления спиртных напитков и курения, не перетруждать организм физическими нагрузками и сбалансированно питаться, пополняя организм необходимыми витаминами, и минералами.
Причины возникновения и симптомы тахикардии у женщин
Как распознать тахикардию?
Основные симптомы тахикардии у женщин такие же, как и у мужчин. Это:
- общее недомогание, быстрая утомляемость, слабость;
- головокружение, темнота в глазах;
- обморочные состояния;
- одышка, чувство нехватки воздуха;
- боль и дискомфорт в области сердца;
- ощущение «как будто сердце хочет выпрыгнуть из груди»;
- чувство паники и страха.
В жизни каждой женщины, в отличие от мужчин, существует два основных наиболее уязвимых для организма критических периода: беременность и менопауза.
При беременности бывает несколько видов аритмий, зависит от степени гормональных, эмоциональных изменений в организме женщины: синусовая тахикардия, предсердная фибрилляция, желудочковая тахикардия. Как правило, они возникают изолированно, реже на фоне имеющейся патологии, и не отражаются на самочувствии, не приводят к изменению тактики ведения беременности и родов. Таких женщин наблюдает и лечит тандем кардиолога и гинеколога.
В период менопаузы женщины часто жалуются на приступы учащенного сердцебиения, тревогу, страх, одышку, потливость, боли в груди, приливы к голове, головокружения и обмороки. Все дело в том, что при вступлении в менопаузу женщина теряет свою природную защиту от сердечно — сосудистых заболеваний — эстроген. При падении уровня женского гормона сосуды сердца суживаются при любой неблагоприятной ситуации, леди рискует получить ишемию миокарда, инфаркт, аритмию и в перспективе сердечную недостаточность. В этом возрасте часто развиваются опасные виды аритмии: фибрилляция предсердий (мерцательная аритмия) и желудочков.
Следует отметить, что признаки тахикардии у женщин могут иметь некоторые особенности при разных видах аритмии. Так, при синусовой тахикардии характерным является нерезкое нарастание частоты сокращений сердца до 120 и более ударов в минуту при сохранении нормального ритма сердцебиений. Это наиболее благоприятный вид тахиаритмии у женщин.
При фибрилляции предсердий или желудочков женщин мучают приступы продолжительностью до нескольких суток, при этом частота сердечных сокращений доходит до 150 — 250 за минуту, нарушается ритм и последовательность сокращений сердца, самочувствие страдает гораздо сильнее. Это очень опасное состояние. Подобные признаки тахикардии сердца у женщин требуют незамедлительного обращения в лечебное учреждение для проведения обследования и подбора адекватного лечения.
Какое обследование и лечение необходимо при тахикардии?
Выполняют анализы крови общего назначения и на уровень гормонов щитовидной железы; анализ мочи на выявление продуктов распада опухоли надпочечников; ЭКГ в покое и после нагрузки; суточный мониторинг ЭКГ для выяснения работы сердца в разное время; УЗИ сердца и сосудов.
Лечение назначается на основании собранного анамнеза и данных обследования пациентки с учетом сопутствующих заболеваний.

Принципы лечебных мероприятий:
- лечение основного заболевания, приведшего к патологической тахикардии (химиотерапия при онкологии, гормональная при болезнях щитовидной железы, удаление опухоли при феохромоцитоме, препараты железа при анемии, заместительная терапия при недостатке эстрогенов во время менопаузы);
- нормализация режима дня, питания, отказ от вредных привычек, от кофе и крепкого чая, физические упражнения и прогулки;
- показаны седативные средства, успокоительные сборы и лекарства на основе трав (новопассит, валериана, пустырник);
- антиаритмические средства — подбирает только врач по механизму их действия индивидуально для каждой женщины;
- хирургическое лечение — установка кардиостимулятора в тех случаях, когда все другие способы лечения тахикардии не помогли.
Проблема тахикардии у женщин требует комплексного решения с участием терапевта, кардиолога, гинеколога, возможно и других специалистов.
http://giperton-med.ru/simptomy/simptomy-bradikardii-u-zhenshhin/







