Тромбоэмболия легочной артерии — причины, симптомы, диагностика и лечение
Тромбоэмболия легочной артерии
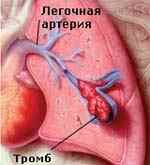
Тромбоэмболия легочной артерии – окклюзия легочной артерии или ее ветвей тромботическими массами, приводящая к жизнеугрожающим нарушениям легочной и системной гемодинамики. Классическими признаками ТЭЛА служат боли за грудиной, удушье, цианоз лица и шеи, коллапс, тахикардия. Для подтверждения диагноза тромбоэмболии легочной артерии и дифференциальной диагностики с другими схожими по симптоматике состояниями проводится ЭКГ, рентгенография легких, ЭхоКГ, сцинтиграфия легких, ангиопульмонография. Лечение ТЭЛА предполагает проведение тромболитической и инфузионной терапии, ингаляций кислорода; при неэффективности – тромбоэмболэктомии из легочной артерии.
Тромбоэмболия легочной артерии
Тромбоэмболия легочной артерии (ТЭЛА) — внезапная закупорка ветвей или ствола легочной артерии тромбом (эмболом), образовавшимся в правом желудочке или предсердии сердца, венозном русле большого круга кровообращения и принесенным с током крови. В результате ТЭЛА прекращается кровоснабжение легочной ткани. Развитие ТЭЛА происходит часто стремительно и может привести к гибели больного.
От ТЭЛА умирает 0,1% населения земного шара ежегодно. Около 90% больным, умершим от ТЭЛА, во время не был установлен правильный диагноз, и не было проведено необходимое лечение. Среди причин смерти населения от сердечно-сосудистой заболеваний ТЭЛА стоит на третьем месте после ИБС и инсульта. ТЭЛА может приводить к летальному исходу при некардиологической патологии, возникая после операций, полученных травм, родов. При своевременном оптимальном лечении ТЭЛА наблюдается высокий показатель снижения уровня смертности до 2 – 8%.
Причины ТЭЛА
Наиболее частыми причинами развития ТЭЛА служат:
- тромбоз глубоких вен (ТГВ) голени (в 70 – 90% случаев), часто сопровождающийся тромбофлебитом. Может иметь место тромбоз одновременно глубоких и поверхностных вен голени
- тромбоз нижней полой вены и ее притоков
- сердечно-сосудистые заболевания, предрасполагающие к появлению тромбов и эмболий в легочной артерии (ИБС, активная фаза ревматизма с наличием митрального стеноза и мерцательной аритмии, гипертоническая болезнь, инфекционный эндокардит, кардиомиопатии и неревматические миокардиты)
- септический генерализованный процесс
- онкологические заболевания (чаще рак поджелудочной железы, желудка, легких)
- тромбофилия (повышенное внутрисосудистое тромбообразование при нарушении системы регуляции гемостаза)
- антифосфолипидный синдром — образование антител к фосфолипидам тромбоцитов, клеток эндотелия и нервной ткани (аутоиммунные реакции); проявляется повышенной склонностью к тромбозам различных локализаций.
Факторы риска тромбозов вен и ТЭЛА — это:
- длительное состояние обездвиженности (постельный режим, частые и продолжительные авиаперелеты, поездки, парез конечностей), хроническая сердечно-сосудистая и дыхательная недостаточность, сопровождаются замедлением тока крови и венозным застоем.
- прием большого количества диуретиков (массовая потеря воды приводит к дегидратации, повышению гематокрита и вязкости крови);
- злокачественные новообразования — некоторые виды гемобластозов, истинная полицитемия (большое содержание в крови эритроцитов и тромбоцитов приводит к их гиперагрегации и образованию тромбов);
- длительный прием некоторых лекарственных препаратов (оральные контрацептивы, заместительная гормональная терапия) повышает свертываемость крови;
- варикозная болезнь (при варикозном расширении вен нижних конечностей создаются условия для застоя венозной крови и образования тромбов);
- нарушения обмена веществ, гемостаза (гиперлипидпротеинемия, ожирение, сахарный диабет, тромбофилия);
- хирургические операции и внутрисосудистые инвазивные процедуры (например, центральный катетер в крупной вене);
- артериальная гипертензия, застойная сердечная недостаточность, инсульты, инфаркты;
- травмы спинного мозга, переломы крупных костей;
- химиотерапия;
- беременность, роды, послеродовый период;
- курение, пожилой возраст и др.
Классификация
В зависимости от локализации тромбоэмболического процесса различают следующие варианты ТЭЛА:
- массивная (тромб локализуется в главном стволе или основных ветвях легочной артерии)
- эмболия сегментарных или долевых ветвей легочной артерии
- эмболия мелких ветвей легочной артерии (чаще двусторонняя)
В зависимости от объема отключенного артериального кровотока при ТЭЛА выделяют формы:
- малую (поражены менее 25% легочных сосудов) — сопровождается одышкой, правый желудочек функционирует нормально
- субмассивную (субмаксимальную — объем пораженных сосудов легких от 30 до 50%), при которой у пациента отмечается одышка, нормальное артериальное давление, правожелудочковая недостаточность мало выражена
- массивную (объем отключенного легочного кровотока более 50%) — наблюдается потеря сознания, гипотония, тахикардия, кардиогенный шок, легочная гипертензия, острая правожелудочковая недостаточность
- смертельную (объем отключенного кровотока в легких более 75%).
ТЭЛА может протекать в тяжелой, среднетяжелой или легкой форме.
Клиническое течение ТЭЛА может быть:
- острейшим (молниеносным), когда наблюдается моментальная и полная закупорка тромбом главного ствола или обеих основных ветвей легочной артерии. Развивается острая дыхательная недостаточность, остановка дыхания, коллапс, фибрилляция желудочков. Летальный исход наступает за несколько минут, инфаркт легких не успевает развиться.
- острым, при котором отмечается быстро нарастающая обтурация основных ветвей легочной артерии и части долевых или сегментарных. Начинается внезапно, бурно прогрессирует, развиваются симптомы дыхательной, сердечной и церебральной недостаточности. Продолжается максимально 3 – 5 дней, осложняется развитием инфаркта легких.
- подострым (затяжным) с тромбозом крупных и средних ветвей легочной артерии и развитием множественных инфарктов легких. Продолжается несколько недель, медленно прогрессирует, сопровождаясь нарастанием дыхательной и правожелудочковой недостаточности. Могут возникать повторные тромбоэмболии с обострением симптомов, при которых нередко наступает смертельный исход.
- хроническим (рецидивирующим), сопровождающимся рецидивирующими тромбозами долевых, сегментарных ветвей легочной артерии. Проявляется повторными инфарктами легких или повторными плевритами (чаще двусторонними), а также постепенно нарастающей гипертензией малого круга кровообращения и развитием правожелудочковой недостаточности. Часто развивается в послеоперационном периоде, на фоне уже имеющихся онкологических заболеваний, сердечно-сосудистых патологий.
Симптомы ТЭЛА
Симптоматика ТЭЛА зависит от количества и размера тромбированных легочных артерий, скорости развития тромбоэмболии, степени возникших нарушений кровоснабжения легочной ткани, исходного состояния пациента. При ТЭЛА наблюдается широкий диапазон клинических состояний: от практически бессимптомного течения до внезапной смерти.
Клинические проявления ТЭЛА неспецифические, они могут наблюдаться при других легочных и сердечно-сосудистых заболеваниях, их главным отличием служит резкое, внезапное начало при отсутствии других видимых причин данного состояния (сердечно-сосудистой недостаточности, инфаркта миокарда, пневмонии и др.). Для ТЭЛА в классическом варианте характерен ряд синдромов:
1. Сердечно – сосудистый:
- острая сосудистая недостаточность. Отмечается падение артериального давления (коллапс, циркуляторный шок), тахикардия. Частота сердечных сокращений может достигать более 100 уд. в минуту.
- острая коронарная недостаточность (у 15-25% больных). Проявляется внезапными сильными болями за грудиной различного характера, продолжительностью от нескольких минут до нескольких часов, мерцательной аритмией, экстрасистолией.
- острое легочное сердце. Обусловлено массивной или субмассивной ТЭЛА; проявляется тахикардией, набуханием (пульсацией) шейных вен, положительным венным пульсом. Отеки при остром легочном сердце не развиваются.
- острая цереброваскулярная недостаточность. Возникают общемозговые или очаговые нарушения, церебральная гипоксия, при тяжелой форме — отек мозга, мозговые кровоизлияния. Проявляется головокружением, шумом в ушах, глубоким обмороком с судорогами, рвотой, брадикардией или коматозным состоянием. Могут наблюдаться психомоторное возбуждение, гемипарезы, полиневриты, менингиальные симптомы.
- острая дыхательная недостаточность проявляется одышкой (от ощущения нехватки воздуха до очень выраженных проявлений). Число дыханий более 30-40 в минуту, отмечается цианоз, кожные покровы пепельно-серые, бледные.
- умеренный бронхоспастический синдром сопровождается сухими свистящими хрипами.
- инфаркт легкого, инфарктная пневмония развивается на 1 – 3 сутки после ТЭЛА. Появляются жалобы на одышку, кашель, боли в грудной клетке со стороны поражения, усиливающиеся при дыхании; кровохарканье, повышение температуры тела. Становятся слышны мелкопузырчатые влажные хрипы, шум трения плевры. У пациентов с тяжелой сердечной недостаточностью наблюдаются значительные выпоты в плевральную полость.
3. Лихорадочный синдром — субфебрильная, фебрильная температура тела. Связан с воспалительными процессами в легких и плевре. Длительность лихорадки составляет от 2 до 12 дней.
4. Абдоминальный синдром обусловлен острым, болезненным набуханием печени (в сочетании с парезом кишечника, раздражением брюшины, икотой). Проявляется острой болью в правом подреберье, отрыжкой, рвотой.
5. Иммунологический синдром (пульмонит, рецидивирующий плеврит, уртикароподобная сыпь на коже, эозинофилия, появление в крови циркулирующих иммунных комплексов) развивается на 2-3 неделе заболевания.
Осложнения
Острая ТЭЛА может служить причиной остановки сердца и внезапной смерти. При срабатывании компенсаторных механизмов пациент сразу не погибает, но при отсутствии лечения очень быстро прогрессируют вторичные гемодинамические нарушения. Имеющиеся у пациента кардиоваскулярные заболевания значительно снижают компенсаторные возможности сердечно-сосудистой системы и ухудшают прогноз.
Диагностика
В диагностике ТЭЛА главная задача – установить местонахождение тромбов в легочных сосудах, оценить степень поражения и выраженность нарушений гемодинамики, выявить источник тромбоэмболии для предупреждения рецидивов.
Сложность диагностики ТЭЛА диктует необходимость нахождения таких пациентов в специально оборудованных сосудистых отделениях, владеющих максимально широкими возможностями для проведения специальных исследований и лечения. Всем пациентам с подозрением на ТЭЛА проводят следующие обследования:
- тщательный сбор анамнеза, оценку факторов риска ТГВ/ТЭЛА и клинической симптоматики
- общий и биохимический анализы крови, мочи, исследование газового состава крови, коагулограмму и исследование Д-димера в плазме крови (метод диагностики венозных тромбов)
- ЭКГ в динамике (для исключения инфаркта миокарда, перикардита, сердечной недостаточности)
- рентгенографию легких (для исключения пневмоторакса, первичной пневмонии, опухолей, переломов ребер, плеврита)
- эхокардиографию (для выявления повышенного давления в легочной артерии, перегрузок правых отделов сердца, тромбов в полостях сердца)
- сцинтиграфию легких (нарушение перфузии крови через легочную ткань говорит об уменьшении или отсутствии кровотока вследствие ТЭЛА)
- ангиопульмонографию (для точного определения локализации и размеров тромба)
- УЗДГ вен нижних конечностей, контрастную флебографию (для выявления источника тромбоэмболии)
Лечение ТЭЛА
Пациентов с тромбоэмболией помещают в реанимационное отделение. В неотложном состоянии пациенту проводятся реанимационные мероприятия в полном объеме. Дальнейшее лечение ТЭЛА направлено на нормализацию легочного кровообращения, профилактику хронической легочной гипертензии.
С целью предупреждения рецидивов ТЭЛА необходимо соблюдение строгого постельного режима. Для поддержания оксигенации проводится постоянная ингаляция кислорода. Осуществляется массивная инфузионная терапия для снижения вязкости крови и поддержания АД.
В раннем периоде показано назначение тромболитической терапии с целью максимально быстрого растворения тромба и восстановления кровотока в легочной артерии. В дальнейшем для предупреждения рецидивов ТЭЛА проводится гепаринотерапия. При явлениях инфаркт-пневмонии назначается антибактериальная терапия.
В случаях развития массивной ТЭЛА и неэффективности тромболизиса сосудистыми хирургами проводится хирургическая тромбоэмболэктомия (удаление тромба). Как альтернативу эмболэктомии используют катетерную фрагментацию тромбоэмбола. При рецидивирующих ТЭЛА практикуется постановка специального фильтра в ветви легочной артерии, нижнюю полую вену.
Прогноз и профилактика
При раннем оказании полного объема помощи пациентам прогноз для жизни благоприятный. При выраженных сердечно-сосудистых и дыхательных нарушениях на фоне обширной ТЭЛА летальность превышает 30%. Половина рецидивов ТЭЛА развивается у пациентов, не получавших антикоагулянты. Своевременная, правильно проведенная антикоагулянтная терапия вдвое снижает риск рецидивов ТЭЛА. Для предупреждения тромбоэмболии необходимы ранняя диагностика и лечение тромбофлебита, назначение непрямых антикоагулянтов пациентам из групп риска.
http://www.krasotaimedicina.ru/diseases/zabolevanija_pulmonology/pulmonary-embolism
Симптомы и неотложная помощь при тромбоэмболии легочной артерии
Тромбоэмболия легочной артерии – опасный рецидив, который может стать причиной внезапной смерти человека. Это закупорка тромбом артериального русла. По официальным данным, заболевание ежегодно поражает несколько миллионов людей по всему миру, до четверти которых из них умирает. Кроме того, эта четверть составляет лишь 30% от всех жертв тромбоэмболии. Поскольку у остальных 70% болезнь просто не была выявлена, а диагноз обнаружился только после смерти.

Причины возникновения
Возникновение тромбоэмболии легочной артерии провоцируется образование так называемых эмболов. Это сгустки из мелких фрагментов костного мозга, капелек жира, частиц катетеров, опухолевых клеток, бактерий. Они могут разрастаться до критических размеров и закупоривать русло легочной артерии.
Заболеванию гораздо более подвержены женщины, чем мужчины: у них оно наблюдается в 2 раза чаще. Кроме того, медики отмечают два возрастных пика, когда риск тромбоэмболии легочной артерии особенно высок: после 50 и после 60 лет. Сколько живут люди после рецидива, зависит, в первую очередь, от его интенсивности и общего состояния здоровья. А также от того, будут ли повторяться приступы в дальнейшем.
К группе риска людей, подверженных закупорке легочной артерии тромбом принадлежат люди, которые имеют следующие проблемы со здоровьем:
- ожирение;
- варикозное расширение вен;
- тромбофлебит;
- паралич и длительный период неподвижного образа жизни;
- онкологические заболевания;
- травмы больших трубчатых костей;
- кровотечения;
- повышенная свертываемость крови.
Таким образом, основные причины тромбоэмболии легочной артерии – старение и поражения кровеносных сосудов, связанные с развитием других патологий.
Тромбоэмболия легочной артерии также чаще встречается у обладателей второй группы крови. Редко, но все же приключаются рецидивы у маленьких детей. Это связано с развитием пупочного сепсиса. В целом молодые и здоровые люди 20-40 лет мало подвержены заболеванию.
В зависимости от степени закупоривания легочной артерии выделить следующие формы тромбоэмболии:
- малая — тромбоэмболия мелких ветвей легочной артерии;
- субмассивная – закупорка одной доли легочной артерии;
- массивная – задействовано 2 артерии и более;
- острая смертельная, которая, в свою очередь, может подразделяться по тому, сколько процентов легочное русло заполнено сгустком: до 25, до 50, до 75 и до 100%.
Тромбоэмболия легочная различается также по характеру развития и рецидивов:
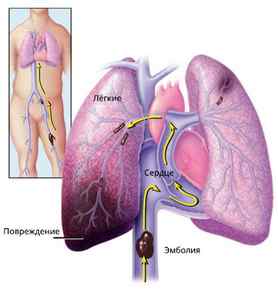
Нарушение тока крови к легким может привести к внезапному летальному исходу
Развитие тромбоэмболии легочной артерии можно представить в виде следующего алгоритма:
- обтурация – закупорка дыхательных путей.
- повышение давления в легочной артерии.
- обструкция и препятствия в респираторных путях нарушает процессы газообмена.
- возникновение кислородной недостаточности.
- образование обиходных путей для передачи плохо насыщенной крови.
- увеличение нагрузки на левый желудочек и его ишемия.
- уменьшение сердечного индекса и артериального давления.
- повышение легочно-артериального давления до 5 кПа.
- ухудшение процесса коронарного кровообращения в сердечной мышце.
- ишемия приводит к отекам легких.
До четверти пациентов вслед за тромбоэмболией переносят инфаркт легких. Главным образом это зависит от васкуляризации – способности легочной ткани регенерировать капилляры. Чем быстрее происходит этот процесс, тем меньше вероятность инфаркта –омертвления миокарда сердца из-за острого недостатка крови.
Признаки заболевания
Симптомы тромбоэмболии легочной артерии могут быть ярко выраженными, а могут не проявляться вообще. Отсутствие каких-либо признаков надвигающегося заболевания называется «немой» эмболией. Впрочем, это не является залогом безболезненности рецидива.
Какие симптомы характерны для тромбоэмболии легочной артерии:
- тахикардия и учащенное сердцебиение;
- боль в районе груди;
- одышка;
- отхаркивание крови;
- повышение температуры тела;
- хрип;
- синюшный цвет кожи;
- кашель;
- резкое падение артериального давления.
В зависимости от того, сколько и каких признаков заболевания наблюдается у пациента, выделяют следующие синдромы:
- летальный исход;
- инфаркт или воспаление легкого;
- плеврит;
- повторные приступы, перерастание болезни в хроническую форму;
- острая гипоксия.
Профилактика
Главный принцип профилактики тромбоэмболии легочной артерии – подвергать обследованию всех людей, находящихся в группе риска развития этой патологии. От категории потенциальных пациентов необходимо отталкиваться при выборе средств предотвращения закупорки легочной артерии тромбом.
Самое простое, что можно посоветовать в качестве профилактической меры, — ранний подъем и пешие прогулки. Если пациент – лежачий больной, ему могут также прописываться специальные упражнения на педальных устройствах.
При этом стоит помнить, что тромбоэмболия легочная начинается с сосудов периферической кровеносной системы в нижних конечностях. Если к вечеру ноги наливаются, сильно устают, то это серьезный повод задуматься.
Чтобы уберечь ноги, стоит:
Если обнаружены серьезные симптомы и расположенность к болезни, врачи могут порекомендовать медикаментозную профилактику тромбоэмболии легочной артерии. А именно:
- инъекции гепарина;
- внутривенное введение раствора реополиглюкина;
- установка фильтров или клипс на артерии легких.
Диагностика болезни
Тромбоэмболия легочной артерии является одной из самых затруднительных в диагностировании патологий, что часто может сбивать с толку даже опытных специалистов. Помочь врачу вынести правильный вердикт могут показания предрасположенности к болезни.
Рецидив тромбоэмболии легких, несмотря на симптомы, легко спутать с инфарктом миокарда или приступом пневмонии. Поэтому правильно поставленный диагноз является первым условием, гарантирующим успешное лечение.
Прежде всего, врач общается с пациентом для создания анамнеза жизни и состояния здоровья. Жалобы на одышку, боли в груди, утомляемость и слабость, отхаркивание крови в сочетании с наследственностью, наличием опухолей, употреблением гормональных препаратов должно насторожить медика.
Первичный осмотр пациента предполагает физикальное обследование. Определенный цвет кожи, отечности, застои и онемения в легких, шумы в сердце могут свидетельствовать о заболевании тромбоэмболией легких.
Основные инструментальные методы диагностики:
Для создания объективной картины заболевания используется селективная ангиография, которая также помогает установить месторасположение сгустка.
Признаки, по которым определяется тромбоэмболия легочная:
- изображение тромба;
- дефекты наполнения внутри сосудов;
- препятствия в сосудах и их деформация, расширение;
- асимметрия заполнения артерий;
- удлинение сосудов.
Этот метод диагностики достаточно чувствительный, и легко переносится даже тяжелыми пациентами.
Тромбоэмболия легочная диагностируется также при помощи таких современных методик, как:
- спиральная компьютерная томография легких;
- ангиопульмонография;
- цветное допплеровское исследование кровотока в грудной клетке.
Как лечится заболевание
Лечение тромбоэмболии легких ставит перед собой две основных задачи: спасение жизни и регенерация сосудистого русла, которое подверглось закупорке.
Неотложная помощь при тромбоэмболии легочной артерии – список мер, необходимых для спасения человека, у которого неожиданно случился рецидив вне лечебного заведения. Включает в себя следующие предписания:
- обеспечение постельного режима.
- инъекция обезболивающего, обычно врачи выписывают для таких случаев фентанил, раствор дроперидола, омнопон, промедол или лексир. Но перед введением препарата необходимо посоветоваться с врачом хотя бы по телефону.
- единовременное введение 10-15 тысяч единиц гепарина.
- введение реополюглюкина.
- антиаритмическая и дыхательная терапия.
- реанимационные меры в случае клинической смерти.
Неотложная помощь при тромбоэмболии легочной артерии представляет собой достаточно сложный комплекс мер, поэтому крайне желательно, чтоб ее оказывал профессиональный медик.
Как лечится тромбоэмболия легочной артерии? Если диагноз поставлен своевременно, врач может предупредить возникновение рецидива. Долгосрочное лечение легочной тромбоэмболии предполагает следующие этапы:
- удаление сгустка из сосуда в легких;
- предупреждение аппозиционного тромбоза;
- увеличение разъема коллатеральной легочной артерии;
- расширение капилляров;
- профилактика заболеваний дыхательной и кровеносной систем.
Основным фармакологическим препаратом при лечении тромбоэмболии легких является гепарин. Применяться он может в виде инъекций или перорально. Доза гепарина зависит от степени тяжкости заболевания и свойства крови. В частности, ее способности к свертыванию.
Тромбоэмболия легочная также предполагает использование антикоагулянтов. Они замедляют процесс свертываемости крови. Что, в свою очередь, препятствует образованию новых эмболов. Часто той методики оказывается достаточно для излечения малой формы патологии сосудов легких.
На более старшие образования антикоагулянты никак не влияют: сгустки могут растворяться лишь сами по себе, да и то по истечению определенного промежутка времени.
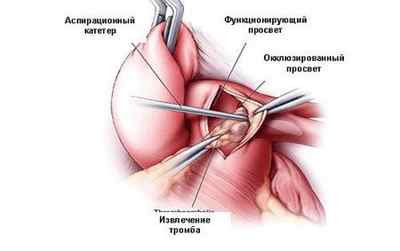
Удаление тромба из системы легочной артерии
Часто применяется оксигенотерапия. Тромбоэмболия легочная предполагает искусственное насыщение организма кислородом.
Эмболэктомия – инвазивное удаление тромбов из сосудов в легких. При этом закрываются стволы главных ветвей артерии. Это довольно рискованная методика. Ее применение оправдано, если тромбоэмболия легочная достигла массивной формы и грозит острым рецидивом.
При тромбоэмболии легких также рекомендуется установка фильтров. Самой популярной конструкцией является «зонтик» Гринфилда.
«Зонтик» вводится в полую вену и «распускает» тонкие крючки, при помощи которых крепится к стенкам сосуда. Получается своеобразная сетка. Кровь спокойно течет сквозь нее, тогда как плотный сгусток попадает в «ловушку», после чего извлекается.
Тромбоэмболия легочная – довольно непредсказуемая патология. Избежать ее можно, лишь прибегнув к самому банальному способу профилактики: здоровому образу жизни.
http://cardio-life.ru/tromboz/tromboemboliya-legochnoj-arterii.html
Признаки и лечение легочной тромбоэмболии
Существует множество заболеваний, угрожающих жизни людей. Одним из них является тромбоэмболия легочной артерии, обозначаемая в сокращенном варианте, как ТЭЛА. Эта патология не развивается сама по себе и всегда возникает на фоне другого, менее серьезного заболевания. Развитию ТЭЛА способствует тромб, попадающий в легочную артерию, вследствие чего в легкие перестает поступать кровь. Это заболевание очень часто заканчивается смертью человека.
Чтобы избежать печальных последствий, нужно знать о симптомах тромбоэмболии легочной артерии и причинах ее развития, а также о методах лечения, применяемых для устранения этой патологии.
Как устроена система кровообращения
Прежде чем разбираться в том, откуда берется легочный тромб, необходимо понять, как устроена система кровообращения. Основополагающей функцией крови является доставка кислорода к клеткам организма. Кислородом она насыщается в легочных альвеолах, а далее передвигается по двум кругам кровообращения, один из которых называется большим, а другой – малым.
Главной дорогой к органам является аорта – самая большая артерия, открывающая большой круг кровообращения. Аорта снабжена ветвями, а ее нижняя часть – подвздошными артериями, по которым кровь поступает в таз и ноги.

Когда кровь отдаст кислород органам и насытится углекислым газом, она стекается в две полые вены, которые ведут прямиком в сердце, а именно в правый желудочек, соединяемый с легочной артерией. Этот путь называется малым кругом кровообращения.
Именно в легких кровь из венозной снова преобразуется в артериальную, отправляясь в левый желудочек по легочным венам. Из левого желудочка кровь снова попадает в большой круг кровообращения.
В венозной крови каждого здорового человека происходит образование микротромбов, но они настолько хрупкие, что очень быстро разрушаются.
Однако под влиянием различных факторов на стенке вены может образовываться большой тромб, который по мере увеличения становится рыхлым и, разрушаясь, отправляется вместе с кровотоком в путешествие по венам. Вместе с венозной кровью он попадает в легочную артерию, закупоривая либо ее саму, либо ее ветви. Именно так и развивается тромбоэмболия легочной артерии.
Почему образуются и отрываются тромбы
Тромб в легких образуется под действием трех основных факторов. К ним относятся:
- замедление кровотока в венах, приводящее к застою крови;
- повышение свертывающего качества крови, способствующего тромбообразованию;
- воспалительные процессы в стенках вен, которые способствуют их повреждению и отрыву тромба.
Следует заметить, что определенной причины, способствующей развитию тромбоэмболии, не существует. Существует лишь множество факторов, способствующих развитию тромбоэмболического состояния. Среди них наиболее опасными являются:
- варикоз нижних конечностей, который при длительном течении приводит к развитию тромбоза глубоких вен, и как следствие легочной тромбоэмболии;
- ожирение, оказывающее значительную нагрузку на сердечную мышцу, и способствующее застою венозной крови;
- сердечная недостаточность;
- доброкачественные или злокачественные новообразования, оказывающие давление на сосуды;

- переломы крупных костей, при которых происходит повреждение сосудов;
- курение;
- сахарный диабет;
- длительный постельный режим или длительное пребывание в вынужденной позе;
- обезвоживание;
- прием диуретиков.
Тромбоэмболия легочной артерии нередко развивается у беременных женщин. Этому способствует растущая матка, которая оказывая давление на сосуды, способствует застою крови в венах. К тому же в организме беременных женщин происходит физиологический процесс, при котором вязкость крови значительно увеличивается.
Тромбоз легких нередко возникает у людей, которым по роду деятельности приходится совершать длительные авиаперелеты или путешествовать в автомобиле. Нахождение в течение продолжительного времени в одной позе способствует застою венозной крови и образованию тромбов.
В легочную артерию тромб может попасть в результате травм ног или хирургического вмешательства на нижних конечностях, в результате которых происходит повреждение сосудистых стенок. Тромбоэмболии подвержены люди, которым часто делают внутривенные инъекции или вводят лекарства капельным путем через катетер.

Среди других факторов риска можно отметить следующее:
- малая активность;
- возраст, превышающий 50-ти летний порог;
- гормональная контрацепция;
- тяжелые роды;
- аутоиммунные заболевания соединительной ткани.
Особенности течения тромбоэмболии
Когда тромб застревает в легких, давление в их артериях повышается. По мере его нарастания правый желудочек испытывает повышенную нагрузку, а это приводит к развитию острой сердечной недостаточности, которая в большинстве случае заканчивается летально.
Тромбофлебит легких способствует тому, что в левый желудочек крови поступает слишком мало, что приводит к падению ее давления. При этом наиболее выраженные проявления заболевания испытывают люди, у которых тромбы закупоривают крупные сосуды.
Так как кровь поступает в легкие в неполном объеме, они не способны насыщать ее кислородом. Поэтому все органы, ткани и клетки организма начинают испытывать кислородное голодание. В связи с этим включаются компенсаторные механизмы, выражающиеся в виде учащения сердцебиения и одышки.
Формы легочной тромбоэмболии
Форма тромбофлебита легочной артерии определяется исходя из объема пораженных сосудов. Среди них выделяют следующие:
- массивную, при которой поражается до 50% легочных сосудов;
- субмассивную, если объем пораженных сосудов варьируется от 30% до 50%;
- легкую, если поражено до 30% сосудов легких.
Массивная форма тромбоэмболии отличается выраженными симптомами. У больного появляется сильнейшая одышка, а давление крови резко снижается, что нередко приводит к развитию коматозного состояния. При этом происходит значительное нарушение функций правого желудочка. Так как мозг испытывает сильное кислородное голодание, у человека наблюдаются церебральные нарушения, выражающиеся в головных болях, головокружении и нарушении ориентации в пространстве.

При субмассивной форме также появляется одышка, однако давление крови остается в пределах нормы. Хотя функции правого желудочка также нарушаются, эти нарушения не столь выражены, как при массивной форме.
Легкая форма тромбоэмболии проявляется в виде слабой одышки. Однако все остальные параметры, в том числе и функции правого желудочка, практически не изменяются.
Особенности течения заболевания
В зависимости от клинического течения, тромбоэмболия легочной артерии подразделяется на четыре типа. К ним относятся:
- острейший;
- острый;
- подострый;
- хронический или рецидивирующий.
Острейший тип отличается молниеносным течением, когда тромб закупоривает самые крупные артерии легких. В этом случае смерть наступает уже через несколько минут.
При остром течении заболевания поражаются основные ветви легочной артерии. Основные проявления заболевания могут ощущаться на протяжении 3-5 дней. Также появляются признаки, характерные для гипоксии головного мозга. Итогом заболевания становится инфаркт легких.

При подостром типе заболевания развивается несколько инфарктов легких. Этот период может продолжаться в течение нескольких недель, сопровождаясь признаками легочной и сердечной недостаточности. При этом проявления заболевания с течением времени обостряются. При отсутствии лечения наступает летальный исход.
Основными признаками тромбоэмболии легочной артерии при хроническом течении заболевания является множественное повторение инфарктов легких, либо развитие двусторонних плевритов. Так как в малом круге кровообращения нарастает давление, развивается недостаточность правого желудочка. Данный тип заболевания чаще всего развивается после перенесенных операций или как осложнение сердечно-сосудистых патологий.
Какие признаки помогают распознать тромбоэмболию
Тромбоэмболия легочной артерии опасна тем, что любое ее проявление может указывать на наличие другого заболевания. Данная патология не имеет характерных признаков, которые позволили бы безошибочно поставить диагноз, сэкономив драгоценное время. Даже если врач предварительно правильно диагностирует заболевание, он не всегда способен оценить его тяжесть.
Одышка и боль в груди являются основными симптомами тромбоэмболии. Например, человек, у которого произошла закупорка крупного сосуда, может замечать лишь незначительное проявление этих признаков. Между тем, некоторые люди с закупоренными мелкими сосудами очень часто жалуются на нестерпимую боль в груди.
Признаки, указывающие на развитие тромбоэмболии легочной артерии, могут быть, как обязательными, так и необязательными.
Обязательные признаки присутствуют у всех больных ТЕЛА. А необязательные могут проявляться только в некоторых случаях, однако они заслуживают не меньшего внимания.
Среди обязательных проявлений можно отметить следующее:
- одышка, чувство нехватки воздуха;
- частота пульса превышает 100 уд./мин.;
- боль в груди, усиливающаяся при попытке глубоко вдохнуть;
- кашель;
- резкое падение давления крови;
- холодный пот;
- кожа становится бледно-серой с синюшным оттенком;
- температура тела повышается до 38 градусов.
Среди необязательных признаков возможно следующее:
- отделение мокроты с кровью;
- боль в животе, тошнота и рвота;
- судороги;
- потеря сознания.

Если развивается тромбоэмболия мелких ветвей легочной артерии, больной может вообще не ощущать никаких проявлений заболевания. В редких случаях появляется легкая одышка и кашель, а температура тела если и повышается, то незначительно.
Как диагностируется заболевание
При проведении диагностики очень важно установить, в каком сосуде находится тромб, каков объем поражения и насколько выражено нарушение кровообращения. А чтобы предотвратить развитие рецидивов заболевания, врач устанавливает источник появления тромба.
Все эти задачи помогают решить следующие методы аппаратной диагностики:
- ЭКГ;
- рентген грудной клетки;
- КТ и МРТ;
- Ангиопульмонография;
- Эхо-КГ;
- УЗИ вен;
- Сцинтиграфия.
Способы лечения
Лечение тромбоэмболии легочной артерии проводится в реанимационном отделении. Чтобы исключить развитие осложнений заболевания, всем больным показано строгий постельный режим.
Существует две методики лечения данного заболевания. К ним относятся:
- медикаментозная терапия;
- хирургическое вмешательство.
Особенности медикаментозной терапии
Медикаментозная терапия призвана снизить вязкость крови и растворить имеющиеся тромбы. Для этих целей применяются следующие лекарственные препараты:
- Гепарин натрия;
- Надропарин кальция;
- Эноксапарин натрия;
- Варфарин;
- Фондапаринукс.
Все эти препараты способствуют подавлению процесса свертывания крови, препятствуя образования новых тромбов. Некоторые из этих препаратов подавляют функции иммунной системы, предотвращая развитие воспалительных процессов в стенках сосудов.
Для растворения имеющихся тромбов применяются следующие лекарственные средства:

Особенности хирургического лечения
Хирургическое вмешательство проводят только при наличии определенных показаний. Операции проводятся в следующих случаях:
- если поражено не менее 50% сосудов легких;
- если медикаментозная терапия не приносит положительных результатов;
- если поражен ствол легочной артерии или ее крупные ветви;
- если произошло существенное нарушение кровообращения;
- при хронической форме тромбоэмболии;
- при резком падении давления крови.
При острой форме легочной тромбоэмболии показана эмболэктомия – операция, при которой производится удаление тромба из артерии. В случае хронического течения заболевания больным показана тромбэндартерэктомия – операция, при которой производится удаление поврежденной стенки артерии вместе с тромбом.
В некоторых случаях в просвет нижней полой вены больным устанавливают кава-фильтр – специальную сетку, которая задерживает тромбы, не позволяя им достичь сердца и легких. Данный способ может применяться при развившейся легочной тромбоэмболии или в качестве профилактической меры больным, у которых диагностирована тромбоэмболия нижних конечностей.
http://serdechka.ru/sosudy/emboliya/tromboemboliya-legochnoj-arterii.html
Тромбоэмболия легочной артерии

Общие сведения
Тромбоэмболия легочной артерии (сокращенный вариант — ТЭЛА) – это патологическое состояние, при котором тромбы резко закупоривают ветви легочной артерии. Тромбы появляются изначально в венах большого круга кровообращения человека.
На сегодняшний день очень высокий процент людей, болеющих сердечно-сосудистыми заболеваниями, умирают именно вследствие развития тромбоэмболии легочной артерии. Достаточно часто ТЭЛА становится причиной смерти больных в период после операции. Согласно медицинской статистике, умирает примерно пятая часть всех людей с проявлением легочной тромбоэмболии. При этом летальный исход в большинстве случаев наступает уже в первые два часа после развития эмболии.
Специалисты утверждают, что определить частоту ТЭЛА сложно, так как около половины случаев болезни проходит незаметно. Общие симптомы заболевания часто схожи с признаками других заболеваний, поэтому диагностика часто бывает ошибочной.
Причины тромбоэмболии легочных артерий
Наиболее часто тромбоэмболия легочной артерии возникает из-за тромбов, изначально появившихся в глубоких венах ног. Следовательно, главной причиной тромбоэмболии легочной артерии чаще всего является развитие тромбоза глубоких вен ног. В более редких случаях тромбоэмболию провоцируют тромбы из вен правых отделов сердца, полости живота, таза, верхних конечностей. Очень часто тромбы появляются у тех больных, которые вследствие других недугов постоянно соблюдают постельный режим. Чаще всего это люди, которые страдают инфарктом миокарда, болезнями легких, а также те, кто получил повреждения спинного мозга, перенес оперативное вмешательство на бедре. Значительно возрастает риск развития тромбоэмболии у больных тромбофлебитом. Очень часто ТЭЛА проявляется как осложнение сердечно-сосудистых недугов: ревматизма, инфекционного эндокардита, кардиомиопатии, гипертонии, ишемической болезни сердца.
Однако ТЭЛА иногда поражает и людей без признаков хронических заболеваний. Обычно это случается, если человек длительное время пребывает в вынужденном положении, например, часто совершает перелеты на самолете.
Чтобы в организме человека образовался тромб, необходимы следующие условия: наличие повреждения сосудистой стенки, замедленный кровоток в месте повреждения, высокая свертываемость крови.
Повреждение стенок вены часто происходит при воспалениях, в процессе травм, а также при внутривенных инъекциях. В свою очередь, ток крови замедляется из-за развития у больного сердечной недостаточности, при продолжительном вынужденном положении (ношение гипса, постельный режим).
В качестве причин повышенной свертываемости крови врачи определяют ряд нарушений наследственного характера, также подобное состояние может спровоцировать употребление оральных контрацептивов, заболевание СПИДом. Более высокий риск появления тромбов определяется у беременных женщин, у людей, имеющих вторую группу крови, а также у больных ожирением.
Самыми опасными являются тромбы, которые одним концом крепятся к стенке сосуда, а свободный конец тромба при этом находится в просвете сосуда. Иногда достаточно только небольших усилий (человек может покашлять, сделать резкое движение, напрячься), и происходит отрыв такого тромба. Далее с кровотоком тромб оказывается в легочной артерии. В некоторых случаях тромб ударяется о стенки сосуда и разбивается на мелкие части. В таком случае может произойти закупорка мелких сосудов в легких.
Симптомы тромбоэмболии легочных артерий
Специалисты определяют три вида ТЭЛА, зависимо от того, какой объем поражения сосудов легких наблюдается. При массивной ТЭЛА поражается больше 50% сосудов легких. В данном случае симптомы тромбоэмболии выражаются шоком, резким падением артериального давления, потерей сознания, имеет место недостаточность функции правого желудочка. Последствием гипоксии головного мозга при массивной тромбоэмболии иногда становятся церебральные нарушения.
Субмассивная тромбоэмболия определяется при поражении от 30 до 50% сосудов легких. При такой форме заболевания человек страдает от одышки, однако артериальное давление остается в норме. Нарушение функций правого желудочка выражено меньше.
При немассивной тромбоэмболии функция правого желудочка не нарушается, однако больной страдает от одышки.
Согласно остроте заболевания тромбоэмболию подразделяют на острую, подострую и рецидивирующую хроническую. При острой форме болезни ТЭЛА начинается резко: проявляется гипотония, сильная боль в груди, одышка. В случае подострой тромбоэмболии имеет место нарастание правожелудочковой и дыхательной недостаточности, признаки инфарктной пневмонии. Рецидивирующая хроническая форма тромбоэмболии отличается повторением одышки, симптомами пневмонии.
Симптомы тромбоэмболии напрямую зависят от того, насколько массивен процесс, а также от состояния сосудов, сердца и легких больного. Главными признаками развития легочной тромбоэмболии является сильная одышка и учащенное дыхание. Проявление одышки, как правило, резкое. Если больной пребывает в лежачем положении, то ему становится легче. Возникновение одышки – первый и самый характерный симптом ТЭЛА. Одышка свидетельствует о развитии острой дыхательной недостаточности. Она может выражаться по-разному: иногда человеку кажется, что ему немного не хватает воздуха, в иных случаях одышка проявляется особенно выражено. Также признаком тромбоэмболии является сильная тахикардия: сердце сокращается с частотой больше 100 ударов в минуту.
Кроме одышки и тахикардии проявляются болевые ощущения в грудной клетке либо чувство некоторого дискомфорта. Боль может быть разной. Так, большинство пациентов отмечает резкую кинжальную боль за грудиной. Боль может продолжаться и несколько минут, и несколько часов. Если развивается эмболия основного ствола легочной артерии, то боль может носить раздирающий характер и ощущаться за грудиной. При массивной тромбоэмболии болевые ощущения могут распространяться за область грудины. Эмболия мелких ветвей легочной артерии может проявляться вообще без боли. В некоторых случаях может возникать харканье кровью, посинение либо побледнение губ, ушей носа.
При прослушивании специалист обнаруживает хрипы в легких, систолический шум над областью сердца. При проведении эхокардиограммы обнаруживаются тромбы в легочных артериях и правых отделах сердца, также имеют место признаки нарушения функции правого желудочка. На рентгене видны изменения в легких больного.
В результате закупорки снижается насосная функция правого желудочка, вследствие чего в левый желудочек поступает недостаточно крови. Это чревато уменьшением крови в аорте и артерии, что провоцирует резкое понижение артериального давления и состояние шока. При таких условиях у больного развивается инфаркт миокарда, ателектаз.
Часто у больного наблюдается возрастание температуры тела до субфебрильных, иногда фебрильных показателей. Это связано с тем, что в кровь выбрасывается много биологически активных веществ. Лихорадка может продолжаться от двух дней до двух недель. Спустя несколько суток после легочной тромбоэмболии у некоторых людей может возникать боль в грудной клетке, кашель, харканье кровью, симптомы воспаления легких.
Диагностика тромбоэмболии легочной артерии
В процессе диагностики производится физикальное обследование больного для выявления определенных клинических синдромов. Врач может определить одышку, артериальную гипотонию, определяет температуру тела, которая повышается уже в первые часы развития ТЭЛА.
Основные методы обследования при тромбоэмболии должны включать проведение ЭКГ, рентгенографии грудной клетки, эхокардиограммы, биохимическое исследование крови.
Следует отметить, что примерно в 20% случаев развитие тромбоэмболии нельзя определить с помощью ЭКГ, так как никаких изменений не наблюдается. Существует ряд специфических признаков, определяемых в ходе указанных исследований.
Самым информативным методом исследования считается вентиляционно-перфузионное сканирование легких. Также проводится исследование методом ангиопульмонографии.
В процессе диагностики тромбоэмболии показано также проведение инструментального обследования, во время которого врач определяет наличие флеботромбозов нижних конечностей. Для обнаружения тромбоза вен применяется рентгеноконтрастная флебография. Проведение ультразвуковой доплерографии сосудов ног позволяет выявить нарушения проходимости вен.
Лечение тромбоэмболии легочной артерии
Лечение тромбоэмболии направлено, в первую очередь, на активизацию перфузии легких. Также целью терапии является предупреждение проявлений постэмболической хронической легочной гипертензии.
Если появилось подозрение на развитие ТЭЛА, то на этапе, предшествующем госпитализации, важно сразу же обеспечить больному соблюдение строжайшего постельного режима. Это позволит предупредить рецидив тромбоэмболии.
Производится катетеризация центральной вены для инфузионного лечения, а также тщательного отслеживания центрального венозного давления. Если имеет место острая дыхательная недостаточность, больному производят интубацию трахеи. Чтобы уменьшить сильную боль и разгрузить малый круг кровообращения, больному необходимо принять наркотические анальгетики (для этой цели преимущественно используют 1% раствор морфина). Данный препарат также эффективно уменьшает одышку.
Больным, у которых наблюдается острая недостаточность правого желудочка, шок, артериальная гипотензия, внутривенно вводят реополиглюкин. Однако этот препарат противопоказан при высоком центральном венозном давлении.
С целью понижения давления в малом круге кровообращения назначается внутривенное введение эуфиллина. Если систолическое артериальное давление не превышает 100 мм рт. ст., то данный препарат не используется. Если у пациента диагностируется инфарктная пневмония, ему назначают терапию антибиотиками.
Чтобы восстановить проходимость легочной артерии, применяется как консервативное, так и хирургическое лечение.
Методы консервативной терапии включают осуществление тромболизиса и обеспечение профилактики тромбоза для предупреждения повторной тромбоэмболии. Поэтому проводится тромболитическое лечение для оперативного восстановления тока крови через окклюзированные легочные артерии.
Такое лечение проводят в том случае, если врач уверен в точности диагностики и может обеспечить полный лабораторный контроль процесса терапии. Следует обязательно учитывать ряд противопоказаний для применения такого лечения. Это первые десять дней после проведения операции либо получения травмы, наличие сопутствующих недугов, при которых имеет место риск геморрагических осложнений, активная форма туберкулеза, геморрагические диатезы, варикозное расширение вен пищевода.
Если отсутствуют противопоказания, то лечение гепарином начинают сразу же после того, как был установлен диагноз. Дозы препарата следует подбирать индивидуально. Терапия продолжается назначением непрямых антикоагулянтов. Препарат варфарин больным показано принимать не меньше трех месяцев.
Людям, которые имеют четкие противопоказания к проведению тромболитической терапии, показано удаление тромба хирургическим методом (тромбэктомия). Также в некоторых случаях целесообразна установка кава-фильтров в сосуды. Это сетчатые фильтры, которые могут задерживать оторвавшиеся тромбы и не позволяют им попасть в легочную артерию. Такие фильтры вводятся через кожу – преимущественно сквозь внутреннюю яремную или бедренную вену. Устанавливают их в почечных венах.







