Сердечно-легочная реанимация, Компетентно о здоровье на iLive
Сердечно-легочная реанимация
Сердечно-легочная реанимация — это организованный последовательный порядок действий при остановке кровообращения, включающий диагностику отсутствия кровообращения и дыхания, поддержание основных жизненно важных функций (basic life support — BLS) с помощью закрытого массажа сердца и проведения искусственного дыхания, специализированная кардиологическая помощь (advanced cardiac life support — ACLS) и постреанимационное лечение.
Быстрота, эффективность и правильное выполнение сердечно-легочной реанимации определяют благоприятный неврологический исход. Редким исключением являются случаи глубокой гипотермии, когда реанимационные мероприятия оказывались успешными после длительного периода остановки кровообращения.
После подтверждения отсутствия сознания и дыхания начинается комплекс мер по поддержанию жизненно важных функций — поддержание проходимости дыхательных путей, дыхания и кровообращения (airway, breathing, circulation — ABC). При наличии фибрилляции желудочков (ФЖ) или желудочковой тахикардии (ЖТ) с целью восстановления нормального ритма сердца проводится дефибрилляция (defibrillation — D).
Техника проведения
Обеспечение проходимости дыхательных путей и дыхание
Обеспечение проходимости дыхательных путей является приоритетной задачей.
Немедленно нужно начинать дыхание рот-в-рот (у взрослых и детей) или рот-в-рот-и-нос (у младенцев). Необходимо предупреждать регургитацию желудочного содержимого с помощью надавливания на перстневидный хрящ до тех пор, пока не будет выполнена интубация трахеи. У детей давление должно быть умеренным, чтобы не привести к сдавливанию трахеи. Введение назогастрального зонда откладывается до тех пор, пока появится отсос, так как эта процедура может вызвать регургитацию и аспирацию желудочного содержимого. Если вентиляция легких вызывает значительное растяжение желудка, которое не удается устранить указанными выше методами, пациента укладывают на бок, надавливают на эпигастральную область и контролируют проходимость дыхательных путей.
Дефибрилляцию не следует откладывать до интубации трахеи. Закрытый массаж сердца должен продолжаться во время подготовки и интубации трахеи.
Кровообращение
Закрытый массаж сердца
При внезапной потере сознания и коллапсе необходимо немедленно начинать закрытый массаж сердца и искусственное дыхание. Если при остановке кровообращения возможно проведение дефибрилляции в течение первых 3 мин, она должна предшествовать закрытому массажу сердцу.
Техника сердечно-легочной реанимации
2 вдоха(по 1 с)после 30 толчков с частотой 100/мин
2 вдоха(по 1 с) после 30 толчков с частотой 100/мин
Каждый вдох около 500 мл(избегать гипервентиляции)
2 вдоха(по 1 с)после каждых 30 толчков с частотой 100/мин
2 вдоха(по 1 с) после каждых 15 толчков с частотой 100/мин
Меньший, чем у взрослых (достаточно,чтобы приподнималась грудная клетка)
Младенцы (до года)
2 вдоха(по 1 с)после каждых 30 толчков с частотой 100/мин
2 вдоха(по 1 с)после каждых 15 толчков с частотой 100/мин
Маленькие вдохи объемом, равным объему полости рта оператора
При обеспечении надежной проходимости дыхательных путей производятся 8-10 вдохов/мин без перерыва на закрытый массаж сердца.
В идеале при проведении закрытого массажа сердца при каждой компрессии должен пальпироваться пульс, несмотря на то что сердечный выброс составляет только 30-40 % нормального. Однако пальпацию пульса во время проведения массажа сердца осуществить затруднительно. Мониторинг концентрации СО2 в выдыхаемом воздухе (etCO2) дает более объективную оценку сердечного выброса; пациенты с неадекватной перфузией имеют маленький венозный возврат к легким и соответственно низкий показатель etC02. Зрачки нормальной величины с сохраненной фотореакцией указывают на адекватное кровообращение и оксигенацию головного мозга. Сохраненная фотореакция при расширенных зрачках указывает на неадекватную оксигенацию мозга, однако необратимое повреждение головного мозга могло еще не произойти. Постоянно расширенные зрачки без реакции на свет также не указывают на повреждение или смерть головного мозга, так как высокие дозы кардиотоников и других препаратов, наличие катаракты могут изменять размер и реакцию зрачков. Восстановление спонтанного дыхания или открывание глаз указывает на восстановление кровообращения.
Односторонняя компрессия грудной клетки может быть эффективной, но она противопоказана у пациентов с проникающим ранением грудной клетки, тампонадой сердца, а также при торакотомии и остановке сердца (в операционной).
Лекарственные средства для специализированной кардиологической помощи
Несмотря на широкое и устоявшееся применение, ни одно лекарство не улучшило госпитальную выживаемость пациентов с остановкой кровообращения. Некоторые препараты помогают восстановить кровообращение и поэтому их целесообразно применять.
У пациентов с периферическим венозным доступом введение препаратов проводится на фоне болюсного введения жидкостей (у взрослых открывается струйно капельница; 3-5 мл у детей), это необходимо для того, чтобы препарат попал в центральный кровоток. У больных без внутривенного и внутрикостного доступа атропин и эпинефрин может быть введен в эндотрахеальную трубку в дозе в 2-2,5 раза выше внутривенной.
Лекарства первого ряда. Норадреналин — основной препарат, который применяется при остановке кровообращения, однако появляется все больше данных о неэффективности его применения. Обычно его введение повторяют каждые 3-5 мин. Норадреналин является а- и b-адреномиметиком. a-адренергическое действие увеличивает коронарное диастолическое давление и субэндокардиальную перфузию во время проведения массажа сердца, увеличивает вероятность эффективной дефибрилляции. b-Адренергическое действие является неблагоприятным, так как увеличивает потребность миокарда в кислороде и вызывает вазодилатацию. Внутрисердечное введение норадреналина не рекомендуется из-за опасности осложнений в виде пневмоторакса, повреждения коронарных сосудов и тампонады сердца.
Однократное введение вазопрессина в дозе 40 ЕД может быть альтернативой норадреналину (только у взрослых); однако до введения норадреналина его применение считается не обоснованным.
Атропин оказывает ваголитическое действие, увеличивает частоту сердечных сокращений и проводимость в атриовентрикулярном узле. Его применяют при асистолии (кроме детей), брадиаритмии и высокой степени атриовентрикулярной блокады, однако его влияние на выживаемость пациентов не доказано.
Амиодарон назначается однократно, если дефибрилляция оказалась неэффективной после введения норадреналина или вазопрессина. Амиодарон может быть эффективным, если после кардиоверсии возобновляются ФЖ или ЖТ; при этом повторная сниженная доза вводится через 10 мин, а потом препарат применяют в виде продолжительной инфузии.
Лекарственные средства, применяемые при сердечно-легочной реанимации
Дозы для взрослых
6 мг, затем 12 мг (2 раза)
0,1 мг/кг, затем 0,2 мг/ кг (2 раза) Максимальная доза 12 мг
Внутривенный болюс на фоне инфузии растворов, максимальная доза 12 мг
Амиодарон для ФЖ/ЖТ (с нестабильной гемодинамики
Внутривенно струйная инфузия в течение 2 мин
При ЖТ (со стабильной гемодинамики
Сразу 150 мг, затем капельная инфузия: 1 мг/мин за 6 ч,затем 0,5 г/мин за 24 ч
5 мг/кг в течение 20-60 мин
Можно повторять, но не превышать дозы 15 мг/кг/день
Первая доза вводится внутривенно в течение 10 мин
Сразу 0,75 мг/кг за 2-3 мин, затем капельная инфузия 5-10 мкг/кг/мин
Сразу 0,75-1 мг/кг за 5 мин, можно повторить до 3 мг/кг, затем инфузия: 5-10 мкг/кг/мин
500 мг в 250 мл 0,9% раствора NaCI, скорость инфузии 2 мг/мл
1-2 мг Эндотрахеально
Повторять через 3-5 мин до получения эффекта или общей дозы 0,04 мг/кг; минимальная доза 0,1 мг
10% раствор содержит 100 мг/мл
22% раствор, 220 мг/мл
10% раствор содержит 100 мг/мл
2-20 мкг/кг/мин; начинать с 2-5 мкг/кг/мин
500 мг в 250 мл
5% глюкозы содержит
2-20 мкг/кг/мин; начинать с 2-5 мкг/кг/мин
400 мг в 250 мл 5% глюкозы содержит 1600 мкг/мл
Повторить через 3-5 мин
8 мг в 250 мл 5% глюкозы — 32 мкг/мл
25 г в 50% растворе
Избегать высоких концентраций:
5% раствор — 10-20 мл/кг; 10% раствор — 5-10 мл/кг 25% раствор — 2-4 мл/кг
(старшим детям, в крупные вены)
Другие препараты. Раствор хлорида кальция рекомендуется пациентам с гиперкалиемией, гипермагниемией, гипокальциемией и при передозировке блокаторов кальциевых каналов. В остальных случаях, когда концентрация внутриклеточного кальция уже превышает норму, дополнительное введение кальция противопоказано. Остановка сердца у пациентов на гемодиализе случается в результате или на фоне гиперкалиемии, поэтому им показано введение кальция, если нет возможности немедленно определить уровень калия. При введении кальция необходимо помнить, что он усиливает токсичность препаратов наперстянки, что может быть причиной остановки сердца.
Сульфат магния не улучшает исход реанимации, что было доказано в рандомизированных исследованиях. Но он может быть полезен у пациентов с гипомагниемией (при алкоголизме, продолжительной диарее).
Прокаинамид — это препарат второго ряда в лечении рефрактерной ФЖ или ЖТ. Его не рекомендуется применять у детей при нестабильной гемодинамике.
Фенитоин редко используется в лечении ФЖ или ЖТ, только если эти нарушения ритма вызваны интоксикацией препаратами наперстянки или не поддаются лечению другими лекарствами.
NaHC03 больше не рекомендуется применять, кроме случаев остановки кровообращения, вызванной гиперкалиемией, гипермагниемией или передозировкой трициклических антидепрессантов со сложными желудочковыми аритмиями. В педиатрической практике назначается, если сердечно-легочная реанимация продолжается более 10 мин, при условии хорошей вентиляции. При использовании NaHC03 необходимо измерять рН артериальной крови до начала инфузии и после каждых 50 мэкв (1-2 мэкв/кгудетей).
Лидокаин и бретилиум больше не используются при СЛР.
Лечение нарушений ритма
ФЖ/ЖТ с нестабильной гемодинамикой. Однократно производится дефибрилляция. Рекомендуемая сила разряда для двухфазного дефибриллятора — 120- 200 Дж, для монофазного — 360 Дж. При неудачной кардиоверсии вводится 1 мг норадреналина внутривенно и процедура повторяется через 4-5 мин. Однократно можно ввести 40 ЕД вазопрессина внутривенно вместо эпинефрина (у детей нельзя). Кардиоверсия повторяется той же силы через 1 мин после введения препарата (не установлена обоснованность увеличения силы разряда для двухфазного дефибриллятора). При продолжающейся ФЖ назначается 300 мг амиодарона внутривенно. Если возобновляется ФЖ/ЖТ, начинается 6-часовая инфузия амиодарона в дозе 1 мг/мин, затем 0,5 мг/мин.
Асистолия. Чтобы исключить ошибку, необходимо проверить контакты электродов ЭКГ монитора. При подтверждении асистолии устанавливают чрескожный водитель ритма и назначают 1 мг норадреналина внутривенно с повторением через 3-5 мин и 1 мг атропина внутривенно с повторением через 3-5 мин до общей дозы 0,04 мг/кг. Электрическое навязывание ритма редко оказывается успешным. Примечание: атропин и навязывание ритма противопоказаны в педиатрической практике при асистолии. Дефибрилляция при доказанной асистолии недопустима, так как электрический разряд повреждает неперфузируемый миокард.
Электрическая диссоциация — это состояние, при котором прекращается циркуляция крови в организме при наличии удовлетворительных сердечных комплексов на ЭКГ. При электрической диссоциации необходимо ввести внутривенно в виде быстрой инфузии 500-1000 мл (20 мл/кг) 0,9% раствора NaCI и 0,5-1,0 мг норадреналина, который можно вводить повторно через 3-5 мин. При частоте сердечных сокращений менее 60 в минуту назначается 0,5-1,0 мг атропина внутривенно. Тампонада сердца вызывает электрическую диссоциацию при экссудативном перикардите или тяжелой травме грудной клетки. В этом случае необходимо немедленно произвести перикардиоцентез.
Прекращение реанимационных мероприятий
Сердечно-легочную реанимацию проводится до тех пор, пока не восстановится спонтанное кровообращение, констатируется смерть или один человек физически не может дальше продолжать сердечно-легочную реанимацию. У пациентов в состоянии гипотермии сердечно-легочная реанимация должна продолжаться до тех пор, пока температура тела не поднимется до 34 \»С.
Биологическая смерть обычно констатируется после безуспешной попытки восстановить самостоятельное кровообращение в течение 30-45 мин проведения сердечно-легочной реанимации и оказания специализированной кардиологической помощи. Тем не менее эта оценка является субъективной несмотря на то, что она учитывает продолжительность периода отсутствия кровообращения до начала лечения, возраст, предшествующее состояние и другие факторы,
Оказание помощи после успешной реанимации
Восстановление спонтанного кровообращения (ВСК) — это только промежуточная цель реанимационных мероприятий. Только 3-8 % пациентов с ВСК доживают до выписки из больницы. Чтобы максимально улучшить исход, необходимо оптимизировать физиологические параметры и принимать меры по лечению сопутствующих заболеваний. У взрослых особенно важно распознать инфаркт миокарда и как можно быстрее начать реперфузионную терапию (тромболизис, чрескожную транслюминальную коронарную ангиопластику). Необходимо помнить, что тромболизис после агрессивной СЛР может привести к тампонаде сердца.
Лабораторные исследования после сердечно-легочной реанимации включают определение газов артериальной крови, общий анализ крови (OAK) и биохимическое исследование крови, в том числе оценку показателей электролитов, глюкозы, азота мочевины крови, креатинина и маркеров поражения миокарда (КФК обычно будет повышена из-за травмы скелетных мышц во время сердечно-легочной реанимации). Артериальное РаО2 необходимо поддерживать в пределах нормы (80-100 мм рт. ст.), Hct — несколько выше 30 %, уровень глюкозы — 80-120 мг/ дл, электролитов, особенно калия, в пределах нормы.
Стабилизация артериального давления. Уровень среднего артериальное давление (СрАД) должен быть 80 мм рт. ст. у пожилых пациентов или более 60 мм рт. ст. у молодых и ранее здоровых людей. У пациентов с гипертензией целевое систолическое АД должно быть на 30 мм рт. ст. ниже давления, которое могло быть до остановки кровообращения.
У пациентов с низким СрАД или признаками левожелудочковой недостаточности может потребоваться катетеризация легочной артерии с целью мониторинга сердечного выброса, давления заклинивания легочной артерии (ДЗЛА) и сатурации О2 смешанной венозной крови (оценка периферической перфузии), что позволит оптимизировать лекарственную терапию. Сатурации О2 смешанной венозной крови должна быть выше 60 %.
Пациентам с низким СрАД, низким ЦВД или ДЗЛА необходимо проводить коррекцию гиповолемии с помощью дискретного введении 250 мл 0,9% раствора NaCI. У пожилых пациентов с умеренно сниженным СрАД (70-80 мм рт. ст.) и нормальным или повышенным ЦВД/ДЗЛА целесообразно начать инотропную поддержку добутамином, начиная с дозы 2-5 мкг/кг/мин. Можно использовать милринон или амринон. При отсутствии эффекта — препарат с дозозависимым инотропным и вазоконстрикторным действием — допамин. Альтернативой являются адреналин и периферические вазоконстрикторы норадреналин и фенилэфрин. Вазоактивные лекарства необходимо использовать в минимальных дозах, позволяющие поддерживать СрАД на минимально допустимом уровне, потому что они могут увеличить сопротивление сосудов и уменьшить перфузию органов, особенно в кишечнике. Эти препараты увеличивают нагрузку на сердце при его сниженных резервах. Если СрАД остается ниже 70 мм рт. ст. у пациентов с инфарктом миокарда, необходимо проводить внутриаортальную баллонную контрпульсацию. Пациентам с нормальным СрАД и высоким ЦВД/ДЗЛА назначают либо инотропные препараты, либо снижают постнагрузку нитропруссидом или нитроглицерином.
Внутриаортальная баллонная контрпульсация применяется при низком сердечном выбросе из-за сниженной насосной функции левого желудочка, рефрактерной к медикаментозному лечению. Баллонный катетер проводится через бедренную артерию ретроградно в грудной отдел аорты дистальнее левой подключичной артерии. Баллон надувается во время каждой диастолы, улучшая коронарную перфузию, и сдувается во время систолы, уменьшая постнагрузку. Ценность данной методики заключается в том, что она позволяет выиграть время в тех случаях, когда причина сердечной недостаточности может быть устранена хирургическими методами.
Лечение нарушения ритма. Хотя ФЖ или ЖТ могут возобновиться после сердечно-легочной реанимации, с профилактической целью антиаритмические средства не назначаются, так как они не улучшают исход. В принципе, такие нарушения ритма можно лечить прокаинамидом или амиодароном по методике, описанной выше.
Наджелудочковая тахикардия в постреанимационном периоде на фоне высокого уровня эндогенных и экзогенных катехоламинов требует лечения в том случае, если она продолжительная и ассоциирована с гипотензией или признаками коронарной ишемии. Для этого назначается инфузия эсмолола внутривенно, начиная с дозы 50 мкг/кг/мин.
Пациенты с остановкой сердца в результате ФЖ или ЖТ без инфаркта миокарда являются кандидатами для использования имплантируемого кардиовертера-дефибриллятора (ИКД). Данное устройство распознает аритмию и проводит либо дефибрилляцию, либо навязывает заданный ритм.
Неврологическая поддержка. У 8-20 % взрослых, перенесших остановку кровообращения, возникают нарушения функции ЦНС. Повреждение головного мозга — это результат прямого ишемического действия на нейроны и отека.
Поражение может развиться через 48- 72 ч после СЛР.
Поддержание адекватной оксигенации и церебральной перфузии может снизить вероятность церебральных осложнений. Нельзя допускать гипергликемии, так как она способна усиливать постишемичес-кое повреждение головного мозга. Необходимо избегать назначения глюкозы, за исключением случаев гипогликемии.
Нет убедительных доказательств пользы применения умеренной гипотермии. Применение многочисленных фармакологических препаратов (антиоксиданты, ингибиторы глутамата, блокаторы кальциевых каналов) представляют высокий теоретический интерес. Их эффективность показана в моделях на животных, но не подтвердилась в исследованиях у людей.
Педиатрическая шкала категорий церебральных проявлений
http://m.ilive.com.ua/health/serdechno-legochnaya-reanimaciya_109728i15988.html
Сердечно-легочная реанимация в ритме Stayin’ Alive
По словам автора исследования Дэвида Мэтлока (David Matlock), врача кампуса школы Пеория в штате Иллинойс, многие люди не решаются в критической ситуации начать непрямой массаж сердца. Основной причиной такой нерешительности становится неуверенность в правильности ритма нажатий на грудную клетку пострадавшего. В то же время, правильно проведенная СЛР втрое повышает выживаемость при остановке сердца.
Автор исследования утверждает, что многих людей, которые силой обстоятельств оказались перед необходимостью проведения непрямого массажа сердца, останавливает неуверенность в правильности выбранного ими ритма нажатий на грудную клетку пострадавшего человека. Вместе с тем, правильно проведенная СЛР, как позволяют утверждать результаты статистических исследований, повышает выживаемость при остановке сердца как минимум в три раза.
Результаты эксперимента показали, что на первом этапе исследования средняя частота нажатий составляла 109 в минуту, а на втором она возросла до 113. Несмотря на то обстоятельство, что оба эти показателя немного превышают рекомендованный ритм, специалисты уверяют, что при проведении непрямого массажа сердца большее число нажатий, все-таки боле предпочтительнее, чем меньшее.
Здесь стоит сделать небольшое отступление. Дело в том, что американский врач не был первым человеком, который обратил внимание на такую необычную ценность знаменитого хита популярной музыкальной группы. Как оказалось, AHA уже на протяжении последних двух лет рекомендует инструкторам по СЛР проводить занятия под сопровождение этой песни, причем указанная рекомендация базируется на наблюдении преподавателя СЛР Виная Надкарни (Vinay Nadkarni) из Университета Пенсильвании. Этот специалист первым заметил, что данная композиция значительно повышает результативность обучения студентов.
Что же касается Мэтлока, то он первым смог доказать, что простой и достаточно навязчивый ритм популярной мелодии настолько хорошо «врезается» в память, что без особых проблем позволяет соблюдать правильную частоту массажа сердца даже без непосредственного прослушивания песни во время проведения реанимационных мероприятий.
Легендарная диско-группа Bee Gees не могла и представить, что их песня «Остаться живым», поможет спасать жизнь. Впервые эта песня прозвучала, как саундтрек к фильму «Лихорадка субботнего вечера», который вышел на экраны в 1977 году с Джоном Траволтой в главной роли. Британская диско-группа написала песню \»Stayin\’ Alive\» с темпом в 103 удара в минуту. Могли ли, они тогда подумать, что именно этот темп станет незаменимым для проведения сердечно-легочной реанимации.
Немного о самой сердечно-легочной реанимации. Мировое медицинское сообщество много лет стремилось к тому, чтобы этот комплекс знали и могли применять не только медики, но и люди любой профессии, поскольку через примерно 5 мин после остановки дыхания наступает остановка сердечной деятельности, а через 4–5 мин после остановки кровообращения развиваются необратимые изменения в головном мозге. Наступает гибель мозга, а значит, и гибель человека.
Сегодня соотношение компрессии-вдохи составляет 30 к 2, независимо от количества оказывающих помощь спасателей.
Важно, что проводить искусственное дыхание могут только спасатели, получившие специальное образование и имеющие опыт.
Согласно международным рекомендациям 2010 г., граждане, не обученные или не имеющие опыта реанимационного пособия, могут выполнять только компрессии грудной клетки в нижней трети грудины по средней линии на глубину не менее 5 см и с частотой не менее 100 компрессий в минуту.
В последних рекомендациях по сердечно-легочной реанимации термин «алгоритм ABC» [ А ( Air way – воздушные пути), В ( Breathing – дыхание) и С ( Circulation – кровообращение)] заменен более правильной формулой-девизом «цепочка выживания» (chain of survival), представляющей собой последовательность 5 слагаемых:
1. быстрое осознание остановки сердца и немедленный вызов помощи;
2. быстрое начало сердечно-легочной реанимации с акцентом на компрессии грудной клетки;
3. максимально раннее применение электрической дефибрилляции;
4. эффективная интенсивная терапия;
5. комплексная терапия после остановки сердца.
На сегодняшний день, принятие решения о помощи основывается на отсутствии у пострадавшего сознания и адекватного дыхания (нельзя путать с наличием у пациента агонального дыхания, которое встречается в 40% случаев при остановке кровообращения и не может считаться нормальным).
Важно помнить, что первым действием спасатель обязан вызвать помощь и лишь затем приступать к сердечно-легочной реанимации.
Поскольку основным, если не единственным в большинстве случаев реанимационным пособием является непрямой массаж сердца, рассмотрим его более подробно.
Основные правила проведения закрытого (непрямого) массажа сердца:
1. Больной должен находиться в горизонтальном положении на твердой основе для предупреждения возможности смещения его тела под усилием рук массирующего (пол или низкая кушетка).
2. Зона приложения силы рук реанимирующего располагается на нижней трети грудины, строго по средней линии; реанимирующий может находиться с любой стороны больного.
3. Для проведения массажа кладут одну ладонь на другую и производят давление на грудину в зоне, расположенной на 2 поперечных пальца выше места прикрепления к грудине мечевидного отростка; выпрямленные в локтевых суставах руки массирующего располагаются так, чтобы давление производило только запястье, не следует касаться пальцами груди больного.
4. Компрессия грудной клетки умирающего производится за счет тяжести туловища врача. Смещение грудины по направлению к позвоночнику (т.е. глубина прогиба грудной клетки) должно составлять 4–6 сантиметров.
5. В интервалах руки с грудины не снимают, пальцы остаются приподнятыми, руки полностью выпрямлены в локтевых суставах.
6. Темп массажа – 100 массажных движений в минуту.
У детей непрямой массаж сердца проводится одной рукой или двумя пальцами одной руки в зависимости от возраста пострадавшего
Основные ошибки при выполнении непрямого массажа сердца:
1. Проведение массажа сердца больному, который лежит на мягкой, пружинящей поверхности.
2. Неправильное расположение рук реанимирующего, что приводит к перелому ребер или неэффективному массажу.
3. Слишком малая или чрезмерная сила нажатия на грудину; в первом случае массаж будет неэффективен, во втором – возможна травма грудной клетки (перелом грудины и ребер) и ее органов.
4. Длительный, более 5–10 с, перерыв в массаже для проведения дополнительных диагностических или лечебных мероприятий. Это способствует постепенному нарастанию гипоксии мозга и миокарда и уменьшает возможность достижения окончательного успеха реанимации.
Немного статистики на последок.
В то время как во Франции лишь 3-4% людей выживают после остановки сердца, в Сиэтле (США) их 30%. Это обусловлено обучением основам первой помощи в школах и установкой дефибрилляторов в общественных местах, начиная от офисов и заканчивая улицами города. Несомненно, сердечный приступ чаще случается у людей дома или на работе, и в 80% случаев медицинского персонала нет поблизости. Поэтому все, включая детей, должны знать основные приемы первой пимощи.
http://rarog.pro/news/%D0%A1%D0%9B%D0%A0
Проведение сердечно-легочной реанимации
Спасти человека, впавшего в состояние клинической (обратимой) смерти, может медицинское вмешательство. У больного будет лишь несколько минут до летального исхода, поэтому рядом находящиеся люди обязаны оказать ему неотложную доврачебную помощь. Сердечно-легочная реанимация (СЛР) в данной ситуации идеально подойдет. Она представляет собой комплекс мер по восстановлению дыхательной функции и системы кровообращения. Оказать помощь могут не только спасатели, но и простые люди, находящиеся рядом. Поводом для проведения реанимационных мероприятий становятся свойственные клинической смерти проявления.

Сердечно-легочная реанимация – это совокупность первичных методов спасения больного. Основателем ее является известный доктор Петер Сафар. Он первым создал правильный алгоритм действий неотложной помощи пострадавшему, которым пользуется большинство современных реаниматологов.
Выполнение базового комплекса по спасению человека необходимо при выявлении клинической картины, свойственной обратимой смерти. Ее симптомы бывают первичными и вторичными. Первая группа относится к основным критериям. Это:
- исчезновение пульса на больших сосудах (асистолия);
- потеря сознания (кома);
- полное отсутствие дыхания (апноэ);
- расширенные зрачки (мидриаз).
Озвученные показатели можно выявить, проведя осмотр больного:
- Апноэ определяется по исчезновению всяких движений грудной клетки. Удостовериться окончательно можно, наклонившись к больному. Ближе к его рту нужно приставить щеку, чтобы ощутить выходящий воздух и услышать шум, издаваемый при дыхании.
- Асистолия выявляется путем пальпации сонной артерии. На остальных крупных сосудах определить пульс крайне проблематично при снижении верхнего (систолического) порога давления вплоть до 60 мм рт. ст. и ниже. Понять, где находится сонная артерия, достаточно просто. Потребуется положить 2 пальца (указательный и средний) на центр шеи в 2-3 см от нижней челюсти. От нее необходимо направиться вправо или влево для попадания во впадину, в которой прощупывается пульс. Его отсутствие говорит об остановке сердца.
- Мидриаз определяется путем открывания века больного вручную. В норме зрачки должны расширяться в темноте и сужаться при свете. При отсутствии реакции речь идет о серьезной нехватке питания мозговым тканям, которая провоцируется остановкой сердца.

Вторичные признаки бывают разной степени выраженности. Они помогают убедиться в необходимости легочно-сердечной реанимации. Ознакомиться с дополнительными симптомами клинической смерти можно ниже:
- побледнение кожи;
- потеря мышечного тонуса;
- отсутствие рефлексов.
Противопоказания
Сердечно-легочная реанимация базовой формы выполняется рядом находящимися людьми с целью спасения жизни больного. Расширенная версия помощи оказывается реаниматологами. Если пострадавший впал в состояние обратимой смерти по вине длительного течения патологий, которые истощили организм и не поддаются лечению, то эффективность и целесообразность методик спасения будет под вопросом. Обычно приводит к этому терминальная стадия развития онкологических заболеваний, тяжелая недостаточность внутренних органов и прочие недуги.
Нет смысла реанимировать человека, если заметны повреждения, несопоставимые с жизнью на фоне клинической картины характерной биологической смерти. Ознакомиться с ее признаками можно ниже:
- посмертное охлаждение тела;
- появление пятен на коже;
- помутнение и пересыхание роговицы;
- возникновение феномена «кошачьего глаза»;
- затвердение мышечных тканей.
Пересыхание и заметное помутнение роговицы после смерти называется симптомом «плавающей льдинки» из-за внешнего вида. Подобный признак отчетливо заметен. Феномен «кошачьего глаза» определяется при легком надавливании на боковые части глазного яблока. Зрачок резко сжимается и принимает форму щели.
Скорость охлаждения тела зависит от окружающей температуры. В помещении снижение протекает медленно (не более 1° в час), а в прохладной обстановке все происходит значительно быстрее.
Трупные пятна являются следствием перераспределения крови после биологической смерти. Первоначально они возникают на шее со стороны, на которой лежал покойный (спереди на животе, сзади на спине).
Трупное окоченение представляет собой затвердевание мышц после смерти. Начинается процесс с челюсти и постепенно охватывает все тело.
Таким образом, делать сердечно-легочную реанимацию имеет смысл лишь в случае с клинической смертью, которая не была спровоцирована серьезными дегенеративными изменениями. Ее биологическая форма необратима и имеет характерную симптоматику, поэтому рядом находящимся людям достаточно будет вызвать скорую, чтобы бригада забрала тело.
Правильный порядок проведения

Американская ассоциация, изучающая патологии сердца («American Heart Association»), регулярно дает советы по оказанию более эффективной помощи больным людям. Сердечно-легочная реанимация по новым стандартам состоит из таких этапов:
- выявление симптомов и вызов скорой;
- осуществление СЛР по общепринятым стандартам с уклоном на непрямой массаж сердечной мышцы;
- своевременное выполнение дефибрилляции;
- использование методов интенсивной терапии;
- проведение комплексного лечения асистолии.
Порядок проведения сердечно-легочной реанимации составлен согласно рекомендациям «American Heart Association». Для удобства он был поделен на определенные фазы, озаглавленные английскими буквами «ABCDE». Ознакомиться с ними можно в таблице, приведенной ниже:
http://mirkardio.ru/bolezni/neotlozhnye/serdechno-legochnaya-reanimaciya.html
Ритм сердечно легочной реанимации
3 Этап слр
Компрессия грудной клетки (ранее известная как массаж сердца) проводится при отсутствии сердцебиения и пульса на магистральных (сонной) артериях. Манипуляция создает положительное давление в грудной клетке во время фазы компрессии. Клапаны вен и сердца обеспечивают антеградное поступление крови в артерии. Когда грудная клетка принимает исходную форму, кровь возвращается в грудную клетку из венозной части системы кровообращения. Небольшой кровоток обеспечивается за счет сдавления сердца между грудиной и позвоночником. При проведении компрессии грудной клетки кровоток составляет 25% от нормального сердечного выброса. Настоящие рекомендации предлагают на каждые 5 компрессий проводить один вдох при наличии двух реаниматоров. В случае только одного реаниматора 15 компрессий должны сопровождаться двумя вдохами. Частота компрессий должна составлять 100 в минуту.
Положите пациента на твердую поверхность
При внезапной остановке сердца эффективным методом может оказаться прекардиальный удар: кулаком с высоты 20 см дважды производят удар по грудной клетке в точке компрессии (граница нижней и средней части грудины). При отсутствии эффекта переходят к закрытому массажу сердца.
Реаниматор располагается сбоку от пациента и выпрямленными в локтях руками осуществляет компрессию в точке компрессии, касаясь пострадавшего только запястьем ладони, находящейся снизу. Интенсивность компрессии подтверждается смещением грудины на 4 – 5 см, частота компрессии составляет 80 – 100 в 1 мин. Длительность компрессии и паузы примерно равны между собой. Если реаниматор один, то соотношение дыхательных движений и компрессий 2: 15 (2 вдоха и 15 компрессий). Если реаниматоров двое, то соотношение вдохоа и компрессий 1:5. Реаниматор, выполняющий компрессии, должен громко считать «1, 2, 3, 4, 5», а реаниматор, выполняющий вентиляцию, должен считать количество завершенных циклов.
Регулярно меняйте реаниматора, так как он быстро устает при тщательном выполнении.
Показано, что раннее начало оказания первичной помощи улучшает исход, особенно если откладывается проведение квалифицированного поддержания проходимости ВДП и дефибрилляция. При проведении первичной реанимации обеспечивается минимальный уровень доставки кислорода, что можно рассматривать как жизненно важное поддерживающее мероприятие, способное воздействовать на непосредственную причину остановки сердца и восстановить в определенной степени спонтанное кровообращение, предотвращая переход сердечного ритма в асистолию.
Дальнейшее поддержание жизни (ДПЖ) направлено на использование специальных методов, с целью быстрого восстановления нормального ритма сердца. Наиболее важными компонентами ДПЖ являются дефибрилляция постоянным током и эффективные меры первичной сердечно-легочной реанимации.
СПЕЦИАЛЬНЫЕ МЕТОДЫ ДАЛЬНЕЙШЕГО ПОДДЕРЖАНИЯ ЖИЗНИ
Специальные методы защиты дыхательных путей
Специальные методы защиты дыхательных путей требуют специального оборудования и навыков. Они должны использоваться у пациента на фоне апное, которому проводятся меры первичной СЛР.
Ротовые и назофарингеальные воздуховоды просты в постановке при наличии минимального опыта. Наиболее распространенным и простым в постановке является орофарингеальный воздуховод Гведела. Орофарингеальный воздуховод имеет размеры, соответствующие расстоянию от угла рта до угла нижней челюсти. Назофарингеальный воздуховод перед введением должен быть хорошо смазан и равен диаметру мизинца пострадавшего. Не используйте назофарингеальный воздуховод, если имеется подозрение на перелом основания черепа.
Интубация трахеи – наилучший способ обеспечения проходимости и безопасности дыхательных путей. Однако манипуляция требует специальных навыков и оборудования. В случае неправильного выполнения многочисленные попытки интубации могут привести к развитию дальнейших осложнений и потере времени. Самыми надежными способами подтверждения правильного стояния трубки являются визуальный контроль в момент ее прохождения между голосовыми связками, аускультация легких и, при наличии, капнометрия в конце выдоха. Также доступны всевозможные типы пищеводных детекторов.
При подозрении на наличие риска регургитации и аспирации желудочным содержимым возможно применение давления на перстневидный хрящ до момента раздувания манжеты интубационной трубки. Однако это может создать трудности, особенно для неопытного оператора, если манипуляция выполняется не совсем корректно.
Другие орофарингеальные воздуховоды
Будучи рутинно использовавшейся в анестезиологической практике Великобритании при неудачной интубации втечение десяти лет, ларингеальная маска (ЛМ) стала применяться при реанимации только в последние годы.
Техника введения легко осваивается, что обеспечивает простоту и эффективность вентиляции мешком и ЛМ. Однако в некоторых случаях возникают трудности при постановке ЛМ, она не обеспечивает адекватной вентиляции при уплотненных легких, а также не защищает на 100% от содержимого желудка. При реанимации также использовался двухпросветный Комбитьюб (Combitube ® ), который устанавливается вслепую в пищевод и используется для раздувания легких через второй просвет.
Хирургические мероприятияпо поддержанию проходимости ВДП необходимы при наличии опасной для жизни обструкции дыхательных путей, когда другие способы поддержания их проходимости были неудачны. Срочный доступ к ВДП возможен через маловаскуляризированную перстнещитовидную мембрану. Эта мембрана легко определяется путем идентификации срединного углубления между перстневидным хрящом и нижним краем щитовидного хряща.
Пункция перстнещитовидной мембраныКанюля с прикрепленным шприцем вводится через перстнещитовидную мембрану до появления воздуха в шприце при аспирации. Далее канюля проводится по игле в трахею. К павильону иглы прикрепляется источник кислорода с потоком 15 л/мин и пациент вентилируется одну секунду с фазой выдоха 4 секунды. При отсутствии подачи кислорода может использоваться импровизированное оборудование, например: канюля соединяется с 10 мл шприцом без поршня. Интубационная трубка 8,0 вставляется в цилиндр шприца, затем раздувается манжета и предпринимается попытка вентиляции мехом.
При проведении вентиляции подобным способом невозможно достичь удаления СО2, что приводит к возникновению респираторного ацидоза. Должно осуществляться внимательное наблюдение для предотвращения баротравмы, так как спонтанная вентиляция через перстнещитовидную мембрану невозможна. Следует поддерживать адекватный путь для выдоха, так как канюля не обеспечивает удаления избытка дыхательной смеси.
Вентиляция через иглу может проводиться не более 10-20 минут и в дальнейшем должна быть проведена хирургическая крикотомия для обеспечения адекватной вентиляции. Интубационная или трахеостомическая трубка (размер 5,0-6,5) вводится через горизонтальный разрез в мембране, соединяется с мехом и, таким образом, обеспечивается высокоэффективная вентиляция и поддержание проходимости дыхательных путей.
Этот простой метод также требует времени для подготовки оборудования и имеет высокий процент осложнений, поэтому в операционной или комнате для оказания неотложной помощи необходимый инструмент всегда должен находиться наготове.
Одномоментная крикотомия вслепую. На рынке имеются несколько наборов для крикотомии (Portex,CookCriticalCare,Rusch), которые позволяют путем простого маневра проводить трубку через мембрану. В них используются либо метод проводника, интродюсера или дилатации с возможностью подключения через 22 мм коннектор к стандартному оборудованию для вентиляции.
Дефибрилляция
Важным при проведении реанимации является диагностика и терапия ритма и причины, вызвавшей остановку сердца. Алгоритмы реанимации зависят от характера ритма, явившегося причиной остановки сердца – фибрилляция желудочков (ФЖ)/желудочковая тахикардия (ЖТ) без пульса и асистолия/электрическая активность сердца без пульса.
Фибрилляция желудочков или желудочковая тахикардия без пульса
При диагностировании ФЖ или ЖТ как можно раньше должна проводиться дефибрилляция тремя разрядами 200, 200 и 360 Дж. Если на ЭКГ отсутствует изменение ритма, не следует проверять наличие пульса, так как это откладывает следующую попытку дефибрилляции. Пальпация магистральных артерий проводится, если для этого имеются данные ЭКГ или была попытка движения пациентом. При отсутствии эффекта от первых трех разрядов следует продолжить последовательность СЛР в течение одной минуты для обеспечения проходимости ВДП и постановки венозного доступа. После в/в введения адреналина (1 мг) необходимо заподозрить одну из причин ФЖ, поддающихся специфическому лечению – гипотермию или интоксикацию. ЭКГ рекомендуется оценивать после каждых 10 циклов СЛР. Персистирующая ФЖ требует проведения дополнительных трех разрядов мощностью 360 Дж. Дефибрилляции отдается приоритет перед манипуляциями на дыхательных путях или постановкой в/в доступа. Рекомендуется использовать антиаритмические препараты только после проведения 9-12 разрядов на фоне введения адреналина каждые 2-3 минуты реанимации.
При отсутствии кардиомонитора, но наличии дефибриллятора реанимацию следует проводить по схеме фибрилляции желудочков, как наиболее прогнозируемой.
Асистолия или электрическая активность без пульса
Асистолия это полное отсутствие регистрируемой электрической активности сердца, имеет очень плохой прогноз. Электрическая активность без пульса (или электромеханическая диссоциация — ЭМД) имеет место при наличии на ЭКГ ритма, в норме ассоциирующегося с адекватным кровообращением, но без определяемого пульса на центральных артериях. В любом случае алгоритм СЛР с использованием дефибрилляции не является адекватной мерой терапии данного типа остановки сердца.
При асистолии или ЭМД возможности терапии ограничены. Следует использовать правую часть алгоритма СЛР, представленного на схеме. Как можно раньше проводятся стандартные манипуляции для поддержания проходимости ВДП и обеспечения вентиляции, устанавливается в/в доступ, СЛР продолжается на фоне вводимых каждые три минуты доз адреналина. Атропин (3 мг) вводится однократно. Шансы положительного исхода повышаются, если имеется обратимая причина асистолии или ЭМД, поддающаяся лечению. Основные из них перечислены в алгоритме. Острая гиповолемия – наиболее хорошо поддающееся лечению состояние, приводящее к остановке кровообращения при кровопотере (> 50% объема крови). Такие пациенты требует срочного оперативного лечения и возмещения объема крови. При любом изменении ЭКГ с появлением ФЖ следует незамедлительно перейти к другому алгоритму СЛР.
При большинстве остановок сердца у взрослых имеет место фибрилляция желудочков, которая может быть купирована электрической дефибрилляцией. Вероятность удачной дефибрилляции снижается со временем (примерно на 2-7% на каждую минуту остановки сердца), но меры первичной реанимации замедляют этот процесс, отодвигая развитие асистолии.
При дефибрилляции осуществляется воздействие электрическим током на сердце, деполяризируя критическую массу миокарда и вызывая координированный период абсолютной рефрактерности – период, при котором потенциал действия не может быть вызван стимулом любой интенсивности. В случае успеха дефибрилляция прерывает хаотическую электрическую активность сердца. При этом клетки пейсмейкера синоатриального узла имеют возможность снова обеспечивать синусовый ритм, так как они являются первыми клетками миокарда, способными деполяризоваться спонтанно.
Все дефибрилляторы состоят из блока питания, переключателя уровня энергии, выпрямителя тока, конденсатора и набора электродов (рисунок 5). Современные устройства позволяют регистрировать ЭКГ с собственных пластинок или электродов, соединенных с дефибриллятором. Энергия разряда обозначается в Джоулях (Дж) и соответствует энергии, которая воздействовала через электроды на грудную клетку.
Во время разряда только незначительная часть энергии воздействует на сердце вследствие наличия различного уровня сопротивления (импеданса) грудной клетки. Величина требуемой энергии во время дефибрилляции (порог дефибрилляции) возрастает со временем после остановки сердца. Для реанимации взрослых используются эмпирически подобранные разряды в 200 Дж для первых двух разрядов и 360 Дж для последующих. Разряды постоянного тока должны наноситься при правильной постановке электродов и хорошем контакте с кожей. Полярность электродов не является решающим моментом, т.к. при их верной позиции «грудина» и «верхушка» на экране дефибриллятора проецируется правильная ориентация комплекса. Электрод, накладываемый на грудину, помещается на верхнюю часть правой половины грудной клетки под ключицей. Электрод, накладываемый на верхушку сердца, располагается немного латеральнее точки нормальной проекции верхушечного толчка (рисунок 6), но не на молочную железу у женщин. В случае неудачи могут применяться другие положения электродов, например, на верхушке и задней поверхности грудной клетки.
За последние годы появились полу- и автоматические дефибрилляторы. При соединении с пациентом такие устройства способны самостоятельно оценивать сердечный ритм и производить необходимые разряды.
Некоторые из них также позволяют оценивать сопротивление грудной клетки для подбора необходимой силы тока разряда. Последние поколения дефибрилляторов используют двух- и трехфазные формы волны энергии для достижения успешной дефибрилляции при меньшей силе энергии.
Техника дефибрилляции
Для проведения дефибрилляции необходимо убедиться в необходимости ее проведения по подтвержденному на ЭКГ ритму. Первые три разряда должны быть нанесены за первые 90 секунд СЛР. При отсутствии изменений ритма на ЭКГ необходимость контролировать пульс между разрядами отсутствует.
Терапия остановки сердца без дефибриллятора
Очевидно, что при отсутствии возможности проведения дефибрилляции, терапия остановки менее успешна, однако лечение причины, приведшей к ней, обеспечивает большие шансы на выживание пациента. До установления причины остановки сердца (например, гиповолемии) и ее терапии должна быть начата СЛР и вводиться адреналин.
http://studfiles.net/preview/5810632/page:3/
Алгоритм проведения сердечно-легочной реанимации. Основы сердечно-легочной реанимации
Часто спасение человеческой жизни полностью зависит от того, насколько своевременно ему была оказана медицинская помощь. Каждый человек еще со школьной скамьи должен усвоить элементарные методы оказания доврачебной помощи пострадавшему. Далее рассмотрим алгоритм проведения сердечно-легочной реанимации, ее особенности у взрослых и детей.
Что такое СЛР
Сердечно-легочная реанимация, основы ее будут рассмотрены далее, представляет собой срочные меры, которые предпринимаются во время прекращения сокращений сердечной мышцы и самостоятельного дыхания. Эти мероприятия направлены на поддержание искусственным путем жизнедеятельности мозга до восстановления дыхания и нормального кровообращения.
Результативность реанимации полностью зависит от умений реаниматора, условий проведения и наличия необходимого оборудования.
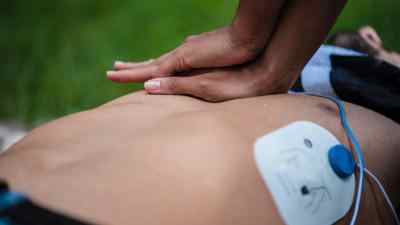
Если говорить про идеальные условия, то основы сердечно-легочной реанимации, проводимой человеком без медицинского образования, включают следующие действия:
- Закрытый массаж сердечной мышцы.
- Искусственное дыхание.
- Использование наружного дефибриллятора.
Но на практике часто оказывается, что люди просто не обладают знаниями и навыками оказания первой помощи, что приводит к смерти человека. Реанимационные действия умеют проводить все медицинские работники, включая обычных медицинских сестер, но обладать такими навыками будет не лишним каждому человеку, чтоб в нужный момент спасти своему близкому жизнь.
Показания для реанимационных мероприятий
Некоторые задаются вопросом о том, когда следует начинать сердечно-легочную реанимацию пострадавшего. Сразу после появления определенных признаков, по которым диагностируют клиническую смерть:
- отсутствует сознание;
- нет дыхания;
- прекратилось сердцебиение;
- зрачки не реагируют на свет.
Кроме этих обязательных признаков, можно отметить сопутствующие симптомы:
- синий оттенок кожи и бледность;
- отсутствие мышечного тонуса;
- нет реакции на внешние раздражители.
Необходимо помнить, что клиническая смерть длится несколько минут, в течение которых надо успеть сделать правильную сердечно-легочную реанимацию. Потом заставить биться сердце человека можно, но мозг будет мертв.
Основы реанимации
Если у человека остановилось сердце и прекратилось дыхание, но отсутствуют травмы, несовместимые с жизнью, то все можно восстановить. На протяжении 5-6 минут можно вновь запустить сердечную мышцу. Если выполнение сердечно-легочной реанимации затягивается, то шансы существенно падают:
- Через 10 минут заставить сердце биться врачи смогут, но нервная система уже не будет работать в полном объеме и адекватно.
- Через 15 минут умирает психически полноценная личность, поэтому возвращение к жизни возможно, но человек будет как растение.
- Через 30-40 минут после остановки сердца и прекращения дыхания наступает биологическая смерть, и восстановить функции организма невозможно.
Первоочередная задача сердечно-легочной реанимации пострадавшего — это восстановление работы головного мозга и сердца. Дальнейшее оказание помощи по восстановлению полной работоспособности организма будет осуществляться в больнице.
Этапы сердечно-легочной реанимации
Если вы обратились громко к пострадавшему, а в ответ тишина, то надо попробовать растормошить человека за плечо. При отсутствии реакции необходимо приступать к реанимационным действиям. Этапы сердечно-легочной реанимации следующие:
Техника выполнения реанимационных действий
Базовые действия предполагают оказание помощи пострадавшему без использования лекарственных средств. Алгоритм проведения сердечно-легочной реанимации следующий:

Порядок проведения сердечно-легочной реанимации одним спасателем такой:
- 30 компрессий;
- 2 вдоха через рот или нос.
Удобнее, когда реанимационные действия проводятся вдвоем с кем-то, тогда один выполняет компрессию грудной клетки, а второй — искусственное дыхание, а потом можно поменяться.
Проведение непрямого массажа сердечной мышцы
Используя этот прием, можно восстановить на самом минимальном, но жизненно важном уровне кровоснабжение мозга и сердца. Во время проведения массажа изменяется объем легких, что провоцирует газообмен в них без искусственного дыхания.
К недостатку кислорода наиболее чувствителен головной мозг, через несколько минут начинаются необратимые изменения. Сердечная мышца по чувствительности к дефициту кислорода находится на втором месте, поэтому успешность реанимации во многом зависит от правильно выполненных действий.
Техника выполнения следующая:
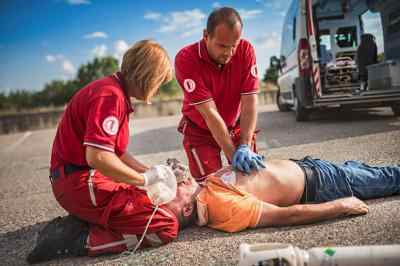
Если реанимация осуществляется двумя людьми, то рекомендуется меняться через каждые 2 минуты проведения ЗМС, чтобы не снижалось качество.
Освобождение воздухоносных путей и искусственное дыхание
При наступлении клинической смерти мышцы расслабляются, и если пострадавший лежит на спине, его язык может сместиться и перекрыть вход в гортань. Для освобождения надо:
Если совсем нет навыка проведения ИД, то лучше не проводить его, а делать непрямой массаж сердца до приезда бригады врачей. Но при наличии таких навыков лучше сочетать ЗМС с искусственным дыханием.
- открыть рот пострадавшего;
- зажать ноздри пальцами своей руки;
- прижаться ко рту пострадавшего и сделать выдох;
- после двух таких выдохов начинать массаж сердца;
- повторять 30 компрессий — 2 вдоха.
Мероприятие проводить до восстановления у пострадавшего самостоятельного дыхания или приезда скорой помощи.

Особенности реанимации детей
Алгоритм проведения сердечно-легочной реанимации у детей включает те же действия, но есть некоторые особенности, которые надо учитывать:
- Грудным младенцам для восстановления дыхания использовать можно разные приемы, но помнить, что дыхательный объем у малышей — всего 30 мл.
- При выполнении реанимационных мероприятий на грудную клетку надо давить так, чтобы она не смещалась более чем на 3-4 см.
Когда следует начинать сердечно-легочную реанимацию пострадавшего ребенка? Сразу же, как только прекратилось дыхание, или остановилось сердце. Последовательность действий такая:
Если у маленького пострадавшего травмированы губы или челюсть, то искусственное дыхание проводят так:
- зафиксировать лоб ребенка;
- выдвинуть аккуратно нижнюю челюсть;
- рот закрыть и вдохнуть воздух в нос малыша;
- сделать короткую паузу;
- повторить вдох;
- далее начинают массаж сердца.

Автоматический дефибриллятор для реанимации
Это небольшой прибор, который позволяет воздействовать электрическим разрядом через грудную клетку на сердечную мышцу. Эти действия позволяют восстановить кровообращение и запустить сердце.
Не каждая остановка сердца требует проведения дефибрилляции, но портативное устройство позволяет оценить сердечный ритм и определить необходимость нанесения электрических разрядов.
Современные дефибрилляторы обладают даже способностью с помощью голосовых указаний подсказывать человеку, оказывающему помощь, последовательность действий.
Применение таких приборов простое и не требует наличия серьезных знаний и навыков. Разрабатывались они специально для оказания помощи в домашних условиях при отсутствии медицинского образования.
В процветающих странах такие дефибрилляторы размещаются в местах, где наблюдается большое скопление людей, например на стадионах, в развлекательных центрах, аэропортах, в учебных заведениях.
Использование прибора подразумевает следующие действия:
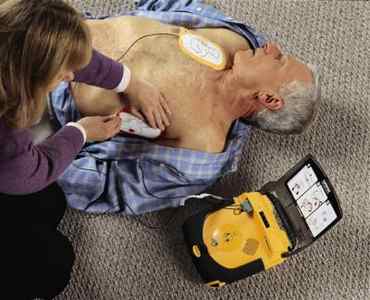
Наличие такого прибора рядом позволит еще до приезда скорой помощи заставить сердце человека биться.
Реанимация по новым требованиям
Главная задача при оказании помощи человеку — это ликвидировать дефицит кислорода, чтобы предотвратить наступление биологической смерти. Современный стандарт сердечно-легочной реанимации включает несколько стадий.
- Удаление посторонних предметов из дыхательных путей.
- ИВЛ.
- Массаж сердца.
Вторая стадия включает:
- Лекарственную терапию.
- Контроль за работой сердца с помощью ЭКГ.
- Дефибрилляцию.
- Определение последствий клинической смерти для организма.
- Мероприятия по восстановлению функций организма.
- Нормализация работы нервной системы.
Правильно проведенная реанимация гарантирует полное восстановление функций организма.
Реанимация при электротравме
Под действием тока развиваются тепловой и электролитический эффекты. Симптомы при этом поражении наблюдаются следующие:
- В местах входа тока заметны ожоги. Чем сильнее сила тока, тем серьезнее поражения, вплоть до обугливания.
- Волосы не опалены.
- Любое поражение током затрагивает сердце.
- В любом случае падает артериальное давление, появляется одышка, учащение пульса.
- В тяжелых случаях судороги и остановка дыхания.
При электротравме основы сердечно-легочной реанимации заключаются в следующем:
- Исключить контакт пострадавшего с источником тока.
- Если пострадавший самостоятельно не дышит, то срочно надо приступать к выполнению ИД.
- Если дыхание отсутствует и по приезде скорой, то проводят интубацию трахеи и продолжают искусственное дыхание. Пострадавшего доставляют в стационар.
Если диагностируется остановка сердца, то алгоритм проведения сердечно-легочной реанимации следующий:
- нанесение прекордиальных ударов по нижней части грудины;
- проведение ИВЛ рот в рот или рот в нос;
- непрямой массаж сердца.
После успешного завершения реанимационных действий пациента доставляют в больницу для мониторинга работы сердечной мышцы. Для этого человеку дают поляризующую смесь, сердечные и сосудистые лекарственные препараты:
- «Адреналин» 0,1% раствор в количестве 1 мл.
- 2 кубика «Кордиамина».
- Подкожно 1 мл 10% раствора «Кофеина».
- Для стимуляции дыхания внутримышечно или внутривенно вводят раствор «Лобелина».
На рану после ожога электрическим током надо наложить стерильную повязку после обработки кожи.
Реанимация при утоплении
При асфиксии, утоплении основы сердечно-легочной реанимации требуют срочного проведения реанимационных действий. Делать искусственное дыхание необходимо сразу же после того, как пострадавший был извлечен из воды или из-под завалов либо снят с петли.
При утоплении можно не тратить драгоценное время на удаление всей воды из легких, достаточно очистить рот от посторонних предметов, чтобы стало возможным проведение ИВЛ.

Если начать реанимировать пострадавшего сразу, то практически всегда удается восстановить самостоятельное дыхание, и легкие сами очистятся от скопившейся там жидкости.
После реанимационных мероприятий человека надо согреть, дать напиться горячего чая и для подстраховки доставить в больницу.
Ошибки реанимации
Не всегда реанимация дает положительный результат, безуспешность связана чаще всего с нарушением правил сердечно-легочной реанимации:
- Помощь стали оказывать слишком поздно.
- Вентиляция легких проводилась неэффективно.
- При выполнении непрямого массажа сердца грудная клетка смещалась менее чем на 5 см, что не позволило запустить работу сердечной мышцы и восстановить кровоток.
- Расположение пострадавшего во время реанимационных мероприятий на мягкой поверхности.
- Реаниматор нарушает технику выполнения ИВЛ и непрямого массажа сердца.
Если реанимационные действия проводятся больше получаса, а пострадавшего человека не получается вернуть к жизни, то констатируется биологическая смерть.
Если у пациента приступ сердечной недостаточности, а реанимация проведена с ошибками, то это чревато серьезными последствиями для пациента. При неправильном проведении массажа сердца возможны:
- переломы ребер и грудной клетки;
- травмирование легких;
- травмы сердечной мышцы.
Когда прекращать реанимацию
То, что начинать реанимационные меропри







